Hjerte lungeredning av barn Arild Leknessund barneavdelingen UNN

Hjerte - lungeredning av barn Arild Leknessund, barneavdelingen, UNN

Innhold • Epidemiologi og patofysiologi • Hvordan kjenne igjen et kritisk sykt barn? • Basal hjerte - lungeredning • Avansert hjerte- lungeredning • Prognose

Epidemiologi • ca 25 -30 barn dør i ulykker i Norge hvert år • 1800 barn og unge skades pr år • Unngåelige episoder leder til de fleste tilstander hvor barn trenger gjenopplivning • Forebygging av ulykker og sikring av trygge oppvekstmiljøer sentralt • Betydelig frykt for å påføre barn skade ved HLR • Frykt for at man ikke kan…

It’s not easy to save a life! • Pediatric OHCA, en tredjedel til ROSC, 5 -15% overlever til utskrivelse. • In-hospital CA, 50% til ROSC, 25% overlever til utskrivelse • 80% av alle hjertestans hos barn skjer intrahospitalt på intensivavd!

Respirasjons-/hjertestans hos barn etter nyfødtperioden • Traume/ulykker +++ • Luftveisobstruksjon (Fremmedlegeme) • Luftveisinfeksjon • Drukning • • • Hypotermi Forgiftninger Inhalasjon av røyk/gass Infeksjoner Krybbedød (om lag 14/år) Primær hjertestans hos barn er svært sjelden!
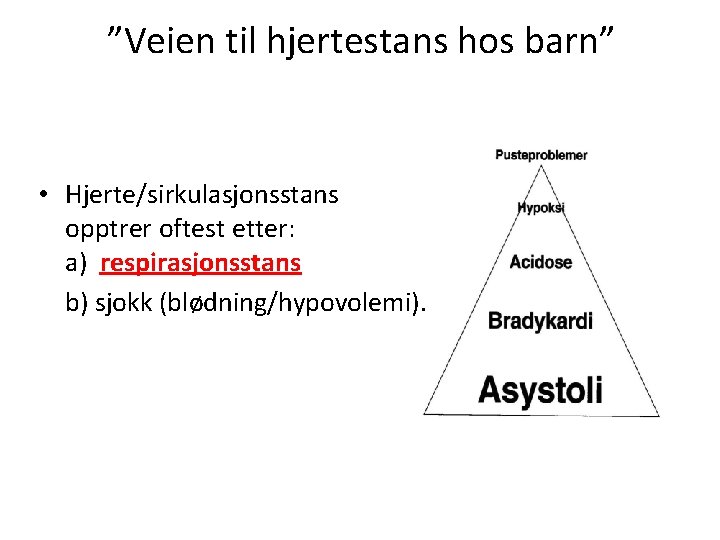
”Veien til hjertestans hos barn” • Hjerte/sirkulasjonsstans opptrer oftest etter: a) respirasjonsstans b) sjokk (blødning/hypovolemi).
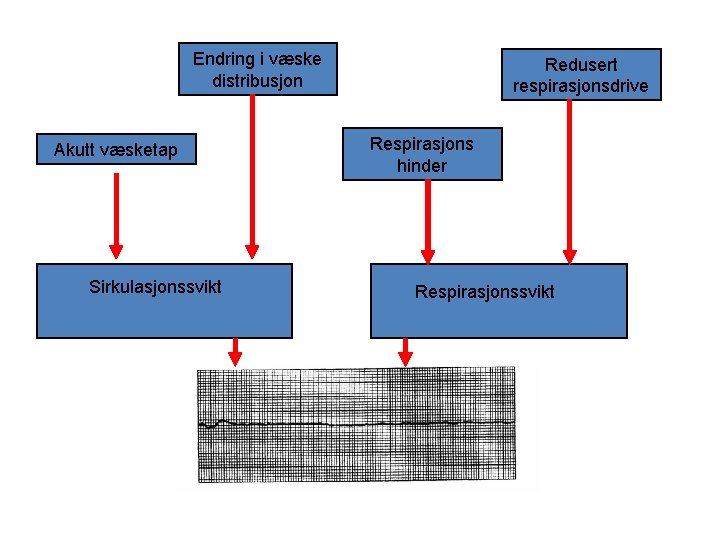
Endring i væske distribusjon Akutt væsketap Sirkulasjonssvikt Redusert respirasjonsdrive Respirasjons hinder Respirasjonssvikt

Hvordan kjenne igjen et kritisk sykt barn? • Potensiell respirasjonssvikt • Potensiell sirkulasjonssvikt • Potensiell sentral nevrologisk svikt
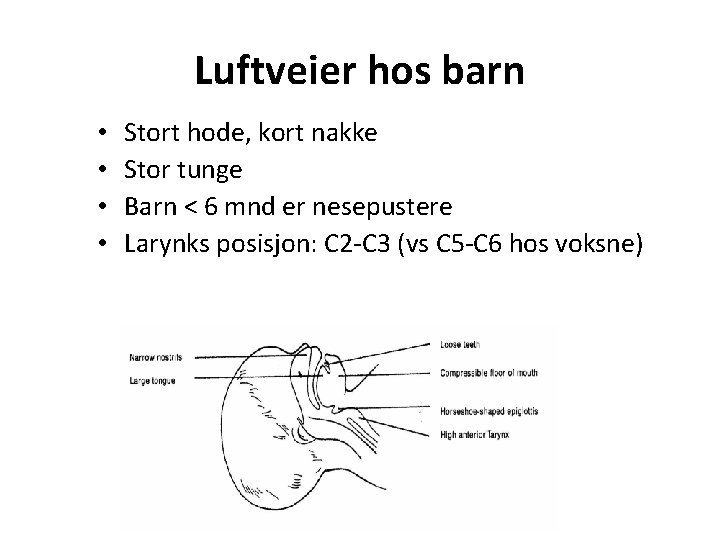
Luftveier hos barn • • Stort hode, kort nakke Stor tunge Barn < 6 mnd er nesepustere Larynks posisjon: C 2 -C 3 (vs C 5 -C 6 hos voksne)
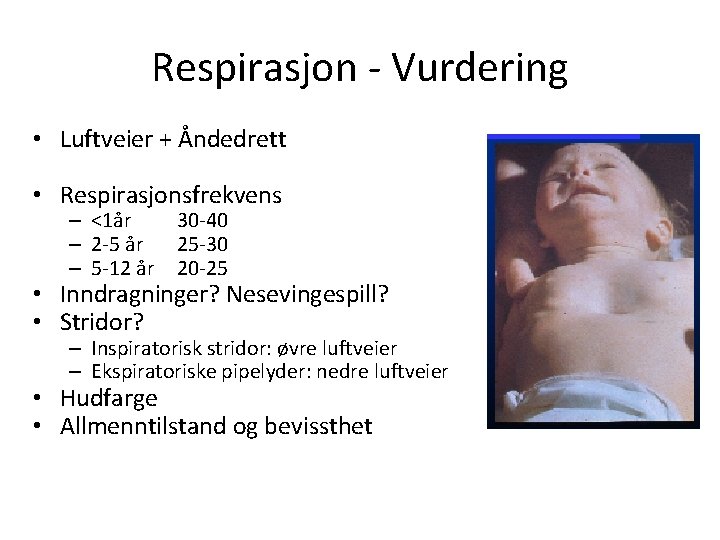
Respirasjon - Vurdering • Luftveier + Åndedrett • Respirasjonsfrekvens – <1år 30 -40 – 2 -5 år 25 -30 – 5 -12 år 20 -25 • Inndragninger? Nesevingespill? • Stridor? – Inspiratorisk stridor: øvre luftveier – Ekspiratoriske pipelyder: nedre luftveier • Hudfarge • Allmenntilstand og bevissthet
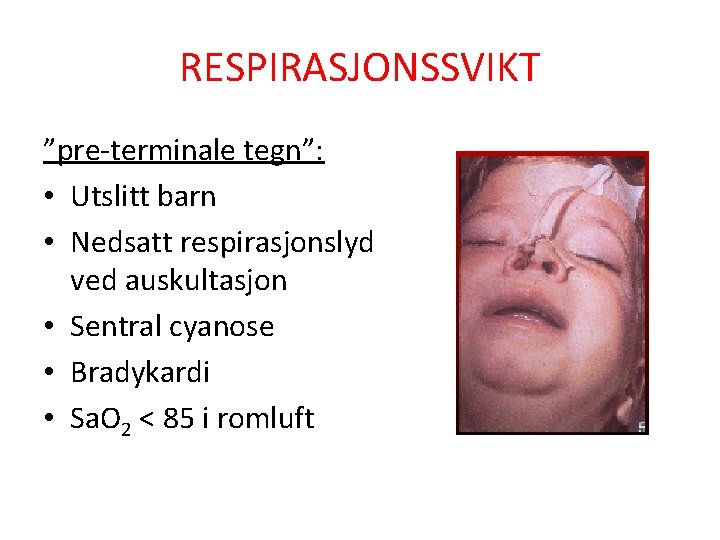
RESPIRASJONSSVIKT ”pre-terminale tegn”: • Utslitt barn • Nedsatt respirasjonslyd ved auskultasjon • Sentral cyanose • Bradykardi • Sa. O 2 < 85 i romluft

Sirkulasjon • Hjertestørrelse – ventriklene veier like mye ved fødsel – venstre ventrikkel dominant fra 6 mnd • Sirkulerende blodvolum – 70 - 80 ml/kg • Cardiac output direkte relatert til hjertefrekvens • System vaskulær motstand øker med årene (dvs. BT øker med alder: Syst BT = 80 + alder i år)

Sirkulasjon - Vurdering • Hjertefrekvens • Blodtrykk • Kapillærfylning • • • Respirasjonsfrekvens Hudtemperatur / farge Mental status – <1år – 1 -5år – 5 -12år – – Syst. : < 1år 1 -5år 5 -12år 110 -160 95 -150 80 -120 80 + (alder x 2) 70 -90, 80 -100, 90 -110 1. Trykk i 5 sek. 2. Fargen er normalisert etter 2 -3 sek hos et barn god perifer sirkulasjon OBS kalde føtter og hender

Sirkulatorisk dekompensasjon • • • Hjertefrekvens: først deretter Respirasjonsfrekvens: først deretter Hud: blek, cyanotisk og kald Mental status: redusert bevissthet ”Preterminalt tegn”: Hypotensjon

Nevrologi • Bevissthetsnivå: – Våken – Stemmereaksjon – Smertereaksjon – Ingen respons • Stilling (strekkspasmer? ) • Pupiller (dilatert? små? ) Decortikert Decerebrert

Retningslinjer • Revideres hver 5. år, neste høsten 2015 • Prøver å finne evidens for endring og tiltak. • Skal være mulig å gjennomføre

Enklere definisjoner • Nyfødte (Newborn): fra fødsel til utskrivelse fødeavdeling • Spedbarn (Infant): opp til ett år • Barn: etter ett år opp til pubertetsstart, etter dette voksne resusciteringsmessig
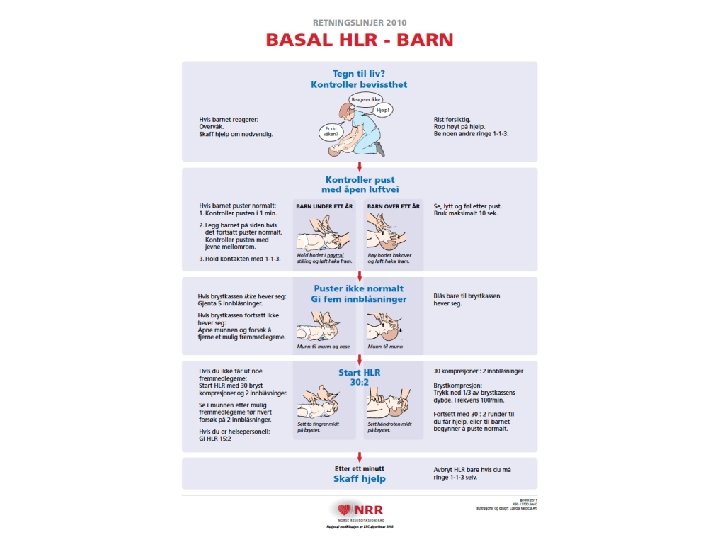

Basal. Hjerte. Lunge. Redning
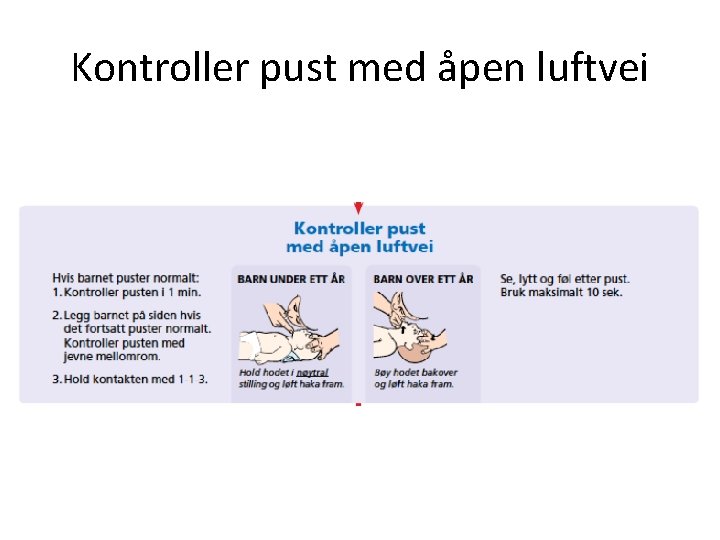
Kontroller pust med åpen luftvei

Puster ikke normalt?
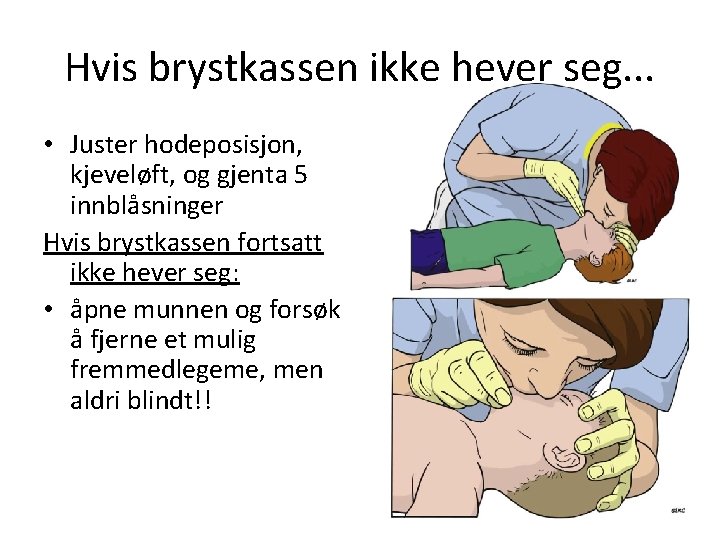
Hvis brystkassen ikke hever seg. . . • Juster hodeposisjon, kjeveløft, og gjenta 5 innblåsninger Hvis brystkassen fortsatt ikke hever seg: • åpne munnen og forsøk å fjerne et mulig fremmedlegeme, men aldri blindt!!

Fremmedlegeme i luftveiene (FBAO) • Hovedforskjell fra voksenalgoritme er unngå magestøt (”Heimlich”) på barn < 1 år • Karakteristika – Plutselig hoste – Under lek eller spising • Spontanhost bedre enn assistanse • Ved bevisstløshet BHLR algoritme

Retningslinjer for fremmedlegeme i luftveiene Skille mellom 3 grupper barn: 1. 2. 3. hoster godt og er våken bevisstløs våken men puster ikke tilstrekkelig 1. Barn som hoster effektivt og er våken: Oppmuntre barnet til å hoste! Ikke styr med fingrene i munnen! La barnet selv bestemme posisjonen! 2. Bevisstløst barn: Vanlig HLR, i tillegg sjekk munnen for hver serie med 2 innblåsninger

Fremmedlegme i luftveiene 3. Barn som hoster ineffektivt men er våken Opptil 5 slag mot ryggen (mellom skulderbladene) 5 harde, raske støt mot buken opp mot mellomgulvet (barn > 1 år) - eller 5 støt mot brystkassen som ved HLR (barn < 1 år) Revurder, sjekk munnen

Barn < 1 år Barn > 1 år

Etter 5 effektive innblåsninger: 15: 2 helsepersonell
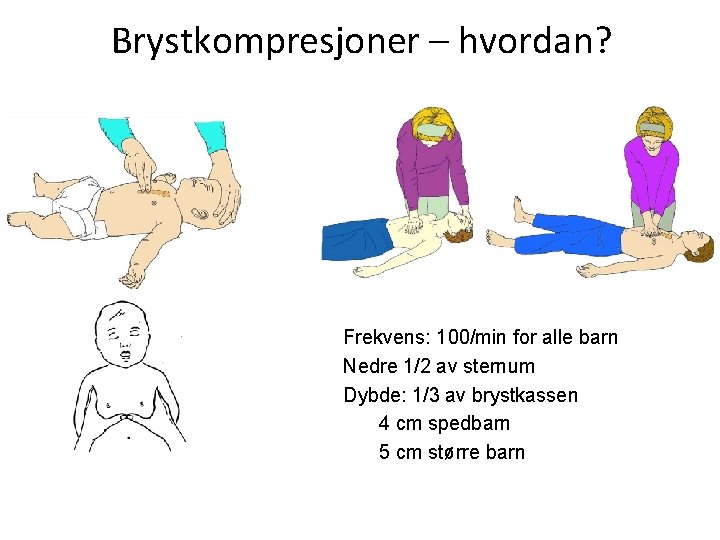
Brystkompresjoner – hvordan? n n n Frekvens: 100/min for alle barn Nedre 1/2 av sternum Dybde: 1/3 av brystkassen n 4 cm spedbarn n 5 cm større barn

Avansert. Hjerte. Lunge. Redning Forutsetninger til AHLR: • EKG monitorering • Utstyr og medikamenter • Universell algoritme som hjelpemiddel!
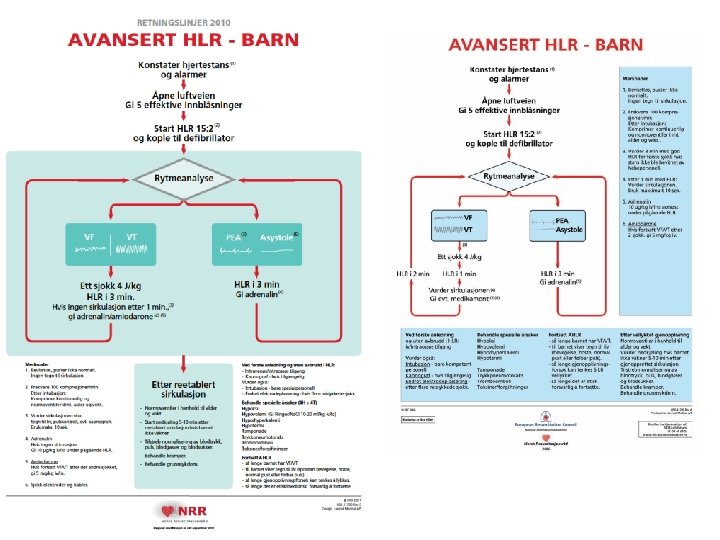

AHLR begynner alltid med basal HLR n n Bevisstløst barn Puster ikke normalt Ingen tegn til sirkulasjon Intuberte barn komprimeres kontinuerlig

Mens BHLR pågår. . . Sikre ventilasjon: • Oksygen (100 %, minst 15 l/minutt) • Maske-bag (+ reservoar), evt. med svelgtube. Krever trening! • Trakeal intubering (helst under 30 sec!) – – Hindrer aspirasjon, sikrer luftveiene Kan gi 100 % O 2 Vei for administrering av medikamenter Kan suge i luftveiene. – OBS bør kun gjøres av kyndig personell!
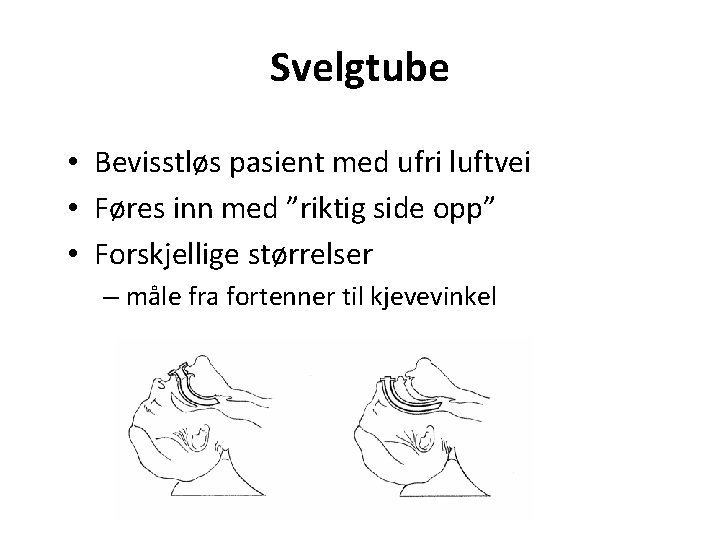
Svelgtube • Bevisstløs pasient med ufri luftvei • Føres inn med ”riktig side opp” • Forskjellige størrelser – måle fra fortenner til kjevevinkel
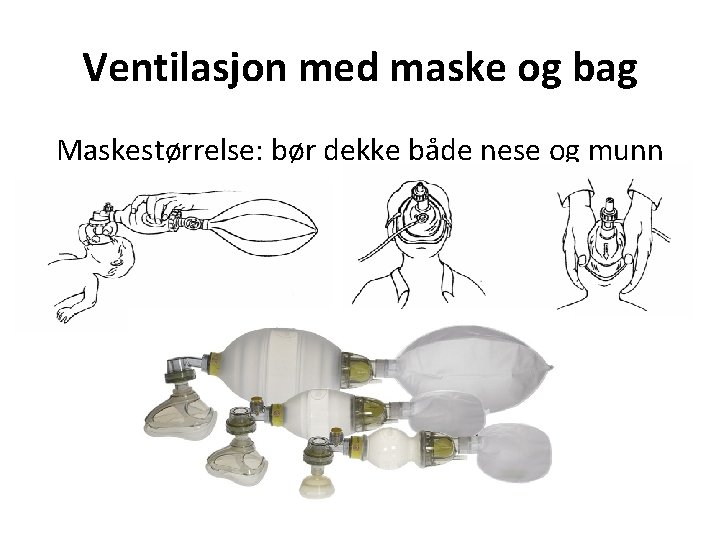
Ventilasjon med maske og bag Maskestørrelse: bør dekke både nese og munn
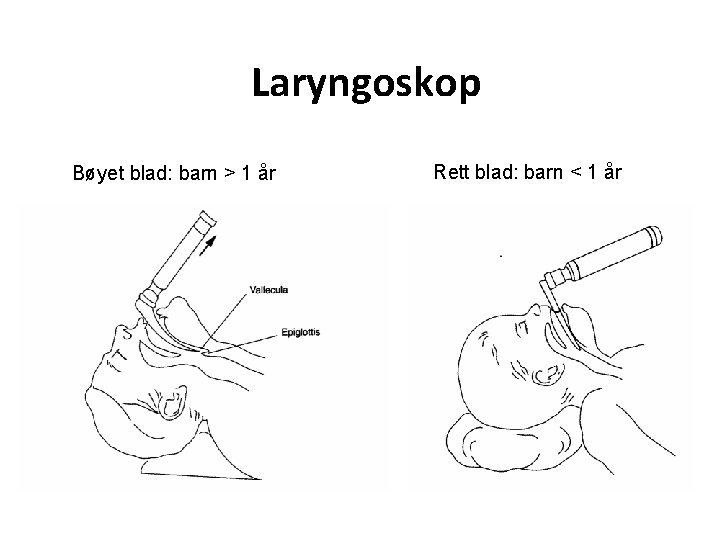
Laryngoskop Bøyet blad: barn > 1 år Rett blad: barn < 1 år

Trakealtube • Tubestørrelse (u cuff): – diameter (mm)= (alder(år)/4) + 4 • M cuff: alder/4 + 3, 5 – lengde (cm)= (alder/2) + 12 (oral) – lengde (cm)= alder/2) + 15 (nasal) • Verifisering av tubeposisjon – Visuelt – Et. CO 2 – Brystbevegelse – Auskultasjon

Tegn til sirkulasjon Pulskontroll: • Spedbarn: brachialis eller femoralarterie • Barn: Arteria Carotis Tegn til sirkulasjon: • Hoster? • Puster? • Beveger seg?
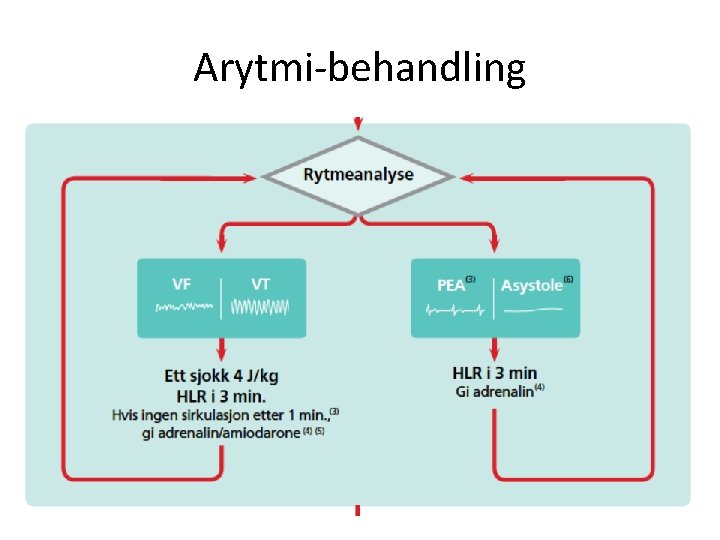
Arytmi-behandling
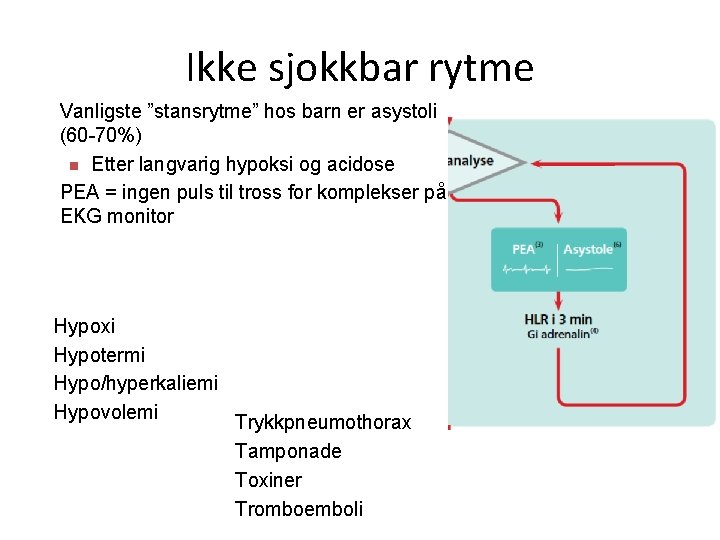
Ikke sjokkbar rytme n n n Vanligste ”stansrytme” hos barn er asystoli (60 -70%) n Etter langvarig hypoksi og acidose PEA = ingen puls til tross for komplekser på EKG monitor Hypoxi Hypotermi Hypo/hyperkaliemi Hypovolemi n Trykkpneumothorax n Tamponade n Toxiner n Tromboemboli
Sjokkbar rytme • Ventrikkelflimmer /-takykardi • Svært sjelden (< 10 %) • Rask defibrillering med spesielle barnepads • Assosiert med – Hypotermi – Intoksikasjon med trisykliske antidepressiva (TCA) – Hjertesykdom (kirurgi, kateterisering etc. )

Bruk av defibrillator • Automatisk eller manuell • Automatisk kan brukes over 1 år hvis eneste tilgjengelig- barnepads hvis det er tilgjengelig • PADs plassering. – Plassering Anterolateralt – Hvis store PADs anteroposterior posisjon

Medikamenter AHLR • skaff intravenøs eller intraossøs tilgang • Bedøm barnets vekt: Vekt (kg) = 2 (alder + 4) Formel for barn 1 -10 år • Adrenalin 10 µg/kg intravenøst eller intraossøst ved hjerte- /sirkulasjonsstans • Amiodaron 5 mg/kg iv vurderes vedvarende VF / VT etter 2 sjokk • Buffer er ikke rutinemessig anbefalt

Intraossøs tilgang • Ved manglende iv-tilgang • Lokalisasjon: – Tibia: 2 -3 cm distalt for tuberositas tibia – Femur: fortil og lateralt ca 3 cm over laterale condyl https: //www. youtube. com/watch? v=Hcb. MR 774 rv. Q

Prognose • Overlevelse etter prehospital hjertestans kun 4 -14 % • Ofte dårlig nevrologisk funksjon hos de som overlever. • Kun respirasjonsstans (ikke hjertestans): ca 80 % overlever, sjeldent nevrologisk skade. • Faktorer assosiert med noe bedre prognose : – – – Behov for HLR < 15 minutter Nærdrukning med hypotermi Gjenvunnet full bevissthet innen 24 timer PEA > VF > Asystoli ”Witnessed arrest”

Hvor lenge fortsette AHLR? • Så lenge det er VF / VT • Til barnet viser tegn til liv • Så lenge gjenopplivningsforsøk kan tenkes å bli vellykket • Så lenge det er etisk forsvarlig å fortsette

Etter vellykket gjenopplivning • Normoventiler i henhold til alder og vekt – Sa. O 2 94 -88 • Vurder nedkjøling hvis barnet ikke våkner 5 -10 min etter gjenopprettet sirkulasjon • Tilstreb normalisering av blodtrykk, puls blodgasser og blodsukker • Behandle kramper • Behandle grunnsykdom • Ivareta pårørende • Ivareta teamet

ILCOR revisjon 2015 • Compression only? • ECMO? • Temperatur kontroll?

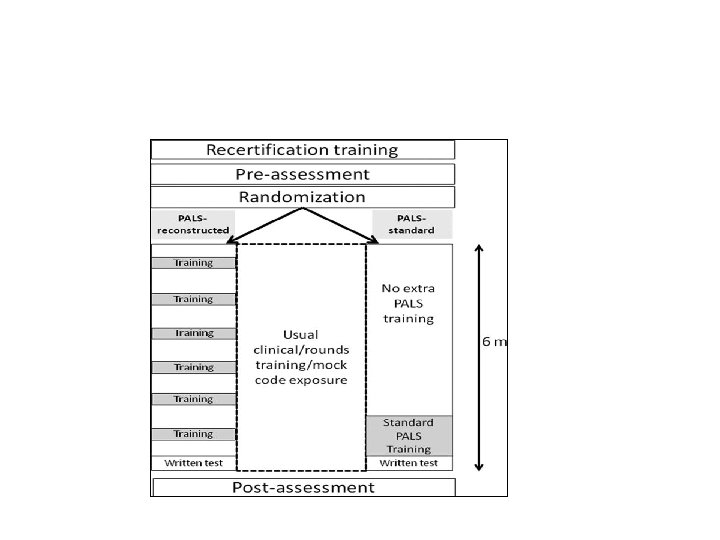
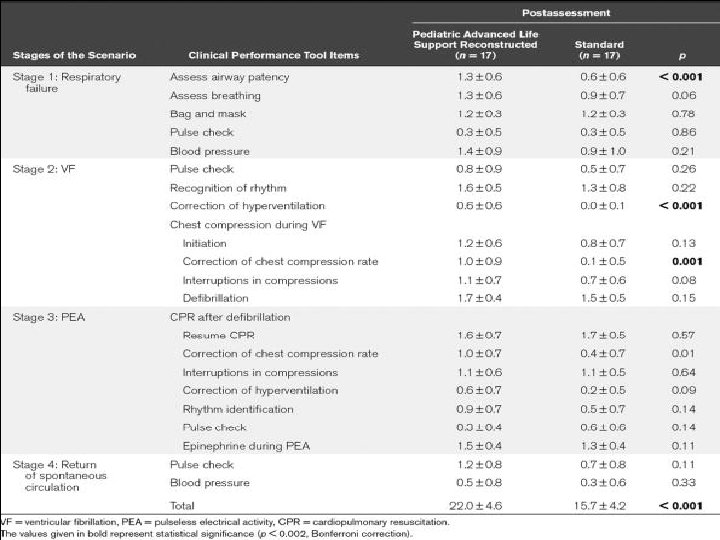

Hva ville formidles? • Trening fungerer! • Etter 3 -6 mnd er det meste glemt om man ikke vedlikeholder! • Realistiske scenarier gir best utbytte. • Protokolldrilling er ikke gammeldags. • Train as you fight, det er et valg. Fight as you train, det er forhåndsbestemt. Sånn er det bare

I hated every minute of training, but I said, 'Don't quit. Suffer now and live the rest of your life as a champion. ' Muhammad Ali
- Slides: 53