HITNA STANJA U INFEKTOLOGIJI doc dr sc Marija
















- Slides: 42

HITNA STANJA U INFEKTOLOGIJI doc. dr. sc. Marija Santini, dr. med. Mia Ajduković, dr. med.

Zašto smo odabrali ovu temu? ØInfekcije su čest razlog traženja medicinske pomoći ØNeke infekcije su životno ugrožavajuće ØVažno ih je rano prepoznati ØVažno ih je spriječiti

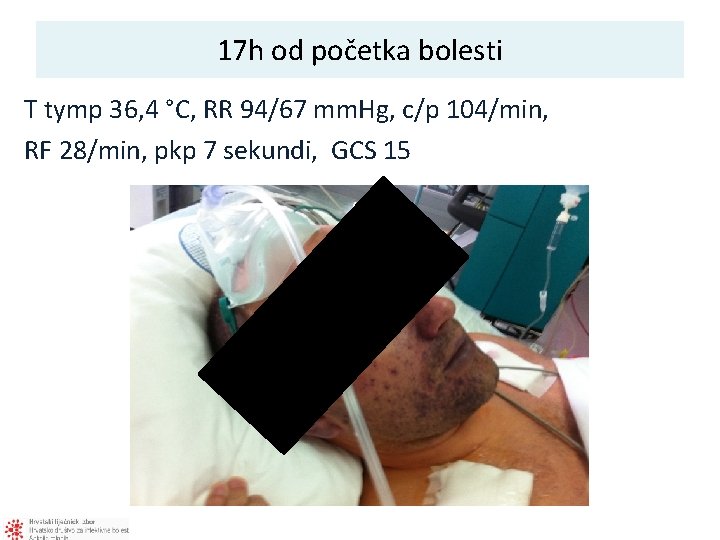
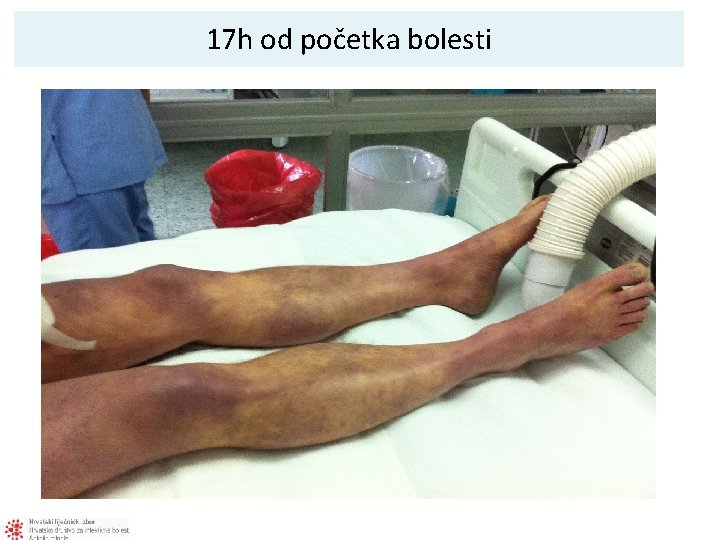
Prikaz pacijenta 1 • M, 35 god. • Dan ranije – naglo febrilan 40°C, zimica, tresavica nekoliko vodenastih stolica, povraćao • Splenektomiran nakon prometne nesreće prije 14 god. • Cijepljen Pneumo 23 unatrag manje od 5 god. • U prvim satima pregledan od SHMP – simptomatska terapija • Ukućani zamijetili da je „plav”, oskudno mokrio • OB Zabok – ceftriakson 2 g i. v.

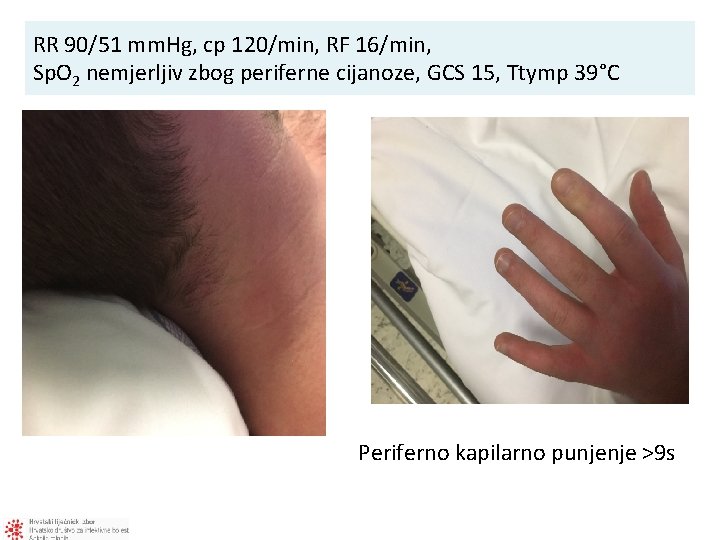
17 h od početka bolesti T tymp 36, 4 °C, RR 94/67 mm. Hg, c/p 104/min, RF 28/min, pkp 7 sekundi, GCS 15

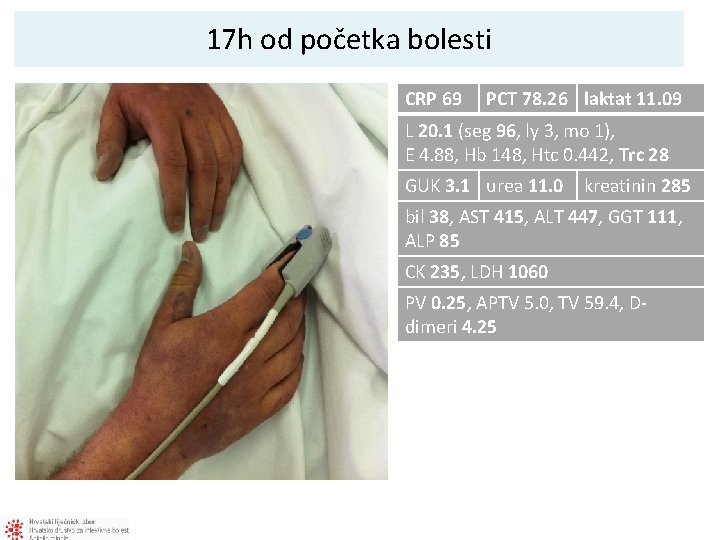
17 h od početka bolesti CRP 69 PCT 78. 26 laktat 11. 09 L 20. 1 (seg 96, ly 3, mo 1), E 4. 88, Hb 148, Htc 0. 442, Trc 28 GUK 3. 1 urea 11. 0 kreatinin 285 bil 38, AST 415, ALT 447, GGT 111, ALP 85 CK 235, LDH 1060 PV 0. 25, APTV 5. 0, TV 59. 4, Ddimeri 4. 25

17 h od početka bolesti

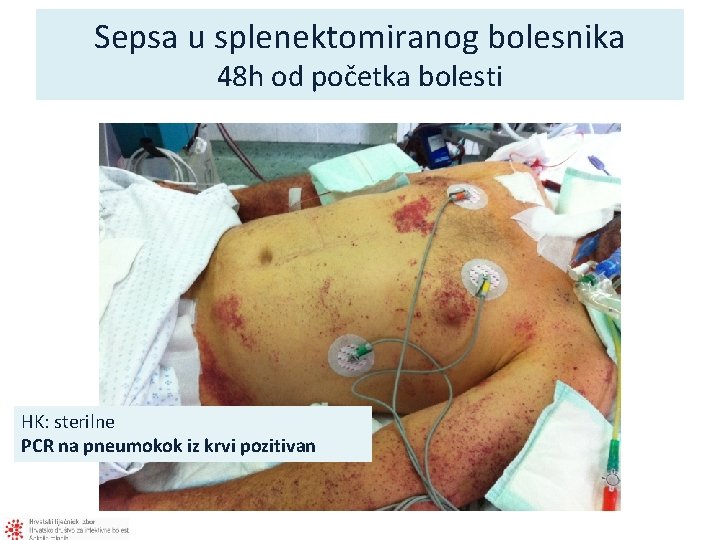
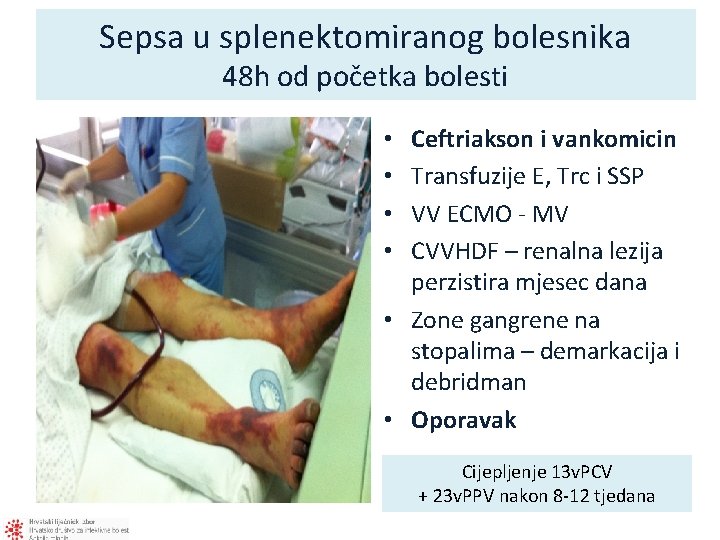
Sepsa u splenektomiranog bolesnika 48 h od početka bolesti HK: sterilne PCR na pneumokok iz krvi pozitivan

Sepsa u splenektomiranog bolesnika 48 h od početka bolesti Ceftriakson i vankomicin Transfuzije E, Trc i SSP VV ECMO - MV CVVHDF – renalna lezija perzistira mjesec dana • Zone gangrene na stopalima – demarkacija i debridman • Oporavak • • Cijepljenje 13 v. PCV + 23 v. PPV nakon 8 -12 tjedana

Prikaz pacijenta 2 • M, 23 god. • Tri dana 39°C, „sve ga boli”, slab, dan ranije osip – lice, trup, bedra, 3 -4 vodenaste stolice dnevno, povraća • Inače zdrav, živi u Ivanić Gradu, sporadično obolio, ima mačku • Prije tjedan dana stiskao „prišt” desno straga na vratu • Cijepljen redovito • Alergije negira

RR 90/51 mm. Hg, cp 120/min, RF 16/min, Sp. O 2 nemjerljiv zbog periferne cijanoze, GCS 15, Ttymp 39°C Periferno kapilarno punjenje >9 s

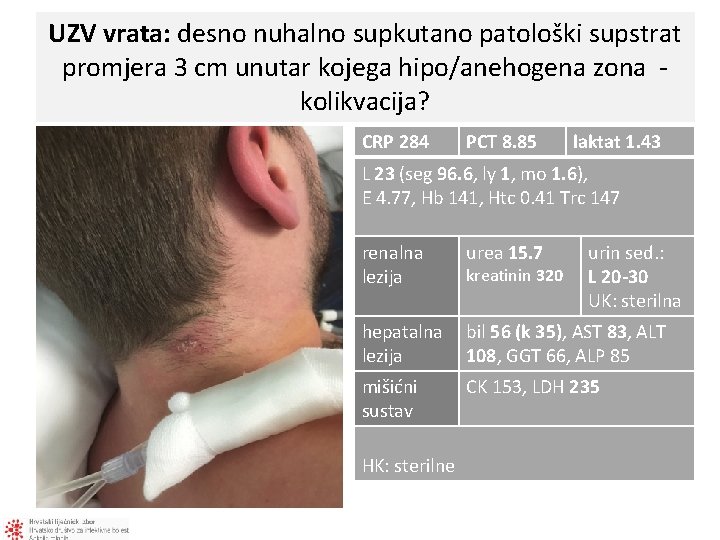
UZV vrata: desno nuhalno supkutano patološki supstrat promjera 3 cm unutar kojega hipo/anehogena zona - kolikvacija? CRP 284 PCT 8. 85 laktat 1. 43 L 23 (seg 96. 6, ly 1, mo 1. 6), E 4. 77, Hb 141, Htc 0. 41 Trc 147 renalna lezija urea 15. 7 kreatinin 320 urin sed. : L 20 -30 UK: sterilna hepatalna bil 56 (k 35), AST 83, ALT lezija 108, GGT 66, ALP 85 mišićni sustav HK: sterilne CK 153, LDH 235

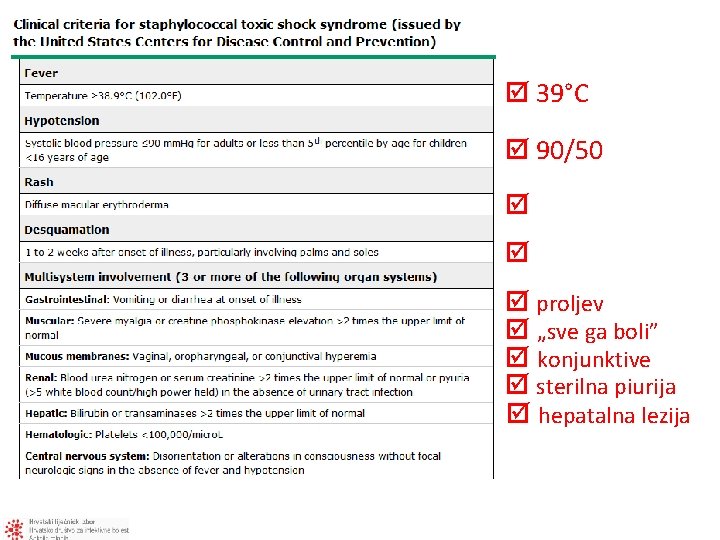
39°C 90/50 proljev „sve ga boli” konjunktive sterilna piurija hepatalna lezija

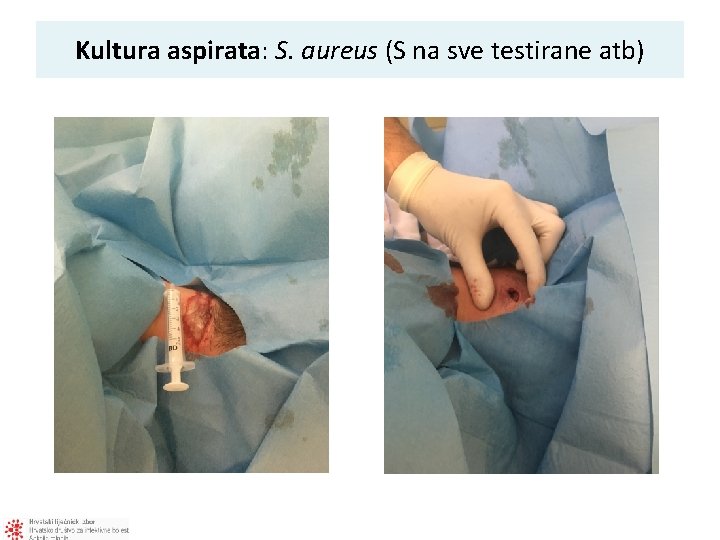
Kultura aspirata: S. aureus (S na sve testirane atb)

Stafilokokni toksični šok sindrom flukloksacilin i klindamicin + vazoaktivna potpora noradrenalinom parenteralna rehidracija Ukupno antimikrobno liječenje: 14 dana regresija osipa potpuni oporavak

Prikaz pacijenta 3 • M, 66 god. • Cijeli dan nedostupan, pronađen u svom stanu poremećene svijesti, ne razbuđuje se, u tresavici, febrilan 38, 6°C • Prema navodu prijateljice prije 3 dana žalio se na bolove u uhu • Arterijska hipertenzija, šećerna bolest • Početak epidemije gripe (studeni) • Nije cijepljen protiv gripe niti pneumokoka

Prikaz pacijenta: 3 RR 190/80 mm. Hg, c/p 100/min, RF 30/min, Sp. O 2 95%, Tymp 38, 6°C, GCS 9 (E 2 V 2 M 5) CRP 277 PCT 10. 6 laktat 4. 72 L 19. 3 (seg 91, ly 6, mo 3), E 3. 82, Hb 116, Htc 0. 346, Trc 223 GUK 20. 2 Lumbalna punkcija: broj stanica: 28 000/3 (polinukl Febrilan, duboko somnolentan, 85%, mono 15%) bez verbalnog kontakta, reagira na proteini 7. 40 bolni podražaj GUL 3. 2 / GUK 20. 2 MS: zakočen vrat laktat 20. 88 OTS: hiperemija i blago zamućenje D bubnjića likvor i HK: S. pneumoniae (MIK penicilin: 0. 008 μg/ml)

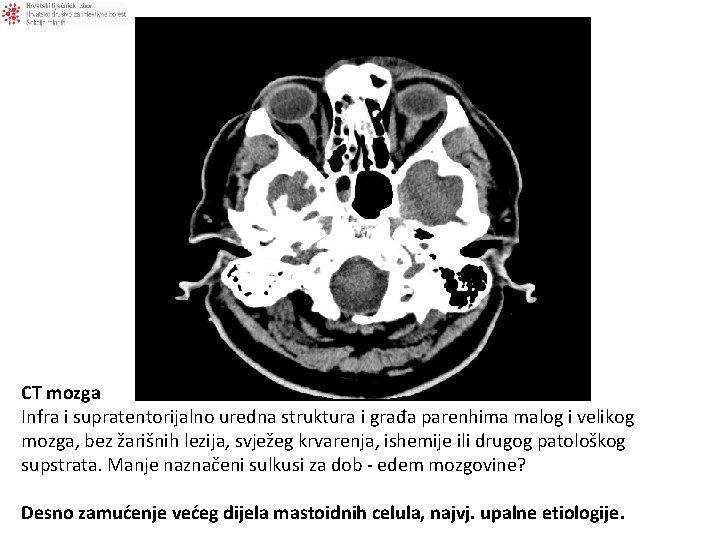
CT mozga Infra i supratentorijalno uredna struktura i građa parenhima malog i velikog mozga, bez žarišnih lezija, svježeg krvarenja, ishemije ili drugog patološkog supstrata. Manje naznačeni sulkusi za dob - edem mozgovine? Desno zamućenje većeg dijela mastoidnih celula, najvj. upalne etiologije.

Bakterijski meningitis Meningitis purulenta (S. pneumoniae) Sepsis (S. pneumoniae) Mastoiditis lat. dex. Pansinusitis acuta Diabetes mellitus II Hypertensio arterialis cijepljen protiv gripe preporuka cijepljenja protiv pneumokoka Liječenje: ceftriakson, vankomicin i ampicilin kortikosteroidi i vazopresorska potpora noradrenalinom Deeskalacija: benzilpenicilin - 14 dana Razvoj respiratorne isuficijencije - mehanička ventilacija (3 dana) Oporavak: hemodinamski stabilan, respiratorno suficijentan, pokretan uz pomoć, bez NRL posljedica

Najčešća hitna stanja u infektivnim bolestima Sepsa • • Moguće ishodište u svim organskim sustavima Moguće nepoznato ishodište • • Sepsa u splenektomiranih i osoba s funkcionalnom asplenijom Toksični šok sindrom Meningokokna bolest • • Nekrotizirajuće infekcije kože i potkožja Vrućica u neutrotropeničnog pacijenta • Malaria Plasmodim falciparum • Infekcije koje dominantno zahvažaju SŽS • Bakterijski meningitis • Sub/epiduralni empijem • Encefalitis (virusni, autoimuni…)

Sepsa • 1991. god. – SEPSA 1 – Sepsa – SIRS prouzročen dokazanom ili suspektnom infekcijom • • • Temperatura >38°C ili < 36°C, cp >90/min. RF >20/min. , Pa. CO 2 <32 mm. Hg L>12000/mm 3 ili L<4000/mm 3 L normalni (>10% nesegmentiranih) – Teška sepsa – SIRS + multiorganska disfunkcija – Septički šok – hipotenzija u sepsi koja ne odgovara na intravensku nadoknadu tekućine • 2001. god. – SEPSA 2 – Detaljnije definirani parametri multiorganskog oštećenja

Sepsa • 2016. god. – SEPSA 3 – Životno ugrožavajuća disfunkcija organa uzrokovana disregulacijom odgovora domaćina na infekciju – “Sepsis” in place of “Severe Sepsis” – Society of Critical Care Medicine (SCCM) i European Society of Intensive Care Medicine (ESICM); 2016

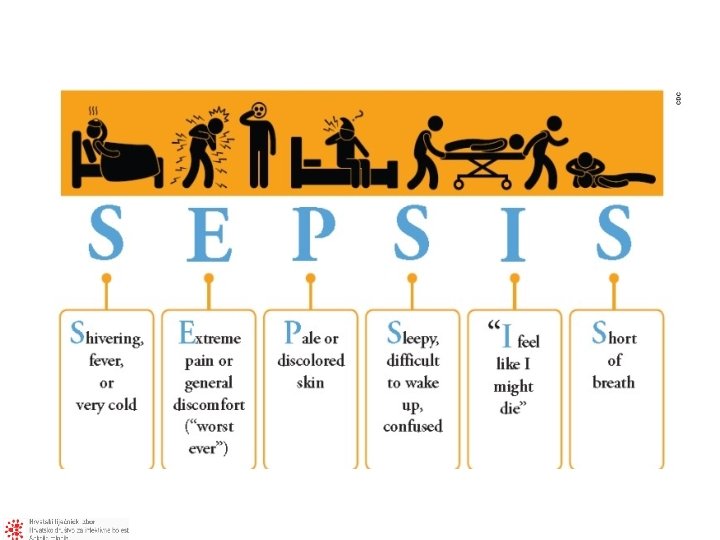
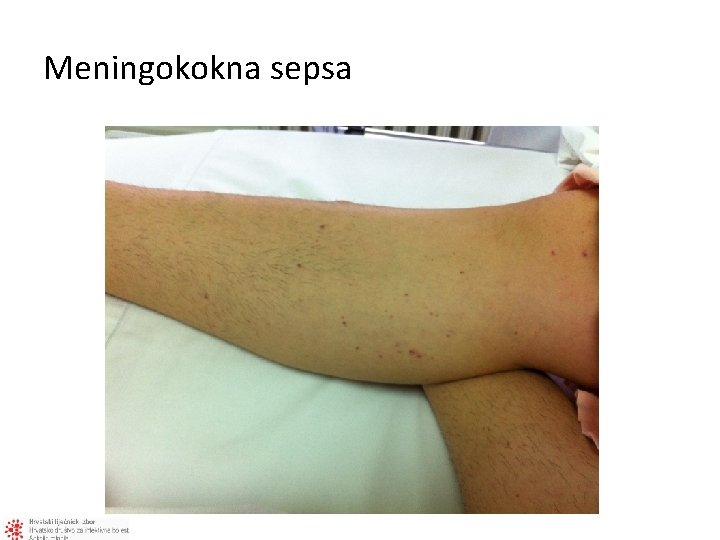
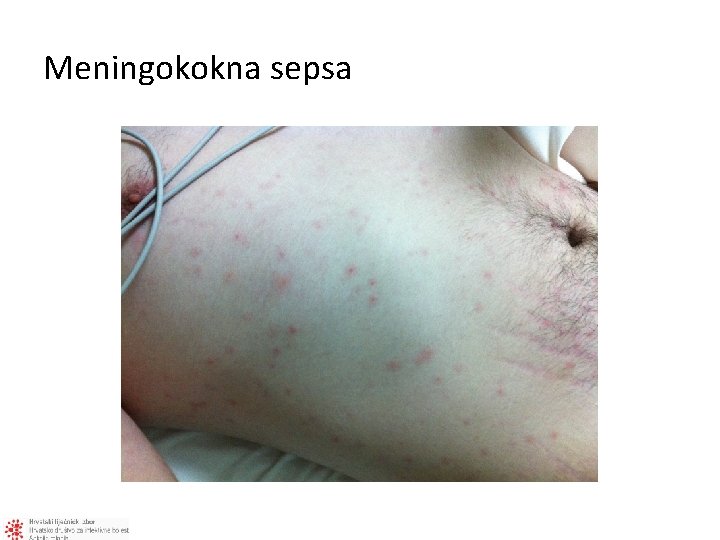
Sepsa – akutna meningokokcemija • Brza progresija – važno rano prepoznavanje • Tipični rani znakovi – vrućica, mučnina, povraćanje, glavobolja, smetenost, mijalgije (oprez tijekom epidemije influence!) – Vrućica, kočenje vrata, promjena svijesti 27% – Vrućica, kočenje vrata, promjena svijesti + osip (nespecifičan → petehijalni) – 89% ima 2 od 4 znaka • Bol u nogama, hladne ruke i noge, abnormalna boja kože (bljedilo i/ili marmorizacija) • Osjećaj bliske smrti • Zabrinuti roditelji Hackenberg SG, Medicine 2008 Thompson MJ et al. Lancet. 2006 Liverpool Meningococcal Research Group. Lancet. 2006

Sepsa – splenektomirani i funkcionalna asplenija • Uzročnici: – Streptococcus pneumoniae (>50%), Haemophilus influenzae, Neisseria meningitidis – Capnocytophaga canimorsus, Bordetella holmesii, Babesia, Ehrlichia, CMV • Vrućicu smatrati sepsom – progresija u fulminantnu sepsu!!! • Pacijent može sam početi: amoksicilin/klavulanska kiselina ili cefuroksim ili levofloksacin • Educirati, cijepiti protiv S. pneumoniae, N. meningitidis, H. influenzae, gripe (inaktivirano)

Akutni bakterijski meningitis ODRASLI DJECA NAKON NEUROKIRURŠKIH ZAHVATA Streptococcus pneumoniae Staphylococcus aureus Neisseria meningitidis Pseudomonas aeruginosa Listeria monocytogenes Haemophilus influenzae Gram-neg. enterobakterije Streptococcus agalactiae (novorođenčad) Escherichia coli (novorođenčad) • • Adekvatno liječenje fokusa koji mogu dovesti do meningitisa – otitis media, sinusitis, pneumonija Rano prepoznavanje – glavobolja, poremećaj svijesti, zakočenost vrata, neurološki ispad Uputiti u bolnicu HK → rana TH → MS CT → LP

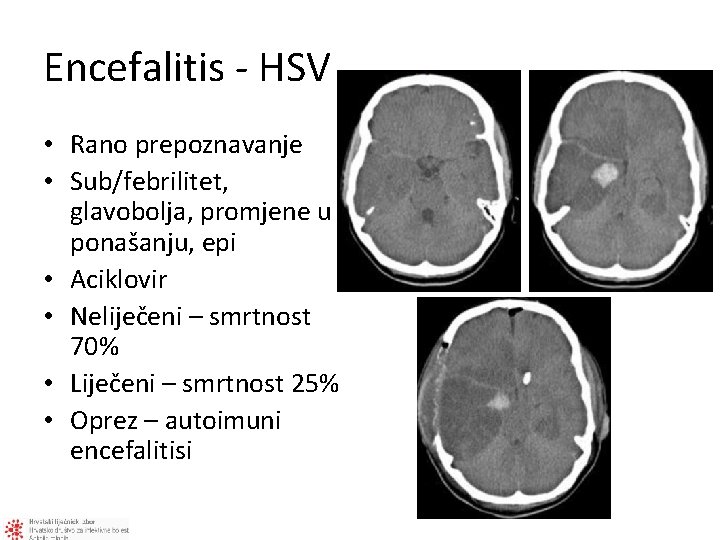
Encefalitis - HSV • Rano prepoznavanje • Sub/febrilitet, glavobolja, promjene u ponašanju, epi • Aciklovir • Neliječeni – smrtnost 70% • Liječeni – smrtnost 25% • Oprez – autoimuni encefalitisi

Antibiotics • We recommend that administration of IV antimicrobials be initiated as soon as possible after recognition and within 1 h for both sepsis and septic shock. (strong recommendation, moderate quality of evidence). • We recommend empiric broad-spectrum therapy with one or more antimicrobials to cover all likely pathogens. (strong recommendation, moderate quality of evidence).

Hitna stanja u infektivnim bolestima – zaključno • Spriječiti – ako je moguće… – Kontinuirana edukacija – opća populacija i liječnici – Cjepiva – djeca, osobe starije životne dobi, splenektomirani, druge imunokompromitirane osobe • Prepoznati… – Rano i adekvatno liječiti – spriječiti progresiju infekcije u tešku formu – Rano usmjeriti bolesnika na bolničko liječenje


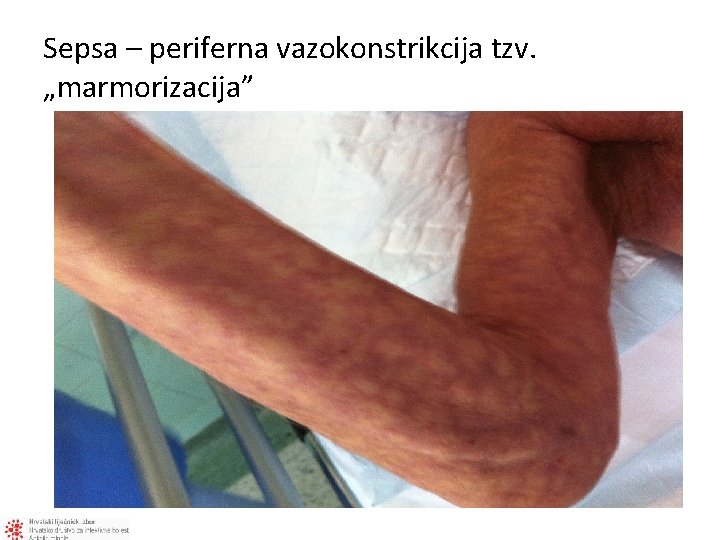
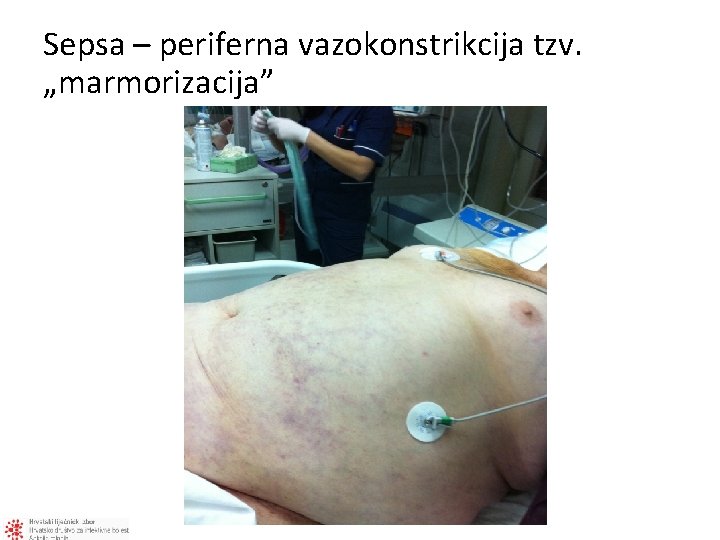
Sepsa – periferna vazokonstrikcija tzv. „marmorizacija”

Sepsa – periferna vazokonstrikcija tzv. „marmorizacija”

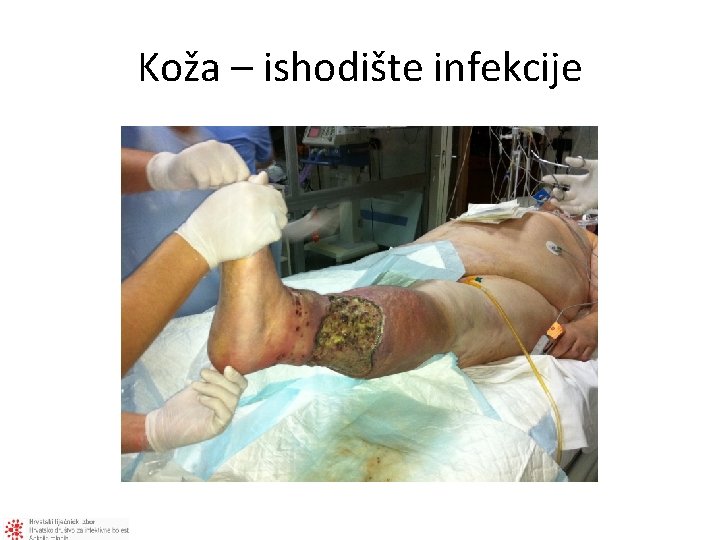
Koža – ishodište infekcije

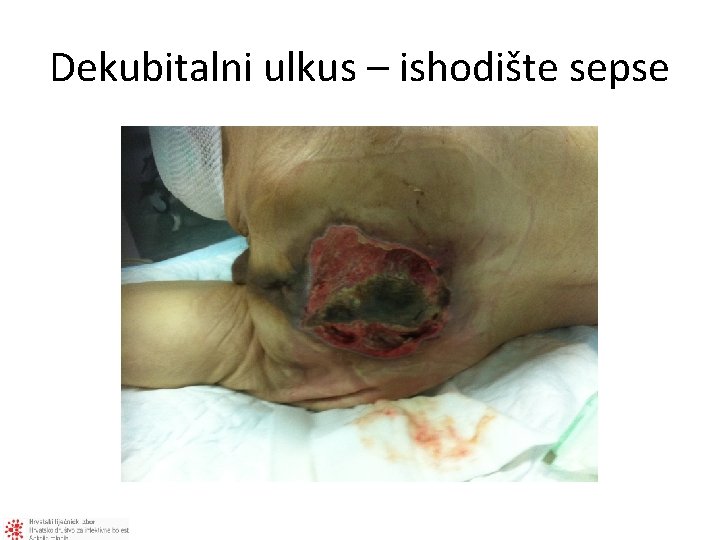
Dekubitalni ulkus – ishodište sepse

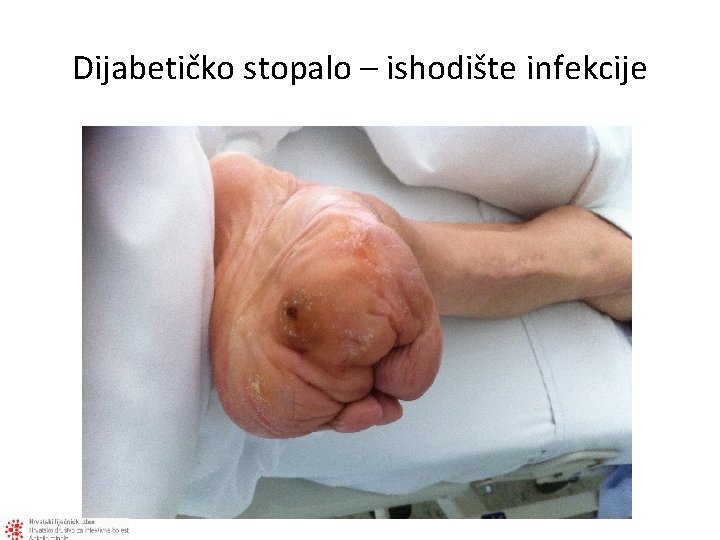
Dijabetičko stopalo – ishodište infekcije

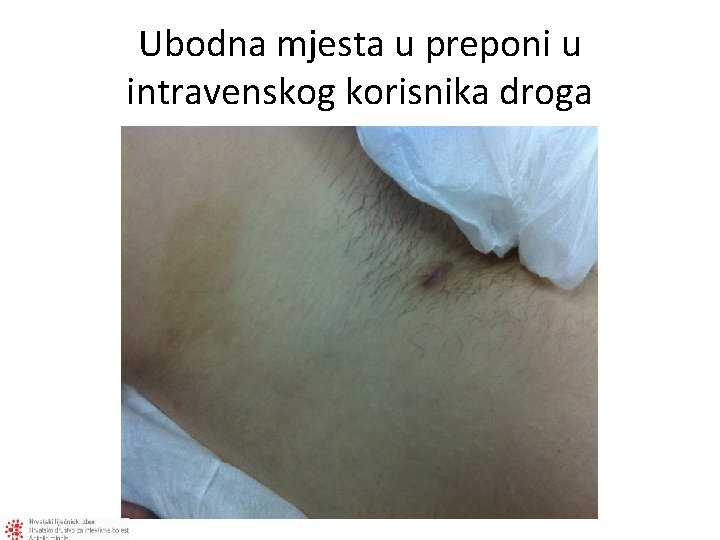
Ubodna mjesta u preponi u intravenskog korisnika droga

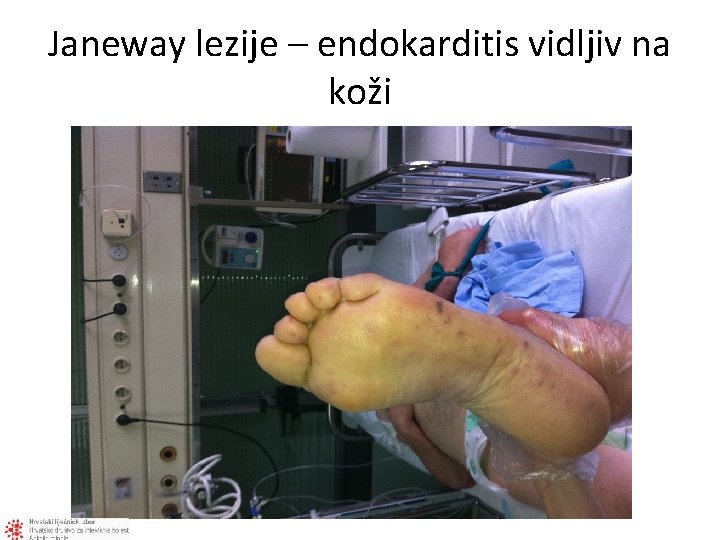
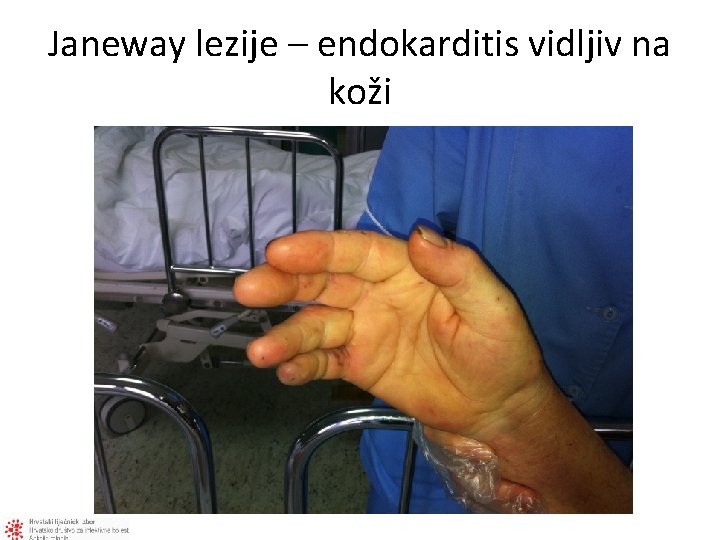
Janeway lezije – endokarditis vidljiv na koži

Janeway lezije – endokarditis vidljiv na koži

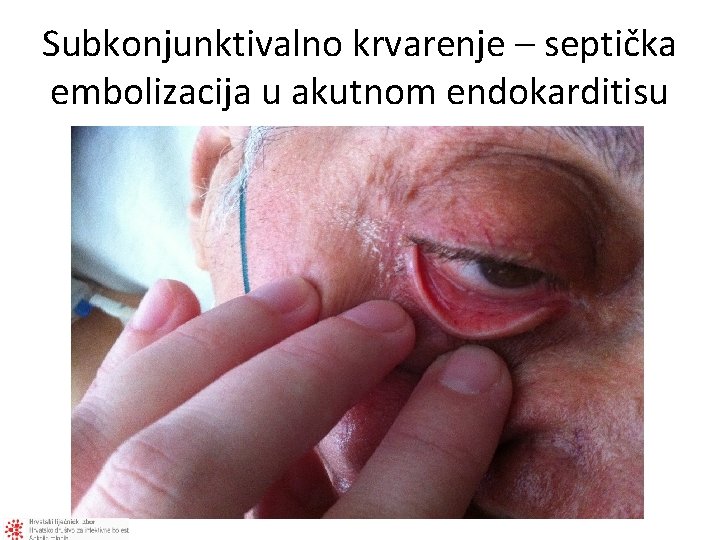
Subkonjunktivalno krvarenje – septička embolizacija u akutnom endokarditisu

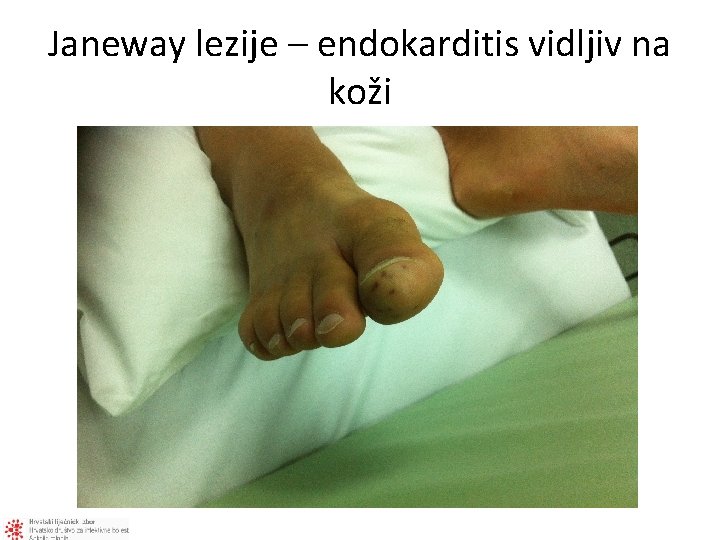
Janeway lezije – endokarditis vidljiv na koži

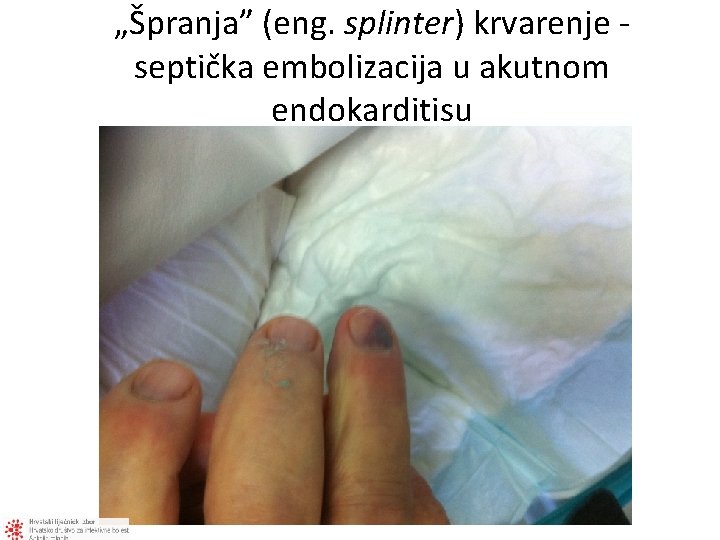
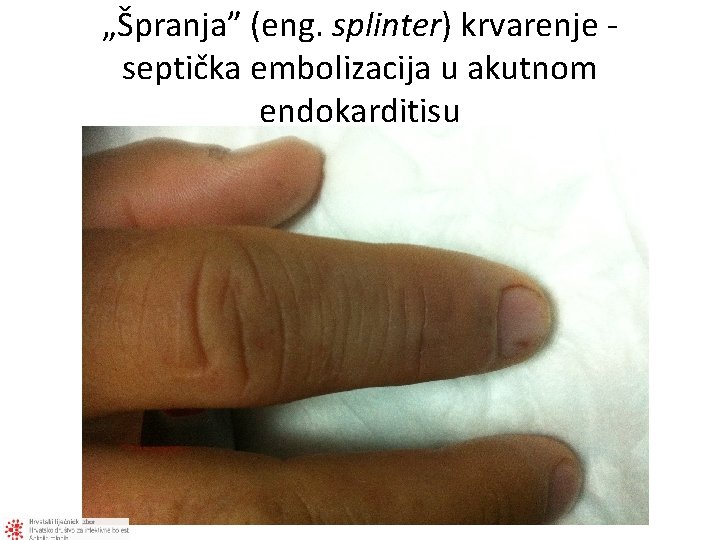
„Špranja” (eng. splinter) krvarenje - septička embolizacija u akutnom endokarditisu

„Špranja” (eng. splinter) krvarenje - septička embolizacija u akutnom endokarditisu

Meningokokna sepsa

Meningokokna sepsa