HISTOLOGIE DE LAPPAREIL GNITAL MASCULIN PLAN I INTRODUCTION




















- Slides: 41

HISTOLOGIE DE L’APPAREIL GÉNITAL MASCULIN

PLAN I. INTRODUCTION II. TOPOGRAPHIE III. EMBRYOLOGIE IV. COMPOSITION 1. TESTICULES 2. LES VOIES EXCRÉTRICES a. Internes b. Externes 3. Les glandes annexes: a. La prostate b. Les vésicules séminales c. Les glandes de Cowper 4. Le pénis.

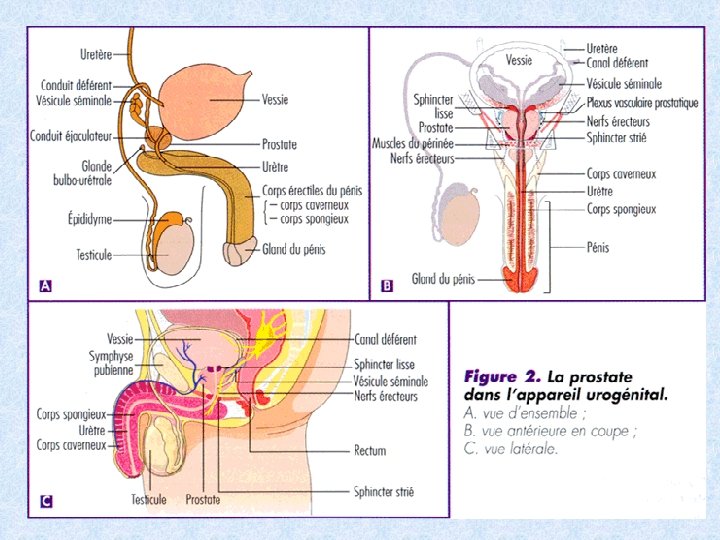
INTRODUCTION Il comprend quatre parties essentielles, Chacune ayant une fonction particulière. 1 - deux testicules organe double contenus dans le sac scrotal produisent les gamètes les spermatozoïdes et sécrètent les hormones sexuelles mâles. 2 - un système de canaux : efférents épididyme le canal déférent le canal éjaculateur

3 - deux glandes endocrines : La prostate Les vésicules séminales 4 - Le pénis organe de la copulation comportant une paire de petites glandes accessoires ; les glandes de Cowper

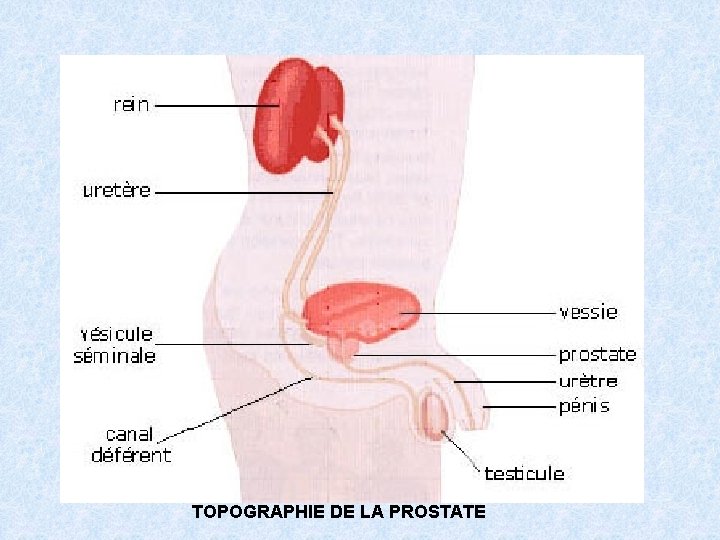
TOPOGRAPHIE LES TESTICULES : • SIEGE CROTAL • REPLI CUTANE LES GLANDES ANNEXES: SIEGE PELVIEN EN AVANT DU RECTUM AVEC RAPPORT INTIME AVEC LA VESSIE LE PENIS: ORGANE EXTERNE

EMBRYOLOGIE L’appareil génital mâle dérive du mésonéphros, à partir de la crête génitale dans le mésentère post: les gonades canal méso néphrotique de Wolff: - Les canaux: épididyme et canal déférent canal paramésonéphrotique de Muller: - Les canaux extra testiculaires - Les glandes annexes

Chez l’embryon les testicules sont de siège abdominal dans la région lombaire au voisinage des reins. Quand le fœtus se développe les testicules descendent et sortent de l’abdomen par un orifice : le canal inguinal Les anomalies de migrations s’appellent les ectopies testiculaires.

les testicules - Deux organes ovoïdes, 20 g , de 5 cm de long - Logés dans les bourses qui forment le scrotum - Chaque testicules est enveloppé de trois tuniques: de l’intérieur vers l’extérieur; . Membrane interne: séreuse(vaginale) feuillet pariétal feuillet vixéral. Tunique moyenne: fibreuse recouvre le feuillet pariétal. Tunique externe constituée par la peau fine pigmentée, contient des poils et des glandes sébacées.

- Structure: formé se 300 à 500 lobules séparés les uns des autres par des cloisons fibreuses de même structure que l’albuginée chaque lobe comprend 2 à 3 canaux séminipares constitués : -De cellules germinales qui aboutissent aux spermatozoïdes par méiose. -De cellules de Sertoli qui produisent des substances nécessaires à la spermatogénèse. -De cellules de Leydig possèdent la fonction endocrinienne sous l’influence de l’axe hypothalamo- hypophysaire( fabrication de la testostérone indispensable à la spermatogénèse) au sein du tissu interstitiel.

La spermatogénèse: Chaque tube séminipare est entouré d’une enveloppe. L’épithélium séminifère apparait stratifié constitué par les cellules de la lignée germinales et par la lignée somatique: cellules de Sertoli. L’enveloppe ou gaine péritubaire est faite de 2 ou 3 assises de cellules allongées concentriques semblables à des cellules musculaires lisses. La spermatogenèse regroupe les étapes successives qui d’une cellule germinale conduisent à la formation de spermatozoïdes matures. Elle dure de 60 à 74 jours Elle est permanente et continue à partir de la puberté, contrairement à la femme qui est cyclique. -spermatogonies: périphérie du tube(multiplication) -spermatocytes : cellule de la phase méiose : spermatocytes(1 er ordre) spermatocytes II(2è ordre) - spermatides: cellules de la phase de maturation cellule 23 Chr. - spermiogénèse: 1 spermatide ----1 spermatozoïde

SPERMATOZOÏDE: Cellule arrivée à maturation se détachant de la cellule de Sertoli et est libérée dans la lumière du tube. ASPECT CYTOLOGIQUE: Il comprend 3 parties: LA TÊTE: Contient le noyau triangulaire appelé en avant l’acrosome LE COL: contient. plaque basale. 2 centrioles proximal et distal LA QUEUE faite de 3 parties: . la pièce intermédiaire: flagelle. La pièce principale. La pièce terminale Cycle de la spermatogenèse: C’est la succession chronologique des différents stades de maturation d’une génération de cellules germinales: 74 jours chez l’homme avec durée de vie inégale pour chaque type de cellule; 18 j pour les spermatogonies Ap 9 j pour les spermatogonies B

23 j pour les spermatocytes I 1 J pour les spermatogonies II 23 J pour les spermatides LA Cellule de Sertoli: soutien mécanique et nutritif aux cellules germinales. Elles permettent leur migration vers le pôle apical du tube séminipare. Elles assurent la libération des spermatozoïdes dans la lumière. LA Cellule de Leydig: entre les tubes séminifères un tissu conjonctif lâche très vascularisé sont différenciées des cellules endocrines: les cellules de Leydig: cellule élaborant des hormones stéroides et androgènes(la testostérone). Son activité est sous le contrôle de LH

LES VOIES EXCRETRICES 1 Internes: A. Tubes droits : courts canaux de 1 à 2 mm font suite aux TS. un tube droit reçoit 4 à 5 tubes séminifères tapissé par un épithélium cubique pauvre en organites. B. Rete testis : appelé aussi réseau de Haller cavités communicantes tapissées par un épithélium cubique bas à pôle apical microvillositaires et à calibre irrégulier. C. Cônes efférents : 10 à 12 cônes traversent l’albuginée et se jettent dans la tête de l’épididyme, faits d’une muqueuse tapissée par un épithélium prismatique et d’un chorion. Ils favorisent la progression du plasma séminal

2 Externes: A. L’épididyme : long canal de 5 à 7 m chez l’homme pelotonné. Il comprend trois parties: la tête, corps et queue. Histologie: épithélium prismatique simple avec double assise cellulaire basale et cylindrique à pôle apical cilié. un chorion contenant des fibres musculaires lisses Circulaires. Fonction: transit des spzoÏdes; 1 j dans la tète 4 à 5 j dan le corps et la queue. maturation des spzoÏdes: acquisition des propriétés. De fécondance. De mobilité unidirectionnelle. Aptitude à se fixer sur la zone pellucide . Décapacitation. B. Le canal déférent: tube rectiligne de 45 cm de long, paroi épaisse, lumière festonnée.

HISTOLOGIE: paroi à 4 couches: - un épithélium prismatique pseudo stratifié cilié - un chorion tissu conj lâche riche en fibres élastiques - une musculeuse très développée interne lg , moyenne cir, externe lg -adventice tissu conj fibreux Jonction avec la prostate: dilatation ou ampoule ou épithélium prismatique est simple, abouchement des vésicules séminales. Le canal déférent se continue ensuite par le canal éjaculateur. fonction: modification de la composition biochimique du plasma séminal. C. Urètre: trois parties se succèdent du col vésical au méat urinaire: urètre prostatique: épithélium de type vésical urètre membraneux: épithélium pseudo stratifié cylindrique urètre spongieux: épithélium pavimenteux non kératinisé

Les glandes annexes A. La prostate glande exocrine entourant la partie initiale de l’urètre avec deux parties : caudale et crâniale. Histologie: capsule périphérique conjonctive parenchyme lobulé par des cloisons conjonctives lobules faits de glandes tubulo-alvéolaires en trois régions : interne ; glandes de la muqueuse intermédiaire; GL de la S/muqueuse périphérique; GL principale + +++

TOPOGRAPHIE DE LA PROSTATE


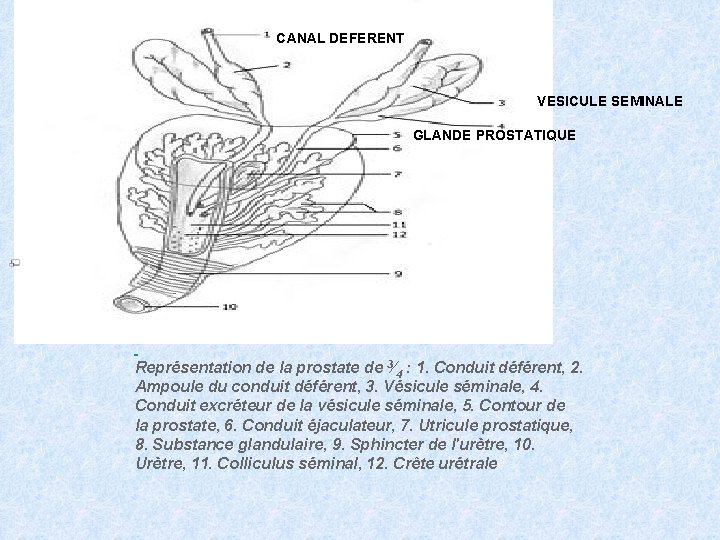
CANAL DEFERENT VESICULE SEMINALE GLANDE PROSTATIQUE Représentation de la prostate de 3⁄4 : 1. Conduit déférent, 2. Ampoule du conduit déférent, 3. Vésicule séminale, 4. Conduit excréteur de la vésicule séminale, 5. Contour de la prostate, 6. Conduit éjaculateur, 7. Utricule prostatique, 8. Substance glandulaire, 9. Sphincter de l'urètre, 10. Urètre, 11. Colliculus séminal, 12. Crête urétrale

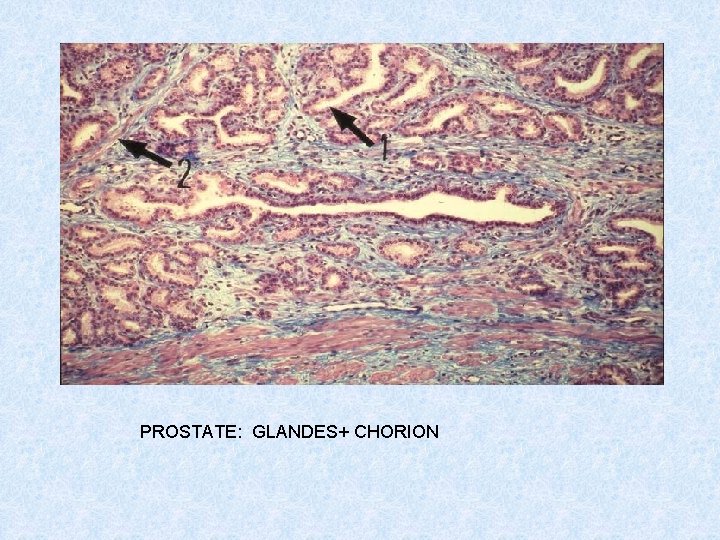
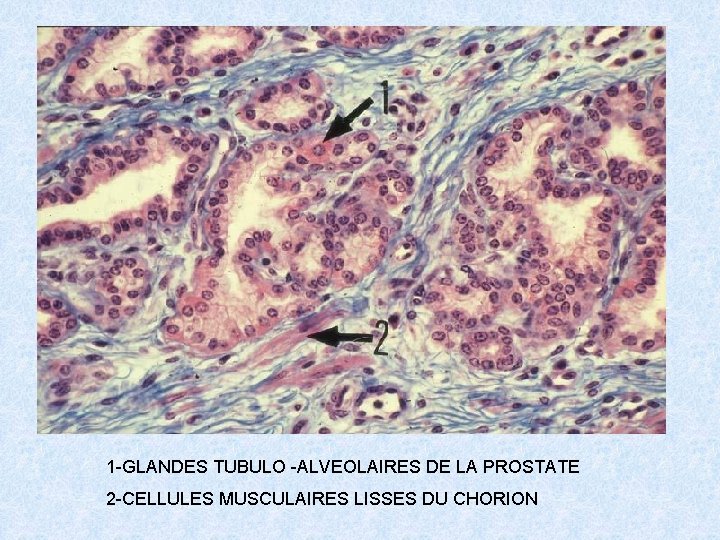
PROSTATE: GLANDES+ CHORION

1 -GLANDES TUBULO -ALVEOLAIRES DE LA PROSTATE 2 -CELLULES MUSCULAIRES LISSES DU CHORION

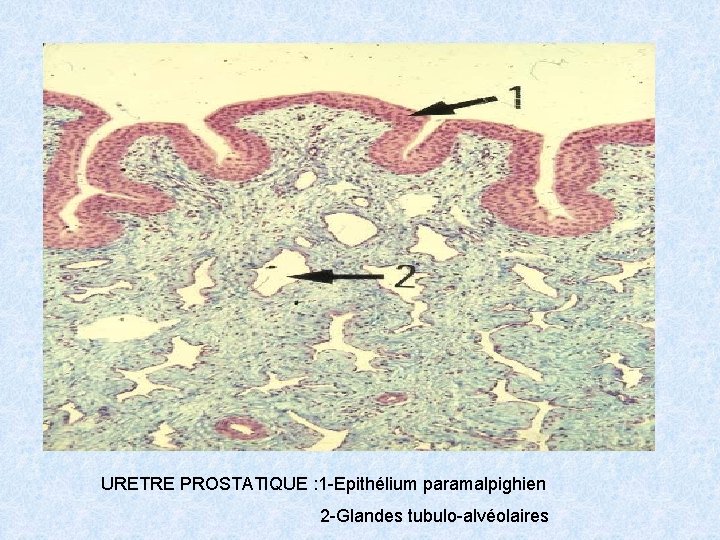
URETRE PROSTATIQUE : 1 -Epithélium paramalpighien 2 -Glandes tubulo-alvéolaires

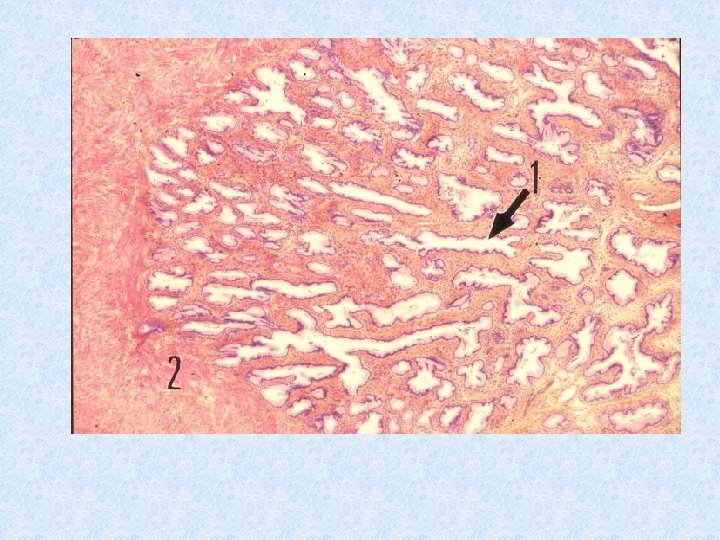
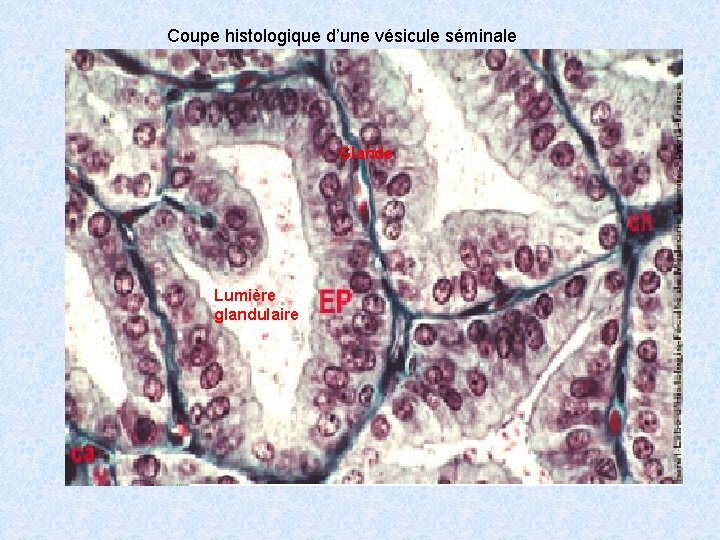
HISTOLOGIE: Cavités glandulaires à lumière variable et irrégulière contenant des formations ovoïdes de nature glycoproteïque: les sympéxions. Tapissées par un épithélium prismatique riche en organite Fonction: sécrétions prostatique entrent dans la composition du plasma séminal(andréno- dépendantes). B. Les vésicules séminales Organes pairs symétrique situés en arrière du col de la vessie au dessus de la prostate. - capsule conjonctive lâche avec quelques fibres musculaires lisses - long tube contourné avec nombreux diverticules délimités par une paroi formant des villosités. - tapissée par un épithélium prismatique à cellules hautes(principales) polarisées et de cellules basales. - un chorion conjonctif riche en fibres élastiques.

-Une couche mince de cellules musculaires lisses (myoépithéliale) Fonction : élaborent un produit de sécrétion : 2/3 du volume de l’éjaculat de nature diverse( fructose nécessaire à la nutrition et la mobilité des spermatozoïdes) C. Les glandes de Cowper Glandes tubulo-alvéolaires composées dont le canal excréteur s’abouche dans l’urètre membraneux. Glandes formée de lobules séparés par une cloison Conjonctive riche en fibres élastiques et en cellules musculaires lisses. Tapissées par un épithélium cubocylindrique formé de cellules à mucus. Canaux excréteurs tapissés par un épithélium cubique ou prismatique simple.


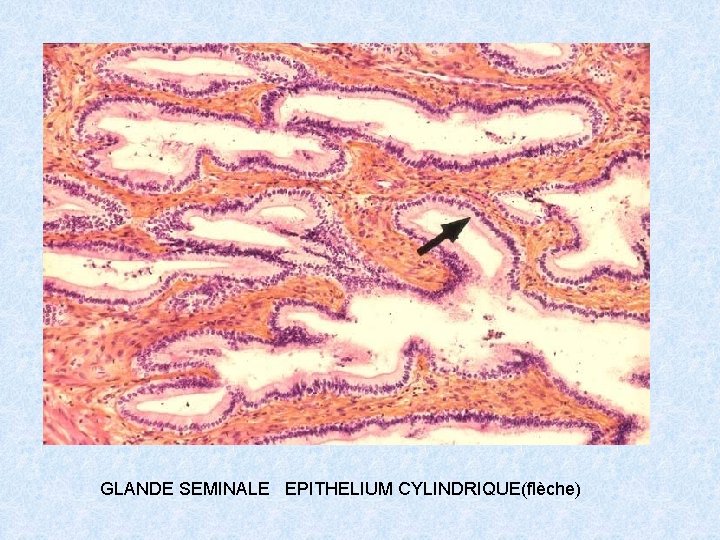
GLANDE SEMINALE EPITHELIUM CYLINDRIQUE(flèche)

Coupe histologique d’une vésicule séminale Glande Lumière glandulaire

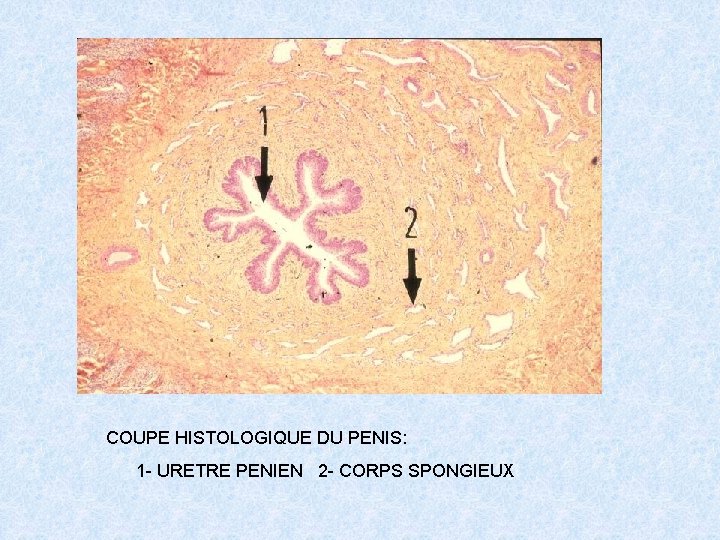
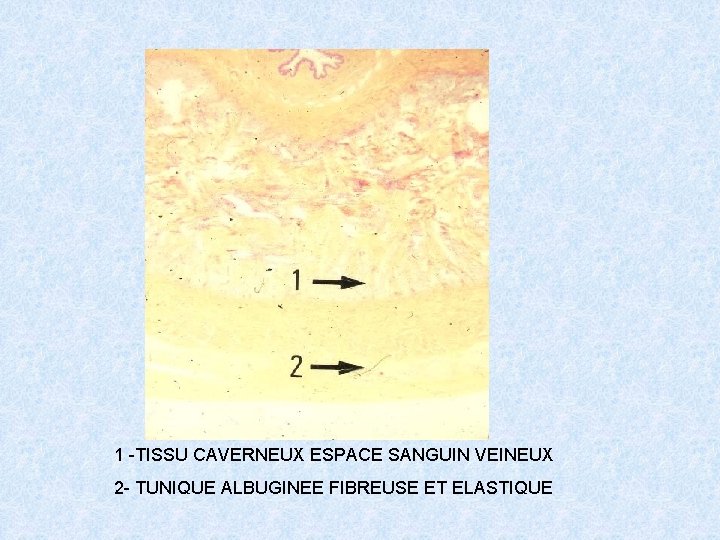
LE PENIS ORGANE EXTERNE ET PERMET LA COPULATION, IL EST CONSTITUE PAR TROIS MASSES CYLINDRIQUES DE TISSU ERECTILE: - Deux corps caverneux à la partie supérieure - Un corps spongieux( ou corps caverneux urétral) Ces corps érectiles sont entourés de tissu fibro-élastique et constitués d’un tissu musculaire lisse renfermant des lacunes sanguines revêtues d’un endothélium qui se gorgent de sang lors de l’érection. L’urètre pénien est bordé par un épithélium de type urinaire paramalpighien et le méat urétral est lui bordé par un épithélium de type malpighien pavimenteux


COUPE HISTOLOGIQUE DU PENIS: 1 - URETRE PENIEN 2 - CORPS SPONGIEUX

1 -TISSU CAVERNEUX ESPACE SANGUIN VEINEUX 2 - TUNIQUE ALBUGINEE FIBREUSE ET ELASTIQUE

LE SPERME Émis à chaque éjaculation et il est composé de spermatozoïdes en suspension dans le liquide séminal. CARACTERISTIQUES: Emis de 2 à 5 ml. Liquide visqueux, blanc opâque et floconneux. ph: 7, 2 à 7, 8 Nombre : 40 à 250 millions / m Un sperme est jugé fertile quand le nombre de spermatozoïdes est suffisant, quand la taille , la mobilité et la morphologie des spermatozoïdes sont normales. L’examen qui permet d’évaluer la qualité du sperme s’appelle le spermogramme.

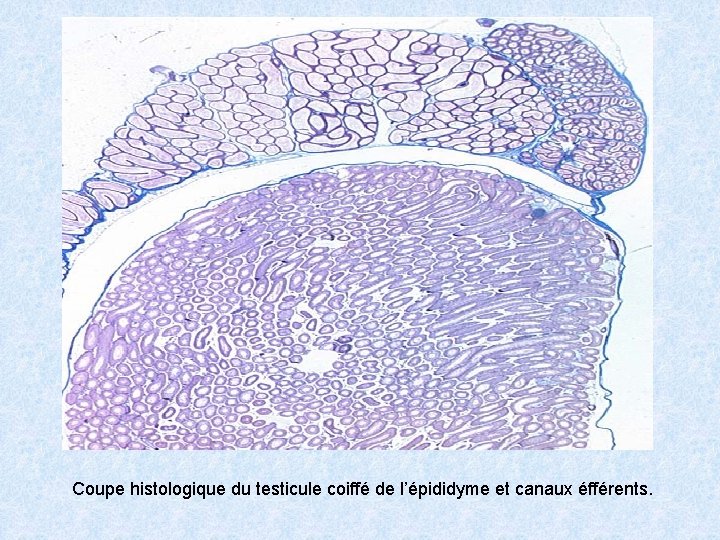
Coupe histologique du testicule coiffé de l’épididyme et canaux éfférents.

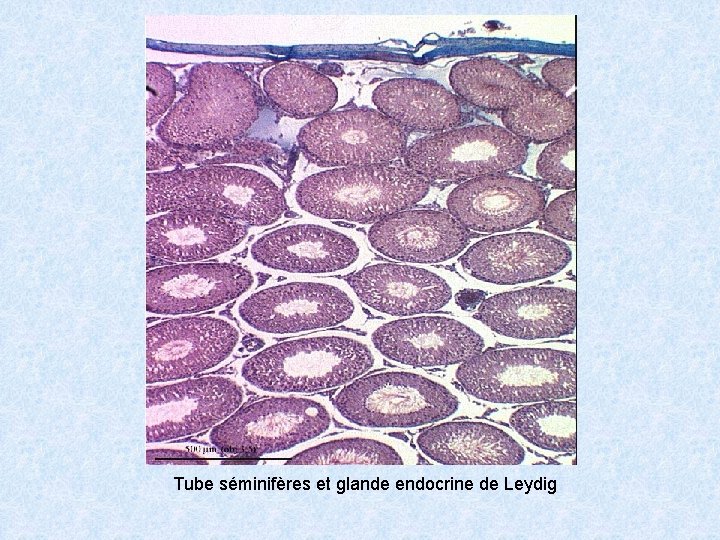
Tube séminifères et glande endocrine de Leydig

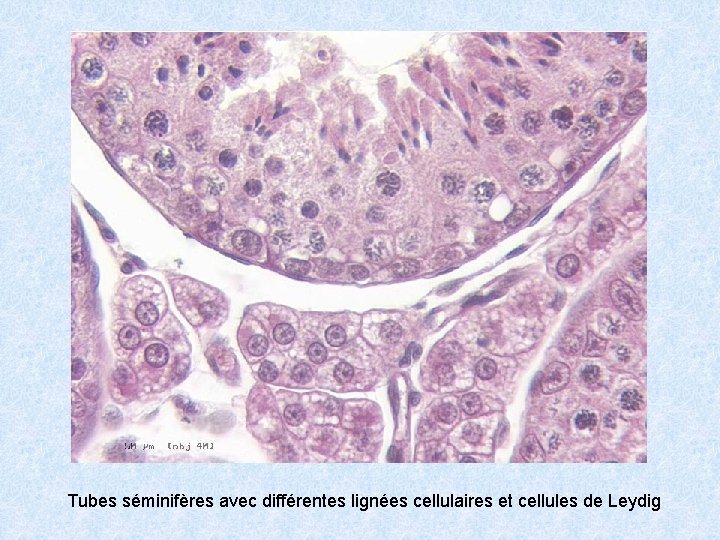
Tubes séminifères avec différentes lignées cellulaires et cellules de Leydig

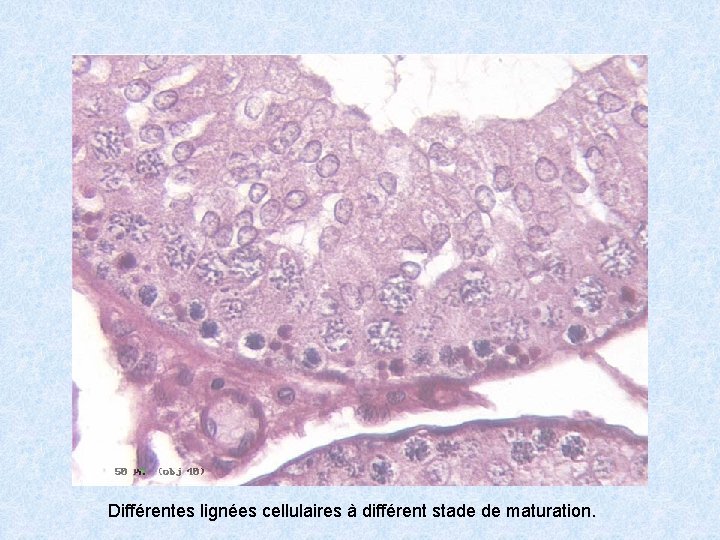
Différentes lignées cellulaires à différent stade de maturation.

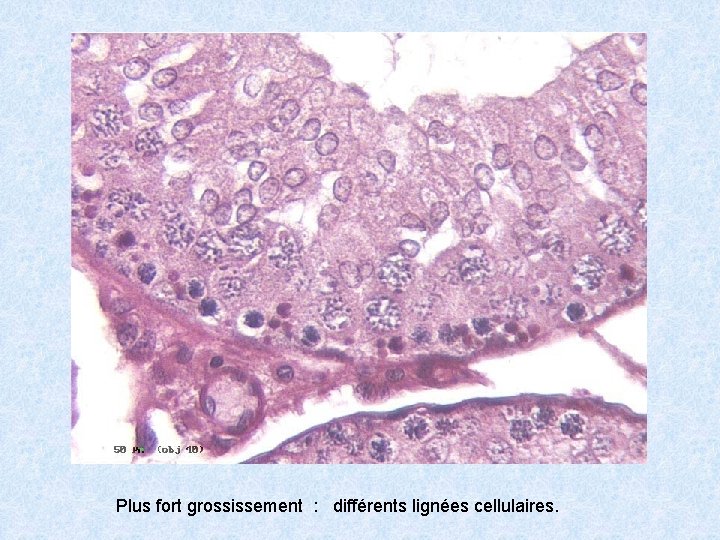
Plus fort grossissement : différents lignées cellulaires.

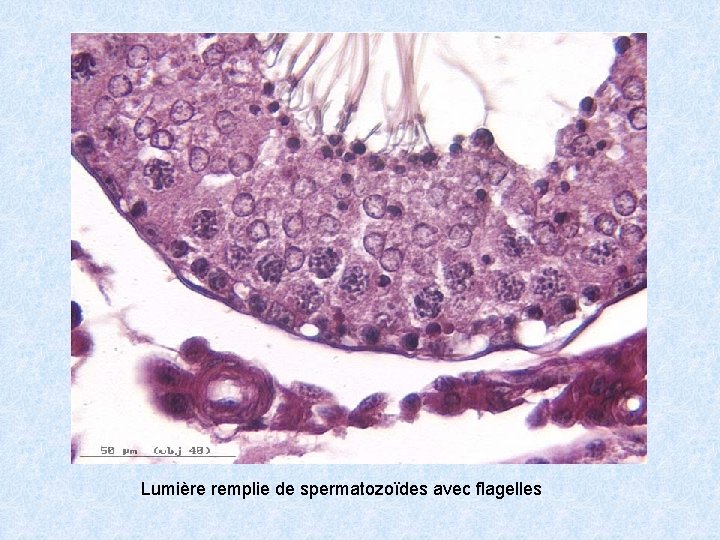
Lumière remplie de spermatozoïdes avec flagelles

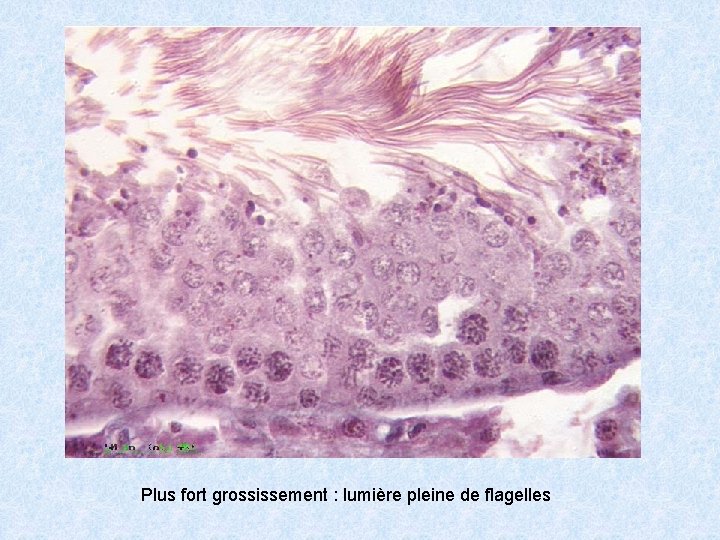
Plus fort grossissement : lumière pleine de flagelles

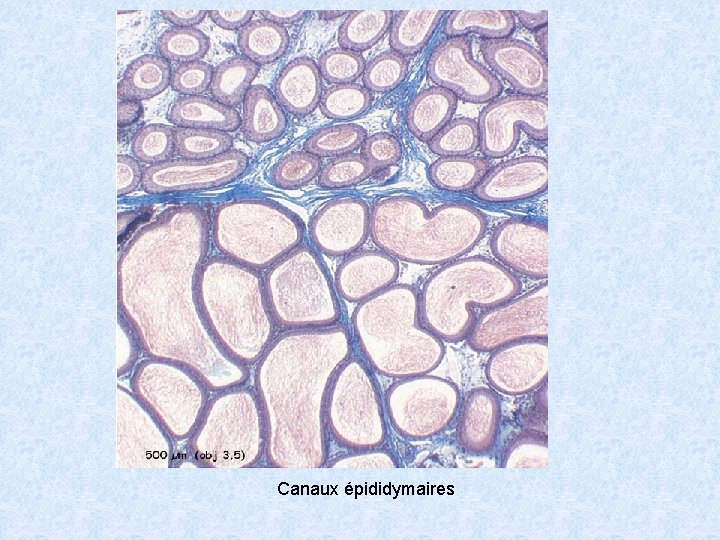
Canaux épididymaires

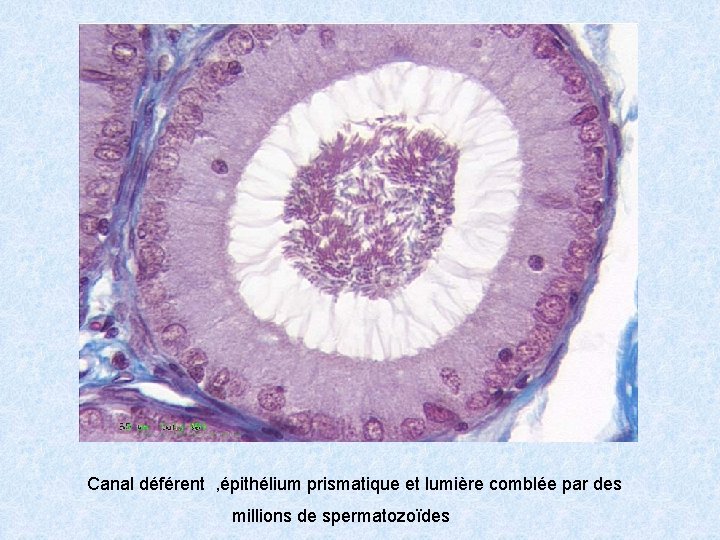
Canal déférent , épithélium prismatique et lumière comblée par des millions de spermatozoïdes