HISTOLOGA DE LA GLANDULA MAMARIA DRA ELENA MORALES

























- Slides: 96

HISTOLOGÍA DE LA GLANDULA MAMARIA DRA. ELENA MORALES CASASOLA Revolución Francesa La mujer como símbolo de la libertad liderando al pueblo Cuadro de Delacroix, 1830


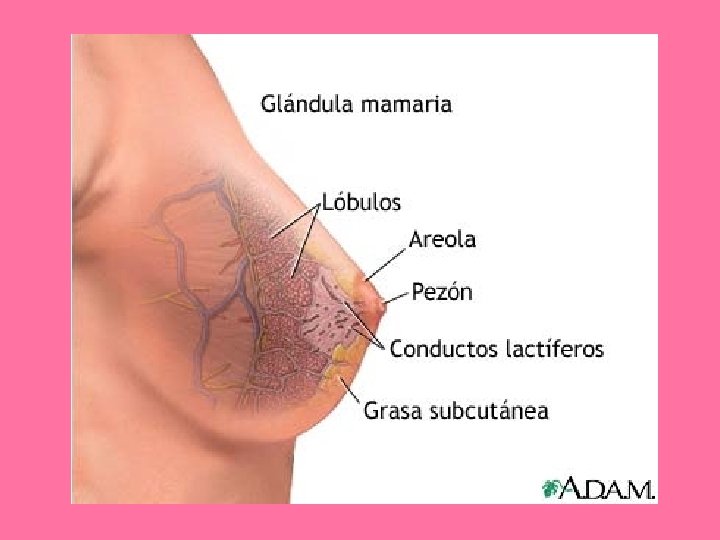
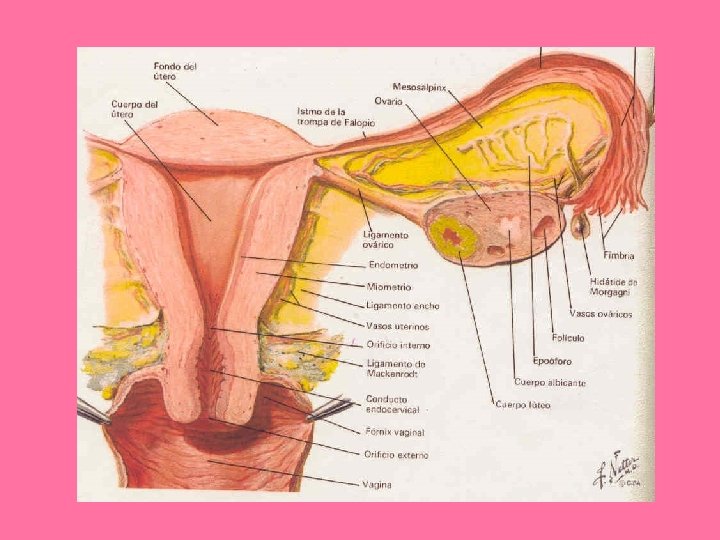
GLÁNDULAS MAMARIAS

• Glándulas cutáneas modificadas GENERALIDADES – Función: • Proporcionar nutrición a la descendencia • Estructura y modo de desarrollo similar a glándulas • Nacen en estado inmaduro y sudoríparas Dependiente. Se desarrollan a partir del ectodermo cutáneo.


• Glándulas pares: – Se desarrollan en el embrión a lo largo de las líneas mamarias: • Desde la axila hasta la ingle, a uno y otro lado de la línea. • Humano: – Dos glándulas mamarias: • Son frecuentes los pezones o masas glandulares accesorias GENERALIDADES

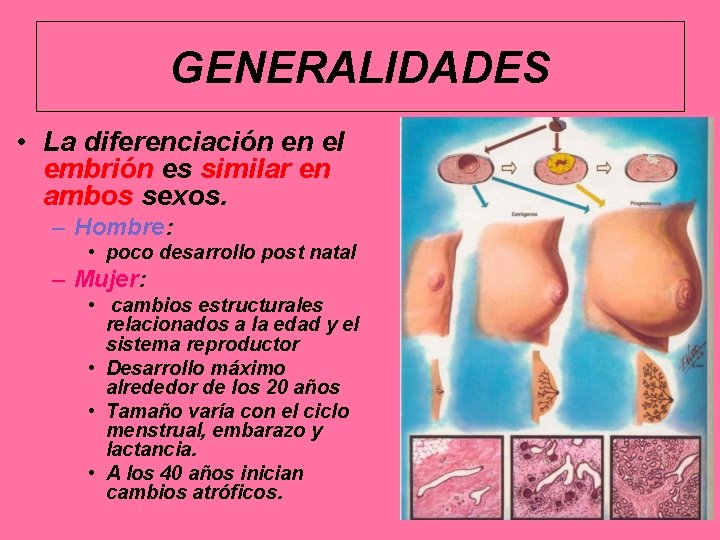
GENERALIDADES • La diferenciación en el embrión es similar en ambos sexos. – Hombre: • poco desarrollo post natal – Mujer: • cambios estructurales relacionados a la edad y el sistema reproductor • Desarrollo máximo alrededor de los 20 años • Tamaño varía con el ciclo menstrual, embarazo y lactancia. • A los 40 años inician cambios atróficos.

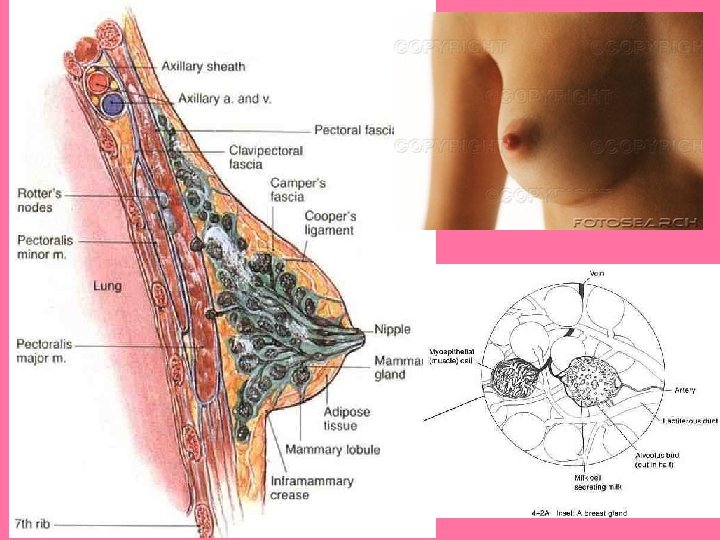
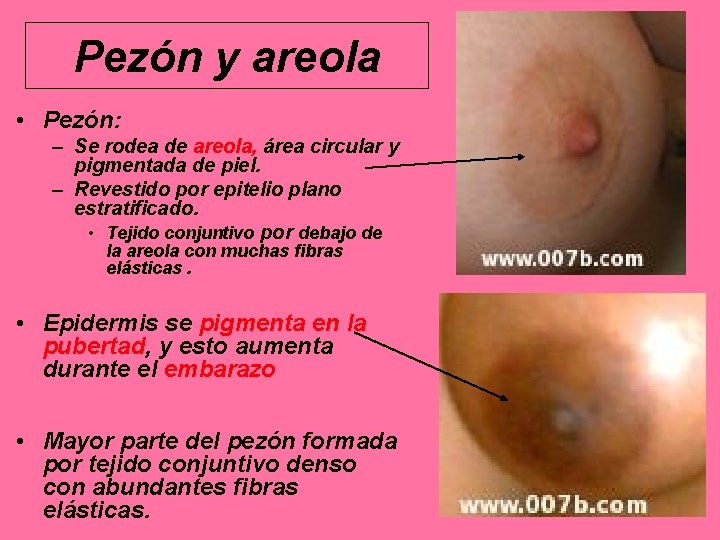
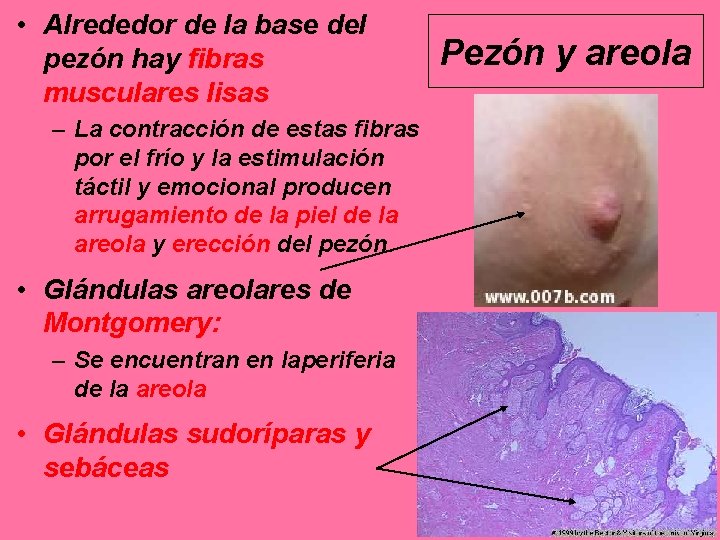
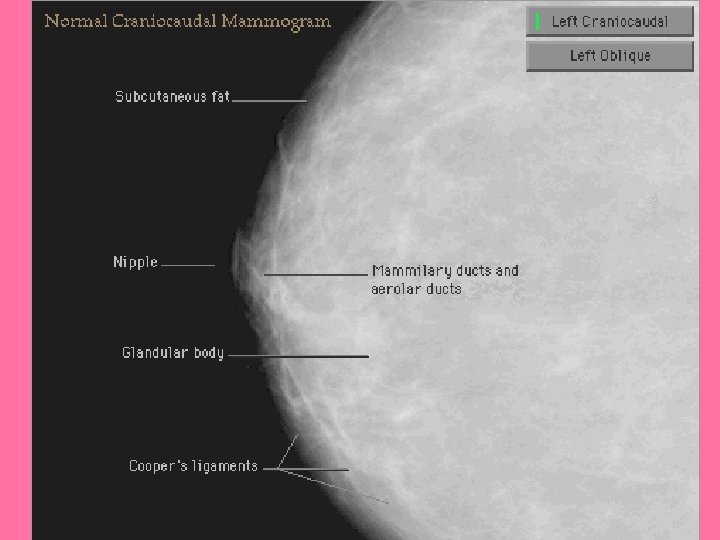
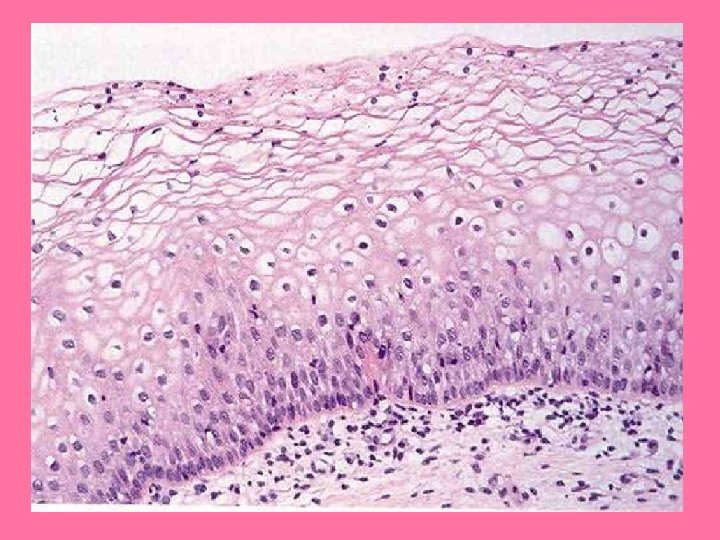
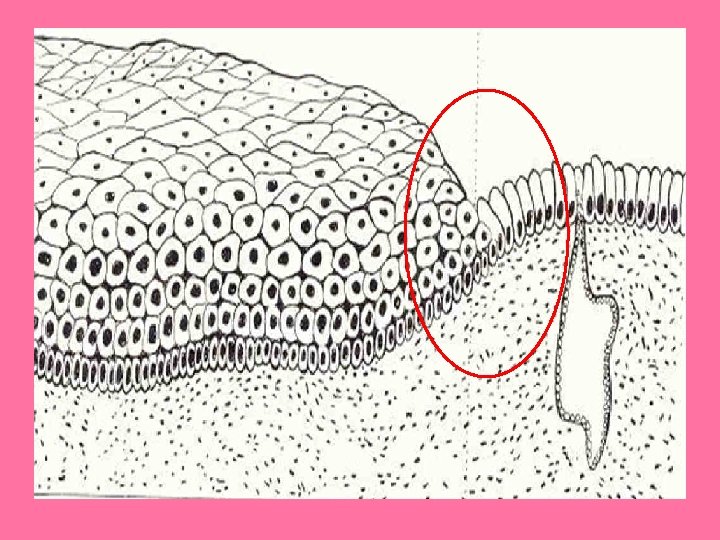
Pezón y areola • Pezón: – Se rodea de areola, área circular y pigmentada de piel. – Revestido por epitelio plano estratificado. • Tejido conjuntivo por debajo de la areola con muchas fibras elásticas. • Epidermis se pigmenta en la pubertad, y esto aumenta durante el embarazo • Mayor parte del pezón formada por tejido conjuntivo denso con abundantes fibras elásticas.

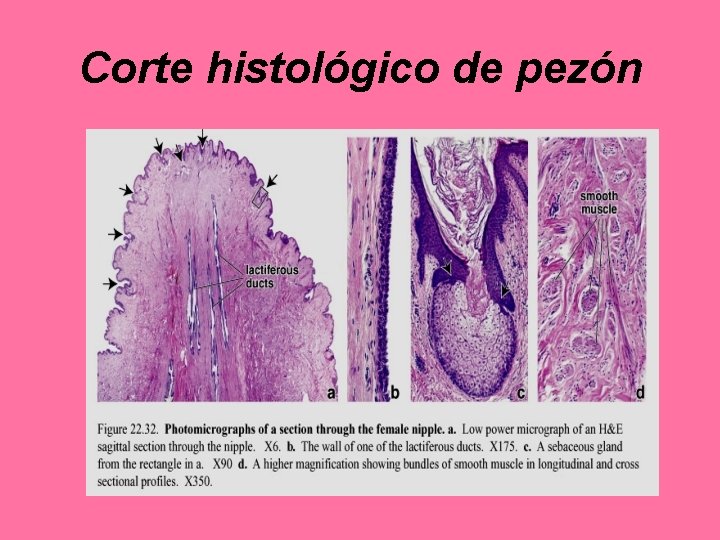
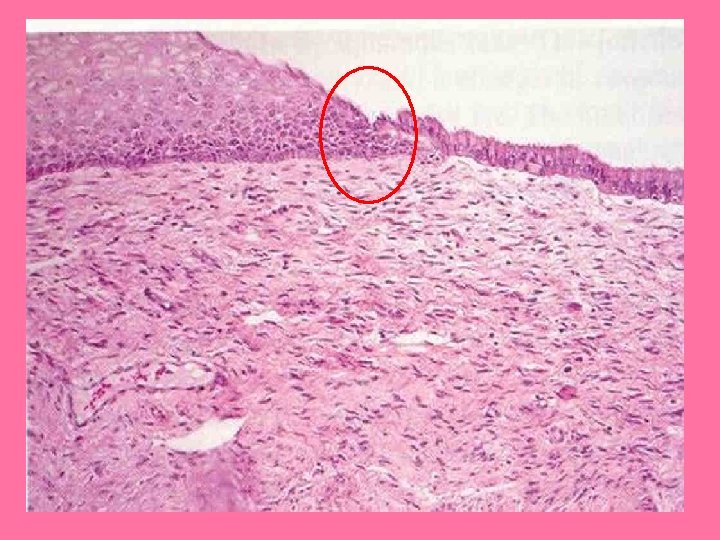
Corte histológico de pezón

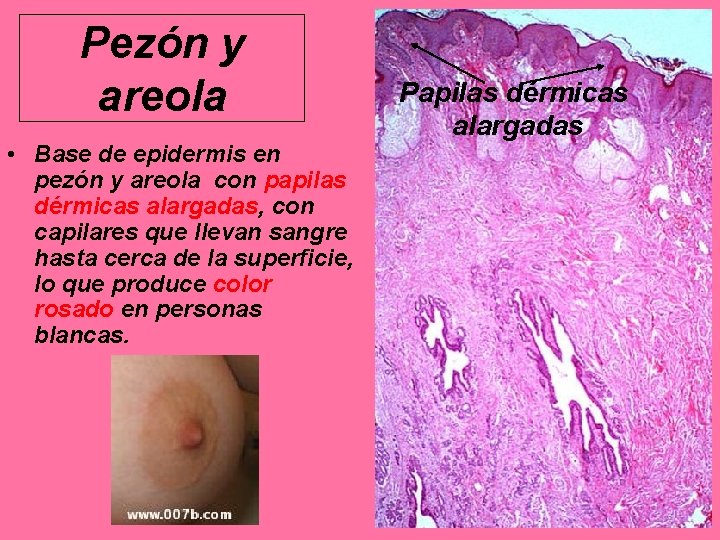
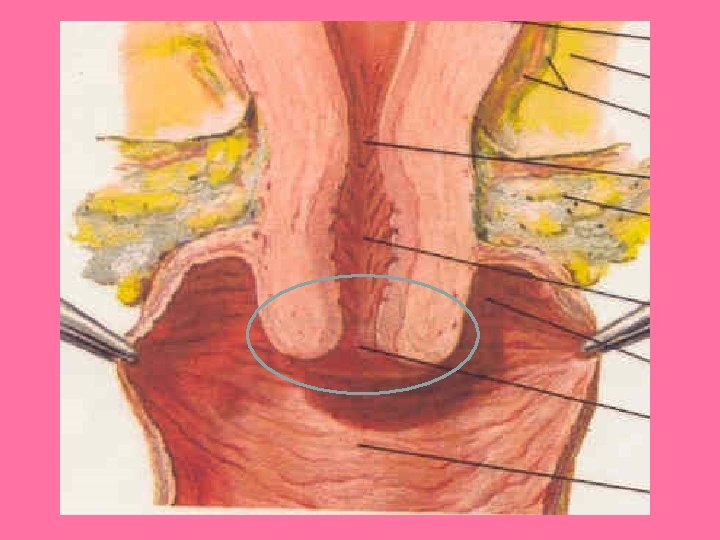
Pezón y areola • Base de epidermis en pezón y areola con papilas dérmicas alargadas, con capilares que llevan sangre hasta cerca de la superficie, lo que produce color rosado en personas blancas. Papilas dérmicas alargadas

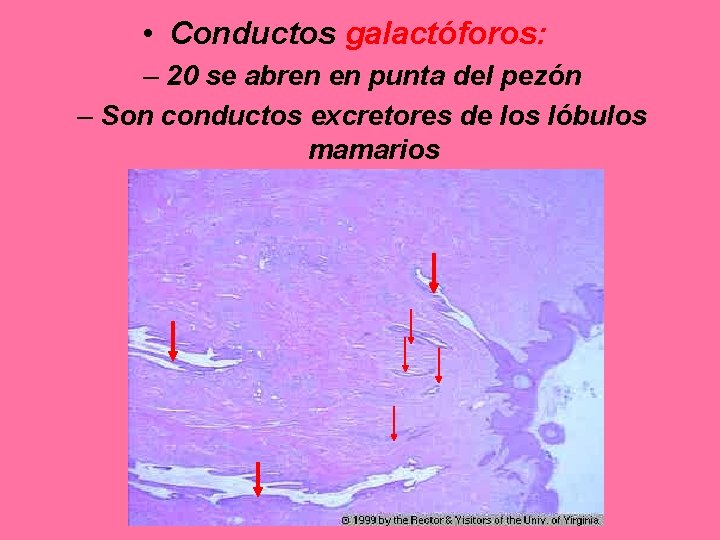
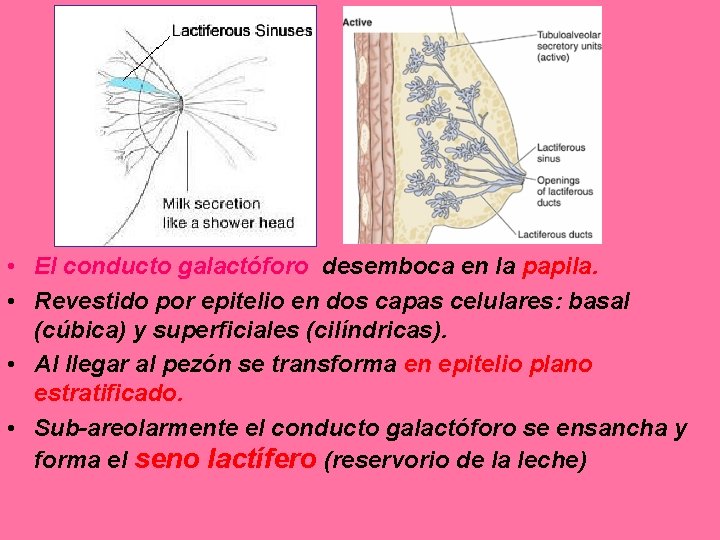
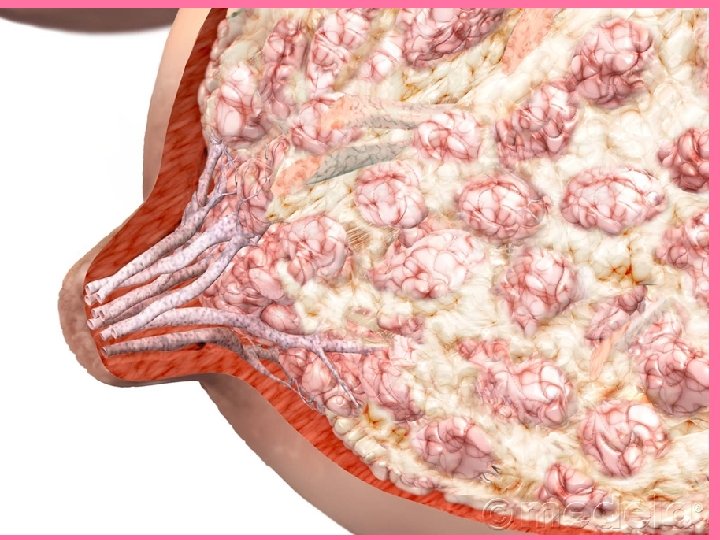
• Conductos galactóforos: – 20 se abren en punta del pezón – Son conductos excretores de los lóbulos mamarios

• Alrededor de la base del pezón hay fibras musculares lisas – La contracción de estas fibras por el frío y la estimulación táctil y emocional producen arrugamiento de la piel de la areola y erección del pezón. • Glándulas areolares de Montgomery: – Se encuentran en laperiferia de la areola • Glándulas sudoríparas y sebáceas Pezón y areola

Estimulación de pezón y areola • La estimulación del pezón por la succión del lactante: – Inicia acontecimientos neurales y neurohumorales que finalizan con la eyección de leche. – Facilita el mantenimiento de la secreción de prolactina

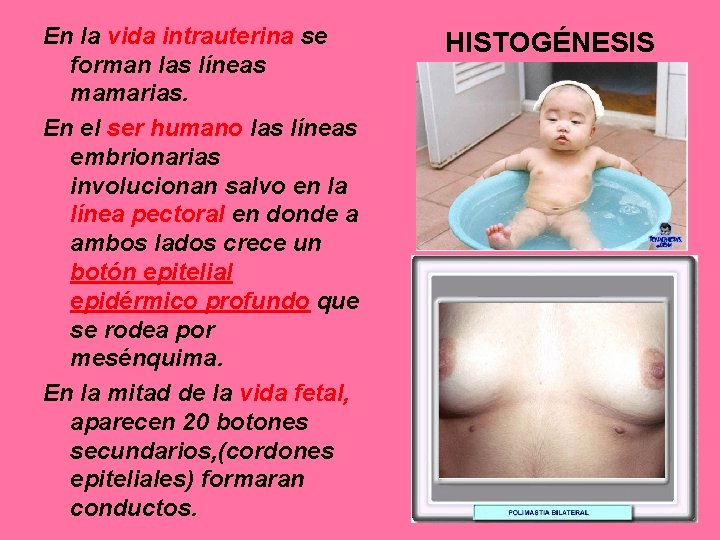
En la vida intrauterina se forman las líneas mamarias. En el ser humano las líneas embrionarias involucionan salvo en la línea pectoral en donde a ambos lados crece un botón epitelial epidérmico profundo que se rodea por mesénquima. En la mitad de la vida fetal, aparecen 20 botones secundarios, (cordones epiteliales) formaran conductos. HISTOGÉNESIS

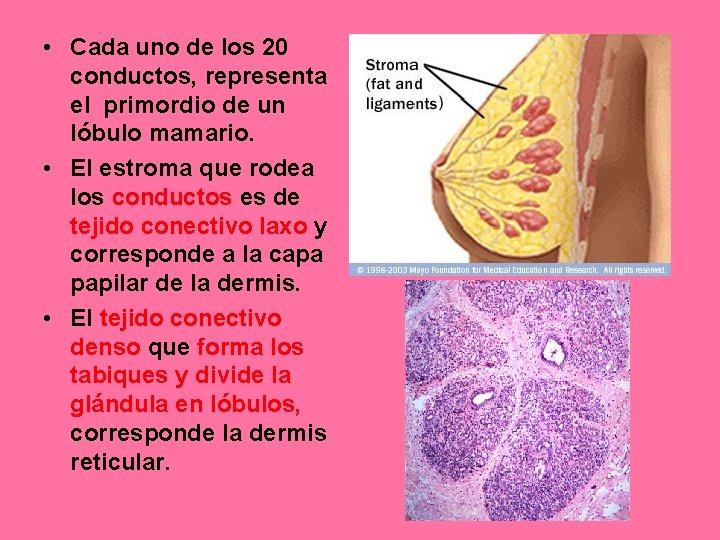
• Cada uno de los 20 conductos, representa el primordio de un lóbulo mamario. • El estroma que rodea los conductos es de tejido conectivo laxo y corresponde a la capa papilar de la dermis. • El tejido conectivo denso que forma los tabiques y divide la glándula en lóbulos, corresponde la dermis reticular.

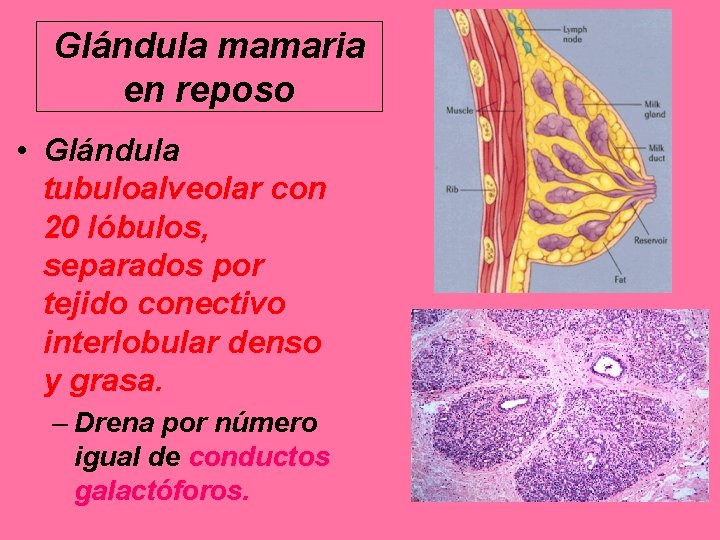
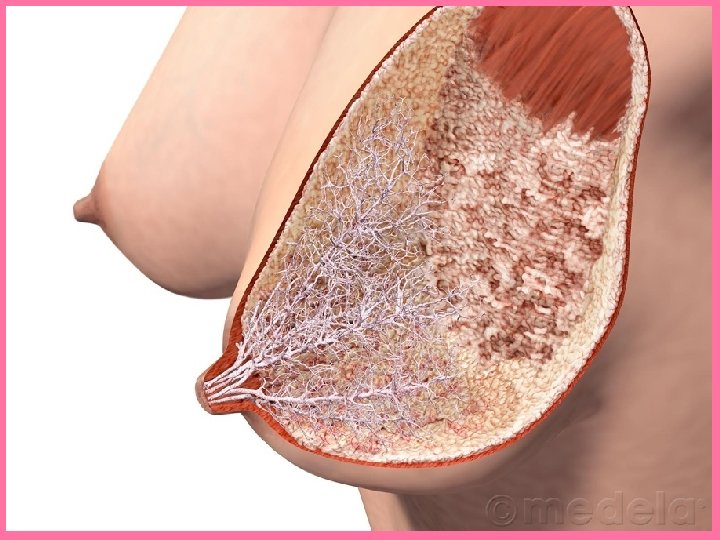
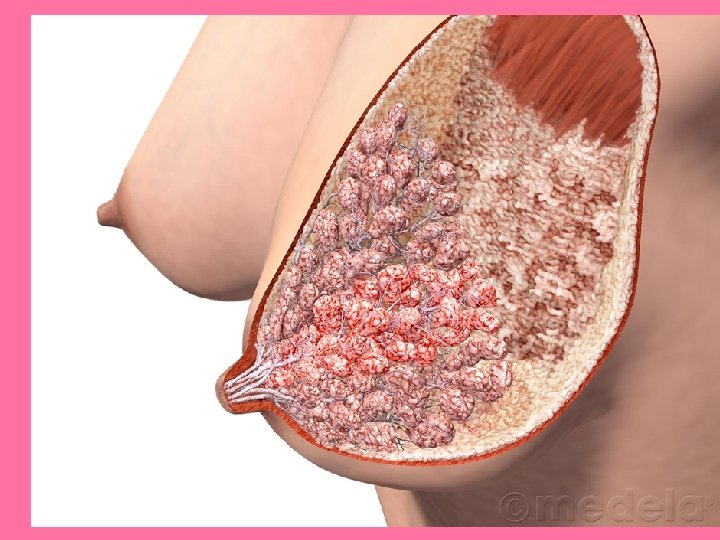
Glándula mamaria en reposo • Glándula tubuloalveolar con 20 lóbulos, separados por tejido conectivo interlobular denso y grasa. – Drena por número igual de conductos galactóforos.

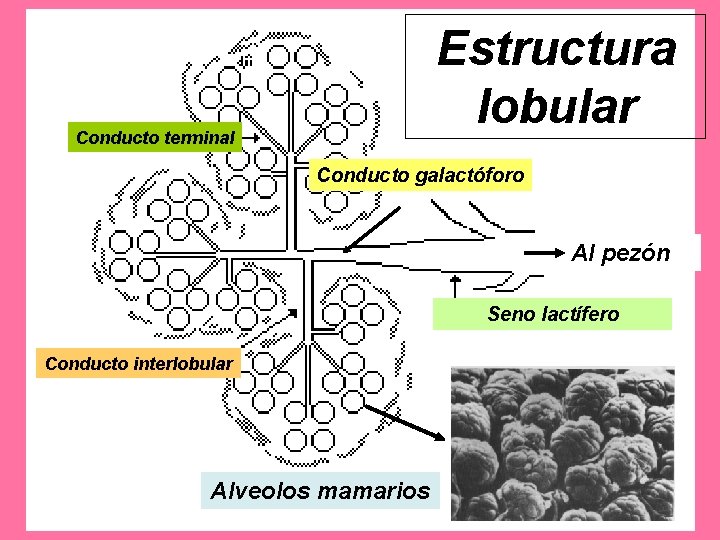
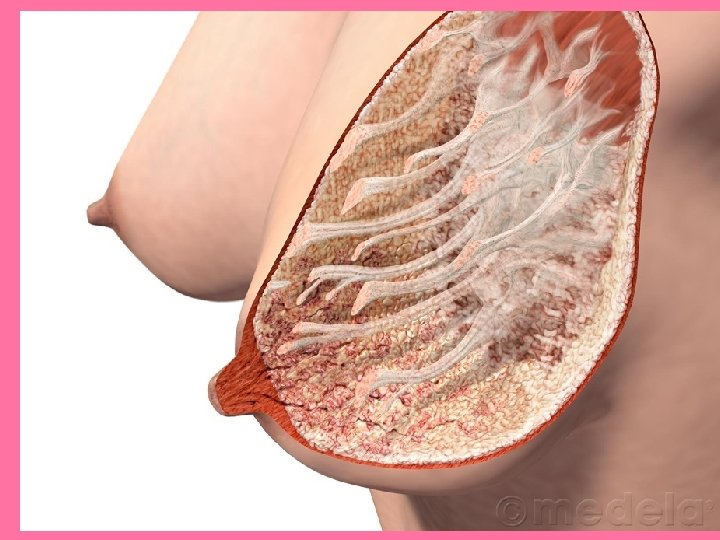
• El conducto galactóforo desemboca en la papila. • Revestido por epitelio en dos capas celulares: basal (cúbica) y superficiales (cilíndricas). • Al llegar al pezón se transforma en epitelio plano estratificado. • Sub-areolarmente el conducto galactóforo se ensancha y forma el seno lactífero (reservorio de la leche)

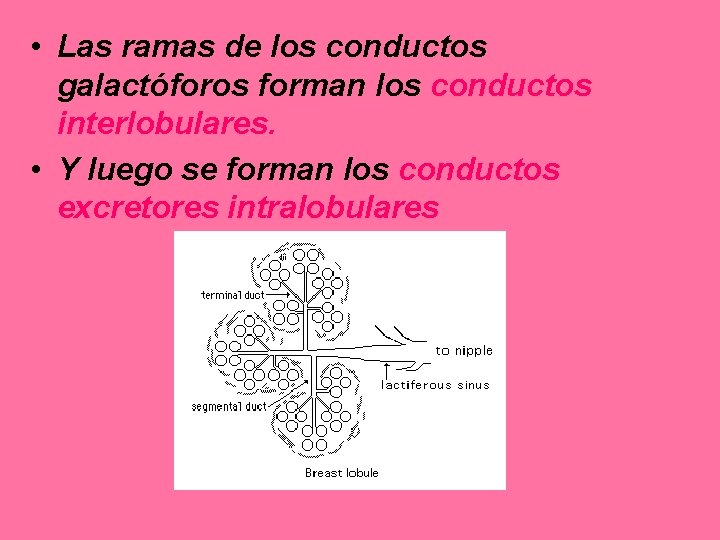
• Las ramas de los conductos galactóforos forman los conductos interlobulares. • Y luego se forman los conductos excretores intralobulares

Estructura lobular Conducto terminal Conducto galactóforo Al pezón Seno lactífero Conducto interlobular Alveolos mamarios

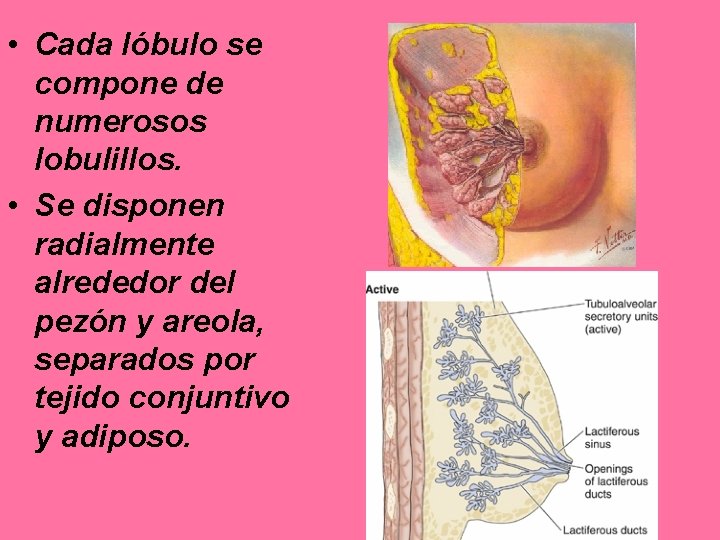
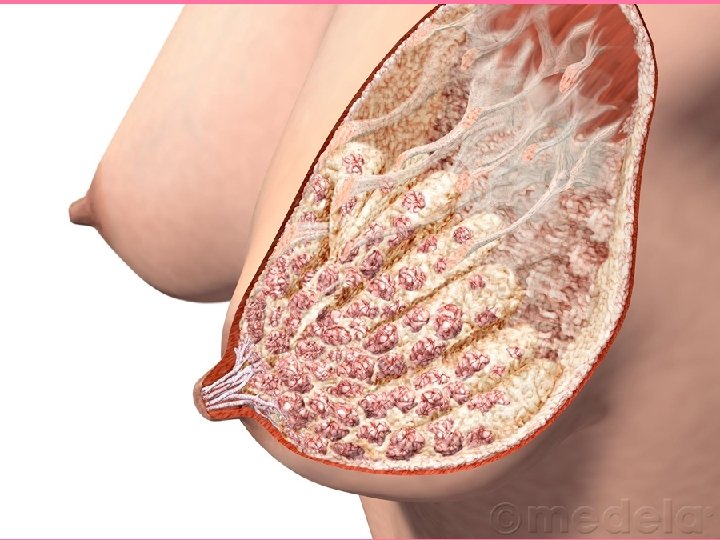
• Cada lóbulo se compone de numerosos lobulillos. • Se disponen radialmente alrededor del pezón y areola, separados por tejido conjuntivo y adiposo.

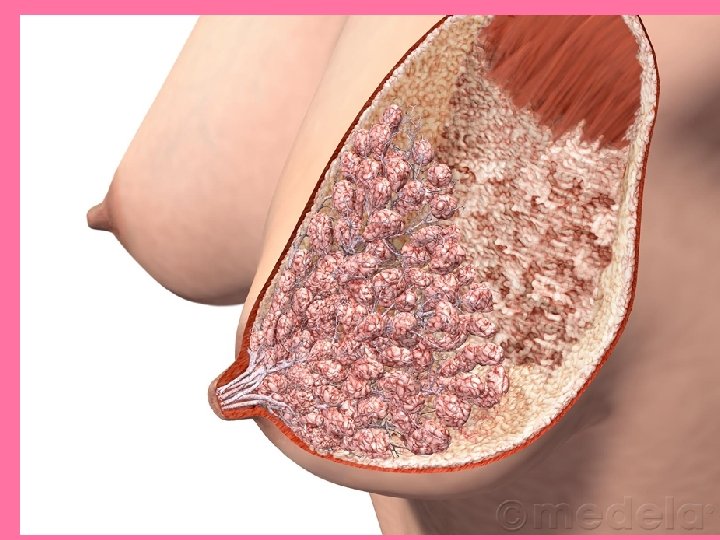
• Cada lobulillo formado por ramificaciones más pequeñas. • Constituyen las porciones terminales secretoras que se componen de alveolos revestidos por epitelio cúbico o cilíndrico. • Cada lobulillo tiene un único conducto terminal con grados variables de ramificación: – Ramas drenan múltiples grupos de alveolos.

Conducto terminal con el lobulillo correspondiente representan: • La unidad funcional de la mama o unidad ductulobulillar terminal

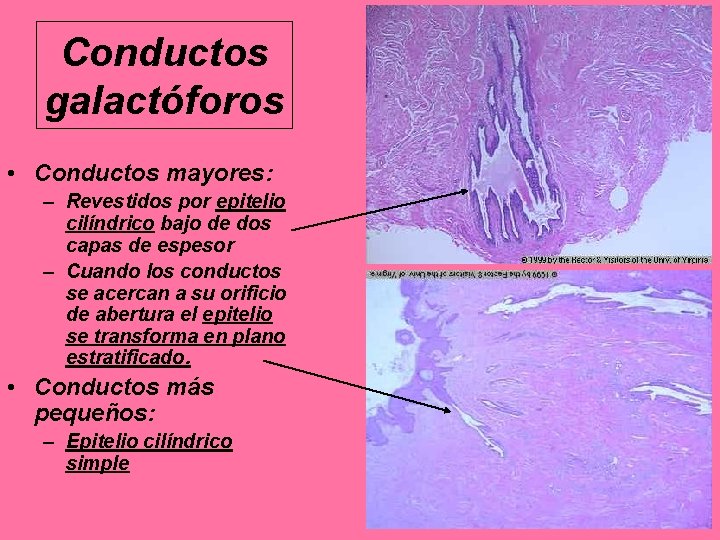
Conductos galactóforos • Conductos mayores: – Revestidos por epitelio cilíndrico bajo de dos capas de espesor – Cuando los conductos se acercan a su orificio de abertura el epitelio se transforma en plano estratificado. • Conductos más pequeños: – Epitelio cilíndrico simple

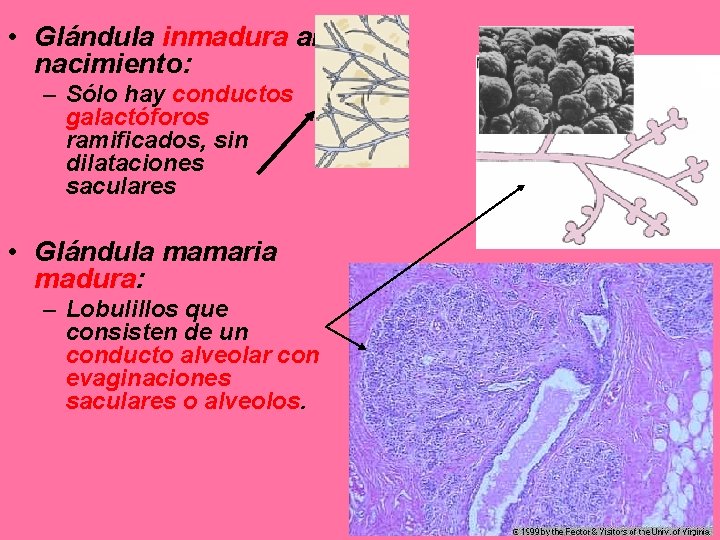
• Glándula inmadura al nacimiento: – Sólo hay conductos galactóforos ramificados, sin dilataciones saculares • Glándula mamaria madura: – Lobulillos que consisten de un conducto alveolar con evaginaciones saculares o alveolos.

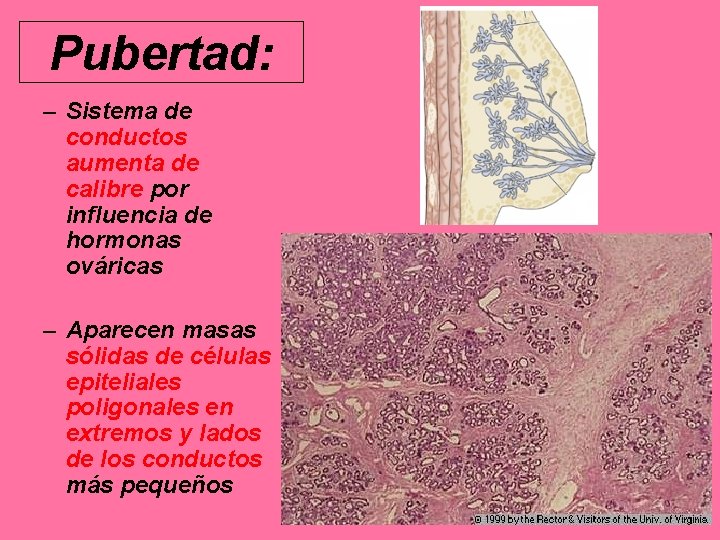
Pubertad: – Sistema de conductos aumenta de calibre por influencia de hormonas ováricas – Aparecen masas sólidas de células epiteliales poligonales en extremos y lados de los conductos más pequeños

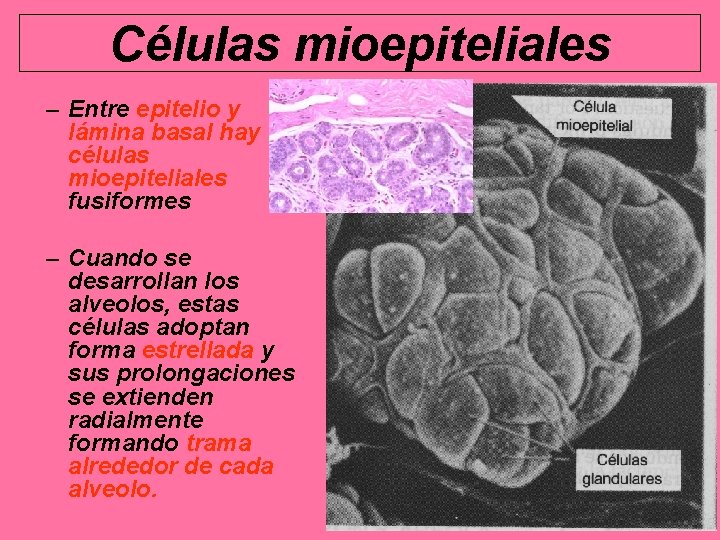
Células mioepiteliales – Entre epitelio y lámina basal hay células mioepiteliales fusiformes – Cuando se desarrollan los alveolos, estas células adoptan forma estrellada y sus prolongaciones se extienden radialmente formando trama alrededor de cada alveolo.

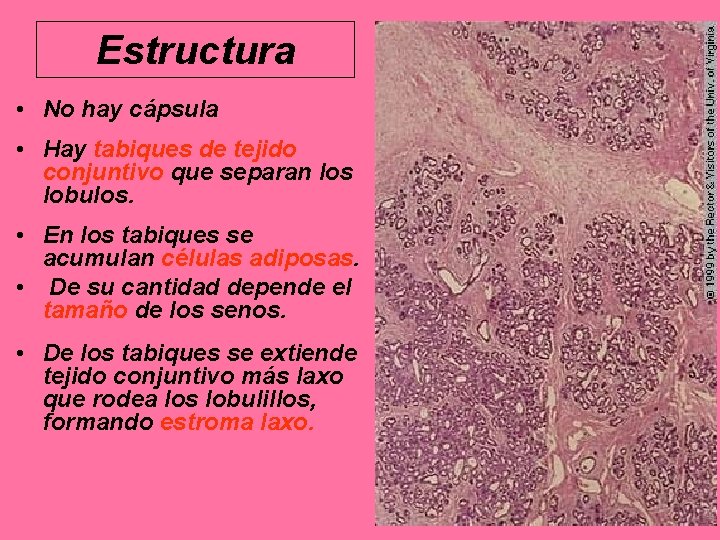
Estructura • No hay cápsula • Hay tabiques de tejido conjuntivo que separan los lobulos. • En los tabiques se acumulan células adiposas. • De su cantidad depende el tamaño de los senos. • De los tabiques se extiende tejido conjuntivo más laxo que rodea los lobulillos, formando estroma laxo.

Varón • Sistema rudimentario de conductos sin diferenciación hacia alveolos. • Puede presentar proliferación transitoria durante la pubertad debido a estímulo hormonal • Síndrome de Klinefelter y tumores testiculares con producción de estrógenos: – Desarrollo de ginecomastia

• Glándula mamaria activa

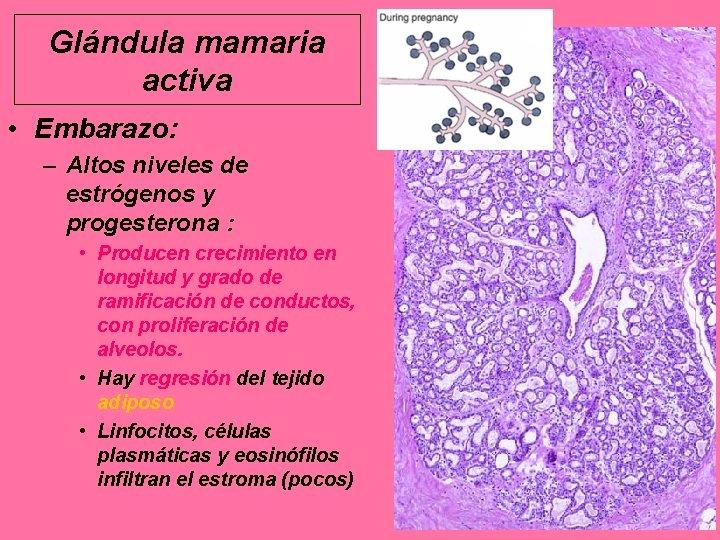
Glándula mamaria activa • Embarazo: – Altos niveles de estrógenos y progesterona : • Producen crecimiento en longitud y grado de ramificación de conductos, con proliferación de alveolos. • Hay regresión del tejido adiposo • Linfocitos, células plasmáticas y eosinófilos infiltran el estroma (pocos)

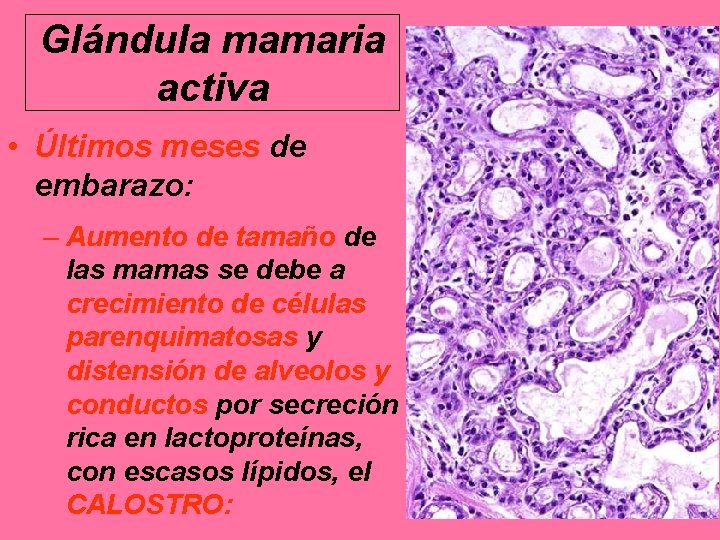
Glándula mamaria activa • Últimos meses de embarazo: – Aumento de tamaño de las mamas se debe a crecimiento de células parenquimatosas y distensión de alveolos y conductos por secreción rica en lactoproteínas, con escasos lípidos, el CALOSTRO:

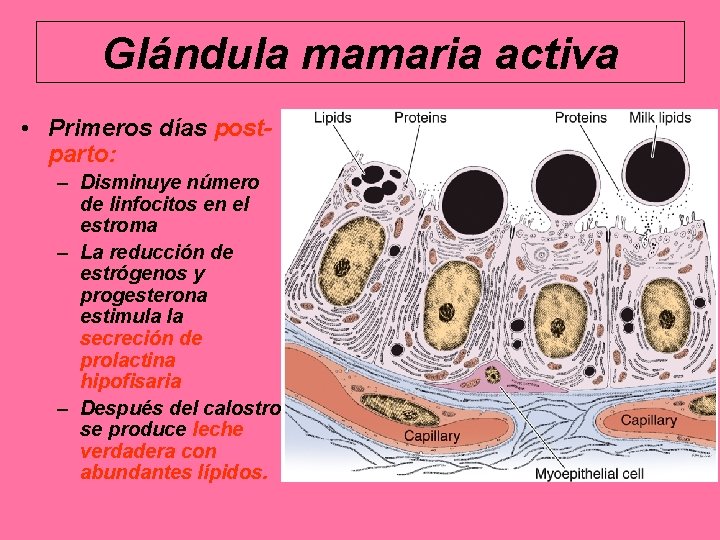
Glándula mamaria activa • Primeros días postparto: – Disminuye número de linfocitos en el estroma – La reducción de estrógenos y progesterona estimula la secreción de prolactina hipofisaria – Después del calostro se produce leche verdadera con abundantes lípidos.

INVOLUCION DE LA GLANDULA MAMARIA

• MUJERES DE EDAD AVANZADA, INVOLUCIÓN GRADUAL CON ATROFIA DE LOS ALVEOLOS SÓLIDOS PORCIONES DISTALES DEL SISTEMA DE CONDUCTOS. . • TEJIDO CONJUNTIVO PIERDE DENSIDAD CELULAR. MENOS COLÁGENO Y CÉLULAS ADIPOSAS.

Toda mujer mayor de 40 años se debe hacer la mamografía La periodicidad depende de los factores de riesgo









• PLACENTA

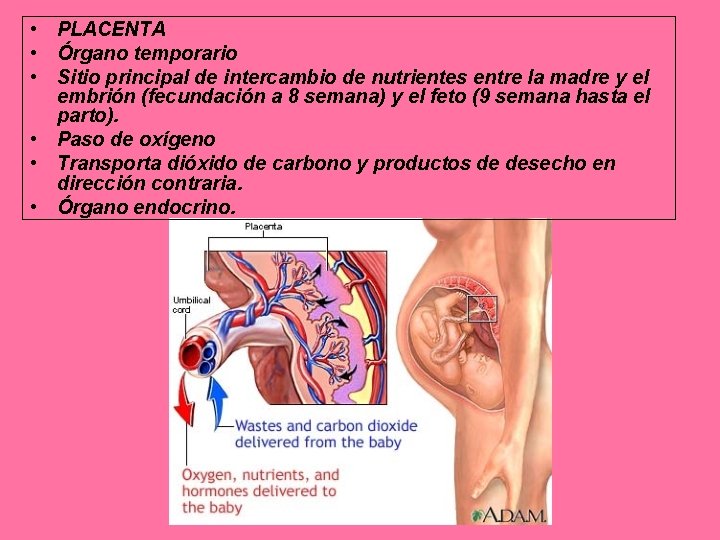
• PLACENTA • Órgano temporario • Sitio principal de intercambio de nutrientes entre la madre y el embrión (fecundación a 8 semana) y el feto (9 semana hasta el parto). • Paso de oxígeno • Transporta dióxido de carbono y productos de desecho en dirección contraria. • Órgano endocrino.

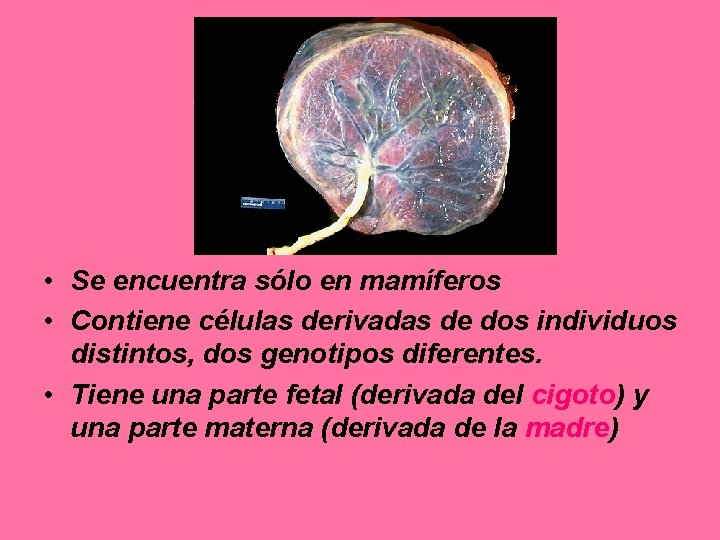
• Se encuentra sólo en mamíferos • Contiene células derivadas de dos individuos distintos, dos genotipos diferentes. • Tiene una parte fetal (derivada del cigoto) y una parte materna (derivada de la madre)

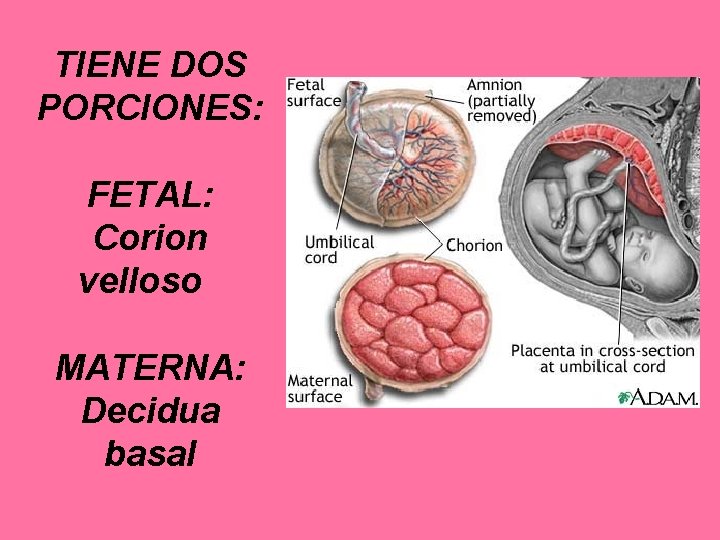
TIENE DOS PORCIONES: FETAL: Corion velloso MATERNA: Decidua basal

IMPLANTACION • A medida que discurre por la trompa uterina, el óvulo fecundado se convierte en mórula. • Al cuarto día alcanza la cavidad uterina y se convierte en blastocisto. • El blastocisto permanece libre en la cavidad endometrial por 1 a 2 días.

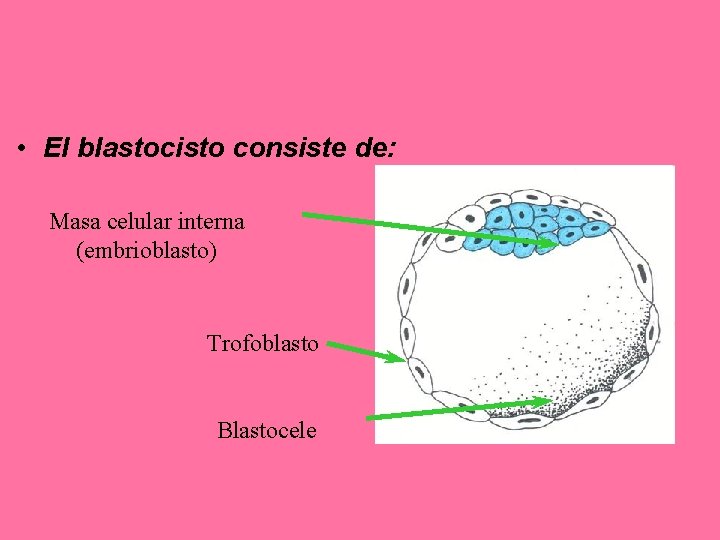
• El blastocisto consiste de: Masa celular interna (embrioblasto) Trofoblasto Blastocele

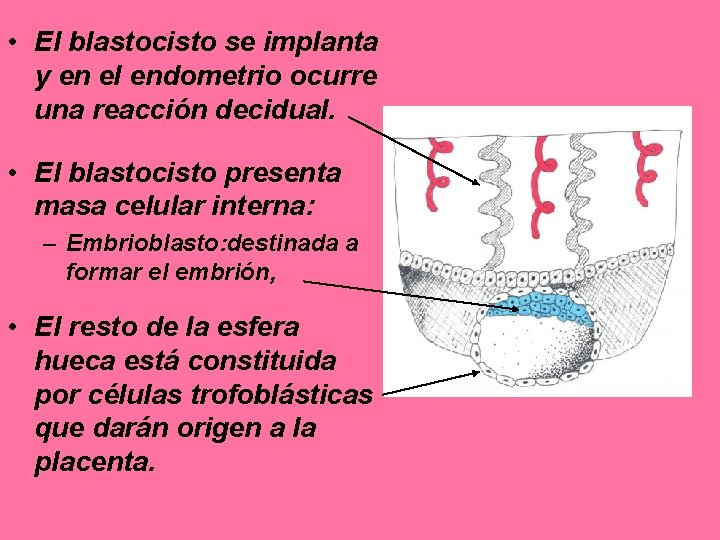
• El blastocisto se implanta y en el endometrio ocurre una reacción decidual. • El blastocisto presenta masa celular interna: – Embrioblasto: destinada a formar el embrión, • El resto de la esfera hueca está constituida por células trofoblásticas que darán origen a la placenta.

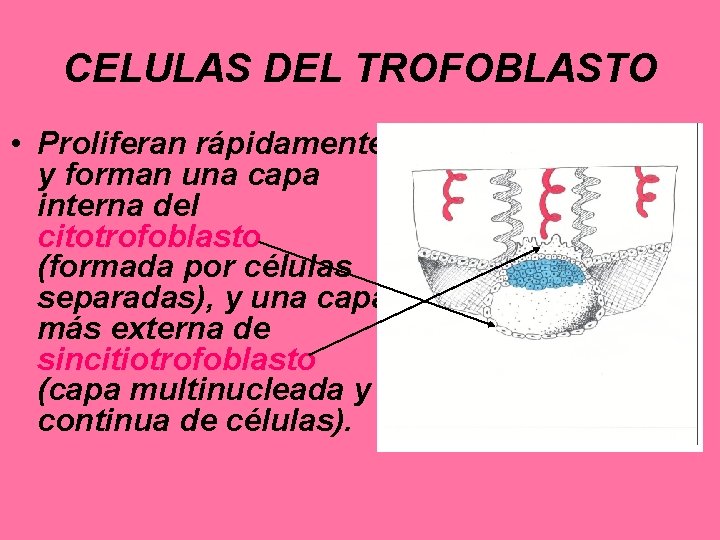
CELULAS DEL TROFOBLASTO • Proliferan rápidamente y forman una capa interna del citotrofoblasto (formada por células separadas), y una capa más externa de sincitiotrofoblasto (capa multinucleada y continua de células).

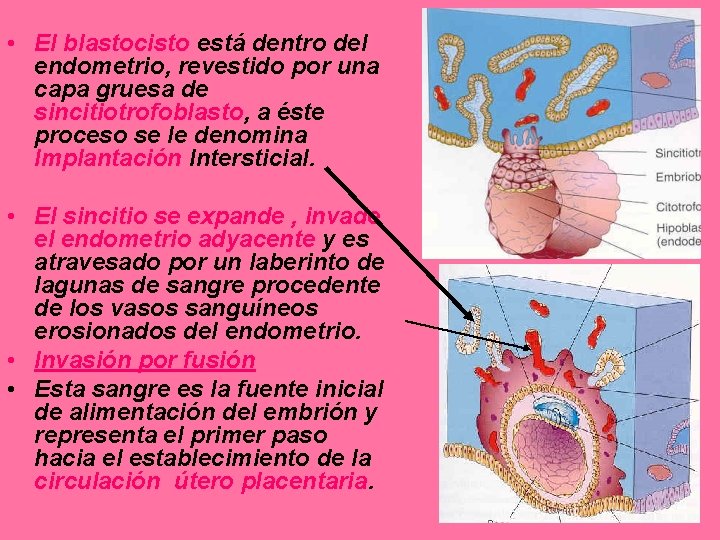
• El blastocisto está dentro del endometrio, revestido por una capa gruesa de sincitiotrofoblasto, a éste proceso se le denomina Implantación Intersticial. • El sincitio se expande , invade el endometrio adyacente y es atravesado por un laberinto de lagunas de sangre procedente de los vasos sanguíneos erosionados del endometrio. • Invasión por fusión • Esta sangre es la fuente inicial de alimentación del embrión y representa el primer paso hacia el establecimiento de la circulación útero placentaria.

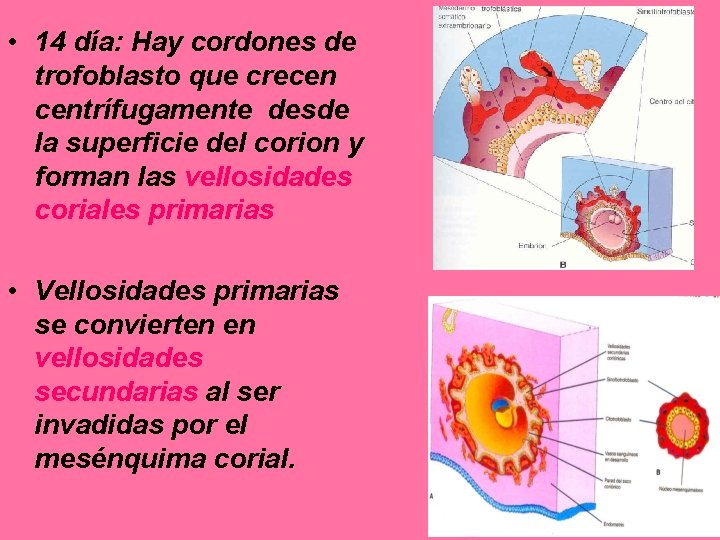
• 14 día: Hay cordones de trofoblasto que crecen centrífugamente desde la superficie del corion y forman las vellosidades coriales primarias • Vellosidades primarias se convierten en vellosidades secundarias al ser invadidas por el mesénquima corial.

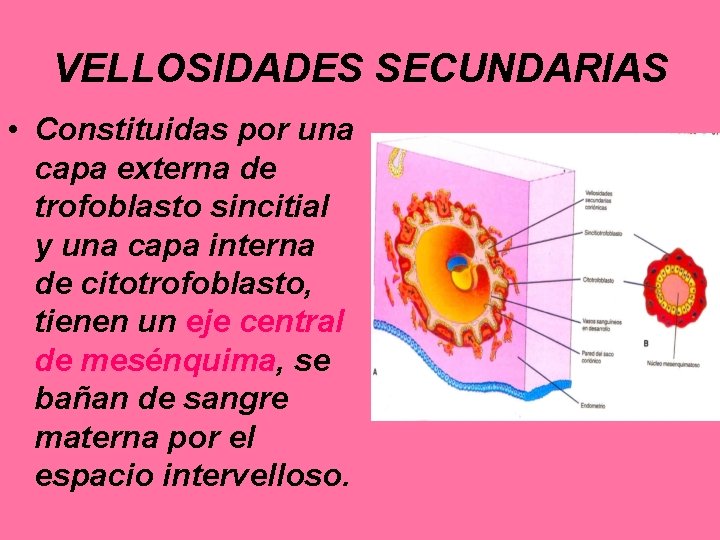
VELLOSIDADES SECUNDARIAS • Constituidas por una capa externa de trofoblasto sincitial y una capa interna de citotrofoblasto, tienen un eje central de mesénquima, se bañan de sangre materna por el espacio intervelloso.

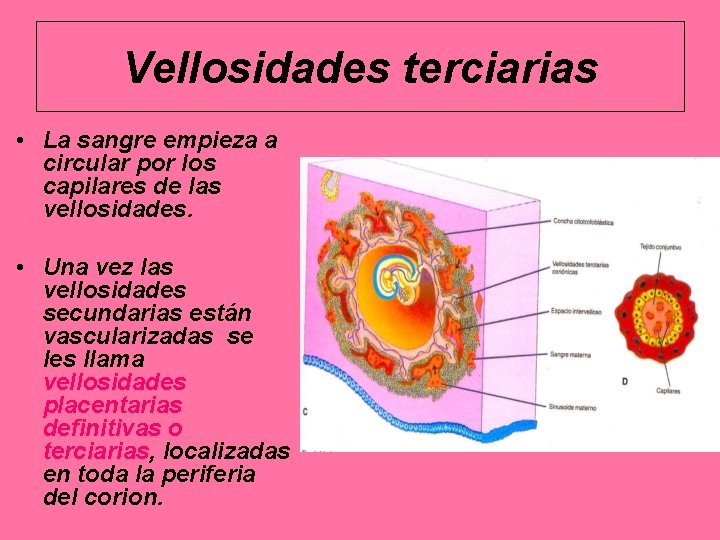
Vellosidades terciarias • La sangre empieza a circular por los capilares de las vellosidades. • Una vez las vellosidades secundarias están vascularizadas se les llama vellosidades placentarias definitivas o terciarias, localizadas en toda la periferia del corion.

• Las vellosidades absorben sustancias nutritivas de la sangre materna que circula por el espacio intervelloso y elimina de ella los productos del desecho

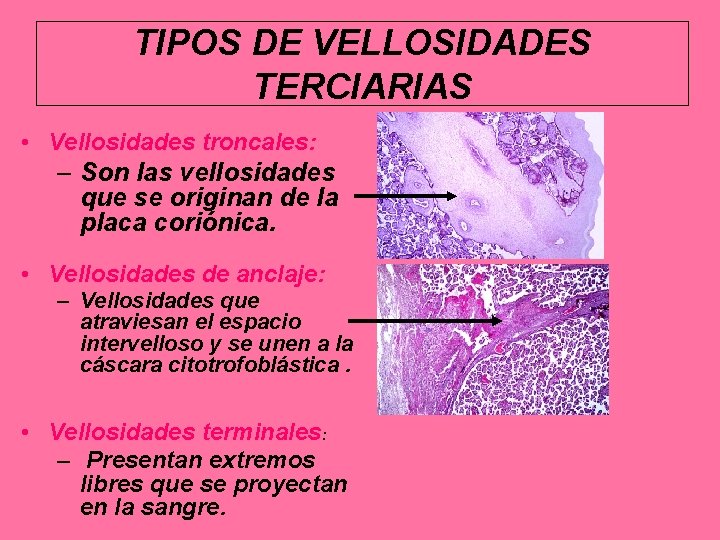
TIPOS DE VELLOSIDADES TERCIARIAS • Vellosidades troncales: – Son las vellosidades que se originan de la placa coriónica. • Vellosidades de anclaje: – Vellosidades que atraviesan el espacio intervelloso y se unen a la cáscara citotrofoblástica. • Vellosidades terminales: – Presentan extremos libres que se proyectan en la sangre.

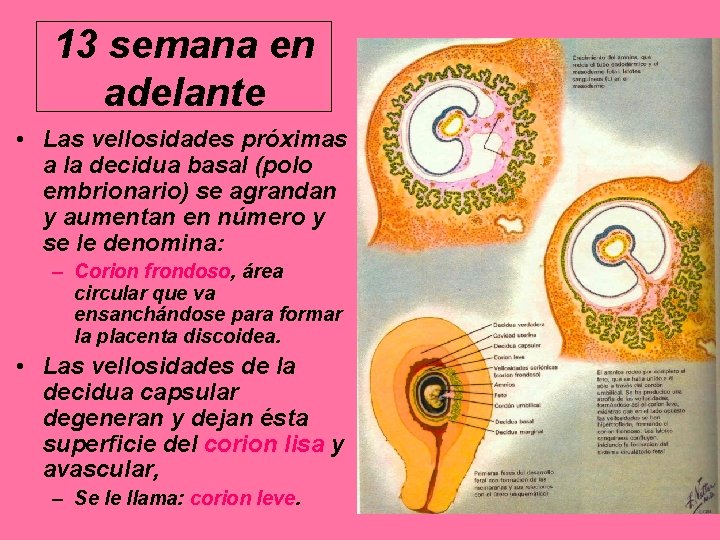
13 semana en adelante • Las vellosidades próximas a la decidua basal (polo embrionario) se agrandan y aumentan en número y se le denomina: – Corion frondoso, área circular que va ensanchándose para formar la placenta discoidea. • Las vellosidades de la decidua capsular degeneran y dejan ésta superficie del corion lisa y avascular, – Se le llama: corion leve.

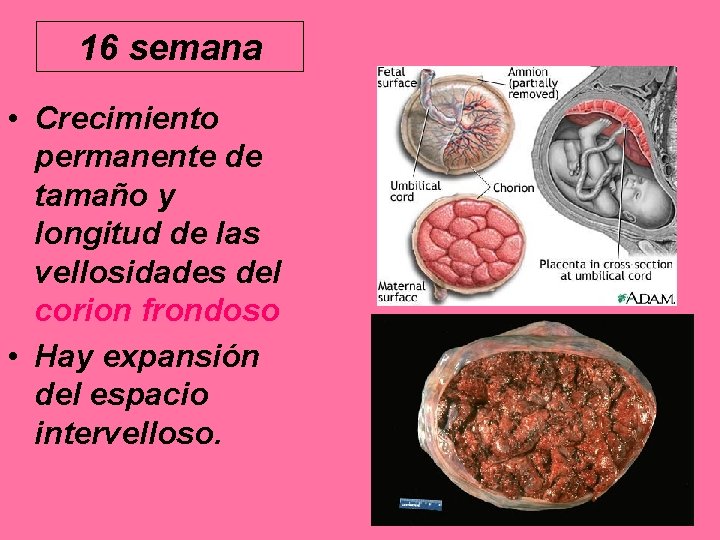
16 semana • Crecimiento permanente de tamaño y longitud de las vellosidades del corion frondoso • Hay expansión del espacio intervelloso.

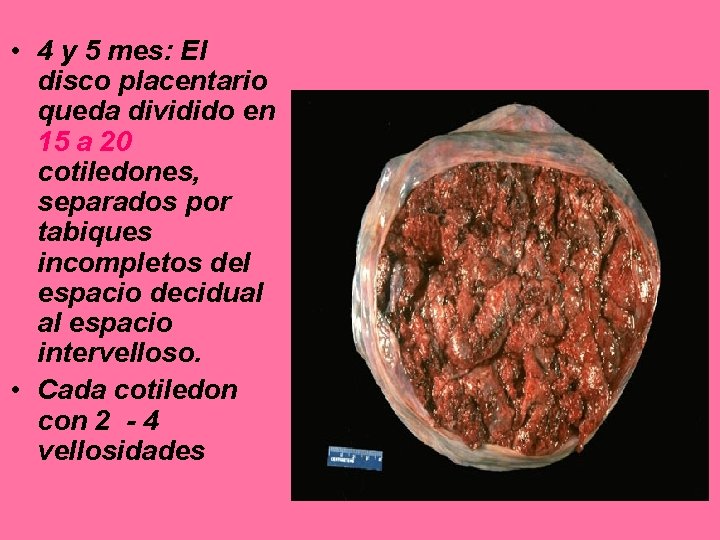
• 4 y 5 mes: El disco placentario queda dividido en 15 a 20 cotiledones, separados por tabiques incompletos del espacio decidual al espacio intervelloso. • Cada cotiledon con 2 - 4 vellosidades

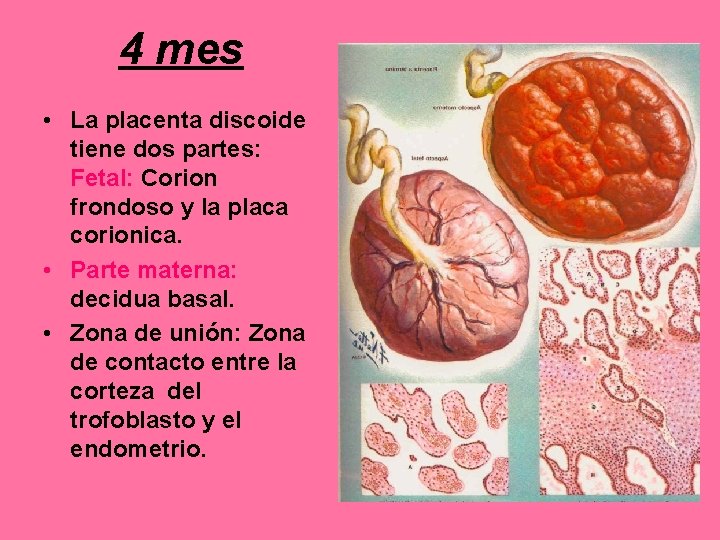
4 mes • La placenta discoide tiene dos partes: Fetal: Corion frondoso y la placa corionica. • Parte materna: decidua basal. • Zona de unión: Zona de contacto entre la corteza del trofoblasto y el endometrio.

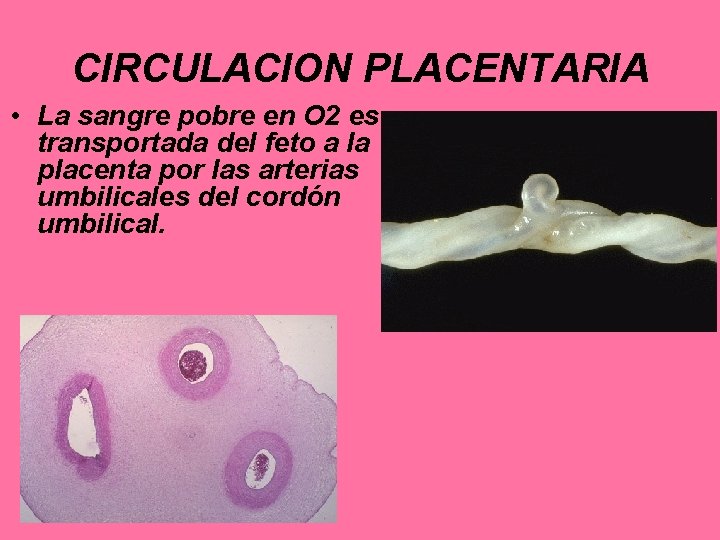
CIRCULACION PLACENTARIA • La sangre pobre en O 2 es transportada del feto a la placenta por las arterias umbilicales del cordón umbilical.

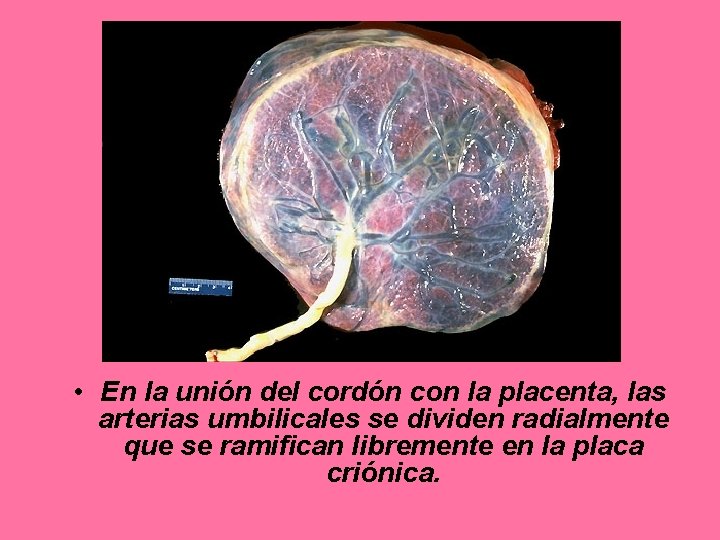
• En la unión del cordón con la placenta, las arterias umbilicales se dividen radialmente que se ramifican libremente en la placa criónica.

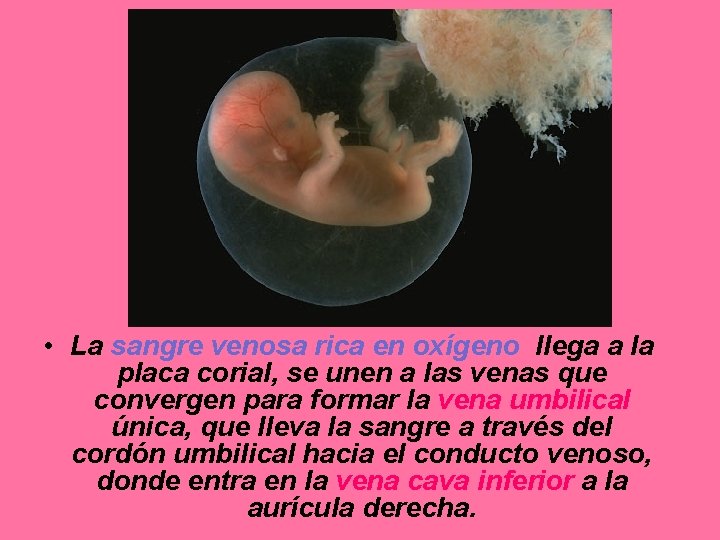
• La sangre venosa rica en oxígeno llega a la placa corial, se unen a las venas que convergen para formar la vena umbilical única, que lleva la sangre a través del cordón umbilical hacia el conducto venoso, donde entra en la vena cava inferior a la aurícula derecha.

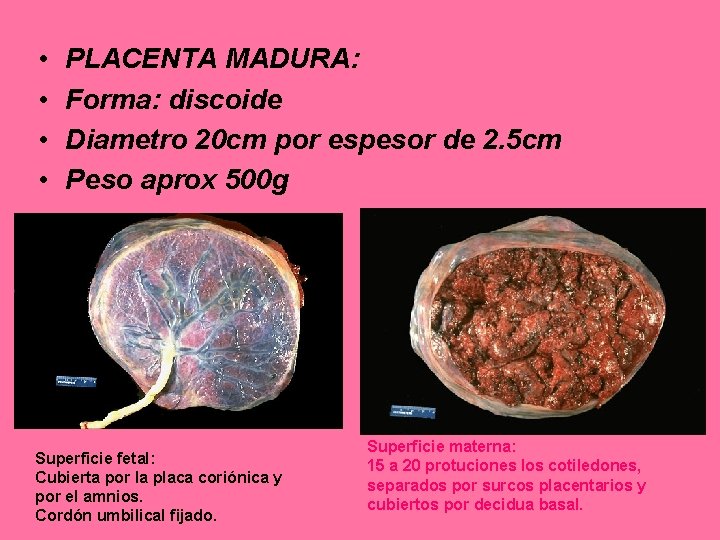
• • PLACENTA MADURA: Forma: discoide Diametro 20 cm por espesor de 2. 5 cm Peso aprox 500 g Superficie fetal: Cubierta por la placa coriónica y por el amnios. Cordón umbilical fijado. Superficie materna: 15 a 20 protuciones los cotiledones, separados por surcos placentarios y cubiertos por decidua basal.

FUNCIONES DE LA PLACENTA: • 3 FUNCIONES PRINCIPALES: • 1 -Metabolismo: – Sintetiza colesterol, ácidos grasos y glucógeno. • 2 -Intercambio de sustancias: – Difusión simple, difusión facilitada, transporte activo y endocitosis. (intercambio de gases, oxígeno y dióxido de carbono), electrolitos y sustancias nutritivas.

3 -Producción de hormonas: • Lugar: sincitiotrofoblasto • 4 Hormonas: – Gonadotrofina corionica humana (h. CG), – somatomamotrofina coriónica humana o lactógeno placentario humano. – Progesterona (citotrofoblasto), – Estrógenos (SR fetal)









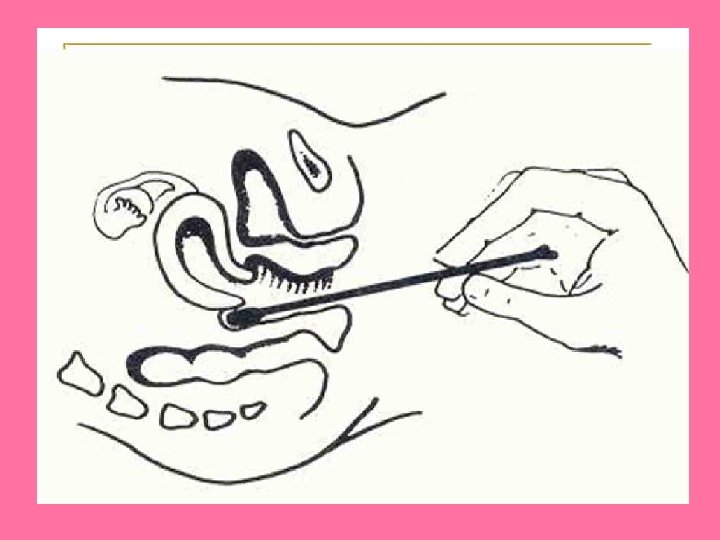
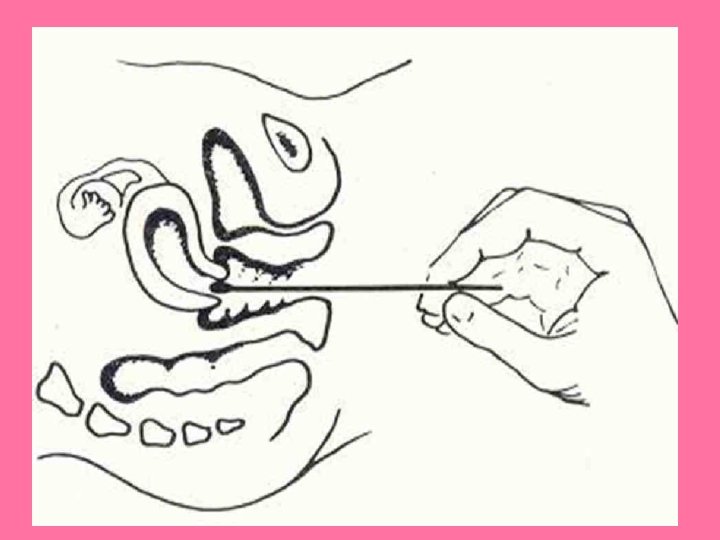
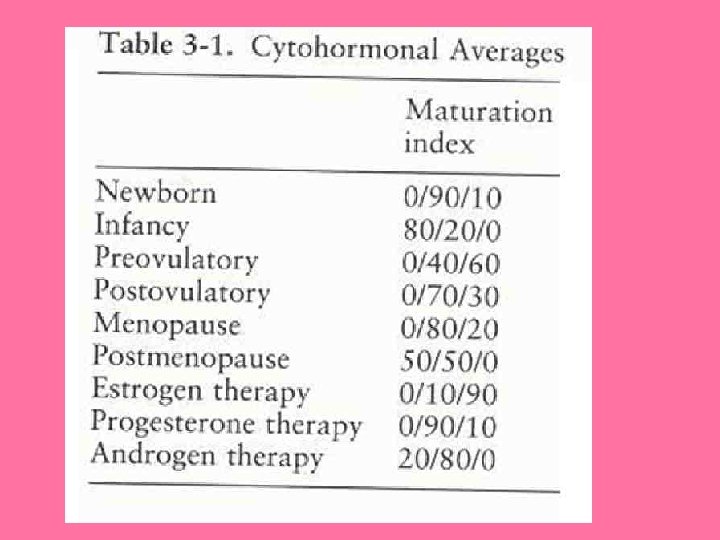
CITOLOGIA EXFOLIATIVA • CONSISTE EN EL EXAMEN MICROSCOPICO DE LAS CÉLULAS DESCAMADAS DE LOS TEJIDOS. • FIJACIÓN EN ALCOHOL ISOPROPILICO AL 95%








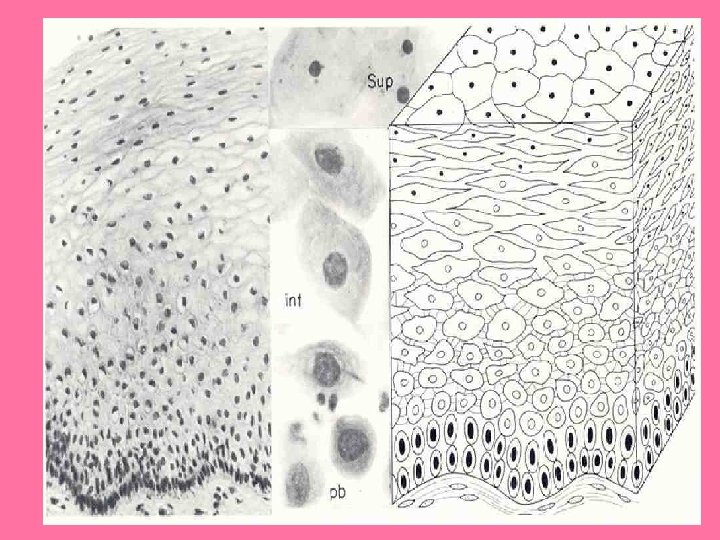
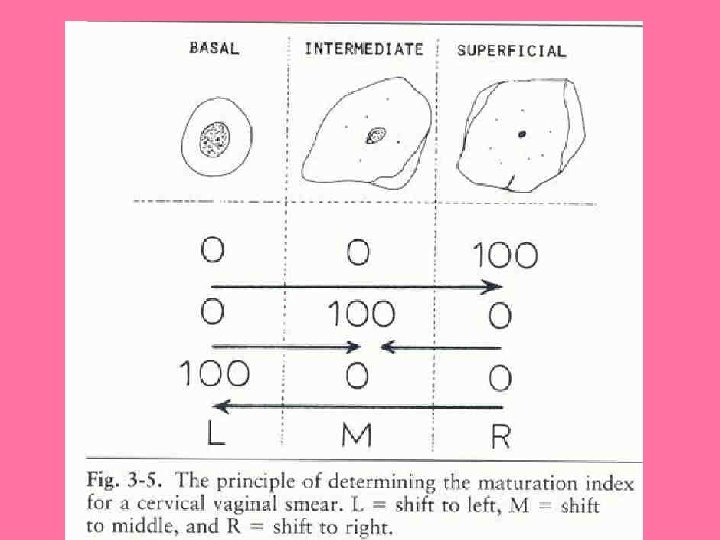
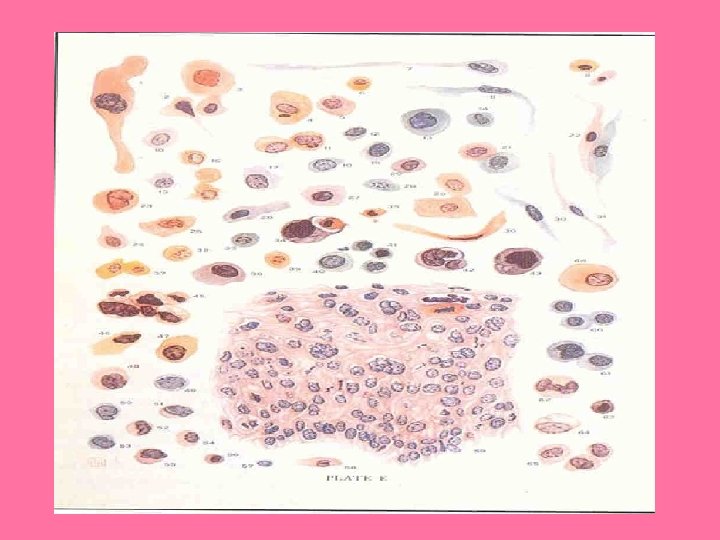
• CELULAS MÁS PROFUNDAS: BASALES • CELULAS PARABASALES • CELULAS INTERMEDIAS • CELULAS SUPERFICIALES. • CARACTERISTICAS MORFOLÓGICAS PROPIAS, HAY QUE OBSERVAR SU NÚCLEO Y SU CITOPLASMA.



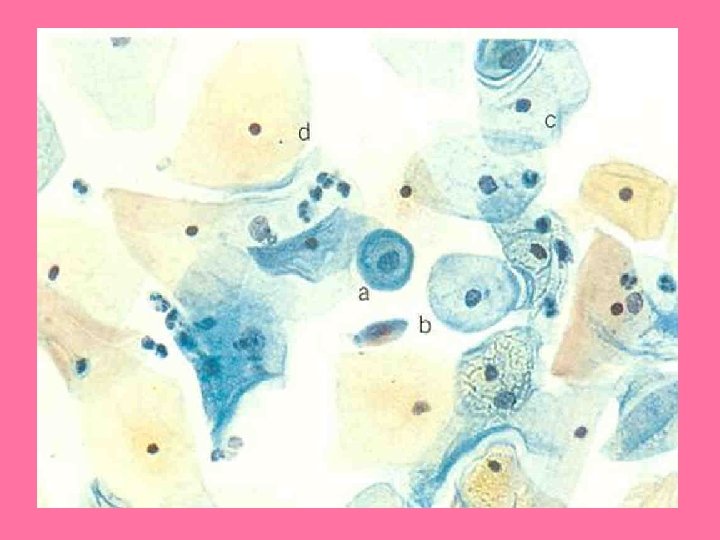
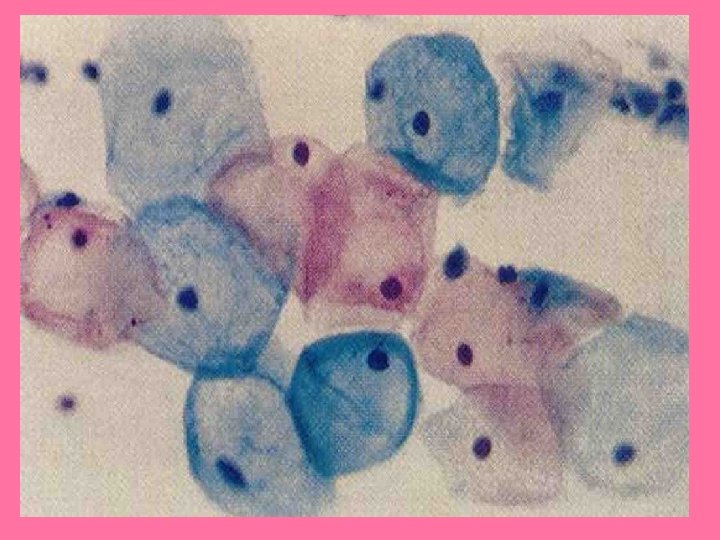
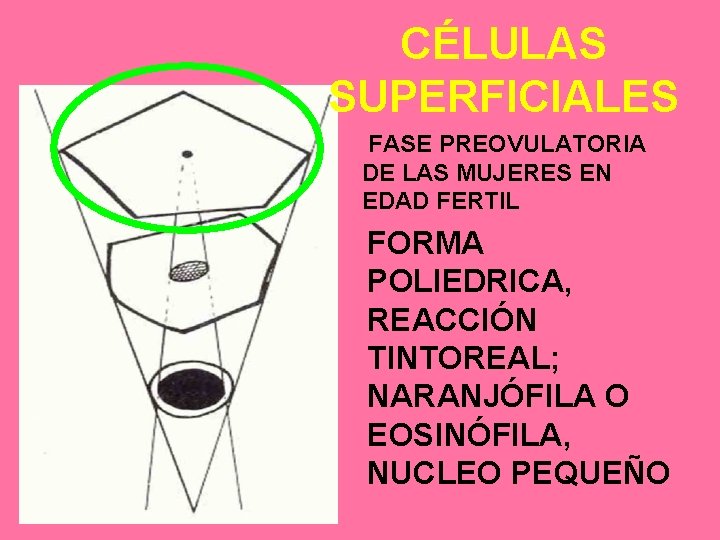
CÉLULAS SUPERFICIALES FASE PREOVULATORIA DE LAS MUJERES EN EDAD FERTIL FORMA POLIEDRICA, REACCIÓN TINTOREAL; NARANJÓFILA O EOSINÓFILA, NUCLEO PEQUEÑO

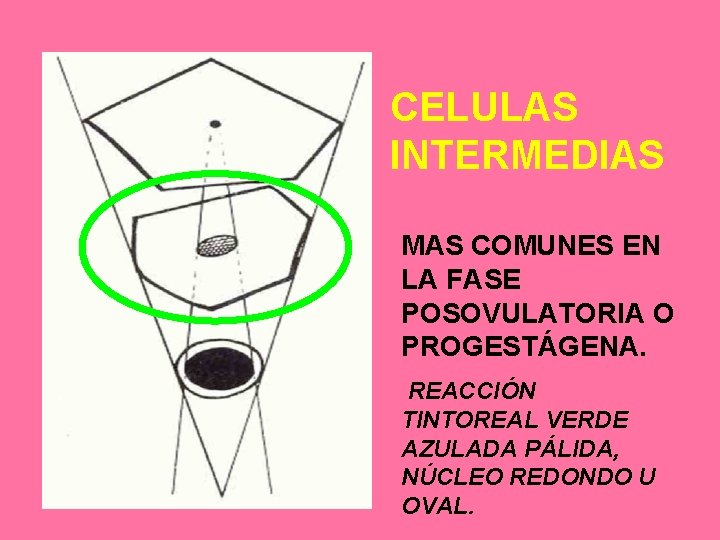
CELULAS INTERMEDIAS MAS COMUNES EN LA FASE POSOVULATORIA O PROGESTÁGENA. REACCIÓN TINTOREAL VERDE AZULADA PÁLIDA, NÚCLEO REDONDO U OVAL.

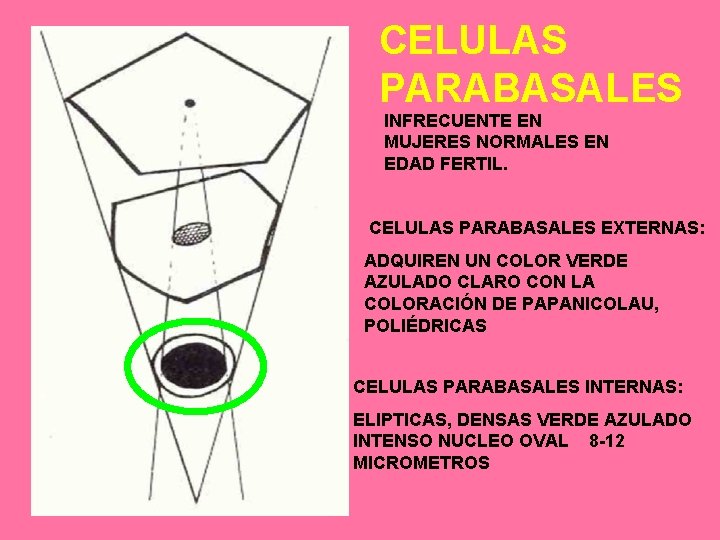
CELULAS PARABASALES INFRECUENTE EN MUJERES NORMALES EN EDAD FERTIL. CELULAS PARABASALES EXTERNAS: ADQUIREN UN COLOR VERDE AZULADO CLARO CON LA COLORACIÓN DE PAPANICOLAU, POLIÉDRICAS CELULAS PARABASALES INTERNAS: ELIPTICAS, DENSAS VERDE AZULADO INTENSO NUCLEO OVAL 8 -12 MICROMETROS

CELULAS BASALES NO APARECEN EN LOS RASPADOS ORDINARIOS, NUCLEO GRANDE Y CITOPLASMA ES ESCASO MUY BASÓFILO





Corte histológico

Gracias por su atención