Hipotiroidismo Tiroiditis Sndrome del enfermo eutiroideo HIPOTIROIDISMO Clnica


















- Slides: 22

Hipotiroidismo Tiroiditis Síndrome del enfermo eutiroideo

HIPOTIROIDISMO Clínica derivada del déficit de hormonas tiroideas (HT) Puede ser: A) Hipotiroidismo subclínico: Paciente teóricamente asintomático con niveles de TSH ligeramente elevadas y HT libres normales. B) Hipotiroidismo clínico: Paciente sintomático con aumento de TSH y disminución de HT libres. Síndrome del enfermo eutiroideo: Alteración del eje tiroideo secundaria a enfermedad crónica y/o severa. No suele dar clínica. Origina errores de interpretación analítica

ETIOLOGIA Hipotiroidismo primario (periférico) - Atrofico Idiopático Defecto congénito (atireosis, tiroides ectópico) Yatrógeno (cirugía o radioiodo) - Con bocio Defecto en la síntesis de HT Tiroiditis, Déficit de yodo, yatrógeno (yodo, litio) Enf infiltrativa (sarcoidosis, amiloidosis) Hipotiroidismo secundario o hipofisario Panhipopituitarismo Déficit selectivo de TSH (defecto ß subunidad) Hipotiroidismo hipotalámico (terciario) Infección, neoplasia, infiltración Transitorios Tiroiditis, tras yodo o cirugía Periférico Resistencia a hormonas tiroideas

Hipotiroidismo idiopático Patogenia: Autoinmune. Acs citotóxicos o bloqueantes de receptores de TSH (anti TPO o antitiroglobulina) Puede asociarse al síndrome pluriglandular (Hipoparatiroidismo DM 1, hipogonadismo) AP: Fibrosis, infiltración linfocitaria. Atrofia de foliculos con cels oxifilas Evolución: Lentamente progresivo. Puede ser transitorio (tiroiditis indolora o postparto) Clínica según la velocidad de instauración y de la profundidad del déficit. Células adiposas Fibrosis Foliculo atrofico Linfocitos

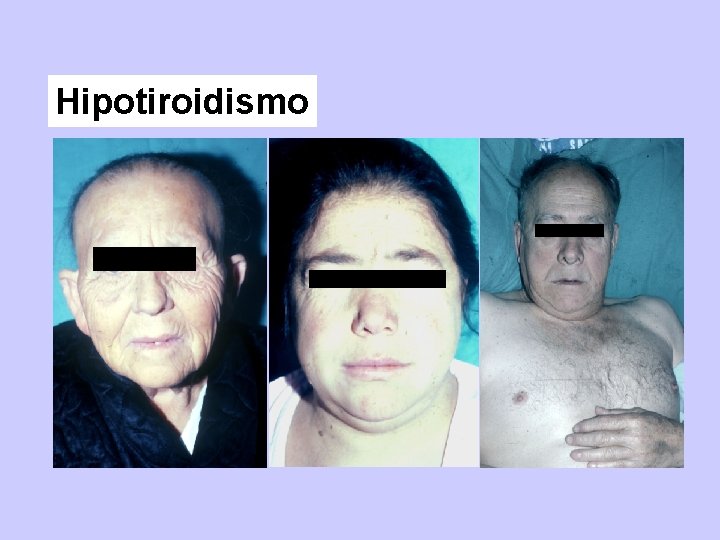
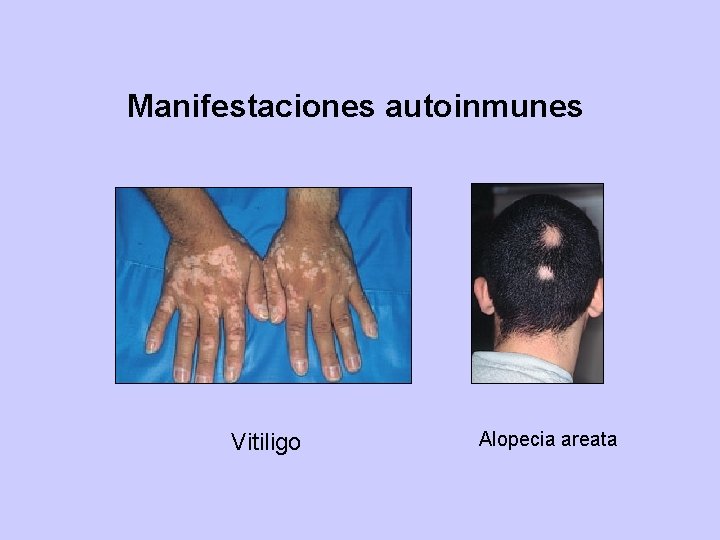
CLINICA - Instauración insidiosa - Depende de la profundidad y duración del cuadro - Actualmente los síntomas son más escasos pues su detección es más precoz Manifestaciones generales: Astenia, lentitud en movimientos e ideas, voz ronca y lenta, intolerancia al frío Piel y anexos: Seca, descamativa, fria. Edema generalizado (mixedema). Pelo y uñas quebradizas, caída de pelo. Vitiligo Sistema nervioso: Bradipsiquia, pérdida de memoria y de atención, somnolencia. Reflejos tendinosos lentos. Si es profundo: Depresión, paranoia, alucinaciones, demencia. Otras: Túnel carpiano, polineuropatía, ataxia, temblor

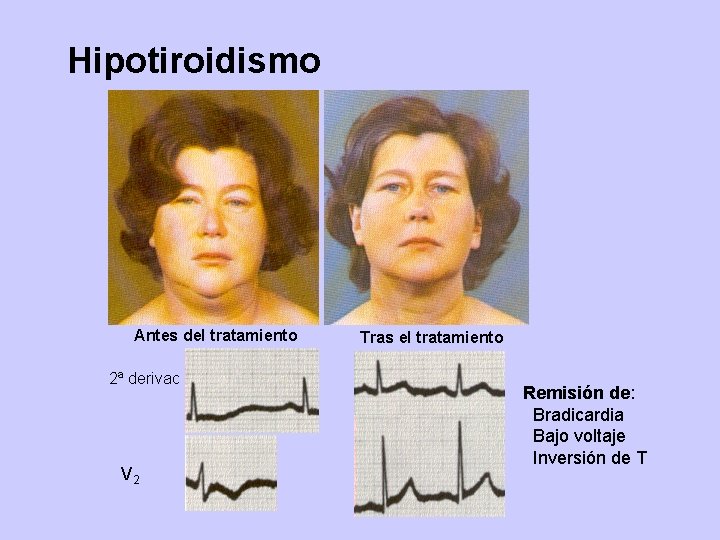
CLINICA Manifestaciones cardiovasculares Bradicardia, derrame pericárdico arteriosclerosis, Manifestaciones respiratorias Menor capacidad vital. Obstrucción aérea alta Apnea de sueño, derrame pleural. Manifestaciones músculo esqueléticas Mialgias, calambres, debilidad muscular. Elevación de CK. Artralgias. Manifestaciones digestivas -Anorexia, náuseas, vómitos, estreñimiento, distensión abdominal. Manifestaciones renales Aumento del agua y sodio total. Puede haber SIADH Manifestaciones hematopoyéticas Anemia (puede ser perniciosa en el 8%).

CLINICA Metabolismo Menor gasto energetico y consumo de O 2. Aumento del peso (por edemas). Síntesis y catabolismo proteico disminuido Elevación de colesterol (menos receptores LDL) y TG Metabolismo de muchos fármacos disminuido. Manifestaciones endocrinológicas Menor producción y degradación de GH, IGF 1, y cortisol. Niveles de PRL pueden elevarse. Disminución de SHBG, estrogenos y testosterona. Anovulación en la mujer. Impotencia y oliospermia en el hombre.

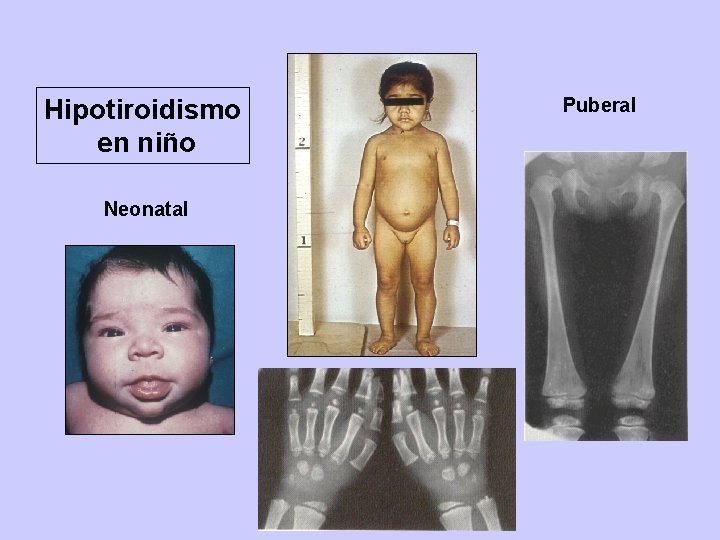
Situaciones clínicas especiales Hipotiroidismo neonatal (1/40000 recién nacidos) Agenesia o hipogenesia tiroidea Clinica: Dificultad respiratoria ( macroglosia), cianosis, llanto ronco, mama mal, estreñimiento, cierre tardío de fontanelas, trastornos neurológicos (incoordinación) Diagnóstico: TSH (prueba del talón en todo recién nacido) Si no se trata antes de tres meses hay retraso del CI Hipotiroidismo en la infancia y pubertad No daño mental. Retraso de crecimiento y edad osea. Pubertad retrasada (también pueda haberla precoz) Coma mixedematoso (hipotiroidismo de larga evolución) Factor desencadenante: sepsis, traumatismo Clínica: Depresión respiratoria (hipoxia e hipercapnia). Hipotermia, hipotensión. Hiponatremia (SIADH). Reflejos deprimidos. Derrame pericárdico. Tratamiento: T 4 iv: dosis inicial 500 mcgrs seguidos de 100 mcg al día hasta que pueda tomar el tratamiento por boca. - Asociar siempre hidrocortisona iv (100 mg/8 hs)

Hipotiroidismo

Hipotiroidismo Antes del tratamiento 2ª derivac V 2 Tras el tratamiento Remisión de: Bradicardia Bajo voltaje Inversión de T

Manifestaciones autoinmunes Vitiligo Alopecia areata

Hipotiroidismo en niño Neonatal Puberal

Diagnóstico del hipotiroidismo - T 4 libre baja (< 04 ng/ml), T 3 libre baja - TSH: elevada en el primario y baja o normal en el 2º o 3º - Acs anti. TPO: Positivos en Hashimoto - Otras alteraciones bioquimicas: Elevación del colesterol y CK Puede haber hiponatremia Anemia (descartar déficit de B 12) Diagnostico diferencial - Con el síndrome del enfermo eutioideo - Con la resistencia a hormonas tiroideas

TRATAMIENTO Levotiroxina sódica: Vida media 7 días. Absorción lenta, Debe darse en ayunas Dosis: - Adultos: 1, 4 / 1, 6 ug/Kg/día (100/150 mcg) - Niños: 4/6 μg/kg/día - En embarazo y lactancia aumentan las necesidades de T 4, debemos mantener TSH < 2. 5 m. U/l - En caso de coma puede administrarse iv - En el hipotiroidismo subclinico sólo está indicado tratar con deseo de embarazo, si la TSH > 10 m. U/l o con Acs positivos Control: Objetivo: normalizar los niveles de T 4 y TSH Comenzar por dosis bajas e ir subiéndola cada 2 meses

Tiroiditis: Clasificación Aguda Subaguda Crónica Hashimoto o autoinmune Riedel o leñosa

Tiroiditis aguda También llamada: Infecciosa o supurativa Etiología: Bacteriana (estafilo, estrepto, anaerobios) Hongos (Pneumocistis) Via de entrada: Trauma, conducto tirogloso, Clínica: Fiebre, dolor local que puede irradiarse a oídos. tumefacción local Diagnóstico: No alteración hormonal Nódulo quístico en ecografía Tratamiento: Drenaje con PAFF Antibióticos

Tiroiditis Subaguda (de Quervain o granulomatosa) Etiología: Virásica (echo, coxsackie, influenza) AP: Ruptura de folículos, pérdida de coloide. Infiltación linfocitos, monocitos y polinucl. Céls gigantes con coloidofagia rodean un núcleo coloide formando un granuloma. Fibrosis y microabcesos Fisiopatología: Primero se produce una liberación hormonal que se sigue de un hipotiroidismo transitorio y por último de la normalización Clínica: Dolor tiroideo irradiado a garganta y oido. Fiebre y astenia. Bocio doloroso. Hipertiroidismo transitorio (el 50% con clínica) Luego hipotiroidismo de 1 o 2 meses de duración (no en el 10%) Puede haber recaida Granulomas Diagnóstico: 1ª fase: hipocaptación en la gammagrafía TSH baja y T 4 alta 2ª fase: TSH elevada con hipercaptación 3ª fase: normalización Tratamiento: Aspirina (3 a 6 grs/día). Prednisona (40 a 60 mg/día)

TIROIDITIS AUTOINMUNE (Hasmimoto) Origen autoinmune. Favorece HLA DR· y DR 5 Puede ser: - Bociogena u oxifilica: Hiperplasia folicular infiltración linfocitaria formando centro germinales. Fibrosis. Cels de Askanazy (grandes con citoplasma eosinófilo) Ruptura de folículos con membrana basal rota y coloide fuera - Atrofica: No hay bocio. Folículos atróficos. Infiltración linfocitaria y mucha fibrosis Cels de Askanazy Patogenia - Virus o toxina desencadena reacción autoinmune. Activa macrófagos que liberan citoquinas. Expresión de Ag de clase ll en las células foliculares que presentan diversas proteinas en la mbrna como antigenos - Linfocitos T sensibilizados estimulan producción de Acs por linf B (anti TPO)

TIROIDITIS AUTOINMUNE Evolución variable: a) Hipertiroidismo (Hashitoxicosis) posteriormente desarrolla un hipotiroidismo (5 a 20% anual). Con bocio duro e irregular b) Desaparición de Acs y remisión c) Enfermedad de Graves Tendencia familiar. Con frecuencia se asocia al síndrome pluriglandular autoinmune (En de Schmidt: junto a Addison) Formas especiales - Tiroiditis silente o indolora o linfocitaria: No da bocio ni duele suele dar un hipotiroidismo transitorio (6 - 8 meses) y luego regresar a veces produce hipotiroidismo - Tiroiditis postparto: Se produce 6 meses tras el parto. Produce un hipotiroidismo transitorio (puede precederla un hipertiroidismo) Diagnóstico Acs anti TPO > 1/100. TSH elevada con T 4 libre baja. Citología (PAAF) solo realizar en caso de nódulo Tratamiento Sustitutivo con T 4 cuando sea necesario

TIROIDITIE DE RIEDEL (LEÑOSA) Etiología desconocida. Poco frecuente AP: Fibrosis importante que se extiende a la cápsula y puede adherirse a tejidos adyacentes incluso traquea. Clínica: Bocio muy duro y adherido Compresión traqueal Otras alteraciones fibrosantes Fibrosis retroperitoneal o mediastínica colangitis esclerosante Diagnostico: Palpación leñosa y mal delimitada Hipotiroidismo en fase final Tratamiento Cirugía si hay compresión. Tratamiento sustitutivo si es necesario

SINDROME DEL ENFERMO EUTIROIDEO Concepto. - Modificaciones del eje tiroideo 2ª a enfermedades no tiroideas - No suele presentar clínica tiroidea - Reversible al controlar la enfermedad principal - No suele haber indicación de tratamiento Tipos Síndrome de T 3 baja Disminución de desiodación de T 4 a T 3. Aumenta r. T 3 Secundaria a: infecciones, IAM, Embolia, malnutrición, cirugía, Consecuencia: Disminuye el catabolismo proteico Síndrome de T 3 y T 4 bajos (T 4 libre normal): En pacientes muy graves. Hay disminución de TBG Secundario a producción de interleuquinas Puede haber síntomas de hipotiroidismo Aumento de T 4 total y libre (disminuye su aclaramiento) En alteraciones psiquiátricas (psicosis) No tienen síntomas de hipertiroidismo

RESISTENCIA A HT Falta de acción de las HT por mutación en su receptor Tipos: a) Generalizada: Resistencia hipofisaria y Periférica. Clínicamente el enfermo está eutiroideo Analítica: TSH no suprimida con T 4 y T 3 elevadas. No requiere tratamiento b) Periférica pero no central. Paciente hipotiroideo con T 4 y T 3 elevadas y TSH baja c) Central pero no periférico: Paciente hipertiroideo con T 3 y T 4 altas y TSH normal o elevada. Debe diferenciarse TSHoma (tumor hipofisario productor de TSH): medir alfa subunidad (elevada en TSHoma) o hacer test de Werner de frenación con T 3. Tratamiento: no dar antitiroideos