HI NGH KHOA HC QUC THE 6 TH



















- Slides: 53

HỘI NGHỊ KHOA HỌC QUỐC THE 6 TH GIA VỀ HIV/AIDS NATIONAL SCIENTIFIC ON HIV/AIDS LẦNCONFERENCE THỨ VI Điều trị phác đồ bậc hai trong điều kiện nguồn lực hạn chế Somnuek Sungkanuparph, M. D. Giáo sư Y khoa, Bộ môn các Bệnh truyền nhiễm, Khoa Y Bệnh viện Ramathibodi Đại học Mahidol Giáo sự phụ tá, Đại học Washington - Trường Y khoa St Louis, Missouri, Hoa Kỳ

Tổng quan 1. Đặt vấn đề 2. Mục tiêu 3. Phương pháp 4. Kết quả và thảo luận 5. Kết luận 6. Khuyến nghị The 6 th National Scientific Conference on HIV/AIDS

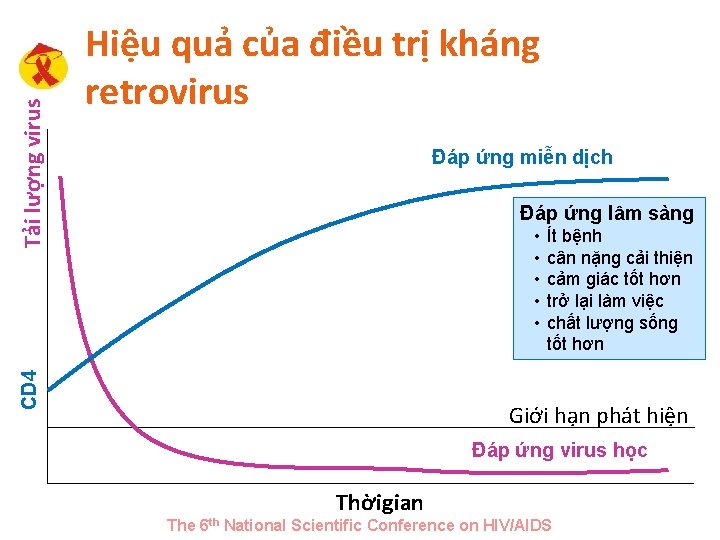
Đáp ứng miễn dịch Đáp ứng lâm sàng • • • CD 4 Tải lượng virus Hiệu quả của điều trị kháng retrovirus Ít bệnh cân nặng cải thiện cảm giác tốt hơn trở lại làm việc chất lượng sống tốt hơn Giới hạn phát hiện Đáp ứng virus học Thờigian The 6 th National Scientific Conference on HIV/AIDS

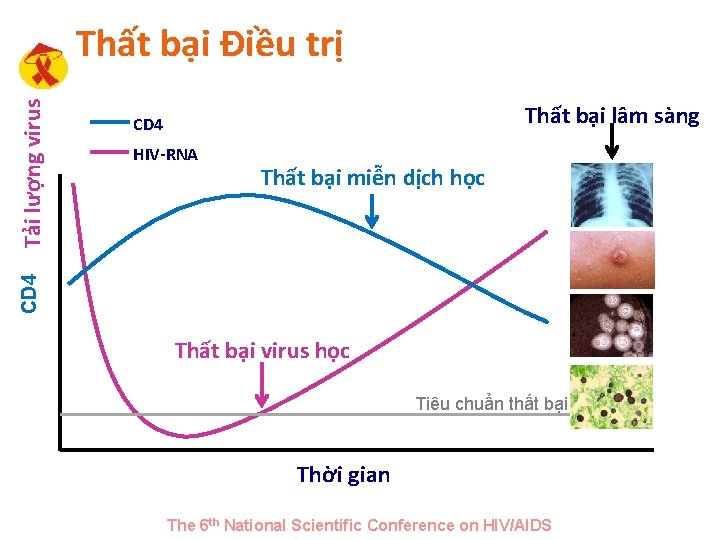
Thất bại lâm sàng CD 4 HIV-RNA Thất bại miễn dịch học CD 4 Tải lượng virus Thất bại Điều trị Thất bại virus học Tiêu chuẩn thất bại Thời gian The 6 th National Scientific Conference on HIV/AIDS

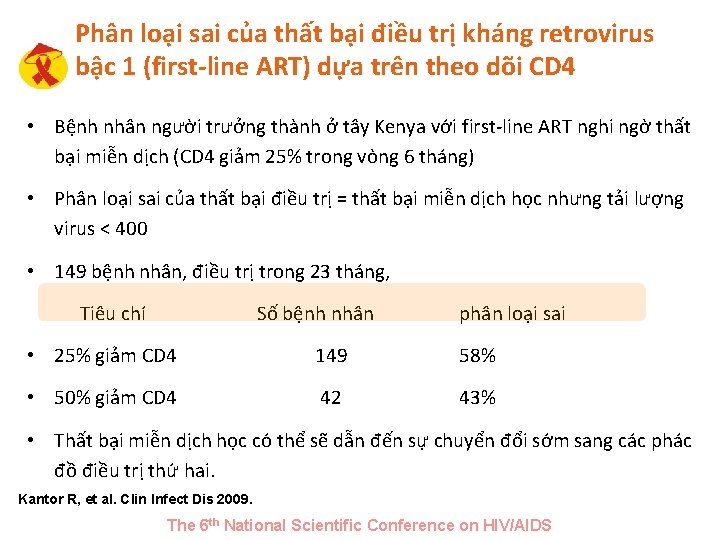
Phân loại sai của thất bại điều trị kháng retrovirus bậc 1 (first-line ART) dựa trên theo dõi CD 4 • Bệnh nhân người trưởng thành ở tây Kenya với first-line ART nghi ngờ thất bại miễn dịch (CD 4 giảm 25% trong vòng 6 tháng) • Phân loại sai của thất bại điều trị = thất bại miễn dịch học nhưng tải lượng virus < 400 • 149 bệnh nhân, điều trị trong 23 tháng, Tiêu chí Số bệnh nhân phân loại sai • 25% giảm CD 4 149 58% • 50% giảm CD 4 42 43% • Thất bại miễn dịch học có thể sẽ dẫn đến sự chuyển đổi sớm sang các phác đồ điều trị thứ hai. Kantor R, et al. Clin Infect Dis 2009. The 6 th National Scientific Conference on HIV/AIDS

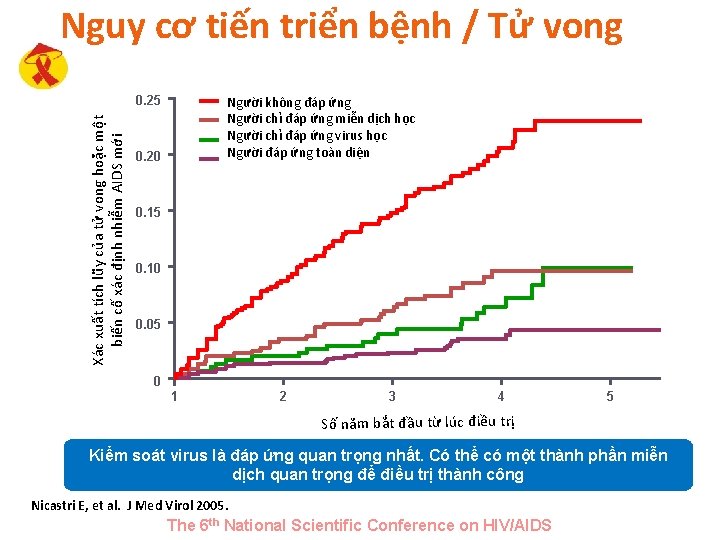
Nguy cơ tiến triển bệnh / Tử vong Xác xuất tích lũy của tử vong hoặc một Cumulative probability of death biến cố xác định nhiễm AIDS mới or a new AIDS-defining event 0. 25 Non-responders Người không đáp ứng Người chỉ đáp ứng miễn dịch học Immunologic-only responders Người chỉ đáp ứng virus học Virologic-only responders Người đáp ứng toàn diện Complete responders 0. 20 0. 15 0. 10 0. 05 0 1 2 3 4 5 Years since start of therapy Số năm bắt đầu từ lúc điều trị Kiểm soát virus là đáp ứng quan trọng nhất. Có thể có một thành phần miễn dịch quan trọng để điều trị thành công Nicastri E, et al. J Med Virol 2005. The 6 th National Scientific Conference on HIV/AIDS

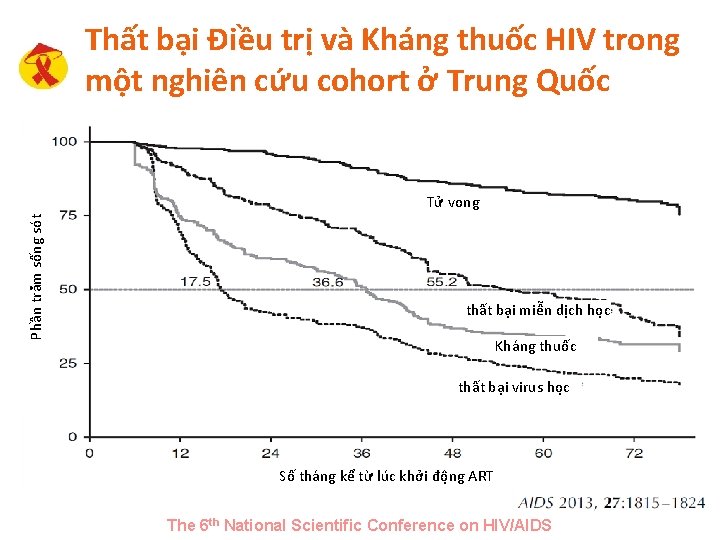
Thất bại Điều trị và Kháng thuốc HIV trong một nghiên cứu cohort ở Trung Quốc Phần trăm sống sót Tử vong thất bại miễn dịch học Kháng thuốc thất bại virus học Số tháng kể từ lúc khởi động ART The 6 th National Scientific Conference on HIV/AIDS

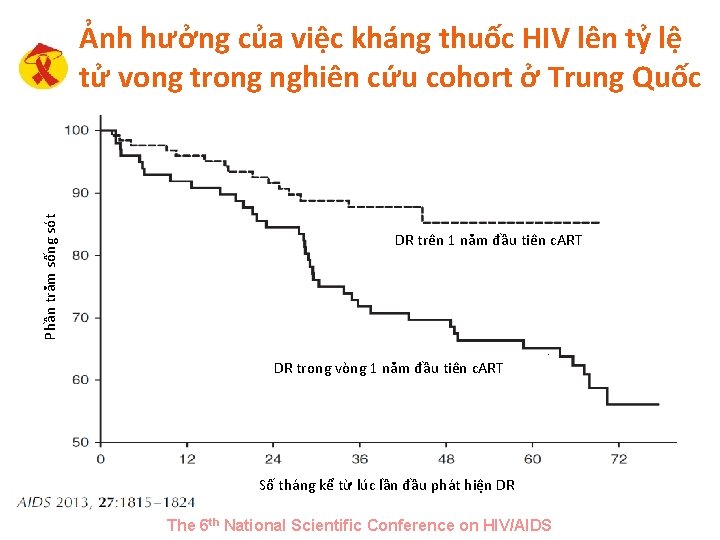
Phần trăm sống sót Ảnh hưởng của việc kháng thuốc HIV lên tỷ lệ tử vong trong nghiên cứu cohort ở Trung Quốc DR trên 1 năm đầu tiên c. ART DR trong vòng 1 năm đầu tiên c. ART Số tháng kể từ lúc lần đầu phát hiện DR The 6 th National Scientific Conference on HIV/AIDS

Ảnh hưởng của việc kháng thuốc HIV lên tỷ lệ tử vong trong nghiên cứu cohort ở Trung Quốc The 6 th National Scientific Conference on HIV/AIDS

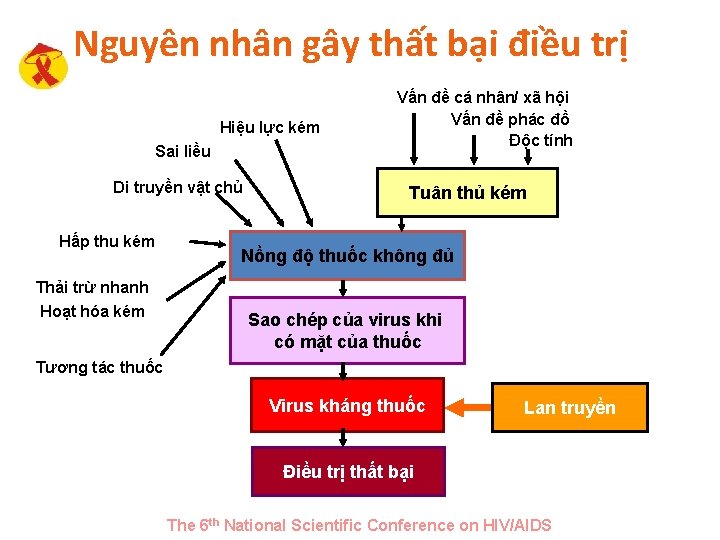
Nguyên nhân gây thất bại điều trị Hiệu lực kém Sai liều Di truyền vật chủ Hấp thu kém Vấn đề cá nhân/ xã hội Vấn đề phác đồ Độc tính Tuân thủ kém Nồng độ thuốc không đủ Thải trừ nhanh Hoạt hóa kém Sao chép của virus khi có mặt của thuốc Tương tác thuốc Virus kháng thuốc Lan truyền Điều trị thất bại The 6 th National Scientific Conference on HIV/AIDS

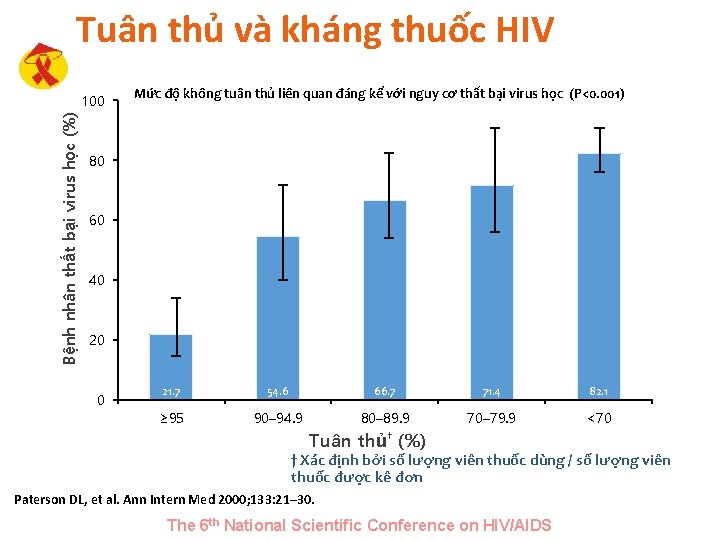
Tuân thủ và kháng thuốc HIV Bệnh nhân thất bại virus học (%) 100 Mức độ không tuân thủ liên quan đáng kể với nguy cơ thất bại virus học (P<0. 001) 80 60 40 20 0 21. 7 54. 6 66. 7 71. 4 82. 1 ≥ 95 90– 94. 9 80– 89. 9 70– 79. 9 <70 Tuân thủ† (%) † Xác định bởi số lượng viên thuốc dùng / số lượng viên thuốc được kê đơn Paterson DL, et al. Ann Intern Med 2000; 133: 21– 30. The 6 th National Scientific Conference on HIV/AIDS

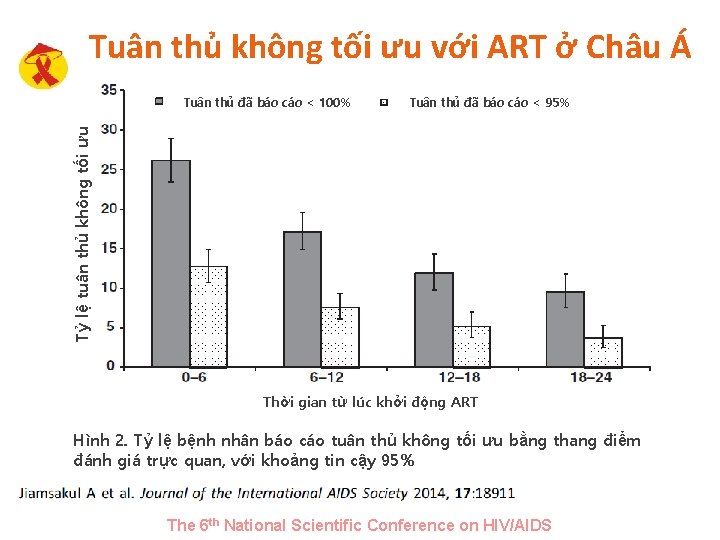
Tuân thủ không tối ưu với ART ở Châu Á Tuân thủ đã báo cáo < 95% Tỷ lệ tuân thủ không tối ưu Tuân thủ đã báo cáo < 100% Thời gian từ lúc khởi động ART Hình 2. Tỷ lệ bệnh nhân báo cáo tuân thủ không tối ưu bằng thang điểm đánh giá trực quan, với khoảng tin cậy 95% The 6 th National Scientific Conference on HIV/AIDS

Case 1 Các đột biến RT liên quan kháng thuốc: M 184 V, Y 181 C Chất ức chế Nucleoside và Nucleotide RT abacavir (ABC) didanosine (dd. I) lamivudine (3 TC)/emtricitabine (FTC) stavudine (d 4 T) tenofovir (TDF) zidovudine (AZT) chất ức chế Non-nucleoside RT efavirenz (EFV) etravirine (ETR) nevirapine (NVP) rilpivirine (ETR) Diễn giải sự đề kháng Không có bằng chứng đề kháng Không có bằng chứng đề kháng Diễn giải sự đề kháng Không có bằng chứng đề kháng Các đột biến PR liên quan đến kháng thuốc: chất ức chế protease Diễn giải sự đề kháng atazanavir (ATV) Không có bằng chứng đề kháng ATV + ritonavir (ATV/r) Không có bằng chứng đề kháng fosamprenavir + ritonavir (FPV/r) Không có bằng chứng đề kháng darunavir + ritonavir (DRV/r) Không có bằng chứng đề kháng indinavir + ritonavir ((IDV/r) Không có bằng chứng đề kháng lopinavir + ritonavir (LPV/r) Không có bằng chứng đề kháng saquinavir + ritonavir (SQV/r) Không có bằng chứng đề kháng tipranavir + ritonavir (TPV/r) Không có bằng chứng đề kháng The 6 th National Scientific Conference on HIV/AIDS

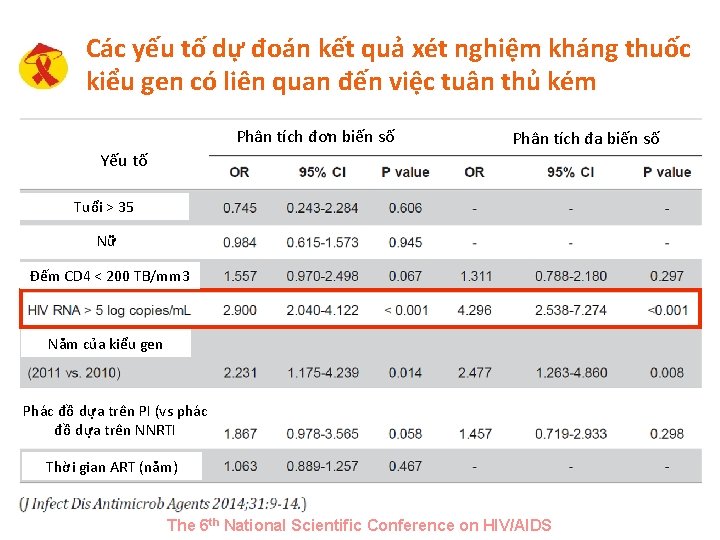
Các yếu tố dự đoán kết quả xét nghiệm kháng thuốc kiểu gen có liên quan đến việc tuân thủ kém Phân tích đơn biến số Phân tích đa biến số Yếu tố Tuổi > 35 Nữ Đếm CD 4 < 200 TB/mm 3 Năm của kiểu gen Phác đồ dựa trên PI (vs phác đồ dựa trên NNRTI Thời gian ART (năm) The 6 th National Scientific Conference on HIV/AIDS

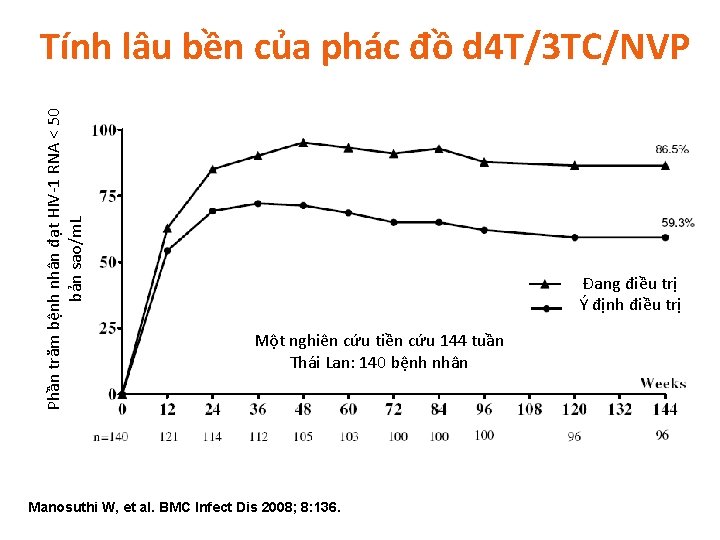
Phần trăm bệnh nhân đạt HIV-1 RNA < 50 bản sao/m. L Tính lâu bền của phác đồ d 4 T/3 TC/NVP Đang điều trị Ý định điều trị A 144 -week Prospective Study Một nghiên cứu tiền cứu 144 tuần Thái Lan: 140 bệnh nhân Thailand: 140 patients Manosuthi W, et al. BMC Infect Dis 2008; 8: 136.

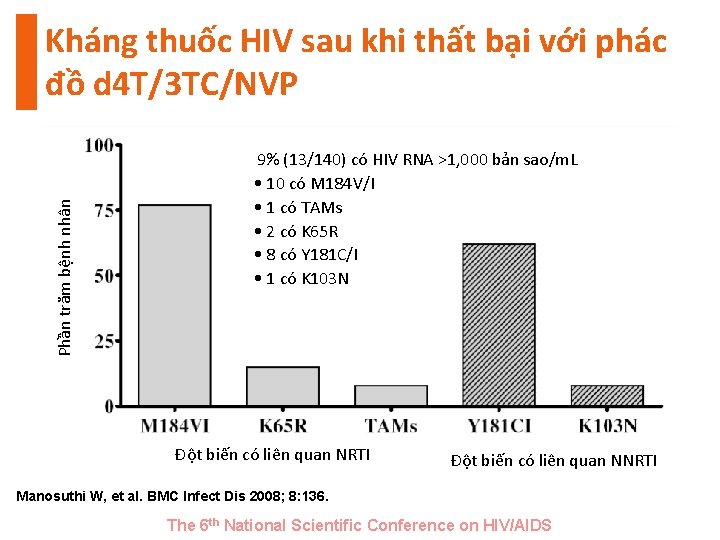
Phần trăm bệnh nhân Kháng thuốc HIV sau khi thất bại với phác đồ d 4 T/3 TC/NVP 9% (13/140) có HIV RNA >1, 000 bản sao/m. L • 10 có M 184 V/I • 1 có TAMs • 2 có K 65 R • 8 có Y 181 C/I • 1 có K 103 N Đột biến có liên quan NRTI Đột biến có liên quan NNRTI Manosuthi W, et al. BMC Infect Dis 2008; 8: 136. The 6 th National Scientific Conference on HIV/AIDS

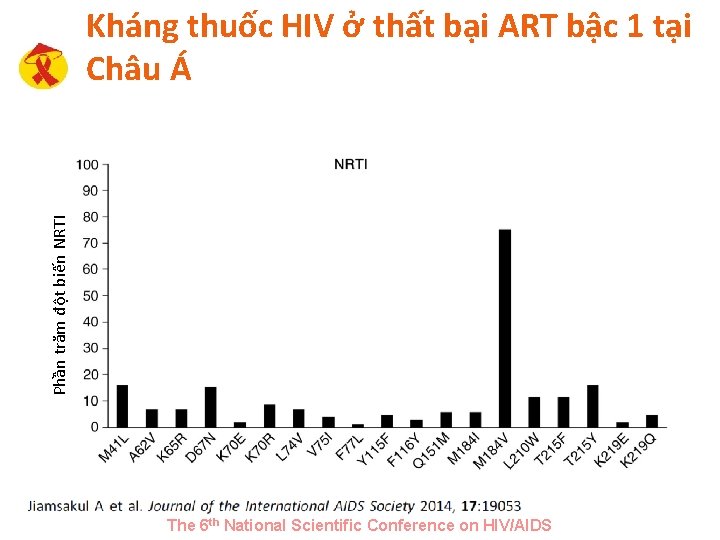
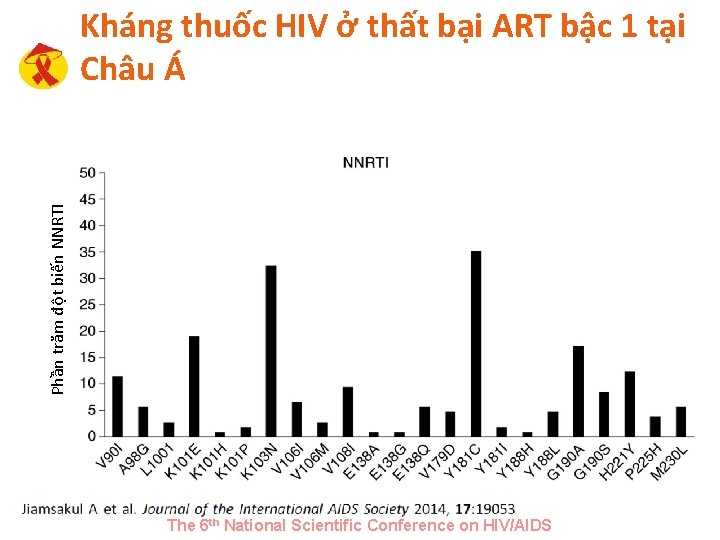
Kháng thuốc HIV ở thất bại ART bậc 1 tại Châu Á • Thất bại First-line ART thường là kết quả của sự phát triển các đột biến liên quan đến kháng thuốc (RAMs) • 3 kiểu mẫu liên quan đến sự đề kháng với nhiều NRTIs và có thể làm hạn chế việc lựa chọn điều trị cho phác đồ ART bậc hai: ü đột biến thymidine analogue (TAMs) ü 69 Insertion (69 Ins) ü Q 151 M complex • Để nghiên cứu ü các kiểu mẫu và yếu tố liên quan đến nhiều đột biến kháng thuốc NRTI (multi-NRTI RAMs) trong thất bại first-line ở bệnh nhân ü Ảnh hưởng của đáp ứng vi rus học ở thời điểm 12 tháng sau khi chuyển sang phác đồ bậc 2 o Multi-NRTI RAMs = sự có mặt của hoặc là Q 151 M; 69 Ins; ≥ 2 TAMs; hoặc là M 184 V+≥ 1 TAM The 6 th National Scientific Conference on HIV/AIDS

Phần trăm đột biến NRTI Kháng thuốc HIV ở thất bại ART bậc 1 tại Châu Á The 6 th National Scientific Conference on HIV/AIDS

Phần trăm đột biến NNRTI Kháng thuốc HIV ở thất bại ART bậc 1 tại Châu Á The 6 th National Scientific Conference on HIV/AIDS

Kháng thuốc HIV ở thất bại ART bậc 1 tại Châu Á • Các yếu tố liên quan với multi-NRTI RAMs: ü CD 4 ≤ 200 TB/µL ở kiểu gen (OR=4. 43, 95%CI 1. 59 -12. 37) • Sau khi chuyển sang ART bậc 2, sự ức chế virus đạt 85% ü Bệnh nhân có tuân thủ ART ≥ 95% có nhiều khả năng ức chế vi rút hơn (OR=9, 33, 95%CI 2, 43 -35, 81) The 6 th National Scientific Conference on HIV/AIDS

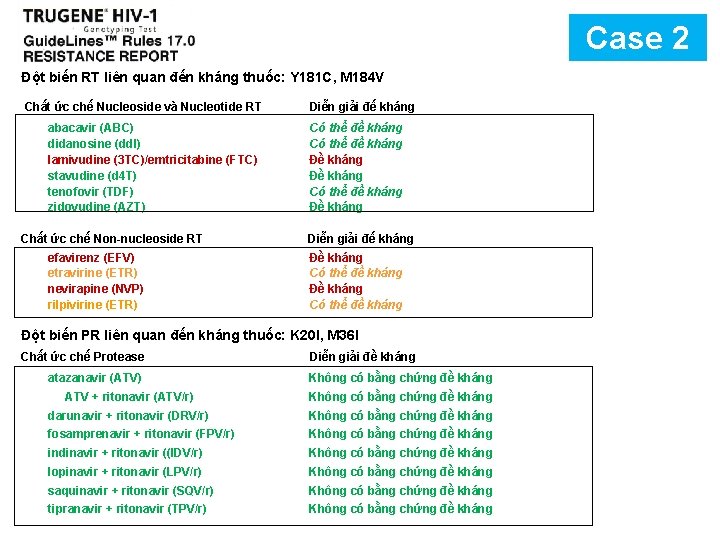
Case 2 Đột biến RT liên quan đến kháng thuốc: Y 181 C, M 184 V Chất ức chế Nucleoside và Nucleotide RT abacavir (ABC) didanosine (dd. I) lamivudine (3 TC)/emtricitabine (FTC) stavudine (d 4 T) tenofovir (TDF) zidovudine (AZT) Chất ức chế Non-nucleoside RT Diễn giải đế kháng Có thể đề kháng Đề kháng Diễn giải đế kháng efavirenz (EFV) etravirine (ETR) nevirapine (NVP) rilpivirine (ETR) Đề kháng Có thể đề kháng Đột biến PR liên quan đến kháng thuốc: K 20 I, M 36 I Chất ức chế Protease Diễn giải đề kháng atazanavir (ATV) Không có bằng chứng đề kháng ATV + ritonavir (ATV/r) Không có bằng chứng đề kháng darunavir + ritonavir (DRV/r) Không có bằng chứng đề kháng fosamprenavir + ritonavir (FPV/r) Không có bằng chứng đề kháng indinavir + ritonavir ((IDV/r) Không có bằng chứng đề kháng lopinavir + ritonavir (LPV/r) Không có bằng chứng đề kháng saquinavir + ritonavir (SQV/r) Không có bằng chứng đề kháng tipranavir + ritonavir (TPV/r) Không có bằng chứng đề kháng The 6 th National Scientific Conference on HIV/AIDS

Case 3 Đột biến RT liên quan đến kháng thuốc: D 67 N, K 70 R, V 108 I, Y 181 C, M 184 V Chất ức chế Nucleoside and Nucleotide RT abacavir (ABC) didanosine (dd. I) lamivudine (3 TC)/emtricitabine (FTC) stavudine (d 4 T) tenofovir (TDF) zidovudine (AZT) Chất ức chế Non-nucleoside RT Diễn giải đế kháng Có thể đề kháng Đề kháng Không có bằng chứng đề kháng Đề kháng Diễn giải đề kháng efavirenz (EFV) etravirine (ETR) nevirapine (NVP) rilpivirine (ETR) Đề kháng Có thể đề kháng Đột biến PR liên quan đến kháng thuốc: K 20 I, M 36 I Chất Ức chế Protease Diễn giải đề kháng atazanavir (ATV) Không có bằng chứng đề kháng ATV + ritonavir (ATV/r) Không có bằng chứng đề kháng darunavir + ritonavir (DRV/r) Không có bằng chứng đề kháng fosamprenavir + ritonavir (FPV/r) Không có bằng chứng đề kháng indinavir + ritonavir ((IDV/r) Không có bằng chứng đề kháng lopinavir + ritonavir (LPV/r) Không có bằng chứng đề kháng saquinavir + ritonavir (SQV/r) Không có bằng chứng đề kháng tipranavir + ritonavir (TPV/r) Không có bằng chứng đề kháng The 6 th National Scientific Conference on HIV/AIDS

Case 4 Đột biến RT liên quan đến kháng thuốc: D 67 N, K 70 R, V 108 I, Y 181 C, M 184 V, T 215 F, K 219 E Chất ức chế Nucleoside and Nucleotide RT abacavir (ABC) didanosine (dd. I) lamivudine (3 TC)/emtricitabine (FTC) stavudine (d 4 T) tenofovir (TDF) zidovudine (AZT) Chất ức chế Non-nucleoside RT efavirenz (EFV) etravirine (ETR) nevirapine (NVP) rilpivirine (ETR) Diễn giải đế kháng Có thể đề kháng Đề kháng Diễn giải đề kháng Đề kháng Có thể đề kháng Đột biến PR liên quan đến kháng thuốc: K 20 I, M 36 I Chất Ức chế Protease Diễn giải đề kháng atazanavir (ATV) Không có bằng chứng đề kháng ATV + ritonavir (ATV/r) Không có bằng chứng đề kháng darunavir + ritonavir (DRV/r) Không có bằng chứng đề kháng fosamprenavir + ritonavir (FPV/r) Không có bằng chứng đề kháng indinavir + ritonavir ((IDV/r) Không có bằng chứng đề kháng lopinavir + ritonavir (LPV/r) Không có bằng chứng đề kháng saquinavir + ritonavir (SQV/r) Không có bằng chứng đề kháng tipranavir + ritonavir (TPV/r) Không có bằng chứng đề kháng The 6 th National Scientific Conference on HIV/AIDS

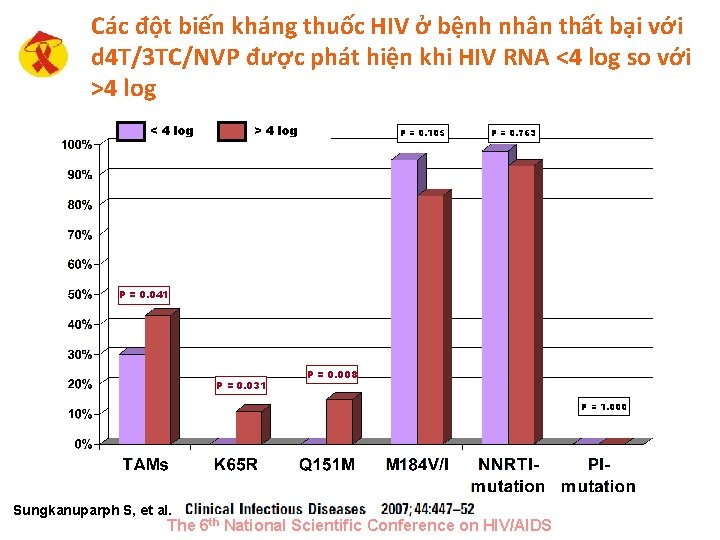
Các đột biến kháng thuốc HIV ở bệnh nhân thất bại với d 4 T/3 TC/NVP được phát hiện khi HIV RNA <4 log so với >4 log < 4 log > 4 log P = 0. 105 P = 0. 763 P = 0. 041 P = 0. 031 P = 0. 008 P = 1. 000 Sungkanuparph S, et al. The 6 th National Scientific Conference on HIV/AIDS

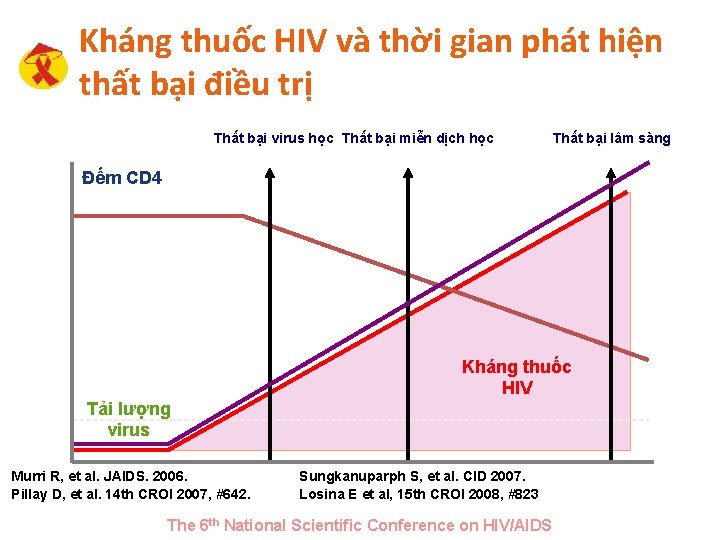
Kháng thuốc HIV và thời gian phát hiện thất bại điều trị Thất bại virus học Thất bại miễn dịch học Thất bại lâm sàng Đếm CD 4 Kháng thuốc HIV Tải lượng virus Murri R, et al. JAIDS. 2006. Pillay D, et al. 14 th CROI 2007, #642. 25 Sungkanuparph S, et al. CID 2007. Losina E et al, 15 th CROI 2008, #823 The 6 th National Scientific Conference on HIV/AIDS

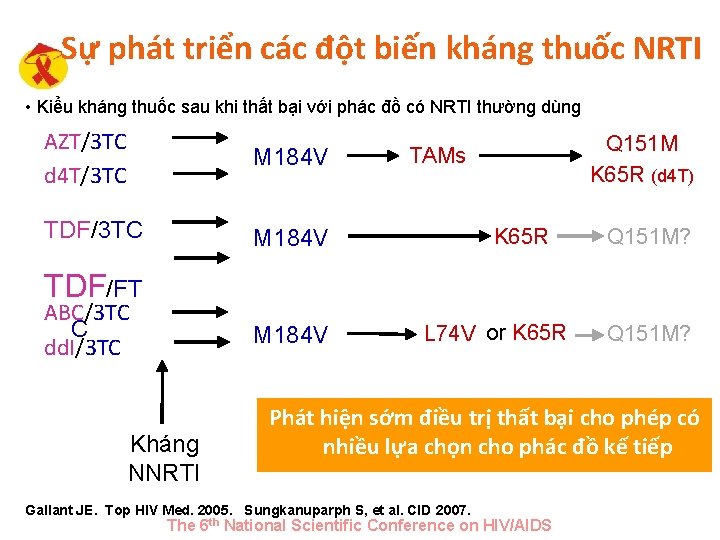
Sự phát triển các đột biến kháng thuốc NRTI • Kiểu kháng thuốc sau khi thất bại với phác đồ có NRTI thường dùng AZT/3 TC d 4 T/3 TC M 184 V TDF/3 TC M 184 V Q 151 M K 65 R (d 4 T) TAMs K 65 R Q 151 M? TDF/FT ABC/3 TC C dd. I/3 TC M 184 V Kháng NNRTI L 74 V or K 65 R Q 151 M? Phát hiện sớm điều trị thất bại cho phép có nhiều lựa chọn cho phác đồ kế tiếp Gallant JE. Top HIV Med. 2005. Sungkanuparph S, et al. CID 2007. The 6 th National Scientific Conference on HIV/AIDS

Đánh giá của thất bại điều trị • Xem xét lại tiền sử dùng thuốc ARV • Khám thực thể cho dấu hiệu tiến triển lâm sàng • Đáng giá sự tuân thủ, khả năng dung nạp, các vấn đề về dược động học • Xét nghiệm kháng thuốc (trong lúc bệnh nhân đang điều trị) • Làm rõ mục tiêu điều trị: dưới ngưỡng phát hiện vs. ức chế virus tối đa • Xác định các lựa chọn điều trị • Lựa chọn điều trị căn bản về ⁻ Hiệu quả mong đợi - lựa chọn điều trị tương lai ⁻ khả năng dung nạp - tiền sử dùng thuốc trong quá khứ

Điều trị ARV bậc 2 cho người lớn: khuyến nghị của DHHS • Mục tiêu điều trị cho các bệnh nhân đã điều trị ART bị kháng thuốc trải qua thất bại virus học là thiết lập sự ức chế virus (AI) • Một phác đồ mới nên bao gồm ít nhất 2, tốt hơn là 3 hoạt chất còn hoạt tính đầy đủ (AI) • Thêm một ARV riêng lẻ vào phác đồ đang thất bại virus học không được khuyến cáo bởi vì điều này có thể làm nguy cơ phát triển kháng với tất cả các thuốc trong phác đồ (BII) DHHS. Guidelines. April 2015. The 6 th National Scientific Conference on HIV/AIDS

Điều trị ARV bậc 2 cho người lớn: Khuyến nghị của WHO • ART bậc 2 nên bao gồm 2 NRTIs + boosted PI • Trình tự sau đây của lựa chọn second-line NRTI được khuyến nghị – sau thất bại với TDF+3 TC (or FTC), sử dụng AZT+3 TC – sau thất bại với AZT/d 4 T+3 TC, sử dụng TDF+3 TC • sử dụng khung cấu trúc các NRTI ở dạng FDC là hướng lựa chọn ưu tiên • Các dạng FDCs ổn định với nhiệt của ATV/RTV và LPV/RTV là lựa chọn ưu tiên cho phác đồ bậc 2 FDC, fixed-dose combination (phối hợp cố định liều) WHO. Consolidated guidelines. June 2013; pp 146. The 6 th National Scientific Conference on HIV/AIDS

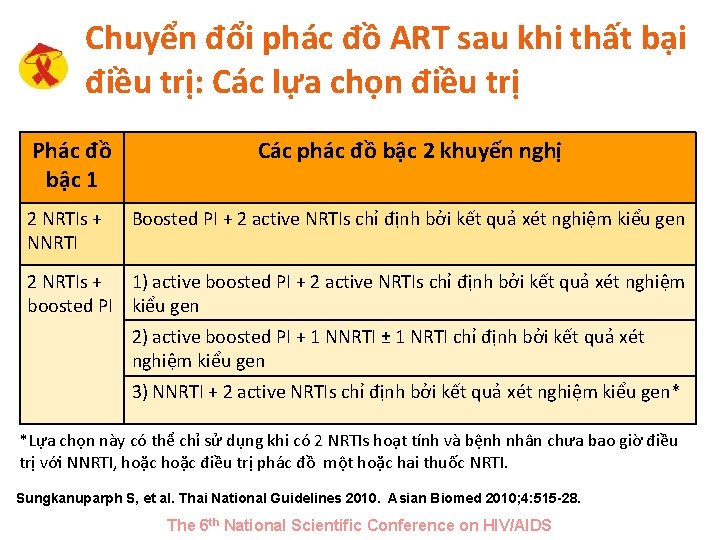
Chuyển đổi phác đồ ART sau khi thất bại điều trị: Các lựa chọn điều trị Phác đồ bậc 1 Các phác đồ bậc 2 khuyến nghị 2 NRTIs + NNRTI Boosted PI + 2 active NRTIs chỉ định bởi kết quả xét nghiệm kiểu gen 2 NRTIs + 1) active boosted PI + 2 active NRTIs chỉ định bởi kết quả xét nghiệm boosted PI kiểu gen 2) active boosted PI + 1 NNRTI ± 1 NRTI chỉ định bởi kết quả xét nghiệm kiểu gen 3) NNRTI + 2 active NRTIs chỉ định bởi kết quả xét nghiệm kiểu gen* *Lựa chọn này có thể chỉ sử dụng khi có 2 NRTIs hoạt tính và bệnh nhân chưa bao giờ điều trị với NNRTI, hoặc điều trị phác đồ một hoặc hai thuốc NRTI. Sungkanuparph S, et al. Thai National Guidelines 2010. Asian Biomed 2010; 4: 515 -28. The 6 th National Scientific Conference on HIV/AIDS

Kết quả sử dụng các phác đồ bậc 2 tại Thái Lan • Một nghiên cứu cohort quan sát ở bệnh nhân thất bại ART bậc 1 • 95 bệnh nhân, tuổi trung bình 39, 65% là nam • Số CD 4 (trung vị) và HIV RNA lúc bắt đầu phác đồ ART bậc 2 là 158 tế bào/mm 3 và 4, 1 log 10 bản sao/m. L • Boosted PI + 2 NRTIs, chỉ định dựa trên kết quả xét nghiệm kiểu gen, được sử dụng trong phác đồ bậc 2 • Ở 6, 12, 24, và 36 tháng của phác đồ ART bậc 2, – 67%, 62%, 84%, và 90% đạt HIV RNA <50 bản sao/m. L – Số CD 4 (trung vị) là 258, 366, 444, và 522 tế bào/mm 3 • Tuân thủ tốt, CD 4 lúc bắt đầu điều trị cao, và giai đoạn lâm sàng nhẹ theo phân loại CDC liên quan đến sự thành công về mặt virus học (P <. 05) Win MM, et al. J Int Assoc Physicians AIDS Care 2011; 10: 57 -63. The 6 th National Scientific Conference on HIV/AIDS

Lựa chọn LPV/r vs ATV/r cho phác đồ bậc 2 PI/r LPV/r Lợi ích Bất lợi § Hoạt tính mạnh (nhiều bằng chứng về đơn trị liệu LPV/r thành công) § Biến chứng chuyển hóa bởi cả hai LPV và RTV đặc biệt tăng triglycerid máu § Kháng LPV/r thường ít hơn ở thất bại virus § Rối loạn tiêu hóa, e. g. tiêu chảy § kháng insulin và loạn dưỡng mỡ § Nguy cơ thấp ở kháng NRTI với thất bại § Nhiều viên (4/ngày) boosted PI § Hiện tại là dạng công thức kết hợp PI duy nhất ATV/r § Biến chứng chuyển hóa ít nhất do ATV và RTV dùng liều 1 lần/ngày § Ít bằng chứng về đơn trị liệu ATV/r § Liều dùng 1 lần trong ngày § Kháng với ATV thường gặp hơn khi thất bại virus học nhưng ít hơn với ATV/r § Ít viên (2/ngày) § Không có dạng liều PI phối hợp cố định § Có thể dùng mà không cần boosted (nếu § Tăng bilirubin gián tiếp (4 -9%) không dùng TDF trong phác đồ) § Rối loạn hấp thu khi dùng chung với PPI § Cần uống sau khi ăn The 6 th National Scientific Conference on HIV/AIDS

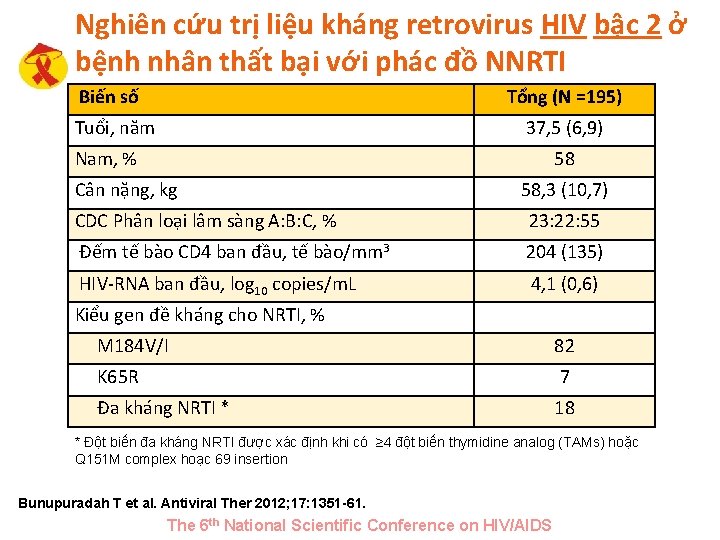
Nghiên cứu trị liệu kháng retrovirus HIV bậc 2 ở bệnh nhân thất bại với phác đồ NNRTI Biến số Tổng (N =195) Tuổi, năm 37, 5 (6, 9) Nam, % 58 Cân nặng, kg 58, 3 (10, 7) CDC Phân loại lâm sàng A: B: C, % 23: 22: 55 Đếm tế bào CD 4 ban đầu, tế bào/mm 3 204 (135) HIV-RNA ban đầu, log 10 copies/m. L 4, 1 (0, 6) Kiểu gen đề kháng cho NRTI, % M 184 V/I 82 K 65 R 7 Đa kháng NRTI * 18 * Đột biến đa kháng NRTI được xác định khi có ≥ 4 đột biến thymidine analog (TAMs) hoặc Q 151 M complex hoạc 69 insertion Bunupuradah T et al. Antiviral Ther 2012; 17: 1351 -61. The 6 th National Scientific Conference on HIV/AIDS

Nghiên cứu trị liệu kháng retrovirus HIV bậc 2 ở bệnh nhân thất bại với phác đồ NNRTI 100 90 80 % ức chế virus học 70 HIV-RNA ≥ 400 copies/m. L HIV-RNA <200 copies/m. L HIV-RNA <50 copies/m. L 60 50 40 30 20 10 0 Mono-LPV/r-arm HIV-RNA TDF/3 TC/LPV/r-arm Mono-LPV/r (%) TDF/3 TC/LPV/r (%) P-value <400 75 86 0. 053 <200 69 86 0. 01 <50 61 83 <0. 01 (copies/m. L) Bunupuradah T et al. Antiviral Ther 2012; 17: 1351 -61. The 6 th National Scientific Conference on HIV/AIDS

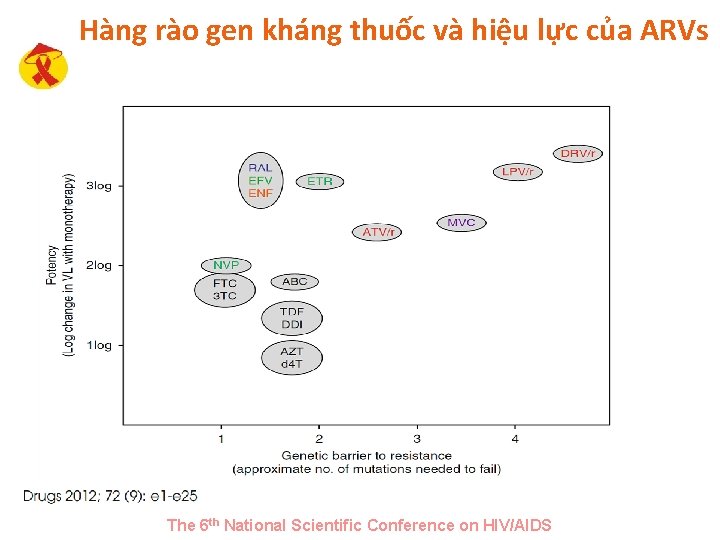
Hàng rào gen kháng thuốc và hiệu lực của ARVs The 6 th National Scientific Conference on HIV/AIDS

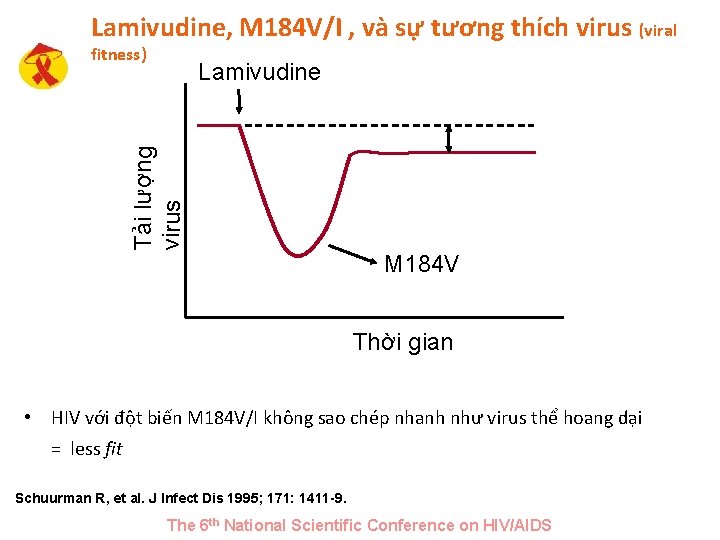
Lamivudine, M 184 V/I , và sự tương thích virus (viral fitness) Tải lượng virus Lamivudine M 184 V Thời gian • HIV với đột biến M 184 V/I không sao chép nhanh như virus thể hoang dại = less fit Schuurman R, et al. J Infect Dis 1995; 171: 1411 -9. The 6 th National Scientific Conference on HIV/AIDS

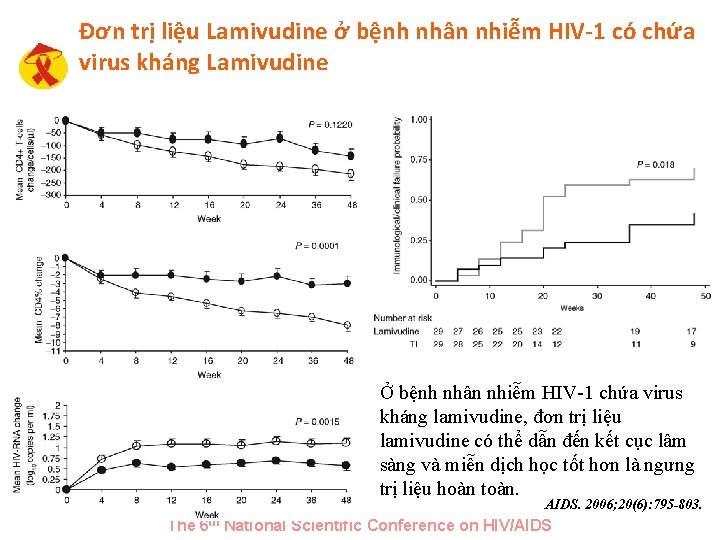
Đơn trị liệu Lamivudine ở bệnh nhân nhiễm HIV-1 có chứa virus kháng Lamivudine Ở bệnh nhân nhiễm HIV-1 chứa virus kháng lamivudine, đơn trị liệu lamivudine có thể dẫn đến kết cục lâm sàng và miễn dịch học tốt hơn là ngưng trị liệu hoàn toàn. AIDS. 2006; 20(6): 795 -803. The 6 th National Scientific Conference on HIV/AIDS

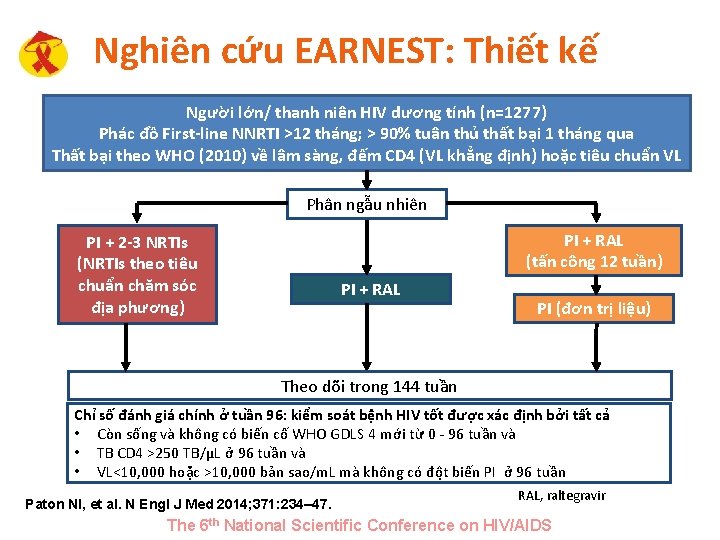
Nghiên cứu EARNEST: Thiết kế Người lớn/ thanh niên HIV dương tính (n=1277) Phác đồ First-line NNRTI >12 tháng; > 90% tuân thủ thất bại 1 tháng qua Thất bại theo WHO (2010) về lâm sàng, đếm CD 4 (VL khẳng định) hoặc tiêu chuẩn VL Phân ngẫu nhiên PI + RAL (tấn công 12 tuần) PI + 2 -3 NRTIs (NRTIs theo tiêu chuẩn chăm sóc địa phương) PI + RAL PI (đơn trị liệu) Theo dõi trong 144 tuần Chỉ số đánh giá chính ở tuần 96: kiểm soát bệnh HIV tốt được xác định bởi tất cả • Còn sống và không có biến cố WHO GDLS 4 mới từ 0 - 96 tuần và • TB CD 4 >250 TB/μL ở 96 tuần và • VL<10, 000 hoặc >10, 000 bản sao/m. L mà không có đột biến PI ở 96 tuần Paton NI, et al. N Engl J Med 2014; 371: 234– 47. RAL, raltegravir The 6 th National Scientific Conference on HIV/AIDS

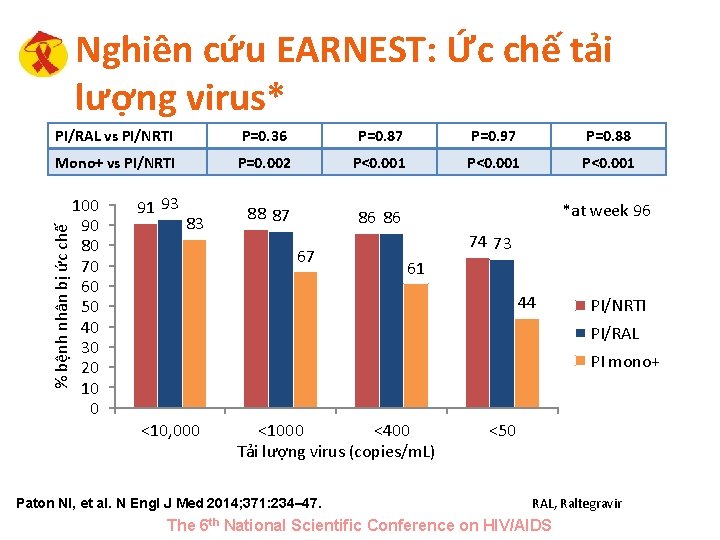
Nghiên cứu EARNEST: Ức chế tải lượng virus* P=0. 36 P=0. 87 P=0. 97 P=0. 88 Mono+ vs PI/NRTI P=0. 002 P<0. 001 88 87 86 86 % bệnh nhân bị ức chế PI/RAL vs PI/NRTI 100 90 80 70 60 50 40 30 20 10 0 91 93 83 67 *at week 96 74 73 61 44 PI/NRTI PI/RAL PI mono+ <10, 000 <1000 <400 Tải lượng virus (copies/m. L) Paton NI, et al. N Engl J Med 2014; 371: 234– 47. <50 RAL, Raltegravir The 6 th National Scientific Conference on HIV/AIDS

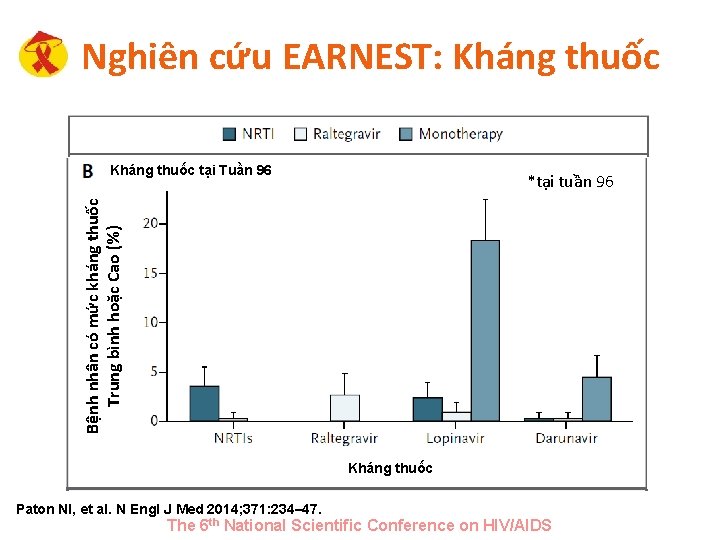
Nghiên cứu EARNEST: Kháng thuốc tại Tuần 96 Bệnh nhân có mức kháng thuốc Trung bình hoặc Cao (%) *tại tuần 96 Kháng thuốc Paton NI, et al. N Engl J Med 2014; 371: 234– 47. The 6 th National Scientific Conference on HIV/AIDS

Lựa chọn NRTIs cho ART bậc 2 • Khi không có điều kiện làm xét nghiệm kháng thuốc kiểu gen The 6 th National Scientific Conference on HIV/AIDS

Lựa chọn ARV chính cho ART bậc 2 • Khi không có điều kiện làm xét nghiệm kháng thuốc kiểu gen The 6 th National Scientific Conference on HIV/AIDS

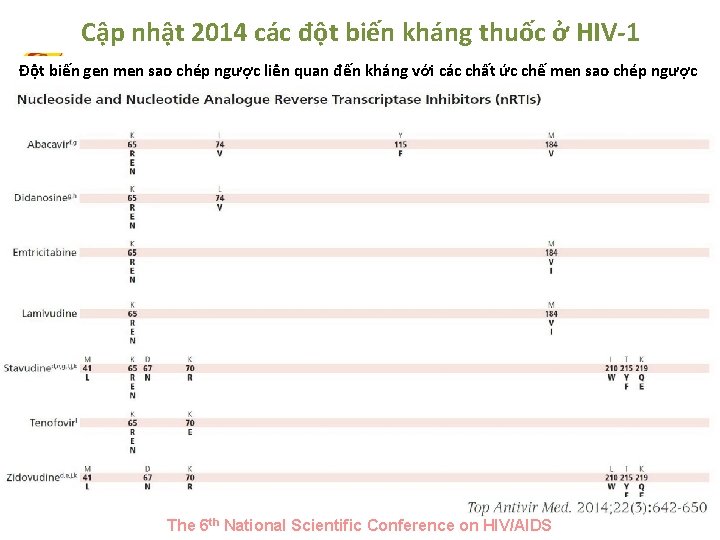
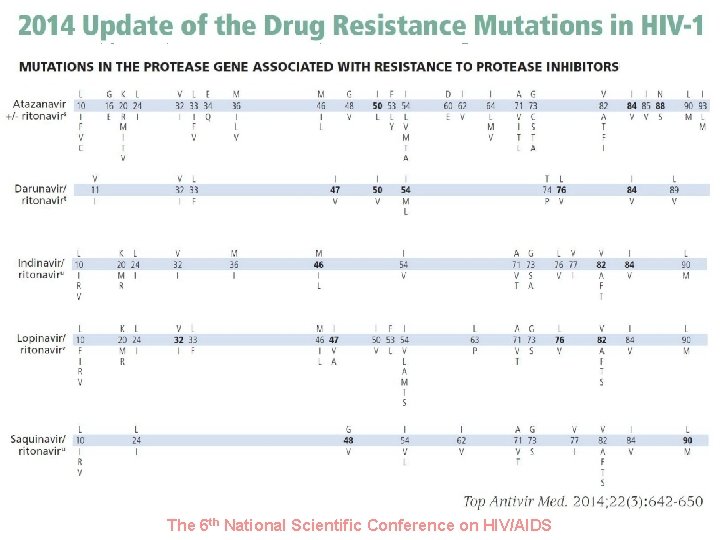
Cập nhật 2014 các đột biến kháng thuốc ở HIV-1 Đột biến gen men sao chép ngược liên quan đến kháng với các chất ức chế men sao chép ngược The 6 th National Scientific Conference on HIV/AIDS

Cập nhật 2014 các đột biến kháng thuốc ở HIV-1 Đột biến gen men sao chép ngược liên quan đến kháng với các chất ức chế men sao chép ngược The 6 th National Scientific Conference on HIV/AIDS

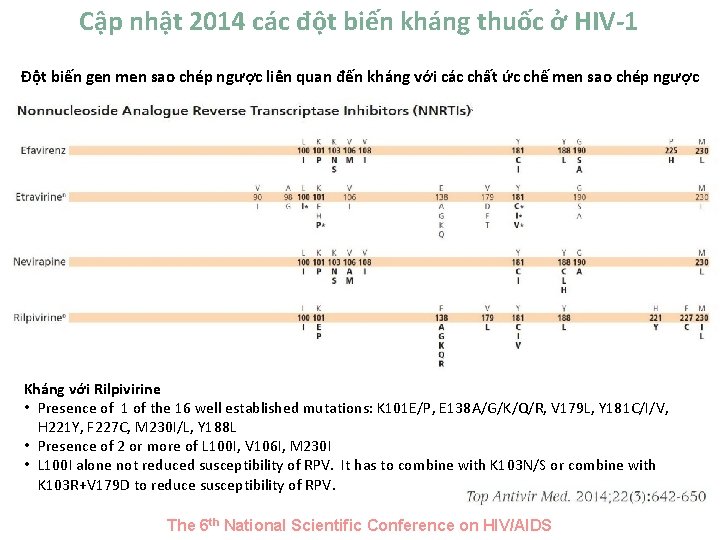
Cập nhật 2014 các đột biến kháng thuốc ở HIV-1 Đột biến gen men sao chép ngược liên quan đến kháng với các chất ức chế men sao chép ngược Kháng với Rilpivirine • Presence of 1 of the 16 well established mutations: K 101 E/P, E 138 A/G/K/Q/R, V 179 L, Y 181 C/I/V, H 221 Y, F 227 C, M 230 I/L, Y 188 L • Presence of 2 or more of L 100 I, V 106 I, M 230 I • L 100 I alone not reduced susceptibility of RPV. It has to combine with K 103 N/S or combine with K 103 R+V 179 D to reduce susceptibility of RPV. The 6 th National Scientific Conference on HIV/AIDS

Cập nhật 2014 các đột biến kháng thuốc ở HIV-1 The 6 th National Scientific Conference on HIV/AIDS

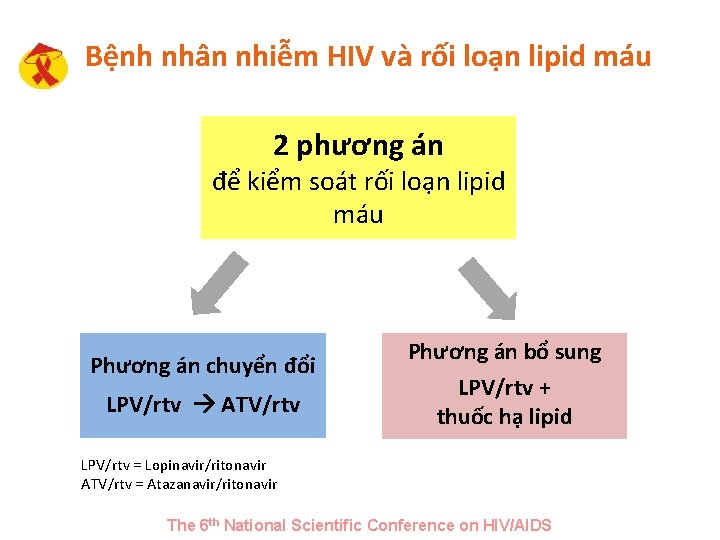
Bệnh nhân nhiễm HIV và rối loạn lipid máu 2 phương án để kiểm soát rối loạn lipid máu Phương án chuyển đổi LPV/rtv ATV/rtv Phương án bổ sung LPV/rtv + thuốc hạ lipid LPV/rtv = Lopinavir/ritonavir ATV/rtv = Atazanavir/ritonavir The 6 th National Scientific Conference on HIV/AIDS

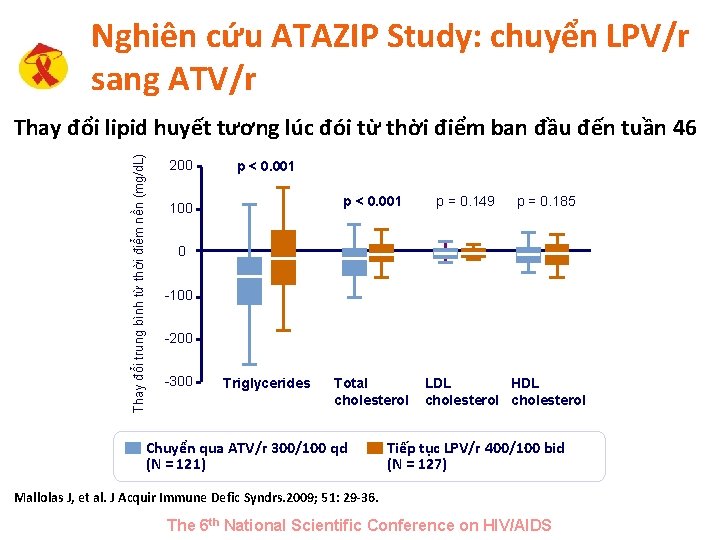
Nghiên cứu ATAZIP Study: chuyển LPV/r sang ATV/r Thay đổi trung bình từ thời điểm nền (mg/d. L) Thay đổi lipid huyết tương lúc đói từ thời điểm ban đầu đến tuần 46 200 p < 0. 001 100 p = 0. 149 p = 0. 185 0 -100 -200 -300 Triglycerides Total cholesterol Chuyển qua ATV/r 300/100 qd (N = 121) LDL HDL cholesterol Tiếp tục LPV/r 400/100 bid (N = 127) Mallolas J, et al. J Acquir Immune Defic Syndrs. 2009; 51: 29 -36. The 6 th National Scientific Conference on HIV/AIDS

Hướng dẫn DHHS: Chuyển đổi ARV Biến cố bất lợi Chuyển đổi từ Chuyển đổi sang Rối loạn lipid máu Tăng triglycerid máu (có Phác đồ RAL, DTG, RPV, NVP, hoặc boosted bởi unboosted ATV* hoặc không có tăng RTV- hoặc cobi LDL) - hoặc EFV *Mức TG và LDL tăng thì phổ biến hơn với LPV/r và FPV/r so với RTV-boosted PIs khác. TG và LDL cải thiện được thấy sau khi chuyển đổi từ LPV/r sang RTVboosted và -unboosted ATV DHHS Guidelines, May 2014. The 6 th National Scientific Conference on HIV/AIDS

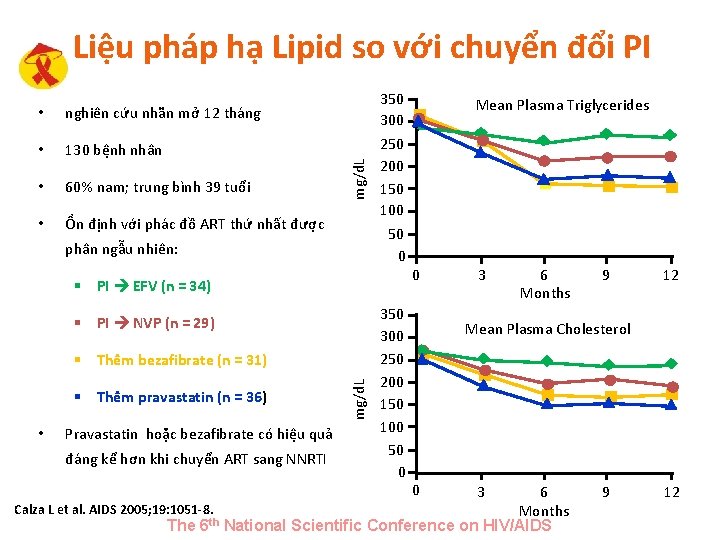
• nghiên cứu nhãn mở 12 tháng • 130 bệnh nhân • 60% nam; trung bình 39 tuổi • Ổn định với phác đồ ART thứ nhất được mg/d. L Liệu pháp hạ Lipid so với chuyển đổi PI phân ngẫu nhiên: 350 300 250 200 150 100 50 0 0 § PI EFV (n = 34) § PI NVP (n = 29) • Pravastatin hoặc bezafibrate có hiệu quả đáng kể hơn khi chuyển ART sang NNRTI mg/d. L § Thêm bezafibrate (n = 31) § Thêm pravastatin (n = 36) Mean Plasma Triglycerides 350 300 250 200 150 100 50 0 3 6 Months 9 12 Mean Plasma Cholesterol 0 3 6 Calza L et al. AIDS 2005; 19: 1051 -8. Months The 6 th National Scientific Conference on HIV/AIDS 9 12

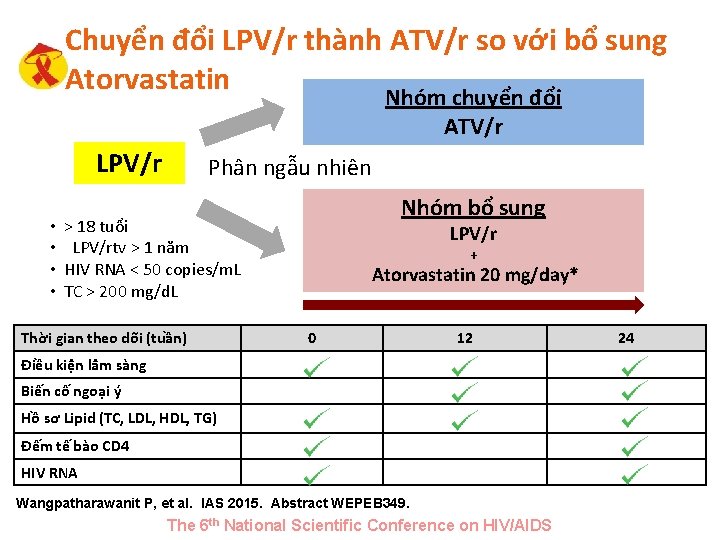
Chuyển đổi LPV/r thành ATV/r so với bổ sung Atorvastatin Nhóm chuyển đổi ATV/r LPV/r • • Phân ngẫu nhiên Nhóm bổ sung > 18 tuổi LPV/rtv > 1 năm HIV RNA < 50 copies/m. L TC > 200 mg/d. L Thời gian theo dõi (tuần) LPV/r + Atorvastatin 20 mg/day* 0 12 Điều kiện lâm sàng Biến cố ngoại ý Hồ sơ Lipid (TC, LDL, HDL, TG) Đếm tế bào CD 4 HIV RNA Wangpatharawanit P, et al. IAS 2015. Abstract WEPEB 349. The 6 th National Scientific Conference on HIV/AIDS 24

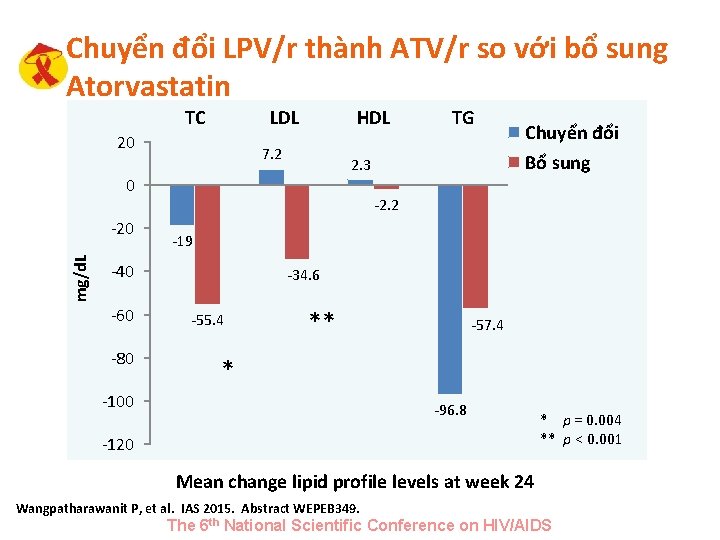
Chuyển đổi LPV/r thành ATV/r so với bổ sung Atorvastatin TC LDL 20 HDL 7. 2 mg/d. L -2. 2 -19 -40 -60 -80 Chuyển đổi Bổ sung 2. 3 0 -20 TG -34. 6 -55. 4 ** -57. 4 * -100 -96. 8 -120 * p = 0. 004 ** p < 0. 001 Mean change lipid profile levels at week 24 Wangpatharawanit P, et al. IAS 2015. Abstract WEPEB 349. The 6 th National Scientific Conference on HIV/AIDS

Tóm tắt • Nguyên nhân của thất bại điều trị phải được xác định: các yếu tố liên quan đến bệnh nhân so với các yếu tố liên quan đến thuốc ARV • Thất bại điều trị và kháng thuốc HIV tương quan với tăng tỷ lệ tử vong • Thất bại virus học là phương pháp chính xác nhất để xác định thất bại điều trị • Phát hiện trễ thất bại điều trị có thể hạn chế các lựa chọn cho phác đồ bậc 2 • Các kiểu đột biến kháng thuốc và kháng chéo thường có thể dự đoán được • ART bậc 2 nên bao gồm 2 active NRTIs + boosted PI • Một phác đồ bậc 2 tối ưu có thể dẫn đến sự ức chế virus hoàn toàn The 6 th National Scientific Conference on HIV/AIDS