Hepatoesplenomegalia no lactente Hospital Regional da Asa Sul





















































- Slides: 60

Hepatoesplenomegalia no lactente Hospital Regional da Asa Sul Brasília, dezembro de 2006 Nícolas Thiago Nunes Cayres de Souza Interno da Escola Superior de Ciências da Saúde Drª Elisa de Carvalho Orientadora

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 1. Identificação: A. L. P. C, 5 meses, feminina, branca, DN. : 25/05/06, natural e procedente de Riacho Fundo – PI, peso: 2390 g. Mãe: A. P. C, 25 anos, do lar.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 2. M. I. : “Mãe orientada a procurar serviço de saúde especializado por clínico geral e enfermeira do Posto de Saúde do Município de origem” (nota: Mãe era informante ruim, não apresentava compreensão adequada a respeito do estado da filha)

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 3. HDA: Mãe relata que com 1 mês de vida a cça iniciou quadro de palidez, taquidispnéia e aumento do volume abdominal, com massa abdominal palpável (não soube delimitar topografia) e interrupção de ganho ponderal. Procurou o serviço médico local, relatando a realização de exames de sangue (sic) e medicação sintomática. Evoluiu no período subseqüente com aumento progressivo do abdome e febre diária persistente (não aferida), que cedia apenas à meia vida do antitérmico.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 3. HDA: Com a piora progressiva do quadro clínico da cça, esta já com 5 meses de vida, a mãe procurou novamente o serviço médico local, orientada a procurar serviço especializado (sic). Deu entrada no Hospital Regional do Paranoá em 04/11/06 com quadro febril (38º C), desnutrição, palidez importante, sangramento nasal, máscara equimótica, desidratação e desconforto respiratório (segundo consta em prontuário). Transferida em 05/11/06 para a UTIP do HBDF por sepse + anemia.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 4. REVISÃO DE SISTEMAS (na ocasião): n n n n Mãe refere ritmo intestinal regular; Nega vômitos; Nega diarréia, Nega outras queixas GI; Refere diurese adequada; Nega sangramentos; Nega outras alterações sistêmicas.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 5. ANTECEDENTES GESTACIONAIS/PARTO/NEONATAIS: Mãe G 1 P 0 A 0, não realizou pré-natal. Fez uso de sulfato ferroso na gravidez. Gestação sem intercorrências aparentes. Nascida de PN, aos 7 meses (segundo cálculos da mãe), em CS na cidade de origem, com assistência médica. Apgar 5´´= 6. Demorou para chorar. Peso: 2200 g. Não foi hospitalizada.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 6. VACINAÇÃO : Em dia com calendário vacinal, conforme checado no Cartão da Criança. 7. ANTECEDENTES ALIMENTARES: n n n Aleitamento materno exclusivo até 1 mês de vida (mãe refere que cça não aceitava SM); Introdução de leite de vaca pasteurizado diluído 1: 1 com 1 mês de vida; Aos 3 meses de vida passou a receber NAN I, 01 medida p/ 50 ml 3 X/dia + NAN I + Arrozina 3 X/dia + chá.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 8. ANTECEDENTES FAMILIARES: n Mãe, do lar, refere ter anemia (sic) e fazer uso de suplemento a base de ferro continuamente, nega outras patologias; n Pai, lavrador, aparentemente saudável; n Sem antecedentes de consangüinidade familiar; n Mãe nega patologias prevalentes na família.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 9. EXAME FÍSICO: Ectoscopia: mau estado geral, desnutrida, mucosas descoradas (++++/4+), hidratada, taquidispneica leve, acianótica, anictérica, palidez cutânea importante com pele mosqueada e com equimoses (máscara equimótica), ativa e reativa.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 9. EXAME FÍSICO: - FC: 124 bpm - FR: 31 irpm - PAM: 95 mm. Hg - Sat. O 2: 99% n Sinais vitais n PC: 38 cm n Fontanela anterior: abaulada e tensa.

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 9. EXAME FÍSICO: n ACV. : RCR, 2 T, BNF, sopro sistólico (++/6+), sem desdobramentos. n AR. : MVF (+) em ambos os hemi-tóraces, sem RA, sem TSC. n Abdome: globoso, distendido, indolor à palpação superficial, fígado palpável a 7 cm de RCD e baço palpável a 6 cm de RCE, arcos costais com nodulações e deformidades palpáveis. RHA (+).

Caso Clinico (Admissão UTIP-HBDF, em 05/11/06) 9. EXAME FÍSICO: n Genitália: feminina, típica. n Extremidades: aquecidas, perfusão 2´, sem edema e sem deformidades.




Caso Clinico EVOLUÇÃO NA UTIP: n n n Dissecção de veia jugular externa direita em 05/11/06; Cça recebeu [ ] de hemácias + plasma + plaquetas (sangramento importante no local de dissecção venosa). Já vinha com relato de outras 2 transfusões de hemácias no hospital de origem; Evoluiu com melhora do desconforto respiratório, melhora da febre e edemas;

Caso Clinico EVOLUÇÃO NA UTIP: n n n Apresentou hemocultura negativa (resultado verbal); medicações : cefepime (D 6), ranitidina, kanakion, leucovorin, protovit; NPT por 2 dias;

Caso Clinico EVOLUÇÃO NA UTIP: n n Alta da UTIP em 09/11/06 em boas condições, hemodinamicamente estável, em ar ambiente, dieta enteral (Alfaerrè em progressão lenta de volume), em tto para provável PN (RX de tórax de entrada sugestivo). Encaminhada para enfermaria aos cuidados da gastropediatria para investigação diagnóstica; Totalizou 8 dias de cefepime, 150 mg EV, 8/8 h.

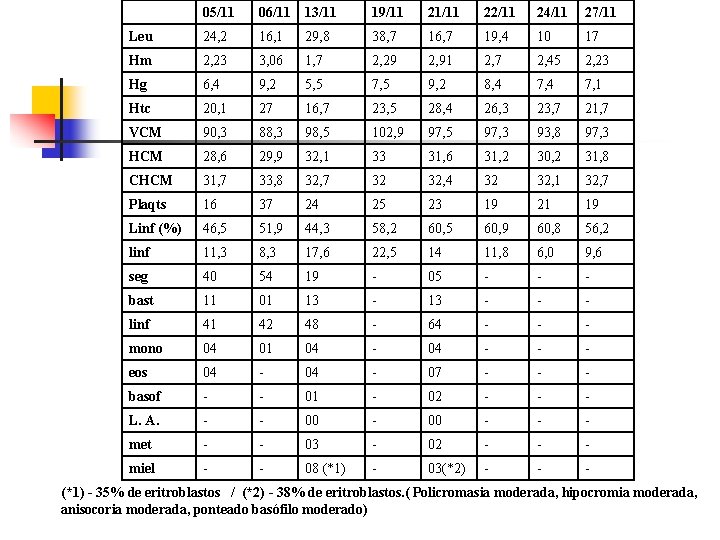
05/11 06/11 13/11 19/11 21/11 22/11 24/11 27/11 Leu 24, 2 16, 1 29, 8 38, 7 16, 7 19, 4 10 17 Hm 2, 23 3, 06 1, 7 2, 29 2, 91 2, 7 2, 45 2, 23 Hg 6, 4 9, 2 5, 5 7, 5 9, 2 8, 4 7, 1 Htc 20, 1 27 16, 7 23, 5 28, 4 26, 3 23, 7 21, 7 VCM 90, 3 88, 3 98, 5 102, 9 97, 5 97, 3 93, 8 97, 3 HCM 28, 6 29, 9 32, 1 33 31, 6 31, 2 30, 2 31, 8 CHCM 31, 7 33, 8 32, 7 32 32, 4 32 32, 1 32, 7 Plaqts 16 37 24 25 23 19 21 19 Linf (%) 46, 5 51, 9 44, 3 58, 2 60, 5 60, 9 60, 8 56, 2 linf 11, 3 8, 3 17, 6 22, 5 14 11, 8 6, 0 9, 6 seg 40 54 19 - 05 - - - bast 11 01 13 - - - linf 41 42 48 - 64 - - - mono 04 01 04 - - - eos 04 - 07 - - - basof - - 01 - 02 - - - L. A. - - 00 - - - met - - 03 - 02 - - - miel - - 08 (*1) - 03(*2) - - - (*1) - 35% de eritroblastos / (*2) - 38% de eritroblastos. ( Policromasia moderada, hipocromia moderada, anisocoria moderada, ponteado basófilo moderado)

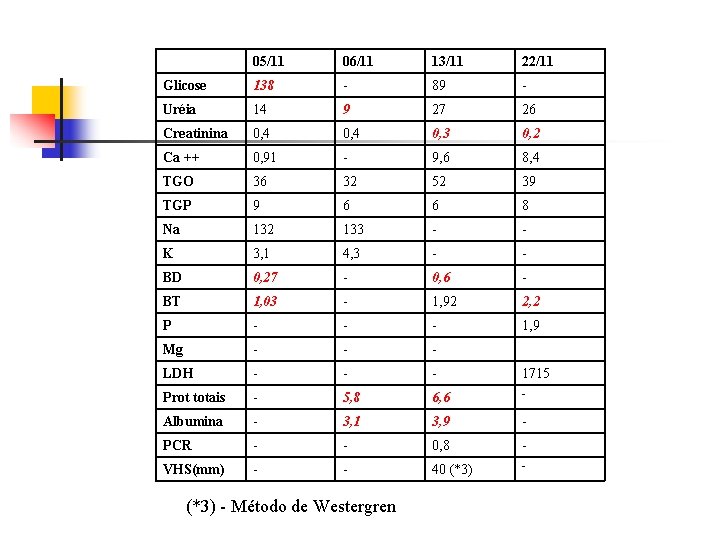
05/11 06/11 13/11 22/11 Glicose 138 - 89 - Uréia 14 9 27 26 Creatinina 0, 4 0, 3 0, 2 Ca ++ 0, 91 - 9, 6 8, 4 TGO 36 32 52 39 TGP 9 6 6 8 Na 132 133 - - K 3, 1 4, 3 - - BD 0, 27 - 0, 6 - BT 1, 03 - 1, 92 2, 2 P - - - 1, 9 Mg - - - LDH - - - 1715 Prot totais - 5, 8 6, 6 - Albumina - 3, 1 3, 9 - PCR - - 0, 8 - VHS(mm) - - 40 (*3) - Método de Westergren

Caso Clinico 10/11 - Coagulograma n. N n n n = 12, 6´´ T. Protrombina n. D = 14, 5´´ • N = 12, 6´´ n. R N/D= 69, 6% PTT • D = 14, 5´´ • R N/D= 69, 6% PTTA n n N = 32´´ D = 32´´ R N/D= 1, 0 % Fibrinogênio – 88, 4 mg/100 ml

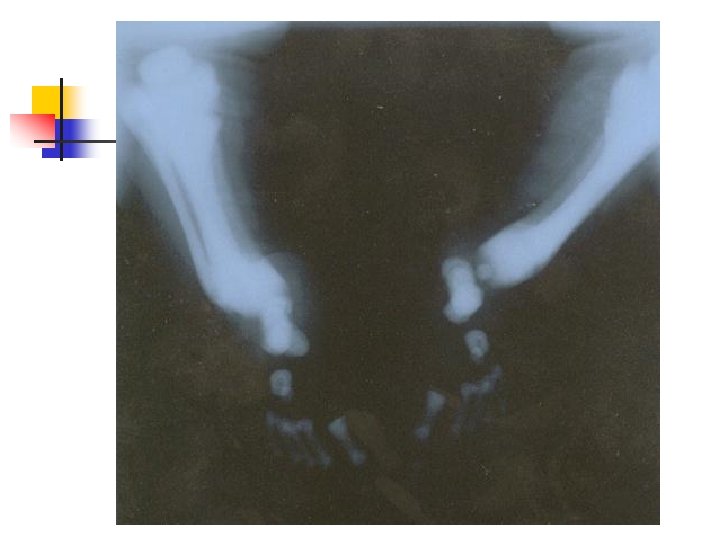
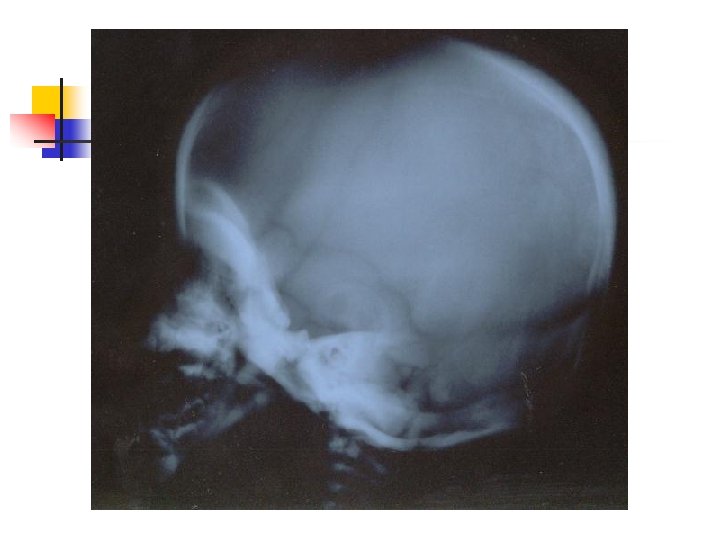
Caso Clinico EXAMES DE IMAGEM n 13/11– Radiografia de esqueleto “Aumento difuso da densidade óssea, sobretudo em MMSS e MMII, correspondendo a displasia condensante óssea. ” n 24/11 – US Transfontanela “Exame nos padrões de normalidade. ”

Resumo clínico n n Hepatoesplenomegalia (congênita? ) Anemia, Plaquetopenia; Quadro infeccioso

Diagnóstico diferencial de hepatoesplenomegalia no lactente n Infecções congênitas→ TORCHS; n Erros inatos de metabolismo; n Osteopetrose.

Infecções Congênitas n n n Toxoplasmose; Rubéola; Citomegalovirose; Herpes Vírus Simples; Sífilis.

Infecções Congênitas a) TOXOPLASMOSE FORMAS CLÍNICAS n Manifestações clínicas → variam de acordo com o tipo de manifestação e a época de aparecimento. n Duas formas • Infecção generalizada → hepatoesplenomegalia, icterícia , linfadenopatia, petéquias; • SNC/lesões de oculares → meses ou anos após o nascimento

Infecções Congênitas a) TOXOPLASMOSE DOENÇA NEONATAL n n Sinais e sintomas presentes ao nascimento. Usualmente severa. FORMA SUB-CLÍNICA n n Diagnóstico feito baseado em primo-infecção materna ( MÃE NÃO REFERE HISTÓRIA) ou persistência de títulos no lactente (? ? ? ) RN assintomáticos ou oligossintomáticos. Prematuridade (em 50%) ou RCIU → sinais clínicos. Alterações liquóricas (hiperproteinorraquia e linfocitose), calcificações, anemia, icterícia, hepatoesplenomegalia e coriorretinite. DOENÇA OCORRENDO NOS PRIMEIROS MESES DE VIDA n n n RN assintomático ao nascer. Sintomas se manifestam semanas ou meses após o nascimento. Manifestações isoladas de coriorretinite (? ? ? ) e/ou calcificações intracranianas com início aos 2 meses de vida (RN a termo) e 3 meses (RN prematuro).

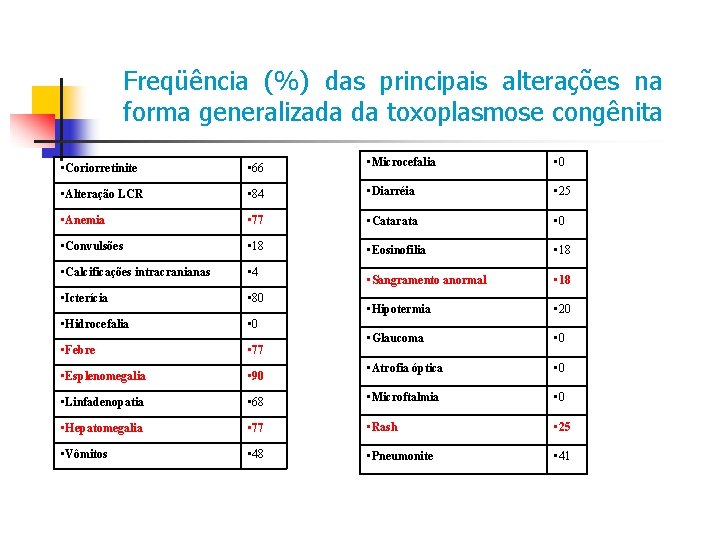
Freqüência (%) das principais alterações na forma generalizada da toxoplasmose congênita • Coriorretinite • 66 • Microcefalia • 0 • Alteração LCR • 84 • Diarréia • 25 • Anemia • 77 • Catarata • 0 • Convulsões • 18 • Eosinofilia • 18 • Calcificações intracranianas • 4 • Sangramento anormal • 18 • Icterícia • 80 • Hipotermia • 20 • Hidrocefalia • 0 • Febre • 77 • Glaucoma • 0 • Esplenomegalia • 90 • Atrofia óptica • 0 • Linfadenopatia • 68 • Microftalmia • 0 • Hepatomegalia • 77 • Rash • 25 • Vômitos • 48 • Pneumonite • 41

Infecções Congênitas b) RUBÉOLA n Manifestações transitórias do RN → RCIU , púrpura trombocitopênica neonatal, anemia hemolítica, hepatite, colestase, rarefação metafisária, que regridem espontaneamente em 2/3 dos casos; n POUCO Manifestações permanentes → Surdez (80 a 90%), doença cardíaca congênita (persistência do canal arterial 30%; estenose de artéria pulmonar), microftalmia, catarata ( 6 a 45%), glaucoma, retinopatia pigmentar (“sal e pimenta”), retardo mental e psicomotor, microcefalia; PROVÁVEL!!!! n Manifestações tardias → Diabetes mellitus, panencefalite progressiva, hipo e hipertireoidismo.

Infecções Congênitas c) CITOMEGALOVIROSE - 90% de crianças assintomáticas ; - 10% dos RN são sintomáticos e metade desses tem a doença generalizada: n prematuridade, prematuridade crescimento intra-uterino restrito; n hepatoesplenomegalia* hepatoesplenomegalia (sinal mais comum podendo ser a esplenomegalia o único sinal); n anemia, anemia icterícia* (pode ser intermitente) por aumento da bilirrubina indireta ou bilirrubina direta (colestática);

Infecções Congênitas c) CITOMEGALOVIROSE: n n petéquias* petéquias , plaquetopenia; plaquetopenia pneumonite intersticial (somente na aquisição perinatal); NÃO FORAM manifestações neurológicas: microcefalia, REALIZADAS calcificações intracranianas, crises convulsivas; SOROLOGIAS!!! coriorretinite (semelhante à da toxoplasmose), estrabismo, atrofia ótica, microftalmia e catarata (manifestação rara) e deficiência de acuidade visual e auditiva.

Infecções Congênitas d) HERPES VÍRUS SIMPLES Órgãos mais freqüentemente afetados : n n n Fígado; supra-renais; Rins; Pulmão; tubo digestivo; coração.

Infecções Congênitas d) HERPES VÍRUS SIMPLES n n n SNC → acometimento comum; exantema vesicular → patognomônico (ausente em 20 a 30% dos casos) ; manifestações iniciais inespecíficas → após a 1ª semana de vida → anorexia, vômitos, letargia e febre.

Infecções Congênitas d) HERPES VÍRUS SIMPLES QC pode se inciar com acontecimento sistêmico importante: NÃO FORAM n icterícia, petéquias; REALIZADAS n hepatoesplenomegalia (comum) SOROLOGIAS!!! n convulsão, irritabilidade; n diátese hemorrágica (sangramento gastrointestinal, hemoptise, hematúria); n CIVD.

Infecções Congênitas e) SÍFILIS n SÍFILIS CONGÊNITA PRECOCE → Sinais e sintomas surgem até os dois anos de vida; n SÍFILIS CONGÊNITA TARDIA → Sinais e sintomas surgem após os dois anos de vida

Infecções Congênitas e) SÍFILIS FORAM REALIZADAS SÍFILIS-NÃO CONGÊNITA PRECOCE n n n n n baixo peso; SOROLOGIAS!!! - CRIANÇA Prematuridade ; NASCEU SOB CUIDADOS MÉDICOS, APESAR lesões ósseas (osteocondrite, osteíte e DE INFERIRMOS periostite) → 47 a 95%QUE SE TENHA REALIZADO VDRL, hepato-esplenomegalia → 33 a 91% NÃO HÁ QUALQUER acometimento SNC → 40 TAL a 60% REGISTROdo PROVANDO lesões cutâneo-mucosas FATO!!! → 15 a 60% lesões de mucosa nasal → 4 a 50% lesões pulmonares → 7 a 22% lesões renais → 3 a 17%

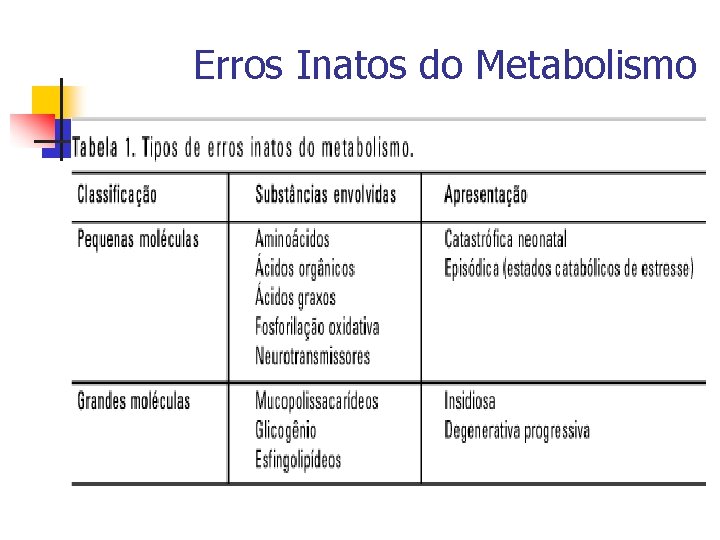
Erros Inatos do Metabolismo n n n São doenças geneticamente determinadas; Maioria → autossômica recessiva; correspondem a cerca de 10% de todas as doenças genéticas; Individualmente raros; Cerca de 500 distúrbios conhecidos → incidência → 1/1. 000 nascidos vivos; Ocorrem devido a um defeito enzimático específico que determina um bloqueio de uma via metabólica.

Erros Inatos do Metabolismo

Erros Inatos do Metabolismo

Osteopetrose 1) DEFINIÇÃO n n grupo de doenças hereditárias raras; disfunção nos osteoclastos → ↑ da densidade óssea de forma difusa; • Distúbio do sistema esquelético caracterizado pelo aumento generalizado da densidade óssea; n doença marmórea / osteosclerosis fragilis generalisata → fraturas como “pedaço de giz” (Robbins-1994) → “doença paradoxal” n várias formas de manifestação em qualquer idade;

Osteopetrose 1) DEFINIÇÃO n não há predomínio por raça; n sexo masculino → mais acometido; n 20% dos casos → casamentos consangüíneos. n etiopatogenia → não é bem definida; n Alguns estudos → disfunção imunológica resultante de uma disfunção tímica que resulta na anormalidade osteoclástica (? )

Osteopetrose 2) FISIOPATOLOGIA n n n Defeito básico na diferenciação das células precursoras em osteoclastos; Osso contém nº ↑ de osteoclastos estruturalmente anômalos; Maior nº de células bizarras e excepcionalmente grandes.

Osteopetrose 3) VARIANTES DA DOENÇA n n Inúmeros espectros → desde morte na primeira infância até compatíveis com sobrevida (até vida adulta); 2 grupos hereditários clássicos: • congênita (maligna) →transmitida por padrão autossômico recessivo • tardia (benigna) → autossômica dominante, acomete adultos

Osteopetrose Forma autossômica dominante (osteopetrose tardia ou doença de Albers-Schöenberg) -infância, adolescência ou adulto jovem; -Benigna; -Leve desproporção craniofacial, anemia branda, pode ter acometimento de nervos, fraturas e subsequentes deformidades com coxa vara são comuns; -Geralmente descoberto como achado num estudo radiográfico;

Osteopetrose Maligna n n n Incidência < 1: 200. 000 nascimentos; Primeiros meses de vida; Autossômica recessiva; Pode ser fatal (hemorragia ou infecção) nos primeiros anos de vida se não tratada; incapacidade dos osteoclastos para reabsorver o osso imaturo;

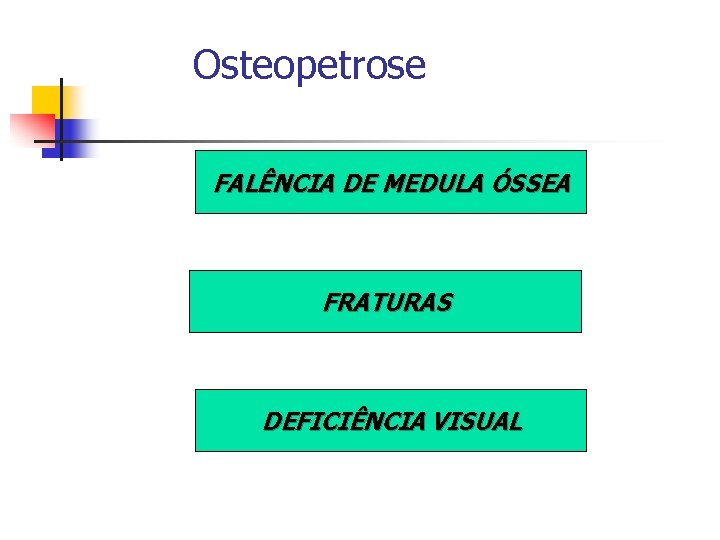
Osteopetrose Maligna n n Grande densidade óssea + obliteração progressiva da cavidade medular; formação anormal da cavidade da medula óssea → falência de medula óssea;

Osteopetrose Maligna Falência de medula óssea: n neutrófilos → resposta quimiotática ↓ e baixa capacidade de fagocitose bacteriana → infecções; Anemia e neutropenia → morte precoce pro infecções; Atividade compensatória do SRE → hepatoesplenomegalia com predomínio de formas jovens;

Osteopetrose Maligna Falha da reabsorção osteoclástica: n n Persistência da esponjosa primária → núcleos de cartilagem calcificada no interior do osso. Remodelação anormal do osso primário(trabecular) para osso lamelar → osso quebradiço com tendência para fraturas APESAR do AUMENTO de sua densidade.

Osteopetrose Maligna Falha da reabsorção osteoclástica: • Cavidades na matriz óssea e aberturas foraminais → preenchidas por massas não reabsorvidas de tecido ósseo denso; • Remodelação óssea deficiente → estreitamento dos forames → compressão de nervos (óptico, óptico oculomotor e faciais)

Osteopetrose FALÊNCIA DE MEDULA ÓSSEA FRATURAS DEFICIÊNCIA VISUAL

Osteopetrose -Alteração do crescimento; -hipocalcemia maligna; -anemia (hemólise excessiva) com trombocitopenia; -Hepatoesplenomegalia; Hepatoesplenomegalia -Linfoadenopatia; Linfoadenopatia -sangramento anormal; anormal - fraturas múltiplas; - infecções (defeito do macrófago);

Osteopetrose PADRÃO RADIOGRÁFICO • aumento generalizado da densidade óssea, sem distinção entre a medular e o córtex; • Platôs vertebrais Vértebras em sanduíche; • aparência de “bone in bone” principalmente nos corpos vertebrais; • condensação irregular nas metáfises “placas paralelas” de osso denso nas extremidades de ossos longos; • base do crânio densa e densidade aumentada nas margens orbitais; • Linhas transversas metafisárias, alterando bandas densas e radioluscentes são freqüentes.





Osteopetrose TRATAMENTO: • Diminuir ou cessar a hiperostose progressiva; • corrigir a anemia e trombocitopenia; • tratar as infecções. • Fosfato celulose oral + prednisolona+ dieta pobre em cálcio (ou alta dose de 1, 25 dihidroxivitamina D 3 + dieta) → corticóide ↓ grau de anemia mielocítica e esplenomegalia por ↑ da atividade da medula óssea vermelha.

Osteopetrose TRATAMENTO: • INF- humano recombinante • Transplante de medula óssea → HLA compatível; • descompressão cirúrgica dos nervos acometidos; • Transfusão; • esplenectomia → quando do insucesso da terapia com prednisolona; • correção das fraturas.

 Romilda cairo
Romilda cairo Ressonancia magnetica asa sul cristalina, go
Ressonancia magnetica asa sul cristalina, go South east regional hospital
South east regional hospital Organigrama de hostal
Organigrama de hostal Hiperbaralgesia
Hiperbaralgesia Hospital pharmacy organization
Hospital pharmacy organization O que o movimento de translação
O que o movimento de translação Henderson hasselbachova rovnice
Henderson hasselbachova rovnice Sul américa sa subsidiárias
Sul américa sa subsidiárias Mappa concettuale fratelli ungaretti
Mappa concettuale fratelli ungaretti Limites conservativos
Limites conservativos Mappa concettuale tennis
Mappa concettuale tennis Riflessioni personali sul tirocinio indiretto
Riflessioni personali sul tirocinio indiretto Riflessioni sul 4 novembre scuola primaria
Riflessioni sul 4 novembre scuola primaria Struttura interna di nettuno
Struttura interna di nettuno Calligramma ombrello
Calligramma ombrello Proiezione ortogonale di un cilindro
Proiezione ortogonale di un cilindro Posizione reciproca piano cartesiano
Posizione reciproca piano cartesiano Effetti alcol sul sistema nervoso
Effetti alcol sul sistema nervoso C'era un re seduto sul sofà che disse alla sua serva
C'era un re seduto sul sofà che disse alla sua serva In un'indagine sul numero di gelati consumati a ferragosto
In un'indagine sul numero di gelati consumati a ferragosto Alkalemie
Alkalemie Terrazza sul mare pozzallo
Terrazza sul mare pozzallo Superuomo tesina terza media
Superuomo tesina terza media Viandante sul mare di nebbia foscolo
Viandante sul mare di nebbia foscolo Costa sul
Costa sul La lauda mappa concettuale
La lauda mappa concettuale Competenze acquisite tirocinio esempio
Competenze acquisite tirocinio esempio Dickens e il progresso
Dickens e il progresso Desvantagens da orientação pelo sol
Desvantagens da orientação pelo sol Kaooi karo
Kaooi karo Domande sul film wall-e
Domande sul film wall-e Imposta negativa sul reddito
Imposta negativa sul reddito (univ. caxias do sul) escolha a alternativa que completa
(univ. caxias do sul) escolha a alternativa que completa Struttura del testo drammatico
Struttura del testo drammatico Esempi di facilitatori e barriere
Esempi di facilitatori e barriere Ulcera forrest classificazione
Ulcera forrest classificazione Conclusione tesina terza media
Conclusione tesina terza media Uda natale scuola dell'infanzia
Uda natale scuola dell'infanzia Stile indiretto libero esempi
Stile indiretto libero esempi Egipt caracterizare geografica
Egipt caracterizare geografica Powerpoint sul lazio scuola primaria
Powerpoint sul lazio scuola primaria Romanticismo caratteri generali
Romanticismo caratteri generali Analogia
Analogia Https://slidetodoc.com/captulo-2-o-sudeste-e-o-sul-do/
Https://slidetodoc.com/captulo-2-o-sudeste-e-o-sul-do/ Mobbing sul lavoro frasi
Mobbing sul lavoro frasi Tesi e antitesi sul bullismo
Tesi e antitesi sul bullismo Acrostico con la parola bullismo
Acrostico con la parola bullismo Assiso sul trono
Assiso sul trono Caratteristiche del testo espositivo
Caratteristiche del testo espositivo Agnello di dio immagini
Agnello di dio immagini Problemi sul volume
Problemi sul volume Powerpoint sul riciclo
Powerpoint sul riciclo Valutazione scuola infanzia esempi
Valutazione scuola infanzia esempi Prodotti notevoli
Prodotti notevoli Retta asse di un segmento
Retta asse di un segmento Mappa concettuale contratto
Mappa concettuale contratto Ppt tennis
Ppt tennis Cras estrela do sul
Cras estrela do sul Griglia di osservazione su base icf compilata
Griglia di osservazione su base icf compilata Divisão sul africana oceano indico
Divisão sul africana oceano indico