HEMOSTASIA Dr Luis A Mora B Ctedra de

HEMOSTASIA Dr. Luis A. Mora B. Cátedra de Bioquímica UCIMED

HEMOSTASIA Definición: Conjunto de mecanismos y procesos que mantienen la fluidez de la sangre y la integridad vascular.

Algunas características de la hemostasia Propiedades: • Mecanismo de defensa • Inactivo en condiciones normales • Constituido por: Proenzimas o zimógenos (proteasas) Procofactores Prot. reguladoras Características de las enzimas de la hemostasia: • Actúan en la sangre • Requieren regulación y control precisos • Formadas por dominios catalíticos del tipo: COOH y NH 2 -terminales EGF Kringle Ácido carboxiglutámico y fibronectina

Algunas características de la hemostasia Mecanismos: • Contracción muscular • Presión hística (tisular) • Funciones celulares • Funciones plasmáticas Factores indirectos: • Sistemas enzimáticos: Complemento Quinina-calicreína Renina-angiotensina • Factores reológicos • Interacción intercelular

Fases de la hemostasia v Fase vascular v Fase plaquetaria v Fase de los factores de la coagulación v Fase del sistema fibrinolítico

Fase vascular Aportes del endotelio al subendotelio: Colágeno Membrana basal Microfibrillas Mucopolisacáridos Elastinas y fibronectinas Aportes del endotelio a la sangre: Prostaciclina Factor tisular ( Factor III ) Factor von Willebrand ( Fv. W ) Antitrombina (AT) Trombomodulina Activador tisular del plasminógeno( t. PA) Óxido nítrico y endotelinas.
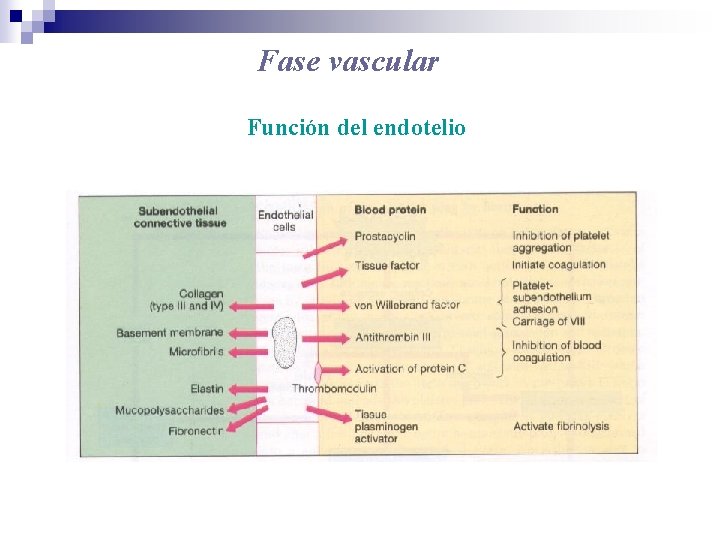
Fase vascular Función del endotelio
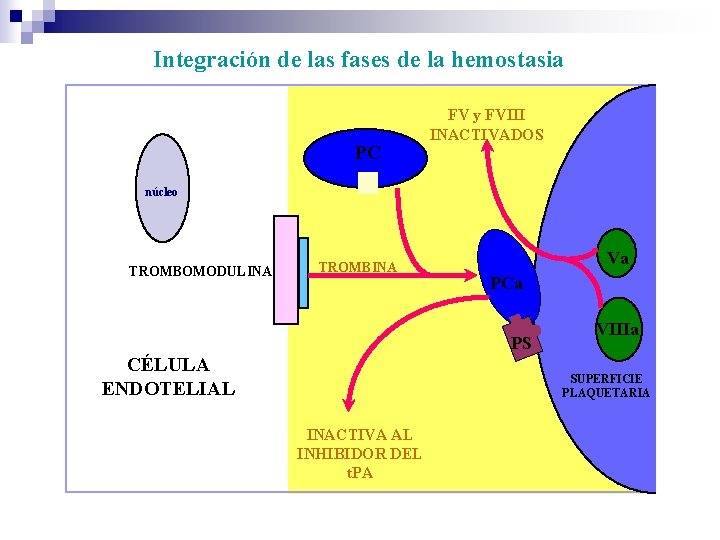
Integración de las fases de la hemostasia PC FV y FVIII INACTIVADOS núcleo TROMBOMODULINA TROMBINA Va PCa PS CÉLULA ENDOTELIAL VIIIa SUPERFICIE PLAQUETARIA INACTIVA AL INHIBIDOR DEL t. PA

Fase plaquetaria Características de las plaquetas: Unidad principal: Plaquetas o trombocitos discos redondos u ovalados. 2 -4 micras de diámetro. normal en sangre périférica: 200 -400. 000 /ul. se producen en médula ósea ( megacariocitos ) por estimulación de agentes humorales ( actividad de trombopoyetina): IL-6, IL 3 y GM-CSF. fragmentación citoplasmática. vida media: 8 -12 días. Constituyentes de las plaquetas: Actina, miosina y trombostenina Calcio iónico Sistemas enzimáticos ATP y ADP prostaglandinas (tromboxano A ) 2
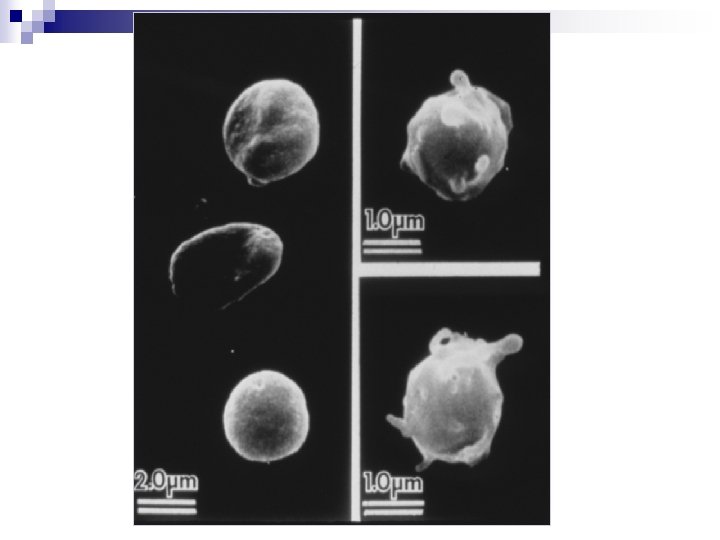
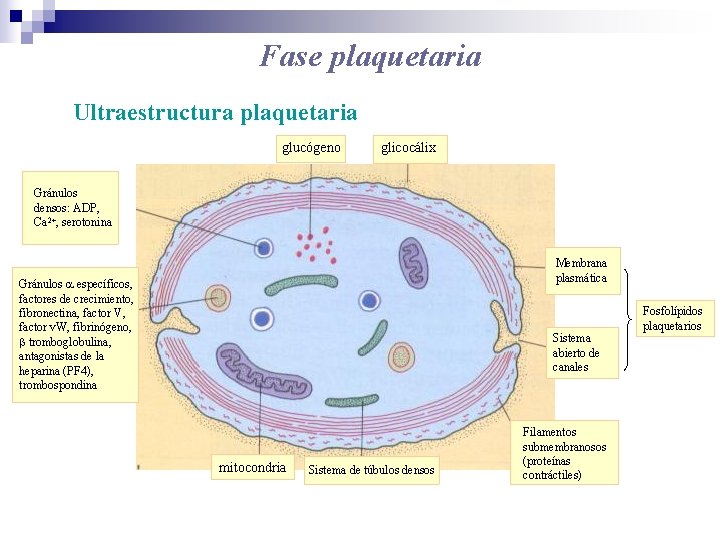
Fase plaquetaria Ultraestructura plaquetaria glucógeno glicocálix Gránulos densos: ADP, Ca 2+, serotonina Membrana plasmática Gránulos a específicos, factores de crecimiento, fibronectina, factor V, factor v. W, fibrinógeno, b tromboglobulina, antagonistas de la heparina (PF 4), trombospondina Sistema abierto de canales mitocondria Sistema de túbulos densos Filamentos submembranosos (proteínas contráctiles) Fosfolípidos plaquetarios

Fase plaquetaria Receptores glicoproteicos plaquetarios reaccionan con: a) Agentes agregantes b) Inhibidores c) Factores de la coagulación. Glicoproteína Ia : adhesión al colágeno. Glicoproteína Ib : unión de plaquetas al Fv. W (Síndrome de Bernard-Soulier) Glicoproteínas IIb/IIIa: unión de plaquetas al Fv. W (Trombastenia de Glanzman)
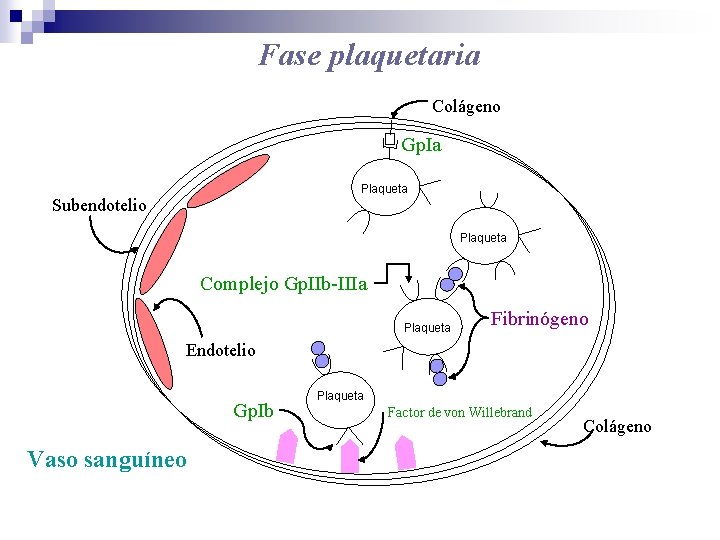
Fase plaquetaria Colágeno Gp. Ia Plaqueta Subendotelio Plaqueta Complejo Gp. IIb-IIIa Plaqueta Fibrinógeno Endotelio Gp. Ib Vaso sanguíneo Plaqueta Factor de von Willebrand Colágeno
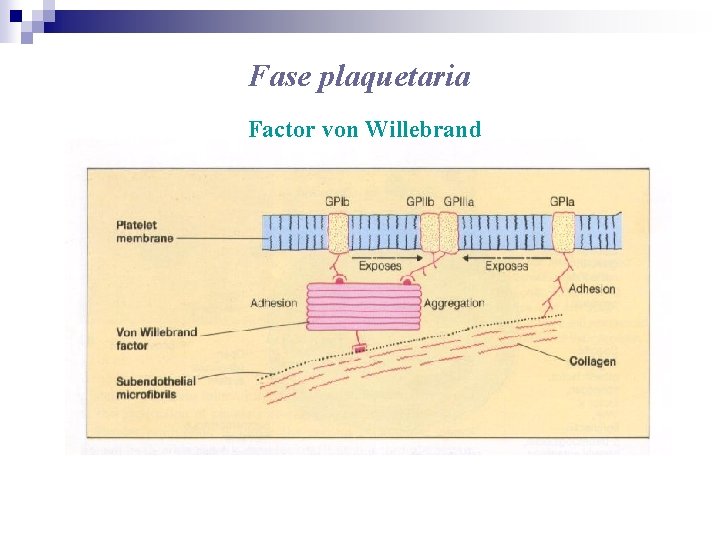
Fase plaquetaria Factor von Willebrand

Fase plaquetaria Características del Factor von Willebrand • Glicoproteína que forma complejo con Factor VIII • Sintetizado en células endoteliales y megacariocitos • PM 500 – 12. 000 k. DA • Control genético en cromosoma 12 • Se une a receptores plaquetarios GPIb y GPIIb-IIIa • Almacenamiento en : compartimento plaquetario ( gránulos alfa) y vascular ( cuerpos de Weibel-Palade ).
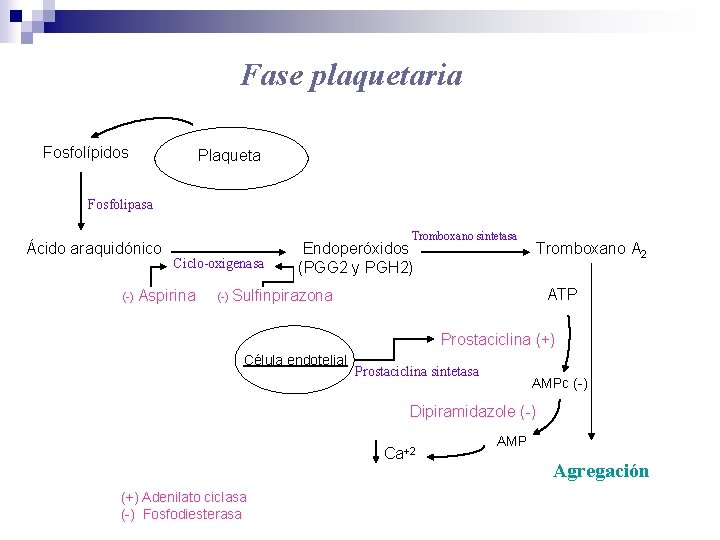
Fase plaquetaria Fosfolípidos Plaqueta Fosfolipasa Ácido araquidónico Tromboxano sintetasa Ciclo-oxigenasa (-) Aspirina Endoperóxidos (PGG 2 y PGH 2) Tromboxano A 2 ATP (-) Sulfinpirazona Prostaciclina (+) Célula endotelial Prostaciclina sintetasa AMPc (-) Dipiramidazole (-) Ca+2 (+) Adenilato ciclasa (-) Fosfodiesterasa AMP Agregación
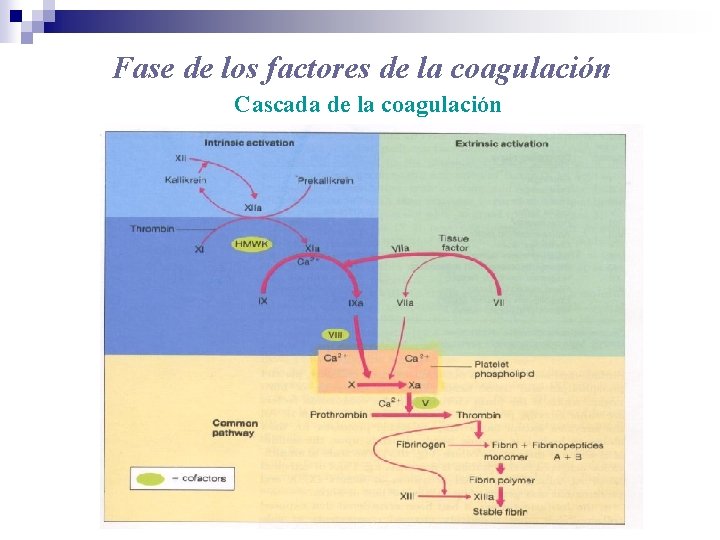
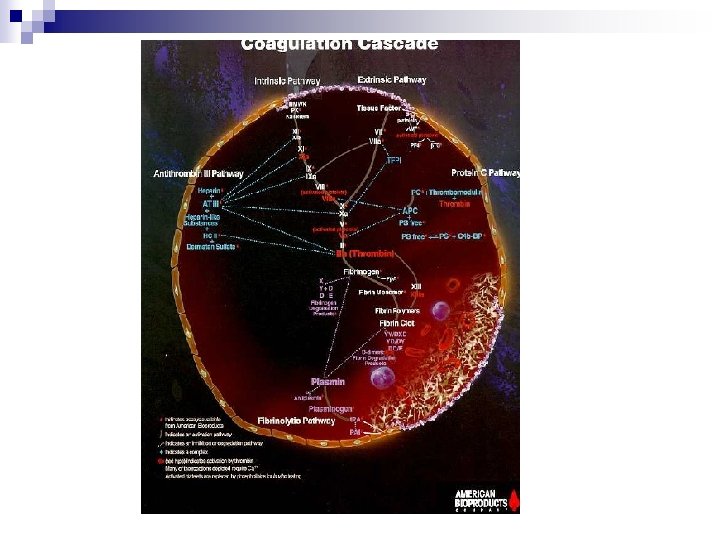
Fase de los factores de la coagulación Cascada de la coagulación

Fase plaquetaria Etapas de la fase plaquetaria: 1) Adhesión 2) Agregación 3) Liberación 4) Retracción del coágulo
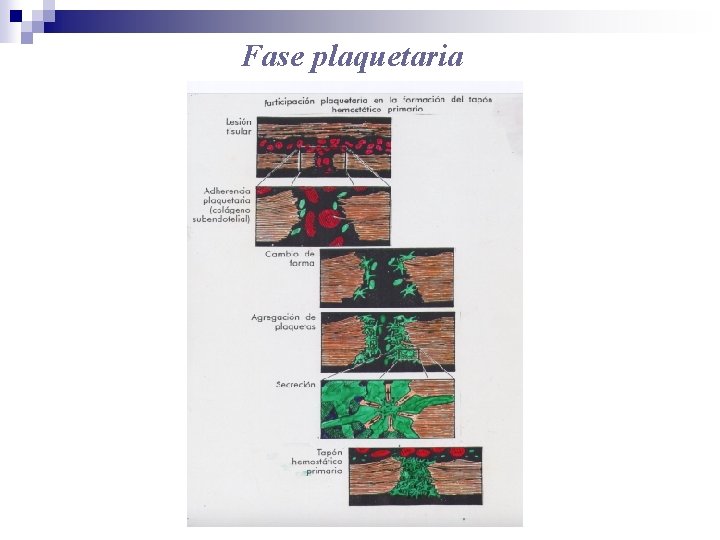
Fase plaquetaria

Fase de los factores de la Coagulación

Fase de los factores de la coagulación Etapas del mecanismo: • Formación de tromboplastina • Formación de trombina • Formación de fibrina • Lisis del coágulo de fibrina
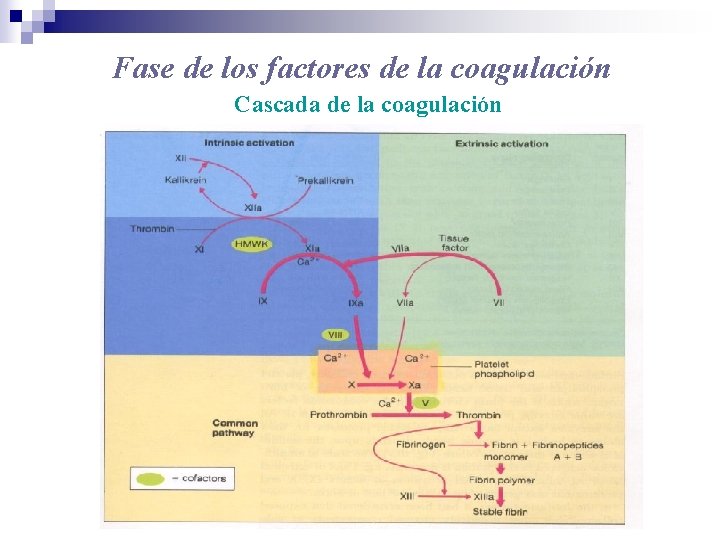
Fase de los factores de la coagulación Cascada de la coagulación
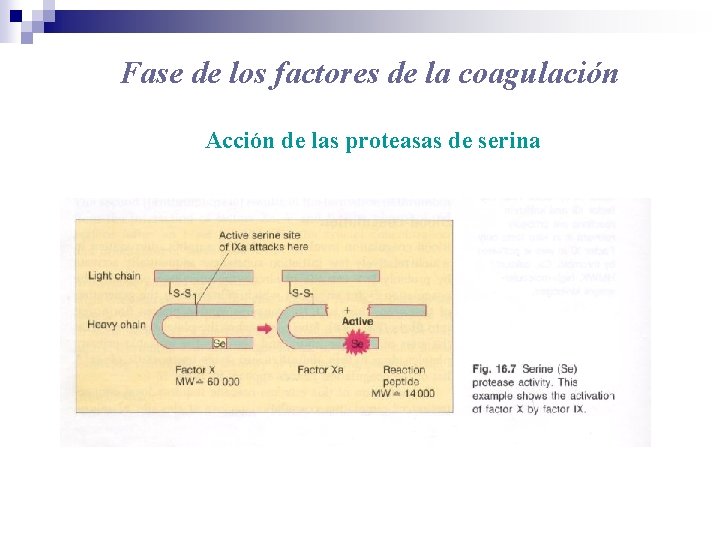
Fase de los factores de la coagulación Acción de las proteasas de serina
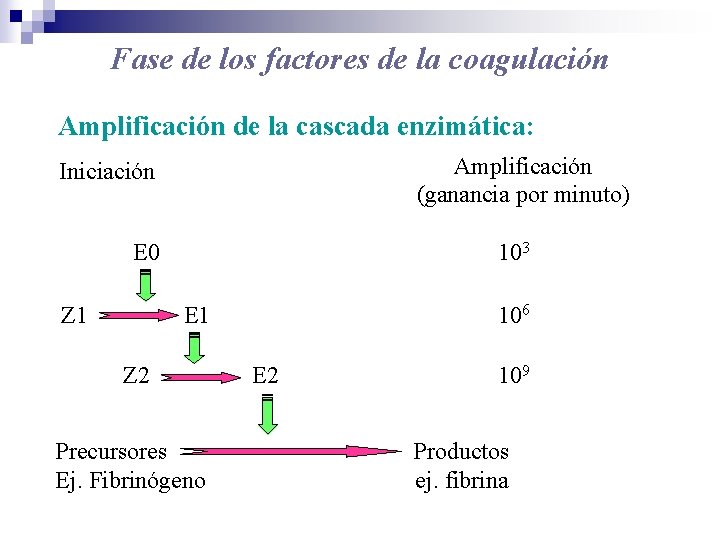
Fase de los factores de la coagulación Amplificación de la cascada enzimática: Amplificación (ganancia por minuto) Iniciación E 0 Z 1 103 E 1 Z 2 Precursores Ej. Fibrinógeno 106 E 2 109 Productos ej. fibrina
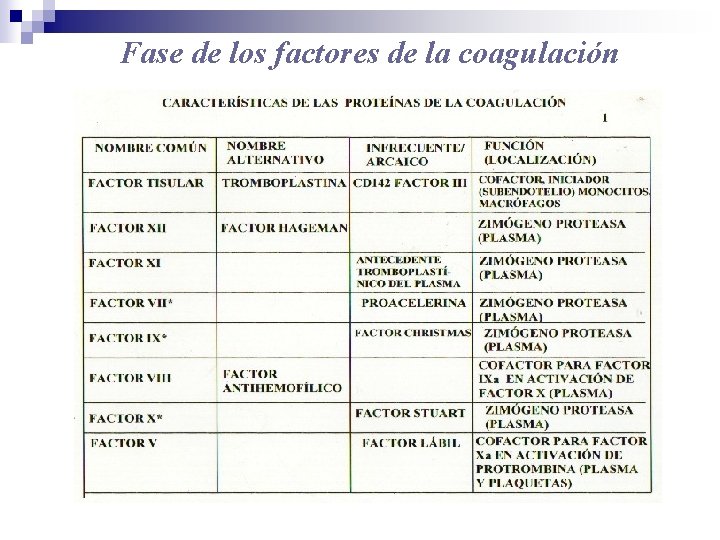
Fase de los factores de la coagulación
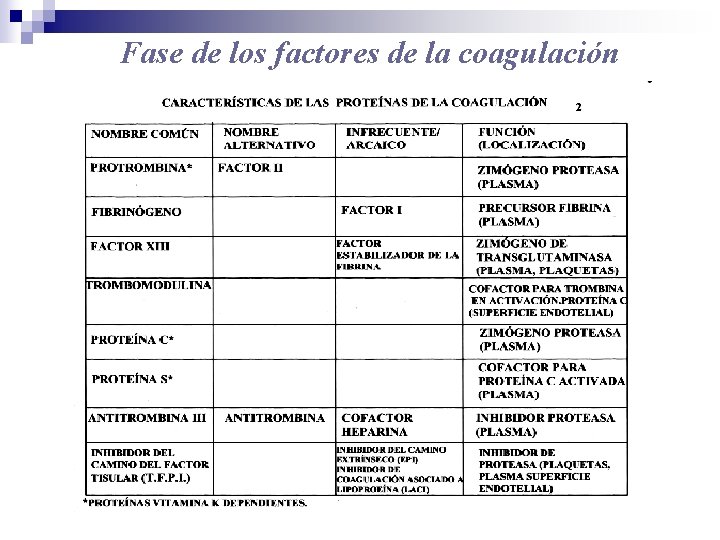
Fase de los factores de la coagulación
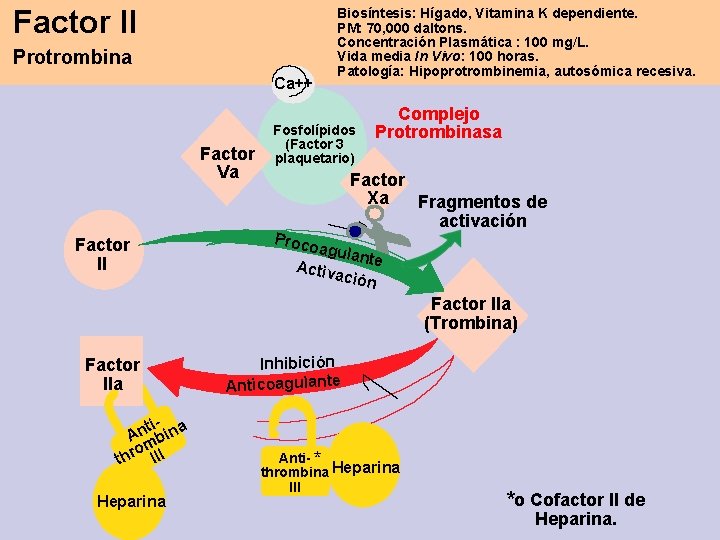
Factor II Protrombina Ca++ Factor Va Factor II Biosíntesis: Hígado, Vitamina K dependiente. PM: 70, 000 daltons. Concentración Plasmática : 100 mg/L. Vida media In Vivo: 100 horas. Patología: Hipoprotrombinemia, autosómica recesiva. Fosfolípidos (Factor 3 plaquetario) Proco Complejo Protrombinasa Factor Xa Fragmentos de activación agula nte Activ ación Factor IIa (Trombina) Factor IIa ti- ina n A b om. II r h I t Heparina Inhibición Anticoagulante Anti- * thrombina Heparina III *o Cofactor II de Heparina.
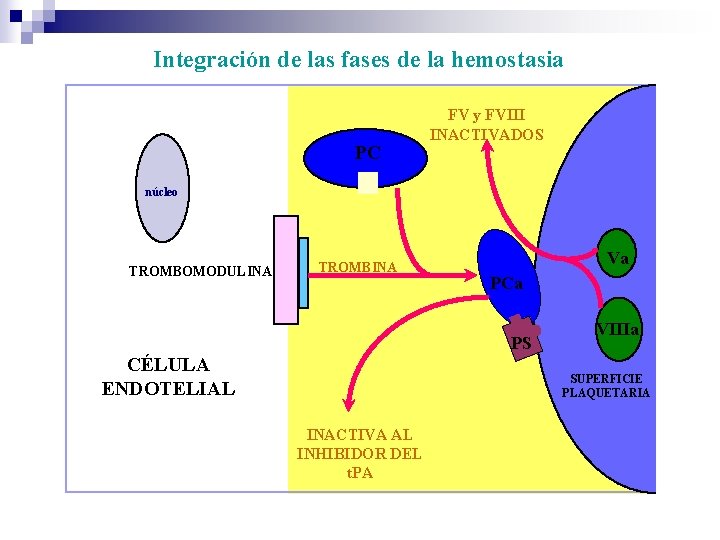
Integración de las fases de la hemostasia PC FV y FVIII INACTIVADOS núcleo TROMBOMODULINA TROMBINA Va PCa PS CÉLULA ENDOTELIAL VIIIa SUPERFICIE PLAQUETARIA INACTIVA AL INHIBIDOR DEL t. PA
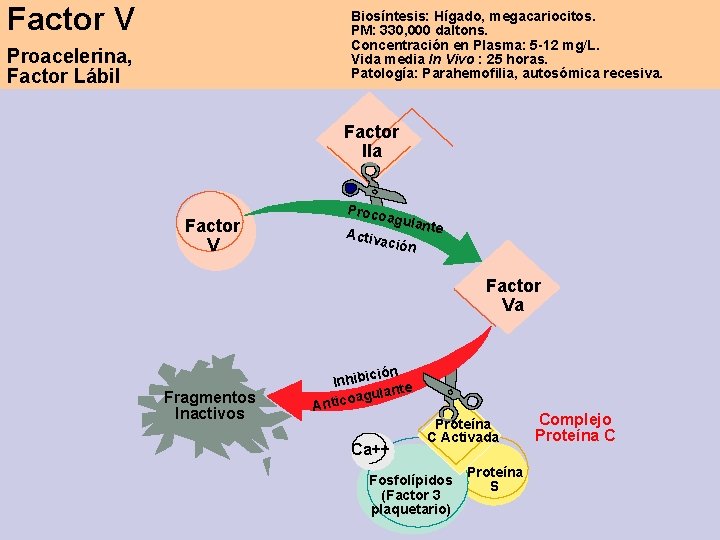
Factor V Biosíntesis: Hígado, megacariocitos. PM: 330, 000 daltons. Concentración en Plasma: 5 -12 mg/L. Vida media In Vivo : 25 horas. Patología: Parahemofilia, autosómica recesiva. Proacelerina, Factor Lábil Factor IIa Factor V Proco agula nte Activ ación Factor Va Fragmentos Inactivos ión Inhibic te gulan a o c i t An Ca++ Proteína C Activada Fosfolípidos (Factor 3 plaquetario) Proteína S Complejo Proteína C
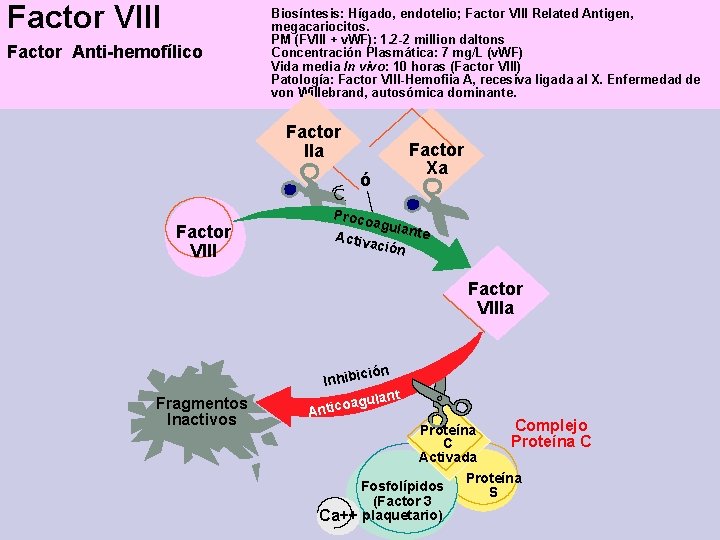
Factor VIII Factor Anti-hemofílico Biosíntesis: Hígado, endotelio; Factor VIII Related Antigen, megacariocitos. PM (FVIII + v. WF): 1. 2 -2 million daltons Concentración Plasmática: 7 mg/L (v. WF) Vida media In vivo: 10 horas (Factor VIII) Patología: Factor VIII-Hemofiia A, recesiva ligada al X. Enfermedad de von Willebrand, autosómica dominante. Factor IIa ó Factor VIII Factor Xa Proco agula nte Activ ación Factor VIIIa Fragmentos Inactivos ión Inhibic lant u g a o c Anti Proteína C Activada Fosfolípidos (Factor 3 plaquetario) Ca++ Complejo Proteína C Proteína S
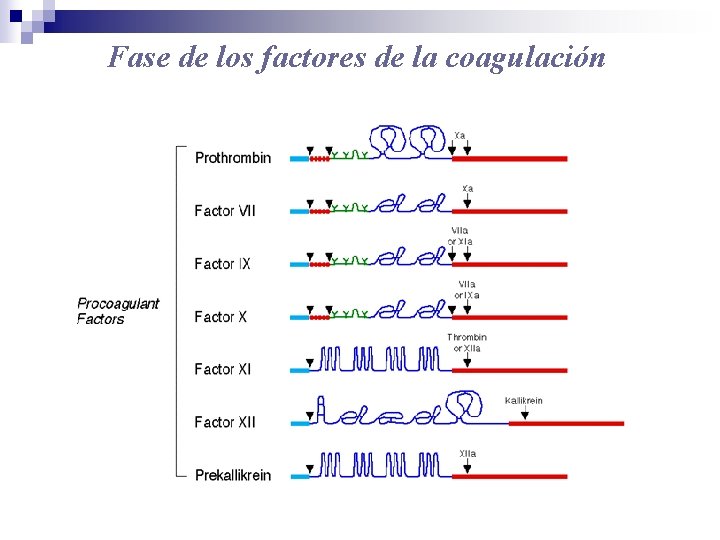
Fase de los factores de la coagulación
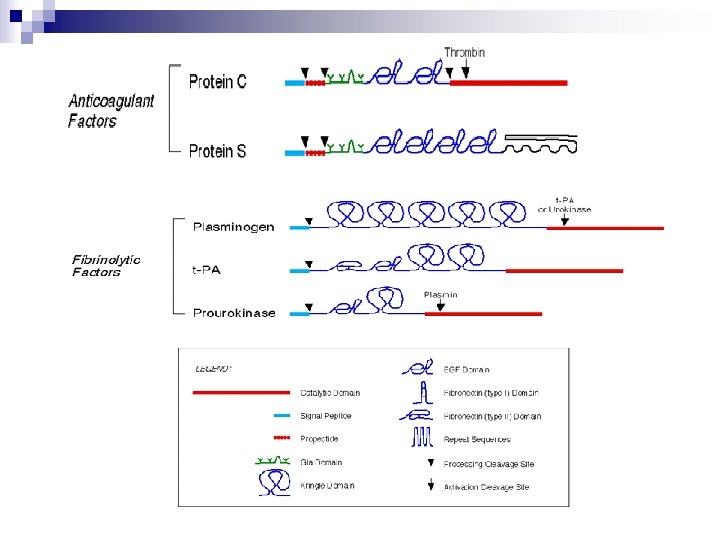

Fase de los factores de la coagulación Clases funcionales 1 - Zimógenos 2 - Cofactores 3 - Fibrinógeno 4 - Inhibidores 5 - Factores de contacto Activación de los factores de contacto In vivo Colágeno Piel Estearato Ácido úrico Factores II, VII, IX, X XI, XII III, V, VIII, KAPM I AT III, Prot. C, Prot. S XI, XII, Kalicreína In vitro vidrio celita caolín Ba. Co 3 asbesto

Fase de los factores de la coagulación Ubicación Factores 1 - Suero y plasma 2 - Plasma (no en el suero) VII, IX, X, XII I, II, V, VIII Factores Vitamina K dependientes II, VII, IX, X, Prot. C, Prot. S No se adsorben con Ba. SO 4 I, V, VIII, XII Factores lábiles V, VIII
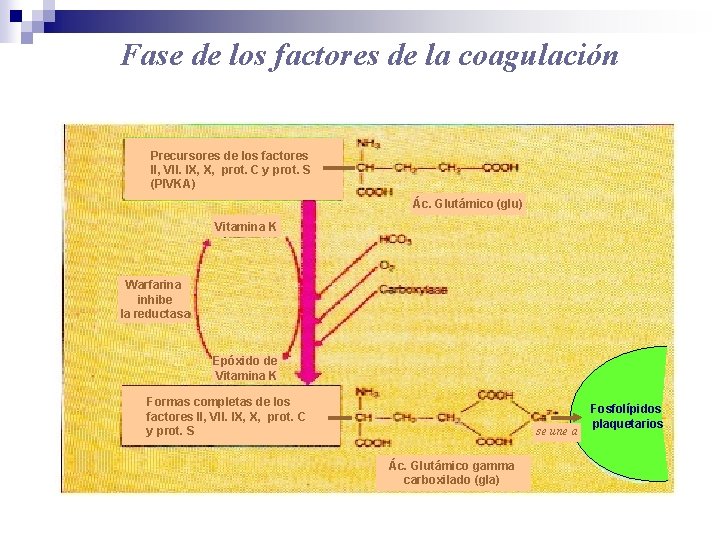
Fase de los factores de la coagulación Precursores de los factores II, VII. IX, X, prot. C y prot. S (PIVKA) Ác. Glutámico (glu) Vitamina K Warfarina inhibe la reductasa Epóxido de Vitamina K Formas completas de los factores II, VII. IX, X, prot. C y prot. S se une a Ác. Glutámico gamma carboxilado (gla) Fosfolípidos plaquetarios
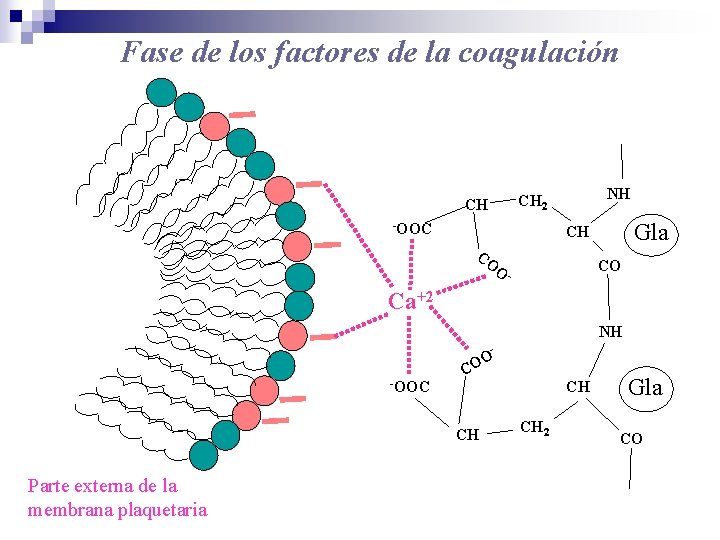
Fase de los factores de la coagulación NH CH 2 CH -OOC Gla CH CO O CO - Ca+2 NH - -OOC C OO CH Parte externa de la membrana plaquetaria CH CH 2 Gla CO
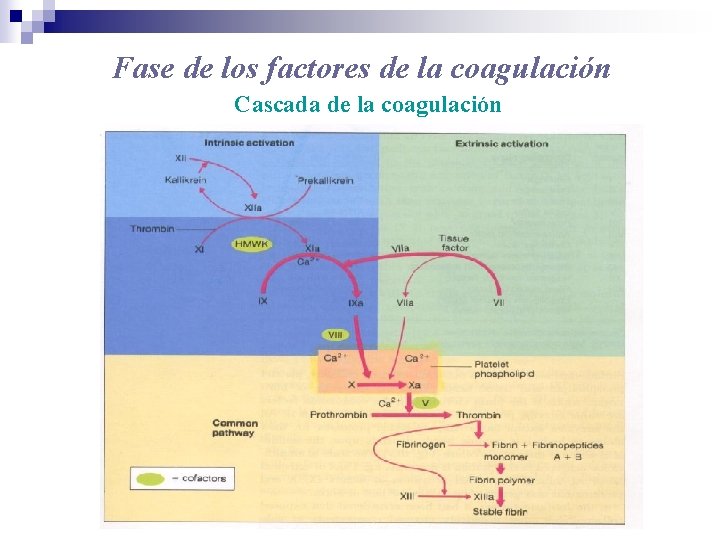
Fase de los factores de la coagulación Cascada de la coagulación
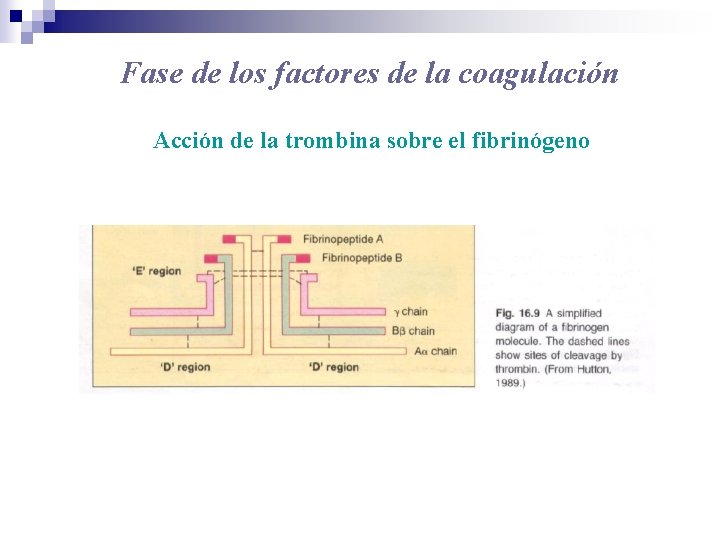
Fase de los factores de la coagulación Acción de la trombina sobre el fibrinógeno
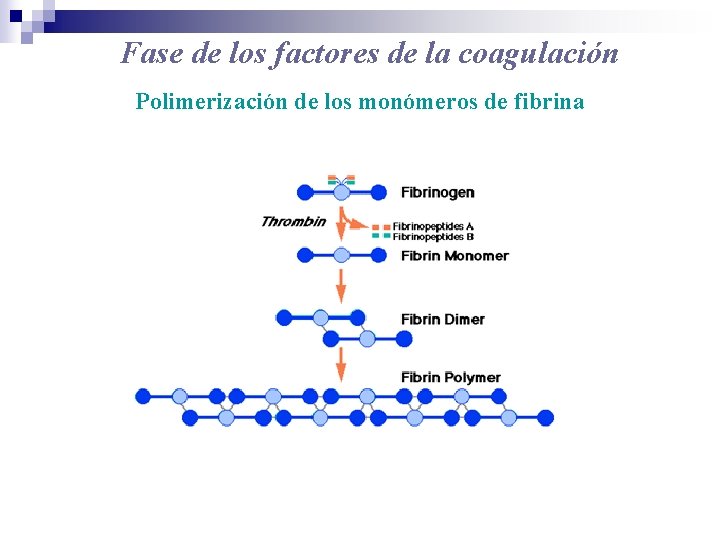
Fase de los factores de la coagulación Polimerización de los monómeros de fibrina
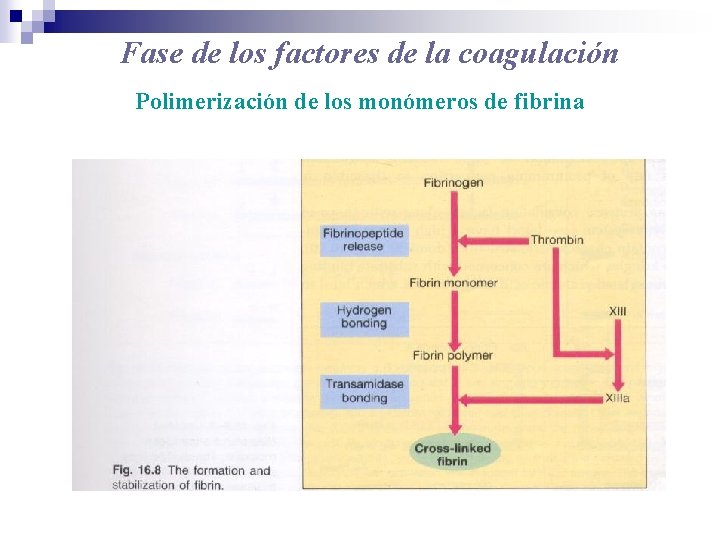
Fase de los factores de la coagulación Polimerización de los monómeros de fibrina
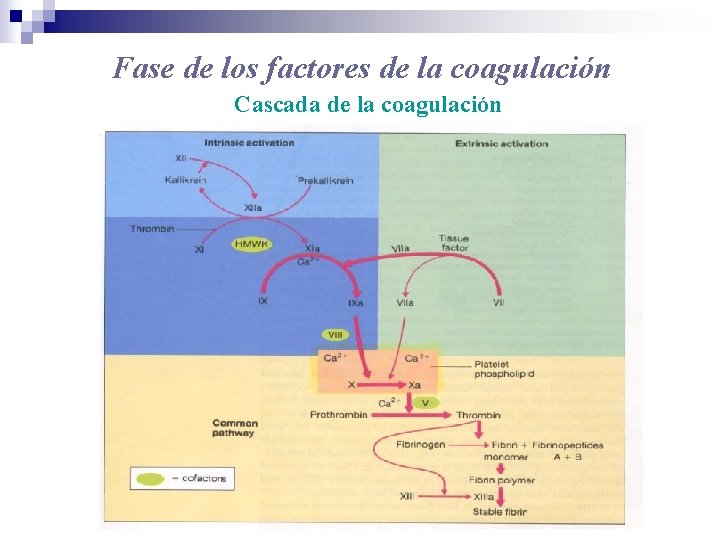
Fase de los factores de la coagulación Cascada de la coagulación
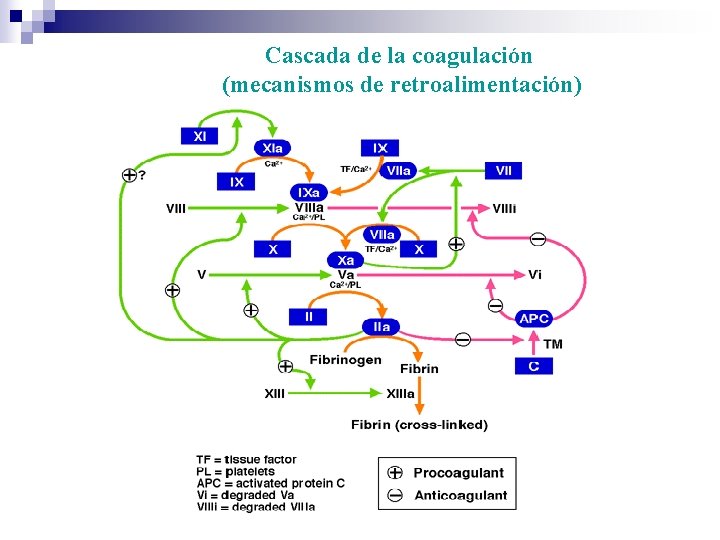
Cascada de la coagulación (mecanismos de retroalimentación)
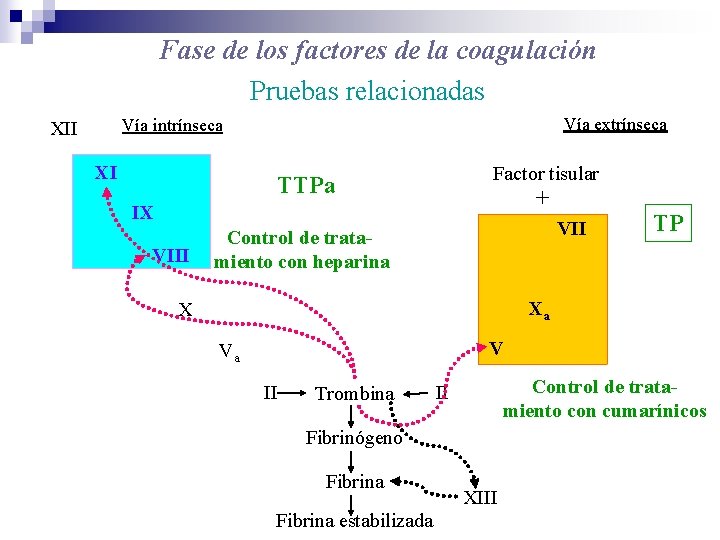
Fase de los factores de la coagulación Pruebas relacionadas Vía extrínseca Vía intrínseca XII XI Factor tisular TTPa + IX VIII VII Control de tratamiento con heparina TP Xa X V Va II Trombina Control de tratamiento con cumarínicos II Fibrinógeno Fibrina estabilizada XIII

Muchas gracias

Fase fibrinolítica
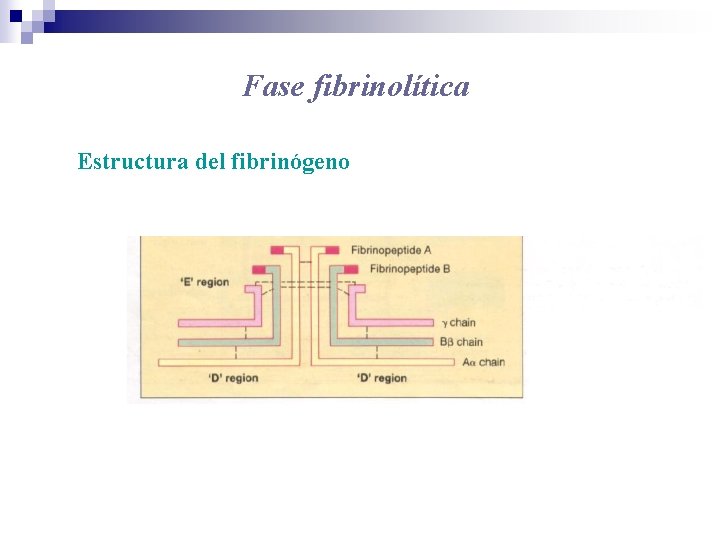
Fase fibrinolítica Estructura del fibrinógeno
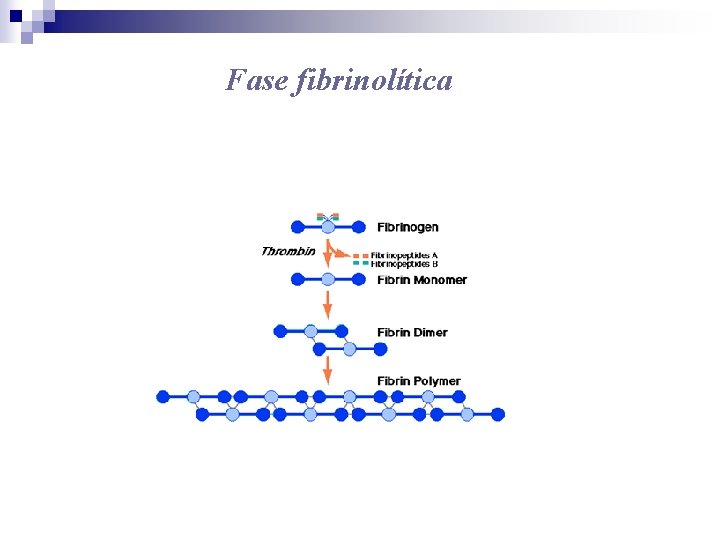
Fase fibrinolítica
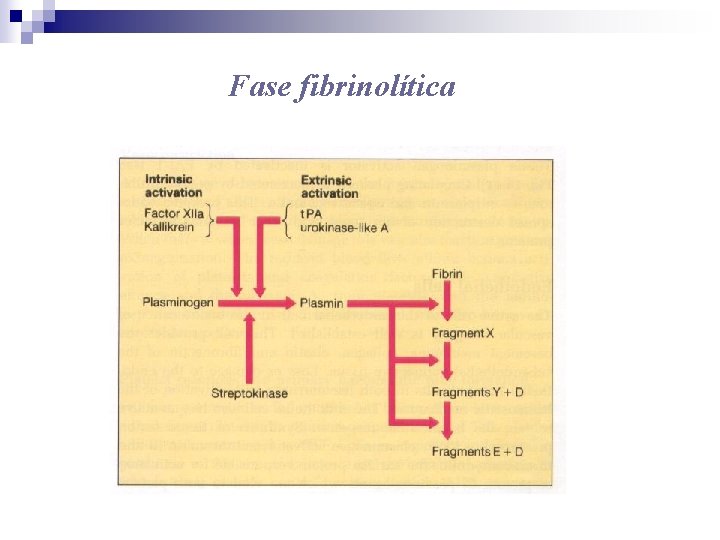
Fase fibrinolítica
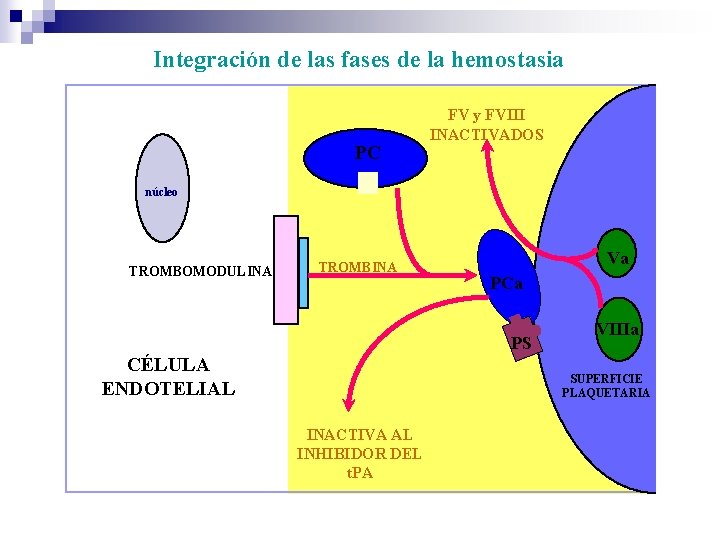
Integración de las fases de la hemostasia PC FV y FVIII INACTIVADOS núcleo TROMBOMODULINA TROMBINA Va PCa PS CÉLULA ENDOTELIAL VIIIa SUPERFICIE PLAQUETARIA INACTIVA AL INHIBIDOR DEL t. PA
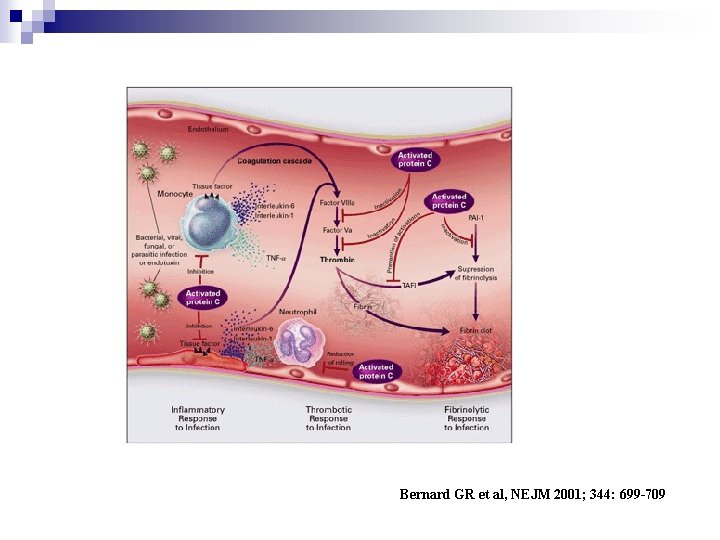
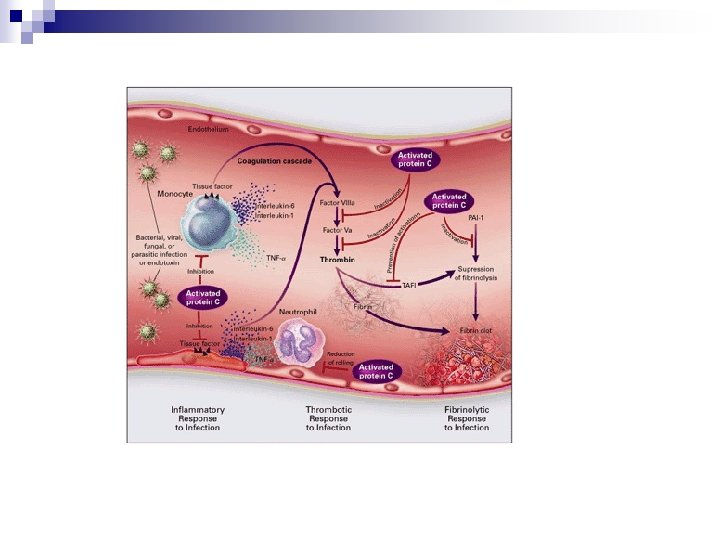
Bernard GR et al, NEJM 2001; 344: 699 -709

Patologías asociadas a alteraciones de la coagulación Defectos vasculares: v. Telangiectasia hemorrágica hereditaria (ovillos de capilares) v. Síndrome de Ehlers-Danlos (alteración del colágeno) v. Sangrado fácil v. Púrpura senil v. Púrpura asociada con infecciones v. Síndrome de Henoch-Schönlein (reac. de hipersensibilidad) v. Escorbuto v. Púrpura esteroidal Defectos plaquetarios: v. Cuantitativos: Trombocitopenia (PTI) v. Cualitativos: desorden en la función (Ev. W, Bernard. Soulier, Glanzman)
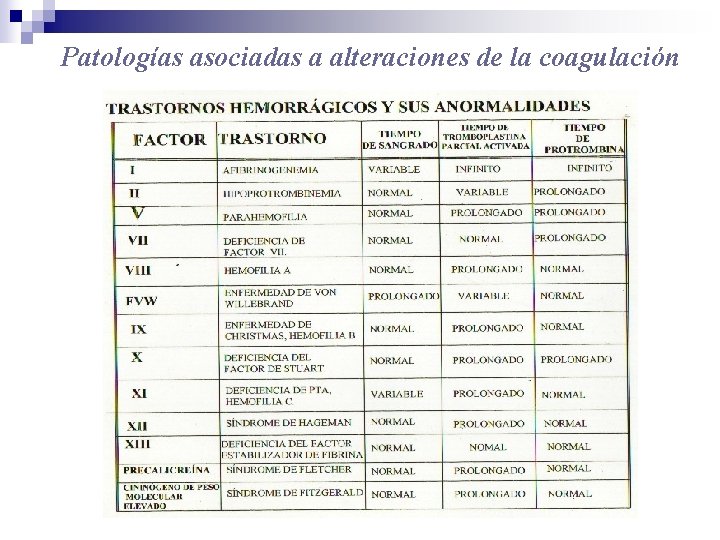
Patologías asociadas a alteraciones de la coagulación
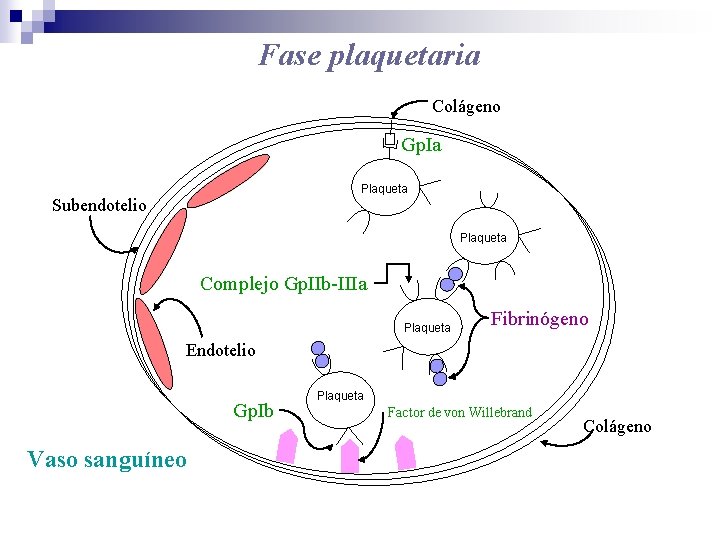
Fase plaquetaria Colágeno Gp. Ia Plaqueta Subendotelio Plaqueta Complejo Gp. IIb-IIIa Plaqueta Fibrinógeno Endotelio Gp. Ib Vaso sanguíneo Plaqueta Factor de von Willebrand Colágeno

Patologías asociadas a alteraciones de la coagulación Hemofilia Factor deficiente Nombre Herencia VIII A Recesiva ligada al crom. X IX B Recesiva ligada al crom. X XI C Autosómica dominante Hemofilia adquirida: Anticuerpos anti Factor VIII Terapia: crioprecipitados, concentrados de factores, DDAVP
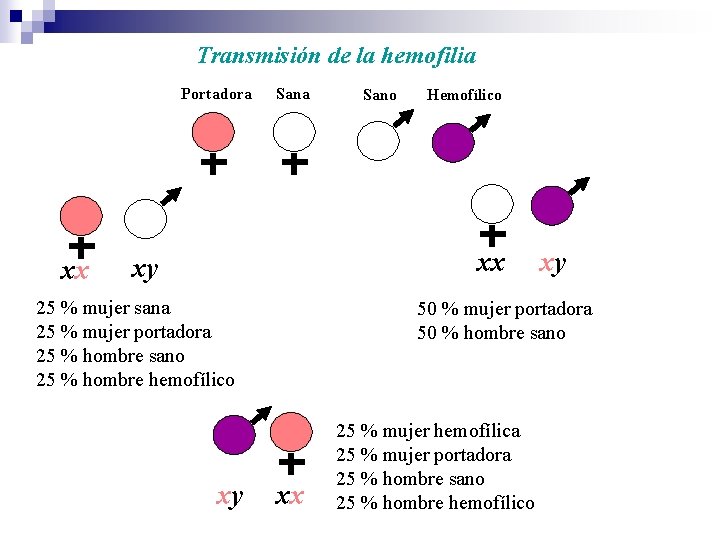
Transmisión de la hemofilia Portadora xx Sana Sano Hemofílico xx xy 25 % mujer sana 25 % mujer portadora 25 % hombre sano 25 % hombre hemofílico xy xy 50 % mujer portadora 50 % hombre sano xx 25 % mujer hemofílica 25 % mujer portadora 25 % hombre sano 25 % hombre hemofílico

Patologías asociadas a alteraciones de la coagulación Clínica de hemofilia Problemas hemorrágicos ³Por ligadura de cordón ³Por traumas ³Circuncisión Tipos de hemofilia • Grave < 1% del factor Hemorragias espontáneas Hemartrosis Artropatías • Moderada >1 – 5 % del factor • Leve >5 – 25 % del factor Pocas hemorragias Hemartrosis y artropatías son poco frecuentes (raras) Traumáticas

Patologías asociadas a alteraciones de la coagulación Desórdenes adquiridos de la coagulación • Deficiencia de factores Vit. K dependientes ãEnf. hemorrágica del recién nacido ãObstrucción biliar ãMala absorción de Vit. K ãTratamiento con antagonistas de Vit. K • Enf. hepática • Coagulación intravascular diseminada (CID) • Inhibición de la coagulación ãEspecíficos (Anticuerpos anti FVIII) ãInespecíficos (LES) • Misceláneos (terapias, prod. de prot. M, sínd. transfusión masiva)

Patologías asociadas a alteraciones de la coagulación Causas de Coagulación Intravascular Diseminada (CID) Infecciones Septicemia por Gram neg. , y Meningococcus sp Clostridium welchii, Malaria falciparum severa e inf. Viral. ¹Malignidad Adenocarcinoma productor de mucina y LPA ¹Complicaciones obstétricas Embolia del fluído amniótico, placenta previa, eclampsia ¹Reacciones de hipersensibilidad Anafilaxis y transfusiones sanguíneas incompatibles ¹Daño tisular extenso Por cirugía o trauma ¹Misceláneos Fallo hepático, venenos de serpiente, quemaduras, hipotermia, hipoxia, malformaciones vasculares ¹
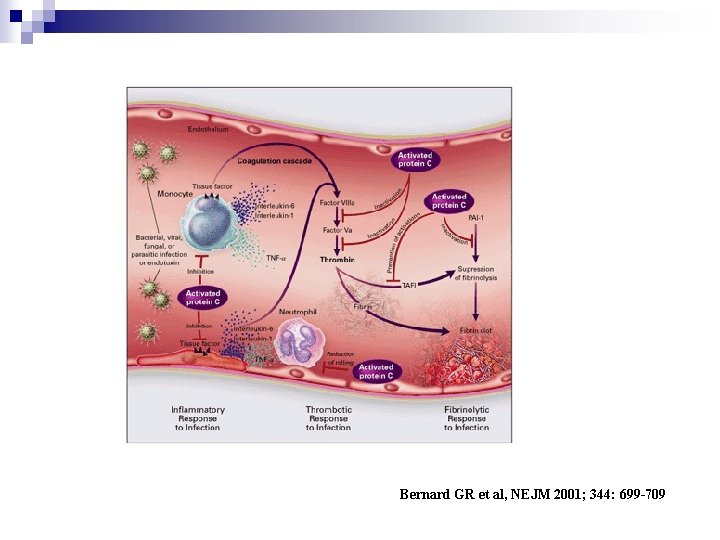
Bernard GR et al, NEJM 2001; 344: 699 -709
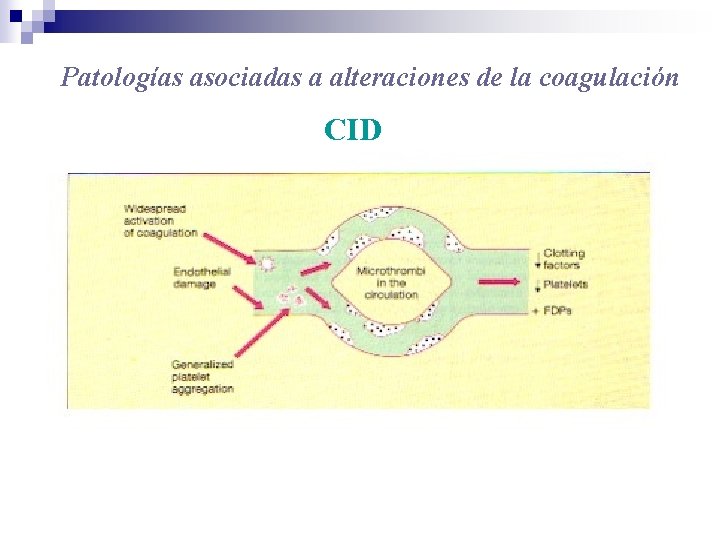
Patologías asociadas a alteraciones de la coagulación CID

Patologías asociadas a alteraciones de la coagulación Trombo: masa sólida o tapón formado en la circulación a partir de componentes sanguíneos. Trombosis -Significado clínico: izquemia o embolización. -Arterial: reacción y acumulación plaquetaria por daño de la pared vascular. v Ateroesclerosis de la pared arterial v Ruptura de placa v Activación plaquetaria v Flujo sanguíneo reducido v Pequeños émbolos de plaquetas y fibrina v Deposición plaquetaria y formación de trombos

Patologías asociadas a alteraciones de la coagulación -Venosa: generación de trombina en áreas de flujo sanguíneo enlentecido y sangre coagulada åLiberac. de factor tisular åEstasis åNo daño pared vascular åActivación plaquetaria secundaria.

Patologías asociadas a alteraciones de la coagulación Factores de riesgo en trombosis arterial (ateroesclerosis) • Historia familiar positiva • Sexo masculino • Hiperlipidemia • Hipertensión • Diabetes mellitus • Gota • Policitemia • Fumado • Anormalidades del ECG • Factor VII aumentado • Fibrinógeno aumentado

Patologías asociadas a alteraciones de la coagulación Factores de riesgo en trombosis venosa: • Relacionados con anormalidades en la coagulación Desórdenes hemostáticos hereditarios : (Requieren warfarina de por vida) Deficiencia de Antitrombina III Deficiencia de Proteína C Deficiencia de Proteína S Fibrinógeno anormal Plasminógeno anormal Desórdenes hemostáticos heredados o adquiridos: Niveles elevados de factor VII Niveles elevados de fibrinógeno Concentrados de factor IX Anticoagulante lúpico

Patologías asociadas a alteraciones de la coagulación Terapia con estrógenos Embarazo y puerperio. Cirugía ( abdominal y de cadera ) Trauma mayor Malignidad Infarto de miocardio • Relacionados con estasis Fallo cardíaco Infarto Inmovilidad prolongada Obstrucción pélvica Síndrome nefrótico Deshidratación Hiperviscosidad Venas varicosas

Patologías asociadas a alteraciones de la coagulación • Relacionados con factores desconocidos Edad Obesidad Sepsis HPN
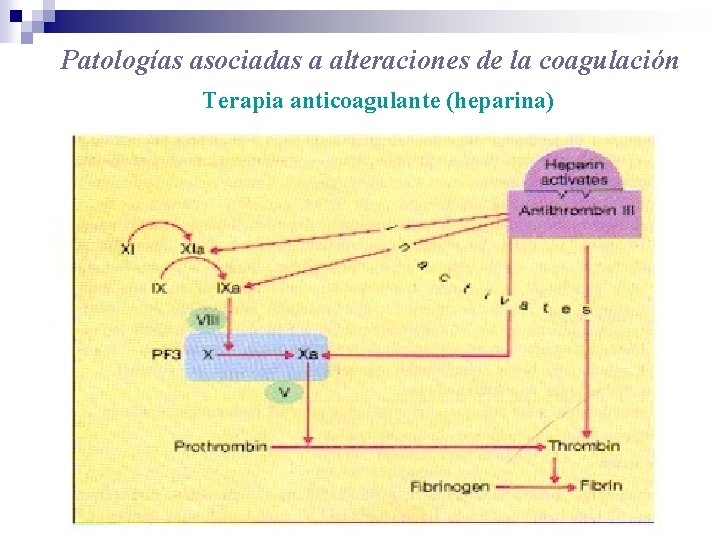
Patologías asociadas a alteraciones de la coagulación Terapia anticoagulante (heparina)
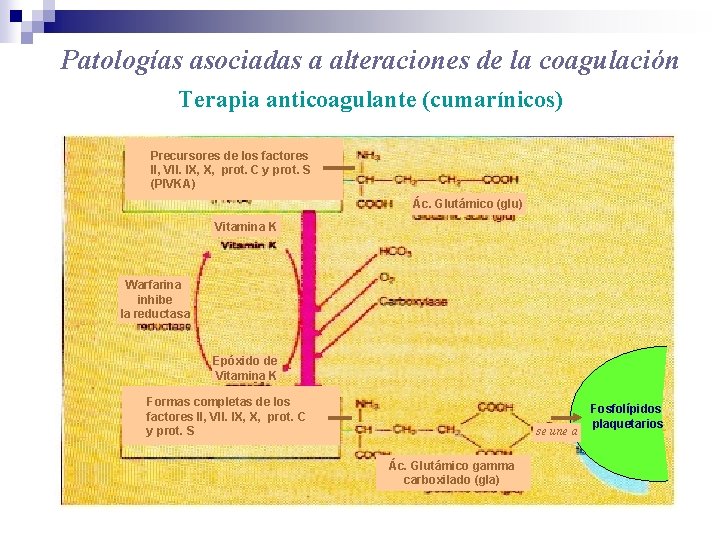
Patologías asociadas a alteraciones de la coagulación Terapia anticoagulante (cumarínicos) Precursores de los factores II, VII. IX, X, prot. C y prot. S (PIVKA) Ác. Glutámico (glu) Vitamina K Warfarina inhibe la reductasa Epóxido de Vitamina K Formas completas de los factores II, VII. IX, X, prot. C y prot. S se une a Ác. Glutámico gamma carboxilado (gla) Fosfolípidos plaquetarios
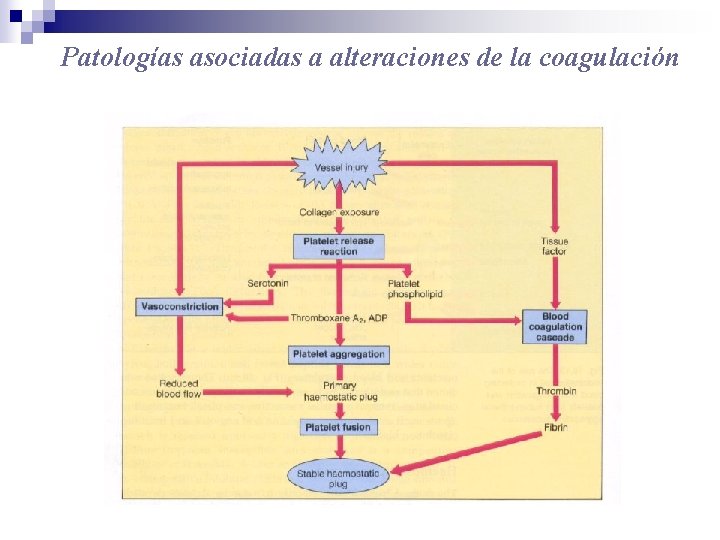
Patologías asociadas a alteraciones de la coagulación
- Slides: 72