Hematopoetik Kk Hcre Transplantasyonu Prof Dr Bar Kukonmaz

Hematopoetik Kök Hücre Transplantasyonu Prof Dr Barış Kuşkonmaz HÜTF, Pediatrik KİTÜ

Sunu Planı § Tanım ve Sınıflamalar § Transplantasyon endikasyonları § Transplantasyon sayıları § HLA uygunluk Değerlendirme § Transplantasyon Öncesi Hasta ve Donör Değerlendirme § Hematopetik Kök Kücre Kaynakları § Hazırlık Rejimi § Kök hücre kaynağına (ürün) yapılan işlemler § Transplantasyonda Kullanılan İlaçlar ve Destekleyici Bakım § Transplantasyon Komplikasyonları: Akut GVHD Enfeksiyonlar VOD Erken Komplikasyonlar Kronik GVHD Geç Komplikasyonlar

Hematopoetik kök hücre transplantasyonu ile ilgili tanımlar ve sınıflamalar

Kök hücre özellikleri § Kendi kendine çoğalabilme (proliferasyon kapasitesi yüksek) § Uzun süreli yaşam § Farklılaşmamış hücreler § Multi/pluri farklılaşma potansiyeli § Klonolite
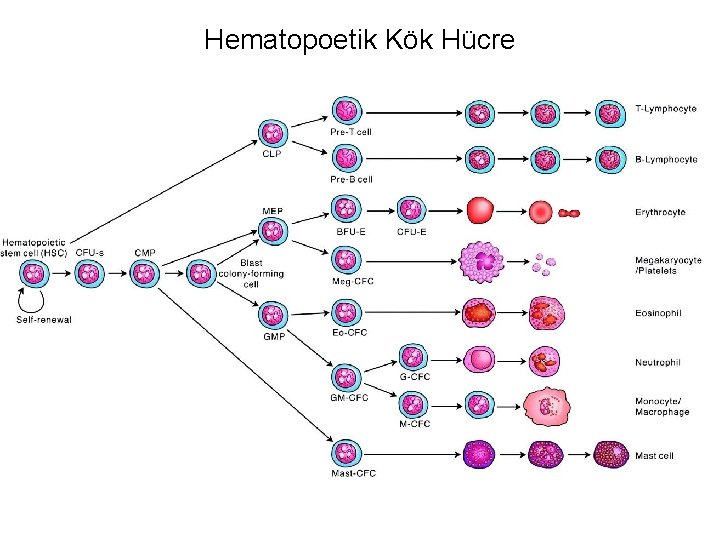
Hematopoetik Kök Hücre
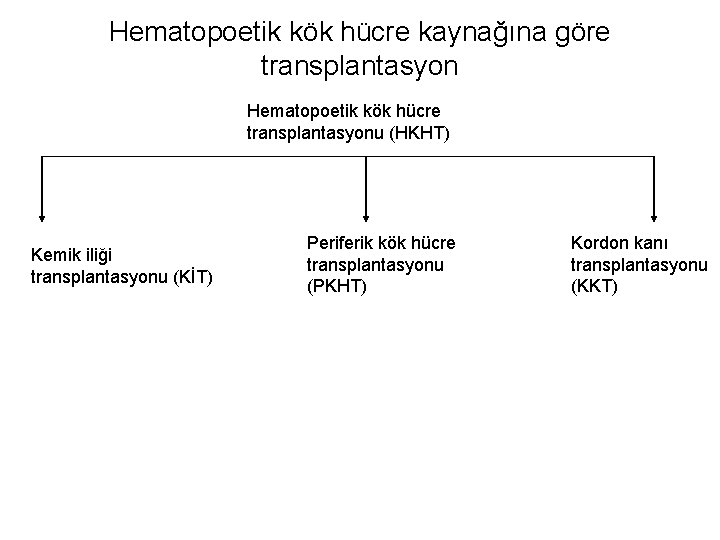
Hematopoetik kök hücre kaynağına göre transplantasyon Hematopoetik kök hücre transplantasyonu (HKHT) Kemik iliği transplantasyonu (KİT) Periferik kök hücre transplantasyonu (PKHT) Kordon kanı transplantasyonu (KKT)
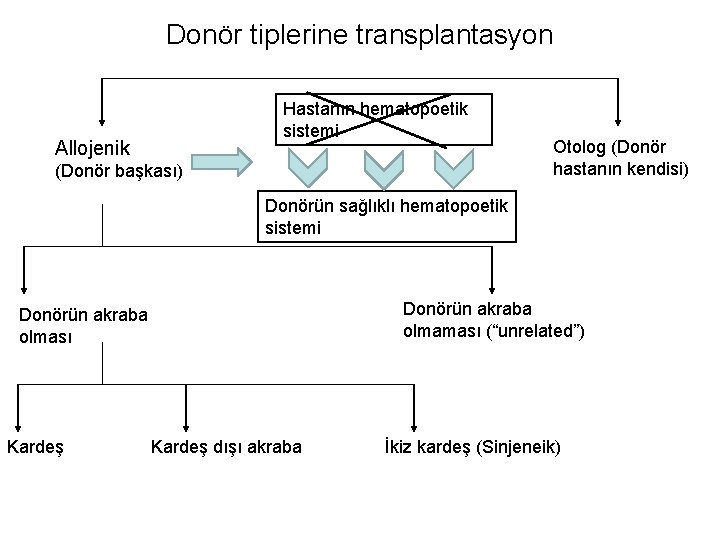
Donör tiplerine transplantasyon Hastanın hematopoetik sistemi Allojenik (Donör başkası) Otolog (Donör hastanın kendisi) Donörün sağlıklı hematopoetik sistemi Donörün akraba olmaması (“unrelated”) Donörün akraba olması Kardeş dışı akraba İkiz kardeş (Sinjeneik)

HKHT’u ile İlgili Tanımlar Engraftman: Donöre ait hematopoezin gelişmesi Nötrofil engraftmanı: Üst üste 3 gün nötrofil sayısı >500/mm 3 olduğunda, nötrofil sayısının bu değerden fazla olduğu ilk gün olarak tanımlanmıştır. Trombosit engraftmanı: En az bir hafta süre ile trombosit süspansiyonu verilmeden trombosit sayısının >20000/mm 3 olması Engraftman başarısızlığı: otolog rekonstrüksiyonun gelişmesi. Primer graft başarısızlığı: Engraftmanın hiç olmaması Sekonder graft başarısızlığı: Engraftmanın sağlanmasından sonra graft kaybı Zayıf graft fonksiyonu: Donör hematopoezinin gelişmesine rağmen, hematopoetik düzelmenin transplant sonrası 60 güne kadar olmaması

Donör Lenfosit İnfüzyonu-Tanım ve Amaç Tanım: Donörden alınan lenfositlerin hastaya verilmesi Amaçlar: üEngraftmanı artırmak (hasta ve donör arasındaki hematopoez dengesini donör lehine artırmak) üRejeksiyonu önlemek üRelaps tedavisi veya önlenmesi
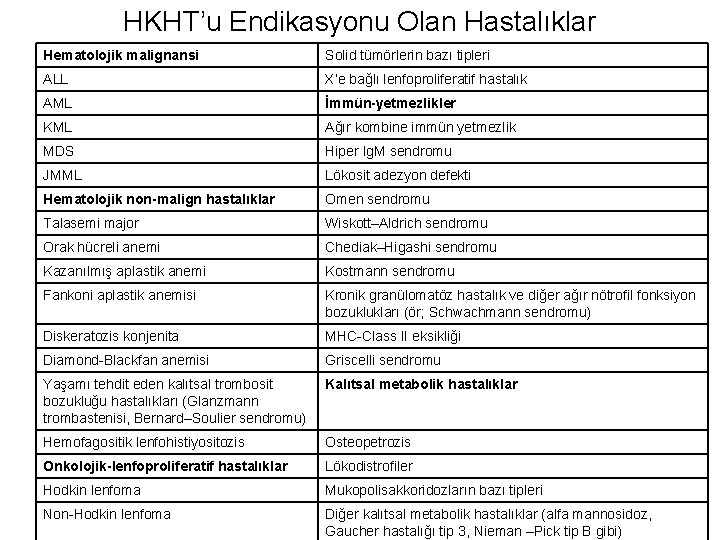
HKHT’u Endikasyonu Olan Hastalıklar Hematolojik malignansi Solid tümörlerin bazı tipleri ALL X’e bağlı lenfoproliferatif hastalık AML İmmün-yetmezlikler KML Ağır kombine immün yetmezlik MDS Hiper Ig. M sendromu JMML Lökosit adezyon defekti Hematolojik non-malign hastalıklar Omen sendromu Talasemi major Wiskott–Aldrich sendromu Orak hücreli anemi Chediak–Higashi sendromu Kazanılmış aplastik anemi Kostmann sendromu Fankoni aplastik anemisi Kronik granülomatöz hastalık ve diğer ağır nötrofil fonksiyon bozuklukları (ör; Schwachmann sendromu) Diskeratozis konjenita MHC-Class II eksikliği Diamond-Blackfan anemisi Griscelli sendromu Yaşamı tehdit eden kalıtsal trombosit bozukluğu hastalıkları (Glanzmann trombastenisi, Bernard–Soulier sendromu) Kalıtsal metabolik hastalıklar Hemofagositik lenfohistiyositozis Osteopetrozis Onkolojik-lenfoproliferatif hastalıklar Lökodistrofiler Hodkin lenfoma Mukopolisakkoridozların bazı tipleri Non-Hodkin lenfoma Diğer kalıtsal metabolik hastalıklar (alfa mannosidoz, Gaucher hastalığı tip 3, Nieman –Pick tip B gibi)

HLA-uygunluk değerlendirilmesi

Transplantasyon Hazırlık Tetkikleri *CBC, biyokimya, kan grubu/anti-A, anti-B *Seroloji (HBV, HCV, CMV, EBV, HIV, VDRL HSVI, HSVII, toxoplama, salmonella, brusella) *INR, a. PTT, fibrinojen *PAAC grafisi *PPD *EKG EKO SFT k. Ig’ler, Lenfosit subsetleri Abdominal USG Diğer görüntüleme Primer hastalığın değerlendirilmesi Donör tıbbi hikaye ve primer hastalığa yönelik testler Diş hekimliği ve diğer ilgili konsültasyonlar *Donörde de yapılan testler

Hazırlık rejimi 1) Donör hücreleri için yer açma: Donör hücrelerinin kemik iliğine yerleşmesi için hasta hücrelerinin ortadan kalıdırılması 2) İmmünsüpresyon: Donör hücrelerinin kabul edilmesi için 3) Hastalık eradikasyonu: Özellikle malign hastalıklar ve talasemide önemli Myeloablatif hazırlık rejimi: Yoğun tedavi Yan etki fazla Non-myeloablatif hazırlık rejimi: Yoğunluğu azaltılımış rejim FFA ve KAA Myeloablatif hazırlık rejimini kaldıramayacaklarada İkinci transplantasyonda

Kullanılan Hazırlık Rejimlerinden Örnekler ALL TBI+vepesid±siklofosfamid AML/MDS Busulfan+siklofosfamid±melfelan±ATG KML Busulfan+siklofosfamid±ATG Talasemi Busulfan+siklofosfamid±thiotepa/protokol 26 Hemafagositik sendrom Busulfan+siklofosfamid+ATG/vepesid İmmünyetmezlikler Busulfan+siklofosfamid±ATG Kalıtsal metabolik hastalıklar Busulfan+siklofosfamid±ATG FAA Fludarabin+siklofosfomid+ATG KAA Siklofosfomid+ATG

HKH kaynakları Kemik İliği Genel anestezi altında HKH toplama işlemi yapılır PKH’ye göre HKH sayısı daha az olmaktadır PKH’ye göre GVHH riski daha düşük KAA’de tercih edilir Periferik kök hücre (G-CSF ile mobilizasyon sonrası) HKH toplama işlemi kolay bir şekilde yapılmaktadır HKH toplama işlemi için genel anesteziye gerek yoktur Çok sayıda HKH toplama imkanı sağlamaktadır G-CSF kullanımına bağlı yan etkiler görülebilmektedir GVHH riski daha yüksektir Kordon kanı HKH toplama kolay ve donöre zarar vermeyecek şekilde HLA uyumsuz transplantlar yapılabilmektedir GVHH riski daha düşüktür Viral kontaminasyon ve enfeksiyon riski daha düşüktür HKH sayısının yetersiz olması kullanımını kısıtlamaktadır Engraftman başarısızlığı riski diğer HKH kaynaklarına göre yüksek Engraftmanı daha geç olmaktadır Donör olması için çocuk sahibi olmak gibi etik sorunlar

HLA uyumu düşük nakillerde hücre seleksiyonu GVHH riski yüksek Kök hücre seleksiyonu/deplesyonu CD 34 seleksiyonu T hücre deplesyonu Engraftman başarısızlığı GVL etkisinde azalma/relaps riski Başta viral etkenler olmak üzere enfeksiyon ve PTLPH riskinde artış T hücre subgrup (alfa/beta) deplesyonu)

Hasta ve donör arasında ABO uygunsuzluğu Major Minör İki yönlü Hasta 0 Donör Hasta A, B, AB Donör 0 hasta A Donör B AB AB A, B B A AB Yaklaşım • Major uygunsuzluk: eritrosit deplesyonu • Minör uygunsuzluk: izoaglutinin titresi >1/128 ise plazma deplesyonu • Miks: majör+minör uygunsuluk Komplikasyonlar • Erken/geç hemoliz • Gecikmiş eritroid engraftman • Saf eritroid aplazi • Nötrofil ve trombsit transfüzyonunda artış • GVHD’de artış

Destek Bakım ve Proflaktik İlaçlar-1 Hasta odasının özellikleri HEPA (High-efficiency particulate air) filtreli oda: %99. 97 etkinlik oranı ile ≥ 0. 3 μm’li çaplı partiküller uzaklaştırılır. Direk hava akımlı odalar Devamlı pozitif hava basıncı farklı odalar Enfeksiyon-proflaksisi Siprofloksasin: Bakteriyel enfeksiyon Flukanozol: Fungal proflaksi Asiklovir: Herpes virüsler, CMV Gansiklovir: CMV pre-emptif tedavi TMP-SMX: Pneumocystis carinii IVIG/pentaglobülin
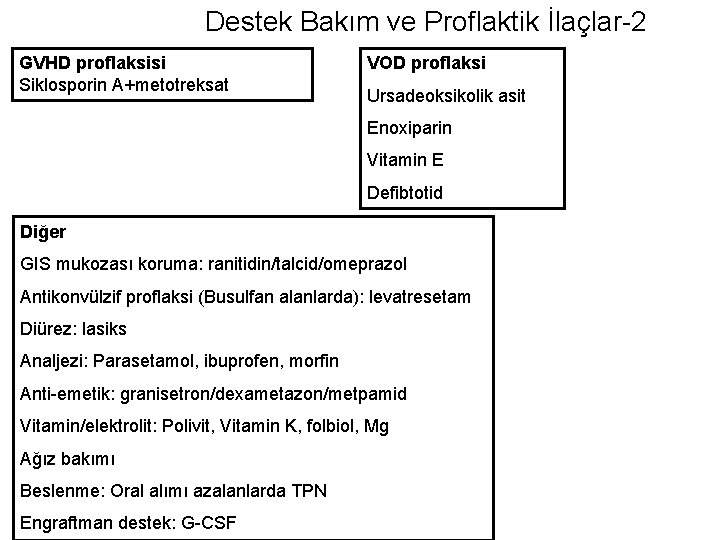
Destek Bakım ve Proflaktik İlaçlar-2 GVHD proflaksisi Siklosporin A+metotreksat VOD proflaksi Ursadeoksikolik asit Enoxiparin Vitamin E Defibtotid Diğer GIS mukozası koruma: ranitidin/talcid/omeprazol Antikonvülzif proflaksi (Busulfan alanlarda): levatresetam Diürez: lasiks Analjezi: Parasetamol, ibuprofen, morfin Anti-emetik: granisetron/dexametazon/metpamid Vitamin/elektrolit: Polivit, Vitamin K, folbiol, Mg Ağız bakımı Beslenme: Oral alımı azalanlarda TPN Engraftman destek: G-CSF
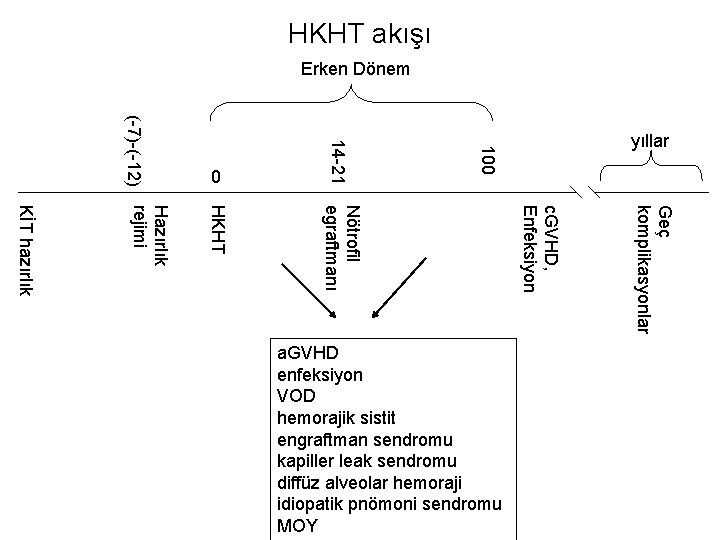
HKHT akışı Erken Dönem 100 14 -21 (-7)-(-12) 0 yıllar Geç komplikasyonlar c. GVHD, Enfeksiyon Nötrofil egraftmanı HKHT Hazırlık rejimi KİT hazırlık a. GVHD enfeksiyon VOD hemorajik sistit engraftman sendromu kapiller leak sendromu diffüz alveolar hemoraji idiopatik pnömoni sendromu MOY
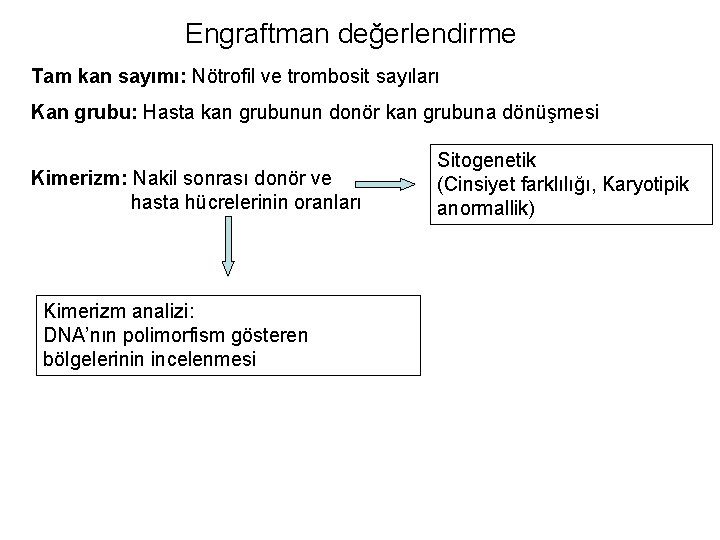
Engraftman değerlendirme Tam kan sayımı: Nötrofil ve trombosit sayıları Kan grubu: Hasta kan grubunun donör kan grubuna dönüşmesi Kimerizm: Nakil sonrası donör ve hasta hücrelerinin oranları Kimerizm analizi: DNA’nın polimorfism gösteren bölgelerinin incelenmesi Sitogenetik (Cinsiyet farklılığı, Karyotipik anormallik)

Transplantasyon Komplikasyonları

Akut GVHD a. GVHD: HKHT’un en sık ve en önemli komplikasyondur Donör immün hücrelerinin konak dokularına karşı verdiği reaksiyon İnsidans: %10 -%80 (Risk faktörlerine bağlı) HLA uyumu Tam uyumlu kardeş: risk düşük Periderik kök hücre>Kemik iliği>Kord kanı T hücre deplesyonu: risk düşük Hazırlık rejiminin yoğun olması: risk artar Malign hastalık: risk artar Kadından erkeğe transplantasyon: risk artar Hasta donör CMV durumu Kan grubu uygunsuzluğu: risk artar
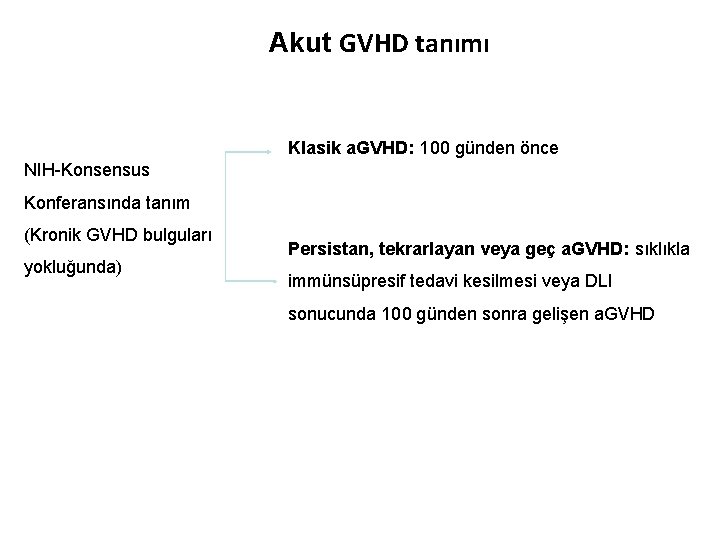
Akut GVHD tanımı Klasik a. GVHD: 100 günden önce NIH-Konsensus Konferansında tanım (Kronik GVHD bulguları yokluğunda) Persistan, tekrarlayan veya geç a. GVHD: sıklıkla immünsüpresif tedavi kesilmesi veya DLI sonucunda 100 günden sonra gelişen a. GVHD
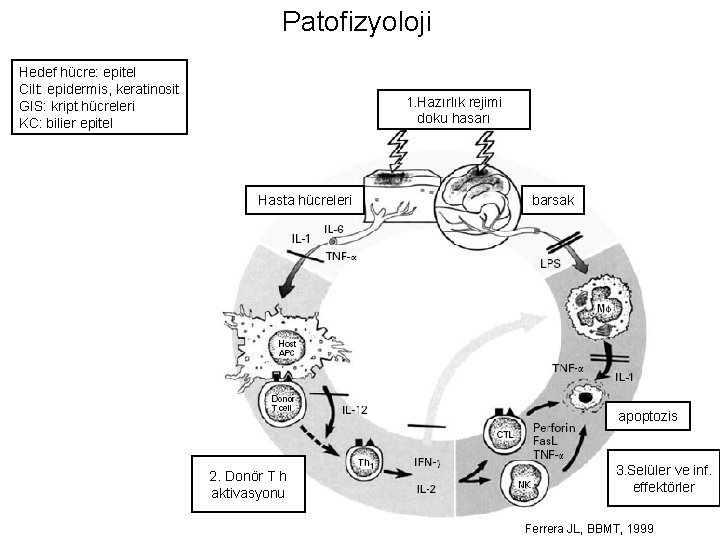
Patofizyoloji Hedef hücre: epitel Cilt: epidermis, keratinosit GIS: kript hücreleri KC: bilier epitel 1. Hazırlık rejimi doku hasarı Hasta hücreleri barsak apoptozis 2. Donör T h aktivasyonu 3. Selüler ve inf. effektörler Ferrera JL, BBMT, 1999
Klinik Bulgular Klinik bulguların zamanı: Transplantasyondan 2 -3 hafta sonra Cilt: Makulopapüler döküntü: sıklıkla el ve ayak içlerinde (a. GVHD başlangıcına işaret eder) Döküntü yayılır ve tüm vücudu kaplayabilir Ağır vakalarda büller, desküamasyon ve soyulma Hedef organlar Karaciğer: Kolestatik hepatit Kolestatik enzimlerde önemli artış Transaminazlarda non-spesifik değişiklikler Barsak: Bulantı ve yeşil, sulu ishal Şiddetli vakalarda: karın ağrısı, kanlı ishal, Masif enteral sıvı kaybı Tanı: klinik bulgular+biyopsi
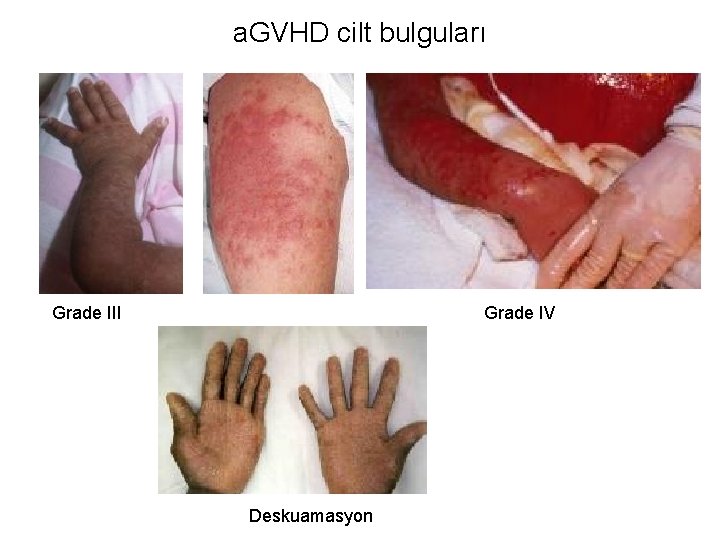
a. GVHD cilt bulguları Grade III Grade IV Deskuamasyon
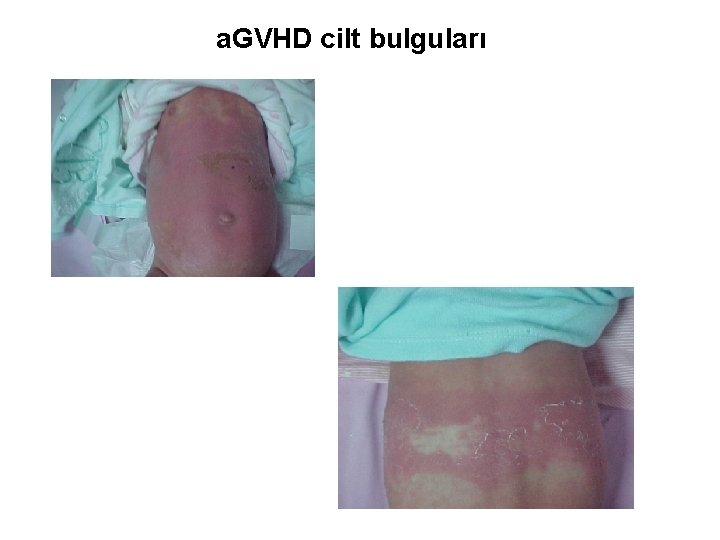
a. GVHD cilt bulguları
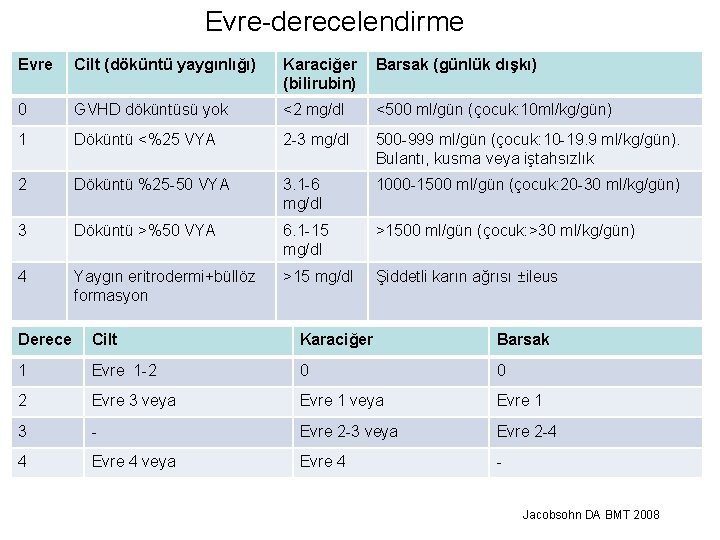
Evre-derecelendirme Evre Cilt (döküntü yaygınlığı) Karaciğer (bilirubin) Barsak (günlük dışkı) 0 GVHD döküntüsü yok <2 mg/dl <500 ml/gün (çocuk: 10 ml/kg/gün) 1 Döküntü <%25 VYA 2 -3 mg/dl 500 -999 ml/gün (çocuk: 10 -19. 9 ml/kg/gün). Bulantı, kusma veya iştahsızlık 2 Döküntü %25 -50 VYA 3. 1 -6 mg/dl 1000 -1500 ml/gün (çocuk: 20 -30 ml/kg/gün) 3 Döküntü >%50 VYA 6. 1 -15 mg/dl >1500 ml/gün (çocuk: >30 ml/kg/gün) 4 Yaygın eritrodermi+büllöz formasyon >15 mg/dl Şiddetli karın ağrısı ±ileus Derece Cilt Karaciğer Barsak 1 Evre 1 -2 0 0 2 Evre 3 veya Evre 1 3 - Evre 2 -3 veya Evre 2 -4 4 Evre 4 veya Evre 4 Jacobsohn DA BMT 2008
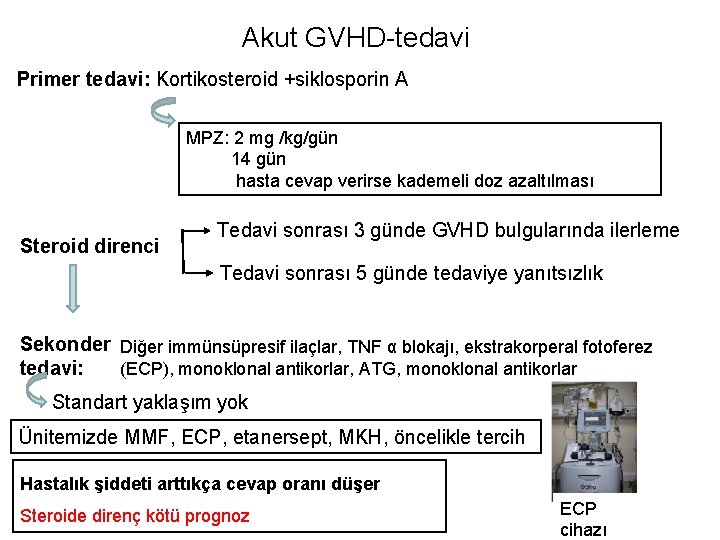
Akut GVHD-tedavi Primer tedavi: Kortikosteroid +siklosporin A MPZ: 2 mg /kg/gün 14 gün hasta cevap verirse kademeli doz azaltılması Steroid direnci Tedavi sonrası 3 günde GVHD bulgularında ilerleme Tedavi sonrası 5 günde tedaviye yanıtsızlık Sekonder Diğer immünsüpresif ilaçlar, TNF α blokajı, ekstrakorperal fotoferez (ECP), monoklonal antikorlar, ATG, monoklonal antikorlar tedavi: Standart yaklaşım yok Ünitemizde MMF, ECP, etanersept, MKH, öncelikle tercih Hastalık şiddeti arttıkça cevap oranı düşer Steroide direnç kötü prognoz ECP cihazı
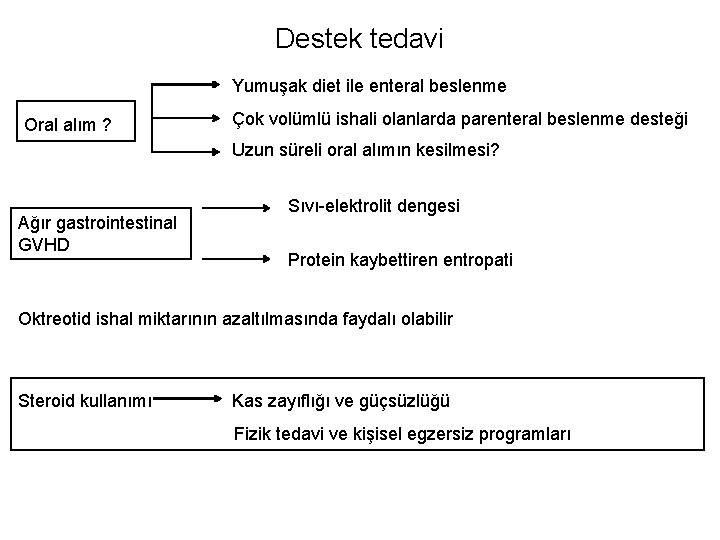
Destek tedavi Yumuşak diet ile enteral beslenme Oral alım ? Çok volümlü ishali olanlarda parenteral beslenme desteği Uzun süreli oral alımın kesilmesi? Ağır gastrointestinal GVHD Sıvı-elektrolit dengesi Protein kaybettiren entropati Oktreotid ishal miktarının azaltılmasında faydalı olabilir Steroid kullanımı Kas zayıflığı ve güçsüzlüğü Fizik tedavi ve kişisel egzersiz programları
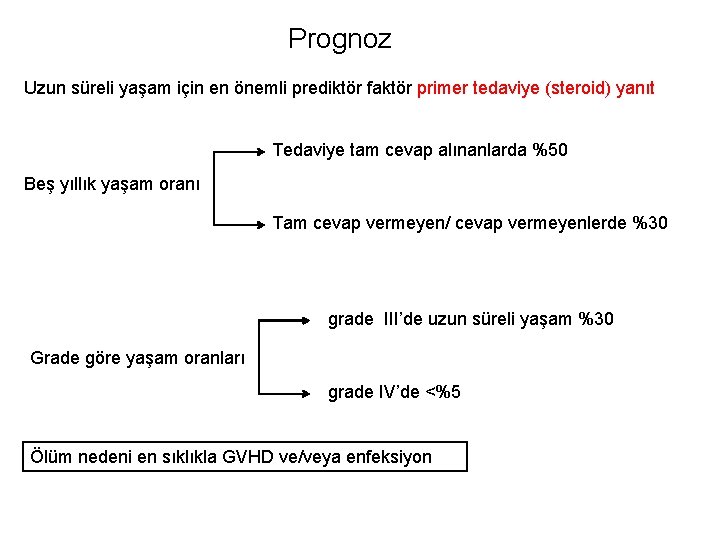
Prognoz Uzun süreli yaşam için en önemli prediktör faktör primer tedaviye (steroid) yanıt Tedaviye tam cevap alınanlarda %50 Beş yıllık yaşam oranı Tam cevap vermeyen/ cevap vermeyenlerde %30 grade III’de uzun süreli yaşam %30 Grade göre yaşam oranları grade IV’de <%5 Ölüm nedeni en sıklıkla GVHD ve/veya enfeksiyon

Enfeksiyonlar

Transplantasyon hastalarında enfeksiyonu yatkınlık nedenleri 1. KİT sonrası immünsüpresyon 2. GVHH 3. GVHH nedeni ile steroid ve yoğun immünsüpresif tedaviler 4. CMV Reaktivasyonu 5. Uzun süre hastanede yatış 6. Santral venöz kateter

Enfeksiyonlar Birinci faz Aplatik faz (hazırlık rejimi sonrası-nötrofil engraftmanı) Ağır nötropenik hastalarda olanlara benzer enfeksiyonlar Aspergillozis olmak üzere mantar enfeksiyonlara yatkınlığın başlangıcı HSV başta olmak üzere viral enfeksiyonlar da görülebilir İkinci faz Engraftman ile post-transplant 3 -4 ay arası Hücre aracılı immün eksiklik CMV enfeksiyonu Diğer viral enfeksiyonlar (adenovirüsler, enterik virüsler, respiratuar virüsler) GVHD enfeksiyon gelişiminde önemli Üçüncü faz Geç post-transplant dönem (4. aydan sonra) Kronik GVHD immün rekonstrüksiyonda olumsuz etki Ig düzeyleri düşük (özelikle Ig. G 2 düşük, polisakkarit antijenler cevap düşük): enkapsüle bakteriler

CMV reaktivasyonu-1 Tanım: Klinik bulgular olmaksızın kanda pozitif antijenemi veya PCR pozitifliği. 2 kez PCR ile >400 kopya/ml üstünde sonuçlanması veya 1 kez >1000 kopya/ml durumunda veya katlanarak hızla yükselen değerler Risk faktörleri 1. Hasta ve donörün CMV seroljik durumu 2. Donör özelliği: HLA tam uyumlu olmayan akraba veya akraba dışı donöre> HLA tam uyumlu kardeş 3. Kök hücre kaynağı: Kord kanı>Kİ>PB 4. hazırlık rejimi: Fludarabin, ATG içeren rejimler 5. Ürün maniplasyonu: ex-vivo T hücre deplesyonu veya alemtuzumab kullanımı 6. GVHD 7. CD 4 (+) hücre sayısının düşük olması 8. Pretransplant CMV viremisi olması 9. Posttransplant steroid kullanımı İnsidans İlk 100 gün: %45. 4 180 gün: %64. 8 365 gün: %71. 2

CMV reaktivasyonu-2 İzlem: haftada 1 -2 kez CMV PCR takibi Reaktivasyonun erken saptanması mortalite ve morbiditeye azaltır CMV reaktivasyonu sonucunda § Organ tutulumu ile hastalık gelişimi § Graft kaybı § Sitopeni § GVHH gelişimi ve alevlenmesinde artış § İmmünsüpresyon (bakteriyel, fungal enfeksiyon riskinde artış) § Kullanılan ilaç toksisiteleri Uygulama: preemptif tedavi (gansiklovir, foskarnet, valgansiklovir)

VOD

VOD-insidans, risk faktörleri § Hazırlık rejimi ilişkili hepatik toksisite sonucu gelişir. § Pediatrik hastalardaki insidansı: %27 -40 VOD risk faktörleri § Beş yaşın altında olma § Haploidantik veya akraba dışı transplantasyon § Primer hastalık: ileri evre talasemi osteopetrozis, HFS, nöroblastom, § Busulfan içeren hazırlık rejimleri kullanılması § Myeloablatif rejimlerin kullanıldığı ikinci transplantasyonlar § Abdomianl radyasyon § Hepatik siroz § Transplantasyon öncesi gemtuzumab kullanımı

Klinik Bulgular ve Tanı Kriterleri Modifiye Seattle Kriterleri Bilirübin değerinin transplant sonrası ilk 30 günde 2 mg/dl’nin üzerinde olması ve aşağıdaki üç maddeden en az ikisinin bulunması 1. Hepatomegali 2. Asit 3. Kilo alımı (Bazal değerin%5’inden fazla) Tanı için tamamlayıcı tetkikler Ultrasonografi: portal akımda değişiklik, asit, hepatomegali, safra kesesi duvarında kalınlaşma) Çeşitli biyolojik belirteçler: AT 3, protein C, protein S düzeylerinde düşme, PAI-1, tip 3 aminopeptid düzeylerinde artış Transjuguler karaciğer biyopsisi Hepatik venöz basınç gradienti ölçümü
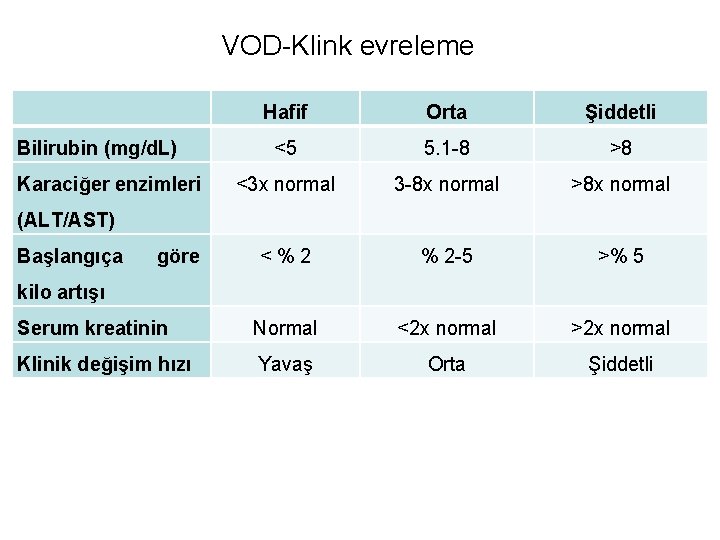
VOD-Klink evreleme Hafif Orta Şiddetli <5 5. 1 -8 >8 <3 x normal 3 -8 x normal >8 x normal <%2 % 2 -5 >% 5 Serum kreatinin Normal <2 x normal >2 x normal Klinik değişim hızı Yavaş Orta Şiddetli Bilirubin (mg/d. L) Karaciğer enzimleri (ALT/AST) Başlangıça göre kilo artışı

Proflaksi ve Tedavi ØDefibrotid: anti-trombotik, anti-iskemik, anti-inflamatuar, endotel hücrelerini koruyucu, platelet aktivasyonunu azaltıcı ve fibrinolitik etkiye sahip ØUrsodeoksikolik asit ØProstaglandin E 1 ØHeparin ØAntithrombin III ØDoku plazminojen aktivatörü

Erken Görülen Diğer Komplikasyonlar Hemorajik sistit Engraftman sendromu Kapiller leak sendromu Trombotik mikroanjiyopati Diffüz alveolar hemoraji İdiopatik pnömoni sendromu Multi-organ yetmezliği sendromu Engraftman sendromu Nötrofil engrfatmanı sonrası ilk 96 saat içinde 3 majör, 2 majör+1 minör Major kriterler Non-enfeksiyöz yüksek ateş Döküntü (VYA’nın >%25) Yaygın AC enfeksiyonu (sıvı yüklenmesi, emboli, KKY’i olmaksızın) Diğer (minör kriterler) Hepatik disfonksiyon, renal yetmezlik, ağırlık artışı, ensefalopati Tedavi: MPZ

Kronik GVHD

Kronik GVHD § İnsidans: %6 -80 § Genellikle akut GVHD hikayesi mevcut § Tek bir organ tutulumu olabildiği gibi yaygın tutulum da olabilir § Ağır klinik bulgular: eklem konraktürü, görme kaybı, son evre AC hastalığı, immünsüpresyon Risk faktörleri: Akut GVHD’ye benzer Akut GVHD ayrıca risk faktörü
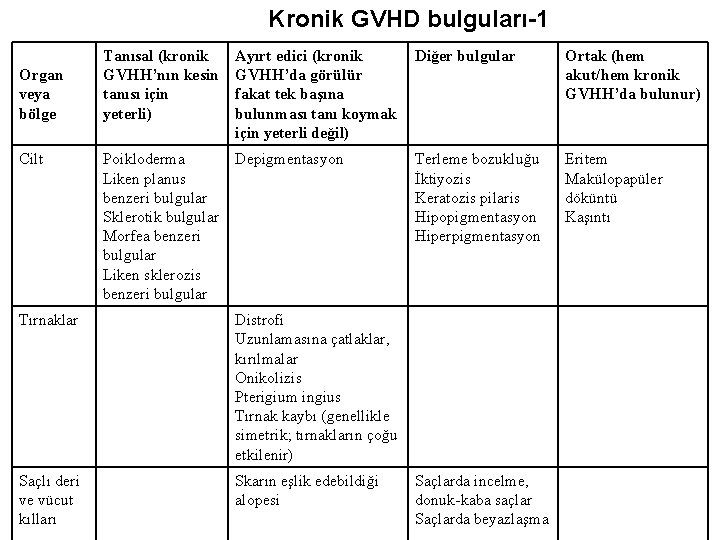
Kronik GVHD bulguları-1 Organ veya bölge Cilt Tanısal (kronik GVHH’nın kesin tanısı için yeterli) Ayırt edici (kronik GVHH’da görülür fakat tek başına bulunması tanı koymak için yeterli değil) Diğer bulgular Ortak (hem akut/hem kronik GVHH’da bulunur) Poikloderma Liken planus benzeri bulgular Sklerotik bulgular Morfea benzeri bulgular Liken sklerozis benzeri bulgular Depigmentasyon Terleme bozukluğu İktiyozis Keratozis pilaris Hipopigmentasyon Hiperpigmentasyon Eritem Makülopapüler döküntü Kaşıntı Tırnaklar Distrofi Uzunlamasına çatlaklar, kırılmalar Onikolizis Pterigium ingius Tırnak kaybı (genellikle simetrik; tırnakların çoğu etkilenir) Saçlı deri ve vücut kılları Skarın eşlik edebildiği alopesi Saçlarda incelme, donuk-kaba saçlar Saçlarda beyazlaşma
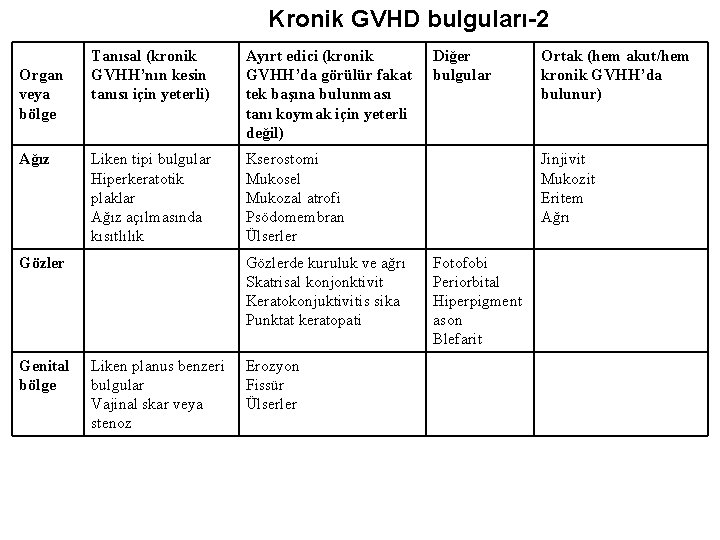
Kronik GVHD bulguları-2 Organ veya bölge Ağız Tanısal (kronik GVHH’nın kesin tanısı için yeterli) Ayırt edici (kronik GVHH’da görülür fakat tek başına bulunması tanı koymak için yeterli değil) Liken tipi bulgular Hiperkeratotik plaklar Ağız açılmasında kısıtlılık Kserostomi Mukosel Mukozal atrofi Psödomembran Ülserler Gözler Genital bölge Gözlerde kuruluk ve ağrı Skatrisal konjonktivit Keratokonjuktivitis sika Punktat keratopati Liken planus benzeri bulgular Vajinal skar veya stenoz Erozyon Fissür Ülserler Diğer bulgular Ortak (hem akut/hem kronik GVHH’da bulunur) Jinjivit Mukozit Eritem Ağrı Fotofobi Periorbital Hiperpigment ason Blefarit
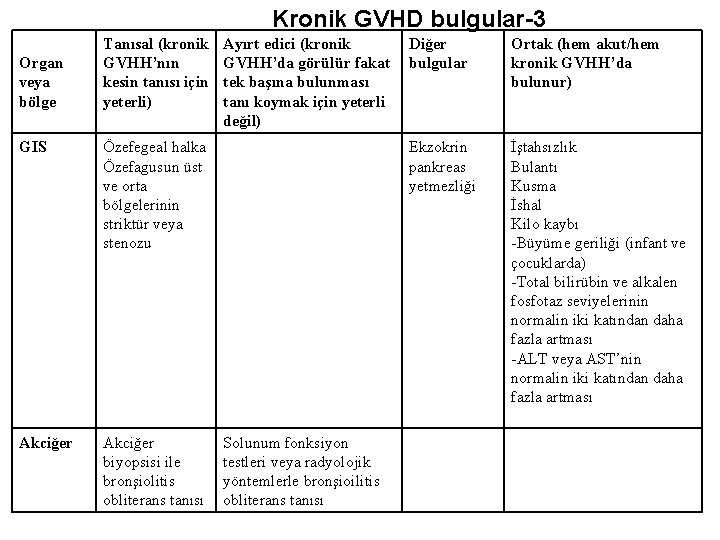
Kronik GVHD bulgular-3 Organ veya bölge Tanısal (kronik GVHH’nın kesin tanısı için yeterli) GIS Özefegeal halka Özefagusun üst ve orta bölgelerinin striktür veya stenozu Akciğer biyopsisi ile bronşiolitis obliterans tanısı Ayırt edici (kronik GVHH’da görülür fakat tek başına bulunması tanı koymak için yeterli değil) Solunum fonksiyon testleri veya radyolojik yöntemlerle bronşioilitis obliterans tanısı Diğer bulgular Ortak (hem akut/hem kronik GVHH’da bulunur) Ekzokrin pankreas yetmezliği İştahsızlık Bulantı Kusma İshal Kilo kaybı -Büyüme geriliği (infant ve çocuklarda) -Total bilirübin ve alkalen fosfotaz seviyelerinin normalin iki katından daha fazla artması -ALT veya AST’nin normalin iki katından daha fazla artması
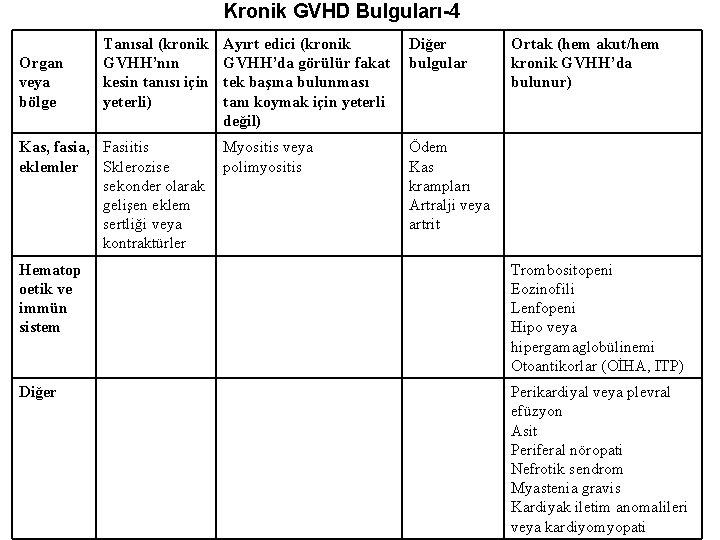
Kronik GVHD Bulguları-4 Organ veya bölge Tanısal (kronik GVHH’nın kesin tanısı için yeterli) Kas, fasia, Fasiitis eklemler Sklerozise sekonder olarak gelişen eklem sertliği veya kontraktürler Ayırt edici (kronik GVHH’da görülür fakat tek başına bulunması tanı koymak için yeterli değil) Diğer bulgular Myositis veya polimyositis Ödem Kas krampları Artralji veya artrit Ortak (hem akut/hem kronik GVHH’da bulunur) Hematop oetik ve immün sistem Trombositopeni Eozinofili Lenfopeni Hipo veya hipergamaglobülinemi Otoantikorlar (OİHA, ITP) Diğer Perikardiyal veya plevral efüzyon Asit Periferal nöropati Nefrotik sendrom Myastenia gravis Kardiyak iletim anomalileri veya kardiyomyopati

Tanı 1. Akut GVHD’den ayrımı yapılmalı 2. Bir tane diagnostik klinik bulgu veya pozitif biyopsi varlığında ayırt edici klinik bulgu 3. Diğer sebeplerin ekartasyonu
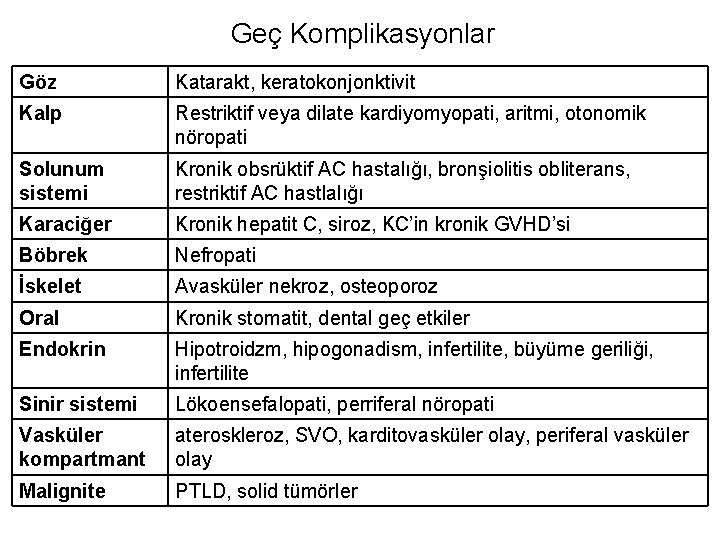
Geç Komplikasyonlar Göz Katarakt, keratokonjonktivit Kalp Restriktif veya dilate kardiyomyopati, aritmi, otonomik nöropati Solunum sistemi Kronik obsrüktif AC hastalığı, bronşiolitis obliterans, restriktif AC hastlalığı Karaciğer Kronik hepatit C, siroz, KC’in kronik GVHD’si Böbrek Nefropati İskelet Avasküler nekroz, osteoporoz Oral Kronik stomatit, dental geç etkiler Endokrin Hipotroidzm, hipogonadism, infertilite, büyüme geriliği, infertilite Sinir sistemi Lökoensefalopati, perriferal nöropati Vasküler kompartmant ateroskleroz, SVO, karditovasküler olay, periferal vasküler olay Malignite PTLD, solid tümörler
- Slides: 51