Guides cliniques MPOC Raphalle GontierDupr Emma Weintraub 2

Guides cliniques MPOC Raphaëlle Gontier-Dupré, Emma Weintraub 2 juin 2017 GMF-U Sud Lanaudière Supervisé par Dr Charbonneau

Pas de conflit d’intérêt
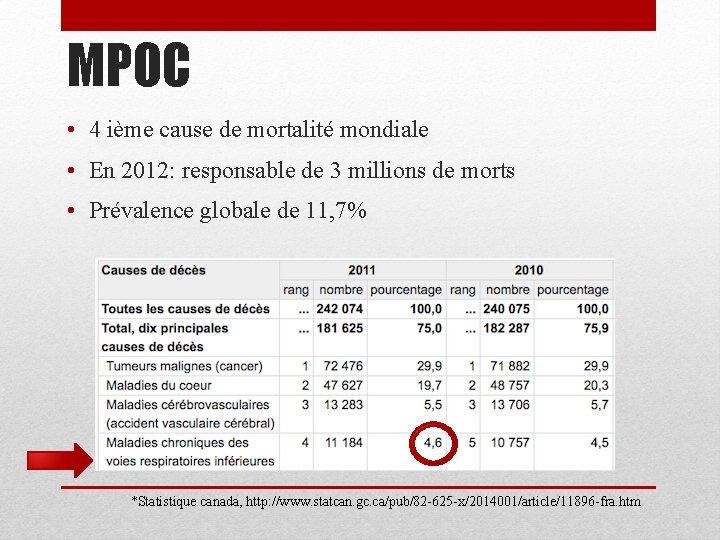
MPOC • 4 ième cause de mortalité mondiale • En 2012: responsable de 3 millions de morts • Prévalence globale de 11, 7% *Statistique canada, http: //www. statcan. gc. ca/pub/82 -625 -x/2014001/article/11896 -fra. htm
Plan • • Présentation 3 guides cliniques Dépistage Critères diagnostiques Prise en charge générale Programme d’éducation Réhabilitation pulmonaire Pharmacothérapie Pause • Comparaison pharmacothérapie • Études soutenant les recommandations • Conclusions

Méthodologie Moteur de recherche: Google • Guidelines MPOC canadien Société canadienne de thoracologie 2007 • Guidelines COPD american American thoracic society 2011 • The Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2017 Articles analysés: ceux qui soutiennent les recommandations

Méthodologie des guides Canadien: • Revue littérature de 2003 à 2007 • Analyse indépendante par 15 spécialistes • Attribution des degrés de certitude des recommandations Américain: • Recherche Medline, systematic evidence review et rapport de l’Agence de recherche en santé du Minnesota • Collaboration de 4 associations • Discussion et consensus GOLD: • Recherche élargie Pub. Med • Soumission d’articles possible • Rencontre en comité et consensus

Tx non-pharmacologique Canadien Américain GOLD Dépistage Sujets à risque, symptomatiques via spirométrie Diagnostique Rapport VEMS/CVF ‹ 0. 70 post broncho-dilatateur PEC globale 1. Cessation tabagique 2. Vaccination 3. Saines Hde. V 4. Programme d’éducation 5. Réhabilitation pulmonaire

Programme d’éducation • • Information de base Efficacité de la prise de pompes Plan d’action EAMPOC Identification de ressources d’aide

Réhabilitation pulmonaire • Canadien: patient stable avec dyspnée et capacité d’exercice limité • American: MPOC symptomatique avec VEMS < 50% • Gold: pour la plupart des patients atteints de MPOC
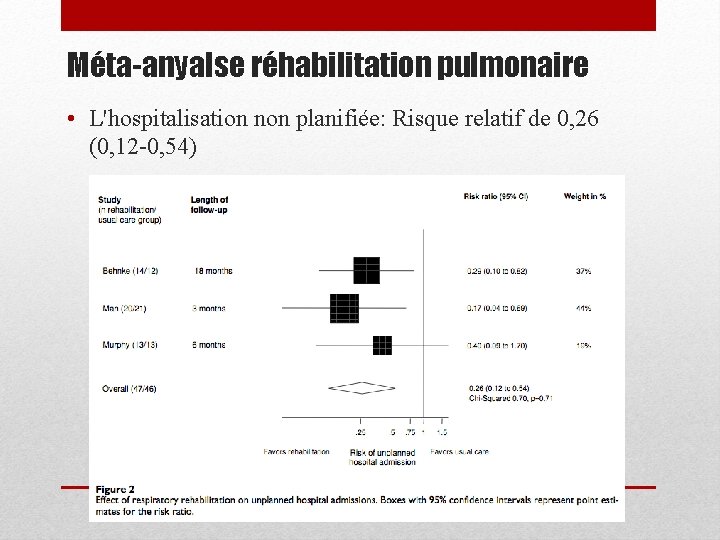
Méta-anyalse réhabilitation pulmonaire • L'hospitalisation non planifiée: Risque relatif de 0, 26 (0, 12 -0, 54)
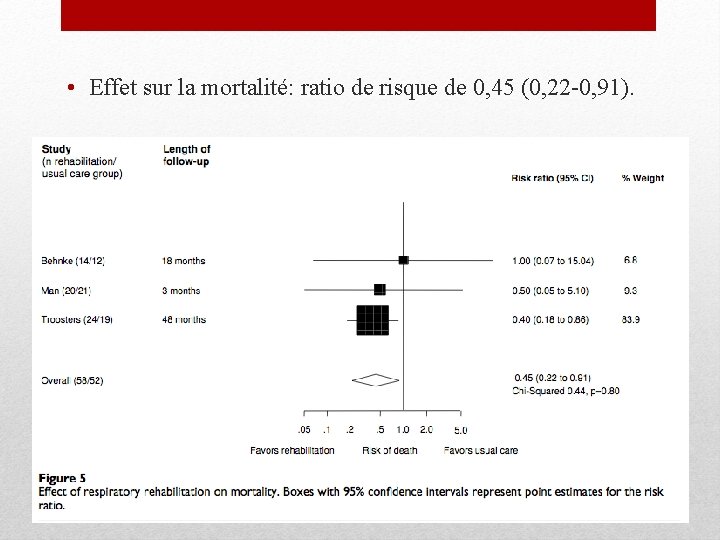
• Effet sur la mortalité: ratio de risque de 0, 45 (0, 22 -0, 91).
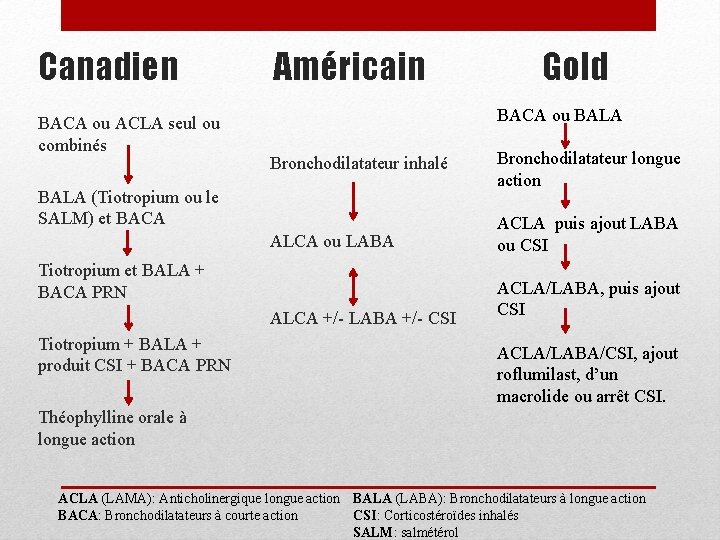
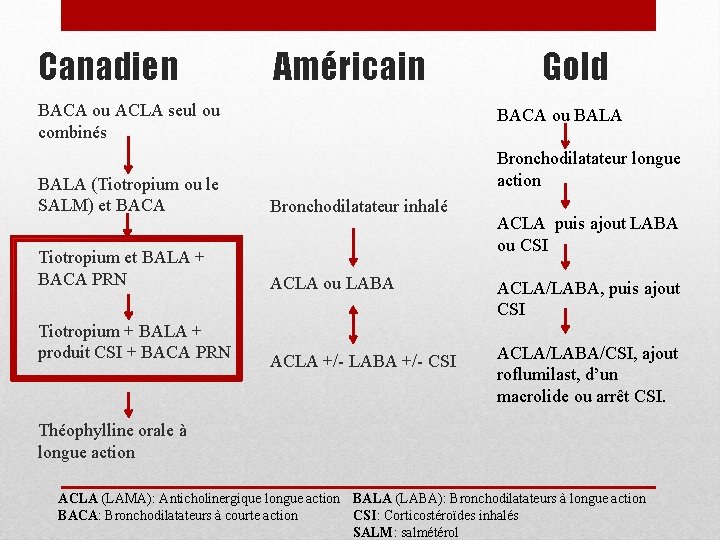
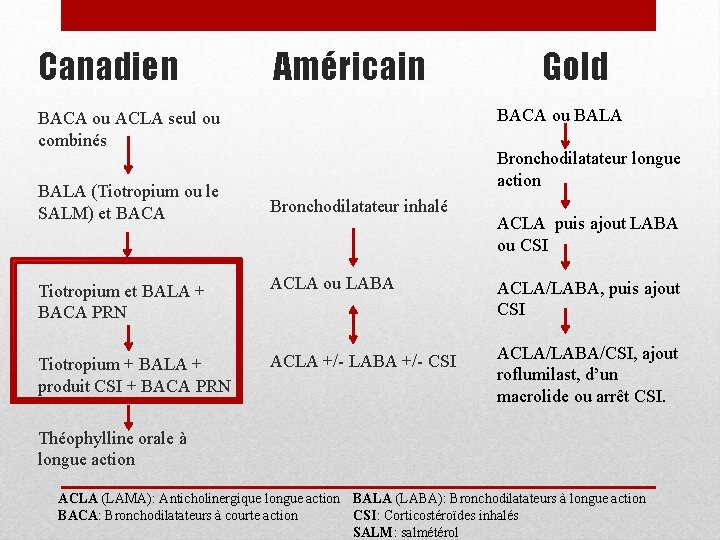
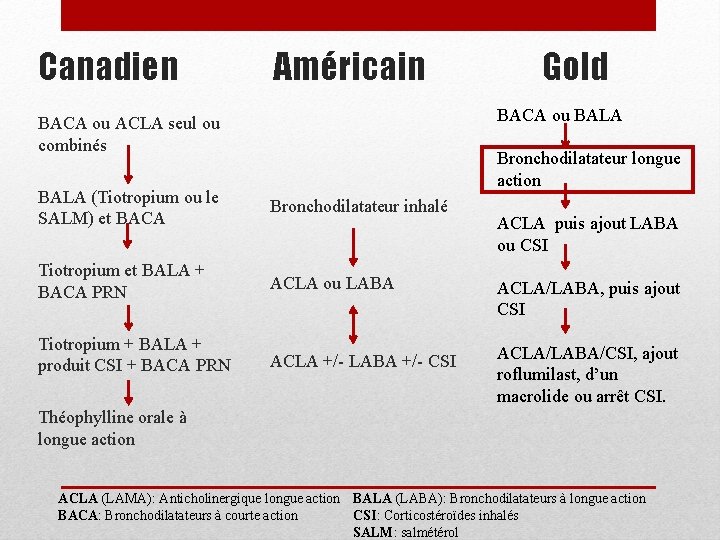
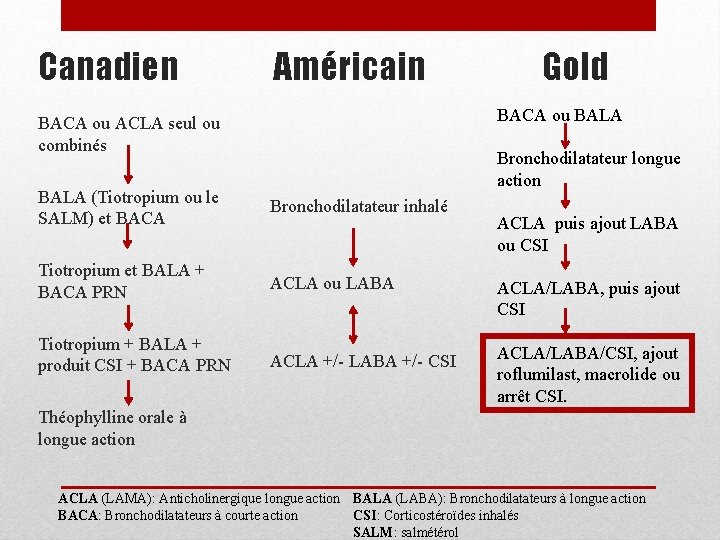
Canadien BACA ou ACLA seul ou combinés Américain Bronchodilatateur inhalé BALA (Tiotropium ou le SALM) et BACA ALCA ou LABA Tiotropium et BALA + BACA PRN ALCA +/- LABA +/- CSI Tiotropium + BALA + produit CSI + BACA PRN Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

Canadien Sx à effort Sx persistants EAMPOC <1/an EAMPOC >1/an Sx graves • BACA • Consensus expert, données probantes moyennes • BALA: tiotropium ou salmétérol • Données probantes solides • Tiotropium + BALA (salmétérol ) • Tiotropium + Salmétérol/Fluticasone • Consensus expert, données probantes moyennes • Tiotropium + BALA + CSI • Données probantes solides • Théophylline orale • Consensus expert, données probantes moyennes ACLA (LAMA): Anticholinergique longue action BACA: Bronchodilatateurs à courte action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés

Americain VEMS 6080% VEMS <60% • Bronchodilatateurs inhalés • Recommandation faible, faible évidence • Monothérapie : ACLA ou LABA • Recommandation forte, évidence modérée • Combinaison: ACLA, LABA, CSI • Recommandation faible, évidence modérée ACLA (LAMA): Anticholinergique longue action BACA: Bronchodilatateurs à courte action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés
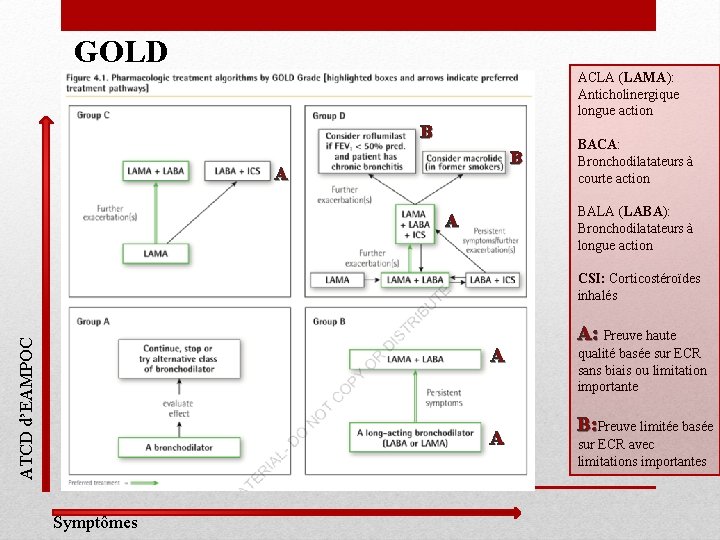
GOLD ACLA (LAMA): Anticholinergique longue action B B A BACA: Bronchodilatateurs à courte action BALA (LABA): Bronchodilatateurs à longue action A ATCD d’EAMPOC CSI: Corticostéroïdes inhalés A A Symptômes A: Preuve haute qualité basée sur ECR sans biais ou limitation importante B: Preuve limitée basée sur ECR avec limitations importantes

Après la pause: • Quelles recommandations suivre et pourquoi

Guides cliniques MPOC Raphaëlle Gontier-Dupré, Emma Weintraub 2 juin 2017 • Comparaison 3 guides cliniques • Guide de la société canadienne de thoracologie 2007 • Guide de la société américaine de thoracologie 2011 • The Global Initiative for Chronic Obstructive Lung Disease 2017
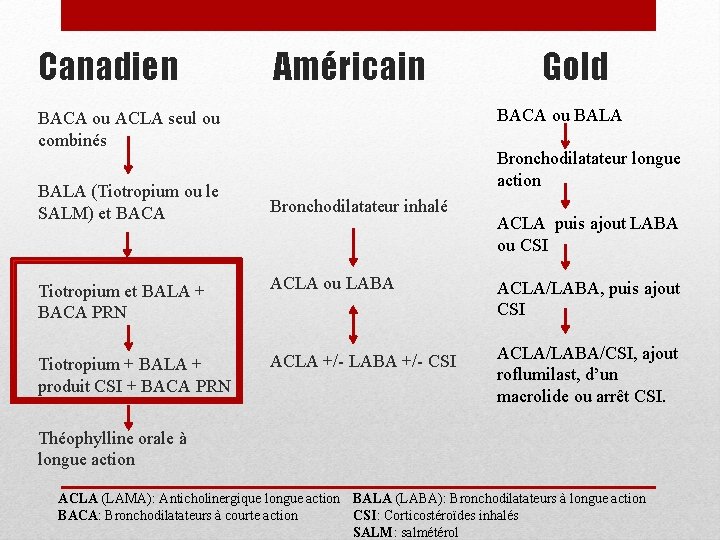
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

• Objectif: Déterminer si tiotropium-salmétérol ou tiotropium-fluticasone-salmétérol améliorait les résultats cliniques comparativement au tiotropium seul • ECR, double aveugle • 448 patients, 52 semaines • Biais des perdus de vue : 47% tiotropium/placebo, 43% tiotropium/salm et 26% tiotropium/salm/FP.
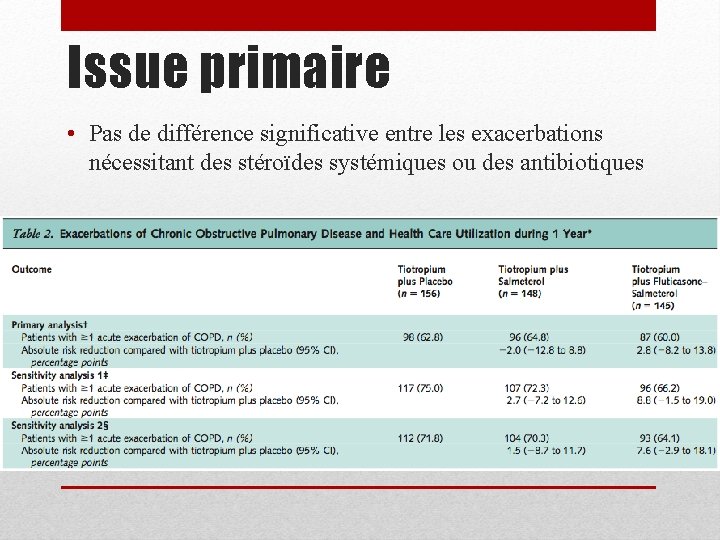
Issue primaire • Pas de différence significative entre les exacerbations nécessitant des stéroïdes systémiques ou des antibiotiques
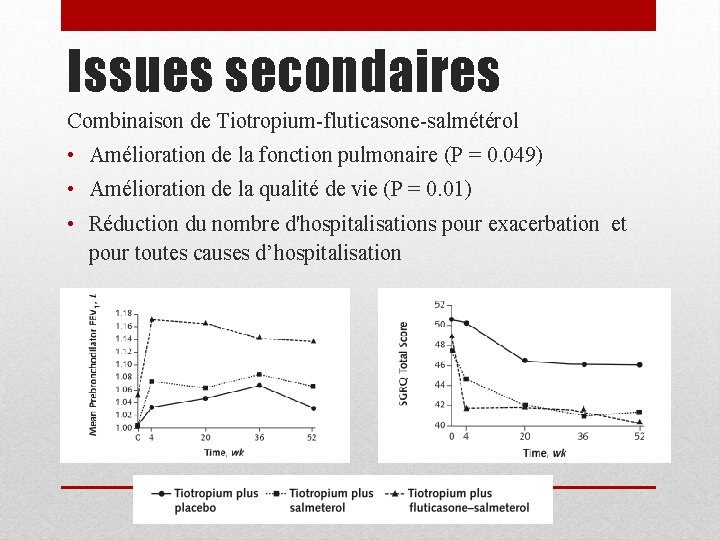
Issues secondaires Combinaison de Tiotropium-fluticasone-salmétérol • Amélioration de la fonction pulmonaire (P = 0. 049) • Amélioration de la qualité de vie (P = 0. 01) • Réduction du nombre d'hospitalisations pour exacerbation et pour toutes causes d’hospitalisation
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

• Objectif: Combinaison du salmétérol et fluticasone diminuerait la mortalité chez les patients MPOC comparativement au placebo? • ECR double aveugle • 6112 patients, suivi 3 ans • Critères d’inclusion bien définis • Biais des perdus de vus : 44, 2% chez placebo vs. 34, 1% chez groupe combiné
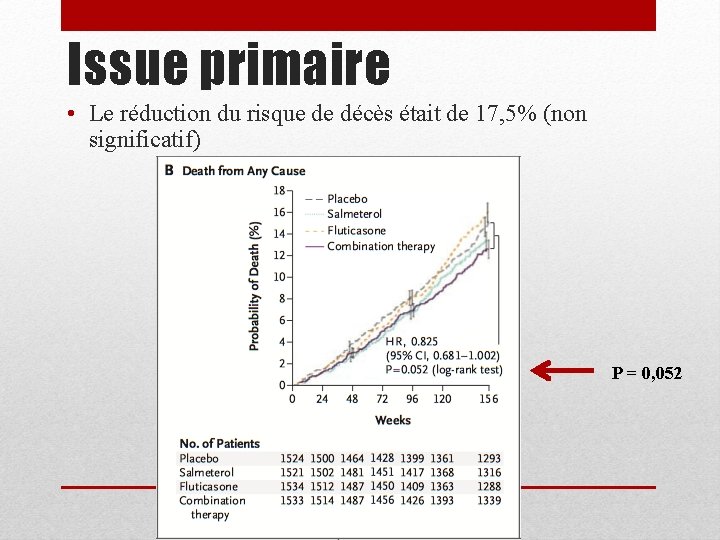
Issue primaire • Le réduction du risque de décès était de 17, 5% (non significatif) P = 0, 052
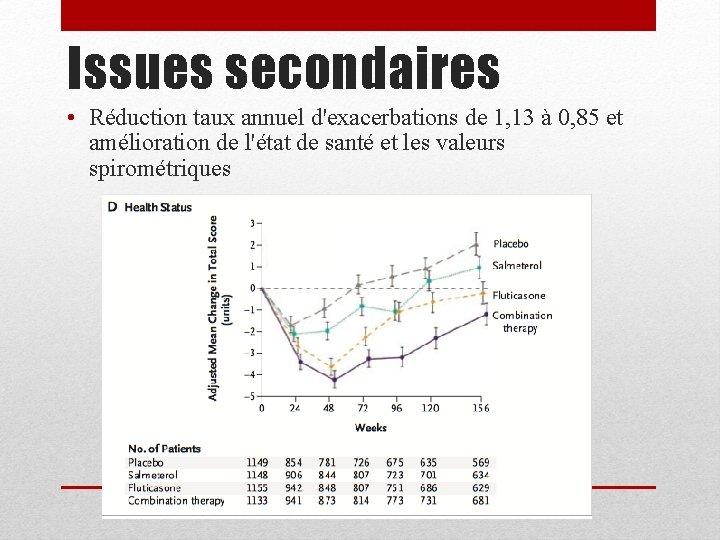
Issues secondaires • Réduction taux annuel d'exacerbations de 1, 13 à 0, 85 et amélioration de l'état de santé et les valeurs spirométriques
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol
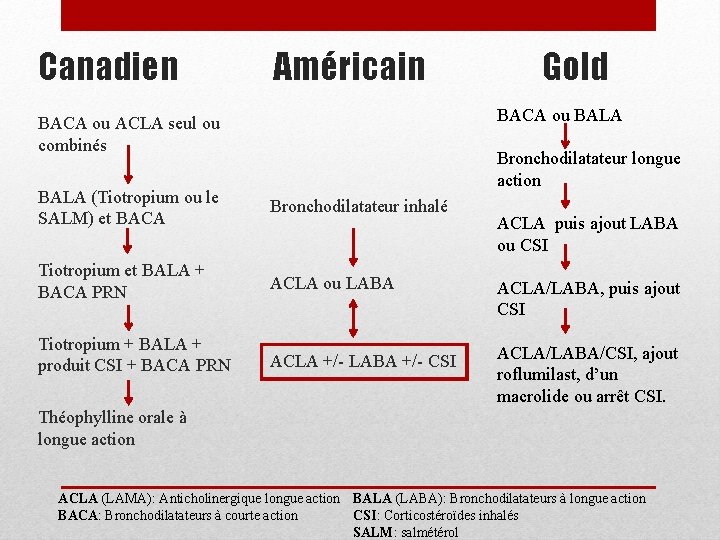
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

• BUT: évaluer si le salmétérol/fluticasone proprionate 50/500 BID comparé au Tiotropium 18 mcg DIE réduit le nombre d’EAMPOC chez les MPOC sévères et très sévères • ECR multicentrique, double aveugle, double témoin • 179 centres dans 20 pays • Critères d’inclusion et exclusion bien définis • Biais: taux de retrait différentiel menant à un effet de survie sain
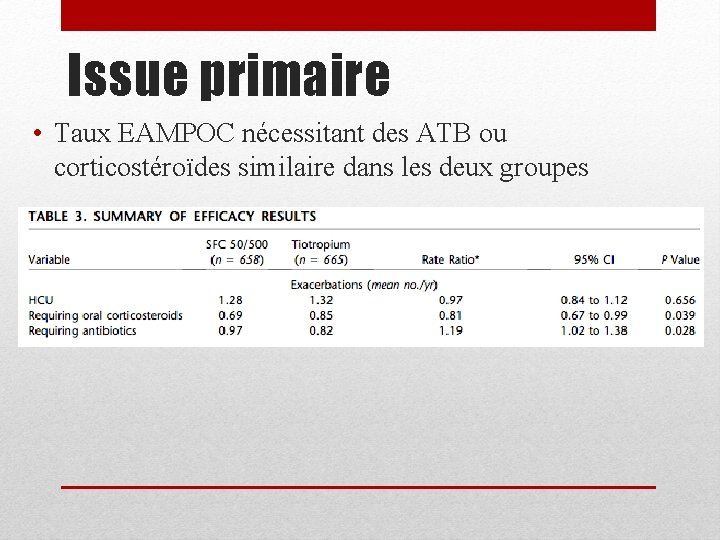
Issue primaire • Taux EAMPOC nécessitant des ATB ou corticostéroïdes similaire dans les deux groupes
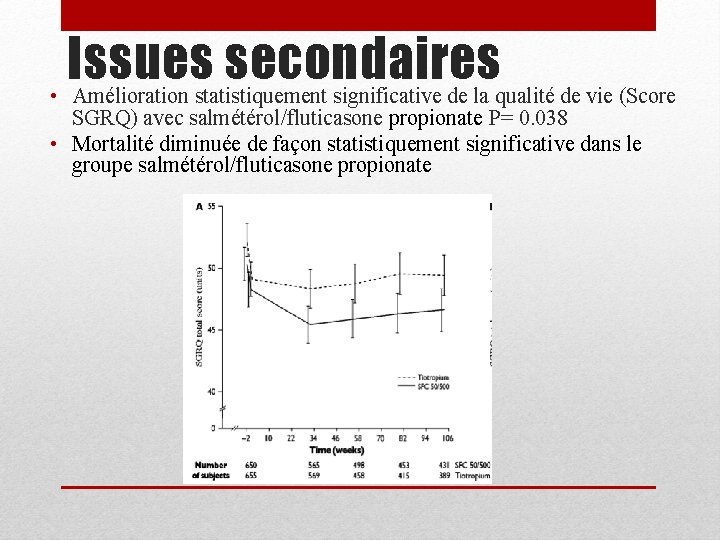
Issues secondaires • Amélioration statistiquement significative de la qualité de vie (Score SGRQ) avec salmétérol/fluticasone propionate P= 0. 038 • Mortalité diminuée de façon statistiquement significative dans le groupe salmétérol/fluticasone propionate
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

2014 • BUT: évaluer les données provenant ECR comparant l'efficacité du tiotropium et du placebo chez les patients MPOC • Méta-analyse de 22 articles • Critères d’inclusion et exclusion bien définis • Aucun Biais

Issues primaires • Amélioration significative de la qualité de vie • Différence statistiquement significative du nombre d’EAMPOC nécessitant des corticostéroïdes oraux ± des antibiotiques : • Tiotropium (38%) vs placebo (44%)

Issues secondaires • Amélioration statistiquement significative du VEMS avec Tiotropium vs placébo (MD 118. 92 m. L; 95% IC 113. 07124. 77) • Pas de différence entre les effets indésirables • Moins de retraits avec Tiotropium lors de l’analyse - statistiquement significatif (OR 0. 66; 95% IC 0. 59 - 0. 73)
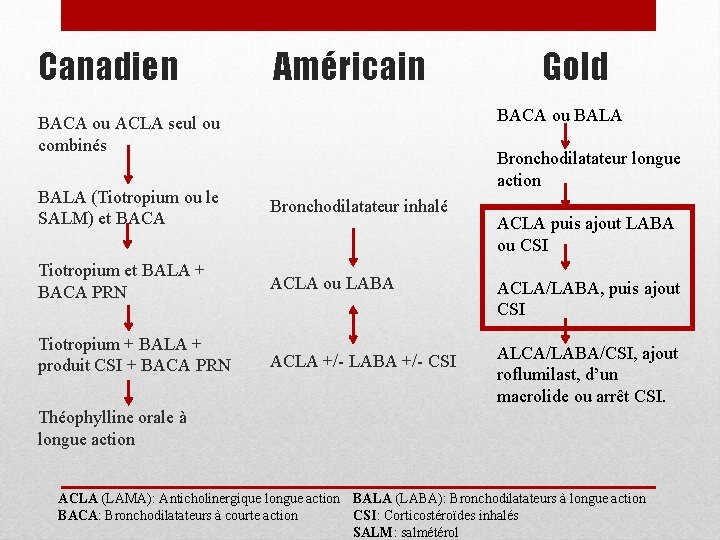
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ALCA/LABA/CSI, ajout roflumilast, d’un macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

NEJM 2016 • BUT: démontrer une non-infériorité entre un LABA-ACLA et LABA-CSI pour prévenir les EAMPOC (analyse de supériorité par la suite) • ECR double aveugle • 356 centres dans 43 pays • Biais de perte de vue • Facteurs de confusions potentiels
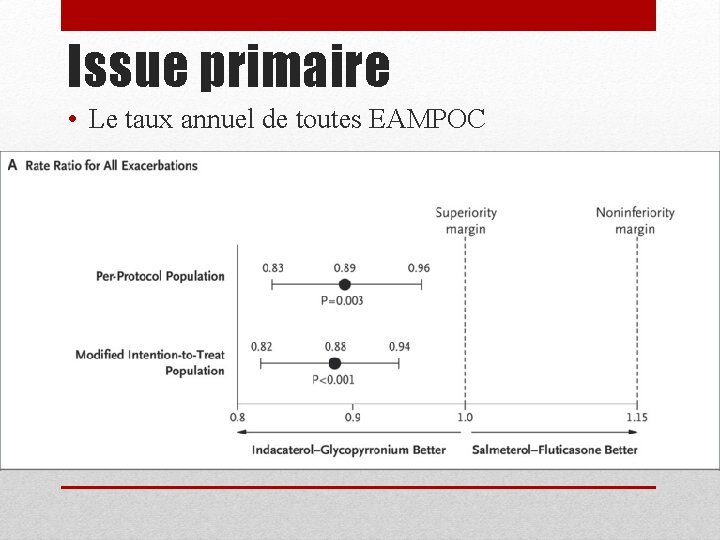
Issue primaire • Le taux annuel de toutes EAMPOC
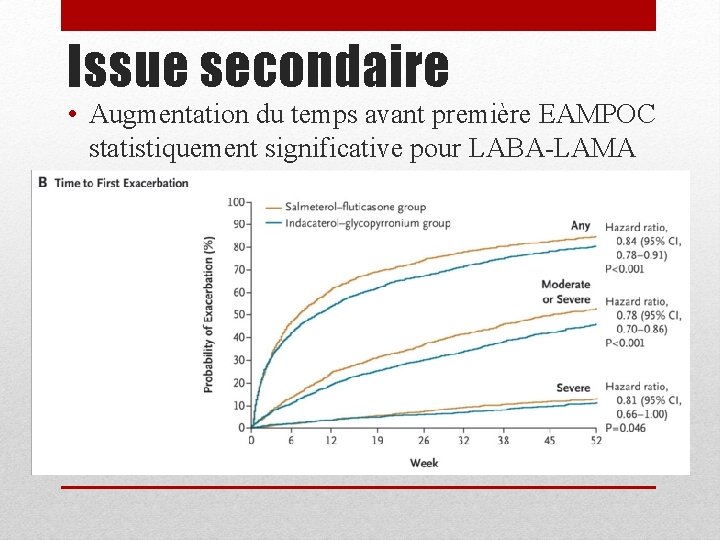
Issue secondaire • Augmentation du temps avant première EAMPOC statistiquement significative pour LABA-LAMA
Canadien Américain BACA ou ACLA seul ou combinés BALA (Tiotropium ou le SALM) et BACA Bronchodilatateur inhalé Tiotropium et BALA + BACA PRN ACLA ou LABA Tiotropium + BALA + produit CSI + BACA PRN ACLA +/- LABA +/- CSI Gold BACA ou BALA Bronchodilatateur longue action ACLA puis ajout LABA ou CSI ACLA/LABA, puis ajout CSI ACLA/LABA/CSI, ajout roflumilast, macrolide ou arrêt CSI. Théophylline orale à longue action ACLA (LAMA): Anticholinergique longue action BALA (LABA): Bronchodilatateurs à longue action CSI: Corticostéroïdes inhalés BACA: Bronchodilatateurs à courte action SALM: salmétérol

• Objectif: déterminer si le traitement prophylactique avec antibiotique réduit le nombre d’exacerbations et a un impact sur la qualité de vie • Méta-analyse d’ECR • 7 ECR incluant 3170 patients • Risque de biais généralement bas

Issue primaire • Réduction du nombre d’exacerbation avec traitement continu • NNT 8
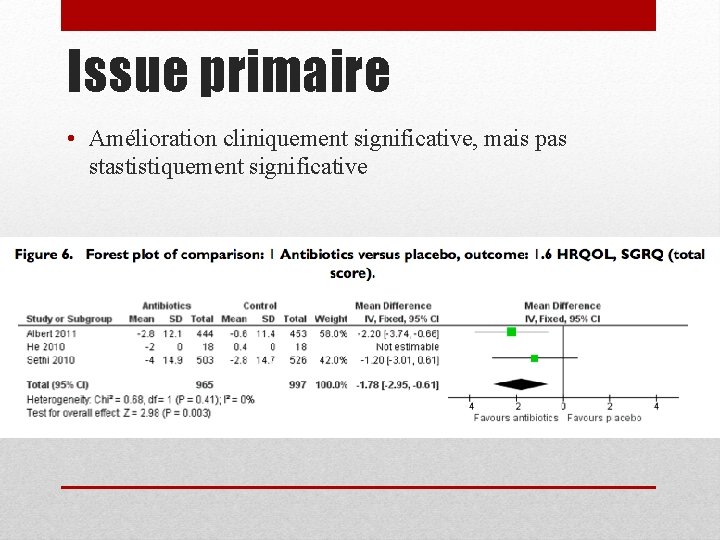
Issue primaire • Amélioration cliniquement significative, mais pas stastistiquement significative

Discussion GOLD: • Complet et à jour • Classification adaptée à la clinique • Algorithme traitement complet Canadien: • Algorithme adéquat, mais incomplet Américain: • Algorithme trop simple • Progression sur VEMS

Conclusion • Guide de pratique GOLD à priviléger • Maladie avec atteinte importante de la qualité de vie • Mise à jour du guide canadien obligatoire

Merci à notre superviseur Dr Charbonneau et toute l’équipe du GMF-U Sud Lanaudière

Références • • • Alvar Agusti, MD et cie, GLOBAL STRATEGY FOR THE DIAGNOSIS, MANAGEMENT, AND PREVENTION OF CHRONIC OBSTRUCTIVE PULMONARY DISEASE (2017 REPORT) Denis E O’Donnell MD et cie, Recommandations de la Socie te canadienne de thoracologie au sujet de la prise en charge de la maladie pulmonaire obstructive chronique – Mise a jour de 2007, Can Respir J Vol 14 Suppl B September 2007, Herath SC, Poole P, Prophylactic antibiotic therapy for chronic obstructive pulmonary disease (COPD) Cochrane Database of Systematic Reviews 2013, Issue 11. Art. No. : CD 009764. , DOI: 10. 1002/14651858. CD 009764. pub 2. Karner C, Chong J, Poole P. Tiotropium versus placebo for chronic obstructive pulmonary disease. Cochrane Database of Systematic Reviews 2014, Issue 7. Art. No. : CD 009285. DOI: 10. 1002/14651858. CD 009285. pub 3 Milo A Puhan, Respiratory rehabilitation after acute exacerbation of COPD may reduce risk for readmission and mortality – a systematic review , Respiratory Research 2005, 6: 54 Peter M. A. Calverley, M. D. et cie, Salmeterol and Fluticasone Propionate and Survival in Chronic Obstructive Pulmonary Disease, The new england journal of medecine, vol. 356 Numero 8, publié 22 février 2007, Qaseem A, et al. "Diagnosis and Management of Stable Chronic Obstructive Pulmonary Disease: A Clinical Practice Guideline Update from the American College of Physicians, American College of Chest Physicians, American Thoracic Society, and European Respiratory Society". Annals of Internal Medicine, 2011. Volume 155 (3): 179 -191. Shawn D. Aaron et cie, Tiotropium in Combination with Placebo, Salmeterol, or Fluticasone–Salmeterol for Treatment of Chronic Obstructive Pulmonary Disease, Ann Intern Med. 2007; 146: 545 -555. Wedzicha JA, et al. "Indacaterol-Glycopyrronium versus Salmeterol-Fluticasone for COPD". The New England Journal of Medicine. 2016. 374(23): 2222 -2234. Wedzicha JA, et al. "The Prevention of Chronic Obstructive Pulmonary Disease Exacerbations by Salmeterol/Fluticasone Proprionate or Tiotropium Bromide". American Journal of Respiratory and Critical Care Medicine. 2008. 177: 19 -26.
- Slides: 46