Grundlagen der Blutgerinnung Teil 3 Gerinnungsstrungen und ihre

Grundlagen der Blutgerinnung Teil 3 Gerinnungsstörungen und ihre Diagnostik Inge Vonnieda Grundlagen der Blutgerinnung Teil 3

Vasopathien n Angeboren n Morbus Osler (hereditäre hämorrhagische Teleangiektasie) Gefäßerweiterungen an Haut und Schleimhaut => mit zunehmendem Alter zunehmende Blutungsneigung, rezidivierende Blutungen, Eisenmangel, Lungenblutungen Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 2
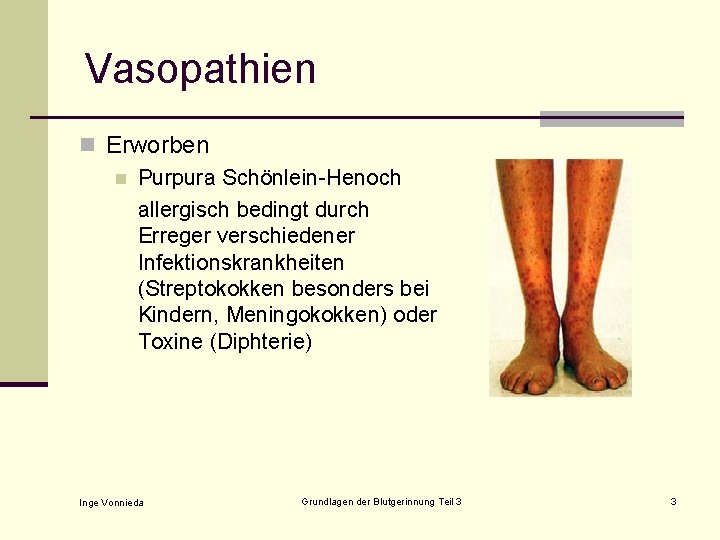
Vasopathien n Erworben n Purpura Schönlein-Henoch allergisch bedingt durch Erreger verschiedener Infektionskrankheiten (Streptokokken besonders bei Kindern, Meningokokken) oder Toxine (Diphterie) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 3

Thrombozytäre Störungen n Thrombozytopenie oder Thrombozytose n Defekte in der Thrombozytenmembran Morbus Glanzmann (GP IIb/IIIa – Mangel => Störung der Ausbreitung und Aggregation) n Bernard-Soulier-Syndrom (GP Ib/IX – Mangel => mangelhafte Bindung an v. WF) n Defekte in den Granula n Defekte im Zellstoffwechsel n Arachidonsäure-Stoffwechselstörung (verminderte Funktion) n n Angeboren Einnahme von ASS Gesteigerte Thrombozytenfunktion Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 4

Thrombozytäre Störungen n Thrombozytopenie n Immunprozesse (Autoantikörper, Alloantikörper) n Infektionskrankheiten n Ionisierende Strahlung n Hämatologische Erkrankungen (Leukämien u. ä. ) n Medikamente n Verbrauchskoagulopathie n Massivtransfusionen Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 5

Thrombozytäre Störungen n Thrombozytose n Essentielle Thrombozythämie (MPS) n Reaktiv bei chronischen Infekten n Reaktiv nach Blutverlust n Nach Milzentfernung Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 6

Koagulopathien n Plasmatisch bedingte Störungen der Hämostase. Aktivitätsminderung eines oder mehrerer Gerinnungsfaktoren n n Angeboren n Hämophilie A und B n Von Willebrand-Jürgens-Syndrom n Angeborener Faktorenmangel Erworben n Verminderung von Gerinnungsfaktoren durch Vitamin. K-Mangel oder Leberfunktionsstörungen n Erworbene Inhibitoren n DIC (Verbrauchskoagulopathie) n Hyperfibrinolyse Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 7

Hämophilie n Hämophilie A: Faktor-VIII-Mangel n Hämophilie B: Faktor-IX-Mangel Beide Formen werden x-chromosomal rezessiv vererbt und daher erkranken fast ausschließlich männliche Patienten. Frauen können Merkmalsträger (Konduktorinnen) sein und zeigen selten eine Blutungsneigung. Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 8

Hämophilie – klinisches Bild n Schwere Hämophilie < 1% Restaktivität Ausgedehnte Haut- und Gelenkblutungen bereits im Säuglingsalter, z. T. ohne erkennbaren Auslöser. Abnorme Blutungen, Hämatome „Hämophile Arthropathie“ = Schwellung der Gelenkinnenhaut mit verstärkter Durchblutung => Blutungsrisiko erhöht. Zerstörung von Knochen- und Knorpelgewebe => Gelenk-, Muskel- und Nervenschädigungen. n Mittelschwere Hämophilie 1 – 5% Restaktivität Geringeres Blutungsrisiko, seltener Gelenkblutungen, meist nach Trauma n Milde Hämophilie 5 - < 40% Restaktivität verstärkte Nachblutung nach Verletzung und intraoperative verstärkte Blutung, keine Gelenkblutungen Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 9
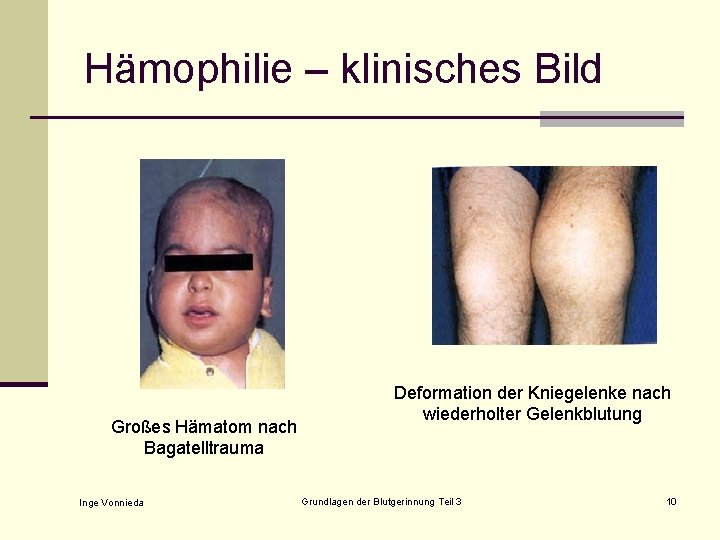
Hämophilie – klinisches Bild Großes Hämatom nach Bagatelltrauma Inge Vonnieda Deformation der Kniegelenke nach wiederholter Gelenkblutung Grundlagen der Blutgerinnung Teil 3 10

Hämophilie - Diagnostik n Leitbefund: verlängerte a. PTT, normaler Quick n Heparin? n Faktor VIII-Mangel bekannt => Einzelfaktorbestimmung Faktor VIII (Aktivität und chromogen) n Keine bekannte Ursache => Einzelfaktorbestimmung der endogenen Faktoren (VIII, IX, XII) n Faktor VIII vermindert § Faktor VIII chromogen § von Willebrand-Faktor (Aktivität und Antigen) § Hemmkörper gegen Faktor VIII (Antikörper) Plasmatauschversuch: Patientenplasma + Normalplasma (1+1): Verlängerung der a. PTT um > 5 s => V. a. Hemmkörper Vorsicht: Phospholipidreagenz erfasst u. U. Antiphospholipid-Antikörper! Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 11

Hämophilie - Therapie n Substitution des Faktor VIII durch Faktorenkonzentrate (symptomatisch und prophylaktisch) n Aus menschlichem Plasma n n n Hoch gereinigt: enthält fast ausschließlich Faktor VIII Intermediär gereinigt: enthält neben Faktor VIII auch noch v. WF und andere Proteine (z. B. Haemate HS, Immunate) Rekombinant n Aus Hamsternierenzellen oder Hamsterovarzellen (Kogenate, Helixate, Recombinate (Vollständiger Faktor VIII), Re Facto (nur die A- und C-Domäne des Faktor VIII) n DDAVP (Vasopressinanalogon) (Minirin®) n Aktivierung der körpereigenen Reserven durch Freisetzung aus dem Gewebe (in Verbindung mit v. WF) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 12

Von Willebrand-Syndrom n Häufigstes angeborenes Blutungsleiden n Autosomal dominant oder rezessiv vererbt => Männer und Frauen sind betroffen n Symptome n n n Schleimhautblutungen (Nase, Mund, Magen, Darm, Harnwege) Menorrhagien Nachblutungen bei Zahnextraktion, Tonsillektomie u. ä. Selten Gelenkblutungen Hämophilie ähnliche Symptome bei gleichzeitigem Faktor VIII-Mangel Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 13
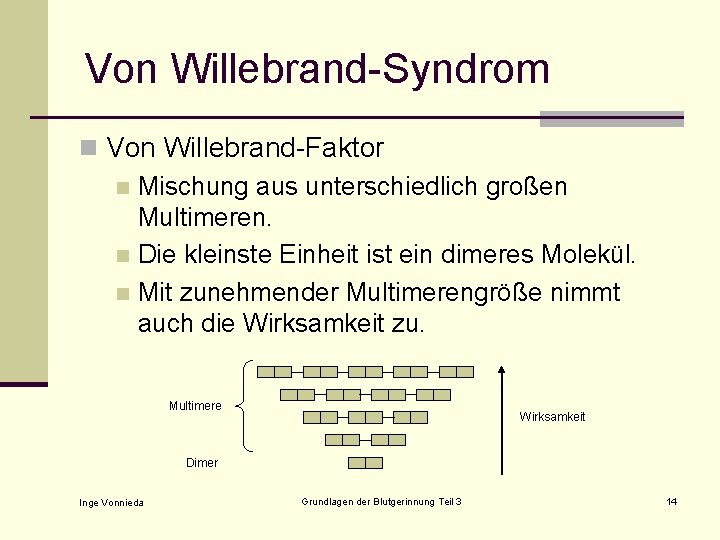
Von Willebrand-Syndrom n Von Willebrand-Faktor n Mischung aus unterschiedlich großen Multimeren. n Die kleinste Einheit ist ein dimeres Molekül. n Mit zunehmender Multimerengröße nimmt auch die Wirksamkeit zu. Multimere Wirksamkeit Dimer Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 14

Von Willebrand-Syndrom n Funktion des v. WF n Bindung an Subendothel (Kollagenbindung) n Großmolekulare Multimere binden an GP Ib-Rezeptor auf der Thrombozytenoberfläche => Verbindung der Thrombozyten mit dem Subendothel n Bindung an den GP IIb/IIIa-Rezeptor der Thrombozyten => Verbindung der Thrombozyten untereinander n Schutz des Faktor VIII vorzeitiger Proteolyse durch Protein C (nichtkovalenter Komplex) (Thrombin spaltet den Faktor VIII vom v. WF ab und aktiviert ihn) (Faktor VIII-assoziiertes Antigen) n In vitro: Bindung an den GP Ib-Rezeptor in Gegenwart von Ristocetin (Ristocetin-Kofaktor) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 15

Von Willebrand-Syndrom n Klassifikation n Typ 1: leichte quantitative Defekte n Typ 2: Qualitative Defekte n n Typ 2 A: große und/oder mittelgroße Multimere fehlen Typ 2 B: großmolekulare Multimere fehlen, Ristocetininduzierte Aggregation gesteigert, Bindung an Thrombozyten gesteigert => Thrombozytopenie Typ 2 N: Funktionsdefekt (Faktor VIII-Bindung) Typ 3: schwere quantitative Defekte Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 16

Von Willebrand-Syndrom Diagnostik n Leitbefund: klin. Verdacht, a. PTT verlängert (+/-), Quick normal n n Heparin? Endogener Faktorenmangel? (Einzelfaktoren VIII, IX, XII) n n Eventuell Faktor VIII vermindert Blutungszeit: verlängert PFA-100: pathologisch VIII: RCof (Ristocetin-Kofaktor-Aktivitätstest) In Gegenwart von Ristocetin kommt es zur Aggregation von Spenderthrombozyten. Angabe in % der Norm Eingeschränkte oder fehlende Aggregation bei qualitativen und quantitativen Defekten des v. WF n n Multimeranalyse mittels Gelelektrophorese Gentypisierung Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 17

Von Willebrand-Syndrom Diagnostik n Normbereich (RCof): 60 – 150 % n Vermindert: von Willebrand-Syndrom n Erhöht: Passager in vielen klinischen Situationen (Akutphaseprotein) n Postoperativ n Schwangerschaft n Koronare Herzkrankheit n Venöse Verschlusskrankheit n Diabetes n Tumoren Träger der Blutgruppe O haben niedrigere Werte (VIII: C, VIII: RCof, v. WF: Ag) als Träger der anderen Blutgruppen. Bei Blutgruppe A sind die Werte am höchsten. n Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 18

Von Willebrand-Syndrom Therapie n DDAVP: Aktivierung der körpereigenen Reserven aus dem Endothel Meist ausreichend bei Typ 1 n Kontraindiziert bei Typ 2 N n n Substitution von Faktor-VIII-Konzentrat mit Anteil an v. WF (Haemate HS, Immunate) n Immer bei Typ 3 und Typ 2 N Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 19

Angeborener Faktorenmangel n Fibrinogen n Afibrinogenämie: schweres Blutungsleiden n Hypofibrinogenämie: mildes Blutungsleiden n Dysfibrinogenämie: meist mildes Blutungsleiden, manchmal Thrombosebereitschaft n Faktor II-Mangel n Blutungsneigung abhängig vom Schweregrad Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 20

Angeborener Faktorenmangel n Mangel an Faktor V, VII, X, XIII n Relativ mildes Blutungsleiden, abhängig vom Schweregrad n Mangel an Faktor XII n Keine Blutungsneigung, eher Thromboseneigung n Mangel an Präkallikrein oder HMWK n Keine Blutungsneigung Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 21

Erworbene Koagulopathien n Wesentlich häufiger als angeborene Koagulopathien n Meist Mangel mehrerer Faktoren n Ursachen n Vitamin-K-Mangel n Lebererkrankungen n Massivtransfusionen n Septikämie n DIC (Verbrauchskoagulopathie) n Erworbene Hemmkörper Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 22

Vitamin-K-Mangel – Ursachen n Verminderung des Prothrombinkomplex (PPSB) n Vitamin-K-freie Ernährung (parenteral, kein grünes Gemüse) n Vitamin-K-Resorptionsstörungen (Sprue, Mukoviszidose, Dünndarmresektion) n Leberfunktionsstörungen n Bei Neugeborenen in den ersten Lebenstagen n Therapie mit Cumarinen n Therapie mit bestimmten Antibiotika Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 23

Vitamin-K-Mangel – Diagnostik n Leitbefund: Quick pathologisch, PTT u. U. verlängert, Thrombinzeit normal Cumarintherapie? n Bestimmung der exogenen Faktoren (II, V, VII, X) n n n Faktor V normal, alle anderen vermindert Bestimmung des Faktor IX (im Prothrombinkomplex enthalten) und der Inhibitoren Protein C und S Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 24

Vitamin-K-Mangel – Therapie n 1 -malige orale Gabe von Vitamin K n Bei Resorptionsstörungen ist eine parenterale Gabe von Vitamin K erforderlich n Bei Cumarinüberdosierung u. U. höherdosierte und mehrmalige orale Gabe von Vitamin K n Bei drohenden und gefährlichen Blutungen oder OP ist die Gabe von PPSB i. v. notwendig n 1 -malige Gabe von Vitamin K bei Neugeborenen (Prophylaxe) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 25

DIC n Disseminierte intravasale Gerinnung (DIC) n Verbrauchskoagulopathie n Defibrinierungssyndrom bezeichnen Phasen dieses komplexen Syndroms, das durch verschiedene Erkrankungen verursacht wird. Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 26

DIC - Ursachen n n Entzündliche Prozesse, Sepsis, Virusinfektionen Tumoren, Leukämien Operation (Prostata, Uterus, Pankreas, Thoraxorgane) Polytrauma Vermehrter Anfall von Zytokinen Endothelveränderungen (z. B. HELLP-Syndrom) Schock Transfusion von inkompatiblem Blut Verbrennungen Schlangengift ……. . Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 27

DIC- Auslöser n Freisetzung von Gewebethromboplastin aus zerstörten Gewebs- oder Endothelzellen n Aktivierung von Faktor VII – Bildung von Thrombin – Bildung von Fibringerinnseln in der Mikrozirkulation n Gerinnungsaktivierung durch Endotoxin (Membranbestandteile aus Bakterien) n Zytokine, besonders IL-6 und TNF-α, die Gerinnung aktivieren n Schlangengift (thrombinähnliche Enzyme) n Immunkomplexe (aktivieren Monozyten, die Gewebethromboplastin freisetzen) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 28

DIC - Verlauf n 1. Phase: intravasale Gerinnung n 2. Phase: Verbrauch von Gerinnungsfaktoren und – inhibitoren n 3. Phase: gesteigerte Fibrinolyse mit Defibrinierungssyndrom n 4. Phase: Erholung des Hämostasepotentials nach erfolgreicher Therapie Der Verlauf kann akut innerhalb von Stunden oder chronisch bzw. latent innerhalb von Tagen oder Wochen sein. Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 29

DIC – 1. Phase n Intravasale Gerinnung n Generalisierte Gerinnungsaktivierung durch freigesetztes Gewebethromboplastin n Diffuse Fibrinbildung n Mikrogerinnsel verlegen kleine Gefäße und Kapillaren n Inge Vonnieda Aktivierung der Fibrinolyse Grundlagen der Blutgerinnung Teil 3 30

DIC – 1. Phase n Typische Befunde n Thrombozytenabfall n Häufig erhöhte Fibrinogenwerte (Akutphaseprotein, viele Fibrinmonomere) n Erhöhte Aktivität von Faktor VIII und V (Aktivierung durch Thrombin) n Beginnender AT III-Abfall (auch Protein C) n Verkürzte a. PTT und Thrombinzeit (gegenüber Vorwert!) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 31

DIC – 2. Phase n Verbrauch aller Gerinnungsfaktoren und Inhibitoren Zunehmende Blutungsneigung n Petechiale Hautblutungen n Evtl. Schleimhautblutungen n n Zunehmende Fibrinolyse Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 32

DIC – 2. Phase n Typische Befunde n Thrombozytopenie n Zunehmende Verlängerung der Gerinnungszeiten bei Quick und a. PTT n Leichte Verlängerung der Thrombinzeit möglich n Einzelfaktoren vermindert (außer X, II) n Fibrinogen normal bis vermindert n AT III zunehmend vermindert n Anstieg der D-Dimere Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 33

DIC – 3. Phase n Vollbild der DIC – Defibrinierungssyndrom n n Schwere, generalisierte Blutungsneigung Spontanblutungen n n Irreversible Gefäßverschlüsse kleiner Gefäße und Kapillaren n n Haut, Akren – Nekrosen Organversagen n n Zuerst petechiale, später flächige Hautblutungen Blutungen im Gastrointestinal- und Urogenitaltrakt Blutungen aus Wunden und Einstichkanälen Niere – Oligurie, Anurie Lunge – Zyanose Leber – Synthesestörung Tod Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 34

DIC – 3. Phase n Typische Befunde n Schwere Thrombozytopenie n Globaltests stark verlängert bis ungerinnbar n Thrombinzeit verlängert n Fibrinogen stark vermindert bis nicht messbar n Einzelfaktoren stark vermindert, aber Prothrombin oft noch relativ hoch n AT III stark vermindert n D-Dimere stark erhöht n Fibrinogenspaltprodukte stark erhöht n Fragmentozyten im Blutausstrich (bei latenter DIC) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 35

DIC – 4. Phase n Nach erfolgreicher Therapie n Fibrinogen steigt wieder an (Akutphaseprotein) n Absinken der D-Dimere n Anstieg des AT III n Normalisierung der Thrombinzeit n Normalisierung der Globaltests n Langsamer Anstieg der Thrombozyten Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 36
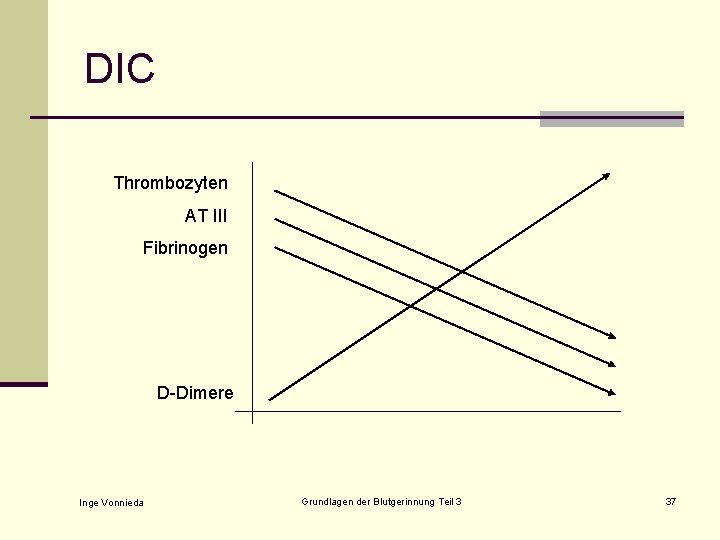
DIC Thrombozyten AT III Fibrinogen D-Dimere Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 37

DIC - Therapie n Behandlung der Grunderkrankung n Hemmung der Gerinnungsaktivierung durch Heparin (niedrig dosiert) und gleichzeitige Gabe von AT III n Gabe von aktiviertem Protein C n Erhöhte Blutungsneigung! n Ersatz der verbrauchten Faktoren und Inhibitoren (Frischplasma!) n Hemmung der Hyperfibrinolyse Die Therapie muss immer individuell angepasst sein! Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 38

Thrombophilie n Angeboren n Erworben n AT III-Mangel n Protein C-Mangel n Protein S-Mangel n Faktor V Leiden n Resistenz gegen aktiviertes Protein C n Faktor II Leiden n Faktor XII-Mangel n Hyperhomocysteinämie Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 39

AT III-Mangel n Heterozygot: 0, 02 % der Bevölkerung n AT III-Konzentration ca. 50 % n Derzeit höchstes bekanntes genetisches Risiko für Thromboembolien bereits in jugendlichem Alter n Erhöhtes Risiko während der Schwangerschaft n Pille kontraindiziert! n Homozygot: nicht mit dem Leben vereinbar Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 40

Protein C-Mangel n Heterozygot: 0, 2 – 0, 4 % der Bevölkerung n 6 -10 fach erhöhtes Thromboserisiko n Protein C-Konzentration ca. 50% n Klinisch ähnlich wie AT III-Mangel n Bei Einleitung der Cumarintherapie können Cumarinnekrosen auftreten n Homozygot: n Bereits bei Neugeborenen schwerste Thromboembolien. Die Kinder können nur durch intensivmedizinische Maßnahmen am Leben erhalten werden. Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 41

Faktor V Leiden n 1993 erstmals beschrieben n Häufigster genetischer Defekt (autosomal dominant) mit Thromboembolierisiko: 4 – 7 % der Bevölkerung n n 7 – 1000 faches Thromboembolierisiko (heterozygot/homozygot) Risiko vor allem in Verbindung mit anderen Risikofaktoren weiter erhöht (Pille, Schwangerschaft, Langstreckenflüge, …) n Synonym: APC-Resistenz = Resistenz gegen aktiviertes Protein C Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 42

Faktor V Leiden n Punktmutation des Faktor V-Gens n Austausch von Arginin in Position 506 durch Glutamin (A 506 G) n Aktiviertes Protein C erkennt die Spaltungsstelle von F Va nicht mehr n Faktor Va wird nicht inaktiviert, Thrombin kann vermehrt gebildet werden n Bestimmungsmethoden: n n Molekularbiologisch (PCR) Funktionstest (APC-Resistenz) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 43

APC-Resistenz-Bestimmung n 2 fache a. PTT-Bestimmung ohne und mit Zusatz von aktiviertem Protein C a. PC inaktiviert die Kofaktoren V und VIII und verlängert daher die a. PTT um das 2 - 3 fache des Ausgangswertes n Durch Zusatz von Faktor V-Mangelplasma wird ein Faktorenmangel ausgeschlossen. n n Bestimmung der Ratio: a. PTTa. PC / a. PTT Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 44

APC-Resistenz-Bestimmung n APC-Resistenz-Ratio > 2: n Faktor-V-Leiden-Mutation praktisch ausgeschlossen n APC-Resistenz-Ratio < 2 und > 1, 5: n V. a. heterozygoten Faktor V Leiden n APC-Resistenz-Ratio 1, 0 – 1, 3: n V. a. homozygoten Faktor V Leiden Abklärung aller Verdachtsfälle mittels PCR ! Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 45

Therapie der Hyperkoagulabilität n Dauertherapie: Cumarintherapie n Prophylaxe: Heparintherapie n Akut: Fibrinolysetherapie oder Operation Bei jeder dieser Therapien besteht u. U. die Gefahr der Rethrombosierung ! Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 46

Cumarintherapie Wirkungsoptimum nach einigen Tagen Engmaschige Kontrollen des Quickwertes Blutungsrisiko Evtl. Nahrungsumstellung Genaues Einhalten der Dosierung Nicht anwendbar in Schwangerschaft und Stillzeit (Ausweichen auf Cumarinderivat möglich) n Gefahr von Cumarinnekrosen in der Initialphase der Therapie n n n n Schneller Abfall von Protein C (HWZ 6 – 7 Std. ) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 47

Heparintherapie n Sofort wirksam n Eliminierung über die Nieren (Vorsicht bei niereninsuffizienten n n Patienten) oder Bindung an Endothel Verschiedene Heparine n Unfraktionierte Heparin (UFH) (Liquemin) n Fraktioniertes Heparin (LMWH) (Fragmin, Clexane) n Danaparoid-Natrium (Orgaran) n Synthetisches Pentasaccharid UFH hat Anti-Thrombin- und Anti-Xa-Aktivität, alle anderen fast nur Anti-Xa-Aktivität Bindung an Plättchenfaktor 4 (v. a. UFH, weniger LMWH und Orgaran) => unterschiedliche Bioverfügbarkeit Plättchenaggregation möglich (UFH) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 48

Heparintherapie n Komplikationen n UFH kann zu Thrombozytenaggregation führen n n Thrombozytenabfall mit Beginn der Therapie => Blutbildkontrolle HIT = Heparin induzierte Thrombozytopenie - Ig. GAntikörperbildung gegen Heparin-Plättchenfaktor-4 Komplexe möglich (vor allem bei UFH und in geringerem Maß bei LMWH) n n n Inge Vonnieda Bindung der AK-Heparin-PL 4 -Komplexe an Thrombozyten oder Endothel (an Rezeptoren für Ig. G) Plättchenaktivierung, Freisetzung von PL 4, Thrombozytenabfall (< 50% des Ausgangswertes), Thrombinbildung, venöse und arterielle thromboembolische Komplikationen (Amputation, Tod) Sofortiges Absetzen des Heparins (UFH und LMWH) und Wechsel zu Orgaran oder Hirudin Grundlagen der Blutgerinnung Teil 3 49

Fibrinolysetherapie n Indikation n Lungenembolie n Herzinfarkt n Tiefe Beinvenenthrombose (kaum noch) n Mögliche Fibrinolytika n Streptokinase n Urokinase n rt-PA (rekombinant) Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 50

Fibrinolysetherapie n Streptokinase n Aus Streptokokken gewonnenes Protein n Streptokinase bildet mit Plasminogen einen Komplex, der als Plasminogenaktivator wirkt – systemische Lyse n Klassische Therapie: hohe lytische Aktivität (12 – 20 h) n Ultrahohe Therapie: hohe Streptokinasedosierung – viele Komplexe – weniger Plasmin – kürzere Lyse (6 h) n Verlauf der Therapie n 1. Phase: Plasminämie, TZ - , Fibrinogen - , DDimere n 2. Phase: Ausklingen der Plasminämie, TZ , Fibrinogen ansteigend n 3. Phase: keine Plasminämie, TZ normal, Aktivierung des fibringebundenen Plasminogens möglich – endogene Lyse Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 51

Fibrinolysetherapie n Urokinase n Körpereigener Plasminogenaktivator n Mäßige Plasminämie n Langsamer Anstieg der fibrinolytischen Aktivität n Über Tage anhaltend n Geringe Änderungen der Gerinnungsparameter n rt-PA n Bindet an Fibrin und entfaltet erst dann seine Wirkung n Relativ hohe Blutungsgefährdung n Keine allergischen Reaktionen n Einsatz v. a. bei Herzinfarkt Inge Vonnieda Grundlagen der Blutgerinnung Teil 3 52
- Slides: 52