Grundlagen der Blutgerinnung Teil 2 Gerinnungstests in der

Grundlagen der Blutgerinnung Teil 2 Gerinnungstests in der Routine Inge Vonnieda Grundlagen der Blutgerinnung Teil 2

Hämostaseuntersuchungen n Primäre Hämostase n Blutungszeit n Thrombozytenaggregationstest n Thrombozytenfunktion n Sekundäre Hämostase n Bestimmung von Gerinnungs- und Fibrinolysefaktoren und –inhibitoren n n Inge Vonnieda Globaltests: Quick, a. PTT, Thrombinzeit Bestimmung von Einzelfaktoren und Inhibitoren Grundlagen der Blutgerinnung Teil 2 2

Blutentnahme n Kurze Stauung n weitlumige Kanüle (0, 6 – 1 mm) n Erste Entnahme nicht für Gerinnung n Zügige Entnahme ohne Hämolyse n Geeignetes Antikoagulanz (meist Citrat 1: 10) n Sofort mischen (ohne Schaumbildung) n Proben bei RT lagern, bald ins Labor bringen Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 3

Probenvorbereitung n Innerhalb von 2 Stunden nach Entnahme zentrifugieren (bei Routineuntersuchungen) Thrombozytenarmes Plasma: 10 min. , 1500 – 2000 g = ca. 3000 U/min n Thrombozytenfreies Plasma: 20 min. , mind. 2500 g = 4000 U/min n Thrombozytenreiches Plasma 5 min. , 100 g = 800 U/min n Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 4

Probenvorbereitung n Aufbewahrung bei RT bis zur Untersuchung (max. 4 Stunden für Globaltests) n n Höhere Temperaturen, auch Sonneneinstrahlung führen zu Aktivitätsabfall Lagerung im Kühlschrank führt zu Kälteaktivierung der Faktoren VII, XI und XII n Probe für spätere Untersuchungen schnellstens einfrieren n n Einfrieren bei -70°C oder schockgefrieren (-196°C) Kurzfristige Lagerung bei -20°C (2 Wochen) Längerfristige Lagerung bei -70°C (1 Jahr) Praktisch unbegrenzte Haltbarkeit bei -196°C Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 5

Messprinzipien n Koagulometrische Messverfahren Messung der Gerinnungszeit bis zur Umwandlung von Fibrinogen in Fibrin n n Mechanisches Prinzip mit Hilfe von Kugeln Optisches Prinzip durch Messung der Zunahme an Trübung oder Lichtstreuung n Chromogene Messverfahren n Messung der (Enzym-)Aktivität von Faktoren oder Inhibitoren mit Hilfe chromogener Substrate n Immunologische Messverfahren n Bestimmung der Konzentration mit Hilfe von spezifischen Antikörpern (Enzymimmunoassays) Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 6

Primäre Hämostase Blutungszeit Thrombozytenaggregationstest Thrombozytenfunktion Inge Vonnieda Grundlagen der Blutgerinnung Teil 2

Blutungszeit n Einziger in-vivo-Test zur Erfassung der n n Thrombozytenfunktion Nur bedingt standardisiert Erhebliche Fehlerquellen Zeit- und personalaufwändig Geeignet in definierten klinischen Situationen n n Bekannte Thrombopathie (z. B. Morbus Glanzmann) Bei Einnahme von ASS u. ä. Medikamenten Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 8

Blutungszeit n Methode nach Duke n Stichverletzung am Ohrläppchen, abtupfen des austretenden Blutes, messen der Zeit bis zum Blutungsstillstand. n Methode nach Ivy n Nach Anlegen einer Stauung von 40 mm. Hg am Oberarm wird mit einem speziellen Einmalgerät ein Schnitt am Unterarm gesetzt. Das austretende Blut wird abgetupft und die Zeit bis zum Blutungsstillstand gemessen. Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 9

Thrombozytenaggregationstest n Zugabe von aggregationsinduzierenden Substanzen zu plättchenreichem Plasma n n Kollagen Adrenalin ADP Ristocetin n Erhöhung der Lichtdurchlässigkeit bei Aggregatbildung (Messung in speziellem Photometer, Aggregometer) n Aufzeichnen der Lichtdurchlässigkeit (Aggregation) als Kurve Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 10
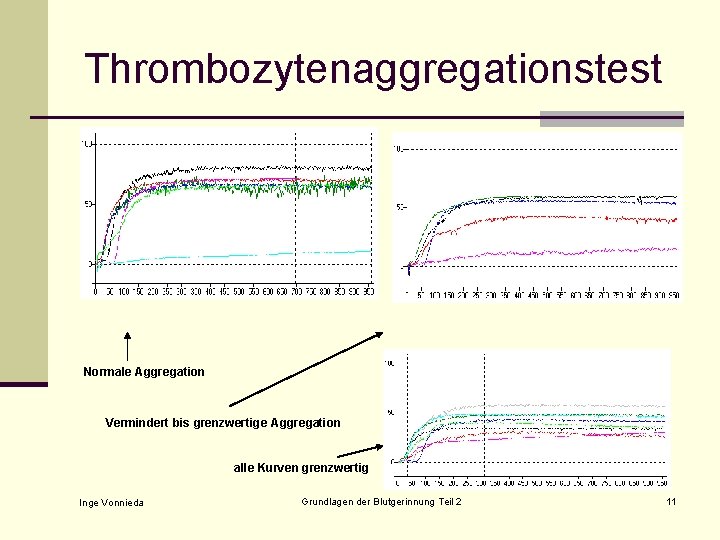
Thrombozytenaggregationstest Normale Aggregation Vermindert bis grenzwertige Aggregation alle Kurven grenzwertig Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 11
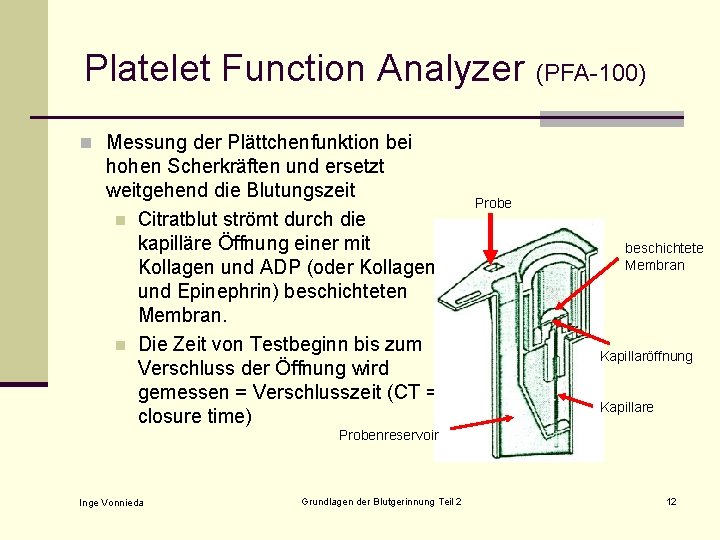
Platelet Function Analyzer (PFA-100) n Messung der Plättchenfunktion bei hohen Scherkräften und ersetzt weitgehend die Blutungszeit n Citratblut strömt durch die kapilläre Öffnung einer mit Kollagen und ADP (oder Kollagen und Epinephrin) beschichteten Membran. n Die Zeit von Testbeginn bis zum Verschluss der Öffnung wird gemessen = Verschlusszeit (CT = closure time) Probe beschichtete Membran Kapillaröffnung Kapillare Probenreservoir Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 12

Platelet Function Analyzer (PFA 100) n Einflussgrößen n Thrombozytenzahl n Thrombozytenfunktion n Blockierung von GP Ib und GP IIb/IIIa § Angeborene Defekte § Medikamentöse Blockierung der Rezeptoren n n Von-Willebrand-Faktor Medikamente n hemmend: ASS, Rheopro u. ä. n fördernd: DDAVP, Substitution des von-Willebrand. Faktors Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 13

Sekundäre Hämostase Quick PTT Thrombinzeit Fibrinogen Einzelfaktoren Antithrombin III D-Dimere Inge Vonnieda Grundlagen der Blutgerinnung Teil 2
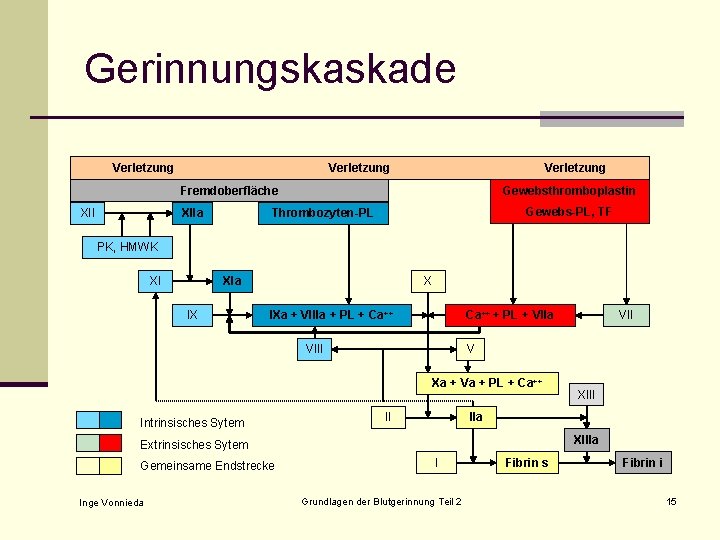
Gerinnungskaskade Verletzung Fremdoberfläche XIIa Gewebsthromboplastin Gewebs-PL, TF Thrombozyten-PL PK, HMWK XI XIa IX X IXa + VIIIa + PL + Ca++ + PL + VIIa VIII V Xa + Va + PL + Ca++ Intrinsisches Sytem II Inge Vonnieda XIII IIa XIIIa Extrinsisches Sytem Gemeinsame Endstrecke VII I Grundlagen der Blutgerinnung Teil 2 Fibrin s Fibrin i 15
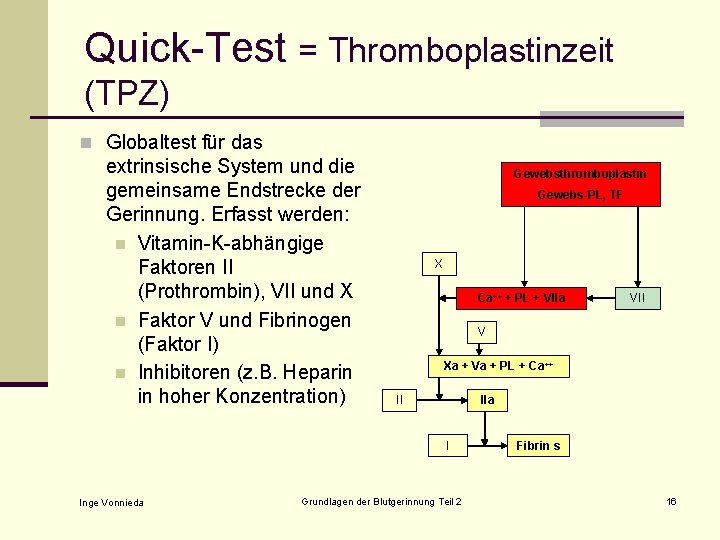
Quick-Test = Thromboplastinzeit (TPZ) n Globaltest für das extrinsische System und die gemeinsame Endstrecke der Gerinnung. Erfasst werden: n Vitamin-K-abhängige Faktoren II (Prothrombin), VII und X n Faktor V und Fibrinogen (Faktor I) n Inhibitoren (z. B. Heparin in hoher Konzentration) Gewebsthromboplastin Gewebs-PL, TF X Ca++ + PL + VIIa V Xa + Va + PL + Ca++ II IIa I Inge Vonnieda VII Grundlagen der Blutgerinnung Teil 2 Fibrin s 16

Quick-Test n Prinzip: Durch Zugabe von Gewebethromboplastin und Calcium wird die Gerinnung über das extrinsische System ausgelöst. Die Zeit von der Zugabe des Reagenzes bis zur Gerinnselbildung wird gemessen (TPZ). Mit Hilfe einer Bezugskurve werden die gemessenen Gerinnungszeiten in Prozent der Norm umgerechnet oder als Prothrombin Ratio oder als INR (International normalisierte Ratio) angegeben. Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 17

Quick-Test n Resultat in Sekunden =TPZ Abhängig von n Art des Thromboplastins (aus Hirn, Lunge, Plazenta, von Kaninchen, Rind, Mensch, rekombinant) n Methode (mechanisch, optisch) Þ Sehr unterschiedliche Messergebnisse mit verschiedenen Reagenzien Þ Normbereich nur reagenzienabhängig möglich, keine Vergleichbarkeit unterschiedlicher Thromboplastine Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 18

Quick-Test n Umrechnung in Prozent n Kalibrierung mit Normal- oder Kalibrierplasma n Umrechnung der Sekundenwerte anhand einer Bezugskurve Þ Bessere Vergleichbarkeit der Ergebnisse Þ Normbereich: 70 – 120 % (allgemein gültig) Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 19

Quick-Test n Prothrombin-Ratio (PR) und INR Thromboplastinzeit Probe PR = Thromboplastinzeit Normalplasma Um eine internationale Vergleichbarkeit der Werte in der stabilen Phase einer oralen Antikoagulatientherapie zu gewährleisten, wurde 1983 von der WHO die INR (international normalisierte Ratio) eingeführt. INR = PRISI = Internationaler Sensitivitätsindex = Steigung der PR gemessen am WHO-Standard (reagenzabhängig) Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 20

Quick-Test n Gründe für die Anwendung der INR n Standardisierung der Intensität der Antikoagulation für eine bestimmte Indikation unabhängig von Thromboplastin und Gerät (INR 2, 0 – 5, 0) n Bessere Vergleichbarkeit verschiedener Labors n Bessere Überwachung und Therapieführung des Patienten Die INR ist nur in der stabilen Phase der oralen Antikoagulation anwendbar! Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 21
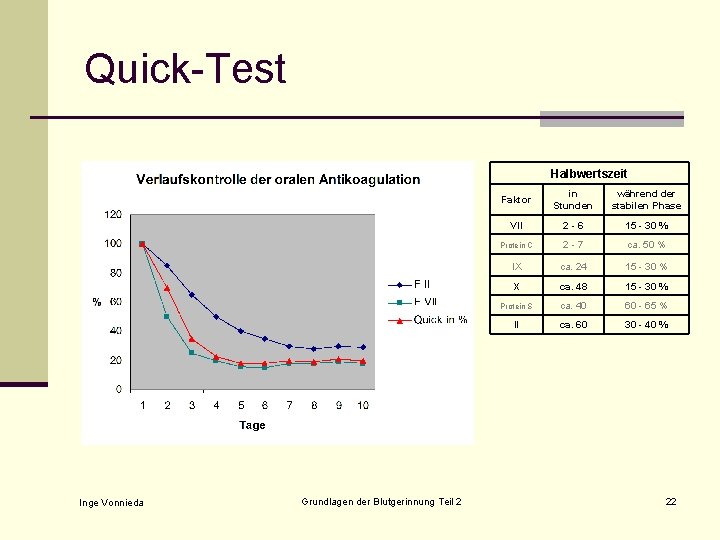
Quick-Test Halbwertszeit Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 Faktor in Stunden während der stabilen Phase VII 2 -6 15 - 30 % Protein C 2 -7 ca. 50 % IX ca. 24 15 - 30 % X ca. 48 15 - 30 % Protein S ca. 40 60 - 65 % II ca. 60 30 - 40 % 22

Quick-Test n Verminderung des Quick n Leberparenchymerkrankungen n Cumarintherapie, Vitamin-K-Mangel n Faktorenmangel der erfassten Faktoren n Hohe Heparindosierung n Bei Neugeborenen normal (bis 30 %) n Fibrinogenspaltprodukte n Inhibitoren gegen erfasste Faktoren Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 23

Quick-Test n Quick 50 – 70 % Weitgehend normale Gerinnung n Bei Lebererkrankungen Hinweis auf eingeschränkte Syntheseleistung n Quick 30 – 50 % n Hämorrhagische Diathese ohne Neigung zu Spontanblutungen n Kleine operative Eingriffe durchführbar n Quick 15 – 30 % n Therapeutischer Bereich bei oraler Antikoagulation n Quick unter 10 % n Ausgeprägte hämorrhagische Diathese mit Neigung zu Spontanblutung (unter 4 % lebensgefährlich) n Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 24
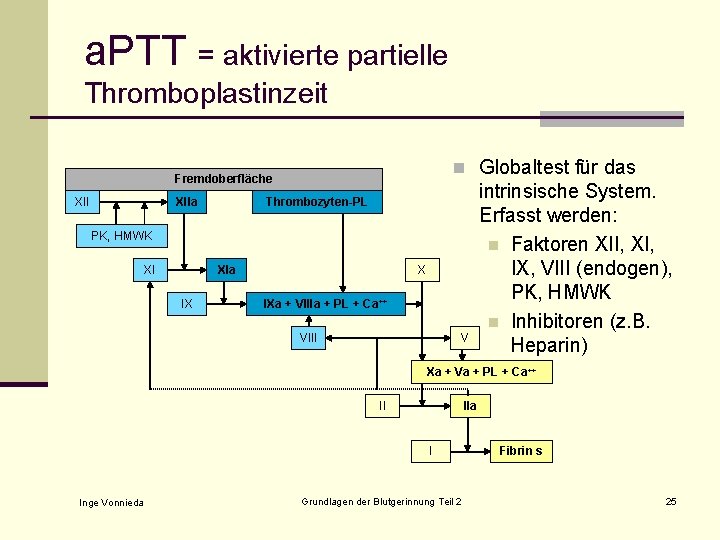
a. PTT = aktivierte partielle Thromboplastinzeit n Globaltest für das Fremdoberfläche XIIa Thrombozyten-PL PK, HMWK XI XIa IX X IXa + VIIIa + PL + Ca++ VIII V intrinsische System. Erfasst werden: n Faktoren XII, XI, IX, VIII (endogen), PK, HMWK n Inhibitoren (z. B. Heparin) Xa + Va + PL + Ca++ II IIa I Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 Fibrin s 25

a. PTT n Prinzip: Durch die Inkubation von Plasma mit Phospholipiden (partielle Thromboplastine = PF 3) und negativ geladenen Oberflächen (Aktivatoren) werden die Faktoren des intrinsischen Systems aktiviert. Durch Zugabe von Ca++ wird der Gerinnungsvorgang gestartet und die Zeit bis zur Gerinnselbildung gemessen. Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 26

a. PTT n Aktivatoren n Partikelförmige Aktivatoren: Kaolin, Celit, Silikate n Lösliche Aktivatoren: Ellagsäure Bei Vollautomaten zunehmend verwendet! Die Art des Aktivators beeinflusst die Sensitivität (Präkallikrein wird in Gegenwart von Kaolin besonders gut erfasst, aber kaum in Gegenwart von Ellagsäure) n Referenzbereich Mittlerer Bereich: 26 – 40 s (abhängig von Aktivator und Phospholipid) Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 27

a. PTT n Verlängerung der PTT n n n Mangel an Faktor VIII (Hämophilie A), Faktor IX (Hämophilie B), Faktor XI oder XII Von Willebrand-Faktor-Mangel (v. WF dient dem Faktor VIII als Schutzprotein vor Proteolyse) Lupusantikoagulans (= Antiphospholipid-Antikörper) Fibinogenspaltprodukte Heparin Faktor < 1 % a. PTT 1 a. PTT 2 a. PTT 3 VIII 79 106 119 IX 84 110 126 XI 99 118 126 XII 184 277 294 Faktor-XII-Mangel: ausgeprägte Verlängerung, aber keine Blutungsneigung! Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 28

a. PTT n Verkürzung der a. PTT n Manchmal bei akuten Thrombosen n Fehler bei der Blutentnahme n n n Inge Vonnieda Gerinnungsaktivierung durch zu langsame Entnahme Ungenügendes Mischen => Gerinnungsaktivierung und kleine Gerinnsel Deutliche Gerinnung durch sichtbare Gerinnsel Grundlagen der Blutgerinnung Teil 2 29
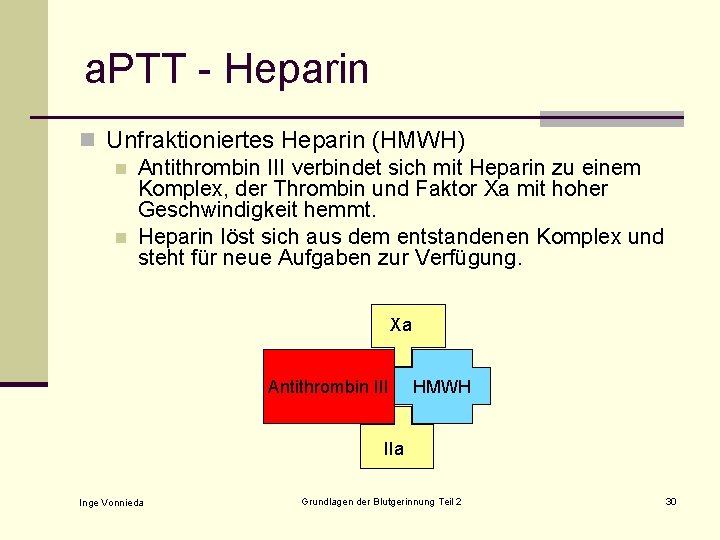
a. PTT - Heparin n Unfraktioniertes Heparin (HMWH) n Antithrombin III verbindet sich mit Heparin zu einem Komplex, der Thrombin und Faktor Xa mit hoher Geschwindigkeit hemmt. n Heparin löst sich aus dem entstandenen Komplex und steht für neue Aufgaben zur Verfügung. Xa Antithrombin III HMWH IIa Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 30
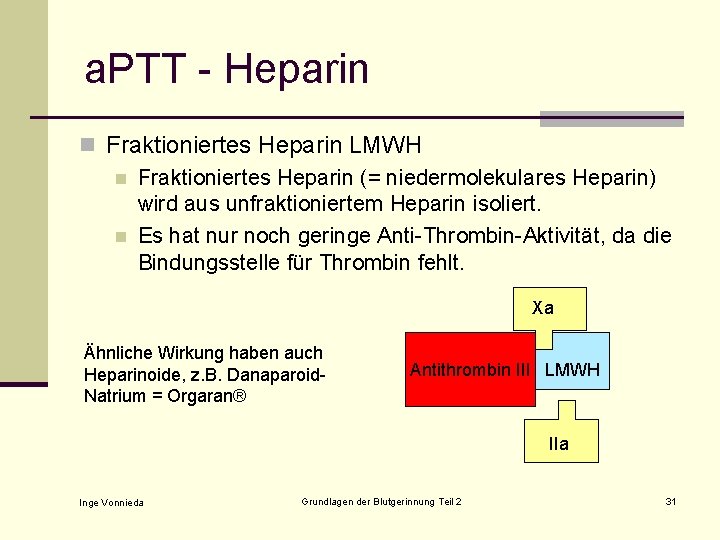
a. PTT - Heparin n Fraktioniertes Heparin LMWH n Fraktioniertes Heparin (= niedermolekulares Heparin) wird aus unfraktioniertem Heparin isoliert. n Es hat nur noch geringe Anti-Thrombin-Aktivität, da die Bindungsstelle für Thrombin fehlt. Xa Ähnliche Wirkung haben auch Heparinoide, z. B. Danaparoid. Natrium = Orgaran® Antithrombin III LMWH IIa Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 31

a. PTT - Heparin n Unfraktioniertes Heparin (Liquemin®) verlängert die a. PTT v. a. durch Hemmung von Thrombin (keine Feedback-Aktivierung von Faktor VIII) => a. PTT zur Kontrolle der Heparintherapie mit HMWH geeignet n Fraktioniertes Heparin (Fragmin®, Clexane®, Fraxiparin®) verlängert die a. PTT kaum, da nur minimale Hemmung von Thrombin stattfindet (Feedback-Aktivierung von Faktor VIII). => a. PTT zur Kontrolle der Heparintherapie mit LMWH nicht geeignet Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 32

a. PTT - Heparin n n Bei s. c. Heparingabe (HMWH) erreicht die a. PTT schnell den Höchstwert und fällt nach 1 Stunde langsam wieder ab (Halbwertszeit 60 min. ) LMWH hat eine längere Halbwertszeit (100 – 180 min. ), Orgaran® sogar 24 Stunden Plättchenfaktor 4 (aus zerfallenden Thrombozyten) und histidinreiches Glykoprotein binden an Heparin Die Heparinelimination erfolgt z. T. über die Niere und durch Bindung an Endothel => a. PTT ist abhängig vom Zeitpunkt der Heparingabe, der Blutentnahme, der Lagerung und dem Zustand des Patienten Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 33

Thrombinzeit n Standardtest für die Überwachung der Heparintherapie mit unfraktioniertem Heparin n n Höhere Sensitivität als a. PTT Geringere Präzision bei höheren Heparinkonzentrationen n Überwachung fibrinolytischer Therapien und Hyperfibrinolyse n Suchtest zur Erfassung von Fibrinbildungsstörungen (z. B. Dysfibrinogenämie) Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 34

Thrombinzeit n Prinzip: Durch Zugabe einer definierten Menge Thrombin bildet sich aus Fibrinogen Fibrin. Die Zeit bis zur Gerinnung wird gemessen. IIa I Inge Vonnieda Fibrin s Grundlagen der Blutgerinnung Teil 2 35

Thrombinzeit n Die Thrombinzeit ist abhängig von: n Hemmung des zugegebenen Thrombin durch Heparin (HMWH) n Hirudin u. ä. (direkte Thrombinhemmung) n Fibrinogenspaltprodukte (hemmen die Fibrinpolymerisation) n Fibrinogenkonzentration (erst bei sehr geringer Konzentration) n Dysfibrinogenämie Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 36

Thrombinzeit n Normalbereich: 16 – 20 s (bei Thrombinkonz. 1, 5 IE/ml) (9 - 13 s bei Thrombinkonz. von 3 IE/ml) n Verlängerung auf 24 – 30 s: n Ausreichende Hemmwirkung bei prophylaktischer Heparingabe n Schwere Gerinnungsstörung bei DIC oder Hyperfibrinolyse n Verlängerung auf 40 – 60 s: n Relativ sicherer Schutzbereich vor venösen Thromboembolien (Heparintherapie) n Bedrohliches Zeichen bei DIC oder Hyperfibrinolyse n Dysfibrinogenämie n Nicht mehr messbar: n Heparinkonzentration über 1 IE/ml n Extreme Hyperfibrinolyse Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 37

Fibrinogen n Bestimmung des gerinnbaren Fibrinogens nach Clauss n Prinzip: Durch Zugabe von Thrombin im Überschuss bildet sich aus Fibrinogen Fibrin. Die Zeit bis zur Gerinnung wird gemessen. n Derived Fibrinogen (abgeleitetes Fibrinogen) n Während einer optischen Quick-Bestimmung kann die Fibrinmenge anhand der Steigung der Extinktion bestimmt werden. n Immunologische Fibrinogenbestimmung n Konzentrationsbestimmung mit Hilfe von spezifischen Antikörpern Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 38

Fibrinogen n Normalbereich gerinnbares Fibrinogen: 1, 5 – 4, 0 g/l (150 – 400 mg/dl) n Fibrinogen > 4, 0 g/l (> 400 mg/dl): n Als Akutphaseprotein erhöht bei Entzündungen, postoperativ, u. ä. n Häufig im Alter (dauerhaft erhöhtes Fibrinogen gilt als Risikofaktor für koronare Herzkrankheiten) n bei Diabetes mellitus n bei Nikotinabusus Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 39

Fibrinogen n Fibrinogen < 1, 5 g/l (< 150 mg/dl): n Durch den Verbrauch von Gerinnungsfaktoren und Fibrinogen bei DIC n Die bei einer Fibrinolyse(therapie) entstehenden Fibrinogenspaltprodukte hemmen die Polymerisation => falsch niedrige Werte n Dysfibrinogenämie n Ausgeprägte Störung der Leberfunktion Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 40

Einzelfaktoren Wann ist die Bestimmung erforderlich? n Unerklärbare Verlängerungen der Gerinnungszeit im Globaltest n Verlaufskontrolle bei bekanntem Faktorenmangel n Abklärung einer Hyperkoagulabilität Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 41

Einzelfaktoren n Prinzip: Verdünntes Patientenplasma wird mit Mangelplasma im Überschuss versetzt. (Mangelplasma enthält alle Gerinnungsfaktoren außer dem Faktor, der bestimmt werden soll. ) Dadurch ist die Gerinnungszeit der Probe nur noch abhängig vom zu bestimmenden Faktor im Patientenplasma. (Der Faktor mit der geringsten Konzentration limitiert den Test!) Mit einem modifizierten Globaltest (Quick bei Faktor X, VII, V, II; a. PTT bei Faktor XII, XI, IX, VIII) wird die Gerinnungszeit bestimmt und anhand einer Bezugskurve in Prozent Gerinnungsaktivität umgerechnet. Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 42

Einzelfaktoren n Normalbereiche: n Faktor II 70 – 120 % n Faktor V 60 – 120 % n Faktor VII 70 – 120 % n Faktor X 60 – 120 % n Faktor VIII 50 – 150 % (Akutphaseprotein!) n Faktor IX 70 – 120 % n Faktor XII 70 – 120 % Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 43

Antithrombin III n Antithrombin ist der wichtigste Inhibitor, da es Thrombin, Faktor Xa und die meisten anderen Gerinnungsenzyme inaktiviert. n AT III ist ein langsamer Inhibitor, die Reaktionsgeschwindigkeit wird jedoch durch Heparin stark gesteigert. n Bei sehr geringen AT III-Konzentrationen (< 30 %) ist die Heparinwirkung eingeschränkt. n Bereits subnormale AT III-Konzentrationen begünstigen eine Thromboseneigung. Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 44
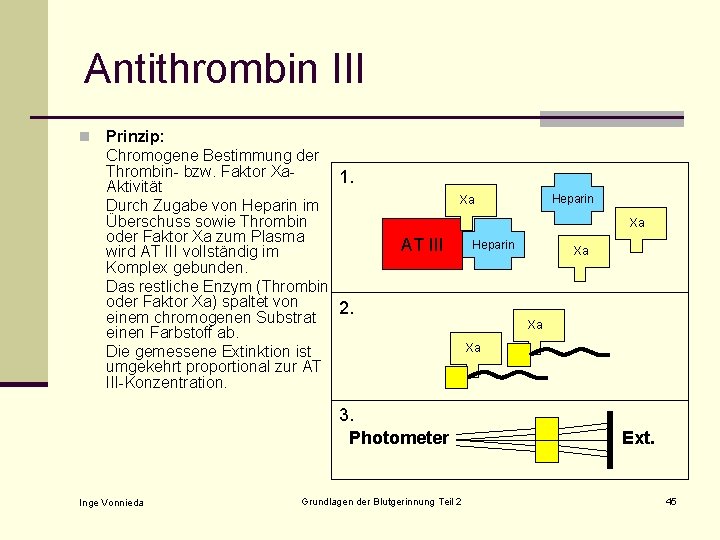
Antithrombin III n Prinzip: Chromogene Bestimmung der Thrombin- bzw. Faktor Xa 1. Aktivität Durch Zugabe von Heparin im Überschuss sowie Thrombin oder Faktor Xa zum Plasma wird AT III vollständig im Komplex gebunden. Das restliche Enzym (Thrombin oder Faktor Xa) spaltet von 2. einem chromogenen Substrat einen Farbstoff ab. Die gemessene Extinktion ist umgekehrt proportional zur AT III-Konzentration. Xa AT III 3. Photometer Inge Vonnieda Heparin Xa Grundlagen der Blutgerinnung Teil 2 Heparin Xa Xa Xa Ext. 45

Antithrombin III n Normalbereich: 80 – 120 % n AT III 40 – 70 % n Angeborener Mangel mit erhöhtem Risiko für venöse Thromboembolien n Eingeschränkte Leberfunktion n Verbrauch von Gerinnungsfaktoren und Inhibitoren bei DIC n AT III < 40 % n Fortgeschrittene Leberzirrhose n DIC Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 46
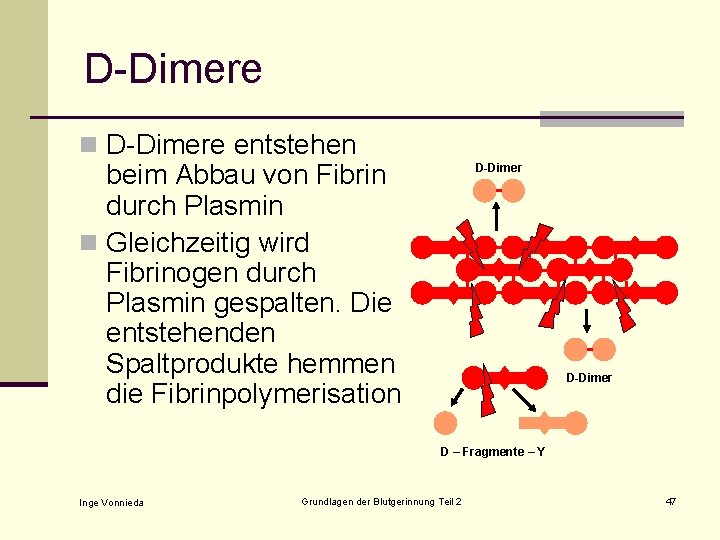
D-Dimere n D-Dimere entstehen beim Abbau von Fibrin durch Plasmin n Gleichzeitig wird Fibrinogen durch Plasmin gespalten. Die entstehenden Spaltprodukte hemmen die Fibrinpolymerisation D-Dimer D – Fragmente – Y Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 47

D-Dimere n Wann sollte eine D-Dimer-Bestimmung durchgeführt werden? n Verdacht auf tiefe venöse Thrombose n n D-Dimere im Normalbereich schließen mit 96 - 98 %iger Wahrscheinlichkeit einen Gefäßverschluss aus! Voraussetzung: normale fibrinolytische Aktivität! Krankheitsbilder mit gesteigerter Gerinnungsaktivität (DIC) n Krankheitsbilder mit gesteigerter Fibrinolyse n Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 48

D-Dimere n Prinzip: die D-Dimer-Bestimmung ist eine immunologische Bestimmung. Mit Hilfe monoklonaler Antikörper auf Latexpartikeln werden D-Dimere in einer Antigen-Antikörper-Reaktion gebunden. (Latexagglutination) Dadurch kommt es zu einer Änderung der Lichtdurchlässigkeit bzw. Lichtstreuung, die gemessen wird. Auch ELISA-Tests sind möglich, dabei kommt es zu einer Farbzunahme. Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 49

D-Dimere n Normalbereich: < 0, 5 µg/ml (500 µg/l) n Erhöhte Konzentration: n Thromboembolische Erkrankungen n Intra- und postoperativ n Hämolytisch-urämisches Syndrom n Sepsis n DIC (Verbrauchskoagulopathie) n Transplantatabstoßung n Tumoren, Leukämien n Stress (nur leichte Erhöhung) Inge Vonnieda Grundlagen der Blutgerinnung Teil 2 50

Grundlagen der Blutgerinnung Teil 3 Diagnostik und Therapie 21. Januar 2005 Inge Vonnieda Grundlagen der Blutgerinnung Teil 2
- Slides: 51