Grossesse extrautrine GEU DR Ziad S Abouzeid MBBch

Grossesse extra-utérine (GEU) DR. Ziad S. Abouzeid MBBch, MGO, MD Faculté de Médecine Université d’Alexandrie-Egypte

Généralités Définition: Implantation de l’oeuf fécondé en dehors de la cavité utérine. Épidémiologie: • Incidence actuelle: 1 -3 GEU pour 100 naissances. • Il semble que l’incidence augmente actuellement Conséquences: • Mortalité faible (1 décès/an en France) • Morbidité potentiellement importante Rupture tubaire Transfusion Transfert en réanimation Séquelles psychologiques

Physiopathologie � La fécondation se fait dans l’ampoule d’une des 2 trompes (tiers externe de la trompe). � L’œuf fécondé passe dans la lumière tubaire jusque dans la cavité utérine nidation. � Cette migration se fait grâce à la motilité tubaire. � La nidation se fait 7 jours après la fécondation grâce à la disparition de la zone pellucide quelque soit l’endroit ou se trouve l’œuf.

Physiopathologie Tous les facteurs perturbant la motilité tubaire empêchent la migration favorisent la GEU Traumatisme tubaire. Facteurs ralentissant la progression de l’œuf.

Facteurs de risque � Lésion tubaire: ATC salpingite ATC grossesse extrauterine ATC chirurgie tubaire (plastie tubaire) ATC chirurgie abdomino-pelvienne Endométriose tubaire Compression tubaire Anomalies tubaires congénitales � Tabagisme Rôle certain, avec relation dose-effet

Facteurs de risque � � � Contraception: • Le DIU (stérilet) n’est pas un facteur de risque (mais il prévient moins la GEU que la grossesse intrautérine) • Pilule microprogestative (ralentisse la motilité tubaire) • Ligature tubaire • Pilule du lendemain Fécondation in vitro (FIV) Passage rétrograde dans les trompes 4 -5% des grossesse par FIV Il faut penser dans ce contexte particulier grossesses hétérotopiques, c'est-a-dire a association GEU-GIU Uterus Distilbene. aux une
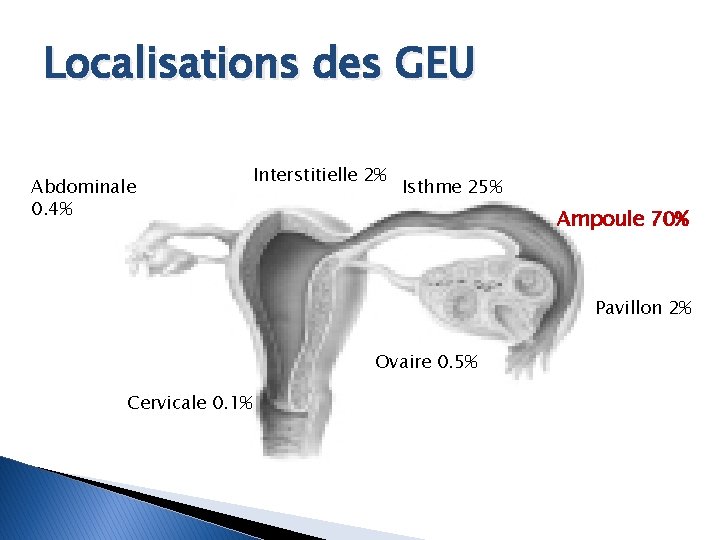
Localisations des GEU Abdominale 0. 4% Interstitielle 2% Isthme 25% Ampoule 70% Pavillon 2% Ovaire 0. 5% Cervicale 0. 1%
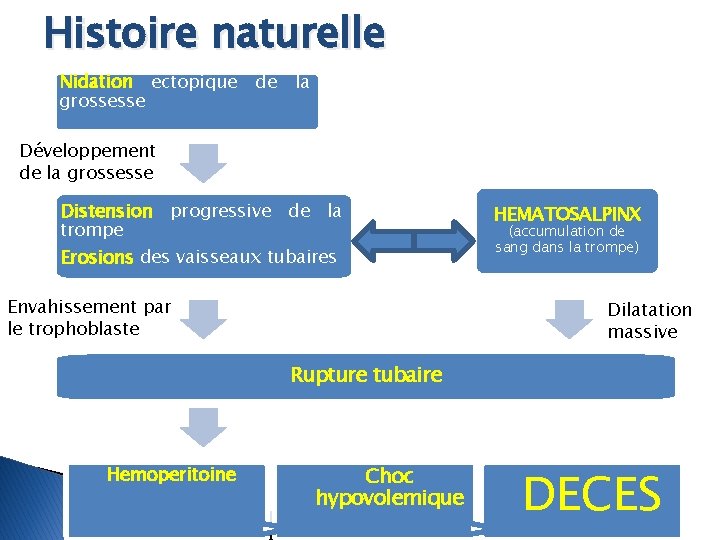
Histoire naturelle Nidation ectopique grossesse de la Développement de la grossesse Distension progressive de la trompe Erosions des vaisseaux tubaires Envahissement par le trophoblaste HEMATOSALPINX (accumulation de sang dans la trompe) Dilatation massive Rupture tubaire Hemoperitoine Choc hypovolemique DECES

Diagnostiques Trépied diagnostic Clinique β-h. CG Echographie

Clinique � Interrogatoire: Triade clinique: Retard de règles Métrorragies (peu abondantes, sépias) Douleurs pelviennes ou abdominales � Mesure des constantes: Tension artérielle Pouls Choc hypovolémique

Clinique � Palpation abdominale: Douleurs provoquées Défense Douleur a la décompression brutale � Speculum: Saignements d’origine endo-utérine � Toucher ◦ ◦ ◦ vaginal: Uterus plus petit que terme théorique Douleur latero-utérine Masse latéro-utérine douloureuse Douleur à la mobilisation utérine Empâtement du cul de sac

Formes cliniques �Forme o o o clinique typique: Symptômes: retard de règles, saignements de faible abondance, douleur abdominale unilatérale Abdomen sensible, sans défense TV douloureux voire une masse latéro-utérine douloureuse �Hématosalpinx: o Plus fréquemment rencontré o Métrorragies récidivantes, douleurs localisées o Masse latéro-utérine douloureuse o Signes d’irritation péritonéale o Général: défense, ballonnement, scapulalgies, douleurs sous costales.

�Hémopéritoine o o o aigue: (GEU rompue) Urgence chirurgicale Tableau d’irritation péritonéale diffusant a tout l’abdomen (Défense, Douleur a la décompression, Douleur à la mobilisation utérine « cri du Douglas » ) Tableau d’hémorragie interne: Abdomen ballonnée Tendance syncopale Pâleur intense Décoloration des muqueuses TA basse et pincé Pouls filant � Forme pseudo-abortive Dominée par les saignements et les douleurs Elle peut simuler un avortement spontané

� Hématocele: o o o (rare) Caillot organisé le plus souvent dans le Douglas Caillot peut s’infecter et fistuler dans les organes voisins Manifestations de compression: Pesanteur pelvienne Ténesme rectale Dysurie Résorption sanguine (fébricule et subictère) Masse par TV et TR

Examens complémentaires � Dosage o o o plasmatique quantitatif de β-h. CG: Si ( –f ) donc GEU. éliminer le diagnostic de grossesse et Le seuil de discrimination 1 500 m. UI/ml par voie vaginale 2 500 m. UI/ml par voie abdominale Cinétique du taux de β-h. CG a 48 h perturbée Stagnation Elevation insuffisante
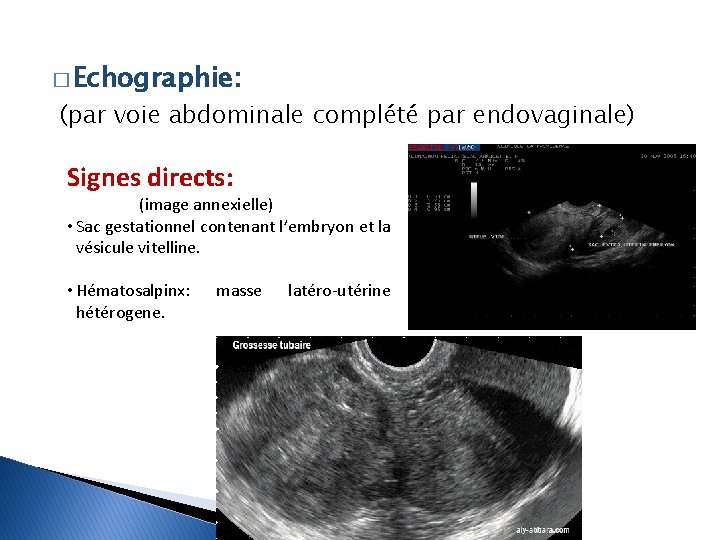
� Echographie: (par voie abdominale complété par endovaginale) Signes directs: (image annexielle) • Sac gestationnel contenant l’embryon et la vésicule vitelline. • Hématosalpinx: hétérogene. masse latéro-utérine
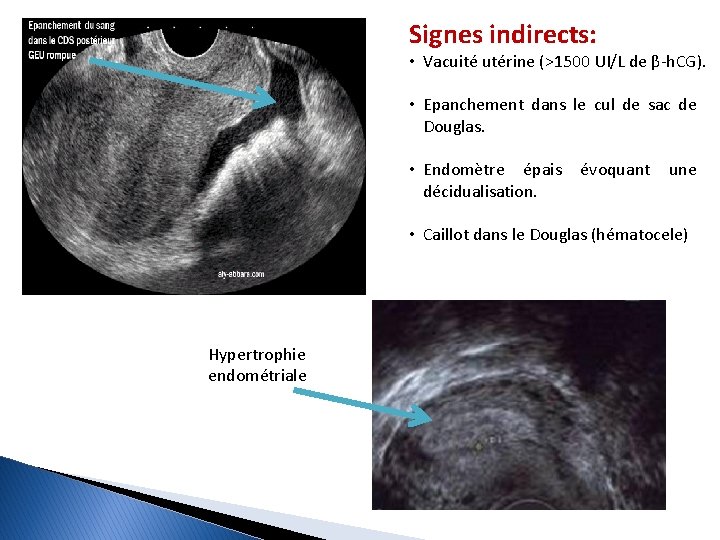
Signes indirects: • Vacuité utérine (>1500 UI/L de β-h. CG). • Epanchement dans le cul de sac de Douglas. • Endomètre épais décidualisation. évoquant une • Caillot dans le Douglas (hématocele) Hypertrophie endométriale
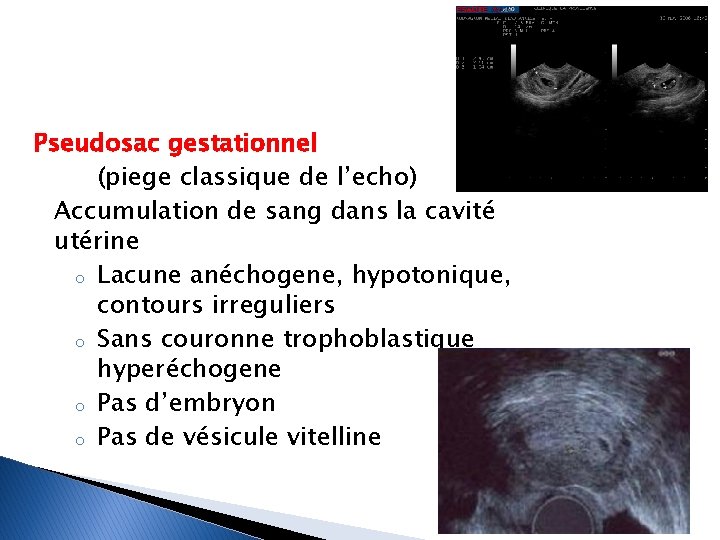
Pseudosac gestationnel (piege classique de l’echo) Accumulation de sang dans la cavité utérine o Lacune anéchogene, hypotonique, contours irreguliers o Sans couronne trophoblastique hyperéchogene o Pas d’embryon o Pas de vésicule vitelline

� Coelioscopie diagnostique Confirme le diagnostic et permet le traitement � Culdocentèse (Ponction du Douglas) Intéressant pour préciser la nature de l’épanchement du Douglas (sang incoagulable) Lorsque le dosage d’h. CG et l’échographie ne sont pas disponibles � Autres examens complémentaires: o Groupe sanguins, Rhésus o Mise en réserve de culots globulaires o Bilan pré-opératoire complet
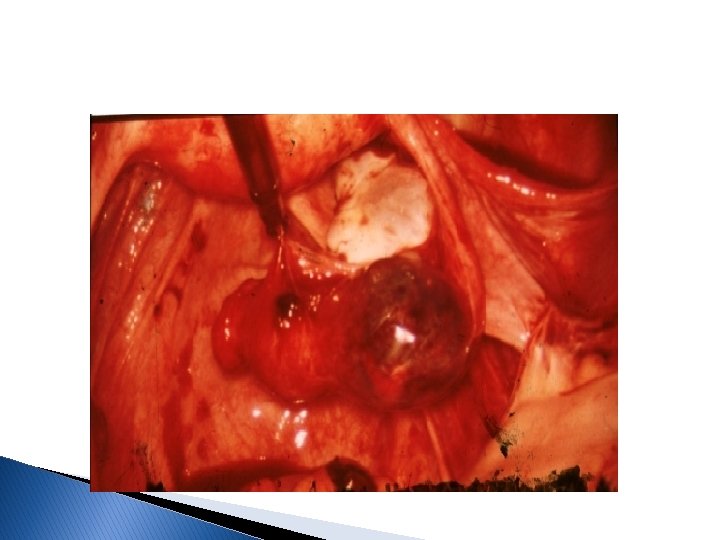

Diagnostics différentiels � � β-h. CG +ve: Menace d’avortement Môle hydatiforme Grossesse arrêtée Causes locales : facilement éliminées par examen au speculum Toutes causes d’algies pelviabdominales chez la femme enceinte β-h. CG -ve: Rupture hémorragique du corps jaune Salpingite Emdométriose Torsion d’annexes

Traitement � Classiquement chirurgical par coelioscopie � Les indications dépend de: o Age o Désir de grossesse ultérieure o ATC chirurgicaux o Notion de récidive de GEU o Tableau clinique o Localisation de GEU �Dans tous les cas: HOSPITALISATION sans délai et bilan préopératoire

Traitement �CHIRURGICAL: Techniques chirurgicales: Coelioscopie (à privilégier) Laparotomie Alternatives thérapeutiques: Conservateur: Salpingotomie (ouverture de la trompe au niveau de son bord antemesial et aspiration, si l’hémostase est difficile salpingectomie ) Expression tubaire Evacuer la GEU en dehors de la trompe par le pavillon, qui est ensuite aspiratée Radical: Salpingectomie (ablation de la trompe)

� Avant une coelioscopie pour suspension de GEU prévenir la patiente du risque de salpingectomie et conversion en laparotomie. � Le traitement doit être le plus conservateur possible. Salpingectomie est réalisée quand: q Ne désire plus de grossesse q Récidive homolatérale de GEU q GEU survenant sur une trompe avec ATC plastie q La trompe atteinte est trop endommagée ou rompue q GEU trop volumineuse

� Indications • • • du traitement chirurgical: Hemodynamique instable. h. CG > 10000 m. UI/ml Hématosalpinx > 4 cm a l’echo Contre-indication au traitement médical Impossibilité d’un suivi ambulatoire � Indications • • • pour laparotomie: Contre-indication de la coelioscopie Conversions secondaires Hémopéritoine important avec hémodynamique instable

� Medical: But: lyse chimique de la grossesse Impose une surveillance prolongée de la décroissance des β-h. CG jusqu’a négativation Echec: 20% coelioscopie Comment: Methotrexate (antimétabolite des a. nucléiques) Injection I. M. unique (1 mg/kg) ou directement sous contrôle échographique Eventuellement renouvelée 6 jours plus tard si efficacité insuffisante Doses multiples (4 injections à J 0, J 2, J 4, J 6) Résultats comparables, mais il comporte un taux d’effets secondaires trois fois plus élevé

Indications: • h. CG < 1000 m. UI/ml • GEU Asymptomatique • GEU non visible a l’écho • Absence d’hémopéritoine • Patiente compliante • Absence de contre-indication au MTX • Facteurs n’incitent pas au tr. chirurgical: Contre-indication a l’anesthésie Patiente multi-opérée Obésité morbide Possible si: h. CG < 5000 m. UI/ml Hématosalpinx < 4 cm

Bilan préthérapeutique: • NFS • Bilan hépatique • Fonction rénale Contre-indications: • GIU • Patiente immunodéprimée • Neutropénie • Insuffisance rénale • Insuffisance hépatique Effets indésirable: • Troubles digestifs: stomatite, diarrhée, entérite hémorragique • Troubles hématologiques: anémie, leucopénie, thrombopénie • Cytolyse hépatique • Alopécie

� Abstention thérapeutique: Peut être proposée aux patientes pas ou peu symptomatiques Nécessite une surveillance régulière (décroissance des taux d’h. CG jusqu’à négativation) L’abstention évite la prise en charge erronée de femmes présentant une fausse couche spontanée

Fertilité après grossesse extra-utérine � La fertilité est toujours altérée, avec un taux global de grossesses (spontanées ou assistées) dans les deux ans de 60% � La fertilité ultérieure dépend sur l’état de la trompe controlatérale, l’existence d’autres facteurs d’infertilité et l’âge de la femme � Elle varie peu suivant le choix thérapeutique retenu (en particulier elle ne semble pas modifiée selon que l’on choisit un traitement conservateur ou radical) � Le risque de récidive de GEU est augmenté (10 à 30%, selon la durée de suivi)

Contraception Risque de récidive Méthode bloquant l’ovulation OESTO-PROGESTATIVE Evitez: Dispositif intra-utérin Micro-progestatifs
Cas particuliers Grossesse abdominale � Développement foetal jusqu’à un terme permettant la survie � Très rare dans les pays avec une surveillance prénatale régulière (dépistage dès la première échographie prénatale). Moins de 1% des GEU � Problèmes posés par la difficulté d’exérèse du placenta, voire dangereuse (embolisation, MTX en post-opératoire)

Cas particuliers Grossesses interstitielles � � � Rare (2% des GEU environ) mais grave en raison des risques de rupture cataclysmique Diagnostic difficile Traitement chirurgical, (résection cornuale), éventuellement injection in situ de MTX La seule indication du traitement médical par voie cœlioscopique Risque majeur de rupture utérine à la grossesse suivante
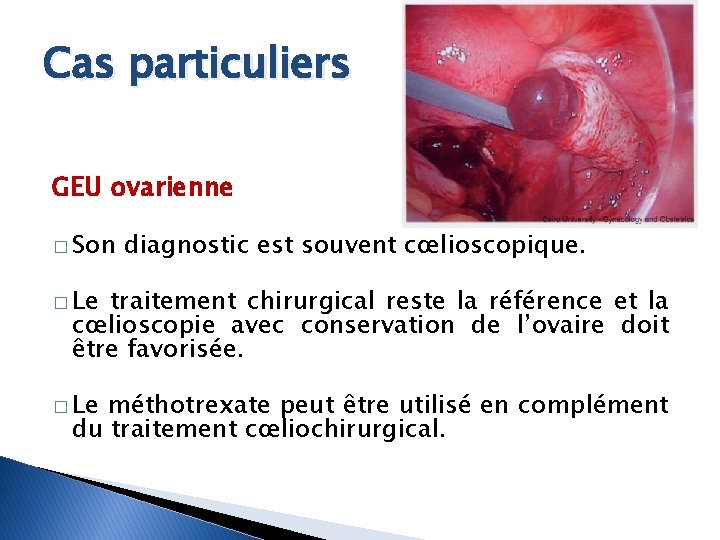
Cas particuliers GEU ovarienne � Son diagnostic est souvent cœlioscopique. � Le traitement chirurgical reste la référence et la cœlioscopie avec conservation de l’ovaire doit être favorisée. � Le méthotrexate peut être utilisé en complément du traitement cœliochirurgical.

A RETENIR Toute femme en age de procréer ayant des métrorragies et/ou des douleurs pelviennes a une GROSSESSE EXTRAUTERINE jusqu’a preuve du contraire Utérus vide + β h. CG > 1500 UI/L = GEU

MERCI POUR VOTRE ATTENTION
- Slides: 36