Grossesse et Mdicaments Cours de Pharmacologie Mdecine 3me
































- Slides: 38

Grossesse et Médicaments Cours de Pharmacologie- Médecine 3éme Année

I / Historique Thalidomide q. Hypnotique-sédatif Utilisé de 1957 à 1962 q 12000 cas de malformations recensés malformations des membres, anomalies cardiaques et rénales. q. Engendrant par la suite la crainte que n'importe quel médicament pris au cours de la grossesse puisse représenter un danger

II/ Définition : Tératogénèse médicamenteuse On définit tératogène tout médicament, qui perturbe le développement normal de l'embryon et du fœtus. La tératologie est donc l'étude des anomalies du développement fœtal que ce soit sur le plan structurel ou fonctionnel, avec ses manifestations typiques telles que le développement fœtal insuffisant, l'avortement ou la mort in-utéro, la carcinogenèse et les malformations. L'évaluation du risque tératogène d'un médicament repose d'une part, sur des études expérimentales in vitro et essentiellement in-vivo chez l'animal entier et d'autre part, sur les données cliniques disponibles.

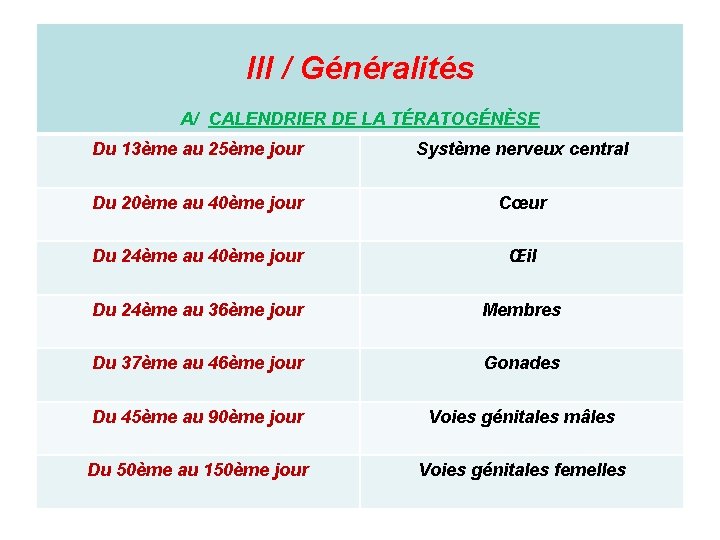
III / Généralités A/ CALENDRIER DE LA TÉRATOGÉNÈSE Du 13ème au 25ème jour Système nerveux central Du 20ème au 40ème jour Cœur Du 24ème au 40ème jour Œil Du 24ème au 36ème jour Membres Du 37ème au 46ème jour Gonades Du 45ème au 90ème jour Voies génitales mâles Du 50ème au 150ème jour Voies génitales femelles

B/ BUT Si bien que la notice du VIDAL nous laisse trop souvent dans l’incertitude « bien que les études tératologiques effectuées sur les animaux n'aient pas mis en évidence d'effet tératogène comme pour les autres médicaments, on ne doit cependant administrer cette substance au cours de la grossesse ou pendant l'allaitement que dans le cas de réelle nécessité et sous contrôle direct du médecin »

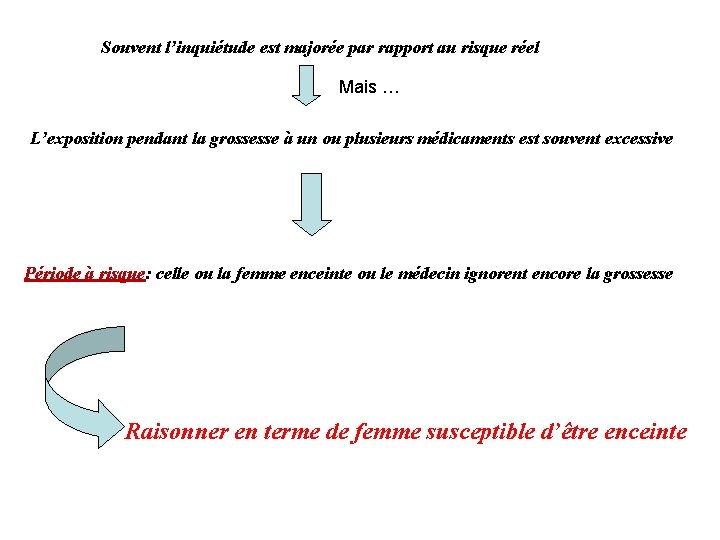
Souvent l’inquiétude est majorée par rapport au risque réel Mais … L’exposition pendant la grossesse à un ou plusieurs médicaments est souvent excessive Période à risque: celle ou la femme enceinte ou le médecin ignorent encore la grossesse Raisonner en terme de femme susceptible d’être enceinte

C/ Objectifs q Connaître le risque médicamenteux sur le fœtus q Connaître les particularités de la pharmacocinétique des médicaments chez la femme enceinte. q Connaître les règles de maniement du médicament chez la femme enceinte q Etre capable de trouver et d’interpréter l’information nécessaire pour évaluer le risque d’un médicament chez la femme enceinte. q Pour atteindre les objectifs, il est nécessaire de connaître, comprendre et maîtriser les mots clés suivants: « barrière » fœto-placentaire » « rapport bénéfice/risque » « tératogène »

IV/ Paramétres de modifications chez la femme enceinte A/ Paramètres cinétiques q La résorption gastro-intestinale : La motilité de l’estomac et de l’intestin est diminuée, le temps de vidange gastrique augmente de 30 à 50% ce qui ralentit la résorption mais augmente le Cmax en raison de la prolongation de la présence du médicament sur son site de résorption. – de la motilité gastrique – péristaltisme intestinal – p. H gastrique

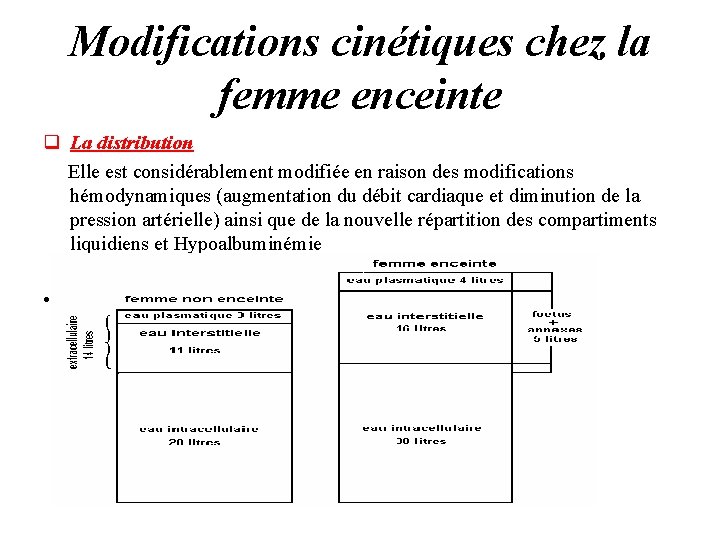
Modifications cinétiques chez la femme enceinte q La distribution Elle est considérablement modifiée en raison des modifications hémodynamiques (augmentation du débit cardiaque et diminution de la pression artérielle) ainsi que de la nouvelle répartition des compartiments liquidiens et Hypoalbuminémie •

Modifications cinétiques chez la femme enceinte q Elimination rénale Le débit sanguin rénal augmente au cours de la grossesse et passe d’environ 480 ml/min à 890 ml/min en fin de grossesse ce qui entraîne une majoration de l’élimination rénale des médicaments.

B/ Selon la période d’exposition q Avant l’implantation (J 0 à J 12): – Échanges pauvres avec la mère – On peut penser que le rôle des médicaments est faible Tenir compte de la ½ vie du médicament pouvant conduire à une exposition supérieure à la durée de prise

Selon la période d’exposition q Période embryonnnaire (J 13 -J 56) v. Organogenèse v. Risques d’atteinte morphologique

Selon la période d’exposition • Période fœtale (fin 2 e mois – accouchement) v. Période de croissance, de maturation histologique et enzymatique v. Agression pendant cette période peut entraîner • RCIU « retard de croissance intra-utérin » • Anomalies fonctionnelles temporaires ou définitives • Cancérogenèse à distance v. Ces troubles de la maturation sont souvent difficiles à déceler à la naissance mais peuvent apparaitre à distance avec le développement psycho-moteur de l’enfant.

Selon la période d’exposition • Période néonatale v. Pendant la vie intra-utérine l’organisme maternel est « l’organe épurateur » du fœtus v. A la naissance l’enfant est seul avec ses fonctions d’épuration partiellement matures v½ vie d’élimination est 2 à 4 fois plus longue chez le NN que chez l’adulte et encore plus longue chez prématuré v. Ceci doit être prévu à l’accouchement

q la période périnatale v En naissant, l’enfant peut conserver dans son organisme des médicaments administrés peu avant l’accouchement et qu’il n’aura pas les moyens d’éliminer. Ils risquent d’entraîner des effets indésirables graves au cours des premiers jours de la vie v Les médicaments qui se fixent sur les protéines plasmatiques peuvent entrer en compétition avec la bilirubine provoquant une hémolyse suivant la naissance

Prescriptions pdt la grossesse Classification de la FDA des risques iatrogènes pour le fœtus.

Quelle est la conduite à tenir en fonction des médicaments ? Ces médicaments ont été séparés ainsi : v A - Les médicaments récents, de prescription courante, qui posent le problème de la poursuite de la grossesse et pour lesquels le diagnostic anténatal est assez limité. v B - D'autres médicaments tératogènes qui ont la particularité d'être des traitements chroniques. Le problème posé est celui de l'appréciation du bénéfice maternel attendu (et des difficultés du relais thérapeutique), par rapport à un risque fœtal pour lequel des possibilités de diagnostic anténatal existent.

V/ Quelques classes thérapeutiques

A/ Anti-épileptiques • Dépakine (Ac valproïque): – Anomalies de fermeture du tube neural (1à 2%) – Malformations cardiaques – Dysmorphie faciale (oreilles bas-implantées, petit nez, fente labio-pallatine) – Risque de syndrome hémorragique néonatal

A/ Anti-épileptiques • Di-Hydan (phénytoïne) – RCIU : retard de croissance intra-utérin – Anomalies cranio-faciales (microcéphalie, hypertélorisme, implantation basse des cheveux, oreilles mal ourlées) – Retard psychomoteur – Hémorragies néonatales par hypovitaminose K

Anti-épileptiques • Tégrétol (carbamazépine), gardenal (phénobarbital) – Risque hémorragie néonatale +++

B/ Anxiolytiques: BZD • 1 er trimestre: faible augmentation des FLP • Fin de grossesse: imprégnation néonatale – Hypotonie – détresse respiratoire – Syndrome de sevrage • CAT: – En fin de G: privilégier ½ vie courte (Séresta) – Prévoir prise en charge pédiatrique

Neuroleptiques • HALDOL et LARGACTIL ne sont pas tératogènes • possibilité chez le nouveau-né de syndrôme extra pyramidal, ou de signes atropiniques. • CAT – surveiller la TA maternelle (risque d'hypotension)

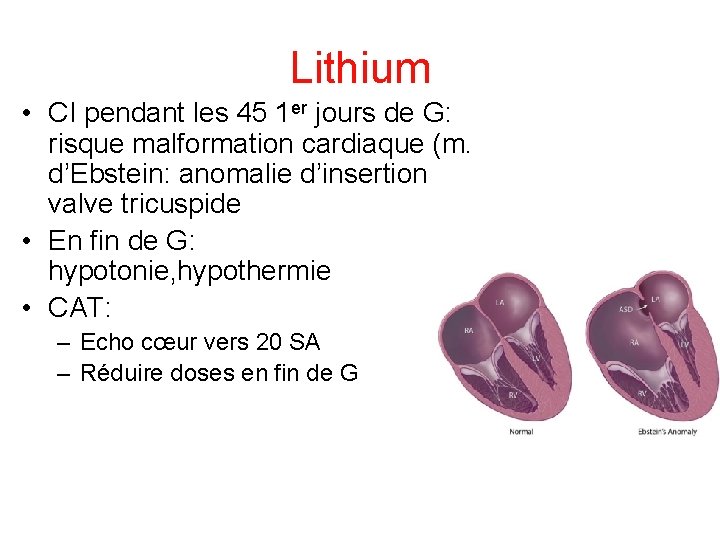
Lithium • CI pendant les 45 1 er jours de G: risque malformation cardiaque (m. d’Ebstein: anomalie d’insertion valve tricuspide • En fin de G: hypotonie, hypothermie • CAT: – Echo cœur vers 20 SA – Réduire doses en fin de G

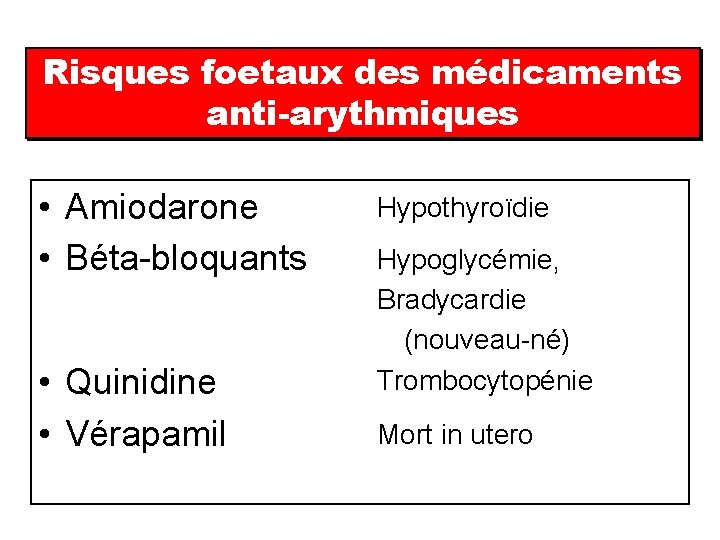
Risques foetaux des médicaments anti-arythmiques • Amiodarone • Béta-bloquants • Quinidine • Vérapamil Hypothyroïdie Hypoglycémie, Bradycardie (nouveau-né) Trombocytopénie Mort in utero

Antalgiques • Paracétamol: médicament de choix • Aspirine: – Possible jusqu’à 36 Semaines – Se méfier après: anomalies de l’hémostase, HTAP • AINS: – Fermeture prématurée du canal artériel, insuf cardiaque droite – Oligoanurie, oligoamnios, insuf rénale – Prévenir femmes des risques de l’automédication (douleurs lombaires, soins dentaires, sinusites…)

Anticoagulants • Anticoagulants oraux –Tératogènes au 1 er T: • S. malformatif (fqce=5 à 10%): hypoplasie des Os propre du Nez, des phalanges distales, épiphyses ponctuées

Anticoagulants • Anticoagulants oraux – Au 2 e et 3 e T: risques d’hémorragies intracérébrales (microcéphalie, hydrocéphalies, atrophies optiques)

Antidiabétiques • Biguanides – Pas d'effet malformatif connu chez l'animal. – On ne dispose pas de donnée clinique • Sulfamides – effet malformatif possible chez l'animal – doutes sur de possibles effets malformatifs chez l'homme. – Le risque est probablement minime avec les sulfamides actuels, à demi-vie courte

Antidiabétiques • CAT – PROGRAMMER LA Grossesse – les risques sont liés au mauvais équilibre du diabète maternel (cardiopathies congénitales, macrosomie). – Il faut exiger une Hb A 1 C inférieure à 6 %. – En cas de grossesse débutée sous ADO pas de raison d'interrompre la grossesse. – Prendre le relais par l'insuline.

rétinoïde § Roaccutane® (isotrétinoïne) Soriatane® (acitrétine) Risques tératogènes chez l'animal et en clinique, malformations prédominantes : SNC, oreille ext, cœur § Soriatane® : beaucoup moins de données chez l'animal et en clinique : quelques malformations prédominantes au niveau du squelette Conduite à tenir: Grossesse : contre-indication absolue. Ø Chez toute femme susceptible d'être enceinte, indication fermement pesée. Ø Si le traitement est indispensable, une contraception doit être rigoureusement suivie et des mesures de prescription et de surveillance particulières doivent être prises, Ø En cas d'exposition en début de grossesse, discussion d'interruption de grossesse justifiée. - À l'arrêt du traitement : ¤ Roaccutane® : grossesse à éviter dans le mois suivant l'arrêt du traitement, ¤ Soriatane® : grossesse à éviter dans les 2 années suivant l'arrêt du traitement, en raison de l'accumulation tissulaire.

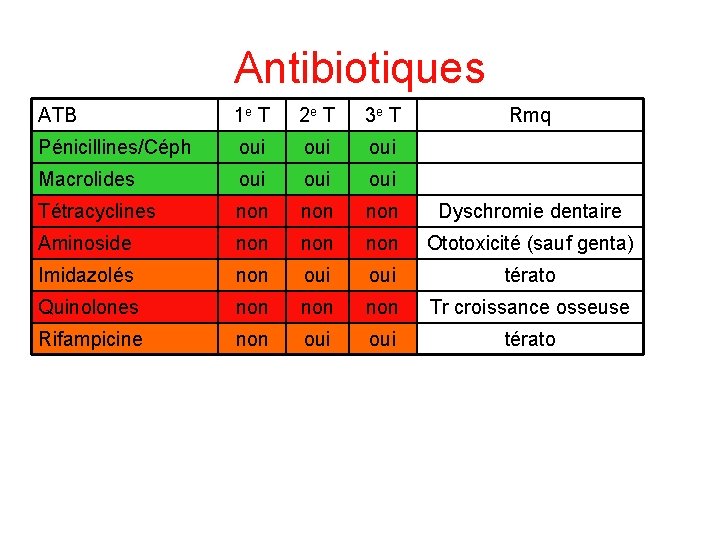
Antibiotiques ATB 1 e T 2 e T 3 e T Rmq Pénicillines/Céph oui oui Macrolides oui oui Tétracyclines non non Dyschromie dentaire Aminoside non non Ototoxicité (sauf genta) Imidazolés non oui térato Quinolones non non Tr croissance osseuse Rifampicine non oui térato

Anticancéreux –Radiations antiretroviraux q les médicaments sont de nature chimique diverse et possèdent des mécanismes d'action différents ; leur incidence sur la grossesse est donc variable. q L'indication des anticancéreux et/ou de la radiothérapie pose le problème de l'évaluation du rapport bénéfice/risque qui ne peut être étudié qu'au cas par cas

Vaccins • Vaccins contre indiqués: – Les vaccins vivants: rubéole, BCG • Vaccins à éviter – diphtérie, coqueluche, rage, rougeole, oreillons, fièvre jaune – en raison de réactions maternelles possibles (fièvre)

Les Types de Situation AVANT LE TRAITEMENT OU AVANT LA GROSSESSE : DÉMARCHE PRÉVENTIVE Ø Si un traitement est nécessaire, comment envisager la thérapeutique maternelle la moins nocive pour l'enfant en fonction de son terme de grossesse? OU : q Poser le problème de l'interaction possible de la pathologie et de la grossesse. q Choisir le médicament le mieux connu au cours de la grossesse. Ne pas sous traiter les femmes enceintes. q Programmer les éléments de surveillance chez la mère et l'enfant. Ø Si une modification du traitement est nécessaire, la programmer, si possible, avant le début de la grossesse et s'assurer du bon contrôle thérapeutique de la maladie. Envisager, si besoin, des mesures préventives.

Les Types de Situation APRÈS LE DÉBUT DU TRAITEMENT : DÉMARCHE PROSPECTIVE Une femme enceinte (et ne le sachant pas le plus souvent) a pris des médicaments q Quels sont les risques pour l'enfant ? – La décision est un acte médical – Ne pas affoler : peu de médicaments justifient une décision d'interruption de grossesse. q Connaître précisément le traitement et son motif. Analyser les documents disponibles : pharmacologiques, embryologiques, épidémiologiques. q Si le traitement est chronique, envisager le suivi de la grossesse dans toute sa durée

Les Types de Situation APRÈS LA NAISSANCE : DÉMARCHE RÉTROSPECTIVE q Une femme donne naissance (ou le diagnostic anténatal visualise) à un enfant malformé et/ou ayant une pathologie néonatale non malformative. L'anamnèse obstétricale permet de retrouver une prise médicamenteuse. Quel est le lien possible entre l'exposition et la malformation et/ou la pathologie ? q Recher une cause non médicamenteuse: génétique, etc. . .
