Gnero Bacillus spp M Paz Microbiologa I2013 Caractersticas

Género Bacillus spp M. Paz Microbiología I-2013

Características generales Ø 60 especies de bacilos Gram-positivo o bacilos Gram -variable. • Grandes (0. 5 x 1. 2 to 2. 5 x 10 um) • La mayoría son contaminantes saprófitos o de la microbiota. • Bacillus anthracis es el miembro más importante • Producen endosporas Ø Son aeróbicos o anaeróbicos facultativos Ø Catalasa positivos (la mayoría) • Rápidamente se diferencia de Clostridium

Ø Bacillus l l l spp. son ubicuas Suelo, agua y polvo llevado por el viento. Termofílicos (< 75°C) y psicrofílicos (>5 -8°C) Soportan extremos de p. H (2 a 10)

Enfermedades asociadas con Bacillus

Características microbianas de Bacillus Ø En Agar Sangre • Colonias grandes, blanco-grisáceas con bordes irregulares. • Muchos son beta-hemolíticos (útil para diferenciar varias especies de B. anthracis) Ø Las esporas se observan después de varios días de incubación y no en muestras clínicas frescas.

Bacillus anthracis

Bacillus anthracis • Bacilos Gram + esporoformadores, Anaerobio facultativo • Crecimiento no fastidioso, no hemolítico, muy adherentes. • Cápsula de ácido poli-D-glutámico (Cepas virulentas) • Tres exotoxinas se combinan para formar una toxina de edema y una toxina letal: • PA (antígeno protector) + EF (Factor de

INFECCIONES por B. anthracis ANTRAX (CARBUNCO) • Antrax cutáneo -95% de los casos humanos (carbunco cutáneo) • Antrax por inhalación (carbunco pulmonar) • Antrax gastrointestinal (carbunco digestivo)

Epidemiología de Bacillus anthracis Ø Infección rara. Ø Enzootia en ciertos países de Asia, Africa y Latinoamérica. Ø Experimentos de armas biológicas (pruebas anuales por 20 años) ü Gruinard, isla al oeste de Escocia ü 4 x 1014 esporas virulentas explotaron ü En 1987 eliminado con formaldehido y agua de mar Ø Tres ciclos bien definidos • Supervivencia de las esporas en el suelo • Infección animal • Infección en el humano

ISLA DE GRUINARD

Isla de Vozrozhdenie (Renacimiento 1988)

Isla de Vozrozhdenie (Renacimiento)

Epidemiología de Bacillus anthracis Ø Principalmente una enfermedad en herbívoros Ø Transmitido al humano por contacto directo con productos animales (lana y pelo) Ø Amenaza latente • Importaciones de productos contaminados provenientes de países endémicos. • Usualmente clasificada como enfermedad ocupacional. • Veterinarios y trabajadores del campo, esquiladores de ovejas y trabajadores de cuero y pieles.

Bioterrorismo 2001 Ø 22 casos (50% x inhalación y 50% cutáneos) Ø Cinco casos pulmonares murieron.
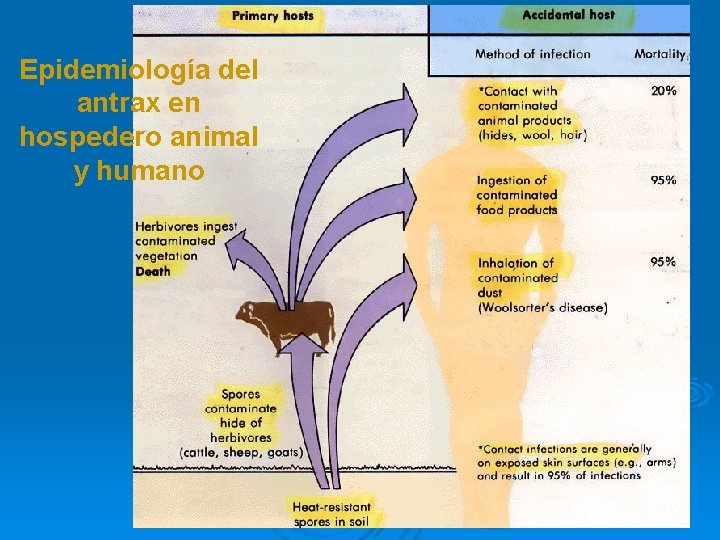
Epidemiología del antrax en hospedero animal y humano
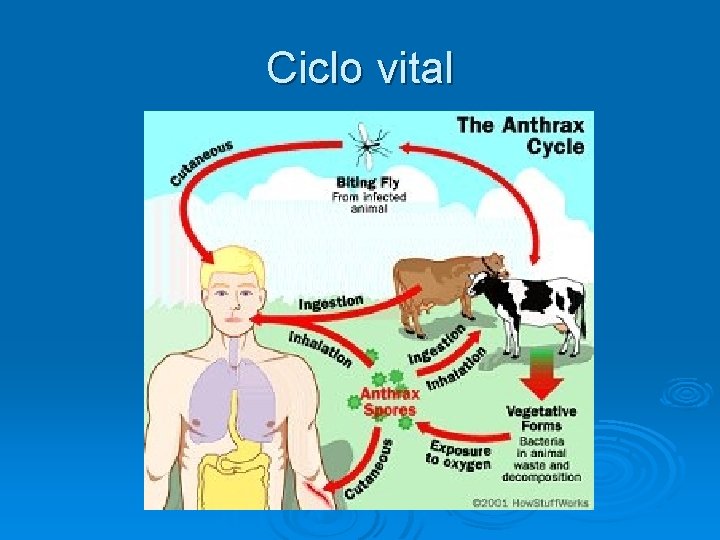
Ciclo vital

Factores de virulencia de B. anthracis Ø Cápsula de poliglutamato Ø Toxina letal l Actividad de metaloproteinasa Ø Toxina edematizante l l Actividad de adenilato ciclasa aumenta las concentraciones intracelulares de AMPc Combinación de PA + EF

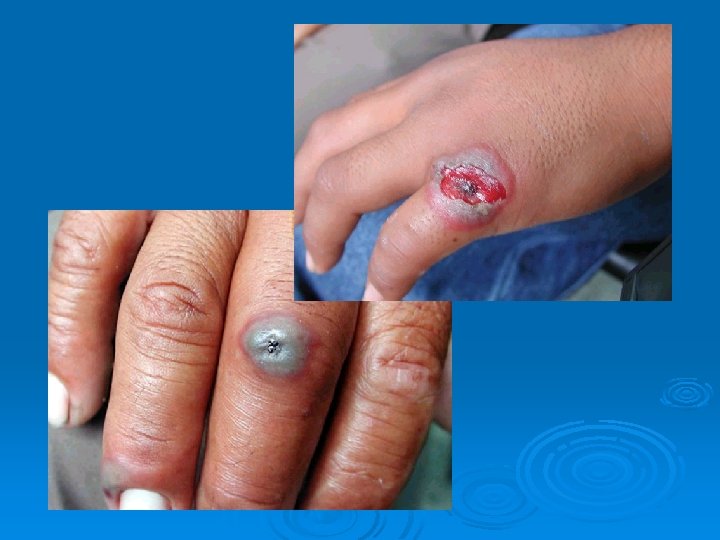
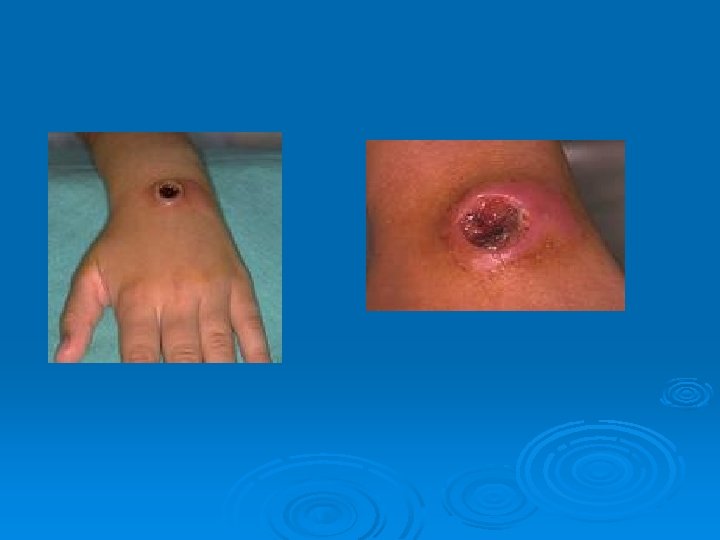
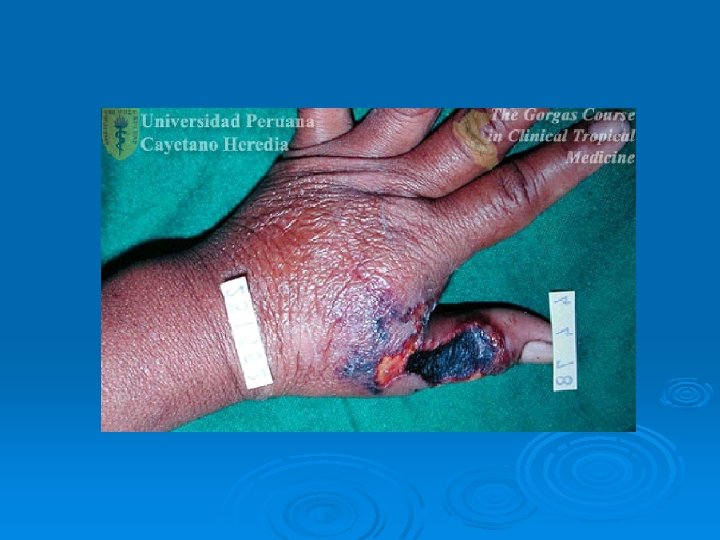
Presentación clínica del Antrax ántrax cutáneo Ø 95% de casos humanos son infecciones cutáneas Ø Incubación: 1 -5 días después del contacto Ø Pápula pequeña, prurítica, no dolorosa en el sitio de inoculación Ø Pápula evoluciona a vescícula hemorrágica y se rompe. Ø Úlcera indolora de baja curación que se cubre de una costra negra rodeada de edema. Ø Infección puede diseminarse vía linfática con adenopatía lcoal Ø Puede desarrollarse septicemia. Ø 20% mortalidad en ántrax cutáneo no tratado.
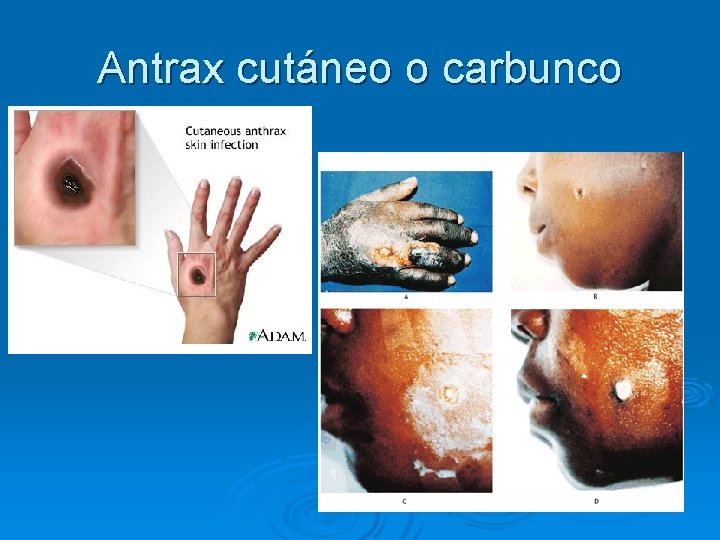
Antrax cutáneo o carbunco
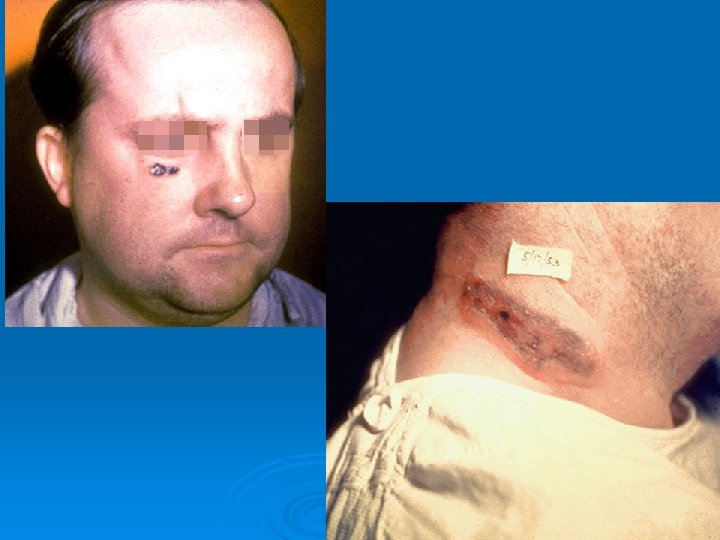
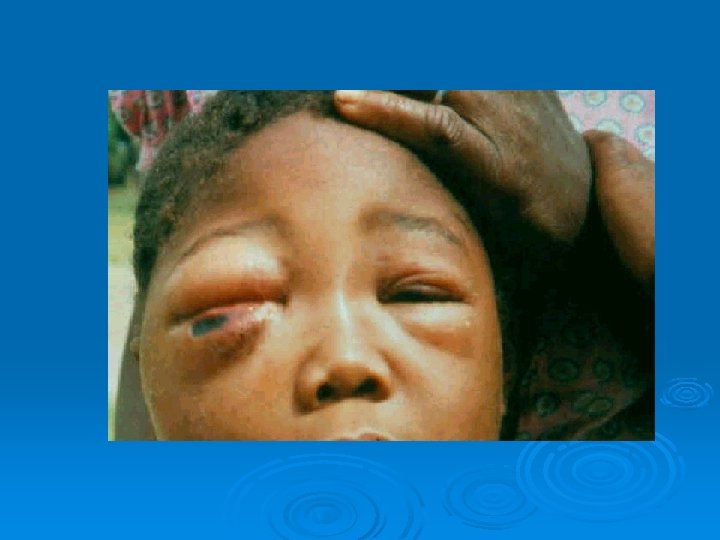
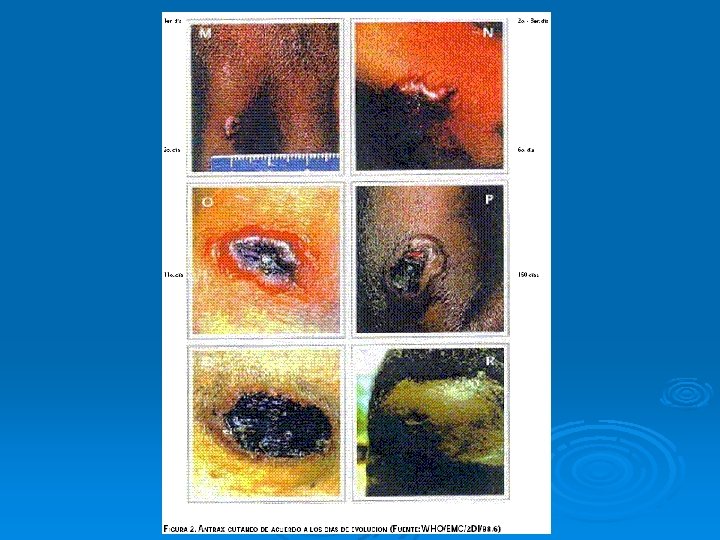

Antrax por inhalación Ø Virtualmente 100% fatal (neumónicos) Ø Puede complicarse con meningitis Ø Antrax faríngeo Ø Fiebre Ø Faringitis Ø Hinchazón del cuello

Inhalación de esporas de antrax Incubación: aprox 6 s Ø Primeras manifestaciones: Ø l l Necrosis hemorrágica Edema mediastínico Dolor retroesternal intenso Radiografía: ensanchamiento pronunciado del mediastino Extensión a la pleura: derrame pleural Ø Sepsis: úlceras intestinales, meningitis hemorrágica Ø

Antrax por ingestión (GI) Ø Virtualmente 100% fatal Ø Dolor Abdominal Ø Ascitis hemorrágica Ø Líquido de paracentesis revela los bacilos gram positivo

Bacillus anthracis Bacilos Gram positivo grandes Forman cadenas y esporas en cultivo Forman cadenas que parecen tallos de bambú.
Cultivo de B. anthracis

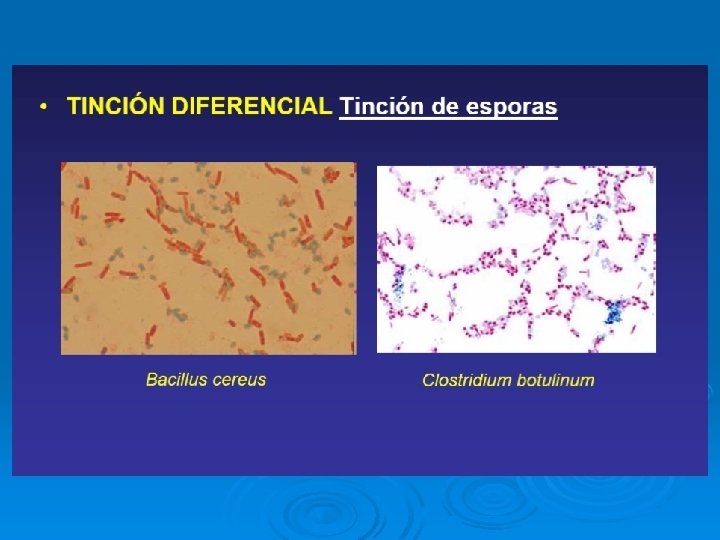
Coloración: azul de metileno Esporas: azules Cél. vegetativas: rojizas
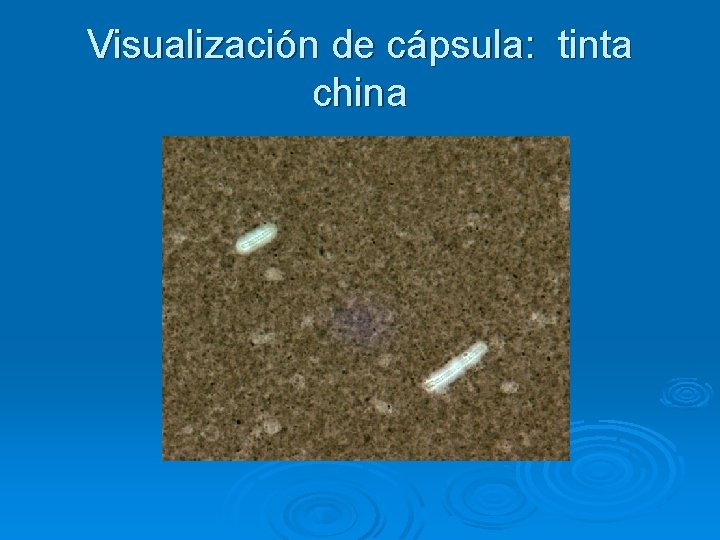
Visualización de cápsula: tinta china

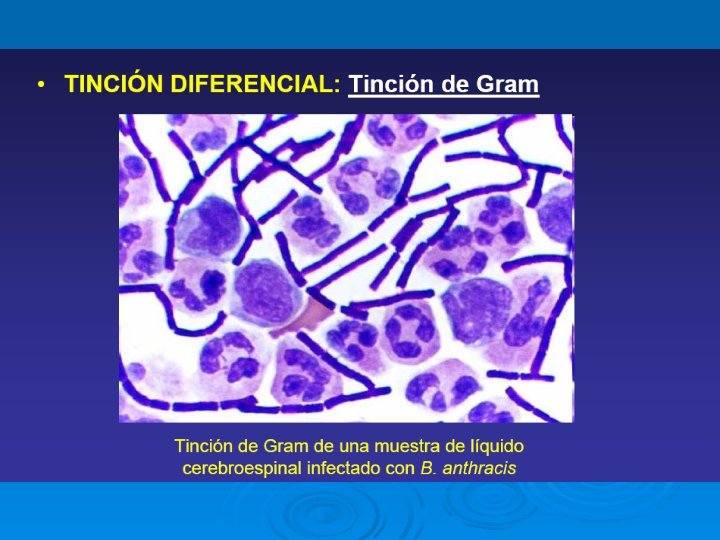
Tinción de Gram

Características para distinguir a B. anthracis de otras especies de Bacillus Característica Bacillus anthracis Hemólisis Neg Motilidad Neg Hidrólisis de gelatina Neg Formación de salicina Neg Crecimiento en ASPEA (fenil-etil-alcohol) Neg Cápsula Pos Utiliza tiamina Pos Bacillus spp. Pos (usualmente) Pos Pos Neg

Tratamiento y profilaxia Ø Tratamiento • Ciprofloxacina • Alternativamente: Peni G + gentamicina o estreptomicina • Doxiciclina (se usa como profiláctico por 4 – 8 s) Ø Vacuna (controversial) Ø Rusia, China, USA y Gran Bretaña Ø Dos tipos: filtrado acelular y vacuna recombinante (r. PA) Ø Trabajadores de laboratorio Ø Empleados en hilado de lanas de cabra y oveja Ø Miembros activos militares

Prevención y control Ø Eliminar cadáveres de animales por cremación o enterrarlos en pozos de cal profundos Ø Descontaminación (por autoclave) de productos animales Ø Uso de protección al manipular material potencialmente infectado Ø Inmunización de animales domésticos

Bacillus cereus

Infecciones por B. cereus • Enterotoxina termoestable: toxina emética (ETE) • Enterotoxina termolábil: enterotoxoina Nhe y/o enterotoxina hemolítica HBL • Transmisión: consumo de alimentos contaminados, especialmente granos y especias: ARROZ • Enfermedad emética: náusea, vómitos, cólicos abdominales y ocasionalmente diarrea. Remite espontáneamente en 24 horas.

B. cereus ENFERMEDADES • Dos Formas g. i: • emética • diarreica • Infección ocular después de trauma DIAGNÓSTICO Aislamiento del m. o. TRATAMIENTO, PREVENCIÓN Y CONTROL Tx sintomático de infección g. i. NO PENICILINA O CEFALOSPORINAS (PRODUCE B-LACTAMASA) Vancomicina, clindamicina, ciprofloxacina o gentamicina.
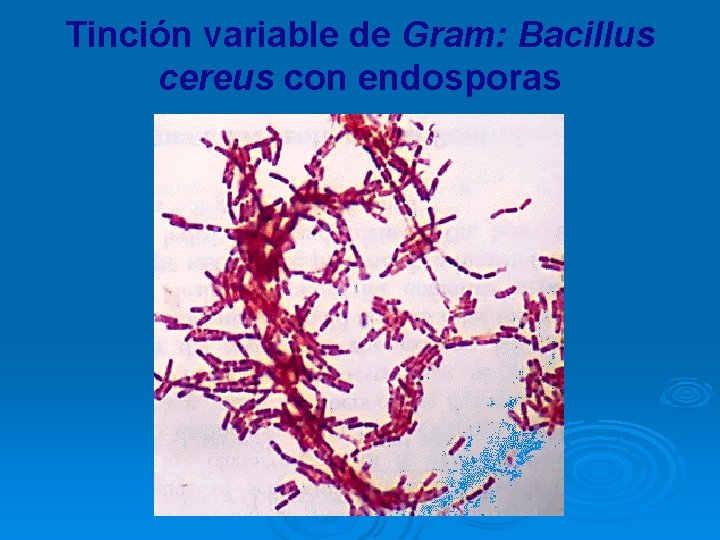
Tinción variable de Gram: Bacillus cereus con endosporas
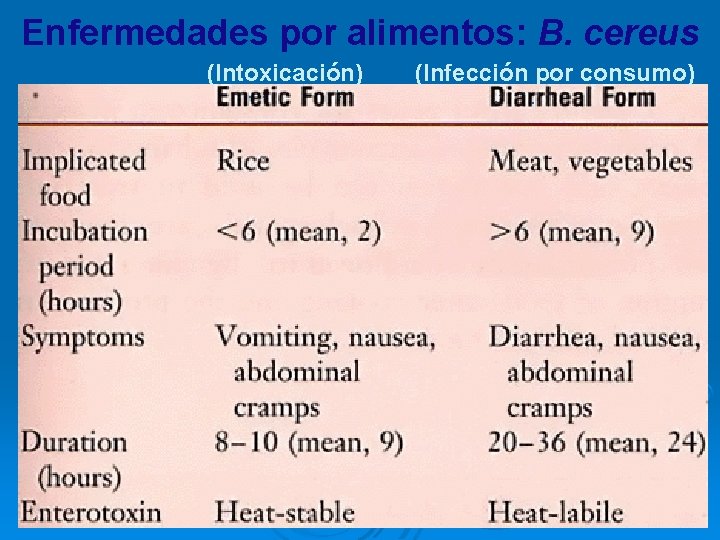
Enfermedades por alimentos: B. cereus (Intoxicación) (Infección por consumo)

Otros Bacillus spp. Ø Bacillus thuringiensis • Maíz con BT. • Otros organismos modificados genéticamente (GMOs) Ø Bacillus stearothermophilus • Esporas usadas para comprobar eficiencia de autoclaves (esterilidad)
Bacillus subtilis Frecuente contaminante
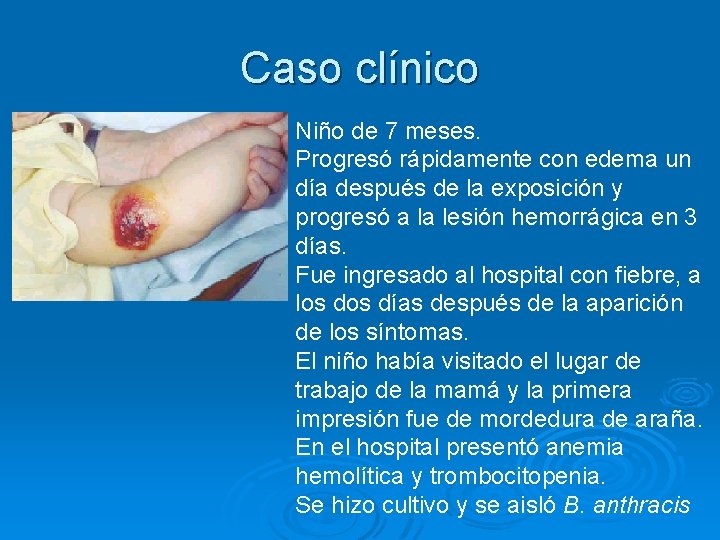
Caso clínico Niño de 7 meses. Progresó rápidamente con edema un día después de la exposición y progresó a la lesión hemorrágica en 3 días. Fue ingresado al hospital con fiebre, a los días después de la aparición de los síntomas. El niño había visitado el lugar de trabajo de la mamá y la primera impresión fue de mordedura de araña. En el hospital presentó anemia hemolítica y trombocitopenia. Se hizo cultivo y se aisló B. anthracis


Clostridium spp Ø Grandes bacilos anaerobios, gram (+), móviles. Ø Muchos descomponen proteínas y forman toxinas. Ø Hábitat: suelo o intestino de animales Ø Patologías importantes en el humano: l Botulismo, tétanos, gangrena gaseosa, colitis pseudomembranosa

Clostridium botulinum Ø Causa botulismo Ø Produce una variedad de toxina: A-G Ø Más comunes: A, B, E y F Ø Toxina botulínica se absorbe en el intestino y se une a la membrana presináptica en las neuronas motoras del SNP y causa proteólisis de las proteínas SNARE

Clostridium botulinum Ø Patogenia: l l Botulismo en el adulto: Intoxicación secundaria a la ingestión de alimentos contaminados: alcalinos, condimentados, ahumados, empacados al vacío o enlatados sin cocinar Botulismo infantil: miel Ø Acción de la toxina: bloquea la liberación de acetilcolina: parálisis flácida.

Clostridium botulinum Ø Síntomas: 18 -24 horas después de ingesta del alimento tóxico l l Alteraciones visuales: falta de coordinación de los músculos oculares, diplopía Incapacidad de deglutir y hablar Parálisis bulbar: parálisis respiratoria y cardíaco. NO FIEBRE

Clostridium tetani Ø Agente causal de tétanos: toxina llamada tetanoespasmina que se fija a receptores de neuronas motoras. Ø Emigran hasta alcanzar la médula espinal y el tallo cerebral. Ø La toxina degrada la sinaptobrevina y resulta en hiperreflexia, espasmos musculares y parálisis espástica.

Prevención, control y tratamiento Ø Tratamiento es poco satisfactorio, por lo que la prevención y control son indispensables. Ø Vacuna activa con toxoide Ø Atención adecuada de heridas contaminadas con tierra Ø Uso de antitoxina Ø Administración de Penicilina

Clostridios causantes de infección invasiva Ø C. perfringens (90%) y otras especies (30) l Causan mionecrosis y gangrena gaseosa Ø Heridas contaminadas o aparato intestinal Ø Esporas se multiplican, fermentan carbohidratos y producen gas Ø Distensión de tejidos e interferencia con la irrigación Ø Toxina necrosante

Clostridios causantes de infección invasiva Ø Gangrena gaseosa suele ser mixta: clostridios tóxicos + otro m. o. Ø Clínica: herida contaminada (fracturas o útero puerperal, aborto) Ø Crepitación en el tejido subcutáneo y músculo, secreción fétida, necrosis progresiva, fiebre, hemólisis, toxemia, shock y muerte.

Tratamiento de gangrena Ø Debridación quirúrgica inmediata y extensa. Ø Aplicación de antimicrobianos (penicilina) Ø Oxígeno hiperbárico Ø Antitoxinas Ø Prevención: limpieza inmediata y adecuada de las heridas contaminadas y debridación

Clostridium difficile Ø Produce dos toxinas A y B (enterotoxina y citotoxina) que causan COLITIS PSEUDOMEMBRANOSA. Ø Diarrea líquida o hemorrágica, acompañada de cólicos abdominales, leucocitosis y fiebre. Ø Frecuente en pacientes que han recibido múltiples antibióticos: ampicilina, clindamicina, fluoroquinolonas.

Clostridium difficile: síntomas Ø Relación directa con infección nosocomial Ø Diarrea acuosa Ø Fiebre Ø Pérdida del apetito Ø Náusea Ø Dolor y sensibilidad abdominal Ø Casos graves: fallo renal y muerte

Hospederos vulnerables Ø Ancianos Ø Personas con problemas médicos (crónicos) Ø Pacientes intrahospitalarios bajo uso de antibioticoterapia

Tratamiento Ø Metronidazol Ø Vancomicina Ø Frecuentemente ocurren recidivas por lo que es necesario un segundo ciclo. Ø Reposición de la microbiota fecal (transplante fecal) Ø Resección quirúrgica de la porción del colon afectada.

- Slides: 61