Giri n n n Viral enfeksiyonlar bebeklik ve


Giriş n n n Viral enfeksiyonlar; bebeklik ve çocukluk çağı ciddi hastalıklarının ve mortalitesinin major nedenlerindendir. Yaşamın ilk 1 yılı; % 53 viral ASYE (+) Etkenler; İnfluenza, Parainfluenza, RSV, metapneumovirus, coronavirus, rhinovirus, adenovirus, enterovirusler

n n n ÇYBÜ ile ilgili veriler kısıtlı Cape Town’da ciddi viral solunum yolu enfeksiyonları üzerine daha önce yapılan bazı çalışmalar yüksek sensitiv PCR öncesi dönemde yapılmış Nisan 2009’dan beri multipleks PCR ile 7 farklı solunum yolu virüsü saptanıyor

n n ÇYBÜ’nde %10’u HIV ile ilişkili; daha yüksek mortalite-morbidite Malnütrisyon, prematürite, kardiak hastalık, HIV enfeksiyonu kötü prognoz faktörleri

Materyal- metod n n Nisan- Aralık 2009 tarihleri arasında 3. basamak Red Cross War Memorial Children’s Hospital- Cape Town Viral enfeksiyon nedeniyle yatırılan hastalar (PCR(+); nasofarenks, trakea, BAL) Retrospektif; demografik, prevalans, klinik seyir, prognoz gibi özellikler

n n n Multiplex PCR kit (Seeplex RV 7 detection kit; Seegene, Rocville MD); Adenovirüs, İnfluenza A-B, Parainfluenza, Rhinovirus, Metapneumovirus, RSV. Jel elektroforezi Ethidium bromid işaretleme

n n n Shapiro- Wilk’s W test Man-Whitney U Ki-kare / Yates düzeltilmiş ki-kare Spearman Statistica 8. 0

Sonuçlar n n 709 hastadan 1491 viral örnek 938 (%62. 9) 1 veya daha fazla virüs+ 974 hasta ÇYBÜ 195 (%20) 1 veya daha fazla virüs+

n n n n Rhinovirüs (%39) RSV (%27. 7) Adenovirüs (%15. 4) İnfluenza A (%13. 3) Parainfluenza 1 -3 (%11. 8) Metapneumovirüs (%6) İnfluenza B (%0. 5)
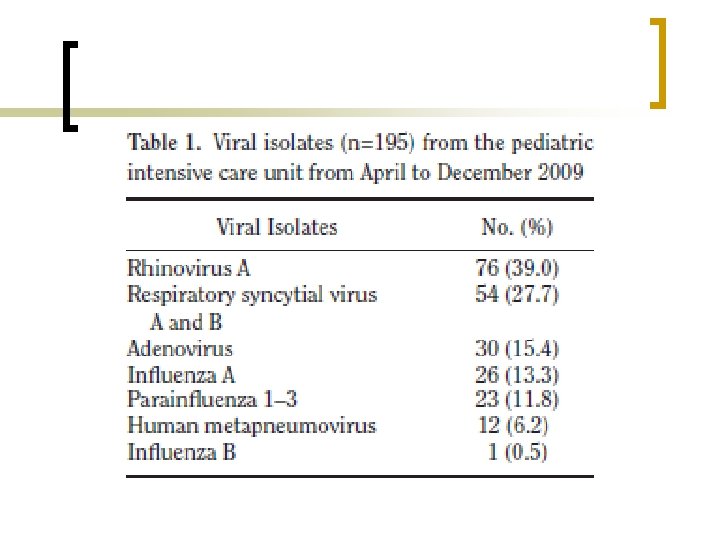

n n 169 (%86. 7) tek virüs izolasyonu 25 (%12. 8) iki virüs 1 (%0. 5) üç virüs 175 (%89. 7) klinik olarak çalışmaya alınmış, 91 (%52) direk ÇYBÜ yatış 84 (%48) önce servis ardından ÇYBÜ 28 (%33) serviste >7 gün yatış öyküsü

n n n 95 olguda (%51. 4) hastaneye yatıştan >48 saat sonra, bunların 56’sı (%58. 9) ÇYBÜ’ne yatıştan >48 saat sonra pozitif Mekanik ventilasyon uygulanan 50 olguda nozokomiyal enfeksiyon Bakteriyel koizolasyon 68 olgu (%38. 9) diğerleri 13 olgu (%7. 4)

n n HIV taşıyıcılığı veya enfeksiyonu olanlarda daha fazla bakteriyel birliktelik Mekanik ventilatör ihtiyacı daha fazla Daha fazla ÇYBÜ ve hastanede kalış süresi Ancak mortalitede fark yok

n n n Solunum yolu virüsleri mevsimsel dağılım RSV, influenza A, metapneumovirüs mevsimsel patern RSV; nisan-haziran ayları metapneumovirüs eylülde pik influenza A; nisan-haziran arası (H 3 N 2) temmuz-aralık arası (H 1 N 1)

n n Parainfluenza- rhinovirüs kış aylarında, eylülde pik yapar. Adenovirüs kış boyunca görülür, pik yok.
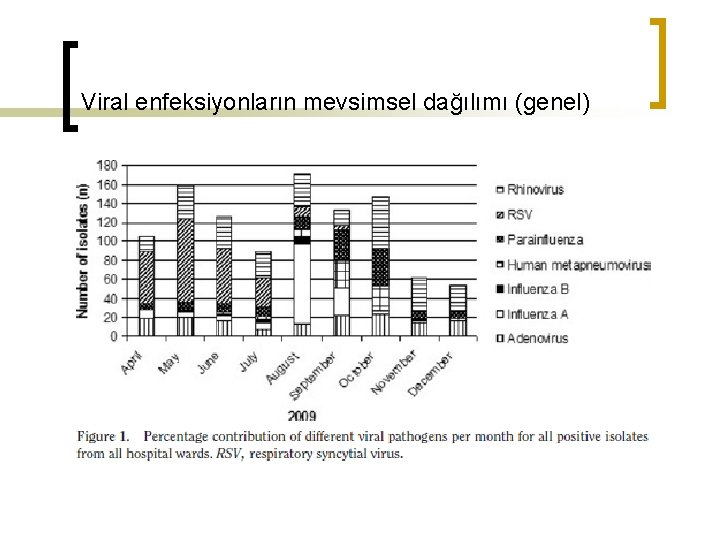
Viral enfeksiyonların mevsimsel dağılımı (genel)
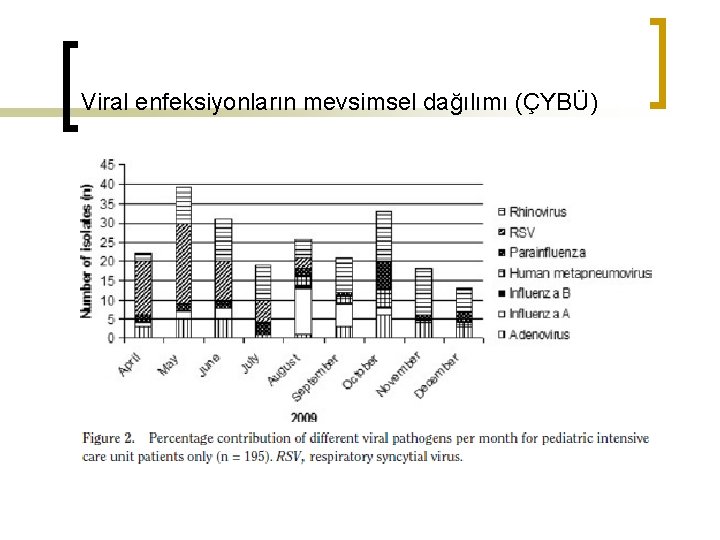
Viral enfeksiyonların mevsimsel dağılımı (ÇYBÜ)

n n n Mortalite (ÇYBÜ) 103 olgu (%10. 6) Viral enfeksiyonu olanlardan 9’u direkt ilişkili olmak üzere, 20’si (%11. 4) kaybedilmiş. (ort. PIM skoru 0. 64) Taburculuk sonrası kronik morbidite 31 olgu (%17. 7)
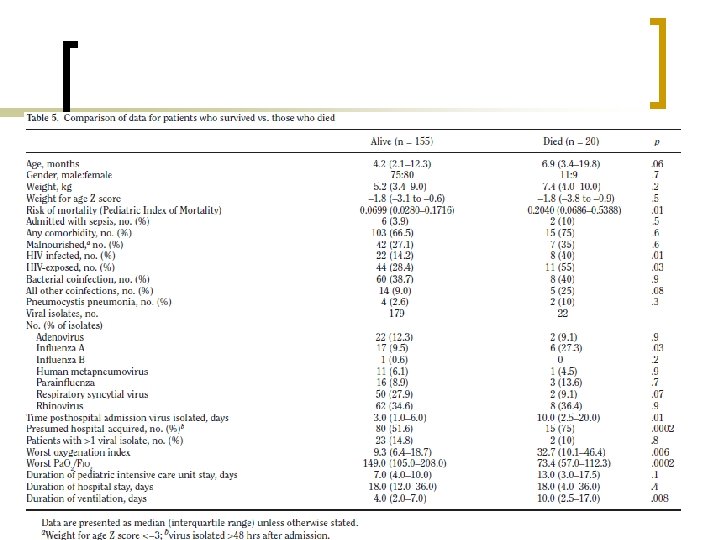

n n Yüksek PIM skoru (p: 0. 03), HIV taşıyıcılığı (p: 0. 01), HIV enfeksiyonu (p: 0. 007) direkt mortaliteyi etkiliyor. Nozokomiyal enfeksiyon (p: 0. 06), hastanede kalış süresi (p: 0. 08) ve virüs tipleri arasında prognoz yönünden istatistiksel olarak anlamlı değil

n n Hastanın yaşı; ÇYBÜ kalış süresi ile ters orantılı (p: 0. 04) Parainfluenza (+) 12 gün(6 -16) ÇYBÜ (p: 0. 03) 27. 5 gün(17 -48) hastane (p: 0. 3) Parainfluenza (-) 7 gün (3 -10) ÇYBÜ 17 gün (11 -33) hastane İnfluenza A enf. mortalite artmış (p: 0. 03).

n n Rhinovirüs (+) 5 gün (3 -10) ÇYBÜ (p: 0. 08) 20. 5 gün (10 -36) hastane (p: 0. 048) Diğer virüsler 8 gün (5 -12) ÇYBÜ 18 gün (12 -35) hastane

Hasta klinik özellikler

Primer klinik tanı

Komorbidite ve kronik morbidite

Tartışma n n n En sık rhinovirüs (%39), sonra RSV (%27. 7), adenovirüs. Sahra altı Afrika’da RSV dışı virüslerin neden olduğu ağır solunum yolu hastalığında en sık metapneumovirüs (bu çalışmada rhinovirus yok) Ağustos öncesi H 3 N 2 sık, sonrasında H 1 N 1

n n n Bu dönemde H 1 N 1 enf. artış+ Çocuk ve erişkinlerde toplum kökenli pnömoninin en sık nedeni Çoğu hasta (%86) bir virüsle, %13. 5 hasta iki virüsle, %0. 5 hasta üç virüsle enfekte, ancak viral koizolasyon kötü prognoz ile ilişkili değil.

n n Hastaların ortalama yaşı 4. 7 ay HIV taşıyıcılığı, HIV enfeksiyonu, kronik kalp hastalığı gibi ciddi morbidite >48 saat pozitif olanlar nozokomiyal+ Kaybedilen hastalarda virüsün geç izolasyonu (7 gün) nozokomiyal enf. destekler.

n n %85 mekanik ventilatör ihtiyacı (1/4 ü HFOV) Arjantin’de %86 MV’e bağlanan H 1 N 1 (+) postop ve post kardiak cerrahi hastalar, uzun hastanede kalış süresi (ort. 18 gün) ile solunum yolu virüsü ile infekte olmuşlardır.

n n n MV’deki hastalarda nozokomiyal viral enfeksiyonların gösterilmesi VIP gelişmesinde virüslerin önemli bir etken olduğunu gösteriyor. Postmortem çalışmalarda da (+) Bakteriyel, Pneumocystis jiroveci ve diğer patojenlerle koenfeksiyon sık, fakat mortalite artışı yok
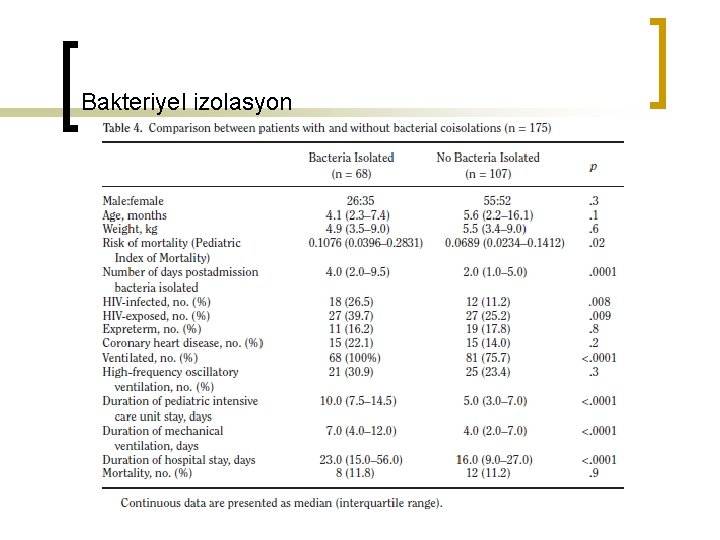
Bakteriyel izolasyon

n n %40 bakteriyel koizolasyon, daha önceki toplumsal kökenli pnömoni ile yakın sonuçlar Bakteriler; HIV taşıyıcılığı ve enfeksiyonu olanlarda daha sık morbidite+, mekanik ventilatörde, ÇYBÜ ve hastanede kalış süresini uzatıyor.
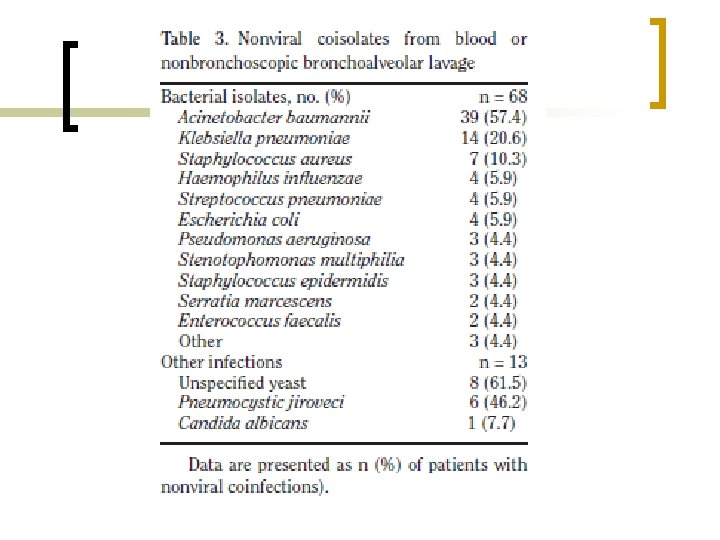

n n Bakteriyel nozokomiyal VIP önemli nedeni; Acinetobacter baumanni Bakteriyel ajanların sıklığı; ciddi viral solunum yolu enfeksiyonlarında ampirik antibiyotik kullanımının önemini gösterebilir.

n n Kenya’daki çalışmada sadece RSV ağır solunum yolu enf. ile ilişkili Başka bir çalışmada PIM skoru ve HIV enfeksiyonu birlikteliği ile mortalite arasında doğru ilişki var.

Sonuçlar n n n Parainfluenza; ÇYBÜ ve hastanede kalış süresi uzun Rhinovirüs; ÇYBÜ’nde daha kısa, ancak hastanede daha uzun süre kaldığı Komplikasyonlar; bronşiolitis obliterans, alt solunum yolu obstrüksiyonu ve kronik akciğer hastalığıdır.

n n n Bu komplikasyonların spesifik virüs eşleniği küçük örneklem grubu nedeniyle yapılamamış Postenfeksiyöz bronşiolitis obliteransın adenovirüs ile ilişkisi olduğu gösterilmiş. Nörolojik komplikasyonlar; primer patoloji, viral enfeksiyon veya hipoksemiye bağlı olabilir.

n Bu çalışma; örnek standartizasyonun olmayışı, retrospektif oluşu ve karşılaştırma grubunun eksikliği nedeniyle sınırlı bir çalışmadır. Örnekler viral solunum yolu enfeksiyonu şüphesi olduğunda alınmıştır.

SONUÇ n Solunum yolu virüsleri genellikle ÇYBÜ’ne yatışa götüren ağır solunum yolu hastalığı ile ilişkili olup, HIV (+) hastalarda artmış mortalite ve morbidite ilişkilidir.

¡ TEŞEKKÜRLER…
- Slides: 40