Geriatrische Reuzen nascholing ouderengeneeskunde 12 november 2019 Werkgroep

Geriatrische Reuzen nascholing ouderengeneeskunde 12 november 2019 Werkgroep Ouderengeneeskunde Synchroon

Even vooraf Mededelingen van Anja Clement

Programma • Introductie casus • Kwis • Geriatrische reuzen • Slikken en Voeding • Incontinentie • Pauze • Geriatrische reuzen • Vallen • Polyfarmacie • Take home messages • Afsluiting

Even voorstellen: Dhr. Pechvogel: 1 -1 -34 Woont samen met zijn vrouw in een Éénsgezinswoning in Veghel De medische VG meldt Diabetes mellitus, atriumfibrilleren, arthrose heupen en knie, C 2 H 5 Oh gebruik, prostaat hypertrofie, hypertensie, depressie Dhr maakte een half jaar geleden een rechtszijdig CVA door waarna hij revalideerde in Udens Duijn.

Het lukte hem weer met thuiszorg naar huis te gaan om daar te genieten van zijn oude dag, met wat aanpassingen in huis (traplift, drempels uit huis). De thuiszorg komt nog niet, zijn vrouw wil hem helpen en ze willen beiden niet gebonden zijn aan tijden van de zorg. Als restbeperkingen na het CVA heeft hij een halfzijdige parese links, wisselend moeite met begrijpen van gesproken taal, lichte slikproblemen (met name moeite met dun vloeibaar). Hij voelt nog wanneer hij naar het toilet moet maar komt met regelmaat ook net te laat waardoor zijn vrouw veel was heeft overdag. Een postoel vindt hij maar niks, dan staat de hele nacht die stinkende pot naast zijn bed. Liever loopt hij naar de badkamer. Dat doet hij gemiddeld 1 -2 keer per nacht. Een urinaal was geen succes, dat leverde geknoei op in bed. Zijn vrouw is 82 maar nog wel vitaal, hoewel de zorg voor haar man wel zwaar voelt. Ze houdt van bridgen en wil nog graag met vriendinnen op stap, lekker koffie drinken. Ook sport ze nog bij de ouderengymnastiek

Zijn medicatie bestaat uit: Tamsulosine 0, 4 1 dd Sintrom volgens schema Metoprolol mga 100 mg 1 dd Simvastatine 20 mg 1 dd Paracetamol zo nodig Metformine 2 dd 500 mg Lantus insuline 1 dd 38 E Perindopril 4 mg Citalopram 10 mg Temazepam 10 mg z. n. (gebruikt 6 x/maand) Zelfhulpmiddelen: Spiroflor SRL gelei, Voltaren-gel. Smeert dit dagelijks op de meest pijnlijke gewrichten Gegevens laatste bezoek POH 5 mnd geleden: Lichamelijk onderzoek: RR 118/56, pols 64 irr, G 72 kg Lab: 5 mnd oud Hb 7, 8 Creatinine 117 (e. GFR: 43), Na 127, K 3, 8 Gluc nu 7, 4 Hb 1 Ac 63 LDL cholesterol 2, 2

Hij komt niet veel meer buiten de deur. In de zomer zit hij wel veel in de tuin en geniet hij van zijn plantjes. De huisarts is kort na zijn ontslag gestart met een antidepressivum. Hij geniet van een borrel op zijn tijd, slaapt daar ook beter door. Voorheen dronk hij gemiddeld 3 borrels op een avond. Zijn vrouw vindt dat hij dat nu niet meer moet doen, maar dat levert voortdurend strijd op tussen hen beiden wat de sfeer niet ten goede komt. Met enige regelmaat is hij duizelig en draait het voor zijn ogen. Hij moet zich dan vastpakken om niet te vallen. Gelukkig is hij nog niet gevallen, maar zijn vrouw is doodsbang dat een keer gaat gebeuren. Liefst zou zij het bed in de woonkamer zetten zodat hij de trap niet op hoeft maar daar wil hij niets van weten.

Kwis De belangrijkste risicofactor voor vallen bij ouderen is een eerdere val in het afgelopen jaar Juist (staan) Onjuist (zitten)

Kwis 35% van patiënten met thuiszorg is ondervoed Juist (staan) Onjuist (zitten)

Kwis Bij ouderen is de prevalentie van incontinentie ca 25 %. Juist (staan) Onjuist (zitten)

Kwis Zelfs een heupfractuur kan oorzaak zijn voor het verslikken door de oudere patiënt. Juist (staan) Onjuist (zitten)

Kwis Gezonde 75 -plussers vallen vaker dan gezonde jongeren (18 -25 jr). Juist (staan) Onjuist (zitten)

Kwis De PRAFAB is een scorelijst waarmee je als POH een goed beeld kunt krijgen van het aanwezig zijn van slikproblemen bij ouderen. Juist (staan) Onjuist (zitten)

Kwis Een oudere zien eten doet een oudere eten. Juist (staan) Onjuist (zitten)

Kwis Bij 5 of meer geneesmiddelen spreken we van polyfarmacie. Juist (staan) Onjuist (zitten)

Kwis Minder dan 13% van de mannen heeft last van incontinentie. Juist (staan) Onjuist (zitten)

Kwis We spreken van fecale incontinentie indien > 2 keer per week ongewild verlies van ontlasting. Juist (staan) Onjuist (zitten)

Kwis Verslikken vraagt om tanden poetsen, meerdere malen per dag. Juist (staan) Onjuist (zitten)

Kwis Als de patient zijn medicatie niet kan slikken, is deze medicatie vermalen altijd beter dan niets geven. Juist (staan) Onjuist (zitten)

Kwis Meeste vallers vallen vaker dan 1 keer per jaar. Juist (staan) Onjuist (zitten)

Kwis Een hoge dosis vitamine C beschermt tegen verslikken. Juist (staan) Onjuist (zitten)

Kwis Alle bloeddruk verlagende medicijnen geven groot risico op vallen. Juist (staan) Onjuist (zitten)

Kwis Benaderingsvraag Hoeveel 65+ overleden in 2015 als gevolg van een val in/of om het huis? (Tip: 3500 betekent gemiddeld 10 per dag)

Scholing Praktijkondersteuners 12 november 2019 Inge Nooijen, logopedist Brabant. Zorg logopedie. meierijstad@brabantzorg. eu ; 0413 -388492 Dorien Goijaerts, diëtist Brabantzorg dietetiek. meierijstad@brabantzorg. eu ; 0413 -388492

Casus logo/dietiek

Het lukte hem weer met thuiszorg naar huis te gaan om daar te genieten van zijn oude dag, met wat aanpassingen in huis (traplift, drempels uit huis). De thuiszorg komt nog niet, zijn vrouw wil hem helpen en ze willen beiden niet gebonden zijn aan tijden van de zorg. Als restbeperkingen na het CVA heeft hij een halfzijdige parese links, wisselend moeite met begrijpen van gesproken taal, lichte slikproblemen (met name moeite met dun vloeibaar). Hij voelt nog wanneer hij naar het toilet moet maar komt met regelmaat ook net te laat waardoor zijn vrouw veel was heeft overdag. Een postoel vindt hij maar niks, dan staat de hele nacht die stinkende pot naast zijn bed. Liever loopt hij naar de badkamer. Dat doet hij gemiddeld 1 -2 keer per nacht. Een urinaal was geen succes, dat leverde geknoei op in bed. Zijn vrouw is 82 maar nog wel vitaal, hoewel de zorg voor haar man wel zwaar voelt. Ze houdt van bridgen en wil nog graag met vriendinnen op stap, lekker koffie drinken. Ook sport ze nog bij de ouderengymnastiek

Hij komt niet veel meer buiten de deur. In de zomer zit hij wel veel in de tuin en geniet hij van zijn plantjes. De huisarts is kort na zijn ontslag gestart met een antidepressivum. Hij geniet van een borrel op zijn tijd, slaapt daar ook beter door. Voorheen dronk hij gemiddeld 3 borrels op een avond. Zijn vrouw vindt dat hij dat nu niet meer moet doen, maar dat levert voortdurend strijd op tussen hen beiden wat de sfeer niet ten goede komt. Met enige regelmaat is hij duizelig en draait het voor zijn ogen. Hij moet zich dan vastpakken om niet te vallen. Gelukkig is hij nog niet gevallen, maar zijn vrouw is doodsbang dat een keer gaat gebeuren. Liefst zou zij het bed in de woonkamer zetten zodat hij de trap niet op hoeft maar daar wil hij niets van weten.

Start • Welke ‘red flags’ ten aanzien van slikken en voeding zijn er volgens jou in deze casus? • Wat zou je nog meer willen weten?

inhoud 1. Slikken normale veroudering 2. Slikproblemen bij ouderen 3. Invloed van medicatie 4. Mondzorg 5. Praktische tips 6. Voeding bij ouderen 7. Ondervoeding bij ouderen 8. Voeding en slikproblemen 9. Praktische tips
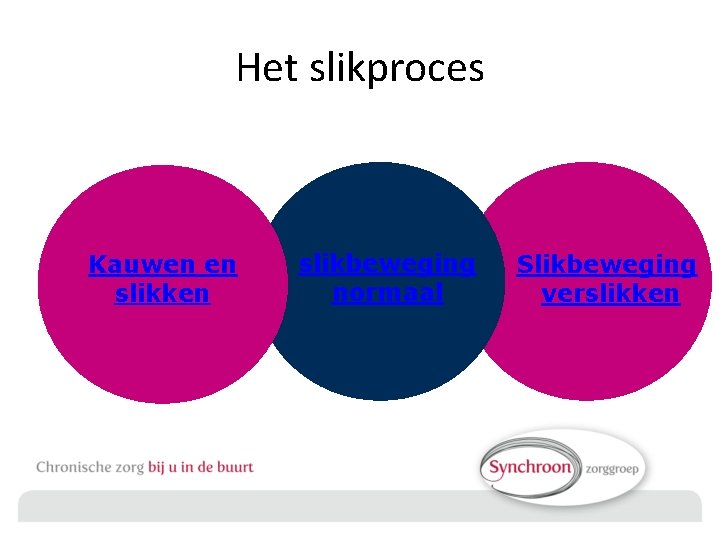
Het slikproces Kauwen en slikken slikbeweging normaal Slikbeweging verslikken

Oorzaken verslikken § Ouderdom § Tijdelijke achteruitgang (bijvoorbeeld blaasontsteking of heup#) § (Neurologische) ziektebeelden § Bepaalde medicatie

MEDICATIE MET MOGELIJKE VERSTORING VAN DE SLIKACT (gebaseerd op Baijens en Speyer, 2009; Quartero en Bartelink, 2012) • Beïnvloeding mond/oesofagusspieren (krachtsvermindering, vermindering coördinatie) Oxybutinine, Tolterodine, Dantroleen • Xerostomie: beperking beweging voedsel ACE-remmers: bijvoorbeeld captopril, lisinopril, zestril Anti-arrhythmica: bijvoorbeeld procainamide Metoclopramide Calcium-blockers: bijvoorbeeld amlodipine Tricyclische antidepressiva: bijvoorbeeld amitriptyline, nortriptyline, clomipramine Anticholinergica Antihistaminica Parasympathicolytica: bijvoorbeeld bronchodilatoren, ipratropium, tiotropium Diuretica • Xerostomie en/of bewegingsstoornis (spieren tong/orofarynx, gelaat) Antipsychotica: bijvoorbeeld Clozapine, haloperidol, olanzapine, quetiapine, risperidon Lithium. SSRI’s: bijvoorbeeld citalopram, fluoxetine, paroxetine, sertraline, venlafaxine

• Demping centraal zenuwstelsel Antiepileptica: carbamazepine, gabapentine, phenobarbital, phenytoine, valproinezuur Benzodiazepinen, Codeine, Opiaten, Baclofen • Schade t. g. v locale irritatie oesofagus Zuurhoudende agentia: clindamycine, doxycycline, erythromycine, tetracycline, penicilline Bisfosfonaten IJzer bevattende producten Theophylline NSAID’s KCL supplementen Vitamine C • Overig: spierzwakte, schade oesofagus, verminderd immuunsysteem Hoge dosis steroïden, Antibiotica, Chemotherapeutica

Gevolgen slikproblemen § Ondervoeding § Aspiratiepneumonie (longontsteking als gevolg van verslikken) § Verstikking § Sociaal-emotionele gevolgen
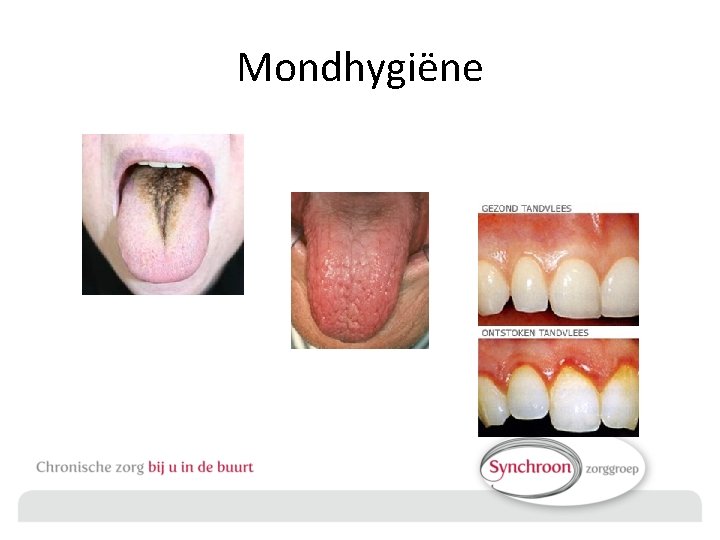
Mondhygiëne

Mondhygiëne • Patiënten met dysfagie hebben vaak problemen met handhaven van een goede mondhygiëne • patiënten met dysfagie die niet in staat zijn tot orale voedsel intake dienen meerdere malen per dag mondzorg te ondergaan

Risico’s bij een slechte mondverzorging Risicofactoren • Verminderde zelfredzaamheid door: Krachtverlies in handen en armen Cognitieve problemen • Ziekten • Polyfarmacie (medicatie)

Slechte mondgezondheid • Gevolgen • • • Slechte adem Pijn Pneumonieën Ondervoeding Smaakstoornissen Tong- en mondbranden

‘Rode’ vlaggen tijdens consult • De patiënt heeft moeite met inname van medicatie, krijgt dit niet (goed) weggeslikt • Regelmatig hoesten tijdens of na het eten • Patiënt haalt de korsten van het brood • Patiënt kiest alleen maar zacht vlees • Patiënt valt af • Herhaaldelijke longontstekingen • Patiënt knoeit veel tijdens de maaltijd • Patiënt heeft pijn bij het slikken • Patiënt houdt het eten/drinken lang in de mond
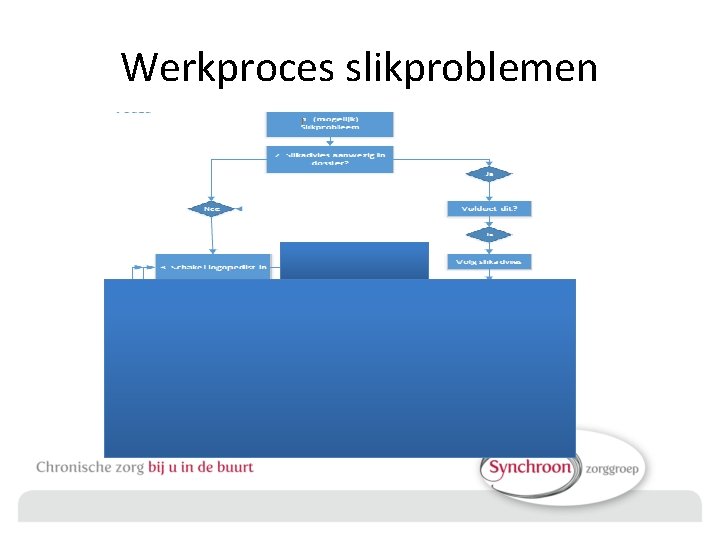
Werkproces slikproblemen

Wat doet de logopedist Observaties of uitgebreid onderzoek (FEES) https: //www. youtube. com/watch? v=9 O 76 ue_dsgs Advies geven Slikadvies

Voeding en slikproblemen Mensen met slikproblemen hebben een groter risico om ondervoed te raken, door: • Eenzijdig voedingspatroon, een tekort aan voedingsstoffen • Bij vloeibare voeding: lagere energiedichtheid van de voeding • Kauwen en slikken is vermoeiend, waardoor men minder gaat eten • Bang om te verslikken • Minder plezier in het eten en drinken

Aandachtspunten bij voeding voor ouderen (fysiologie) Lagere stofwisseling Groter verlies van vocht via huid en geringer dorstgevoel Minder snel herstel van verstoorde evenwichten Obstipatie Degeneratieve processen (atherosclerose, osteoporose, sarcopenie: verlies spiermassa en spierkracht) • Resorptiestoornissen • Gebruik van medicijnen • Achteruitgang geur/smaak • • •

Aandachtspunten bij voeding voor ouderen (zelfzorg) • • Verminderde mobiliteit Handicaps Laag inkomen Eenzaamheid en depressie Slechte eetlust Achteruitgaan van cognitieve functies Kauw- en slikproblemen Dieetvoorschriften

Bij welke ziektebeelden moet je alert zijn op risico op of ondervoeding

Ziektebeelden en ondervoeding § Neurologische ziektebeelden, zoals: CVA, MS, ALS, Parkinson, Spierziekten, Dementie § Maag/darmziektes, zoals: chron. obstipatie/diarree, ileostoma, ziekte v Crohn § Decubitus en wonden, slikproblematiek

Risicogroepen ondervoeding • Inzet thuiszorg, wonen in woonzorgcentrum • Hogere leeftijd (> 80 jaar) • Meerdere ziekten, chronisch ziekte COPD, hartfalen, CVA, depressie, dementie, IBD, decubitus, RA, maligniteiten • Polyfarmacie • Lichamelijke beperkingen (fractuur) • Niet passende gebitsprothese, kauw- of slikproblemen • Rond opname in het ziekenhuis • Psychosociale problemen en verwaarlozing • Alcohol- of drugsmisbruik • Vereenzaming

Ondervoeding

Oorzaken ondervoeding § Verminderde voedselinname § Verhoogde voedingsbehoefte § Abnormale verliezen aan voedingsstoffen
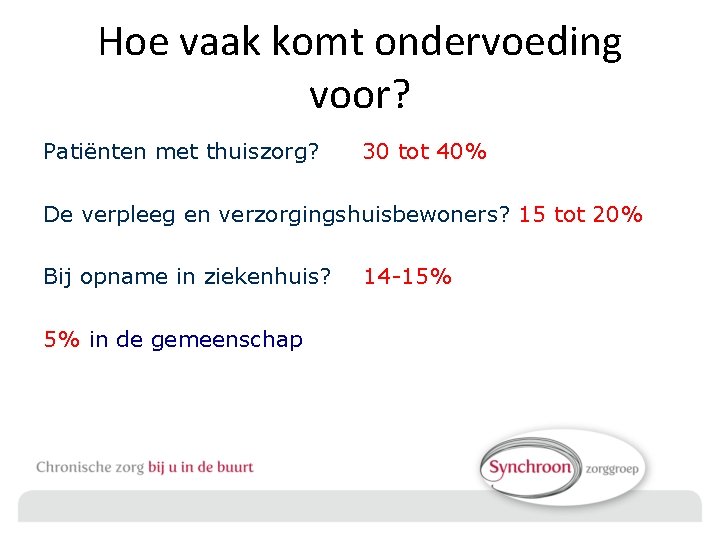
Hoe vaak komt ondervoeding voor? Patiënten met thuiszorg? 30 tot 40% De verpleeg en verzorgingshuisbewoners? 15 tot 20% Bij opname in ziekenhuis? 5% in de gemeenschap 14 -15%
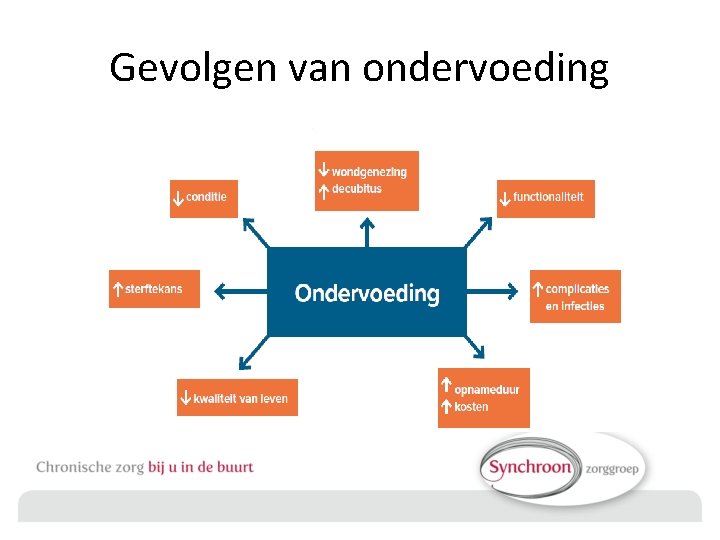
Gevolgen van ondervoeding
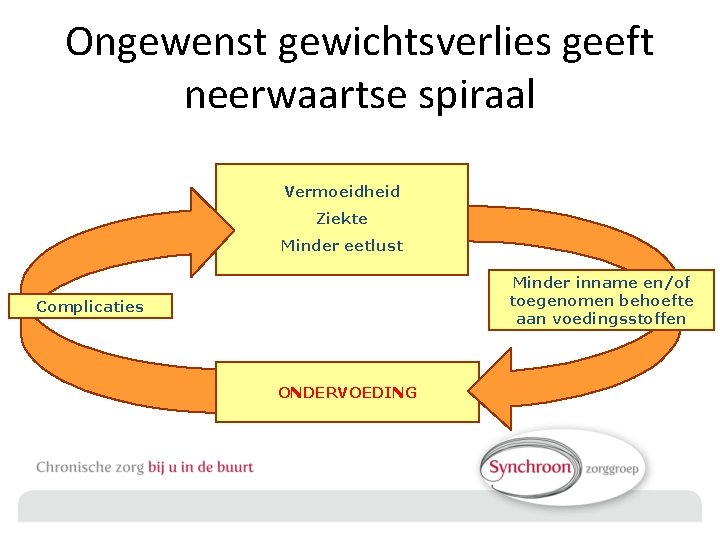
Ongewenst gewichtsverlies geeft neerwaartse spiraal Vermoeidheid Ziekte Minder eetlust Minder inname en/of toegenomen behoefte aan voedingsstoffen Complicaties ONDERVOEDING
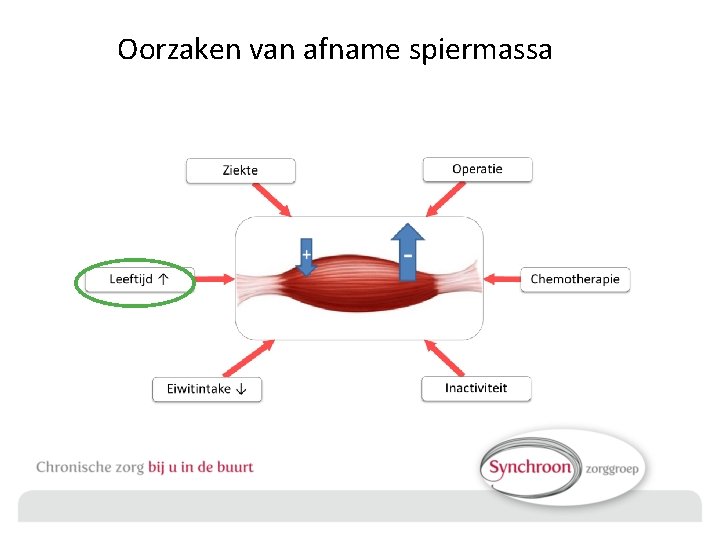
Oorzaken van afname spiermassa

Wat verstaan jullie onder goed eten en drinken?
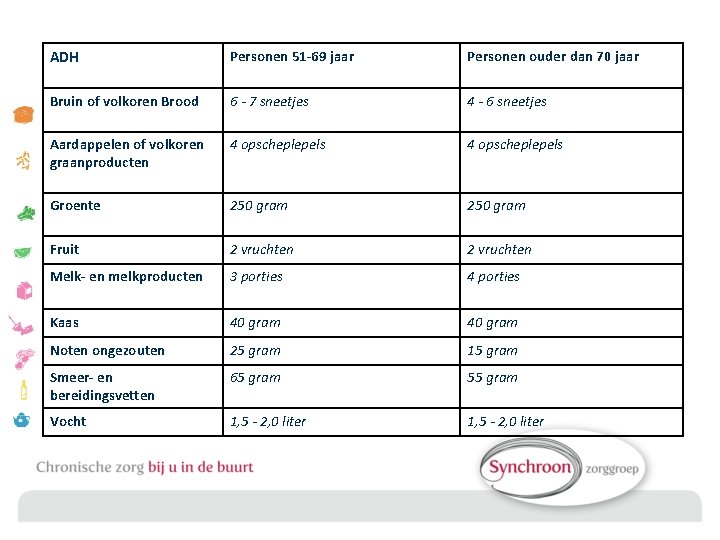
ADH Personen 51 -69 jaar Personen ouder dan 70 jaar Bruin of volkoren Brood 6 - 7 sneetjes 4 - 6 sneetjes Aardappelen of volkoren graanproducten 4 opscheplepels Groente 250 gram Fruit 2 vruchten Melk- en melkproducten 3 porties 4 porties Kaas 40 gram Noten ongezouten 25 gram 15 gram Smeer- en bereidingsvetten 65 gram 55 gram Vocht 1, 5 - 2, 0 liter

Praktische Tips Voeding §Kies voor volle producten §Extra dik margarine op brood / dubbel beleg op brood §Scheutje olie of klontje boter over de groente §(slag)room door de koffie of het nagerecht §Tussendoor een plakje kaas/worst, een handje nootjes, een plak cake, een zuivelproduct §Eet meerdere keren per dag: 3 hoofdmaaltijden en meerdere tussenmaaltijden §Probeer samen met anderen te eten §Kies voor energierijke dranken §Zorg voor voldoende variatie (warm/koud, zoet/hartig) §Eet rustig, kauw goed §Folders: www. goedgevoedouderworden. nl; www. voedingscentrum. nl

ROL praktijkondersteuner Grote signalerende rol: Vaststellen van (risico op) ondervoeding. Trazag: vragen: . Is patient laatste 3 maanden afgevallen. Heeft patient problemen met eten en/of drinken Screenen op voedingstoestand/risicosignalering ondervoeding – Gewichtsverloop volgen Instrumenten: MNA-sf 1, MUST 2 en de SNAQ 65+ Patienten kunnen ook zelf screenen op een goed voedingspatroon en op ondervoeding via website www. goedgevoedouderworden. nl

Aanpak diëtist • Onderzoek: oorzaak, ziektegeschiedenis enz. • Zo nodig betrekken/in samenwerking met mantelzorg, thuiszorg enz. • In eerste instantie altijd met ‘gewone’ voeding, dan pas dieetvoeding

Transmuraal Patienten overdracht bij overgang van 1 e naar 2 e lijn en vice versa

Multidisciplinaire aanpak • Terugkoppeling POH-huisarts • - Andere disciplines zoals Fysiotherapie voor spierkracht/opbouw Logopedie ivm slikproblematiek Ergotherapie voor aanpassingen en hulp/advies bij ADL

Casus zou je nu iets anders vragen/adviseren?

Afsluiting Bedankt voor uw aandacht!

Casus incontinentie

Het lukte hem weer met thuiszorg naar huis te gaan om daar te genieten van zijn oude dag, met wat aanpassingen in huis (traplift, drempels uit huis). De thuiszorg komt nog niet, zijn vrouw wil hem helpen en ze willen beiden niet gebonden zijn aan tijden van de zorg. Als restbeperkingen na het CVA heeft hij een halfzijdige parese links, wisselend moeite met begrijpen van gesproken taal, lichte slikproblemen (met name moeite met dun vloeibaar). Hij voelt nog wanneer hij naar het toilet moet maar komt met regelmaat ook net te laat waardoor zijn vrouw veel was heeft overdag. Een postoel vindt hij maar niks, dan staat de hele nacht die stinkende pot naast zijn bed. Liever loopt hij naar de badkamer. Dat doet hij gemiddeld 1 -2 keer per nacht. Een urinaal was geen succes, dat leverde geknoei op in bed. Zijn vrouw is 82 maar nog wel vitaal, hoewel de zorg voor haar man wel zwaar voelt. Ze houdt van bridgen en wil nog graag met vriendinnen op stap, lekker koffie drinken. Ook sport ze nog bij de ouderengymnastiek

Hij komt niet veel meer buiten de deur. In de zomer zit hij wel veel in de tuin en geniet hij van zijn plantjes. De huisarts is kort na zijn ontslag gestart met een antidepressivum. Hij geniet van een borrel op zijn tijd, slaapt daar ook beter door. Voorheen dronk hij gemiddeld 3 borrels op een avond. Zijn vrouw vindt dat hij dat nu niet meer moet doen, maar dat levert voortdurend strijd op tussen hen beiden wat de sfeer niet ten goede komt. Met enige regelmaat is hij duizelig en draait het voor zijn ogen. Hij moet zich dan vastpakken om niet te vallen. Gelukkig is hij nog niet gevallen, maar zijn vrouw is doodsbang dat een keer gaat gebeuren. Liefst zou zij het bed in de woonkamer zetten zodat hij de trap niet op hoeft maar daar wil hij niets van weten.

Hoe houden we het droog? Incontinentie bij ouderen: een groot probleem?

Incontinentie • Verschillende vormen – Urine – Faecaal: 3 -4 keer per maand incontinent van ontlasting – Anaal – Maar ook: • Functioneel • Urge (aandrang) • Stress • Gemengd • overloop

Lijdensdruk door nattigheid

Cijfers incontinentie • • 25 -50% volwassen vrouwen 10% volwassen mannen Neemt toe met de leeftijd 50% zoekt professionele hulp Ouderen veelal urge/gemengd 7% naar fysio via HA HA 40% opvang materiaal

Kwaliteit van leven • • • Depressie Schaamte Lage eigenwaarde Risicofactor voor vallen ==>opname verpleeghuis

Topje van? • Onderdiagnostiek door: – Geen hulp zoeken: schaamte, vies, hoort bij ouder worden, geen behandeling mogelijk?

Gevolgen • • • Praktische problemen Hygiene problemen Psychische klachten: woede, schuld, schaamte Sociale problemen: isolatie Lichamelijke gevolgen: vochtletsel, UWI Let op mantelzorgers overbelasting

Deze foto van Onbekende auteur is gelicentieerd onder CC BY-NC Vochtletsel bilnaad

Landelijke Prevalentie Meting • Chronische zorg: met name PG afdelingen: 70, 8% • Extramurale zorg: 18, 6% • Vrouwen> mannen • Hoogste prevalentie na CVA of bij dementie • Toename zorgafhankelijjkheid=toename prevalentie

Behandelen = eerst goede diagnose! • Chronische zorg: 30% geen diagnose, 18% niet gespecificeerd • Meestal functioneel • Meestal overdag en ’s nachts gecombineerd

Maatregelen bij incontinentie • • Verband/incontinentie materialen Toilettijden Omgeving aanpassen Kleding aanpassen Medicatie Blaastraining: fysiotherapie blaaskatheter

Praktische tips voor Morgen • Mictie dagboek bijhouden: 3 dagen die representatief zijn • Ernst meten: PRAFAB scorelijst (www. meetinstrumentenzorg. nl) • leefstijladviezen: gewicht, obstipatie, koffie en alcohol, voldoende vochtinname (1, 5 -2 liter) • Behandeling middels blaastraining mits motivatie en cognitie goed zijn • Geen zeep of p. H neutrale zeep • Verzorgen na iedere verschoning

Indicatie katheter Twee redenen voor katheter: • Patient vraagt er zelf om in verband met ervaren ongemak • Ernstig huidletsel bij bedlegerige patiënt Richtlijn Verenso tekst: • Breng geen blaaskatheter in voor incontinentie zonder bijkomende en zwaarwegende argumenten.

Preventie huidletsel • Bepanthen: intacte huid • Proshield • Sudocreme: Zinkoxide ! Werkt adstringerend, bij irritatie

Medicatie • Blaasremmers • Voor-en nadelen!

Werk samen om het droog te houden! • Incontinentie is een multidsiciplinair probleem • Doe het niet alleen! • Betrek deskundigen: huisarts, fysiotherapeut, ergotherapeut, continentieverpleegkundigen, wondverpleegkundigen, specialist ouderengeneeskunde

literatuur • LZP prevalentie meting zorgproblemen 2015 • LESA samenwerkingsafspraak incontinentie voor urine 2007 • Richtlijn Blaaskatheters Verenso 2011 • Zorg voor Beter, thema Continentie • Richtlijn urine incontinentie bij kwetsbare ouderen (LEVV/V&VN, 2010) • www. meetinstrumentenzorg. nl

PAUZE

Programma • Geriatrische reuzen » Vallen » polyfarmacie • Take home messages • Afsluiting

Vallen

Waarom aandacht voor vallen – Hoge werklast voor zorgprofessionals – Symptoom van onderliggend lijden – Veel impact • invaliderend • Angst • toename immobiliteit en afname ADL • sociaal isolement en afname kwaliteit van leven • Stress mantelzorger

Hoe vaak komt het voor? • Thuiswonenden (>65 jaar): 1 valincident/jaar 2 valincidenten/jaar • VZH/VPH bewoners: 1 valincidenten/jaar 2 valincidenten/jaar 30%; 15% 50%; 20 -25%

Wetenswaardigheden • • Meeste vallers vallen 1 keer Meestal tussen 14. 00 -22. 00 Meest in de slaapkamer Vaak tijdens staan of lopen zonder hulpmiddel

Wetenswaardigheden • • Meeste vallers vallen 1 keer Meestal tussen 14. 00 -22. 00 Meest in de slaapkamer Vaak tijdens staan of lopen zonder hulpmiddel Elke 5 minuten iemand van 65+ op SEH 20% van de valincidenten leidt tot letsel 10% leidt tot ernstig letsel 2015: 1129 65+ overleden na val in/om huis

En hoe vaak weten we er van als huisarts? • 1/3 van de valincidenten zijn bij de huisarts bekend

Het lukte hem weer met thuiszorg naar huis te gaan om daar te genieten van zijn oude dag, met wat aanpassingen in huis (traplift, drempels uit huis). De thuiszorg komt nog niet, zijn vrouw wil hem helpen en ze willen beiden niet gebonden zijn aan tijden van de zorg. Als restbeperkingen na het CVA heeft hij een halfzijdige parese links, wisselend moeite met begrijpen van gesproken taal, lichte slikproblemen (met name moeite met dun vloeibaar). Hij voelt nog wanneer hij naar het toilet moet maar komt met regelmaat ook net te laat waardoor zijn vrouw veel was heeft overdag. Een postoel vindt hij maar niks, dan staat de hele nacht die stinkende pot naast zijn bed. Liever loopt hij naar de badkamer. Dat doet hij gemiddeld 1 -2 keer per nacht. Een urinaal was geen succes, dat leverde geknoei op in bed. Zijn vrouw is 82 maar nog wel vitaal, hoewel de zorg voor haar man wel zwaar voelt. Ze houdt van bridgen en wil nog graag met vriendinnen op stap, lekker koffie drinken. Ook sport ze nog bij de ouderengymnastiek

Hij komt niet veel meer buiten de deur. In de zomer zit hij wel veel in de tuin en geniet hij van zijn plantjes. De huisarts is kort na zijn ontslag gestart met een antidepressivum. Hij geniet van een borrel op zijn tijd, slaapt daar ook beter door. Voorheen dronk hij gemiddeld 3 borrels op een avond. Zijn vrouw vindt dat hij dat nu niet meer moet doen, maar dat levert voortdurend strijd op tussen hen beiden wat de sfeer niet ten goede komt. Met enige regelmaat is hij duizelig en draait het voor zijn ogen. Hij moet zich dan vastpakken om niet te vallen. Gelukkig is hij nog niet gevallen, maar zijn vrouw is doodsbang dat een keer gaat gebeuren. Liefst zou zij het bed in de woonkamer zetten zodat hij de trap niet op hoeft maar daar wil hij niets van weten.

CASUS • • • Welke risicofactoren halen we uit de casus? Halfzijdige verlamming links AF alcohol depressie Incontinentie Duizeligheid Mobiliteit artrose Diabetes? Medicatie: citalopram, temazepam

Wat heb je nodig om niet te vallen? • • Helder bewustzijn Zintuigen (mn visus, gehoor) Aandacht en concentratie Coördinatie Spierkracht Balans Veilige omgeving
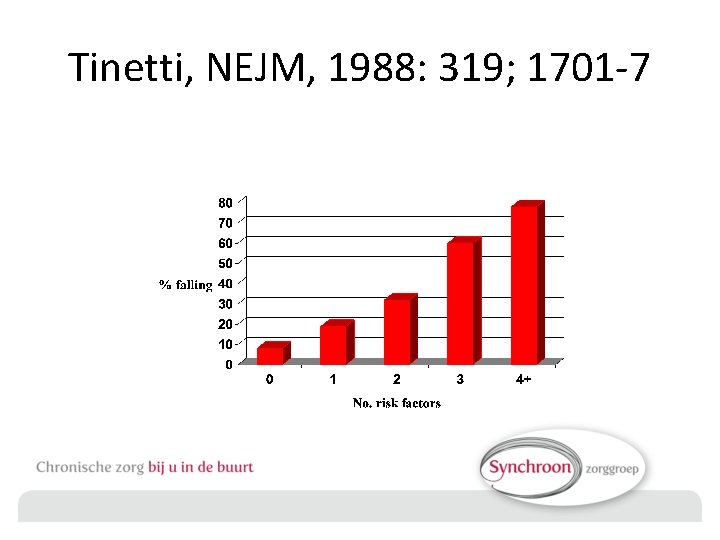
Tinetti, NEJM, 1988: 319; 1701 -7

Welke rol zien jullie voor de POH? • • Signalering Inschatting valrisico Adviezen tav valpreventie Evaluatie adviezen

Signalering, Hoe? • 2 vragen: • bent u afgelopen jaar > 2 x gevallen? (Let op: nieuwe norm tov Trazag) • Heeft u problemen met lopen?

Inschatting valrisico • • • • Valgeschiedenis Balans-/mobiliteitsstoornissen, verminderde spierkracht Medicatie ADL afhankelijkheid Cognitieve problemen Stemmingsstoornissen Visus stoornissen Duizeligheidsklachten, mn HVZ (lage RR, ritmestoornis, hartfalen) Angst Incontinentieklachten Artrose/Voetproblemen Afvallen OMGEVING

Inschatting valrisico, onderzoeken • • • Get-up en Go-test Tandem test/koorddansersgang stop talking when walking test (dubbeltaken) MMSE, GDS, MOCA Barthel index voor ADL

Welke adviezen ter preventie van vallen, welke hulptroepen? • Balanstraining: fysiotherapeut, ergotherapeut • Medicatie saneren: huisarts, apotheker, specialist ouderengeneeskunde. • ADL ondersteuning: ergotherapeut • Psychische problematiek: huisarts, S. O. , POH GGZ, psycholoog, Edomah • Visus: opticien, huisarts, oogarts, ergotherapeut, Visio • Duizeligheid: huisarts, evt specialisten in ziekenhuis • Angst: POH GGZ, ergotherapeut, FT,

Evaluatie en opnieuw signalering • Zorgleefplan en regievoering!

Welke medicatie (of combinatie) levert valgevaar op? Tamsulosine 0, 4 1 dd Sintrom volgens schema Metoprolol mga 100 mg 1 dd Simvastatine 20 mg 1 dd Paracetamol zo nodig Metformine 2 dd 500 mg Lantus insuline 1 dd 38 E Perindopril 4 mg Citalopram 10 mg Temazepam 10 mg z. n. (gebruikt 6 x/maand) Zelfhulpmiddelen: Spiroflor SRL gelei, Voltaren-gel. Smeert dit dagelijks op de meest pijnlijke gewrichten Gegevens laatste bezoek POH 5 mnd geleden: Lichamelijk onderzoek: RR 118/56, pols 64 irr, G 72 kg Lab: 5 mnd oud Hb 7, 8 Creatinine 117 (e. GFR: 43), Na 127, K 3, 8 Gluc nu 7, 4 Hb 1 Ac 63 LDL cholesterol 2, 2

Rol medicatie bij vallen • • 1. Psychofarmaca 2. Cardiovasculaire medicatie 3. Analgetica 4. Overige medicatie
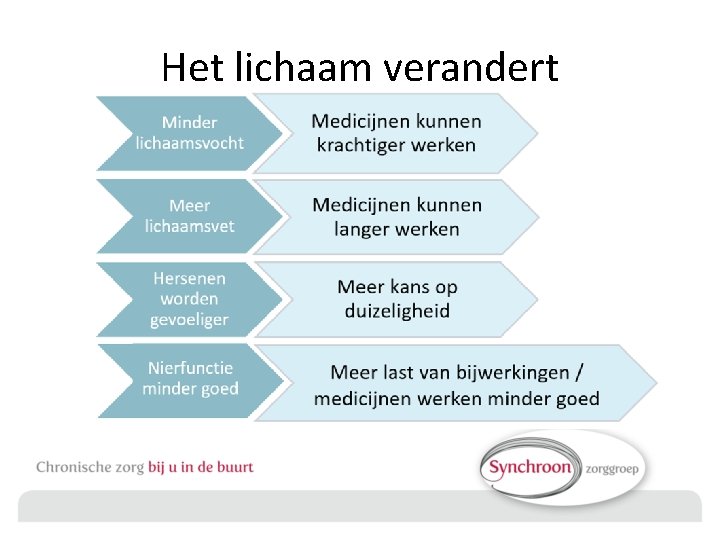
Het lichaam verandert

Psychofarmaca • Het valrisico lijkt samen te hangen met de recente start van een psychofarmacon en de hoogte van de dosering. • Psychofarmaca hebben het meest duidelijk aangetoonde effect op het valrisico. • Het grootste potentieel voor succesvol afbouwen ligt bij langdurig gebruik van antidepressiva voor een eerste depressieve episode of neuropathische pijn, en bij off-label toepassingen van psychofarmaca. • Daarnaast is het voorkómen van onnodig chronisch gebruik essentieel, zoals slechts kortdurende toepassing van benzodiazepines bij slaapstoornissen en alleen gedurende de eerste weken van SSRI-gebruik.

Cardiovasculaire medicatie • Alleen voor lisdiuretica is eenduidig verband aangetoond, wat kan samenhangen met de snelle en krachtige werking. Mogelijk is dit ook een weergave van het valrisico ten gevolge van hartfalen. • Voor digoxine, nitraten en alfablokkers aanwijzingen voor een verhoogd valrisico. • Mogelijk is er juist een lager valrisico bij gebruik van bètablokkers, ACEremmers, calciumantagonisten en statines. Dit kan samenhangen met een adequate behandeling van hypertensie en daarmee een lagere kans op orthostatische hypotensie. • Hoewel minder bewijs dan bij psychofarmaca, zijn veel voorkomende bijwerkingen van antihypertensiva wel aangetoond risicovol (loop- en balansstoornissen, duizeligheid, mogelijk ook orthostatische hypotensie).

Analgetica • Er is een aangetoond en consistent verband tussen gebruik van opiaten en vallen. Dit komt door bijwerkingen als sedatie, duizeligheid en cognitieve beperking. In een aantal onderzoeken was het risico het grootst bij de start van een opiaat. • Daarnaast zijn er ook aanwijzingen voor een mogelijk verband met NSAID’s en pijnstillers in het algemeen. Hier speelt mogelijk ook confounding by indication, namelijk een weergave van het verhoogde valrisico bijvoorbeeld gewrichtsaandoeningen.

Overige medicatie • • • Bewijskracht in aflopende volgorde (sterk > zwak) antihistaminica (1 e generatie) (bij. Tavegyl) Anticholinergica (bijv. Spiriva, Vesicare, urologische spasmolytica en alfa-blokkers (Tamsulosine) bloedglucoseverlagende medicatie (met name dosiswijzigingen)

Duizeligheid • Bijwerkingen van medicatie kunnen een belangrijke oorzaak zijn van duizeligheidsklachten, met name anticholinergica, ototoxische middelen, psychofarmaca en antihypertensiva. • Er zijn geen effectieve medicijnen voor de behandeling van duizeligheid. • Bij duizeligheidsklachten kunnen effectieve maatregelen zijn het staken of verlagen van risicomedicatie, kiezen voor een alternatief middel en optimale bloeddrukinstelling.

Medicatie beoordeling • • • Het doel van een medicatiebeoordeling dient te zijn het terugdringen valrisicoverhogende medicatie en streven naar een passend medicatiegebruik. Hierbij is het effectiever om u te richten op valrisicoverhogende medicatie dan op het terugdringen van het aantal geneesmiddelen. met name psychofarmaca, cardiovasculaire medicatie, pijnstillers, eerste generatie antihistaminica en middelen met een anticholinerge werking. Het staken van psychofarmaca is een aangetoond effectieve interventie om het valrisico te verlagen. Start vitamine D bij een deficiëntie. Een aanvulling van het tekort verbetert de botkwaliteit en heeft een gunstig effect op de spierkracht en balans. Daarnaast wordt het valrisico lager bij een streefwaarde > 60 nmol/L. Suppletie met 800 IE vitamine D wordt al geadviseerd bij alle 70 -plussers en met 400 IE bij alle vrouwen van 50 tot 70 jaar, daarbij is labbepaling alleen op indicatie nodig.

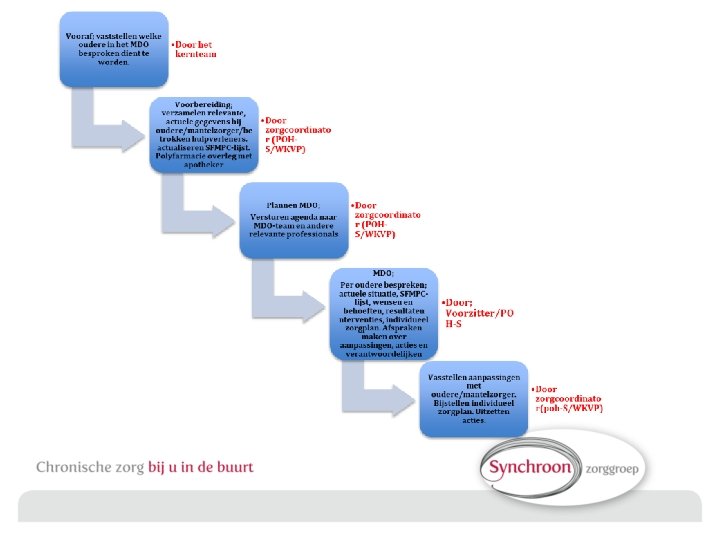
Hoe ziet de ideale medicatie beoordeling eruit? - Patientenselectie; screening of casefinding? Welke signalen wijzen op indicatie voor review? - Rol Arts, Apotheker, POH, apothekersassistente? - Hoe ziet de voorbereiding eruit voor arts en apotheek? - Patientengesprek door arts, apo, POH? - Hoe en wat leggen we vast in het EPD?

Wat is een medicatiebeoordeling? Een kritische en gestructureerde beoordeling van de medicatie door patiënt, arts en apotheker aan de hand van: -Medische informatie van de arts -Farmaceutische informatie van de apotheek -Gebruiksinformatie van de patiënt De behoeften en wensen van een patiënt staan centraal.

Definitie Aangepaste IGZ eisen: (maart 2015) • 75 jaar (was 65 jaar) • 7 of meer geneesmiddelen (was 5) • verminderde nierfunctie (e. GFR < 50) (was minimaal 1 risico factor: verminderde nierfunctie e. GFR< 50, verminderde cognititie, verhoogd valrisico, verminderde therapietrouw) 220. 000 potentiele patiënten (was 700. 000)

Toetsing IGJ (vanaf 1 juli 2015) 1. Vastleggen samenwerkingsafspraken (verantwoordelijkheden, regie en contactpersoon naar de patiënt) 2. Aantoonbaar vastleggen uitkomsten medicatie beoordeling volgens richtlijn “Polyfarmacie bij ouderen” in farmacotherapeutisch behandelplan dat onderdeel is van het EPD. 3. Patiënt moet aantoonbaar worden betrokken bij farmacotherapeutisch zorg.

Doel • Optimaliseren van het geneesmiddelgebruik van ouderen met polyfarmacie • Verminderen van geneesmiddelgerelateerde problemen • Reduceren van ongewenste, geneesmiddelgerelateerde ziekenhuisopnames.

Medicatiereview – Proces Multidisciplinaire richtlijn Polyfarmacie bij ouderen: 5 STAPPENPLAN MIDDELS STRIP METHODE Start met Patiëntselectie en voorbereiding 1. Farmaceutische anamnese en patiëntgesprek 2. Farmacotherapeutische analyse 3. Opstellen farmacotherapeutisch behandelplan 4. Vaststellen behandelplan met patiënt 5. Follow-up en monitoring

Farmacotherapeutische analyse Onderbehandeling Wordt alles (doelmatig) behandeld? Niet-effectieve farmacotherapie Hebben alle geneesmiddelen het beoogde effect? Worden aandoeningen/klachten onvoldoende behandeld? Is de dosering effectief? Overbehandeling Zijn er geneesmiddelen waarvoor geen indicatie meer is? Bijwerkingen Is dit een bekende bijwerking? Welke alter- natieve verklaringen zijn er nog meer? Wordt bij risico op bijwerking de benodigde monitoring uitgevoerd?
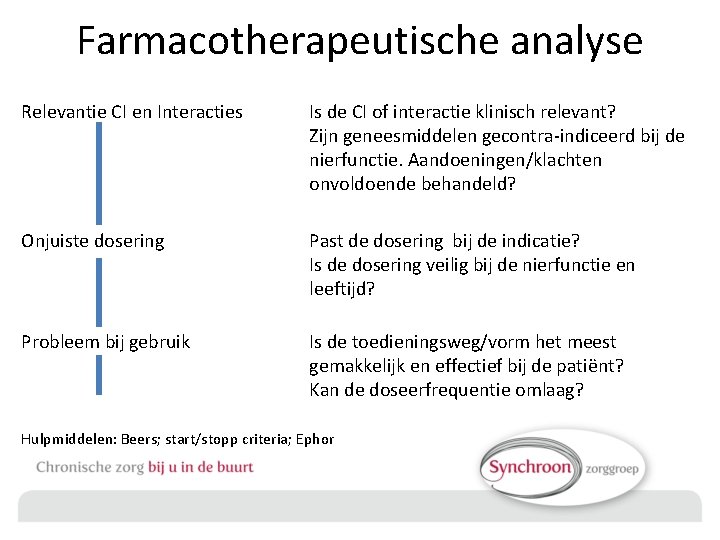
Farmacotherapeutische analyse Relevantie CI en Interacties Is de CI of interactie klinisch relevant? Zijn geneesmiddelen gecontra-indiceerd bij de nierfunctie. Aandoeningen/klachten onvoldoende behandeld? Onjuiste dosering Past de dosering bij de indicatie? Is de dosering veilig bij de nierfunctie en leeftijd? Probleem bij gebruik Is de toedieningsweg/vorm het meest gemakkelijk en effectief bij de patiënt? Kan de doseerfrequentie omlaag? Hulpmiddelen: Beers; start/stopp criteria; Ephor

Farmacotherapeutische analyse hulpmiddelen Overzichtslijsten ter verbetering farmacotherapie bij ouderen: Beers = criteria voor mogelijk ongewenste medicatie bij ouderen Start Stopp = Screening Tool to Alert docters to the Right Treatment = Screening Tool in Older persons for Potentially Prescriptions Ephor = Expertisecentrum Pharmacotherapie bij Oude. Ren

Take Home Messages Wat nemen jullie mee naar huis?

Take Home Messages • Geriatrische reuzen zijn een geriatrisch syndroom, een gevolg van meerdere onderliggende oorzaken en/of ziekten. • De POH Ouderen is een belangrijke signaleerder van deze vaak niet opgemerkte problematiek. • Belangrijke risicofactoren zijn medicatie, geestesziekten en overmatig alcoholgebruik.

Take Home Messages • Belangrijke gevolgen van de geriatrische reuzen zijn hogere kans op sterfte, minder kwaliteit van leven en sociale isolatie. • Aanpak van geriatrische reuzen is multifactorieel en multidisciplinair. Maak gebruik van de hulptroepen.

Laten we samen onze kwetsbare ouderen overeind houden!
- Slides: 124