GENITAL YOL ENFEKSIYONLARI CNSEL YOLLA BULAAN ENFEKSIYONLAR VE

GENITAL YOL ENFEKSIYONLARI CİNSEL YOLLA BULAŞAN ENFEKSIYONLAR VE HEMŞİRELİK BEÜ SAĞLIK BİLİMLERİ FAKÜLTESİ DOĞUM, KADIN SAĞLIĞI VE HASTALIKLARI HEMŞİRELİĞİ ANA BİLİM DALI 2017

GENITAL YOL ENFEKSIYONLARI Üreme sistemi bütünlüğünü çeşitli defans mekanizmaları ile sürdürür. Bu doğal defans sisteminin mikroorganizmalar ile bozulması ile infeksiyon ortaya çıkar. Üreme sistemi infeksiyonları kadınların en sık karşılaştığı sağlık sorunudur.
Enfeksiyon kadının hayatını tehdit etmese bile semptomları oldukça büyük rahatsızlığa neden olur. Kadınların büyük bir kısmı vajinal akıntı ve kaşıntı nedeni ile doktora başvururlar.

NORMAL VAJINAL SEKRESYONUN ÖZELLIĞI � � Vajinal sekresyon kadının fertil çağı boyunca düzenli olarak ortaya çıkar. Bu sekresyonun miktarı ve özelliği kadının fizyolojik, psikolojik ve patolojik durumuna göre değişiklik gösterir. Normal vajinal sekresyonun major kaynağı servikal glandlardır. Vajinal sekresyon kokusuz, renksiz, kansız ve asidiktir.

� � Normal vajen p. H sı 3. 8 -4. 2 arasındadır. Vajinal akıntı normalde beyazdır. Yeşilimsi-sarı renkli ve kötü kokulu olması enfeksiyonu düşündürmelidir. Kırmızı ve koyu kahverengi olması ise kanama ve malignite işareti olabilir.

� � Normal akıntı vulvada tahrişe neden olmaz. Diğer akıntılar vulvada tahrişe neden olurken sadece trikomoniasis ve kandida enfeksiyonları kaşıntıya neden olurlar. Ovulasyonda ve mensturasyondan önce fazla miktarda salgılanır. Gebelikte, seksüel uyarıda ve oral kontraseptif kullanımında miktarında artma gözlemlenir.
Vulva Enfeksiyonları Genital Yol Enfeksiyonları I Vajinitis Bartholinitis
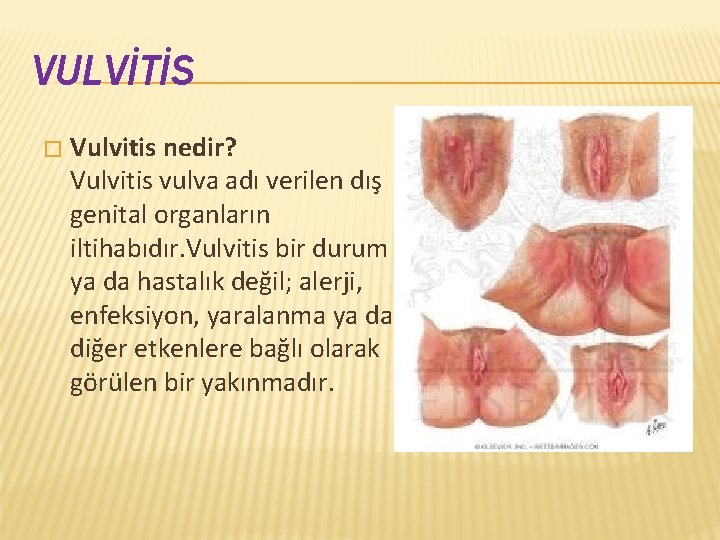
VULVİTİS � Vulvitis nedir? Vulvitis vulva adı verilen dış genital organların iltihabıdır. Vulvitis bir durum ya da hastalık değil; alerji, enfeksiyon, yaralanma ya da diğer etkenlere bağlı olarak görülen bir yakınmadır.

Deri Rahatsızlıkları � Vulvada Kuruluk Ve Atrofi � Kontrol Edilemeyen Diyabet � Kanser � Perikulosis(bit) � Skabi(uyuz) � Alerji � Beslenme bozukluğu � Yetersiz perine hijyeni ve � Stres gibi psikolojik etkenler Vulvitise sebep olabilir. �

Ayrıca; � Kokulu ya da parfümlü tuvalet kağıdı � Bakteriyel enfeksiyonlar � Mantar enfeksiyonu � Yüzme havuzları � Binicilik � Bisiklete binmek
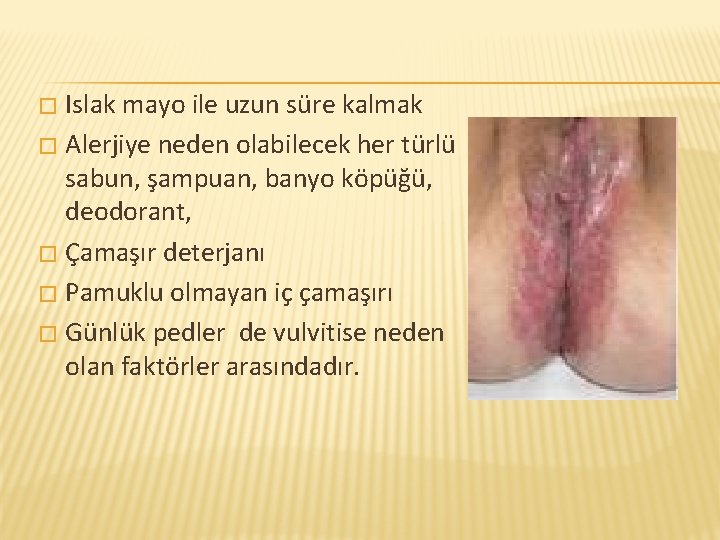
Islak mayo ile uzun süre kalmak � Alerjiye neden olabilecek her türlü sabun, şampuan, banyo köpüğü, deodorant, � Çamaşır deterjanı � Pamuklu olmayan iç çamaşırı � Günlük pedler de vulvitise neden olan faktörler arasındadır. �

Kimler vulvitis için yüksek risk taşır? Diabetik kadınların hücrelerinde şeker içeriği yüksek olduğundan enfeksiyona olan eğilimleri fazladır. � Menopoz sonrası hormonlar azalacağından vulva dokusu incelir, kurur ve elastikiyetini kaybeder. Sonuçta vajinal enfeksiyon ve vulvitis riski artar. � Benzer nedenlerle ergenliğe ulaşmamış genç kız ve çocuklarda da vulvitis görülebilir. � Genel olarak alerjik ve hassas bünyesi olan kadınlar da yüksek risk taşırlar. �

Vulvitis belirtileri nelerdir? � � � Kaşınma Kızarıklık Şişlik Şeffaf sıvı içeren kabarcıklar(su toplaması) Ağrı Deride soyulma

Vulvitis nasıl tedavi edilir ? Vulvitis tedavisi enfeksiyon nedenine göre değişir. Tedavinin belirlenmesinde hastanın � Yaşı � Genel sağlık durumu � Yakınmaların şiddet ve sıklığı � Hastada görülen belirtiler dikkate alınır.
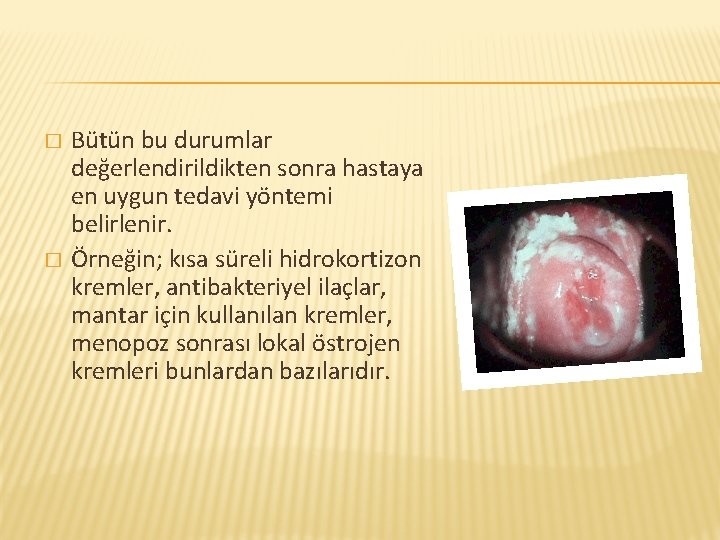
� � Bütün bu durumlar değerlendirildikten sonra hastaya en uygun tedavi yöntemi belirlenir. Örneğin; kısa süreli hidrokortizon kremler, antibakteriyel ilaçlar, mantar için kullanılan kremler, menopoz sonrası lokal östrojen kremleri bunlardan bazılarıdır.

Vulvitisi önlemek için; � Kokulu tuvalet kağıdı, ped vb. maddeler kullanılmamalıdır. � Vulvanın temiz ve kuru tutulması sağlanmalıdır. (Her eliminasyon sonrası vulva suyla yıkanıp kurutulmalıdır. ) � Dar kıyafetler giyilmemelidir. � Sıcak kompres ya da sıcak oturma banyosu uygulanabilir.

� � � Cinsel ilişki sırasında su bazlı kayganlaştırıcı kullanılmalıdır. Pamuklu iç çamaşır kullanılmalıdır. Stresten uzak durulmalıdır. Düzenli ve yeterli beslenmeye özen gösterilmelidir. Düzenli uyku alışkanlığı kazanılmalıdır.

>>>> Vulvitis durumunda bölgenin sık temizlenmesi de çok iyi değildir. Aşırı temizlik normal floranın bozulmasına sebep olabilir , irritasyonu arttırarak durumun kötüye gitmesine neden olabilir. Bu yüzden etkilenen bölge günde 1 kez ılık suyla temizlenip kurulanmalıdır. <<<<<
VAJINITIS Vajina mukozasının enflamasyonudur.

TANI : Jinekolojik muayenede vajiniti kontrol etmek için; � p. H değerine bakılır ve akıntı varsa ondan alınan bir örnek mikroskopla incelenir. � Tanı; Mikroskop İncelemesi Ve Akıntının Kültürlenmesi İle olur.

BELIRTILERI: � � � � Vajinitte genelde kaşınma ve yanma olur, Ayrıca akıntı da olabilir. Kızarma ve şişme daha ender görülür. Bazı enfeksiyonlar cinsel ilişki sırasında ve idrar yaparken ağrıya sebep olurken bazıları ise çok az bir belirti gösterebilir. Bazı enfeksiyonlar tedavi edilmedikleri takdirde ciddi komplikasyonlara yol açabilirler. Bu belirtilerin çeşitli nedenleri olabileceği için bir doktora danışılması gereklidir. Görüntü genelde enfeksiyon etmenini tanımaya yararlı olabilir.
VAJİNİT NEDENLERİ � Vajenin p. H derecesini (normalde p. H 3. 5 -4. 5 arasındadır) bozan davranışlar; yani sık genital bölgenin sabun gibi temizlik maddeleriyle yıkanması, vajinal duş uygulanması. � Antiboyitik kullanımı � Sık cinsel ilişkide bulunmak � İç çamaşırlarının sıkı ve hava almasını önleyen sentetik kumaştan olması,

� Günlük pedlerle vajenin devamlı kapatılması Çocuklukta ve menopoz döneminde östrojen hormonu yokluğu nedeniyle vajen p. H’ı alkalidir; yani 6 -7 arasında değişir. Bu nedenle koruyuculuk azalmakta ve vajen enfeksiyonları daha sık görülmektedir. �
Vajinal akıntının; - Rengi koyu sarı, yeşil, gri veya kanlı ise ve beraberinde yanma varsa, - Cinsel ilişki sırasında yanma, - Kaşıntı ve koku varsa; Bu akıntıların hekim tarafından değerlendirilmesi gerekir. Akıntı şikayetiyle gelen kadınlarda ayrıntılı sorgulama yapılması önemlidir. Bu arada cinsel yolla bulaşan enfeksiyonlar yönünden de araştırma yapılır.
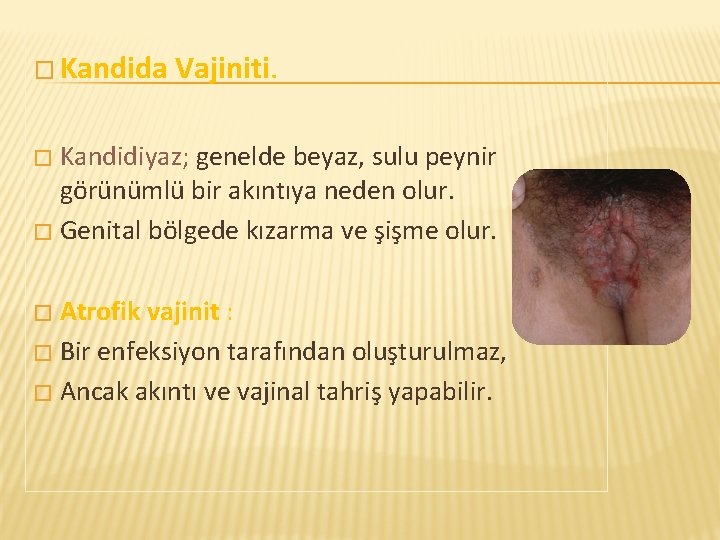
� Kandida Vajiniti. Kandidiyaz; genelde beyaz, sulu peynir görünümlü bir akıntıya neden olur. � Genital bölgede kızarma ve şişme olur. � Atrofik vajinit : � Bir enfeksiyon tarafından oluşturulmaz, � Ancak akıntı ve vajinal tahriş yapabilir. �

Emzirme sırasında veya menopozdan sonra olduğu gibi kadın hormon düzeyleri düştüğü herhangi bir zamanda; � Vajinada kurulukla oluşabilir ve yanma hissi vardır � Kokusuz olur � Hafif kanlı bir akıntı vardır � Cinsel birleşme ağrılı olur �

BAKTERİYEL VAJİNİTLER: Kadınlarda en sık karşılan akıntı sebebi " bakteriel vaginosis" (non-spesifik vajinit) dir. � Bu enfeksiyon "Gardnerella vaginalis" denen mikrobik ajanın vagina içerisinde aşırı çoğalması sonucu oluşmaktadır. � � Bu vajinit türü vajinanın normal florasının doğal bileşeni olan laktobasillerin sayıca azalması ve yerini başta gardnerella vajinalis olmak üzere diğer bazı bakterilerin almasıyla oluşur.
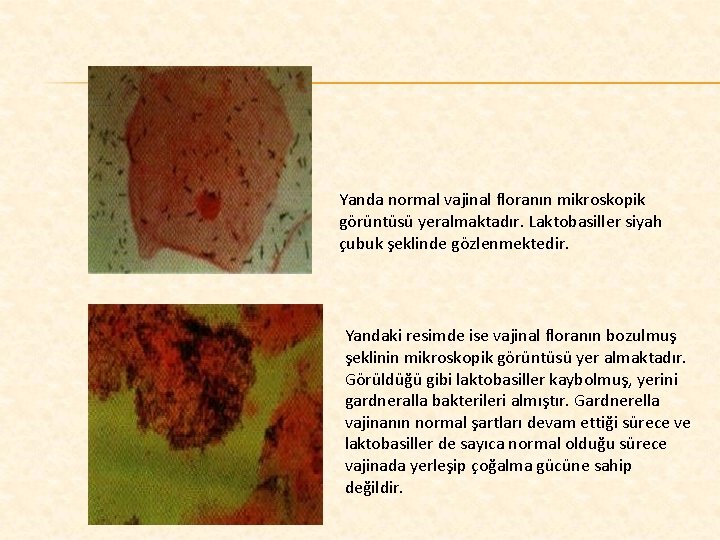
Yanda normal vajinal floranın mikroskopik görüntüsü yeralmaktadır. Laktobasiller siyah çubuk şeklinde gözlenmektedir. Yandaki resimde ise vajinal floranın bozulmuş şeklinin mikroskopik görüntüsü yer almaktadır. Görüldüğü gibi laktobasiller kaybolmuş, yerini gardneralla bakterileri almıştır. Gardnerella vajinanın normal şartları devam ettiği sürece ve laktobasiller de sayıca normal olduğu sürece vajinada yerleşip çoğalma gücüne sahip değildir.

BELIRTILERI: Bol miktarda beyaz-gri hafif sarımsı vajinal akıntı ile karakterizedir. � Akıntının kötü kokusu belirgindir. � Cinsel birleşmede acı olmaz. � Hastalar özellikle cinsel ilişki sırasında veya hemen sonrasında ve adet günlerinde hissedilen kötü kokudan şikayet ederler. � Hafif kaşıntı ve yanma da olabilir. �

Enfeksiyon ajanı “gardnerella” denilen mikroptur ve vajinitlerin yaklaşık %50’sinden sorumludur. � Rahim içi araç(RİA) kullananlarda sıklıkla görülür. � Sık cinsel ilişki ve vajinal duşun, vajinal florayı bozarak bakteriyel vajinozise yol açtığı düşünülmektedir. � Vajeni mikroplardan koruyan ve asit ortamı sağlayan normal flora bozulmuş ve p. H oranı 4. 5’un üzerine çıkmıştır. �

TEDAVİ: Tedavi edilmediği takdirde üst genital sisteme de ilerlediği bilinmektedir. � Ayrıca düşükler ve küretajlar sonrasında enfeksiyonlara, anormal smear sonuçlarına, gebelikte erken doğuma ve gebenin suyunun erken gelmesine ve doğum sonrası rahim enfeksiyonuna yol açtığı ileri sürülmektedir. � � Bu nedenle gebelik öncesinde de mutlaka tedavi edilmelidir.

Tedavide esas amaç hastanın şikayetleri yani kokunun giderilmesidir. Bu amaçla ağızdan alınan antibiyotikler kullanılmaktadır. Vajinanın asitliğini artırıcı propionik asit merhemi bakteri büyümesini azaltır. Sıkı ve nem tutan iç çamaşırlardan kaçınılmak gerekir. � İlaçların yan etkisine karşı vajinal yoldan ovül veya kremler de kullanılabilir. � Eş tedavisi gerekmez. �

BAKTERIYAL VAGINOSIS ENFEKSIYONLARINDA NE TÜR RISKLER VARDIR? Bakteriyal non spesifik vajinit enfeksiyonlarından kesin tanı konulması önemlidir. Aksi takdirde bu enfeksion kişilerde kalıcı zararlar verebilir. Bunlar; � Pelvik İltihabi Hastalık (PIH)- PIH, rahim, tüp ve yumurtalıkların iltihabı şeklinde özetlenebilmektedir. İnfertilite (kısırlık)- İnfertilite en sık olarak vajina içinden yukarıya yayılarak üreyen bakterilerin rahim ve tüplerde oluşturdukları enfeksiyonların bıraktığı hasar sonucunda gelişmektedir. 33

� Gebelik komplikasyonları- Bakteriyel vajinosis (Gardnerella enfeksiyonu) hamilelik döneminde düşük (abort), erken doğum gibi riskler meydana getirebilmektedir. Doğum sonrası dönem- Doğum sonrası (postpartum) dönemde “lohusalık ateşi” ( lohusalık humması) olarak da bilinen yüksek ateşli rahim enfeksiyonlarına neden olabilmektedir. 34

GEBELİKTE VAJİNİT Gebelikte anne adaylarının önemli bir kısmında akıntı vardır. � Ancak çoğu durumda bu gebeliğe bağlı fizyolojik bir akıntıdır ve tedavi edilmesi gerekmez. � Bazı anne adaylarında ise vajinada enfeksiyon yapan etkenler söz konusudur ve bu durumda akıntının da nitelikleri fizyolojik akıntı tanımlamasının tamamen dışındadır. �

� Bu enfeksiyonların nedeni bakteriler, mantarlar ya da parazitler olabilir. � Gardnerella vajinalisin neden olduğu bakteriyel vajinozis bu enfeksiyonlar arasında en sık rastlanılandır. İnce kıvamda, gri, homojen, balık kokusu veren akıntı tipik bulgusudur. Normal floradaki laktobasillerin azalmasına bağlı olarak ortaya çıkar. Cinsel bulaş söz konusu değildir.

� Bakteriyel vajinozis gebelikte erken membran rüptürü, PRETERM EYLEM, erken doğum, koryoamniyonit ve puerperal endometrit riskini artırır. Bu yüzden tanı konduğu taktirde tedavi edilmesi gerekir.
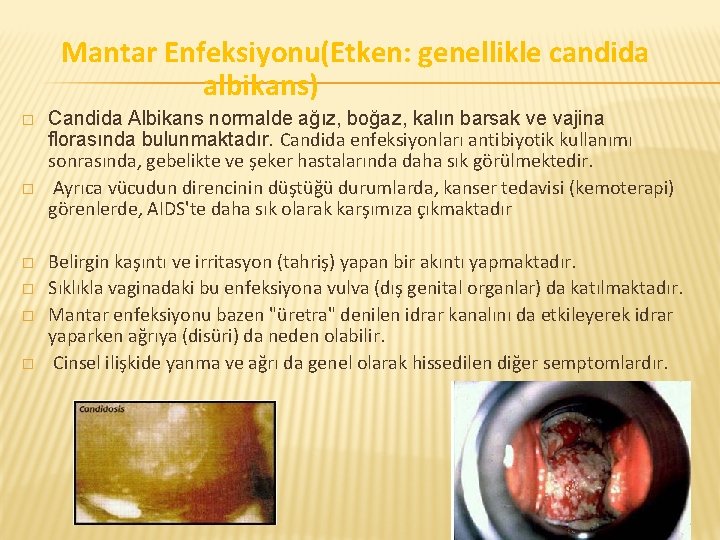
Mantar Enfeksiyonu(Etken: genellikle candida albikans) � � � Candida Albikans normalde ağız, boğaz, kalın barsak ve vajina florasında bulunmaktadır. Candida enfeksiyonları antibiyotik kullanımı sonrasında, gebelikte ve şeker hastalarında daha sık görülmektedir. Ayrıca vücudun direncinin düştüğü durumlarda, kanser tedavisi (kemoterapi) görenlerde, AIDS'te daha sık olarak karşımıza çıkmaktadır Belirgin kaşıntı ve irritasyon (tahriş) yapan bir akıntı yapmaktadır. Sıklıkla vaginadaki bu enfeksiyona vulva (dış genital organlar) da katılmaktadır. Mantar enfeksiyonu bazen "üretra" denilen idrar kanalını da etkileyerek idrar yaparken ağrıya (disüri) da neden olabilir. Cinsel ilişkide yanma ve ağrı da genel olarak hissedilen diğer semptomlardır.

RİSK FAKTÖRLERİ � Stres � Antibiyotik kullanımı; Antibiotikler vajina içinde bulunan yararlı (döderlein) basilleri öldürmekte ve fırsatçı mantar enfeksiyonlarına zemin hazırlamaktadır. Özellikle penisilin grubu antibiotiklerde bu etki fazladır. 39

� Gebelik; Bağışıklık sistemi hamilelik süresince baskılanmıştır. Bağışıklık sisteminin baskılanması mantar enfeksiyonları gibi fırsatçı mikropların üremesine sebep olur. 40

� Kronik Sistemik Hastalıklar; Şeker hastalığı ve tiroid hastalıkları gibi kronik hastalığı olanlarda vajinal mantar daha sık olarak oluşmaktadır. Özellikle şeker hastalığında kan şekerinin yükselmesi vajinal sıvıdaki şekerin de artmasına sebep olmakta, bu durum mantarın üremesi ile sonuçlanmaktadır. Şeker hastalarında kan şeker düzeyinin düzenli olarak regule edilmesi bu durumu engelleyebilir. 41

� Vajinal duş yapma; Vajina içinin basınçlı su ile yıkanması, asit olan p. H’ın yükselmesi ile bir takım bakteriyel ve mantar enfeksiyonlarına neden olabilmektedir. Bu nedenle vajina içinin su veya sabun ile yıkanmaması gerekir. � Menopoz � Bağışıklık sisteminin zayıflaması � Steroid içeren ilaçlar Risk faktörleridir. 42

BELIRTILERI: En sık görülen şikayetler kaşıntı ve akıntıdır. � Ayrıca ilişkide ağrı (disparoni) ve idrar yaparken yanma (dizüri)da eşlik edebilir � Akıntı beyaz, kokusuz, kesilmiş süt gibi partiküllüdür veya peynirimsidir. � Adet yaklaştıkça şikayetleri artar. � Erkekte çoğunlukla belirti görülmez, penisin ucunda kızarma ve kaşıntı olabilir. � Cinsel organda ödem ve kızarıklık �

Tanı hastanın yakınmalarının sorgulanması, jinekolojik muayene ve akıntının tetkiki ile konur. � Muayenede dış genital organların ve vajenin kızarık, ödemli olduğu, beyaz peynirimsi akıntı görülür. � Akıntının mikroskop altında incelenmesinde mantar görülebildiği gibi kültürlerde de mantar cinsi belirlenir. � Akıntının p. H derecesi değişmez �

TEDAVİ: Şikayeti fazla olmayanlarda lokal antifungal tedavilerden ( vajinal ovül veya kremler) yüzde 80 -90 oranında fayda görülür. � Bu ilaçlar genelde reçetesiz satılır. � Ancak belirtilerin nedeni mantar değilse bu ilaçların kullanımı asıl tedaviyi geciktirmek ve komplikasyon riskini artırmaktan başka bir işe yaramaz. �
Ağızdan alınan tek doz ilaçlar da kullanılanabilir. � Ayrıca ek olarak dış genital organlar için kremler de uygulanabilir. � Şiddetli enfeksiyonlarda 4 -5 gün sonra doz tekrar edilmelidir. � Mantar nemli ortamı sevdiğinden dış genital bölgenin kuru tutulmasına özen gösterilmelidir �
Sık mantar enfeksiyonu tekrarlayanlarda 6 ay boyunca haftada bir ağızdan hap veya vajinal ovül tedavisinin devam edilmesi önerilmektedir. � Gebelerde mantar enfeksiyonu için topikal krem veya ovüller kullanılır. � Tedavi sırasında cinsel ilişkiden kaçınılmalıdır. �

HASTALAR NELER YAPABİLİR ? � Dar ve nemli giysiler kullanılmamalıdır. � İlişkiden sonra vajinal duş yapılmamalıdır. Vajinanın dış yüzeyi de sabunla değil, su ile yıkanmalıdır. � Sentetik çamaşırlar yerine pamuklu olanlar tercih edilmelidir. 48

� İç çamaşırları yüksek derece kaynatıldıktan sonra ütüleyerek giyilmelidir. � Genital alana irritan (tahriş edici) maddeler içeren parfümler sürülmemelidir. � Cinsel ilişki sırasında kondom kullanılmalıdır. 49

SAĞLIK ÇALIŞANI NE YAPABİLİR? � Kondom kullanımını önermek � Erkek ve kadına ( Eşlere ) danışmanlık � Cinsel eşlerin tanı ve tedavisi � Tedavi ve talimatlara uyumun sağlanması ile bu tür sorunların büyük bir kısmı ortadan 50

TRİKOMONAS VAJİNİTİ: � � � Sık görülen diğer bir vajinit etkeni de trikomonas denilen parazittir ve cinsel yolla bulaşan enfeksiyon grubundandır. Vajen enfeksiyonlarından da %10 -30 oranında sorumludur. Kadınlarda vajina girişindeki bezleri, vajinayı, rahim ağzını ve alt idrar yollarını tutar. Bakteriyel vajinoz ve bel soğukluğu (gonore) ile beraber görülme olasılığı yüksektir. Gebelerde erken doğum ve suyunun erken gelmesi riskini artırdığı ileri sürülmektedir.

TRIKOMONIYAZIS HANGI YOLLARLA BULAŞMAKTADIR? �Cinsel ilişki ile bulaşması en sık gözlenen durumdur! Bu parazit ile enfekte kadınların, neredeyse %10’unda, trikomoniyazis ile birlikte gonore’de ( bel soğukluğu ) bulunur. 52

� Ortak kullanılan tuvaletlerden, havlulardan ve havuzlardan bulaşabilir. ( Trikomonaz parazitinin tuvalet klozetlerinde 48 saat, ıslak çamaşırda 24 saat, semende ise 6 saat kaldığı gösterilmiştir. ) � Anneden bebeğe doğum sırasında bulaşabilir. 53
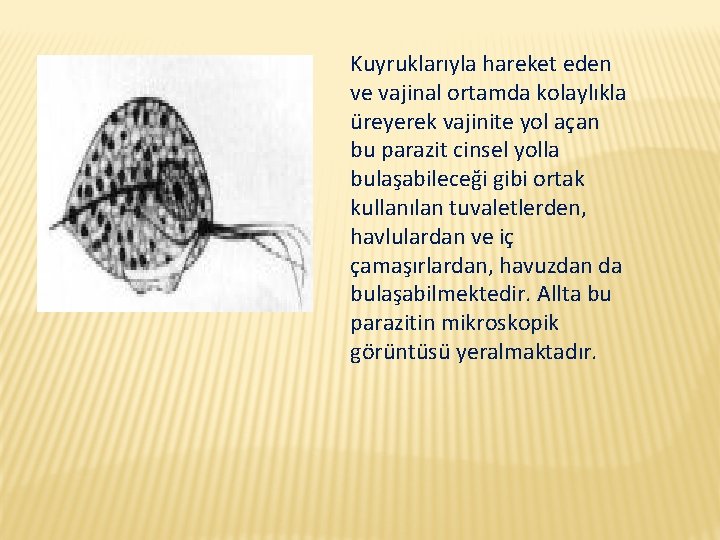
Kuyruklarıyla hareket eden ve vajinal ortamda kolaylıkla üreyerek vajinite yol açan bu parazit cinsel yolla bulaşabileceği gibi ortak kullanılan tuvaletlerden, havlulardan ve iç çamaşırlardan, havuzdan da bulaşabilmektedir. Allta bu parazitin mikroskopik görüntüsü yeralmaktadır.

BELIRTILER: � � � Şikayetler hastadan hastaya değişmekle birlikte; adetten hemen sonra artan bol miktarda, köpüklü, sarı-yeşil renkte kötü kokulu akıntı tipikdir. İdrar yapmak ve cinsel birleşme ağrılı olur, Dış genitallerde enflamasyon olur Sıklıkla kaşıntı, yanma hissi akıntıyla beraber bulunur. Genital bölgede şişlik ve ağrı Rahim içinde kızarıklık Servikste ve üst vajende çilek tarzı noktalanma Dizüri Disparoni Dış dudaklarda kızarıklık ve bazen iltihap görünümü Bazı hastalarda ise (kronik vakalarda) akıntı azalmış ve rengi açık olabilir, şikayetleri de yoktur. Hasta kadınların yaklaşık yarısının eşinde de trikomoniyazis mevcuttur. Bu sebepten dolayı eş tedavisi de gerekir.

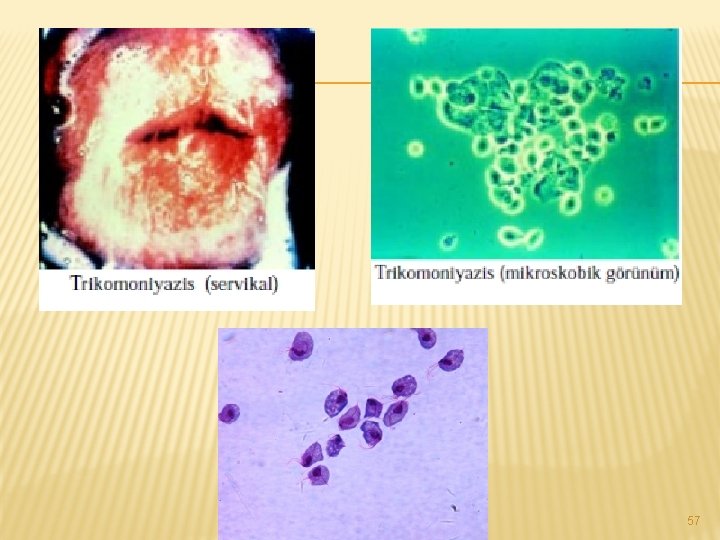
Tanı � � Tanı şikayetler göz önünde bulundurularak jinekolojik muayene ve akıntının incelenmesiyle konur. Jinekolojik muayenede dış genital organlarda kızarıklık ve şişlik vardır. Muayenede rahim ağzında çilek görünümü olarak adlandırılan küçük kanama odaklarının olması trikomonas için tanısal değer taşır. � Kadınlarda vajinadan, erkeklerde ise; idrar borusundaki akıntıdan örnek alınır. � � � Akıntının mikroskopik incelemesinde hareketli trikomonaslar görülebilir. Vajinal akıntı p. H 5’in üzerindedir. Pap smearde de trikomonaslar görülebilir.
57

TEDAVI: Şikayeti olmasa bile trikomonas saptanan hastalar ve eşleri tedavi edilmelidir. � Uygun antibiyotik ile tedavi edilirler. � Vajinal enfeksiyona yol açan çok sayıda viruste (herpes simplex tip. II ve human papilloma virus ) vardır. � Eğer hormon tedavisi almıyorsa menopozdaki hanımlar; östrojen hormonu eksikliğine bağlı vajende yanma, kaşıntı, ilişkide ağrı ve kuruluk hatta kanama bile olabilir. �

� Vajen asiditesi de azaldığından daha sık enfeksiyonla karşıya kalınır. � Enfeksiyon ve kanser olmadığı belirlendikten sonra lokal veya ağızdan östrojen tedavisi ile şikayetler geçer

Vajinitten Korunma Trikomoniyaz ve diğer cinsel yolla bulaşan hastalıklar, prezervatif kullanımı ile engellenbilir. � Mantar nemli ortamda büyüdüğü için genital bölgenin kuru tutulması gerekir. - Islak mayoyla oturulmamalı, -iç çamaşırı giymeli, giyinmeden evvel genital bölge iyice kurutulmalıdır. � Tuvalet temizliğinde bağırsakta bulunan bakteri ve mantarların vajinaya geçmemesi için önden arkaya doğru silinmeli. �

Alerjik vajinitten sakınmak için kokulu, parfümlü tuvalet kağıdından, kokulu ve renkli sabundan, kokulu veya deodorant hijyenik bağları kullanılmamalı. � Köpüklü banyo, hijyenik kadın spreyleri ve vajinal duşlar da kullanılmamalıdır. �
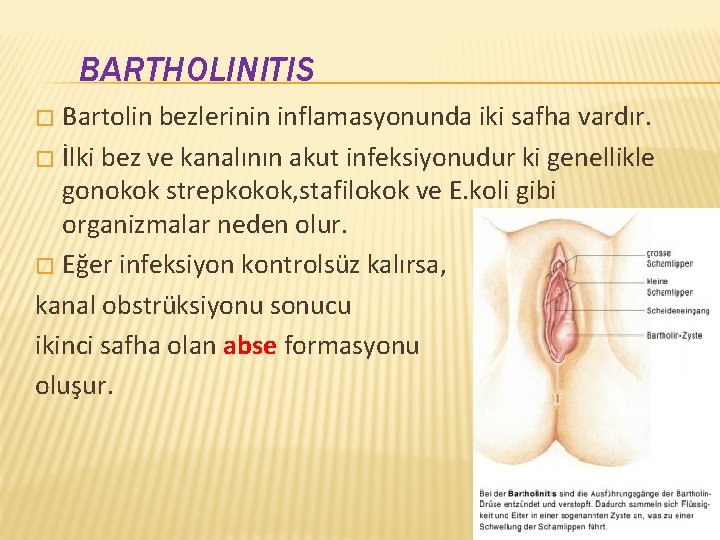
BARTHOLINITIS Bartolin bezlerinin inflamasyonunda iki safha vardır. � İlki bez ve kanalının akut infeksiyonudur ki genellikle gonokok strepkokok, stafilokok ve E. koli gibi organizmalar neden olur. � Eğer infeksiyon kontrolsüz kalırsa, kanal obstrüksiyonu sonucu ikinci safha olan abse formasyonu oluşur. �

Bu durumda normal aktiviteleri dahi kısıtlayacak düzeyde ağrı olabilir. � Tedavide oturma banyoları uygulanır. � Abse varsa marsupializasyon(bartolin absesinin drenlenmesi) yapılmalıdır. � Diğer bir tedavi yöntemi ise gland eksizyonudur. �
SERVİSİT Vajinal akıntının diğer bir nedeni servisitistir. Servisitis, servikal epitel ve stromanın enfeksiyonudur. Ayrıca serviks bariyer olma özelliği nedeniyle potansiyel patojenlere, koitusun travmasına, doğum ve düşüklere ve cerrahi işlemlere sürekli maruz kaldığı için de enfeksiyon açısından risk altındadır. . 64

AKUT SERVİSİT � Akut servisitin nedenleri genellikle streptekok, stafilokok, e. koli, klamidya, gonokok, trikomanas gibi alt genital bölge enfeksiyon ajanlarının servikse yayılmasıdır. Bu organizmalar serviks epitelinden endoservikal glandlara yayılarak konjesyon ve ödeme neden olurlar. 65

� Daha sonra koyu yapışkan ya da beyaz bir akıntı ilk belirti olarak ortaya çıkar. Menstruasyon sırasında vajenin alkalen bir vasata sahip olması ile enfeksiyon semptomları ağırlaşır. Eğer enfeksiyon çok az ya da kronik ise kadın asemptomatik olabilir. Akut servisitisin erken tanı ve tedavisi, kronikleşmenin ve PID’nin önlenmesi açısından önem taşır. 66

KRONİK SERVİSİT � Kronik servisitisin karakteristik belirtisi yoktur. Kronik servisitis sonucu gelişen erozyon genellikle geçmişteki doğumlarda oluşan servikal os yırtıklarının ve dilatasyonun, endoservikal epiteli bakterilere açık hale getirmesi ile oluşur. 67

� Erozyon, serviksin squamoz tip yüzey epitelinin kronik enfeksiyonla tahrip olması sonucu kolumnar tip kanal epitelinin servikal yüzeye yayılması ile ortaya çıkar. � Spekulum muayenesinde, servikal os çevresinde kolay kanayan, düzensiz, kırmızı enfekte bir doku bölgesi olarak görülür. 68

� Bazen kronik servisitis sonucu servikal ülser oluşabilir. Servikal ülserde servikal epitelin kalınlığı kaybolmuş ve alttaki stroma ortaya çıkarak enfekte olmuştur. Kronik servisitis bazen çevre dokudan yüksekte kırmızı bir granülasyon dokusu görünümündedir ve papiller olduğu izlenimi verir. 69

� Bazen kolumnar epitel eksternal os çevresinde simetrik, dairevi ve kırmızı bir alan olarak görülebilir. Bu durum genellikle doğum sırasında oluşan bir laserasyona bağlı olarak ortaya çıkabilir ve eversiyon ya da ektropi olarak isimlendirilir. KRONİK SERVİSİT 70

BELİRTİLERİ � Servikal erozyon sarı, pürülan bol miktarda akıntı ile karakterizedir. Endoservikal epitelyum genellikle ödemlidir ve kolaylıkla travmatize olur. Bu nedenle siklus arasında düzensiz kanamalara neden olur. Koitustan sonra ve muayane sonrası ortaya çıkan dokunma kanalları da aynı nedenle ortaya çıkar. 71

TANI � Kronik servisitisin teşhisinde önemli olan malignensi şüphesinin ortadan kaldırılmasıdır. Çünkü çoğu kez malignensinin de erken belirtisi akıntı ve kaşıntıdır. Pap smear ve şüpheli alanlardan özellikle squamo kolumnar kavşaktan biyopsi alınması gerekir. 72

TEDAVİ � Kriyo cerrahi, konizasyon yada laser tedavisi planlanır. İyileşme periyoduna antiseptikli jeller ya da pomadlar lokal olarak uygulanabilir. Hastaya tedaviden sonra akıntısının ve çok hafif bir kanamasının olabileceği açıklanmalıdır. 73
PELVİK İNFLAMATUAR HASTALIK (PID) � PID en kısa tanımla kadında üst genital sistemin yani uterus (rahim), tüpler, overler (yumurtalıklar) ve bunların etrafındaki karın zarının (periton) enfeksiyonudur. 74

� Uterusun iç tabakasında yani endometrium tabakasında olan enfeksiyon endometrit diye adlandırılır. Tüplerdeki enfeksiyon salpenjit diye adlandırılır. Periton yani karını kaplayan zardaki enfeksiyon da peritonit diye adlandırılır. PID bu enfeksiyonların bir tür kombinasyonudur. 75

PID NEDENLERI: � Sıklıkla alt genital sistemden yani vajinadan yukarı çıkan mikrobik etkenler PID'ye neden olur. � Rahim içerisine yapılan küretaj � D/C � HSG (histerosalpingografi) � IUI (aşılama) gibi müdahaleler de nadiren PID geçirilmesine sebep olabilir. 76

� Kan yoluyla yayılan bir enfeksiyon PID'ye neden olabilir. � Barsaklara ait rektosigmoidit veya divertikülit gibi enfeksiyon hastalıkları da neden olabilir. 77

� Doğurganlık çağındakilerin %10 -15'i en az bir kere PID geçirir. En sık 15 -25 yaş arasında görülür. Olguların yarısına yakınından Neisseria gonorrhea ve Chlamydia trachomatis bakterileri , anaerobik bakteriler de etken olabilmekle beraber PID olgularının çoğunluğunda birden fazla mikrobik etken sorumludur. 78
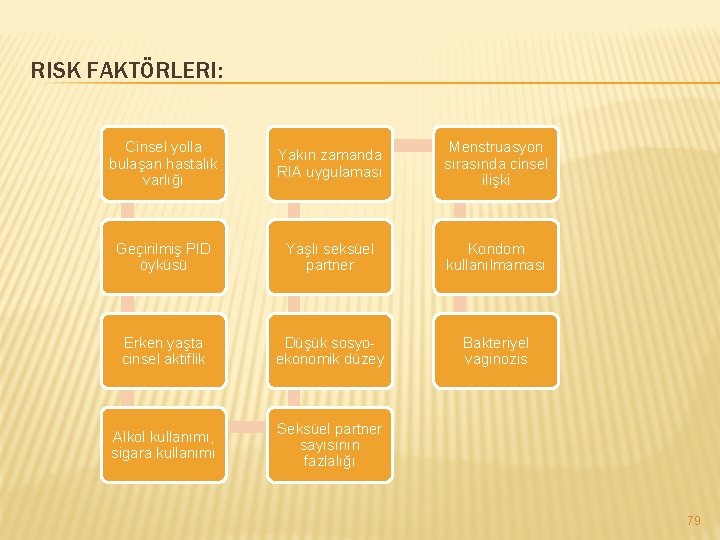
RISK FAKTÖRLERI: Cinsel yolla bulaşan hastalık varlığı Yakın zamanda RIA uygulaması Menstruasyon sırasında cinsel ilişki Geçirilmiş PID öyküsü Yaşlı seksüel partner Kondom kullanılmaması Erken yaşta cinsel aktiflik Düşük sosyoekonomik düzey Bakteriyel vaginozis Alkol kullanımı, sigara kullanımı Seksüel partner sayısının fazlalığı 79
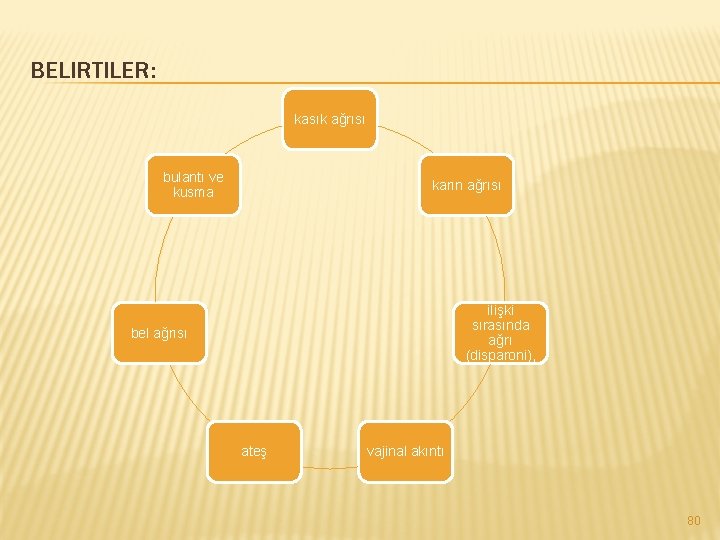
BELIRTILER: kasık ağrısı bulantı ve kusma karın ağrısı ilişki sırasında ağrı (disparoni), bel ağrısı ateş vajinal akıntı 80

TANI VE TEDAVİ � Serviks ve vajenden alınan örneklere göre antibiyotik uygulamasına başlanır. Pelvik kitle varsa pelvik abse oluşmuş demektir. Bu durumda cerrahi olarak açılıp drene edilmesi gerekir. Ayrıca ria varsa çıkartılmalıdır. 81

BAKIM VE TEDAVISINDE; � Yoğun antibiyotik tedavisi başlanır. � Hasta özellikle barsak sesleri yoksa, ağızdan beslenmez � Hastaya, vajinal drenajı temin etmek için semifawler pozisyonunda istirahat etmesi önerilir. � Analjezik ve sedatifler hastanın genel rahatını sağlamak için verilir. 82

� Ateşi düşünceye kadar yaşam bulguları 4 saatte bir alınır. � Ağrı düzeyi ve vajinal akıntının miktar, renk, koku ve yoğunluk yönünden gözlemlenmesi önemlidir. � Hastanın rahatını sağlamak, kokuyu gidermek ve hijyeni temin etmek için sık perine bakımı yapılır. 83

PID SONRASI OLUŞABILECEK KOMPLIKASYONLAR: � - Tubo-ovarian abse (TOA) - Yaygın peritonit - Sepsis - PID geçiren hastalarda infertilite (kısırlık) riski artar. - PID geçiren hastalarda dış gebelik (ektopik gebelik) riski artar. - PID geçiren hastalarda kronik pelvik ağrı 4 kat daha sık görülür. - Pelvik ve karın içi yapışıklıklar oluşabilir. 84

CİNSEL YOLLA BULAŞAN HASTALIKLAR 85

GONORE (BEL SOĞUKLUĞU) NEDIR ? � Gonore cinsel yolla bulaşan yaygın hastalıklardan biridir. Etkeni Neisseria gonorrhoeae olup özellikle üreme sisteminin serviks (rahimağzı), rahim, tüpler ve üretra (idrar yolları) gibi sıcak ve nemli bölgelerinde kolayca çoğalabilmektedir. Ayrıca ağız, boğaz, göz ve anüs bölgelerinde de saptanabilmektedir. 86

GONORE (BEL SOĞUKLUĞU) NASIL BULAŞIR? � Gonore; penis, vajina, ağız ve anüs temasıyla bulaşabilmektedir. Hastalığın anal veya oral yolla da bulaşabilmesi nedeniyle homoseksüel ilişkilerde de taşınması söz konusudur. Gonore hastaları partnerleri ile birlikte tedavi edilmezse hastalık tekrar bulaşabilmektedir. Boşalmayla bulaşma şart değildir. Ayrıca hastalık; hamile anneden çocuğa vajinal doğum sırasında geçebilmektedir. 87

Neisseria gonorrhoeae'nin tuvalet kağıdında 3 saat, klozet kenarında ve havluda . 24 saate yakın yaşayabildiği de bilinenler arasındadır. 88

GONORENIN (BEL SOĞUKLUĞU) SEMPTOMLARI NELERDIR? � Erkek genital bölge enfeksiyonlarının yaklaşık %10'unda hiçbir belirti gözlenmemektedir. Ancak, bazı erkeklerde semptomlar, bulaşma sonrası 2 -5 gün içinde belirgin hale gelebilirken bu süre 30 günü de bulabilmektedir. 89
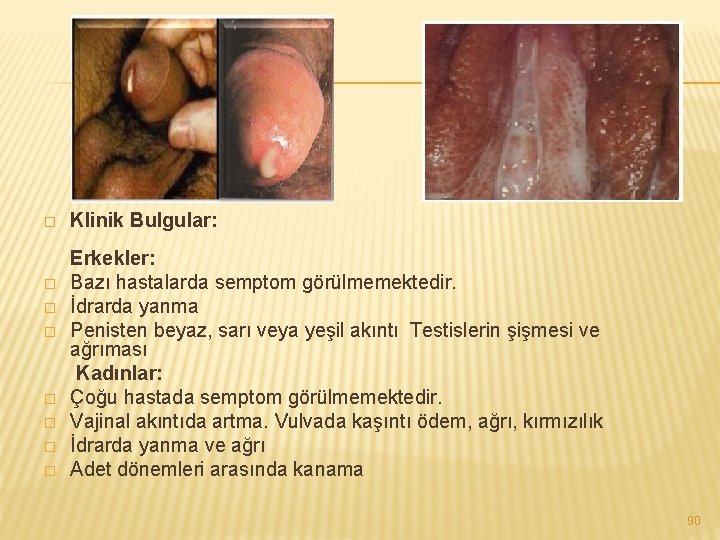
� Klinik Bulgular: Erkekler: � Bazı hastalarda semptom görülmemektedir. � İdrarda yanma � Penisten beyaz, sarı veya yeşil akıntı Testislerin şişmesi ve ağrıması Kadınlar: � Çoğu hastada semptom görülmemektedir. � Vajinal akıntıda artma. Vulvada kaşıntı ödem, ağrı, kırmızılık � İdrarda yanma ve ağrı � Adet dönemleri arasında kanama 90

GONORENIN (BEL SOĞUKLUĞU) TEDAVI EDILMEDIĞINDE OLUŞTURABILECEĞI KOMPLIKASYONLAR NELERDIR? � � Kadınlarda genellikle pelvik inflamatuar hastalığa (PID) yol açmaktadır. PID; tüplere zarar veren, infertiliteye (kısırlık) veya dış gebeliğe neden olan bir hastalıktır. PID; çok hafif seyredebileceği gibi ateş ve karın ağrısı gibi ciddi semptomlara da neden olabilmektedir. PID rahim ağzından başlayarak, kadın genital organlarında enfeksiyona neden olmakta ve uzun dönemde kronik pelvik ağrıya dönüşmektedir. 91

� Erkeklerde ise gonore epididimitise neden olmaktadır. Epididimitis; spermleri testislerden üretraya (idrar kanalı) taşıyan epididimis adı verilen organın enfeksiyonu olup tedavi edilmediğinde kısırlığa yol açabilmektedir. Gonore kan veya eklemlere yayılabilmekte ve hayatı tehdit eden bir hastalık haline gelebilmektedir. Ayrıca gonore hastalığı, hastanın HIV ile infekte olma olasılığını arttırmaktadır. 92
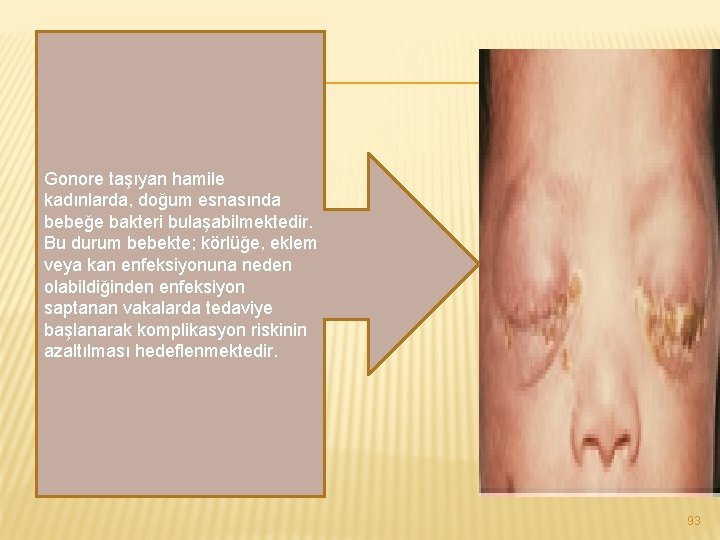
Gonore taşıyan hamile kadınlarda, doğum esnasında bebeğe bakteri bulaşabilmektedir. Bu durum bebekte; körlüğe, eklem veya kan enfeksiyonuna neden olabildiğinden enfeksiyon saptanan vakalarda tedaviye başlanarak komplikasyon riskinin azaltılması hedeflenmektedir. 93

GONORE (BEL SOĞUKLUĞU) NASIL TEŞHIS EDILIR? � Serviks (rahim ağzı), üretra (idrar yolu), anüs veya boğaz bölgesinden alınan örneklerle çeşitli laboratuar testleri yapılmaktadır. Bu testlerden en yaygınları; kültür çalışması, mikroskopi, enzim immunoassay (ELIZA) ve polimeraz zincir reaksiyonu (PCR)'dur. Bu metodlar arasında PCR; gonorenin tespiti için en güvenilir (altın standard) metot olarak gösterilmektedir. 94

GONORENIN (BEL SOĞUKLUĞU) TEDAVISI NASILDIR? � Tedavide hastalığın şiddetine göre oral alınan tablet şeklindeki antibiyotikler veya paranteral yoldan alınan antibiyotikler ve genellikle birden fazla ilaç kullanılır. Eş tedavisi de yapılır. � Tedavide temel amaç hastalığın vücutta yayılmasını ve en az bunun kadar önemli genital sistemde hasar bırakmasını önlemektir. . � Erken başlanan tedavi tüplerin tıkanmasını önlemede oldukça etkilidir. 95

GONOREDEN (BEL SOĞUKLUĞU) NASIL KORUNULUR? � Gonoreden korunmanın en kesin yolu olarak; şüpheli ilişkiden kaçınılması ve uzun dönemli, tek eşli cinsel ilişkilerin tercih edilmesi önerilmektedir. Erkeklerde ve kadınlarda kondom kullanımı, gonorenin bulaşma riskini düşürmektedir. Beklenmeyen yara, akıntı, idrar atımı esnasında yanma veya kaşıntı gibi genital semptomlar gözlendiğinde uzman bir hekime danışılması ve cinsel ilişkinin bırakılması önerilmektedir. 96

SİFİLİZ HASTALIĞI (FRENGİ) Sifiliz ya da frengi; bir bakteri çeşidinin neden olduğu kronik bir enfeksiyondur. Her yüz bin kişiden ortalama 2. 5 kişide görülen, Afrika kökenli Amerikalılarda, beyazlardan 30 kat daha fazla ortaya çıkan bir hastalıktır. Son yıllarda frengi hastalığına yakalananlarda artış olmaktadır. Bunun sebebi cinsel ilişkide bugün gelinen noktadır. İlişkide serbestliğin ve homoseksüelliğin artması hastalığın yaygınlaşmasında etkili olmuştur. Her yıl yaklaşık 15 milyon kişi bu hastalığa yakalanmaktadır. 97

FRENGİ NASIL BULAŞIR? � � Hastalığın ana bulaşma yolu cinsel ilişkidir. Genital bölgeyle temas sonucu vücuttaki bir yaradan mikrop bulaşır. Anal ve oral seks bu hastalığın bulaşmasında önemli faktörlerdir. Ayrıca öpüşmekle de bu hastalığın bulaştığı görülmüştür. Yine anneden bebeğe bulaşma ihtimali oldukça yüksektir. Frengi hastası olan hamile bir kadından doğmamış bebeğe geçen mikrop, bebeğin ölü doğmasına neden olabilir. Çok nadir olsa da hastalığın başka bulaşma yolları da vardır. Frengili bir kişinin kanının başka bir kişinin yarasıyla teması sonucu hastalık bulaşabilir. 98

FRENGİNİN BELİRTİLERİ NELERDİR? � Frenginin (sifiliz) belirtileri, mikrop vücuda girdikten sonra, evreler şeklinde ortaya çıkar. � 1. evrede; bakteri kan yoluyla vücuda yayılır. Yaklaşık 20 -25 gün sonra mikrop nerde vücuda girdiyse orada ıslak, kırmızı, etrafı belirgin fakat ağrı yapmayan çıban şeklinde yaralar oluşur. Vajinada, genital bölgede, ağız ve dudakta oluşabilen bu yaralar 2 -3 hafta sonra geçerler. 99

� 2. evrede; hastalık tedavi edilmediği takdirde, mikrop bütün vücuda yayılır. Yaklaşık 3 -5 ay sonra hastada yorgunluk, baş ve eklem ağrıları, el ve ayakta, vücudun bazı bölgelerinde döküntü ortaya çıkar. Kilo kaybı ve iştahsızlık vardır. Kaşların ve saçların dökülmesi belirginleşir. Hastalığın bu dönemi uzun (1 yıldan fazla) sürer. 100

� Latent evre dediğimiz dönemde; hastalığın belirtileri olmasa da, yapılan testler sonucu hastalığın pozitif olduğu görülür ve bulaşıcıdır. Bir çok organı etkileyen bu mikrop hala vücutta olduğundan bu dönem 5 -10 yıl kadar sürebilir. � Geç sifiliz dediğimiz son evrede ise frengi sonucu oluşan rahatsızlıklar ortaya çıkar. Hastalık bulaşıcı değildir. Ama hastada ölümle dahi sonuçlanabilecek çok ciddi hastalıklara yol açar. 101

FRENGİ TANISI NASIL KONUR? � Frengi tanısını koymak için bazı kan testleri yapılır ve klinik belirtiler göz önüne alınır. Bahsettiğimiz gibi çıban şeklindeki yaradan alınan parçanın mikroskobik incelenmesi sonucu bakterinin varlığı ile tanı konur. Ayrıca kanda antikor araştıran RDR, VDRL, TPHA, PCR gibi testlerle tanı koymak kolaylaşır. 102

FRENGİ TEDAVİSİ NASILDIR? � Frengi (sifiliz) ilerlemişse, mikrobun etkilediği organlardaki hasarı geri döndürmek imkansızdır. Penisilin, doksisiklin, tetrasiklin türü antibiyotiklerle frengi tedavi edilebilir. Tedavi sırasında hastalığı kontrol altında tutmak için testlere devam edilir. Bakterinin miktarı, azalıp azalmadığı bu şekilde gözlenir. Tedavi başladıktan 2 gün sonra bulaşıcılık kaybolur. Hastalığın etkilediği organlara göre tedavi süresi 2 yıla kadar uzayabilir. Tedavisi biten kişilerin 10 gün daha ilişkide bulunmaması gerekir. Tedavi edilen kişinin eşinin de muayene ve gerekirse tedavi edilmesi gerekmektedir. 103

FRENGİDEN NASIL KORUNULUR? � Prezervatif kullanımı ve tek eşlilik bütün cinsel yola bulaşan hastalıkların önlenmesinde alınacak en önemli tedbirdir. İki eşin de tedbir amaçlı incelenmesi hastalığın oluşması ihtimalini ortadan kaldırır. Çok eşli bir cinsel yaşam sürmek, hastalığın bulaşma riskini oldukça arttırır. � Kan nakli gerekiyorsa, bu kanda gerekli testlerin yapılıp yapılmadığına bakılmalıdır. Ayrıca hamile kişilerin düzenli sağlık kontrollerinden geçmesi gerekmektedir. 104

FRENGİDEN NASIL KORUNULUR? � Cinsel hastalıklardan korunmayı sağladığı düşünülen bazı yanlış bilgiler vardır. Örneğin prezervatif kullanmanın yüzde yüz koruma sağladığı yanlıştır. İlişki sonrası yıkanmak ya da tuvalete gitmek de hastalıktan korumaz. Biseksüel ilişkiden kaçınmak gerekir. Ayrıca anal ve oral seks de hastalığın bulaşma riskini çok fazla arttırır. 105

KLAMİDYA � Klamidya (Chlamydia) enfeksiyonları cinsel yolla bulaşan, hem kadın hem de erkeklerde genital enfeksiyonlara sebep olan mikroorganizmalardır. 106

� “Klamidyoz”, (Chlamydiasis) klamidya enfeksiyonuna verilen isimdir. � Gelişmiş ülkelerde cinsel yolla en sık bulaşan hastalık Klamidyoz (Chlamidiasis) enfeksiyonudur. 107

� Klamidyoz hastalığı kadınlarda en sık olarak cerviks (rahim ağzı) bölgesinde yerleşmektedir. Asendan yayılımla yukarıya çıkarak rahim, tüpler ve yumurtalıklarda enfeksiyon durumuna yol açabilir. 108
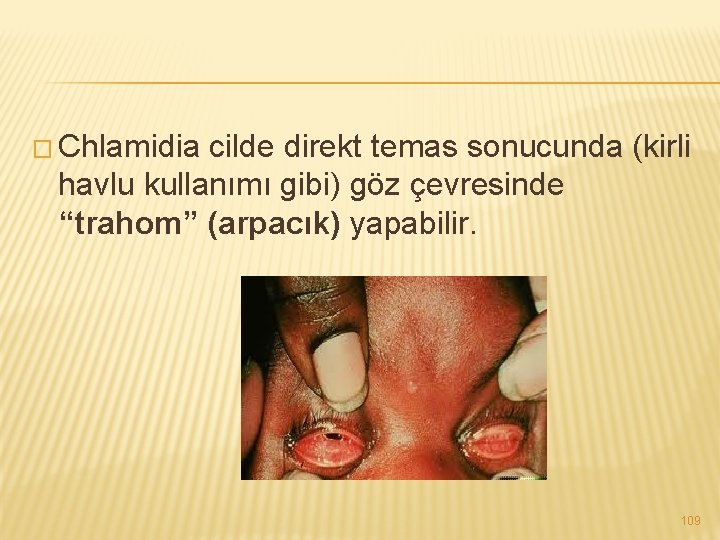
� Chlamidia cilde direkt temas sonucunda (kirli havlu kullanımı gibi) göz çevresinde “trahom” (arpacık) yapabilir. 109

� Diğer taraftan özellikle vücud direnci düşük olan kişilerde, yenidoğan, çocuk ve yaşlılarda daha sık olmak üzere “atipik pnömoni” adı verilen “atipik zatürre” hastalığında da etken chlamidia enfeksiyonu olabilmektedir. � Klamidya aynı zamanda "lenfogranuloma venereum" adlı lenf bezlerinde tıkanıklık ile giden iltihabi rahatsızlıklara da neden olabilir. 110

KLAMIDIA (CHLAMIDIA) ENFEKSIYONUNUN BELIRTILERI NELERDIR? • Hafif sarımsı vaginal akıntı (cervicitis) • İdrar yaparken yanma (disüri) • Sık idrara çıkma (pollaküri) • Vajinal bölgede yanma ve kaşınma, kızarıklık, şişlik (vaginitis) • Dış genital organlarda yaralar • Cinsel ilişki esnasında ağrı (disparoni) • Cinsel ilişki sırasında anormal kanama gibi belirtiler verebilir. 111
KLAMIDYADAN KORUNMAK IÇIN ÖNERILER ; Tek eşli cinsel yaşamı tercih etmek Yılda bir kez jinekolojik muayene önerilir. Çok dar pantolon giymemek önerilmektedir. Vajina içini su ile yıkamamak (PH dengesini bozmamak için) Sentetik iç çamaşır yerine pamuklu olanları tercih etmek 112

KLAMIDYA ENFEKSIYONLARINDA TEDAVI � Klamidya enfeksiyonlarında (Chlamidiasis) medikal tedavi uygulanır; yani bir takım antibiotik ajanlarla enfeksiyonun tedavisine gidilmektedir. Klamidyoz tedavisinde en çok tetrasiklin ve doksisiklin grubu antibiotikler tercih edilmektedir. 113

� Klamidya enfeksiyonları cinsel yolla bulaşan hastalıklar grubunda yer aldığı için, bu kişilerin diğer cinsel yolla geçen hastalıklar açısından da taranmasında fayda olacaktır. 114
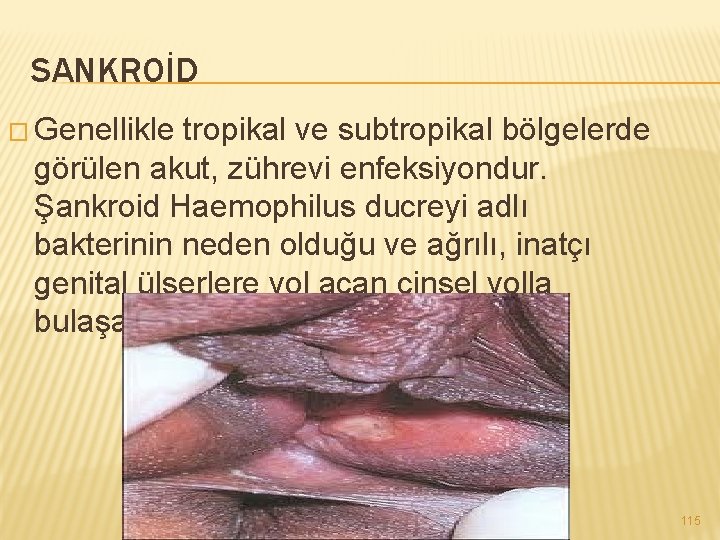
SANKROİD � Genellikle tropikal ve subtropikal bölgelerde görülen akut, zührevi enfeksiyondur. Şankroid Haemophilus ducreyi adlı bakterinin neden olduğu ve ağrılı, inatçı genital ülserlere yol açan cinsel yolla bulaşan bir hastalıktır. 115

� Şankroid vakalarının sayısı son zamanlarda artmıştır. Şankroid ülseri olan kişinin, virüse maruz kalırsa bağışıklık eksikliği virüsüyle enfekte olma olasılığı daha yüksektir. Kuluçka devri 5 gündür. 116

BELIRTILER ; � Enfeksiyondan 3 -7 gün sonra başlar � Genital organlar ve anüs çevresindeki küçük, ağrılı torbacıklar patlayarak yüzeysel ülserler oluşturur � Yara, frengideki sert tabanlı yaranın tersine, yumuşaktır ve bol miktarda, kötü kokulu akıntısı vardır 117

� Kasık lenf bezleri şiş ve ağrılı olup, ağır vakalarda, açılır ve akıntılı yara şeklini alırlar � Durum tedavi edilmezse, ağrı artar ve üretim organlarının derisi soyulur � Ülserler büyüyüp birleşebilir 118

TANI � Görünümüne ve başka ülser nedenleri için yapılan test sonuçlarına bağlıdır. Ülserden irin örneği alınması ve laboratuvarda bakterinin üretilmesi teknik açıdan güçtür, ancak tanı koymada yardımcı olabilir. 119

TEDAVI � En az bir hafta süreyle antibiyotik tedavisi uygulanır � Hastalığın başlangıcında, en uygun tedavi şekli, sulfadiazin ya da streptomisin vermektir � Şişmiş lenf düğümünde irin şırıngayla alınabilir 120

� Şankroid olan hasta enfeksiyonun iyileşmiş olduğundan emin olmak için en az 3 ay doktor tarafından izlenmelidir � Mümkünse cinsel ilişkide bulunduğu bütün partnerler bulunarak muayene edilmeli ve gerekirse tedavi edilmelidir. 121

AIDS(AIDS (ACQUIRED IMMUNE DEFICIENCY SYNDROME) Kazanılmış immün yetmezlik sendromu (AIDS) en önemli sağlık sorunlarından biridir. Bu viral hastalık ilk defa Afrikalı maymunlardan izole edilmiştir. � İlk AIDS vakası 1981’de rapor edilmiştir. � AIDS’e neden olan ajan HIV virüsüdür. � Erkeklerde daha sık görülmektedir. � 122

� AIDS’li kadınların %50 sine hastalığın IV yollardan ve kontamine iğnelerden bulaştığı tahmin edilmektedir. %20’sinde ise etiyoloji bilinmektedir. Kadınlarda AIDS’in cinsel yolla bulaşma oranı %30’dur. %10 luk kısmın ise virusü jinekolojik kontroller sırasında aldığı tahmin edilmektedir. 123

Bir kadına AIDS testi yapılması gereken durumlar: � -Eğer enjektabl esrar kullanılmışsa ya da kullanılmaktaysa � -Cinsel eşi esrar kullanıyorsa � -Birden daha fazla kişi ile cinsel ilişkiye girilmişse � -CYBH hikayesi varsa 124

� -Kontrolsüz kan nakli yapıldı ise � -Zayıflama , ateş, diyare ve lenf glandlarında şişme varsa � -1978 -1985 Yılları arasında kan transfüzyonu yapılan kadınlar � -Islahevi veya hapishanede oda arkadaşlarında HIV bulunanlar � -HIV semptomları nedeniyle tedavi gören bayanlar 125

HIV SEMPTOMLARI NELERDİR ? � Boğaz ağrısı, rinitis, vücutta lekeler, lokopeni, idiopatik trombesitopeni, dermatitis, diyare, kilo kaybı � Başparmak tırnağında sararma, ateş, gece terlemesi, tonsila büyümesi. İlerleyen zamanlarda vücut direncindeki bozulmaya bağlı herpes, ensefalit, meninjitis ve vaginal kandiyazis gibi enfeksiyonlar ikincil olarak eşlik edebilir. � Bu hastalık tüm vucudun bağışıklık sistemini hassaslaştırır. HIV li kişilerin yarısından fazlasında nörolojik bozukluklar görülebilir. Çok sayıda hasta önce pnömoni tablosu ile doktora başvurur. %6 o ında pnömoni tablosu gelişir. 126

� İnkübasyon periyodu üçten altı aya kadar değişir, semptomlar önemsenmeyecek kadar hafif olabilir, hıv enfeksiyonunun AIDS’e dönüşmesi yıllar alabilir. � Geçiş yolları: semen, kan, feçes, vaginal sekresyon, anne sütü 127

TANI TESTLERİ � HIV vücuda girdikten sonra anti-HIV antikorları oluşur. Bu antikorlar kişinin serumunda tespit edilebilir. Bu amaçla ELİSA TESTİ uygulanır. ELİSA testinde pozitiflik , özel bir test olan WESTERN BLOT ile doğrulanmalıdır. 128

� Dolaşımdaki HIV antijenini tespit etmek için P 24 TESTİ de uygulanmaktadır. � Hemoglobin ve hematokritte azalma, eritrosit sedimentasyon hızında artma , CD 4 lenfositlerinde azalma, immün sistemin bozulduğuna işaret eden bulgulardır. 129

TEDAVİ � AIDS’in kesin tedavisi olmadığı bilinmektedir. § Ancak genel sağlığı geliştirmek; § fırsatçı enfeksiyonları önlemek, § kontrol ve tedavi etmek; § vücut dengesini korumak genel olarak yapılması gereken tıbbi yaklaşımlardır. 130

§ § Bunun yanında zidovudin gibi antiviral ilaçlar ile erken tedaviye başlamak, HIV’ın vücut hücrelerine invazyonunu önleyerek semptomları geciktirmektir. Bunun yanında pnomoni ve diğer enfeksiyonların proflaksisi için antibiyotik tedavisi de başlanmalıdır. 131

KORUNMA � Daha çok cinsel yolla bulaşan bir hastalık olduğu için dikkat edilmesi gereken en önemli konu cinsel eşin cinsel öyküsüdür. Cinsel hikayesi bilinmeyen kişilerle ilişkiye girenler için ; � -Cinsel ilişki sırasında kaliteli kondom kullanmak � -Cinsel ilişkiden önce vücut direncini düşüreceği için uyarıcı ilaç ve alkol kullanılmamalıdır. � -Cinsel ilişkiden hemen sonra sabun ve su ile yıkanmak, vaginal duş yapmak 132

� � -Şüpheli kişiler ile cinsel ilişkiye girmemek. (hayat kadınları uyuşturucu kullananlar, deride lezyon bulunduranlar. ) gibi önerilerde bulunabiliriz. Cinsel yaşamla ilgili önerilerin yanı sıra; Kan ve organ bağışında AIDS testinin yapılmış olması, tek kullanımlık iğne ve enjektör kullanılması, tüm cerrahi aletlerin steril olması, vaginal muayene aletlerinin tek kullanımlık olması, ele şüpheli kan bulaşmışsa sabun ve suyla yıkamak, dövme, kulak deldirmede kullanılan aletlerin steril olması, HIV pozitif kadınların gebe kalmasını önlemek. 133

GEBELİKTE HIV ENFEKSİYONU � Gebelikte HIV geçişi transplesantal yoldan, doğum sırasında kan ve vücut sıvılarına maruz kalma, doğumdan sonra emzirme yoluyla gerçekleşmektedir. Perinatal geçiş riski ortalama %30 dur. Risk enfekte çocuk doğuranlarda sonraki gebeliklerde daha yüksektir. 134

� Perinatal geçişi etkileyen faktörler bilinmemektedir. Doğum şekli geçişte etkili değildir. Doğumda çocukları enfekte olan kadınların %45 -75 2 -3 yıl sonra semptomatik HIV enfeksiyonu meydana gelmektedir. 135

� Peripartum dönemde vücut sıvıları ile kanla temas önlenmelidir. Su geçirmeyen giysiler, eldivenler, hastayı muayene ettikten sonra ellerin yıkanması ve gözlük takılması önemlidir. İğneler tekrar kullanılmamalıdır. � Postpartum bakım esnasında emzirme engellenmelidir. Eşlere özellikle aile planlaması yapılmalı ve tubal ligasyon önerilmelidir. 136

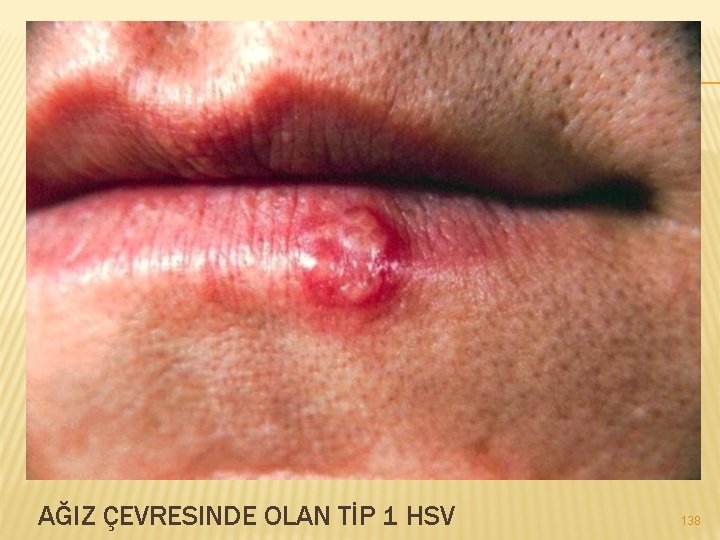
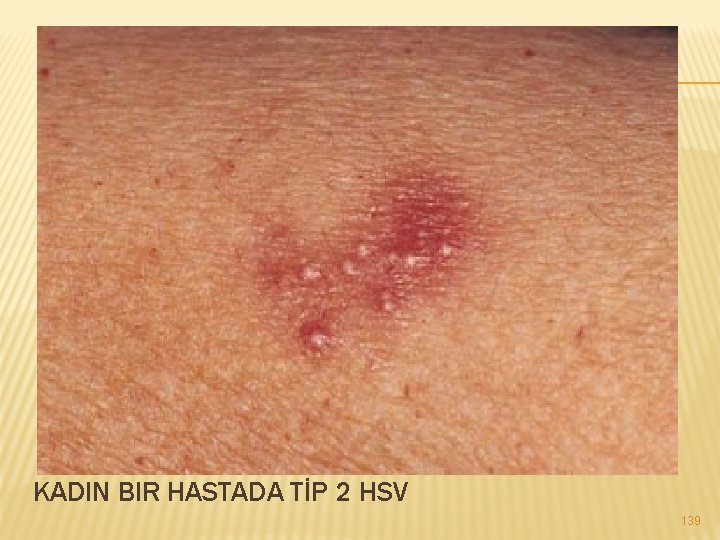
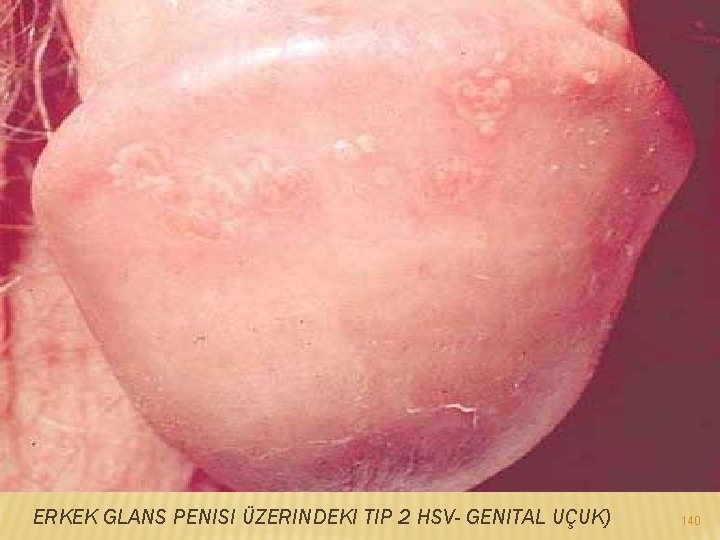
GENİTAL HERPES (UÇUK) : � Herpes Simplex Virüs’ünün (HSV) neden olduğu bir virüs infeksiyonudur. � HSV-1 ve HSV-2 olmak üzere iki tip herpes simpleks virüsü vardır. HSV-2 genellikle cinsel yolla bulaşırken HSV-1 genellikle ağızda enfeksiyona neden olur. � HSV-2 tipi Herpes simpleks (uçuk) virüsünün genital bölge ve rektumun çevresindeki deri ve mukozalarda lezyonlara neden olduğu, cinsel yolla bulaşan bir hastalıktır. 137
AĞIZ ÇEVRESINDE OLAN TİP 1 HSV 138
KADIN BIR HASTADA TİP 2 HSV 139
ERKEK GLANS PENISI ÜZERINDEKI TIP 2 HSV- GENITAL UÇUK) 140

GÖRÜLME SIKLIĞI � ABD'de genital herpes'in görülme sıklığı % 20'dir. Ülkemizde yapılmış bir araştırmada ise HSV tip 1 'in görülme sıklığı % 86, HSV Tip 2 (genital herpes)'in ise % 5 olarak bulunmuştur. HSV tip 2 (genital tip) en sık olarak 20 ile 30 yaş arasında karşımıza çıkmaktadır. Maalesef ülkemizde ve dünyada görülme sıklığı her geçen gün artmaktadır. 141

Belirtileri � Herpes bulguları kişiden kişiye değişir. İlk atakta genelde virüs ile temastan sonra 2 gün 3 hafta arası takiben yanma, kaşıntı, bacaklarda ağrı, kalça ve genital bölgede ağrı, bir sürelik kuluçka devresini vajinal akıntı, karın boşluğunda dolgunluk hissi görülebilir. Bu ilk bulgulardan birkaç gün sonra enfeksiyon alanında uçuk tarzı yaralar, kabarcıklar ortaya çıkar. 142

Kabarcıklar patlayarak daire halinde yaralar oluşturur. Genellikle ağrılı olan yaralar birkaç gün sonra kabuk bağlar. İdrar yapma güçlüğü olabilir, yürümeyle ağrı olabilir. � Bu yaralar vajinada ve rahim ağzında olabilir. 3 -4 gün içinde bu yaralar iz bırakmadan kaybolurlar. Bu aşamadan sonra virüs omurilik düzeyinde sinir köklerine giderek yerleşir ve burada inaktive halde beklemeye başlar. � 143

� Pek çok kişide de periyodik olarak enfeksiyona neden olur. Bu enfeksiyonlar esnasında virusler sinirler boyunca ilerleyerek genelde ilk enfeksiyonu yarattığı alanların yakınında yeni lezyonları yapar. � Çoğu zaman fark edilmeyen ataklar olur. Bu dönemlerde vajinal salgılar ile virüs yayılımı olduğundan kadın cinsel partnerine hastalığı bulaştırabilir. 144
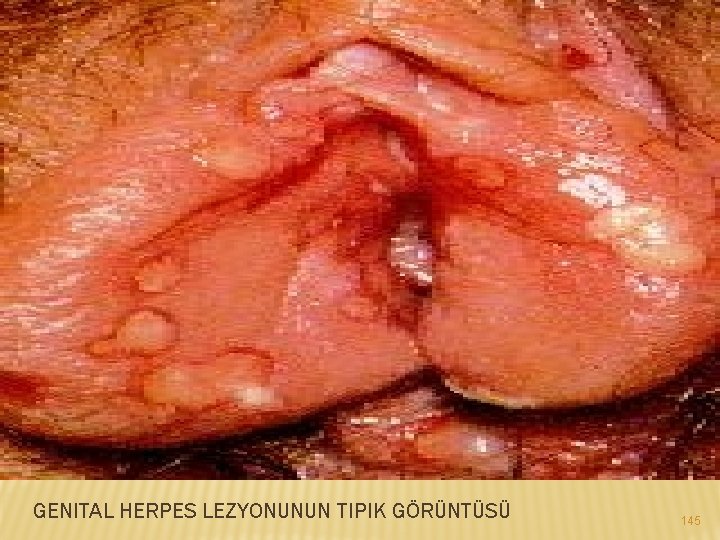
GENITAL HERPES LEZYONUNUN TIPIK GÖRÜNTÜSÜ 145

� Tanı Gözle görülebilen lezyonların varlığında tanıyı koymak kolaydır. Ancak bunun HSV olduğunu göstermek için bazı laboratuvar tetkikleri gerekebilir. Bunun en iyi yolu aktif enfeksiyon sırasında lezyonlardan alınacak materyalde viral kültür yapmaktır. Ancak bu oldukça masraflı bir tekniktir. 146

Tedavi Günümüzde Herpes tedavisi için değişik ilaçlar mevcuttur ancak bu ilaçlar kesin tedavi sağlayamamaktadırlar. İlaçlar sadece ilk atağın şiddetini azaltmakta ve süresini kısaltmakta , daha sonraki atakların ise sıklığını düşürmektedir. � Önlemlerden en basit fakat en önemli olanı enfekte alanı temiz ve kuru tutmaktır. � 147

� Uçuk olan bölgeye dokunmamak ya da dokunduktan sonra hemen elleri yıkamak son derece önemlidir. � Lezyonlar tamamen iyileşene kadar cinsel ilişkiden kaçınmak da önemli bir konudur. � Tekrarlayan enfeksiyonlar travma, soğuk algınlığı, adet görme ya da stres gibi vücut direncini düşüren durumlarda ortaya çıkmaktadır. 148

� Belirtileri rahatlatmak için basit tedaviler yapılabilir. Tuz banyoları, genital bölgeyi yıkamak için kullanılır (600 ml suya 1 çay kaşığı tuz). � Ağrı kesiciler de ağrıyı hafifletmek için kullanılabilir. � Dar ve sıkı olmayan, bol giysiler giyilmelidir. 149
� Rekürransları (hastalığın yenilemesi) engellemek için vücudun “immün siteminin (bağışıklık sistemi)’’ güçlendirilmesi gereklidir. 150

HAMİLELİKTE GENİTAL HERPES � Genital HSV enfeksiyonu genellikle aktiftir ve böylece doğum sırasında virüs doğum kanalında mevcut olacaktır. HSV enfeksiyonuyla gebeliğin son döneminde karşılaşıldığı durumlarda dahi, uzmanlar, sezaryen ile doğum önermek gibi ve/veya antiviral tedavi reçete etmek gibi bebeği koruyucu önlemler de alabilir. Genital herpesi olan tüm hamileler veya hamileliği planlayan kadınların, aile doktorları ve kadın-doğum uzmanları ile görüşmesi gerekmektedir. 151

Genital HSV 'den Korunma Yöntemleri ve Önlemler Öncelikle, bir kişi herpes virüsü taşıyorsa bu bilgiyi partneriyle paylaşması önemlidir. Daha sonra çift hangi risk azaltma yöntemlerini kullanacağına birlikte karar verebilir. Eşe geçiş riskini azaltmak için kondom (prezervatif) kullanımı önerilmektedir. Burada unutulmaması gereken nokta virüsün cilde teması sonucunda geçtiğidir. Yani prezervatif kullanılması her ne kadar geçişi azaltsa da tam olarak engellemeyecektir. 152

� Baskılayıcı antiviral tedavidir (Yılın belli ayları boyunca süren bir dönemde uygulanan sürekli günlük tedavi). � Şüpheli kişilerle cinsel ilişkiden kaçınmak tüm cinsel yolla bulaşıcı hastalarda olduğu gibi önemlidir. 153

� Herpes genitalis hastalığını olduktan sonra yapılması gerekenler. . . Bir kez enfeksiyonu aldıktan sonra zaman içinde sık tekrarlamalardan korunmak için yapmanız gereken bazı maddeler ve almanız geren önlemler bulunmaktadır. Bunlar: � Vücud direnciniz (immünite) önemlidir. (Özellikle stres, sigara ve alkol kullanımları vücut direncinizi düşürerek enfeksiyona açık bir hale düşmenize sebep olacaktır. ) 154

� Vücud direncinizi (immuniteyi) arttırın. İmmunite yani vücud direncini arttırıcı bir takım ilaçları kullanmanızda fayda olabilmektedir. Özellikle sık tekrarlayan HSV enfeksiyonları durumunda immün sistemi güçlendirici bir takım doğal ilaçları almanızda fayda olacaktır. Bu tür ilaçlar için hekiminize danışmanızda fayda var. 155

Spor yapmak ve dengeli beslenmek önemlidir. Düzenli egzersiz ile dengeli beslenmeniz bağışıklık sisteminizi güçlendirecek ve stresinizi azaltacaktır � Hastalığın rekürransını azaltmada düzenli uyku, istırahat ve hijyenin de önemi büyüktür. . � HIV (Aids'ten) korunun. (HSV ile HIV virüsü arasında bir etkileşim mevcuttur. Bunlardan herhangi bir virüsün varlığı diğerinin bulaşma ve yayılma olasılığını artırmaktadır) � 156

� Diğer taraftan HSV enfeksiyonları kadınlarda rahim ağzı (serviks) kanserlerini bir miktar arttırabilirler. Bu yüzden jinekoloğu düzenli olarak ziyaret edip "smear testi" ni yaptırmak faydalı olacaktır. 157

KANDİLOMA AKİMULATA � Kandiloma akuminata vulva, vagina serviks, uretral mea (idrar kanalının dışa açılan bölümü) perine ve anüste görülen küçük siğillerin oluşturduğu yaygın lezyonlardır. Hastalığın etkeni Human Papilloma Virus (HPV)’un bazı tipleridir 158

� Bunların bir bölümü serviks (rahim ağzı) kanserine, bir bölümü ellerdeki siğillere ve bir bölümüde dış genital organlardaki kondilom denilen küçük siğillere yol açar � İnfeksiyon etkeni deriden deriye geçer ve genellikle cinsel temasla yayılır. Her yaşta rastlanmasına rağmen en fazla görüldüğü dönem grubu 16 -25 yaşlar arasıdır 159

� İnkübasyon süresi (virüs bulaştıktan sonra kondilomların ortaya çıkmasına kadar geçen süre) 3 hafta ile 8 ay arasında değişebilir. Ortalama inkübasyon süresi 3 aydır. Hastaların yaklaşık %70’i infeksiyonu infekte bir eşten cinsel ilişki sırasında alır. 160

� Çok seksüel eşlik, candida, trikomonas ve bakteriyel vaginozis gibi diğer vaginal infeksiyonlar kondiloma akuminata oluşumu için risk faktörleridir. 161

KONDİLOM BELİRTİLERİ � Makat civarında ve içinde 1 -2 mm ile 1 -2 cm arasında değişen büyüklüklerde karnabahar görünümündedir. 162
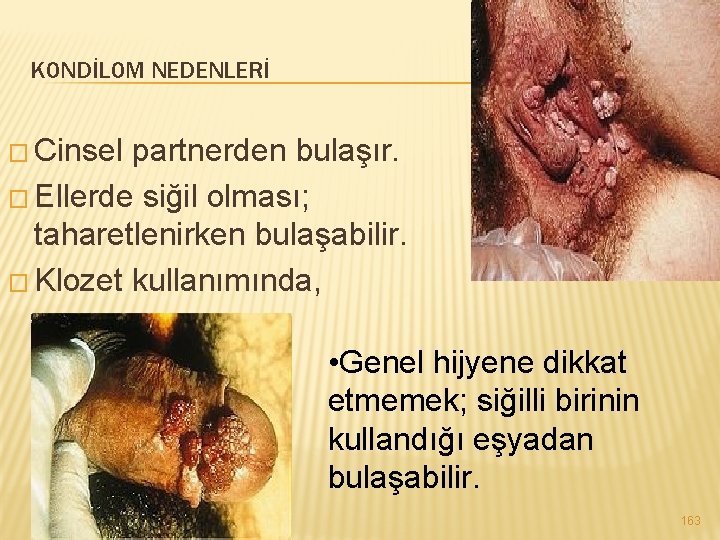
KONDİLOM NEDENLERİ � Cinsel partnerden bulaşır. � Ellerde siğil olması; taharetlenirken bulaşabilir. � Klozet kullanımında, • Genel hijyene dikkat etmemek; siğilli birinin kullandığı eşyadan bulaşabilir. 163

� Kondiloma nasıl tedavi edilir? Tek ve etkili bir tedavi yöntemi yoktur. Üç ana tedavi yöntemi vardır. Bunlar kimyasal ilaçlarla tedavi, fiziksel yöntemlerle tedavi ve bu gruplara girmeyen diğer tedavi yöntemleridir. 164

RİSK � Kondilomlar kansere dönüşme eğilimi olan lezyonlardır mutlak tedavi edilmelidir � Kondilomun büyüme ve yayılma sınırı olmadığından çok bekletilmemelidir � Anüse ve rektuma ilerlemiş kondilomların tedavisi daha uğraştırıcı olduğu için daha dikkatli olmak gerekir. 165
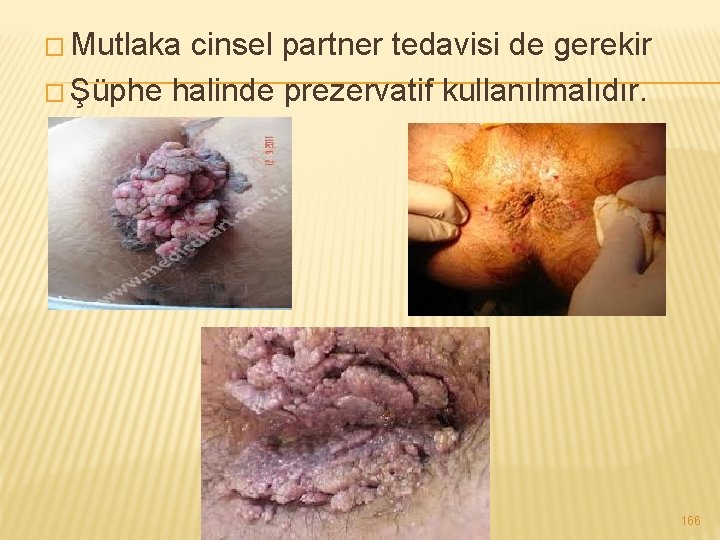
� Mutlaka cinsel partner tedavisi de gerekir � Şüphe halinde prezervatif kullanılmalıdır. 166

GENİTAL PAPÜLLER � Etken ajan olan molluskum contagiosum virüsü mukoz membranı ve deriyi enfekte eder ve tekli genital papül olarak ortaya çıkar. CYBH olmasına rağmen küçük çoçuklarda cinsel geçiş olmaksızın da bulunabilir. 167

� Virüsün inkübasyon periyodu 2 -7 haftadır. Deriden kabarık ve ortası çukur, 15 mm çapındadır. Tedavileri siğillerde olduğu gibi podofilin yada kriyo cerrahi ile yapılır. 168
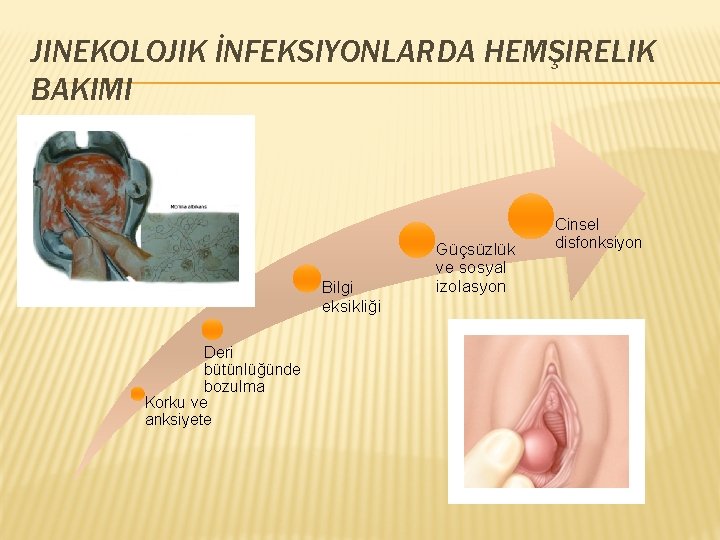
JINEKOLOJIK İNFEKSIYONLARDA HEMŞIRELIK BAKIMI Bilgi eksikliği Deri bütünlüğünde bozulma Korku ve anksiyete Güçsüzlük ve sosyal izolasyon Cinsel disfonksiyon
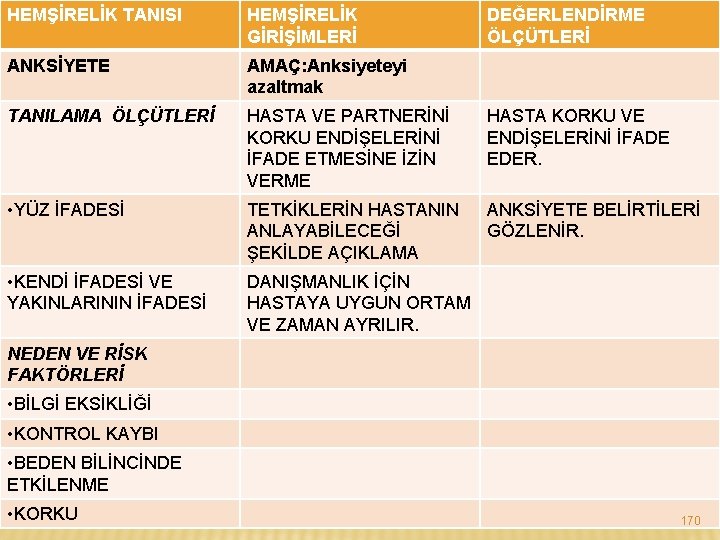
HEMŞİRELİK TANISI HEMŞİRELİK GİRİŞİMLERİ DEĞERLENDİRME ÖLÇÜTLERİ ANKSİYETE AMAÇ: Anksiyeteyi azaltmak TANILAMA ÖLÇÜTLERİ HASTA VE PARTNERİNİ KORKU ENDİŞELERİNİ İFADE ETMESİNE İZİN VERME HASTA KORKU VE ENDİŞELERİNİ İFADE EDER. • YÜZ İFADESİ TETKİKLERİN HASTANIN ANLAYABİLECEĞİ ŞEKİLDE AÇIKLAMA ANKSİYETE BELİRTİLERİ GÖZLENİR. • KENDİ İFADESİ VE YAKINLARININ İFADESİ DANIŞMANLIK İÇİN HASTAYA UYGUN ORTAM VE ZAMAN AYRILIR. NEDEN VE RİSK FAKTÖRLERİ • BİLGİ EKSİKLİĞİ • KONTROL KAYBI • BEDEN BİLİNCİNDE ETKİLENME • KORKU 170
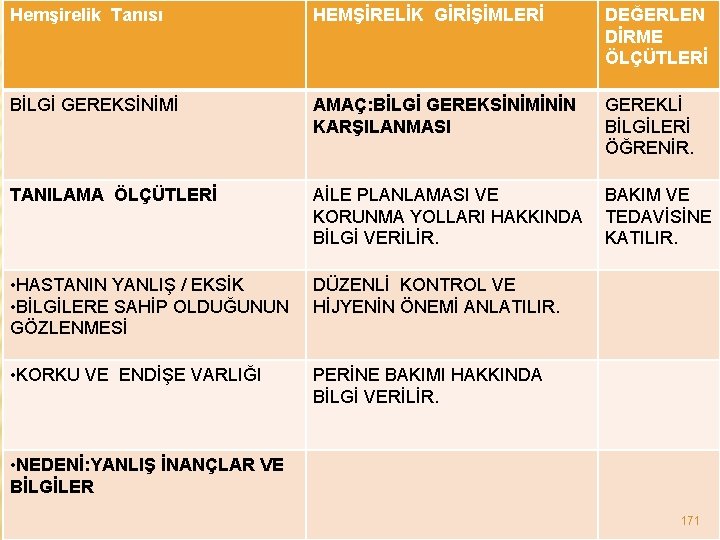
Hemşirelik Tanısı HEMŞİRELİK GİRİŞİMLERİ DEĞERLEN DİRME ÖLÇÜTLERİ BİLGİ GEREKSİNİMİ AMAÇ: BİLGİ GEREKSİNİMİNİN KARŞILANMASI GEREKLİ BİLGİLERİ ÖĞRENİR. TANILAMA ÖLÇÜTLERİ AİLE PLANLAMASI VE BAKIM VE KORUNMA YOLLARI HAKKINDA TEDAVİSİNE BİLGİ VERİLİR. KATILIR. • HASTANIN YANLIŞ / EKSİK • BİLGİLERE SAHİP OLDUĞUNUN GÖZLENMESİ DÜZENLİ KONTROL VE HİJYENİN ÖNEMİ ANLATILIR. • KORKU VE ENDİŞE VARLIĞI PERİNE BAKIMI HAKKINDA BİLGİ VERİLİR. • NEDENİ: YANLIŞ İNANÇLAR VE BİLGİLER 171
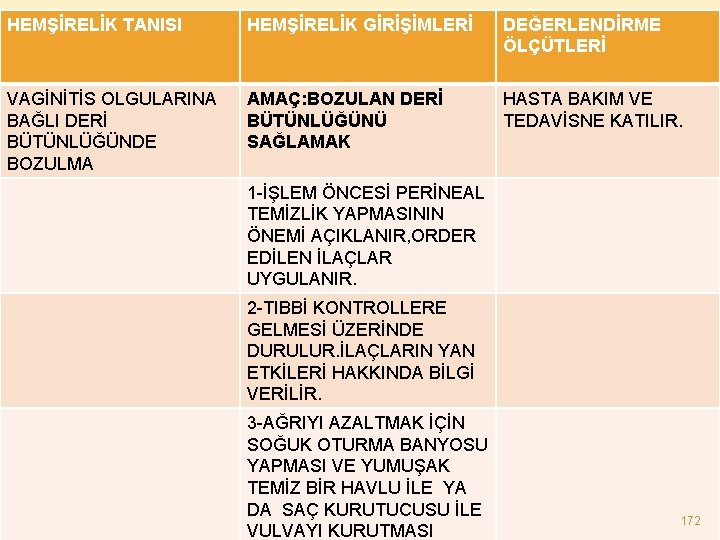
HEMŞİRELİK TANISI HEMŞİRELİK GİRİŞİMLERİ DEĞERLENDİRME ÖLÇÜTLERİ VAGİNİTİS OLGULARINA BAĞLI DERİ BÜTÜNLÜĞÜNDE BOZULMA AMAÇ: BOZULAN DERİ BÜTÜNLÜĞÜNÜ SAĞLAMAK HASTA BAKIM VE TEDAVİSNE KATILIR. 1 -İŞLEM ÖNCESİ PERİNEAL TEMİZLİK YAPMASININ ÖNEMİ AÇIKLANIR, ORDER EDİLEN İLAÇLAR UYGULANIR. 2 -TIBBİ KONTROLLERE GELMESİ ÜZERİNDE DURULUR. İLAÇLARIN YAN ETKİLERİ HAKKINDA BİLGİ VERİLİR. 3 -AĞRIYI AZALTMAK İÇİN SOĞUK OTURMA BANYOSU YAPMASI VE YUMUŞAK TEMİZ BİR HAVLU İLE YA DA SAÇ KURUTUCUSU İLE VULVAYI KURUTMASI 172
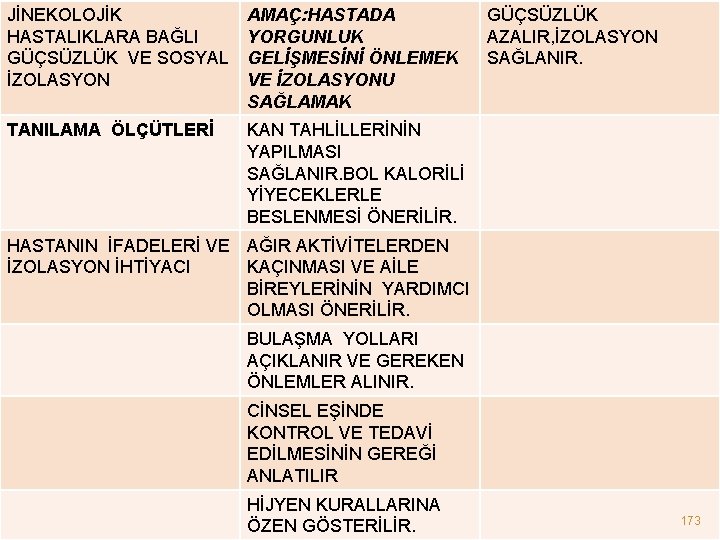
JİNEKOLOJİK HASTALIKLARA BAĞLI GÜÇSÜZLÜK VE SOSYAL İZOLASYON AMAÇ: HASTADA YORGUNLUK GELİŞMESİNİ ÖNLEMEK VE İZOLASYONU SAĞLAMAK TANILAMA ÖLÇÜTLERİ KAN TAHLİLLERİNİN YAPILMASI SAĞLANIR. BOL KALORİLİ YİYECEKLERLE BESLENMESİ ÖNERİLİR. GÜÇSÜZLÜK AZALIR, İZOLASYON SAĞLANIR. HASTANIN İFADELERİ VE AĞIR AKTİVİTELERDEN İZOLASYON İHTİYACI KAÇINMASI VE AİLE BİREYLERİNİN YARDIMCI OLMASI ÖNERİLİR. BULAŞMA YOLLARI AÇIKLANIR VE GEREKEN ÖNLEMLER ALINIR. CİNSEL EŞİNDE KONTROL VE TEDAVİ EDİLMESİNİN GEREĞİ ANLATILIR HİJYEN KURALLARINA ÖZEN GÖSTERİLİR. 173
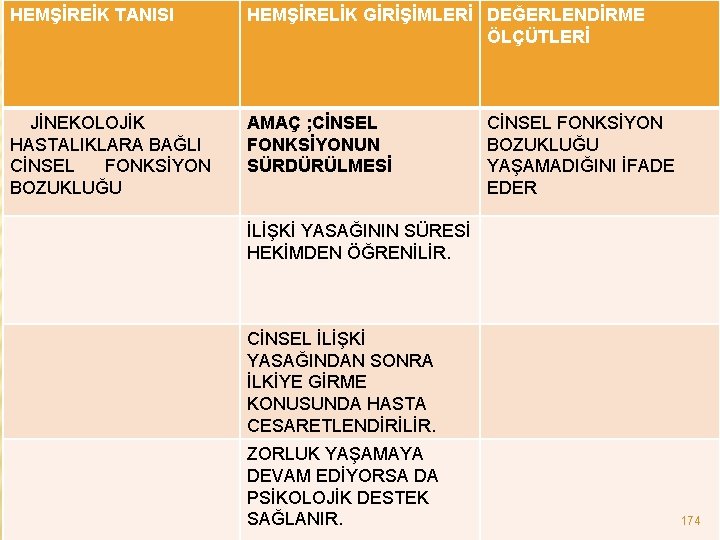
HEMŞİREİK TANISI HEMŞİRELİK GİRİŞİMLERİ DEĞERLENDİRME ÖLÇÜTLERİ JİNEKOLOJİK AMAÇ ; CİNSEL HASTALIKLARA BAĞLI FONKSİYONUN CİNSEL FONKSİYON SÜRDÜRÜLMESİ BOZUKLUĞU CİNSEL FONKSİYON BOZUKLUĞU YAŞAMADIĞINI İFADE EDER İLİŞKİ YASAĞININ SÜRESİ HEKİMDEN ÖĞRENİLİR. CİNSEL İLİŞKİ YASAĞINDAN SONRA İLKİYE GİRME KONUSUNDA HASTA CESARETLENDİRİLİR. ZORLUK YAŞAMAYA DEVAM EDİYORSA DA PSİKOLOJİK DESTEK SAĞLANIR. 174

� Kadınlar üreme sistemi ve cinsel yol enfeksiyonlarında utangaçlık ve çekingenlik duyarlar, bu durumu saklamayı tercih ederler. Bu olgularda hemşirenin yargılayıcı tutumdan uzak ve emosyonel destekle beraber bakım vermesi büyük önem taşır. 175

� Jinekolojik problemleri olan kadınların kendi bakımlarını sürdürebilmeleri ve olası problemleri önleyebilmeleri için sağlık bakım bilgisine ihtiyaçları vardır. Birçok kadın problemlerini tartışmaktan ve soru sormaktan çekinirler bu yüzden hastayı soru sormaya ve tartışmaya teşvik etmek ve gerekli bilgileri vermek önem taşır. Bu bilgileri kadının anlayabileceği düzeyde vermek önemlidir. 176

� Jinekolojik enfeksiyonlardan korunma ve tedavisinde hemşirenin hasta eğitimi için üzerinde durması gereken konular şunlardır: � -Reenfeksiyon olasılığının ve tedaviye ilişkin bilginin tanımlanması için hastanın sağlık ve seksüel hikayesi gözden geçirilmelidir. 177

� -CYBH ve korunma yolları hakkında bilgi verilmelidir. � -Tedavi planı ve kontrolleri hakkında açıklama yapılır. � -Tedavisi boyunca cinsel ilişkiden kaçınması gerektiği ve nedeni açıklanır. � -Hastanın yaşam biçimi ve riskli davranışları ve ailede rekontaminasyona neden olan davranışlar tartışılır ve bulaşma yollarını nasıl kontrol edeceği açıklanır. 178

� Tedavi sırasında eşinin de kontrol ve tedavi edilmesinin gereği ve önemi üzerinde durulur. � Enfeksiyondan korunmanın temel prensibinin bilinçli bir hijyen uygulaması olduğu açıklanır. � Genital sekresyonun özellikle yüz ve gözden uzak tutulması önemlidir. � Enfeksiyonu önlemek için: -yeterli sıvı alımı, mesanenin uzun süre dolu tutulmaması, uygun diyet, egzersiz ve istirahatin önemi anlatılmalıdır. 179

ÜREME SAĞLIĞININ TEMİNİ VE SÜRDÜRÜLMESİ İÇİN KADININ UYMASI GEREKEN HİJYEN KURALLARI; � Her eliminasyondan önce ve sonra eller yıkanmalıdır. � Vulva her zaman kuru ve temiz tutulmalıdır. � Bunun için her eliminasyondan sonra önce vulva sonra anal bölge önden arkaya doğru temizlenmeli ve kurulanmalıdır. Anal bölgeden tekrar vulvaya dönülmesi, vajene ve üretraya 180

� Her gün banyo yapılmalı, iyi yıkanmış, iyi durulanmış hafif ve sıkmayan pamuklu iç çamaşırları tercih edilmelidir. � İç çamaşırları fazla deterjanla yıkanmamalı, beyazlatıcı ve yumuşatıcı kullanılmamalı, eğer kullanılıyorsa da iyice durulanmalıdır. 181

� Vaginal deodoranttan ve sık yapılan antiseptikli vaginal duştan kaçınılmalıdır. (Haftada 1 kez yapılması normaldir. � Beyaz ve parfümsüz tuvalet kağıdı ve hijyenik pedler kullanılmalıdır. � Menstruasyon sırasında pedler günde en az 3 -4 kez değiştirilmelidir, her ped değişiminde vulva silinmelidir. 182

� � � Banyo sırasında vulva dikkatlice yıkanmalıdır. Klorlu suda veya havuzda, denizde yüzdükten sonra mutlaka hemen duş alınmalı ve kuru mayo giyilmelidir. Bornozlar ve havlular kuru tutulmalı ve kuru giyilmelidir. Başkasına ait havlu ya da çamaşırlar kullanılmamalıdır. Sıkı giyecekler perineal ventilasyonu önleyerek nemli bir ortam yaratacakları için tercih edilmemelidir. Cinsel eş temiz olmalı, şüpheli durum varsa mutlaka kondom kullanılmalıdır. 183

� Vulvayı renk, şekil değişikliği, anormal bulgular yönünden ayna aracılığı ile incelemeli ve palpasyonla kontrol edilmelidir, anormal bulgularda doktora başvurulmalıdır. 184

� Tek eşli cinsel yaşam, kondom ile enfeksiyonlardan korunmak, doğurganlığı planlamak, erken yaşta cinsel ilişki ve gebelikten sakınmak üreme sağlığı için alınması gereken diğer önlemlerdir. 185
- Slides: 185