GEBELKTE DMH KULLANIMI Dr Deniz Cemgil ARIKAN DMH

-GEBELİKTE DMH KULLANIMI- Dr. Deniz Cemgil ARIKAN

DMH • DMH’ler, standart heparinden (UFH) spesifik depolimerizasyon süreçleriyle elde edilirler. • 3600 -6500 D ağırlıklı heparin fragmanları • Antitrombin üzerinden etki eder (trombin, FXa ve FIXa’nın etkilerini inaktive etme yeteneğini artırır ) • Plazma proteinlerine daha az bağlandıkları için daha öngörülebilir antikoagulan etki

DMH • Plasenta ve anne sütüne geçmezler • Renal atılım • Hastalar arası değişkenlik minimal • Her bir DMH farklı biyokimyasal, farmakokinetik ve farmakodinamik özelliklere sahiptir

DMH ACC/AHA Kılavuzu – DMH‘lerin çok sayıda benzer farmakokinetik özellikleri bulunmasına karşın, önemli alanlarda farkları bulunmaktadır. DMH'lerin değiştirilebilir bileşiklerden oluşan bir sınıf gibi değerlendirilmek yerine her bir ilacın bireysel olarak ele alınması gerekir. ACCP Kılavuzu – DMH‘ler farklı depolimerizasyon metodları ile hazırlanırlar; farmakokinetik profilleri ve antikoagülan özellikleri farklıdır ve klinik olarak birbirlerinin yerine kullanılamazlar. Ryan TJ et al. JACC. 1999; 34(3): 890 -911 Hirsh J et al. Chest 2008; 133: 141 -159 Nicolaides AN et al. Int Angiol. 2006; 25: 101 -161

DMH Avantajları • • Biyoyararlanım yüksek Etki süresi uzun Trombositopeni daha az Osteoporoz daha az Ayaktan güvenle kullanım Sabit dozlarda kullanım a. PTT takibi gereksiz Anti F-Xa takibi mobid obezite ve KBY’de gerekli (0, 6 -1 U/ml arasında)

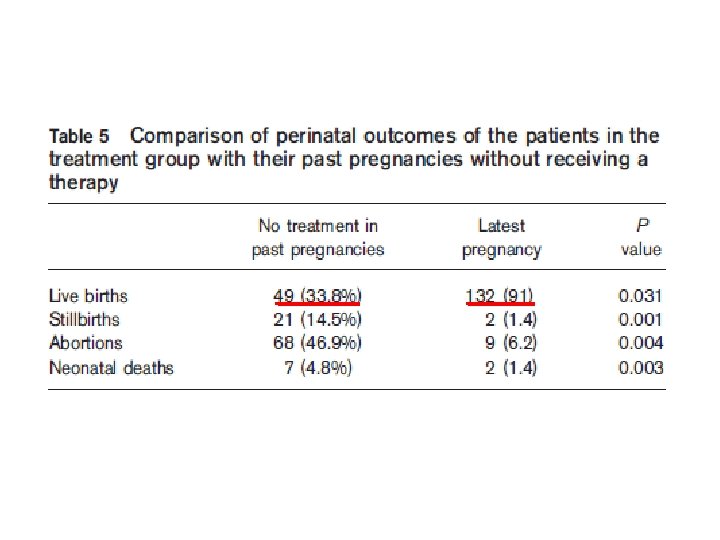
DMH • Antenatal kanama 0. 43 (0. 22 -0. 75) • Postpartum kanama >500 m. L 0. 94 (0. 61 -1. 37) • Yara hematomu 0. 61 (0. 36 -0. 98) • Trombositopeni 0. 11 (0. 02 -0. 32) • Osteoporoz 0. 04 (<0. 01 -0. 20) Rambaldi MP. Reprod Scien 2014 DMH ne bağlı kanama riski % 1, 3 -1, 98 Trombositopeni riski % 1, 6 Wu P, et al. Europ J Obstet & Gynecol and Reprod Biol 2013

DMH-Kontraendikasyonlar Kanama ve pıhtılaşma risk değerlendirilmesi dikkatli bir şekilde yapıldıktan sonra kanama riski altında olan gebelerde DMH/UFH kullanımından kaçınılmalı veya tedavi durdurulmalı ya da ertelenmelidir. Kanama için risk faktörleri: 1. Aktif olarak doğum öncesi ve doğum sonrası kanaması olanlar 2. Şiddetli kanama riski olanlar (plasenta previa gibi) 3. Kanama diatezi olanlar (Von Willebrand, hemofili veya edinilmiş koagülopati gibi) 4. Trombositopenisi olanlar (trombosit sayımı 75. 000’den az olanlar) 5. Son 4 hafta içerisinde akut inme geçirenler 6. Ciddi böbrek fonksiyon bozukluğu olanlar (GFR<30 ml/dakika/1. 73 m 2) 7. Ciddi karaciğer fonksiyon bozukluğu olanlar (protrombin zamanı normal sınırların üstünde olanlar) 8. Kontrolsüz hipertansiyonu olanlar (sistolik kan basıncı ≥ 200 mm. Hg ve diastolik kan basıncı ≥ 120 mm. Hg olması) •

Gebelikte Kullanım • • • AKKİZ VEYA HEREDİTER TROMBOFİLİ TEKRARLAYAN GEBELİK KAYBI FETAL BÜYÜME GERİLİĞİ PREEKLAMPSİ PLASENTA DEKOLMANI ÖNCEKİ GEBELİKTE OLİGOHİDRAMNİOS PRETERM DOĞUM FETAL ÖLÜM ART? VENÖZ TROMBOEMBOLİ TEDAVİ VE PROFİLAKSİ

Gebelikte Hiperkoagülabilite • Vasküler hasar • Staz • Hiperkoagübilite • CS, operatif vajinal doğum veya puerperal enfeksiyonlar • Büyüyen uterus basısı, östrojen artışına bağlı endotelden vazodilatör NO salınım artışı Gebeliğe bağlı VTE riskinde X 10 artış

Gebelikte Fizyolojik Değişim Gebelikte Artanlar Fibrinojen (x 2) Faktör I, II; VII, VIII, IX, X, XII (%20 -1000) Protrombin Plazminojen Venöz staz Trombosit aktivasyonu Aktive Protein C’ye direnç Doğumda vasküler zedelenme Gebelikte değişmeyenler • Pıhtılaşma zamanı • Antitrombin III • Faktör V • Protein C Gebelikte azalanlar • Faktör XI, XIII • Protein S (% 40) • Trombositler • Fibrinolitik aktivite Rambaldi MP, et al. Repro Scien 2014

Trombofili Nedir? TROMBOFİLİ = TROMBOZA YATKINLIK • Hemokoagülasyon eğiliminde artışa neden olarak tromboembolik hastalık riskini arttıran bazı spesifik anormallikleri içeren bir terimdir. • Trombofililer arteryel ve/veya venöz tromboembolik olaylara eğilimin arttığı bir grup hastalıktır. • Kalıtsal / Herediter / Genetik • Edinsel / Akkiz 1990 British committee for standards in

Kalıtsal Trombofili KALITSAL (HEREDİTER) TROMBOFİLİ NEDENLERİ • • Faktör V Leiden mutasyonu Faktör II Protrombin mutasyonu Antitrombin III eksikliği Protein C eksikliği Protein S eksikliği Hiperhomosisteinemi MTHFR polimorfizmi Disfibrinojenemi • • • Plazminojen Aktivatör İnhibitör I gen mutasyonu Angiotensin CE mutasyonu Trombomodulin gen mutasyonu Glikoprotein IIIa mutasyonu Yüksek F VIII düzeyleri

• N Eng J Med 1999 • • Preeklampsi Plasenta dekolmanı Ölü doğum IUGR
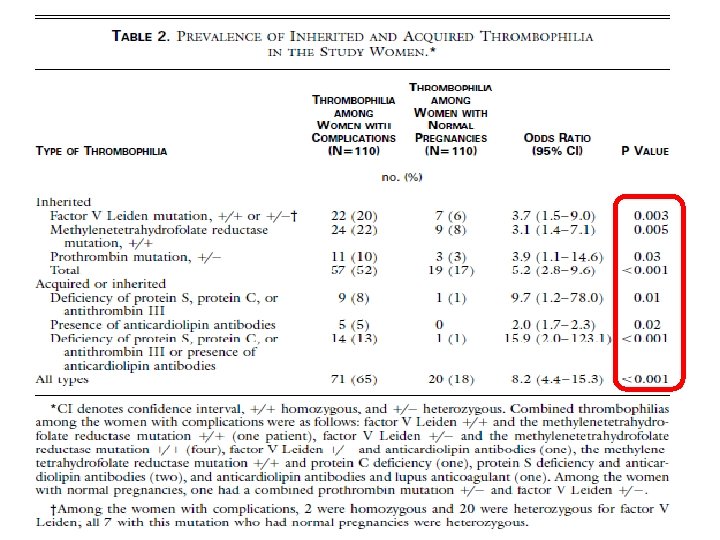

DMH • İlk çalışmalarda kalıtsal trombofilide DMH + aspirin tedavisinin fayda sağladığını belirtmişlerdir Riyazi N, et al. Eur J Obstet Gynecol Reprod Biol 1998 Kupferminc MJ, et al. Hypertens Pregnancy 2001 Paidas M, et al. J Thromb Haemost 2004 Rodger M. Blood 2004 Brenner B, et al. J Thromb Haemost 2005

2010 Plos One
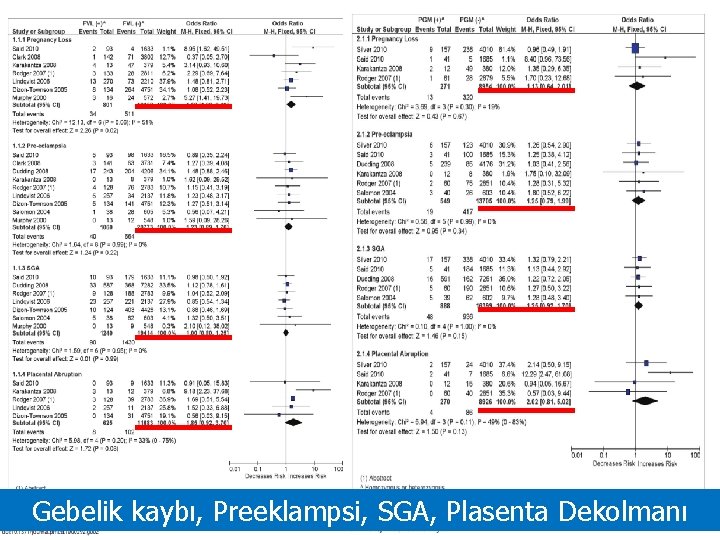
Gebelik kaybı, Preeklampsi, SGA, Plasenta Dekolmanı

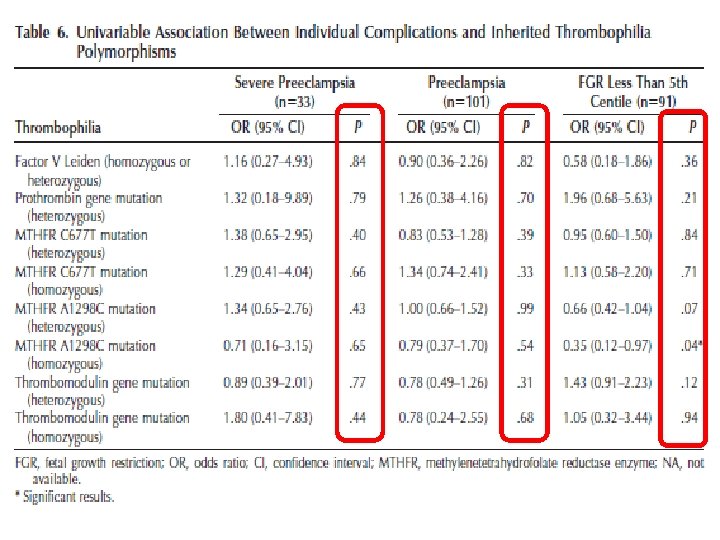
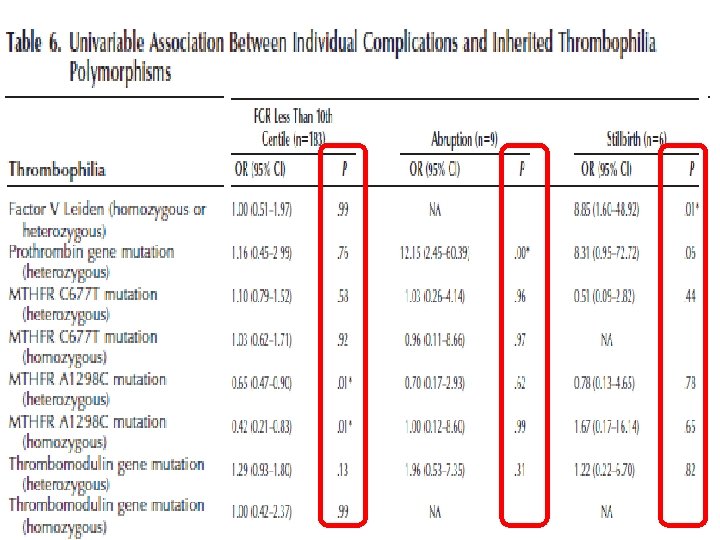


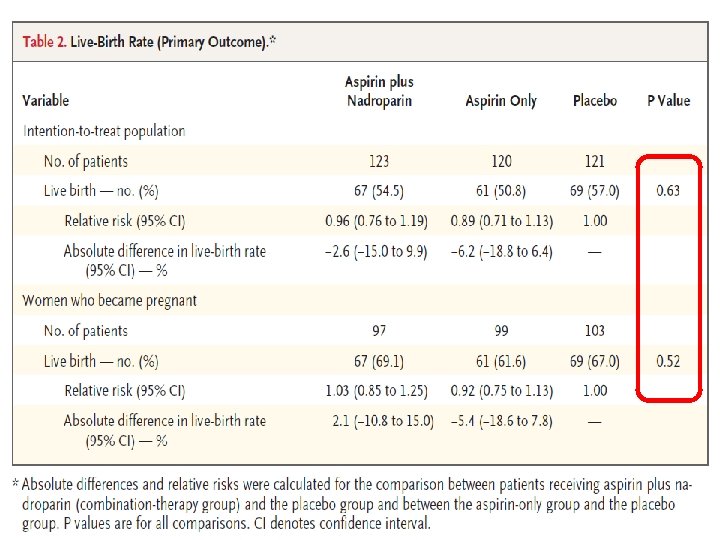


• Aspirinin tek başına etkisi yok • Canlı doğum yönünden DMH’in aspirine üstünlüğü yok (3 çalışma (%95 CI---1, 16 (0, 931, 45)) • Canlı doğum yönünden DMH’in tedavi verilmeyenlere göre farkı yok (3 çalışma (%95 CI---1, 23 (0, 84 -1, 81)) • Canlı doğum yönünden DMH + aspirinin tedavi verilmeyenlere göre farkı yok (2 çalışma (%95 CI---1, 00 (0, 75 -1, 33 ))

• Authors’ conclusions • There is a limited number of studies on the efficacy and safety of aspirin and heparin in women with a history of at least two unexplained miscarriages with or without inherited thrombophilia. Of the nine reviewed studies quality varied, different treatments were studied and of No beneficial effect of anticoagulants in studies at low risk of bias was found. the studies at low risk of bias only one was placebo-controlled. Therefore, this review does not support the use of anticoagulants in women with unexplained recurrent miscarriage. The effect of anticoagulants in women with unexplained recurrent miscarriage and inherited thrombophilia needs to be assessed in further randomised controlled trials; at present there is no evidence of a beneficial effect.


12 hafta, 24 hafta veya 32 hafta altındaki tekrarlayan gebelik kayıplarında DMH ETKİLİ DEĞİL

• <10 hf 3 düşük veya >10 hf 1 fetal kayıp öyküsü olan • 279 kalıtsal trombofili (FV veya F 2 polimorfizm) • 796 kalıtsal trombofili (-)
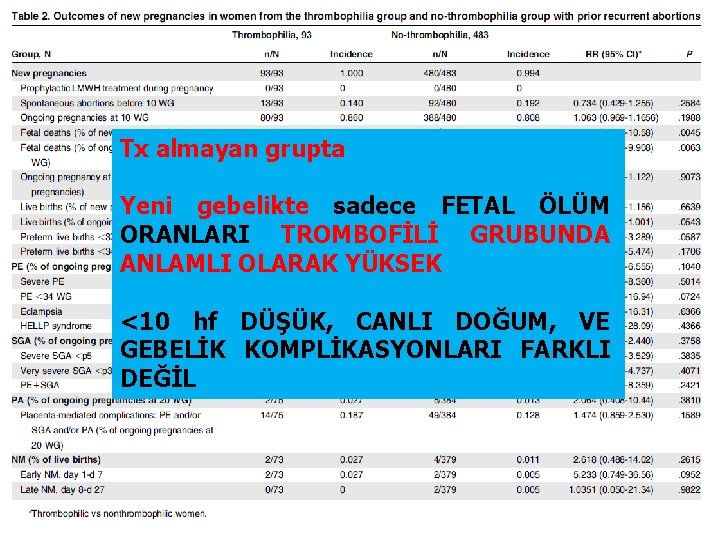
Tx almayan grupta Yeni gebelikte sadece FETAL ÖLÜM ORANLARI TROMBOFİLİ GRUBUNDA ANLAMLI OLARAK YÜKSEK <10 hf DÜŞÜK, CANLI DOĞUM, VE GEBELİK KOMPLİKASYONLARI FARKLI DEĞİL
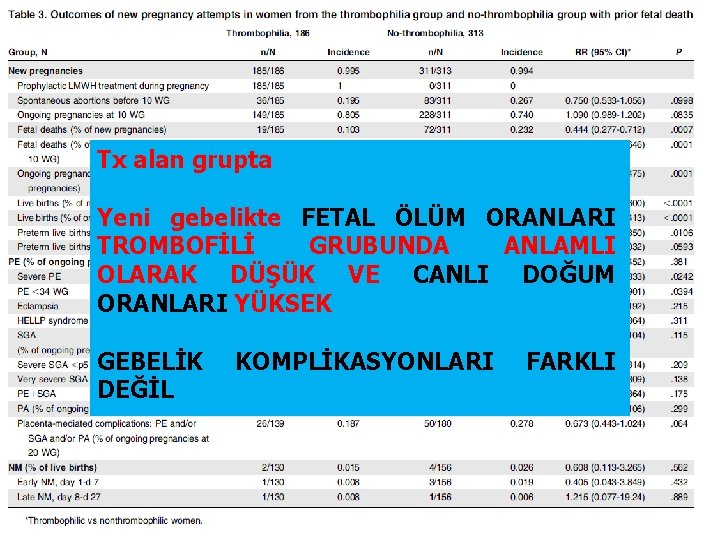
Tx alan grupta Yeni gebelikte FETAL ÖLÜM ORANLARI TROMBOFİLİ GRUBUNDA ANLAMLI OLARAK DÜŞÜK VE CANLI DOĞUM ORANLARI YÜKSEK GEBELİK DEĞİL KOMPLİKASYONLARI FARKLI
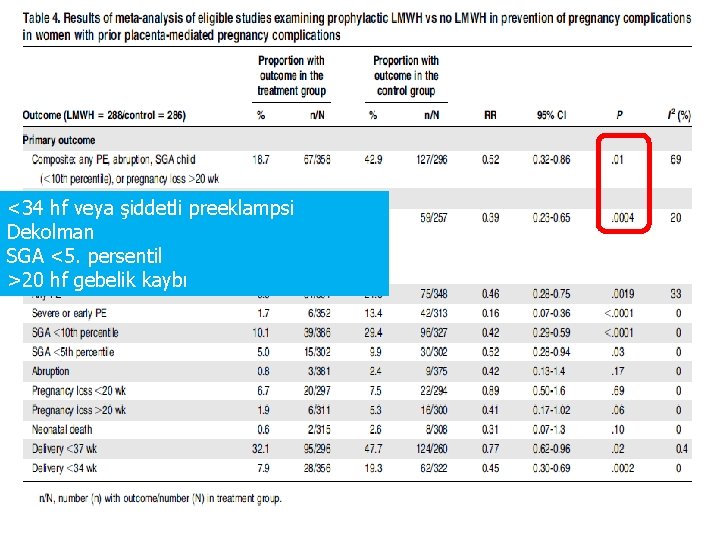
<34 hf veya şiddetli preeklampsi Dekolman SGA <5. persentil >20 hf gebelik kaybı

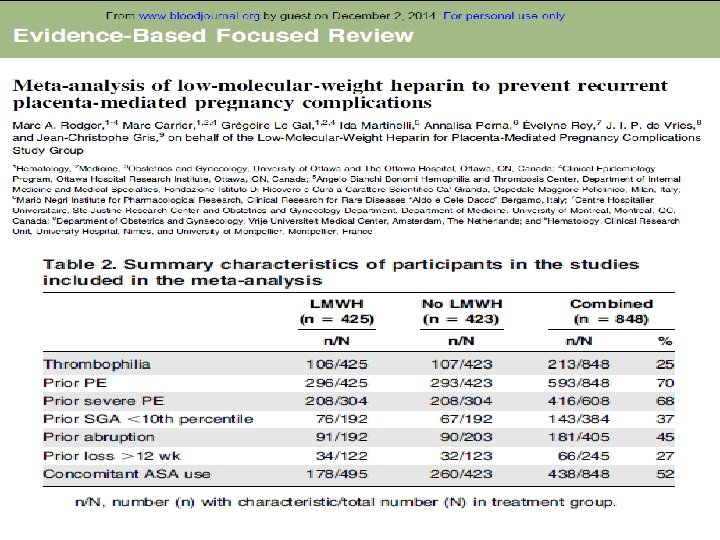
LMWH appears to be a promising preventative therapy for recurrent, especially severe, placenta- • In conclusion, mediated pregnancy complications. More high-quality multicenter trials should be conducted to confirm this potentially important preventative therapy for a group of common conditions with no effective preventive therapy. recurrent severe placenta-mediated pregnancy complications, we suggest antepartum prophylactic dose LMWH (GRADE 2 B–weak recommendation, moderate-quality evidence). • For prevention of

• LMWH has antiinflammatory activity, preventing monocyte and leukocyte adhesion to activated endothelium • In vitro, LMWH induces trophoblast invasiveness because of the enhancement of metalloproteases and modulates trophoblast apoptosis. • Women with a history of early-onset preeclampsia or FGR exhibit impaired vascular function. LMWH decreases vascular resistance, both in vitro and in vivo.
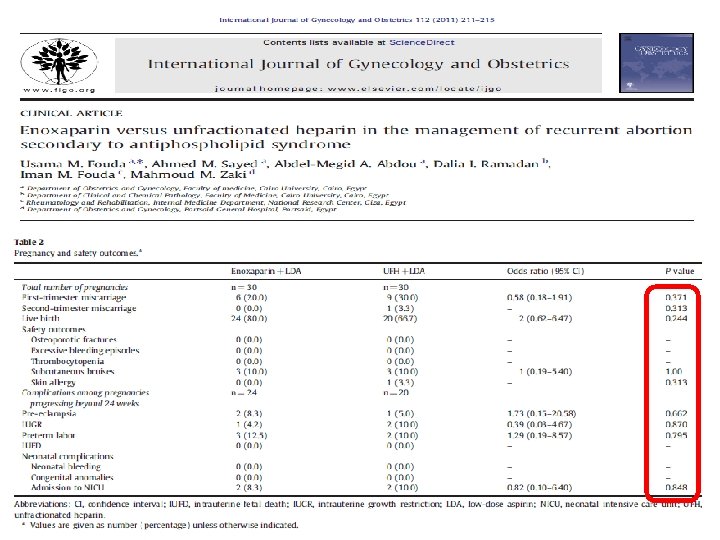
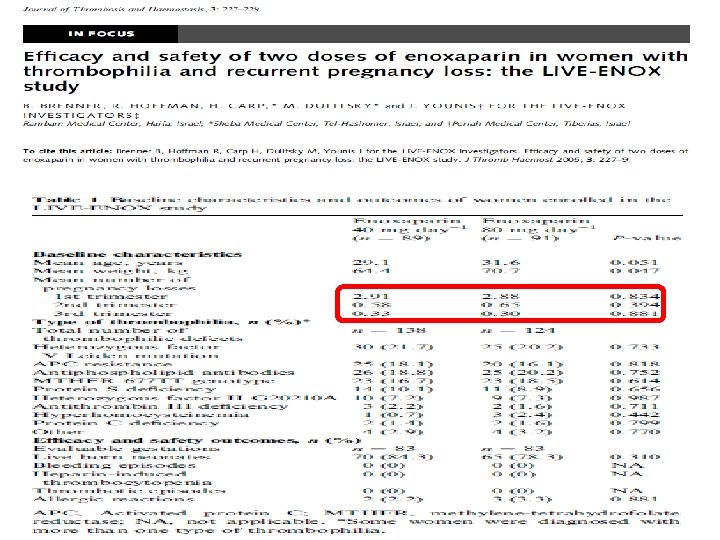

ART • IVF programlarında; tekrarlayan implantasyon başarısızlığı yaşayan olgularda luteal fazda başlanan DMH tedavisinin • İmplantasyon oranları ↑ • Canlı doğum oranları ↑
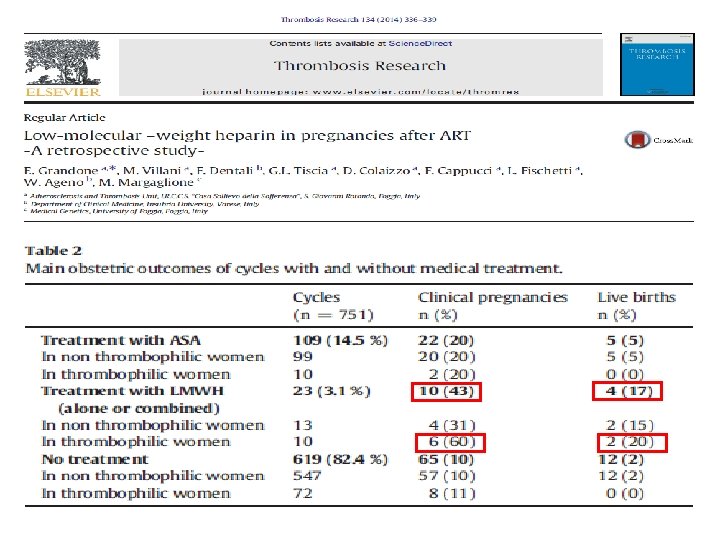


Kalıtsal Trombofililer (ACOG PB 138, 2013) • Tavsiyeler (Level B - Sınırlı veya tutarsız bilimsel kanıt) : • Tekrarlayan gebelik kayıpları olan veya plasental dekolmanı olan kadınlarda kalıtsal trombofililer için test istenmesi, antikoagülasyonun azalttığı kesin bilgi olmadığından, rekürrensi önerilmez.

Kalıtsal Trombofililer (ACOG PB 138, 2013) • Tavsiyeler (Level B - Sınırlı veya tutarsız bilimsel kanıt) : • Kalıtsal trombofilisi olan veya obstetrik öyküde fetal gelişme kısıtlılığı veya preeklampsi gibi komplikasyonları olan gebelerde kadınları tarama veya tedavi etmek için kanıtlar yetersizdir. • Tavsiyeler (Level C – Konsensus veya uzman düşüncesi) : • Kalıtsal trombofilili tüm hastalar yönetim kararlarını değiştirebilecek şahsi risk değerlendirmesine alınmalıdır.

Edinsel Trombofili EDİNSEL (AKKİZ) TROMBOFİLİ NEDENLERİ • • • Antifosfolipid Antikor Sendromu Sistemik Lupus Eritematosus Polisitemia Vera Esansiyel Trombositemi Diabetes mellitus • • • Cushing sendromu Nefrotik sendrom Malign hastalıklar Karaciğer hastalığı Oral kontraseptifler

Edinsel Trombofili Antifosfolipid Antikor Sendromu • Otoimmün bir hastalıktır • Gebelikte TE riski % 5 -22 dir • Venöz tromboz, otoimmün trombositopeni, IUGR, şiddetli preeklampsi, plasental yetmezlik, gebelik kayıpları, ölüdoğum ile ilişkilidir Rambaldi MP. Reprod Scien 2014

Edinsel Trombofili • Tekrarlayan gebelik kaybı (%5 -20) • APA da gebelik kayıplarının %50’si 10. haftadan sonra olur (APA’da genellikle ilk trimesterde FKA mevcuttur) • Preeklampsi (%11 -17) (ciddi preterm preeklampside (<34 hafta) risk daha fazla) • IUGR (%15 -30) Rambaldi MP. Reprod Scien 2014


Tedavi • Anfraksiyone heparin + aspirin vs aspirin (2 çalışma n=140) gebelik kaybı-- RR 0. 46, 95% confidence interval (CI) 0. 29 to 0. 71 • DMH + aspirin vs aspirin (1 çalışma n=98)-- RR 0. 78, 95% CI 0. 39 to 1. 57 • Yüksek doz anfraksiyone heparinin düşük doza karşı bir üstünlüğü yok • Tek başına aspirin (3 çalışma n=135)-- RR 1. 05, 95% CI 0. 66 to 1. 68


Edinsel Trombofili EDİNSEL TROMBOFİLİLER (ACOG PB 132, 2012) • AFAS’ı olan ve ölüdoğum/tekrarlayan fetal kayıp öyküsü olan ama trombotik öyküsü olmayan kadınlarda, gebelikte ve postpartum 6 hafta DMH ve düşük doz Aspirin düşünülmelidir.


Tromboemboli • Düşük risk trombofili • Yüksek risk trombofili • FVL homozigot • FVL heterozigot Yüksek-risk trombofili, önceden VTE yok: -antepartum: proflaktik DMH/UHF • protombin G 20210 A • prothrombin G 20210 A -postpartum: postpartum mutasyon, homozigot mutasyon, heterozigot antikoagülasyon tx • protein C eksikliği • FVL ve protrombin G 20210 A mutasyon, kombine heterozigot • protein S eksikliği • Antitrombin eksikliği

Doğum-DMH • Profilaktik veya terapötik DMH alanlarda gebeliğin son ayında veya doğum anında UFH geçilebilir • Spinal anestestezi-profilaktik dozdan 12 saat, terapötik dozdan 24 saat sonra uygulanabilir • Postpartum-NSD’dan 4 -6 saat sonra, CS’dan 612 saat sonra DMH/UFH başlanabilir

Doğum-DMH • Epidural kateter postpartum analjezi amacıyla doğumdan sonra yerinde bırakılırsa; Kateter mutlaka DMH/UFH dozunun uygulanmasından 10 -12 saat sonra çıkarılmalı, çıkarıldıktan sonra en az 4 saat DMH/UFH dozu verilmemelidir.

Takip-DMH • Trombosit sayımı • Enjeksiyondan 4 -6 saat sonra; antifaktör Xa seviyeleri-0, 6 -1, 0 units/ml – Kanaması olanlarda – Renal fonksiyonu bozuk olanlarda – Vücut kilosu <50 kg veya >90 kg olanlarda

Komplikasyon-DMH • DMH kesilmeli • DMH’lerde protamin sülfat antifactor Xa aktivitesinin %60’ını geri döndürebilir • Hayatı tehdit eden kanamalarda TDP, trombosit süspansiyonu veya taze tam kan
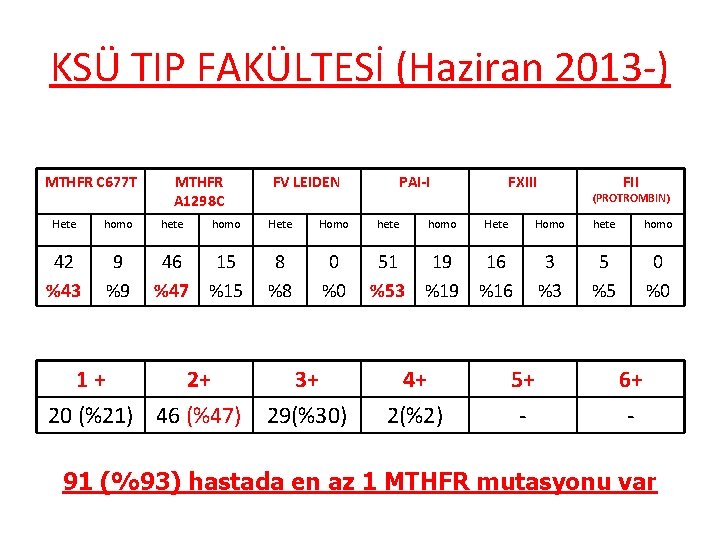
KSÜ TIP FAKÜLTESİ (Haziran 2013 -) MTHFR C 677 T Hete homo 42 %43 9 %9 MTHFR A 1298 C hete FV LEIDEN homo Hete Homo 46 15 %47 %15 8 %8 0 %0 1+ 2+ 20 (%21) 46 (%47) 3+ 29(%30) PAI-I hete homo FXIII Hete 51 19 16 %53 %19 %16 4+ 2(%2) 5+ - FII (PROTROMBIN) Homo hete homo 3 %3 5 %5 0 %0 6+ - 91 (%93) hastada en az 1 MTHFR mutasyonu var
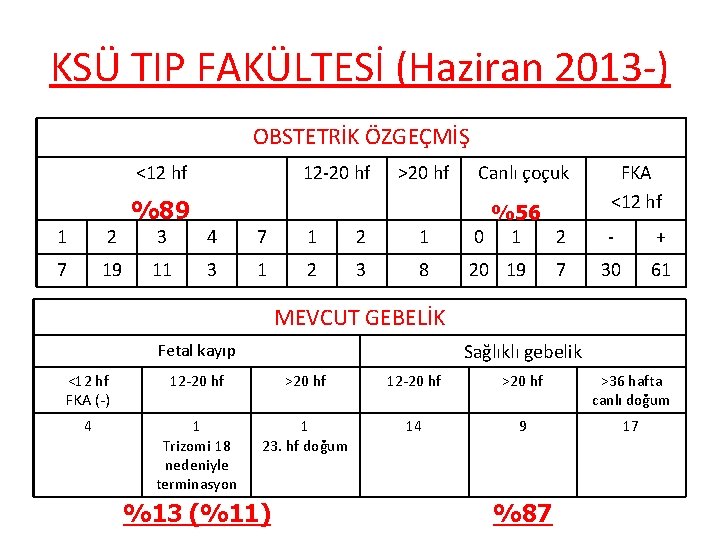
KSÜ TIP FAKÜLTESİ (Haziran 2013 -) OBSTETRİK ÖZGEÇMİŞ <12 hf 1 2 7 19 %89 12 -20 hf >20 hf Canlı çoçuk 3 4 7 1 2 1 %56 0 1 2 11 3 1 2 3 8 20 19 7 FKA <12 hf - + 30 61 MEVCUT GEBELİK Sağlıklı gebelik Fetal kayıp <12 hf FKA (-) 12 -20 hf >20 hf >36 hafta canlı doğum 4 1 Trizomi 18 nedeniyle terminasyon 1 23. hf doğum 14 9 17 %13 (%11) %87
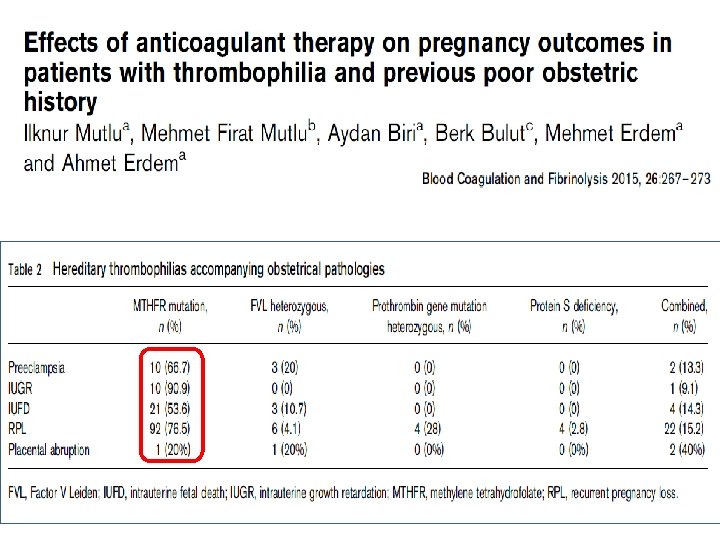
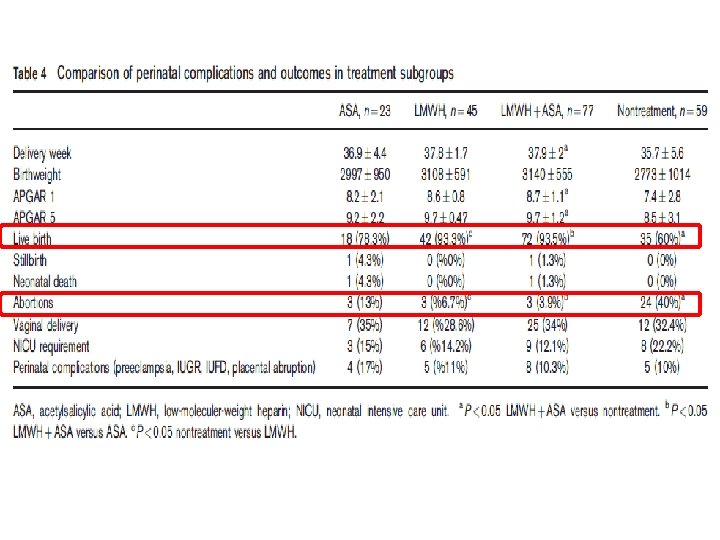
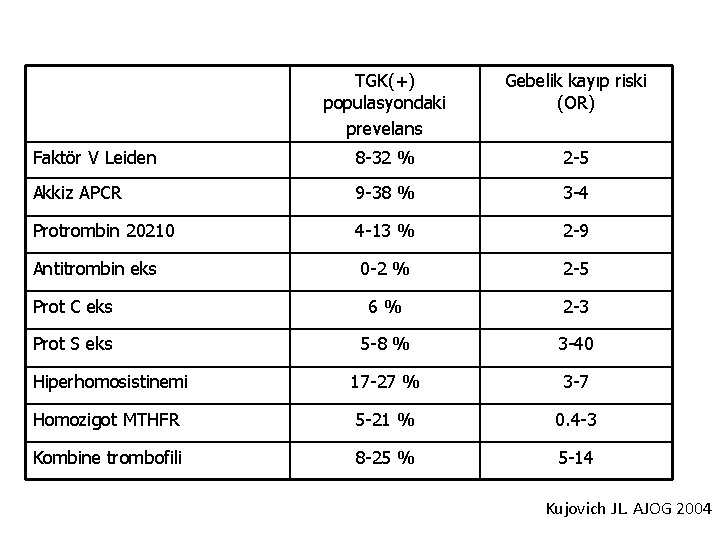
TGK(+) populasyondaki prevelans Gebelik kayıp riski (OR) Faktör V Leiden 8 -32 % 2 -5 Akkiz APCR 9 -38 % 3 -4 Protrombin 20210 4 -13 % 2 -9 Antitrombin eks 0 -2 % 2 -5 Prot C eks 6% 2 -3 Prot S eks 5 -8 % 3 -40 Hiperhomosistinemi 17 -27 % 3 -7 Homozigot MTHFR 5 -21 % 0. 4 -3 Kombine trombofili 8 -25 % 5 -14 Kujovich JL. AJOG 2004


ALIFE 2 Study • Anticoagulants for living fetuses for women with recurrent miscarriage and inherited blood clotting disorders. • - INCLUSION CRITERIA • 1. Women with recurrent miscarriage (>= 2) irrespective of gestational age; • 2. Confirmed inherited thrombophilia; factor V Leiden mutation, prothrombin gene mutation (G 20210 A), protein S deficiency, protein C deficiency or antithrombin deficiency or a combination hereof. Protein S, C and antithrombin deficiencies need to be confirmed by two independent tests, performed on two separate occasions and not during pregnancy or anticoagulant therapy; • 3. Pregnancy confirmed by urine pregnancy test; • 4. Age 18 - 42 years at randomisation; • 5. Willing and able to give informed consent.

• - PRIMARY OUTCOME • The primary outcome measure is life birth. Women in both study arms will be followed-up until delivery or until another (adverse) pregnancy outcome has occurred (e. g. miscarriage, termination of pregnancy, etc. ). • - SECONDARY OUTCOME • 1. Prevalence of adversary pregnancy outcomes; 2. Pre-eclampsia; 3. HELLP syndrome; 4. Intrauterine growth restriction (IUGR); 5. Placental abruption; 6. Premature delivery; 7. Congenital malformations.


Öneriler • DMH, gebelikte hem komplikasyonların hem de tromboembolinin tedavisinde etkili, güvenli, ve kullanımı kolay bir tedavi modalitesidir • AFAS’ı olan ve ölüdoğum/tekrarlayan fetal kayıp öyküsü olan ama trombotik öyküsü olmayan kadınlarda, gebelikte ve postpartum 6 hafta DMH ve düşük doz aspirin önerilmekte

Öneriler • Kalıtsal trombofilisi veya kötü obstetrik öyküsü olan gebelerde; TARAMA? TEDAVİ? • Plasenta kaynaklı şiddetli gebelik komplikasyonlarında profilaksi öneriliyor

Öneriler • Tüm hastalarda yönetim kararları şahsi risk değerlendirmesine göre alınmalıdır!

Teşekkürler…
- Slides: 69