Gebelik ve HPV Gebeliin etkisi Gebelie etki Do

Gebelik ve HPV Gebeliğin etkisi, Gebeliğe etki Doç. Dr. İzzet ŞAHİN

Yanıtlanması gerek sorular • Vertikal geçiş mekanizmaları ve vertikal geçiş hızı? • Genital siğil olan kadınlarda yenidoğanda Jo. RRP riski? • Doğum şekli vertikal geçişi ve neonatal enfeksiyonu etkiler mi? • Gebelik HPV enfeksiyonunun seyrini ve prevalansını etkiler mi? • HPV gebelik sonucunu etkiler mi?

Epidemiyoloji • Kadınların – %4’ünde kolposkopik (subklinik) değişiklikler – %10’unda görünür lezyon olmaksızın DNA (+) biyopsiler – %60’ında HPV antikor pozitifliği (HPV-DNA veya klinik lezyon olmaksızın) • Kadınların > % 50’de ilk ilişkiden sonraki 4 yıl içinde HPV (+) • Doğurganlık çağındaki kadınların %25’inde genital traktusta HPV (+) • En yüksek prevalans 20 -24 yaşlarda • Klinik HPV enfeksiyonu gebelerin % 1, 5 – 5’inde (US)

Geçiş Yolları – Seksüel temas (erişkin ve çocuklarda primer geçiş şekli) • Penetratif seksüel temas • Yakın genital temas – Non-seksüel temas (direkt / indirekt) – Maternal temas (=vertical transmission) (direkt / indirekt)

Vertikal Geçiş (Olası Mekanizmalar) • Perikonsepsiyonel geçiş – Erkeklerde reprodüktif traktusta, semende ve sperm hücrelerinde; – Kadınlarda endometriumda ve overlerde HPV DNA’sı bulunmasına rağmen bu geçiş yolunu teyit edecek yeterli veri yok. – Jo. RRP gelişen çocukların %50’sinde maternal HPV saptanmaması perikonsepsiyonel geçiş ile açıklanabilir

Vertikal Geçiş (Olası Mekanizmalar) • Prenatal geçiş (intrauterin geçiş) – Doğumda bebeklerde HPV lezyonlarının bulunması – HPV DNA’sının amniyotik sıvı, plasenta ve umbilikal kordda saptanması – Koryonik ve plasental doku hematojen yolla enfekte olup amniyona geçebilir ve fetus bunu oral alabilir – Asendan olarak transplasental enfeksiyon olabilir

Vertikal Geçiş (Olası Mekanizmalar) • Perinatal (doğumda) – Fetusun doğum sırasında vajina ve serviksteki enfekte hücrelerle temasıyla geçiş – Vajinal doğumda sezaryene göre daha sık – Uzamış doğumda (>10 saat) daha sık – Sezaryen olan annelerin bebeklerinde de görülebilir

Geçiş Hızı • Anne ve bebek arasında HPV genotipleri açısından %71 konkordans (Smith, 2010) • HPV klinik bulgusu olmayan kadınlarda yenidoğana HPV geçiş hızı %1– 18 (Rombaldi, 2009; Watts 1998; Smith, 2004) • Gebelikte saptanabilir HPV (HPV klinik bulgusu veya servikal örneklerde HPV DNA pozitifliği) olan kadınlarda geçiş hızı %5 -72 (Rombaldi, 2009; Smith 1995; Fredericks 1993)

Geçiş Hızı – HPV 16 (+) olduğu bilinen 15 gebe – 8 kadının bebeğinde doğumda HPV DNA (+) – 8 kadındaki viral yük (her PCR örneğinde 3. 5 to 5 × 106 kopya) saptanmayan 7 kadından daha yüksek (17– 195 kopya). (Kaye, 1994) Yüksek viral yükte geçiş daha fazla
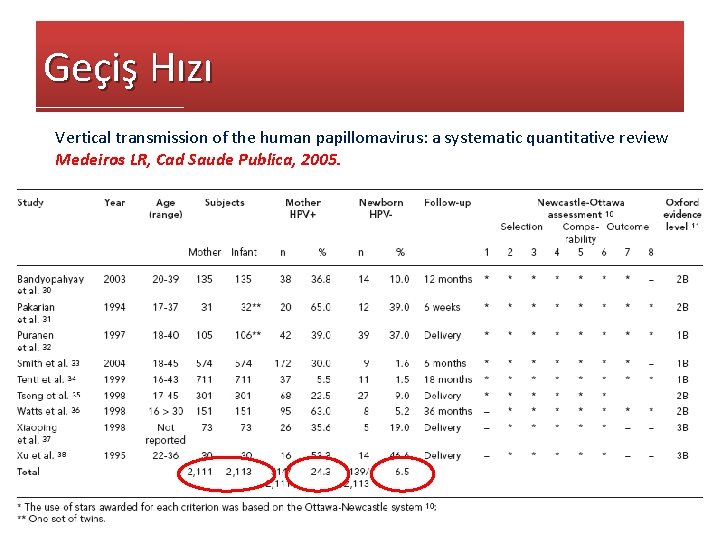
Geçiş Hızı Vertical transmission of the human papillomavirus: a systematic quantitative review Medeiros LR, Cad Saude Publica, 2005.
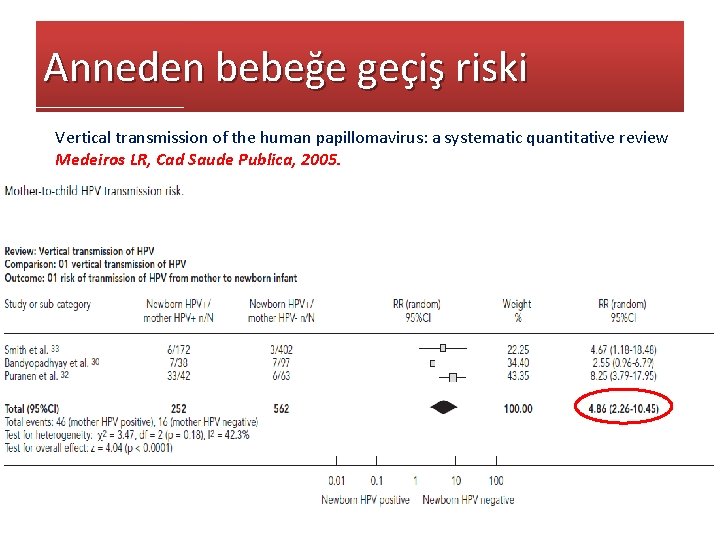
Anneden bebeğe geçiş riski Vertical transmission of the human papillomavirus: a systematic quantitative review Medeiros LR, Cad Saude Publica, 2005.

Geçiş Hızı(C/S vs VD) Vertical transmission of the human papillomavirus: a systematic quantitative review Medeiros LR, Cad Saude Publica, 2005. • Vajinal vs C/S doğumu karşılaştıran 7 çalışmada • HPV geçiş hızı vajinal doğumda %18, sezaryende %8 (RR 1, 81)

Geçiş Hızı (C/S vs VD) • HPV DNA-pozitifliği, enfekte maternal hücreler ile kontaminasyonu gösterir enfeksiyonu göstermez (Sadece 1 çalışmada bebekler uzun süre takip edilmiş) Tüm HPV DNA-pozitif annelerde sezaryen doğumu önermek için yeterli kanıt yoktur
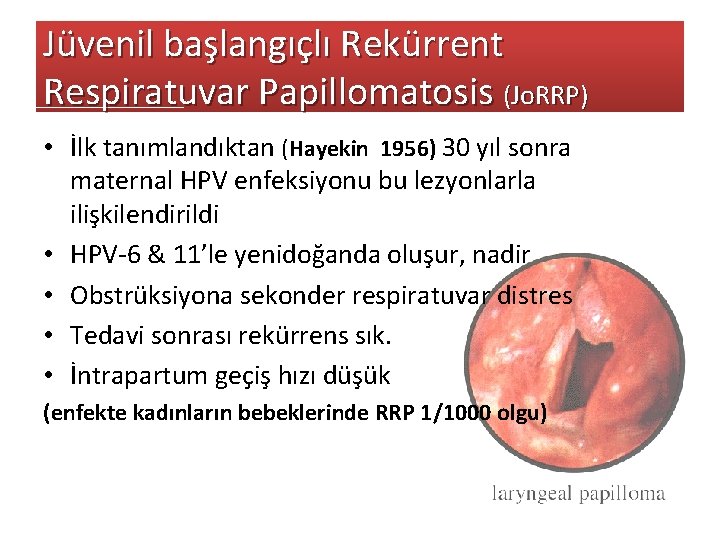
Jüvenil başlangıçlı Rekürrent Respiratuvar Papillomatosis (Jo. RRP) • İlk tanımlandıktan (Hayekin 1956) 30 yıl sonra maternal HPV enfeksiyonu bu lezyonlarla ilişkilendirildi • HPV-6 & 11’le yenidoğanda oluşur, nadir • Obstrüksiyona sekonder respiratuvar distres • Tedavi sonrası rekürrens sık. • İntrapartum geçiş hızı düşük (enfekte kadınların bebeklerinde RRP 1/1000 olgu)
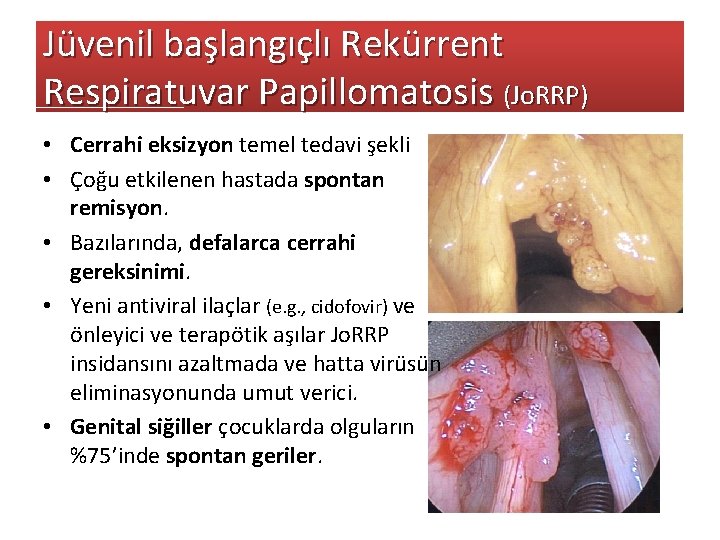
Jüvenil başlangıçlı Rekürrent Respiratuvar Papillomatosis (Jo. RRP) • Cerrahi eksizyon temel tedavi şekli • Çoğu etkilenen hastada spontan remisyon. • Bazılarında, defalarca cerrahi gereksinimi. • Yeni antiviral ilaçlar (e. g. , cidofovir) ve önleyici ve terapötik aşılar Jo. RRP insidansını azaltmada ve hatta virüsün eliminasyonunda umut verici. • Genital siğiller çocuklarda olguların %75’inde spontan geriler.

Jüvenil başlangıçlı Rekürrent Respiratuvar Papillomatosis (Jo. RRP) • Risk factors for the development and severity of juvenile-onset recurrent respiratory papillomatosis: a systematic review (Nyibizi et al, 2014, Int J Pediatr Otorhinolaryngol) – 2296 Jo. RRP olgusu (32/116 gözlemsel çalışma) – Risk faktörleri çoğunlukla maternal (doğum öyküsü, viral genotip, konak faktörleri) açıdan değerlendirilmiş – Gebelikte ve doğumda genital siğil varlığı ile Jo. RRP arasında kuvvetli ilişki. – Etnisiteye de bağlı olarak spesifik HLA class II alelleri ve immun yanıt faktörleri Jo. RRp varlığı ve şiddeti için önemli determinantlar – HPV-11 genotipi ve Jo. RRP’nin daha erken yaşta başlaması şiddetli hastalığın önemli prediktörleri olarak saptanmış

C/S RRP’yi önler mi? • Jüvenil başlangıçlı RRP olan olguların çoğu ilk doğum ve vajinal doğmuş bebeklerdir – Eylemin 2. evresinin uzun olması ve virüse maruziyet süresinin artması ilk bebekte enfeksiyon riskini artırır (Kashima et al) • Düşük sosyokenomik durumlu annelerin bebeklerinde insidans daha fazla – HPV vb CTB hastalıklar daha sık ve yeni edinilmiş genital HPV lezyonlarından virüsün yayılması uzun süreli lezyonlara göre daha fazla

C/S RRP’yi önler mi? • Doğumda genital kondiloma maruz kalan bebeklerin gerçekte çok azında klinik Jo. RRP gelişir. • Doğum kanalında HPV’ye maruz kalan bebeklerin %30’nun nasofaringeal salgılarında HPV saptanmasına karşın çok azında Jo. RRP gelişir. • Diğer faktörler (hasta immunitesi, virüs maruziyetinin zamanlaması, süresi ve miktarı, lokal travma) Jo. RRP gelişiminde belirleyici rolü olabilir.

C/S RRP’yi önler mi? • C/S hastalığın geçiş hızını azaltır (daha yüksek maternal morbidite ve mortalite ve daha fazla ekonomik yük) • Geçiş in utero olabilir • Bebekler C/S’ye rağmen farklı HPV suşları i. Ie enfekte olabilirler Yüksek subklinik maternal HPV enfeksiyonu ve yeni Jo. RRP oranının gerçekte çok düşük olması nedeniyle RRP’yi önlemek için C/S yapılmasını öngören yeterli veri yoktur ve önerilmez.

C/S RRP’yi önler mi? • Aktif genital kondilomu olan annenin çocuğunda vajinal doğum sırasında RRP gelişme 1 / 231 - 400. • Bu tek çocuğu diğer 230 -399 çocuktan ayıran özellikler belirsizdir C/S doğumun veya diğer prevantif metodların etkinliğinin belirlenmesi için RRP için risk faktörlerinin tam olarak anlaşılması gerekir

C/S RRP’yi önler mi? C/S pelvik çıkışı tıkayan genital siğili olan kadınlarda veya vajinal doğum aşırı kanamaya yol açma olasılığı varsa endikedir. Centers for Disease Control and Prevention (CDC). Genital warts. In: Sexually transmitted diseases treatment guidelines, 2010. MMWR Recomm Rep 2010 Dec 17; 59(RR-12): 70 -4.

Gebeliğin HPV enfeksiyonuna etkisi • Endoservikal epitelin eversiyonu → vajina asiditesine maruziyet → artmış skuamöz metaplazi (HPV üremesi ve hücreleri transforme etmesi için artmış selüler akitvite gerekir) • Immunosupresif durumlar → HPV viral düzeylerinde artış ve HPV’ye bağlı CIN lezyonlarının daha hızlı progresyonu. • Kondilomlar da gebelikte artar.

Gebelikte HPV Prevalansı değişir mi? • The prevalence and risk of human papillomavirus infection in pregnant women (Liu et al, 2014, meta-analiz) • Kriterlere uygun 28 çalışma, 13. 640 gebe → Gebelerde HPV prevalansı %16, 82, yaşa göre eşleştirilmiş gebe olmayan kadınlarda %12, 25 → Trimesterlerde prevalans sırasıyla %18, 20 - % 14, 38 ve %19, 32 → HPV 16 en sık görülen tip (prevalans %3, 86) • HPV prevalansı çalışılan bölgeye, yaşa ve HPV tipine göre farklılık gösteriyor Gebede HPV riski anlamlı olarak artar (OR = 1, 42) <25 yaş gebelerde risk belirgin artar (OR = 1, 79)

HPV’nin Gebeliğe Etkisi

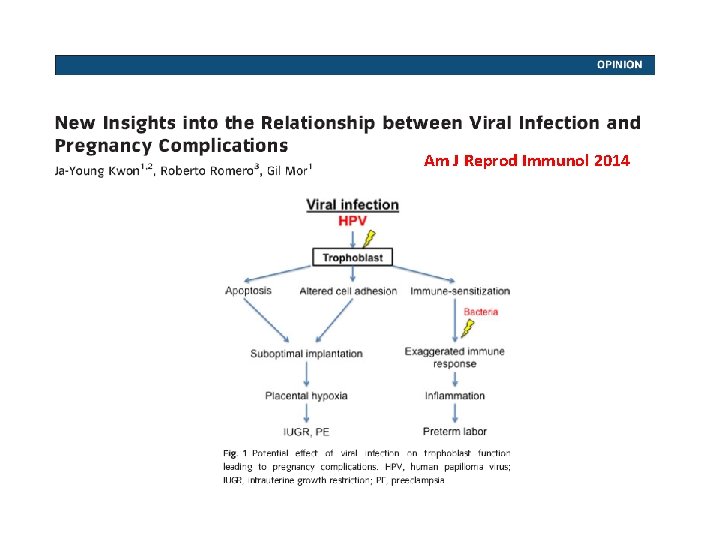
Am J Reprod Immunol 2014

Özet • Vertikal geçiş en sık perinatal olmak üzere prenatal ve perikonsepsiyonel olabilir • Vajinal doğumda geçiş hızı daha yüksektir. Doğum süresi uzadıkça risk artar. • HPV klinik bulgusu olanlarda, viral yük fazla olduğunda, HR-HPV olduğunda geçiş hızı artar. • Tüm HPV-DNA + annelerde C/S doğumu önermek için yeterli veri yoktur.

Özet • Jo. RRP’yi önlemek için C/S önerilmez (Pelvik çıkışı tıkayan genital siğil varsa veya yaygın kondilomlardan dolayı kanama riski varsa C/S yapılabilir) • Gebelikte HPV enfeksiyonunun seyri negatif yönde değişebilir. • Gebelikte HPV prevalansı artar, 25 yaş altı gebelerde risk daha fazla. • HR-HPV preeklampsi, PROM riski ile ilişkili olabilir.

Teşekkürler

HPV Gebelikte sitolojik ve histolojik anormallikler

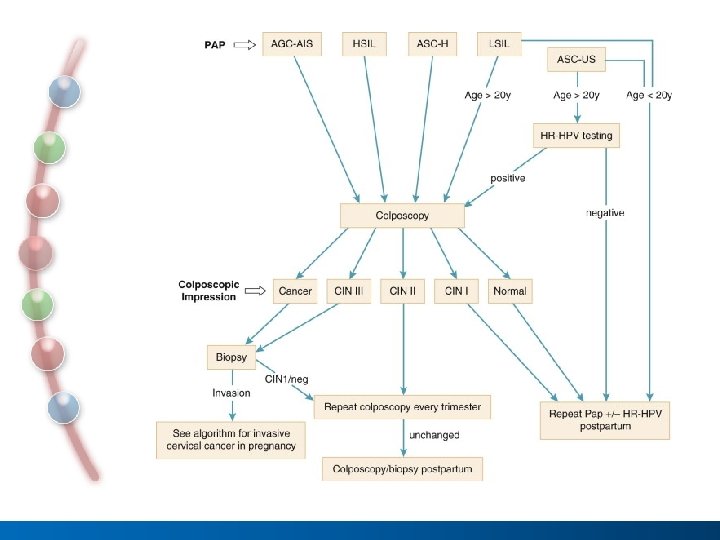
HPV ve ilişkin anormalliklerin tanısı • Sitoloji (Pap smear) • Kolposkopi eşliğinde biyopsi • HPV DNA (yüksek riskli HPV DNA saptanması)

Sitoloji ve Kolposkopi • Gebelikte sitoloji ve kolposkopinin amacı doğumda veya öncesinde tedavi gerektiren invazif kanseri saptamaktır. • Kanser tanısı veya şüphesi olmadıkça gebelikte CIN Kanser tanısı veya şüphesi olmadıkça tedavisi kontrendikedir. . kontrendikedir Gebelikte biyopsi alınması fetal kayıp veya erken riskini artırmaz ancak biopsi alınmadığında invazif kanseri atlama riski olabilir. .

HPV DNA • HR-HPV tiplerinin belirlenmesi ASCUS saptanan HR-HPV tiplerinin kadınlarda takip stratejilerinde yararlı olabilir. . takip stratejilerinde • Genital siğillerde klinik tanıda HPV siğillerde HPV DNA bakılması hiçbir veriyle desteklenmemiştir. • Subklinik HPV enfeksiyon için DNA taraması sadece enfeksiyon için 30 yaş ve üstü kadınlarda yapılabilir yaş ve üstü kadınlarda

Gebelikte Kolposkopi • Gebelikte kolposkopinin amacı = kanseri ekarte etmek • İleri displastik değişiklik için en şüpheli alandan tek bir biyopsi • Rastgele veya yönlendirilmemiş biyopsi yapılmamalıdır (yanlış-negatif sonuçlar 8%-40) • Artmış vaskülarite nedeniyle aşırı kanama olabilir (Ag - nitrat veya Monsel solüsyon ile kontrol edilebilir) • Gebelikte ECC yapılmamalıdır.

Gebelikte Anormal Sitoloji Postpartum regresyon sıktır CIN 1 %36 regresyon CIN 2, 3 %48 -70 regresyon Paraskevaidis E, 2002 Yost NP, 1999

Gebelikte Anormal Sitoloji Temel Kuramlar If SCJ görünüyor ve • Atipik glandüler hücreler • Sitolojik veya histolojik invazif Ca bulgusu • 2 veya daha fazla kadranda kolposkopik CIN III görünümü yoksa; tedavi (LEEP, konizasyon) ertelenebilir.


Gebelikte ASCUS Gebede ASCUS olgularında invazif kanser riski relatif olarak düşük (%0. 1 -0. 2) Gebede ASCUS’da HSIL riski %2 -4 Bond S, 2009

Gebelikte ASCUS Yönetimi Ø Yönetim opsiyonları (20 yaş üstünde) gebe olmayanla aynı. Tek fark kolposkopiyi postpartum 6. haftaya ertelemek kabul edilebilir [CIII] Ø ECC yapılmamalıdır [EIII] Ø HR-HPV test gereksiz kolposkopileri önleyebilir

Gebelikte ASC-H Yönetimi CIN 2, 3 olasılığı %20 -50 Konservatif yaklaşık kabul edilebilir Kolposkopi yapılmalıdır İnvazif Ca şüphesi yoksa ECC and tedavi doğum sonrasına ertelenebilir

Gebelikte ASC-H Yönetimi Histoloji CIN 2, 3 ise kolposkopi her trimesterde tekrarlanabilir (ECC ertelenir) If CIN 2, 3 yoksa, kolposkopi + ECC 6. haftada yapılmalıdır

Gebelikte LSIL Yönetimi Ø Kolposkopinin amacı: İnvazif Ca ekarte etmek – Daha düşük lezyonlar asla tedavi edilmez – Adolesan olmayan gebe kadında kolposkopi tercih edilebilir [BII] – Postpartum en az 6 ay sonrasına kolposkopinin ertelenmesi kabul edilebilir [BIII] – ECC is kabul edilemez [EIII] Thomas C, Wright Jr, MD et al. : Amer J Obstet Gynecol 346 -355, 2007. Thomas C, Wright Jr, MD et al. : Amer J Obstet Gynecol 340 -345, 2007.

Gebelikte LSIL Yönetimi Ø İlk kolposkopide sitolojik, histoloji veya kolposkopik CIN II-III veya Ca şüphesi yoksa, PP takio tavsiye edilir. [BIII] Ø Tekrarlayan kolposkopi veya sitolojik incelemeler kabul edilemez [DIII] Ø CIN 2, 3 ASCCP önerilerine göre tedavi edilir Ø HPV testi gereksizdir Thomas C, Wright Jr, MD et al. : Am J Obstet Gynecol 346 -355, 2007. Thomas C, Wright Jr, MD et al. : Am J Obstet Gynecol 340 -345, 2007.

Adolesan Gebede ASCUS/LSIL Yönetimi Gebe olmayan adolesanlarla aynı HPV testi önerilmez Kolposkopi önerilmez

Adolesan Gebede ASCUS/LSIL Yönetimi Sitolojik takip (Postpartum 6. hafta veya 1 yıl sonra) @ 1 yıl ASC-US or LSIL (+) 1 yıl sonra sitoloji tekrarı @ 24 ayda ASCUS veya LSIL hala (+) Kolposkopi yapılmalı
![Gebelikte HSIL Yönetim • Kolposkopi önerilir – Deneyimli klinisyence yapılmalı [AII] • CIN II-III Gebelikte HSIL Yönetim • Kolposkopi önerilir – Deneyimli klinisyence yapılmalı [AII] • CIN II-III](http://slidetodoc.com/presentation_image_h/79cf1621c8fed60229778a6ed46a9b7a/image-46.jpg)
Gebelikte HSIL Yönetim • Kolposkopi önerilir – Deneyimli klinisyence yapılmalı [AII] • CIN II-III veya kanser şüphesi olan lezyonlardan biyopsi tercih edilir [BIII] • Diğer lezyonların biyopsisi kabul edilebilir [BIII] • ECC gebelikte kabul edilemez [EIII] • PP 6. haftada sitoloji / kolposkopi ile yeniden değerlendirme önerilir • İnvazif kanser şüphesi olmadıkça tanısal exsizyon kabul edilemez Thomas C, Wright Jr, MD et al. : Amer J Obstet Gynecol 346 -355, 2007. Thomas C, Wright Jr, MD et al. : Amer J Obstet Gynecol 340 -345, 2007.

Gebelikte HSIL Yönetimi Kanser HSIL olgularının %2’sinde (gebe veya değil) Kolposkopide CIN 2, 3 saptanmadığı sürece tekrar sitoloji veya kolposkopi gereksiz CIN 2, 3 saptanırsa, sitoloji ve kolposkopi 12 haftada bir tekrarlanmalı Bond S, 2009

Adolesan Gebede HSIL Yönetimi Kolposkopi yapılmalı ECC kabul edilmez Tanısal eksizyonel biyopsiler (LEEP vb) önerilmez (gebe veya değil) CIN 2, 3 dışı lezyonlar kolposkopi ve sitoloji ile 6 ayda bir takip edilmeli Bond S, 2009

Gebelikte Glandüler Hücre Anormalliklerinin Yönetimi Halen belirsiz Kolposkopi eşliğinde biyopsi Malignite (-) Yapılmalıdır Sitoloji & kolposkopi ile takip kabul edilebilir Endoservikal örnekleme kabul edilemez Koni. Preterm & EMR riski Kuvvetli Ca şüphesinde kabul edilebilir Postpartum >8 hf nihai değerlendirme Tam KF. Atypical glandular cells in cervical smear during pregnancy and postpartum period. Clin Med Res 2005; 3(1): 1 -3.

Gebelikte CIN 1 Yönetimi • Gebede CIN 1 histolojik tanısında tedavisiz takip önerilir (BII) • Gebelikte CIN 1 tedavisi kabul edilemez (EII)
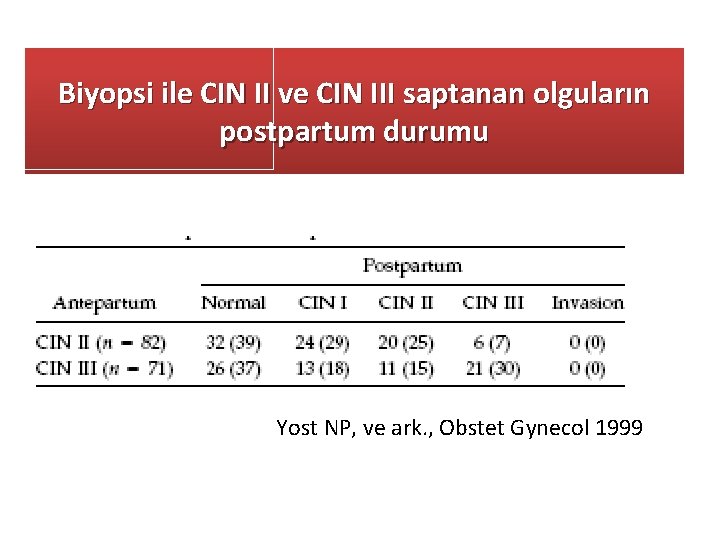
Biyopsi ile CIN II ve CIN III saptanan olguların postpartum durumu Yost NP, ve ark. , Obstet Gynecol 1999
- Slides: 52