Frateros 2014 Curso Latinoamericano de Diabetes Insulina Tipos

Frateros 2014 Curso Latinoamericano de Diabetes Insulina: Tipos y formas de administración

INSULINA. ORIGEN • Animal • Bovina o porcina: alergénica, diferente a la humana por 1 a 2 aminoácidos • Humana: • Tecnología recombinante • Saccaromyces cerevisiae (levadura del pan) • Análogos • Tecnología recombinante + • Modificaciones a la cadena de aminoácidos
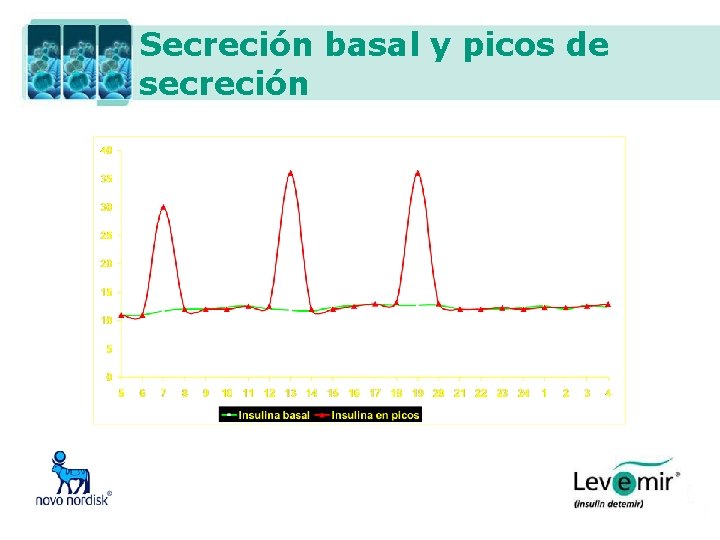
Secreción basal y picos de secreción
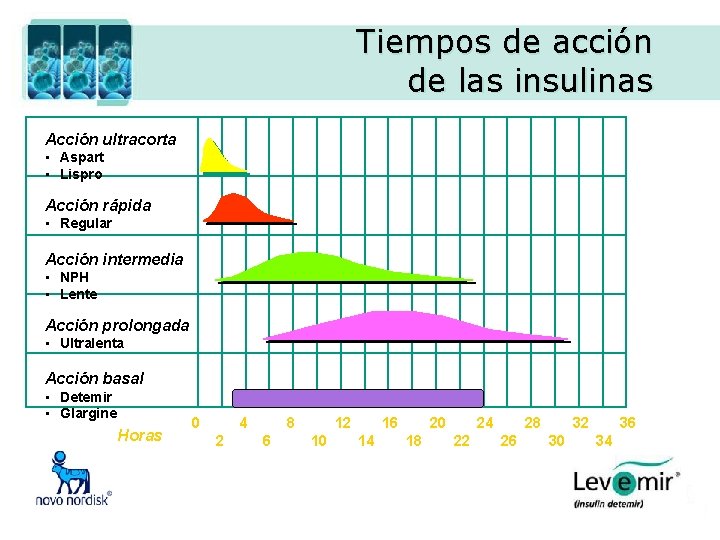
Tiempos de acción de las insulinas Acción ultracorta • Aspart • Lispro Acción rápida • Regular Acción intermedia • NPH • Lente Acción prolongada • Ultralenta Acción basal • Detemir • Glargine Horas 4 0 2 8 6 12 10 16 14 20 18 24 22 28 26 32 30 36 34

Preparaciones actualmente disponibles de insulina. • De acción corta: inicio de acción dentro de los 30 min, efecto máximo en 2– 4 h, duración 6 -8 horas • Insulina corriente • Acción rápida: inicio de acción dentro de los 15 min; efecto máximo en 1 -2 h, duración hasta 4 -5 h • Novo. Rapid® ( insulina aspárica) • Humalog® (insulina lispro) • Apidra® (insulina glulisine)

Preparaciones actualmente disponibles de insulina. • Acción intermedia: inicio de acción dentro de las 2 hs, efecto máximo en 4– 8 h, duración 12 -24 h • NPH • Acción prolongada: inicio de acción en 2 hs, duración 20 -24 h • Levemir® (insulina detemir) • Lantus® (insulina glargina) • Premezcla: contiene tanto insulina de acción rápida o inmedita y de acción intermedia • 30% acción corta / 70% NPH (insulina humana bifásica Mixtard® 30) • 30% insulina aspártica / 70% (insulina aspártica protamina (Novo. Mix® 30) • 25% insulina lispro / 75% insulina lispro protamina (Humalog® Mix 25).

Qué significa análogos de insulina? • Insulina producida por tecnología recombinante + modificaciones a la cadena de aminoácidos para: • Acortar el inicio de acción y duración de acción (insulinas de uso prandial) • Alargar la duración de acción y abolir picos (insulinas de uso basal “peakless”)
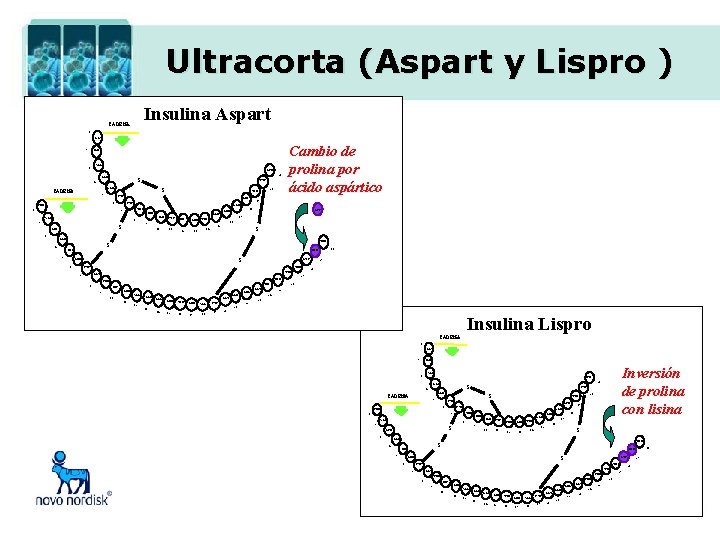
Ultracorta (Aspart y Lispro ) Insulina Aspart CADENA a 1 GLY 2 ILE VAL 3 ASN 21 GLU S 4 CYS GLN CADENA b 5 S CYS ASN 6 PHE CYS 1 7 SER VAL 8 ILE CYS GLN SER LEU 10 11 12 ASP 17 16 15 14 13 18 LEU TYR 9 S ASN 3 19 GLU THR 2 20 TYR Cambio de prolina por ácido aspártico S GLN 4 5 THR S HIS S LEU 6 LYS CYS THR TYR GLY 7 PHE HIS LEU 9 VAL 10 11 12 GLU 13 ALA 14 LEU 15 GLY TYR LEU VAL 16 17 18 GLU CYS 19 ARG 22 20 GLY 29 28 27 PHE SER 8 30 PRO 26 25 24 23 21 Insulina Lispro CADENA a 1 GLY 2 ILE ASN GLU 21 S 4 CYS GLN CADENA b 5 S CYS 6 PHE SER 8 2 ILE CYS GLN SER 10 11 12 17 16 15 14 13 18 LEU TYR 9 S ASN 19 GLU THR 7 VAL 20 TYR ASN CYS 1 3 Inversión de prolina con lisina VAL 3 S GLN 4 HIS 5 THR S S LEU 6 LYS CYS THR TYR GLY 7 27 PHE SER 8 30 PRO PHE HIS LEU 9 VAL 10 11 12 ARG GLU 13 ALA 14 LEU 15 GLY TYR 16 LEU VAL 17 18 19 22 20 GLY 21 25 24 GLU CYS 23 26 29 28

• VENTAJAS ANÁLOGOS DE ACCIÓN RÁPIDA -ACTUAN MÁS RÁPIDO Y DURAN MENOS TIEMPO. -ÚTILES EN LA HIPERGLUCEMIA INCIDENTAL. -DISMINUYEN LA FRECUENCIA DE HIPOGLUCEMIAS. -DISMINUYEN LOS ANTICUERPOS ANTIINSULINA. -MEJORAN EL CONTROL POST- PRANDIAL. -LIBERALIZACIÓN DE LA DIETA (SE ADMINISTRAN ANTES DE COMER O INMEDIATAMENTE DESPUÉS)

DESVENTAJAS DE LOS ANÁLOGOS DE ACCIÓN RÁPIDA. -DETERIORO DEL CONTROL GLUCÉMICO NOCTURNO. -NO CONTROLAN LA HIPERGLUCEMIA DE AYUNO. -MAYOR COSTO.

INSULINA • Basal • NPH (Novolin N) • Inicio de 1 -2 hrs, pico 8 -13 hrs, duración 16 -18 hrs • Análogos de insulina • Glargina o Detemir (Levemir) • Inicio 2 -3 hrs, duración de 18 -24 hrs • Degludec (fase III ensayo clínico), nueva generación de análogos , acción ultralenta, duran más de 24 horas, no picos, menos hipoglucemia.
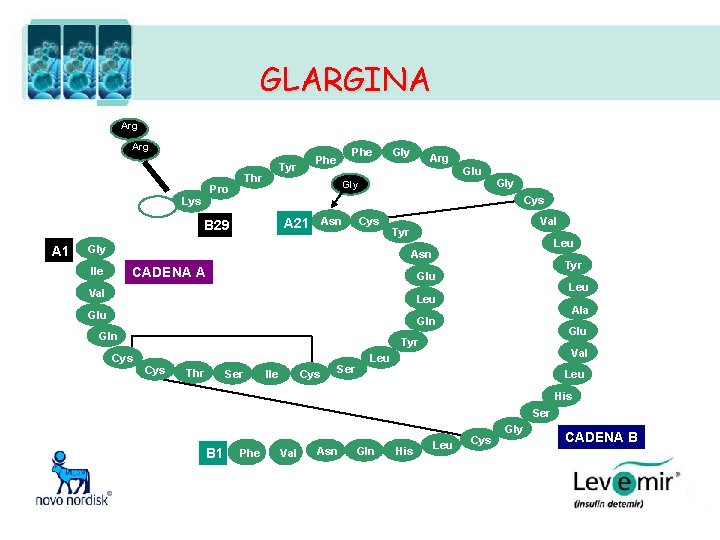
GLARGINA Arg Thr Pro Lys Gly Arg Glu Gly Cys Lys Asn A 21 B 29 A 1 Phe Tyr Cys Gly Val Tyr Leu Asn CADENA A Ile Tyr Glu Val Leu Glu Ala Gln Cys Glu Tyr Cys Thr Ser Ile Cys Ser Val Leu His Ser B 1 Phe Val Asn Gln His Leu Cys Gly CADENA B
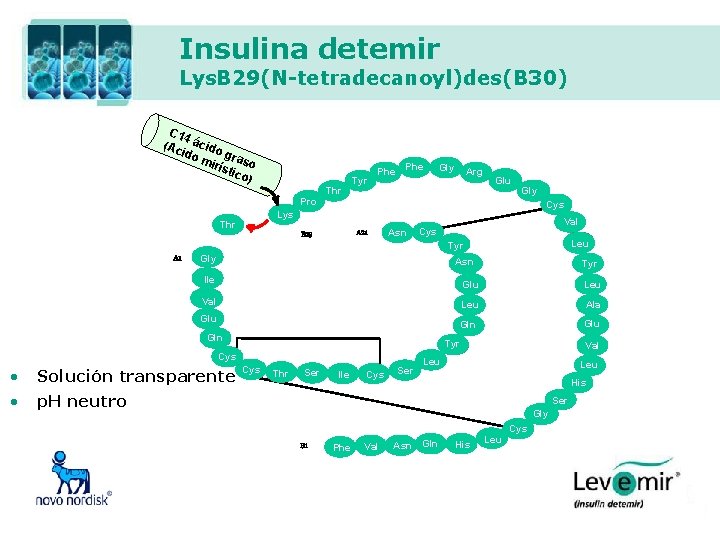
Insulina detemir Lys. B 29(N-tetradecanoyl)des(B 30) C 14 (Ac ácido g mir raso ísti co) Thr Tyr Phe Gly Arg Glu Pro Cys Lys Thr Lys A 1 Gly A 21 B 29 Asn Val Cys Leu Tyr Gly Asn Tyr Ile Glu Leu Val Leu Ala Gln Glu Gln Tyr Cys • Solución transparente • p. H neutro Cys Thr Ser Ile Cys Ser Val Leu His Ser Gly B 1 Phe Val Asn Gln His Leu Cys

En quién podemos usar insulina? • Diabéticos tipo 1? • SI, es lo único que podemos usar • O transplante de páncreas o células beta • Diabéticos tipo 2? • SI! • 30 -40% de los pacientes necesitarán insulina por que la producción de insulina se deteriora con el tiempo

INDICACIONES DE INSULINA EN DM 2 • • • Persistente hiperglucemia con AO Descontrol y pérdida de peso Latent autoimmune diabetes in adults (LADA) Enfermedad renal o hepatica asociada Alergia a los AO Eventos intecurrentes: MI, CVA, cirugias Mujeres planificando embarazo Diabetes gestacional Hb. A 1 c mayor a 8%

INSULINA • Dosis de insulina • Recordar que la producción de insulina TOTAL en 24 hrs es 0. 3 -0. 5 ui/kg/día (en personas sanas) • Para iniciar recordar que • ? Grado de resistencia a insulina • ? Grado de déficit de secreción de insulina • ? Efecto de hipoglucemiantes orales

¿Cómo se debe diseñar un régimen de insulina en tipo 1? • COMBINANDO INSULINA PRANDIAL Y BASAL • PRANDIAL • Ultrarápida (aspart, lispro, glulisina) • Rápida (regular) • BASAL • Intermedia (NPH o Lente) • Larga (Detemir o Glargina) • O MEZCLAS • 70/30 (Novo. Mix 30), 75/25 (Humalog Mix 25) • 70/30 humana

Dosis de inicio de insulina basal en DM 2 • Dosis: • Tradicionalmente se han utilizado: • 10 -12 unidades a la hora de acostarse • 0. 15 -0. 2 UI/kg • Bases: iniciar dosis bajas para • Evaluar la respuesta en glucosa de ayunas • Familiarizar al paciente con la técnica de inyección • Evitar episodios de hipoglucemia temprananamente

INICIO INSULINOTERAPIA EN DIABETES TIPO 2 ( GUÍAS ALAD) • Cuando no se logre control adecuado aún con dosis submáxima de ADO, en un período de 6 meses. • Recomendación : Agregar insulina basal al tto de ADO (insulina acción intermedia (NPH) al dormir ó análogos de acción prolongada (Glargina 1 vez /día ó Detemir 2 veces) • Análogos: menos hipoglucemia, cubren mejor los requerimientos, alto costo. )

AJUSTE DE LA DOSIS. • Tener en cuenta la glucemia en ayunas. • Comenzar con 10 und /día, aumentar o disminuir según mediciones de la glucemias. • Los mejores resultados análogos con ADO. • Al sustituir NPH por análogos reduce Hb. A 1 C 1% sin riesgo hipoglucemia. • Mejores resultados cuando se ajustan las dosis diariamente.

INSULINA ACCIÓN CORTA PREPRANDIAL. • Cuando se logra la meta de glucemia en ayuna, pero la Hb. A 1 C aumenta o no obtenemos la meta esperada, así como las glucemias post-prandiales. • Insulina regular 30 minutos antes de la ingesta. • Análogos de acción rápida, al iniciar la ingesta, e incluso la finalizar, duran 4 horas. • Insulina inhalada, al iniciar la ingesta , farmacociné tica igual a los análogos.

CÁLCULO DE LA DOSIS • Tener en cuenta el contenido de CHO de cada comida, se recomienda 1 und / cada 10 -15 gramos. • Glucemia post-prandial de 2 horas parámetro para ajustes de la dosis. • Comenzar en aquella comida del día que cause mayor grado de descompensación y se aumenta el número de bolos según necesidades. • Con los bolos se suspenden las SU, continuar con ADO que sensibilicen la acción de la insulina.

CÁLCULO DE LA DOSIS • A medida que aumenta el deterioro de la célula beta, aumenta el número de bolos. • 3 bolos + suplemento basal = INSULINOTERAPIA INTENSIVA, se puede sustituir insulina regular por análogos de acción rápida, menos episodios de hipoglucemia. Se puede sustituir insulina NPH por análogos de acción prolongada. Igual a la empleada en diabetes tipo 1. • AUTOMONITOREO intensivo.

Regímenes de múltiples inyecciones diarias (Basal-bolo) • Insulina de acción corta antes de la comida • Con insulina basal 1 o 2 veces por día • Control más fisiológico de la glucemia • Regímenes más flexibles Basal+ Inyección inyección bolo basal bolo (al acostarse)

USO DE LAS MEZCLAS. • Se administran antes de las comidas al menos dos veces al día (70/30, 75/25) • Aumentan el riesgo de hipoglucemia. • No logran un buen control metabólico. • No se recomiendan. • Mezclas de análogos, menos hipoglucemia, dificultan el control óptimo, uso con cautela.
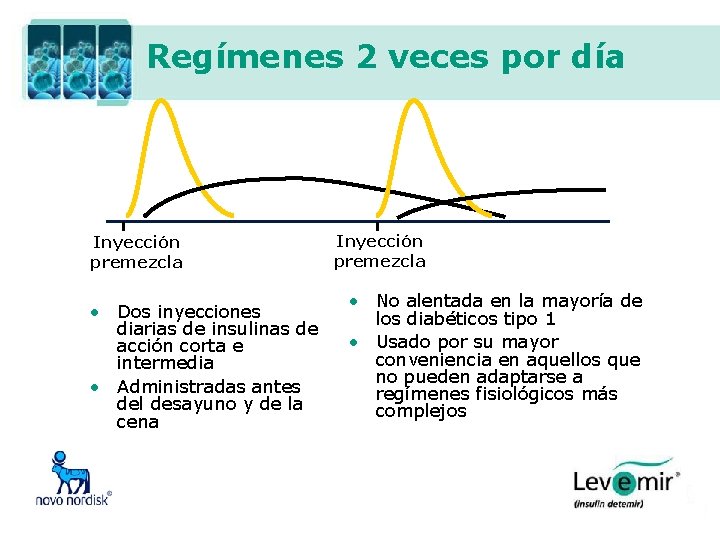
Regímenes 2 veces por día Inyección premezcla • Dos inyecciones diarias de insulinas de acción corta e intermedia • Administradas antes del desayuno y de la cena Inyección premezcla • No alentada en la mayoría de los diabéticos tipo 1 • Usado por su mayor conveniencia en aquellos que no pueden adaptarse a regímenes fisiológicos más complejos
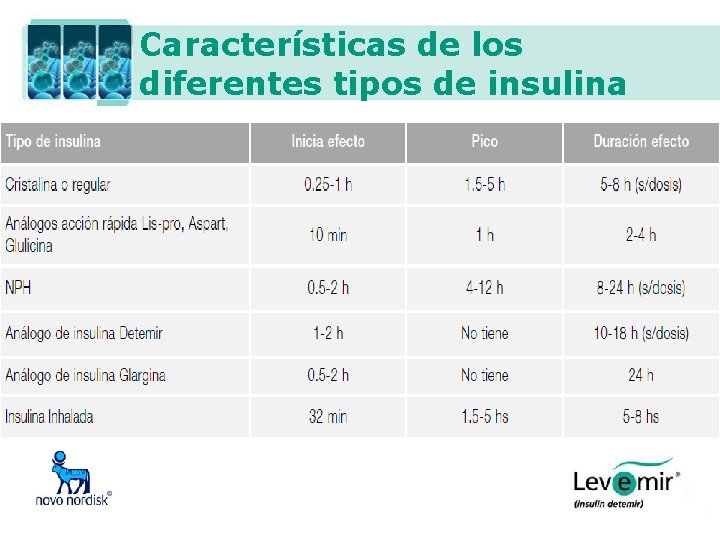
Características de los diferentes tipos de insulina
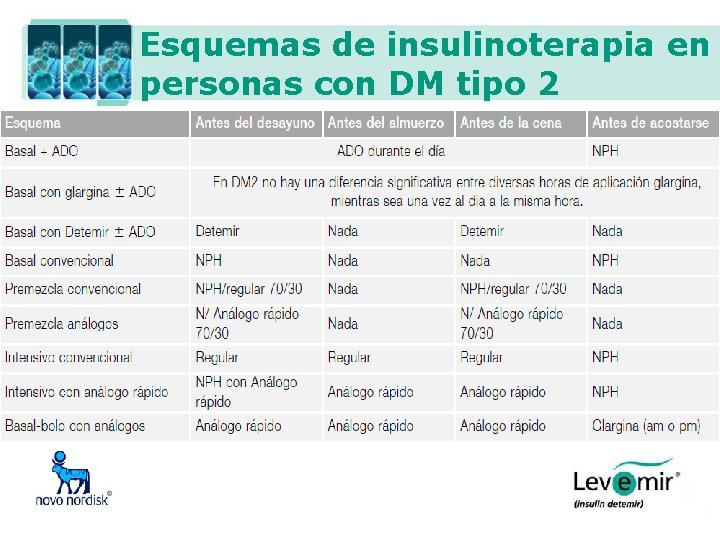
Esquemas de insulinoterapia en personas con DM tipo 2

Guías cubanas de tratamiento de la DM tipo 2 Tratamiento Farmacológico (insulinas) Las personas con DM 2 que tienen criterio de tratamiento insulínico de forma temporal o permanente son aquellos que presenten: no respuesta a terapia con ADO, infecciones, cuidados intensivos, IMA, AVE, politraumatismos, quemaduras, pie diabético, embarazo, uso de algunos fármacos como inmunosupresores, inhibidores de proteasa y antineoplásicos, insuficiencia renal o hepática. En aquellos que la situación sea temporal, una vez resuelta, se puede intentar regresar al tratamiento anterior con ADO. En un principio se recomienda agregar insulina basal al tratamiento con ADO sin suspenderlos. Para ello se suele emplear insulina de acción intermedia como la NPH administrada a la hora de dormir. La combinación de Metformina con insulina mejora el control glucémico con una menor ganancia de peso.

Guías cubanas de tratamiento de la DM tipo 2 En pacientes con DM 2 que precisan insulinización no se recomienda el uso generalizado de análogos de insulina, excepto los de acción prolongada en aquellos con riesgo aumentado de hipoglucemias nocturnas. Cuando el paciente no logra control glucémico a pesar de las recomendaciones anteriores, se indica la administración de insulina de acción corta prandial, suspendiendo o disminuyendo la administración de secretagogos de insulina como las sulfonilureas, no así de otros ADO cuyo mecanismo de acción es sensibilizar la acción de la insulina, los cuales se pueden continuar y podrían seguir siendo útiles. El grupo de consenso considera que el paciente con diabetes tipo 2 que requiere insulina en forma transitoria o definitiva debe ser manejado preferiblemente por un médico especialista y un equipo de profesionales de la salud con entrenamiento en diabetes.

DÍA MUNDIAL DE LA DIABETES
- Slides: 31