FORO INTERDISCIPLINAR ORTOPEDIA PROTOCOLO DE PREVENO DO TROMBOEMBOLISMO

FORO INTERDISCIPLINAR ORTOPEDIA "PROTOCOLO DE PREVENÇÃO DO TROMBOEMBOLISMO VENOSO NO HIAE" Dr. João Carlos de Campos Guerra Departamento de Patologia Clínica - HIAE Centro de Hematologia de São Paulo - CHSP Programa de Hematologia e TMO - HIAE

Conflito de Interesses “NADA A DECLARAR”

Objetivo • Segurança do Paciente • Meta Institucional (Diretoria de Prática Médica e Diretoria Clínica) • FOCO – Pacientes Hospitalizados

Introdução • Tromboprofilaxia (TB) necessária em alta proporção de pacientes hospitalizados. • Metade das TEV após alta hospitalar. • Apesar dos consensos, TB inefetiva em hospitais. • Estratégias – Educação médica/alertas clínicos/auditorias/reuniões posicionais. • Pacientes com grande cirurgia ortopédica e oncológicos: grupos especiais. Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.

Definições Ø Trombose: Processo resultante da iniciação e propagação inadequadas do mecanismo hemostático Ø Trombofilia: Alterações hereditárias ou adquiridas do sistema hemostático que resultam em risco aumentado de trombose Ø Trombofilia Hereditária: ü distúrbio genético que predispõe ao desenvolvimento da trombose ü indivíduos jovens ü história familiar de trombose Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.

Definições • Trombose venosa profunda (TVP) TVP assintomática e sintomática • Embolia Pulmonar • Tromboembolismo Venoso (TEV) • Risco Relativo • Grau de recomendação (GR): I – Forte, risco/benefício definido (carga/custos), II – Valores de pacientes geram escolhas. O risco relativo é uma relação (ratio) da probabilidade do evento ocorrer no grupo exposto contra o grupo de controle (não exposto). Na Estatística e na Epidemiologia Matemática, risco relativo (RR - relative risk) é o risco de um evento (ou de desenvolver uma doença) relativo à exposição. Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.

Racional para Tromboprofilaxia • Risco de TEV em internações (trauma, cirurgia, puerpério e imobilização). • TEV prevalente (Necrópsia e rastreamento) pacientes com TEV sintomático. • TB eficiente. • Diagnóstico clínico difícil e inacurado. • Tratamento apresenta riscos (hemorragias).

TVP/TEP: uma questão de saúde pública • TVP ocorre em cerca de 2 milhões de americanos todos os anos, e embolia pulmonar ocorre em ~ 600, 0001 • TVP e suas complicações são responsáveis por cerca de 300, 000 óbitos por ano nos EUA 2 • TEV tem custo estimado de $15. 5 billion por ano nos EUA 3, a • A incidência de eventos trombóticos aumenta com a idade 4 • O impacto da TVP deve crescer muito nas próximas décadas, a medida que a população envelhece 4 Identificar o risco de TEV e fazer a profilaxia adequada após a alta tem potencial para trazer benefícios clínicos e econômicos ao hospital 1. Gerotziafas and Samama. Curr Opin Pulm Med. 2004; 10: 356 -365. 2. Heit et al. Poster presented at the 47 th Annual Meeting and Exposition, American Society of. Hermatology. 2005. Poster 68. 3. Cundiff. Medscape General Med. 2004; 6: 5. 4. Silverstein et al. Arch Intern Med. 1998; 158: 585 -593.

Tromboembolismo venoso (TEV) Morte HTN Pulmonar TEP 60. 000¹ 30. 000¹ 600. 000¹ Síndrome Pós-trombótica 800. 000², ³ TVP Sintomática 2. 000¹ TVP Assintomática ¹Goldhaber, SZ. Lancet 2004 ²Brandjes, DP. Lancet 1997 ³Kahn, SR. J Gen Intern Med 2000

Dados no Brasil • • • Freqüência de 22, 8% de TVP em pacientes de mais de 40 anos submetidos a cirurgia abdominal em São Paulo. • Em pacientes submetidos à cirurgia ortopédica de quadril, Schneider e cols, no Hospital do Servidor Público Estadual em São Paulo, usando o mesmo método, encontraram uma freqüência de TVP de 41% • Universidade Estadual de Londrina - incidência de 63% de TVP em pacientes com fratura de fêmur ou de quadril, sendo 54% já antes do ato cirúrgico 1 -Castro Silva M. Venous thromboembolism in the State of Minas Gerais and its projection to Brazil: Study based in 2, 331, 353 hospitalizations. Intern Angiol 1997, 16: 193 -6. 2 -Maffei FHA, Falleiros ATS, Venezian LA, Franco MF. Contribuição ao estudo da incidência e anatomia patológica do tromboembolismo pulmonar em autópsias. Rev. Ass Med Bras 1980; 26: 7 -10. 3 -Maffei FHA, Lastória S, Rollo HA et al. Incidência de trombose venosa profunda em doentes submetidos a cirurgia abdominal. Rev Ass Med Bras 1987; 33: 103 -8. 4 -Schneider R, Cinelli Jr M, Gonzalez J, Arakaki T. Incidence and prophilaxis of deep venous thrombosis in total hip replacement. J Cardiovasc Surg 1983; 24: 348. 5 -Silvestre JMS, Moraes Filho D, Sardinha EW et al. Profilaxia da trombose venosa profunda no trauma ortopédico do membro inferior. 29 Congresso da Sociedade Brasileira de Angiologia e Cirurgia Vascular, Vitória, 1991
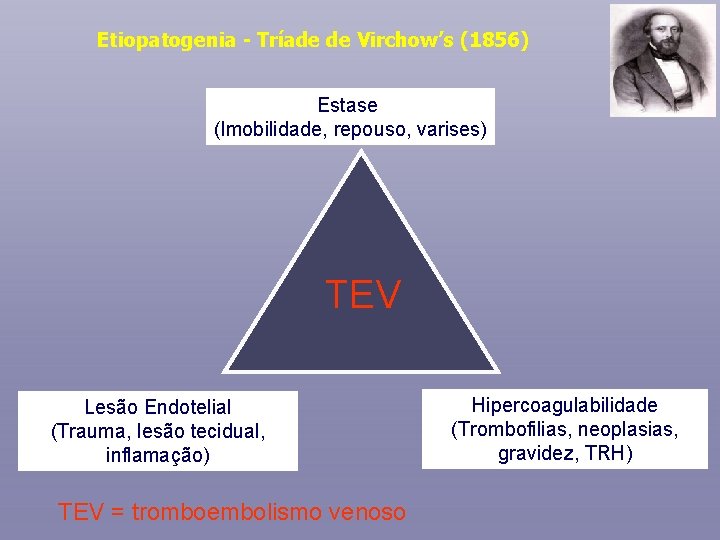
Etiopatogenia - Tríade de Virchow’s (1856) Estase (Imobilidade, repouso, varises) TEV Lesão Endotelial (Trauma, lesão tecidual, inflamação) TEV = tromboembolismo venoso Hipercoagulabilidade (Trombofilias, neoplasias, gravidez, TRH)

Fatores de Risco para TEV (resumido) Tabela - Fatores de risco para tromboembolismo venoso • Idade maior que 40 anos • Historia anterior de tromboembolismo • Cirurgia que precisou de mais de 30 minutos de anestesia • Imobilização prolongada • Acidente vascular cerebral • Insuficiência cardíaca congestiva • Câncer • Fratura de pelve, fêmur ou tíbia • Gravidez ou parto recente • Terapêutica com estrógenos • Doença inflamatória intestinal • Trombofilia genética ou adquirida • Deficiência de antitrombina • Deficiência de Proteína C • Deficiência de proteína S • Mutação de protrombina G 20210 A • Fator V de Leiden • Anticorpos anticardiolipina • Anticoagulante lúpico Tabela 1. Risk Factors for Venous Thromboembolism. From: Fedullo: N Engl J Med, Volume 349(13). September 25, 2003. 1247 -1256
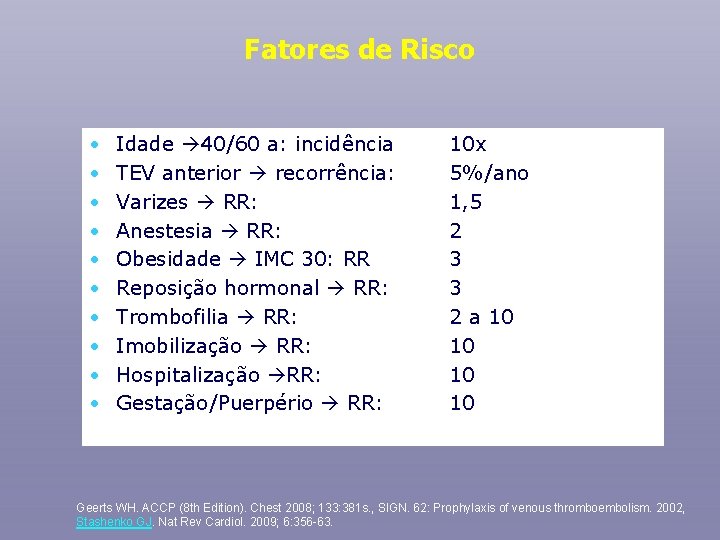
Fatores de Risco • • • Idade 40/60 a: incidência TEV anterior recorrência: Varizes RR: Anestesia RR: Obesidade IMC 30: RR Reposição hormonal RR: Trombofilia RR: Imobilização RR: Hospitalização RR: Gestação/Puerpério RR: 10 x 5%/ano 1, 5 2 3 3 2 a 10 10 Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.
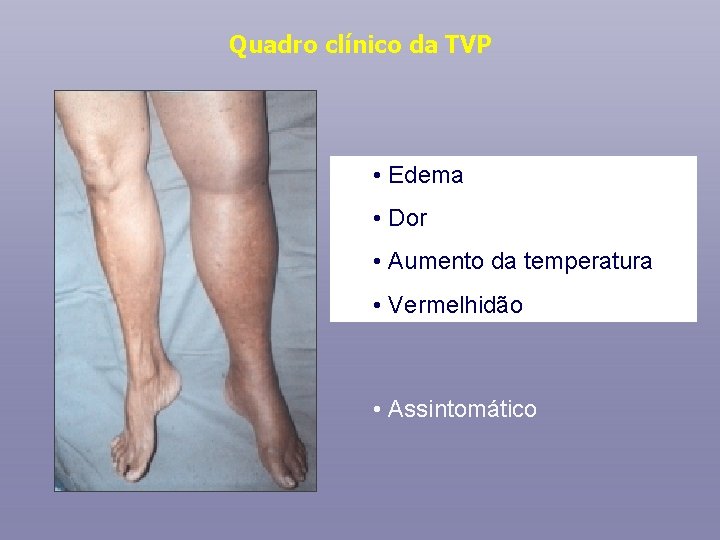
Quadro clínico da TVP • Edema • Dor • Aumento da temperatura • Vermelhidão • Assintomático
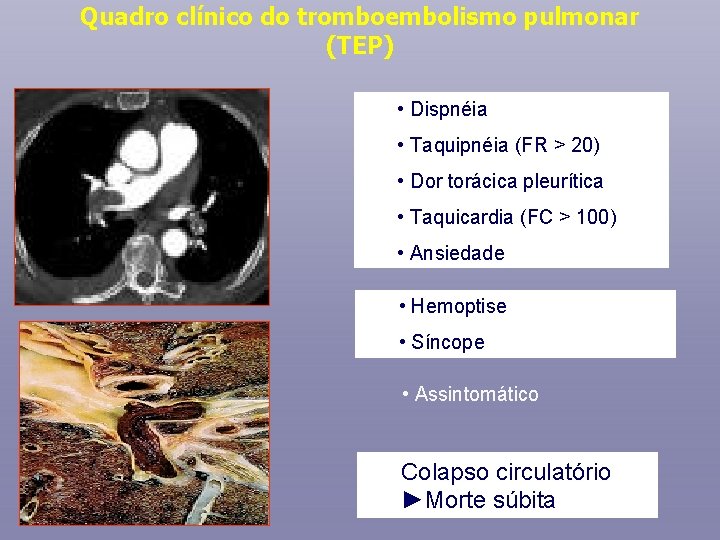
Quadro clínico do tromboembolismo pulmonar (TEP) • Dispnéia • Taquipnéia (FR > 20) • Dor torácica pleurítica • Taquicardia (FC > 100) • Ansiedade • Hemoptise • Síncope • Assintomático Colapso circulatório ►Morte súbita
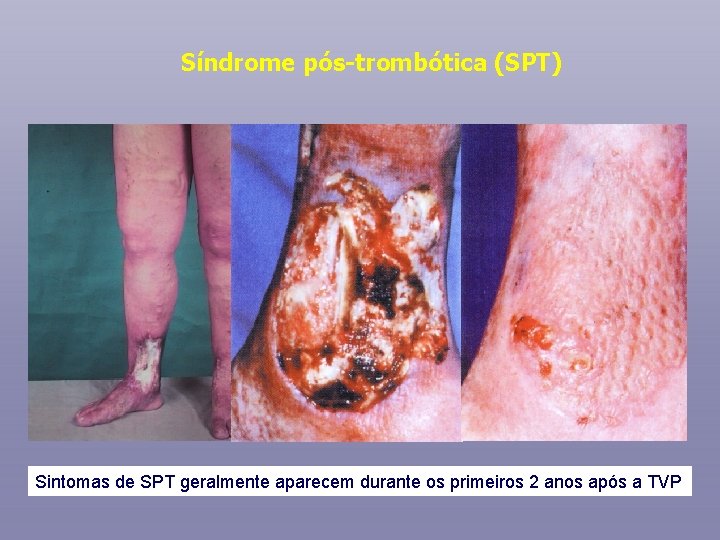
Síndrome pós-trombótica (SPT) Sintomas de SPT geralmente aparecem durante os primeiros 2 anos após a TVP
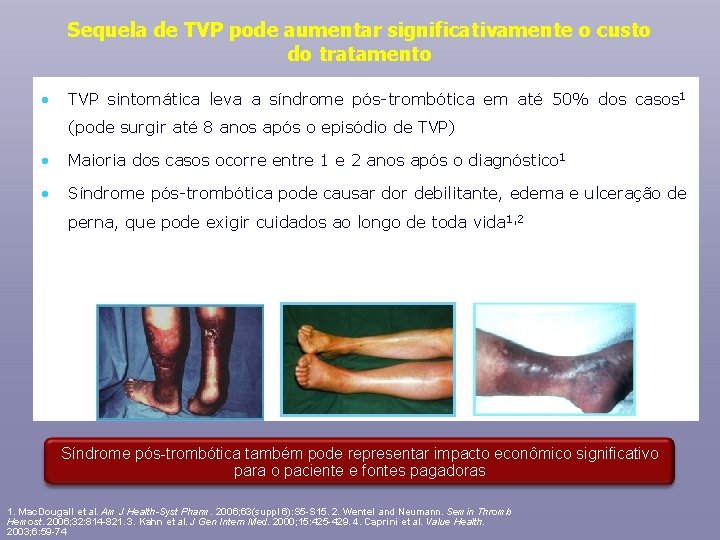
Sequela de TVP pode aumentar significativamente o custo do tratamento • TVP sintomática leva a síndrome pós-trombótica em até 50% dos casos 1 (pode surgir até 8 anos após o episódio de TVP) • Maioria dos casos ocorre entre 1 e 2 anos após o diagnóstico 1 • Síndrome pós-trombótica pode causar dor debilitante, edema e ulceração de perna, que pode exigir cuidados ao longo de toda vida 1, 2 Síndrome pós-trombótica também pode representar impacto econômico significativo para o paciente e fontes pagadoras 1. Mac. Dougall et al. Am J Health-Syst Pharm. 2006; 63(suppl 6): S 5 -S 15. 2. Wentel and Neumann. Semin Thromb Hemost. 2006; 32: 814 -821. 3. Kahn et al. J Gen Intern Med. 2000; 15: 425 -429. 4. Caprini et al. Value Health. 2003; 6: 59 -74
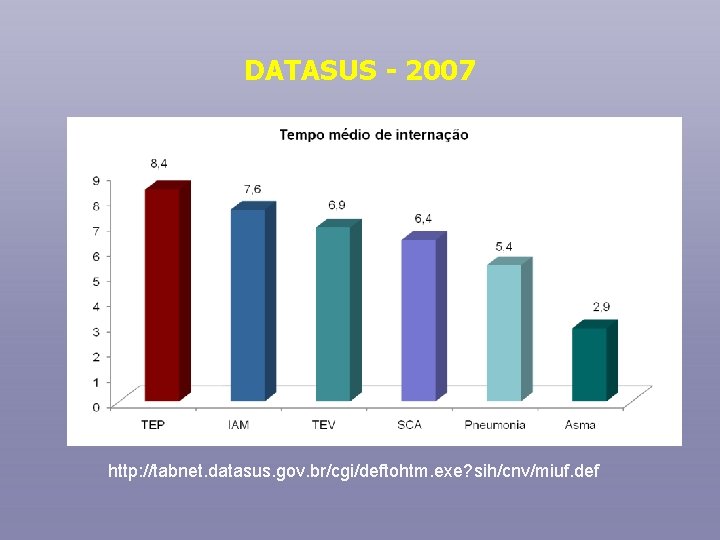
DATASUS - 2007 http: //tabnet. datasus. gov. br/cgi/deftohtm. exe? sih/cnv/miuf. def
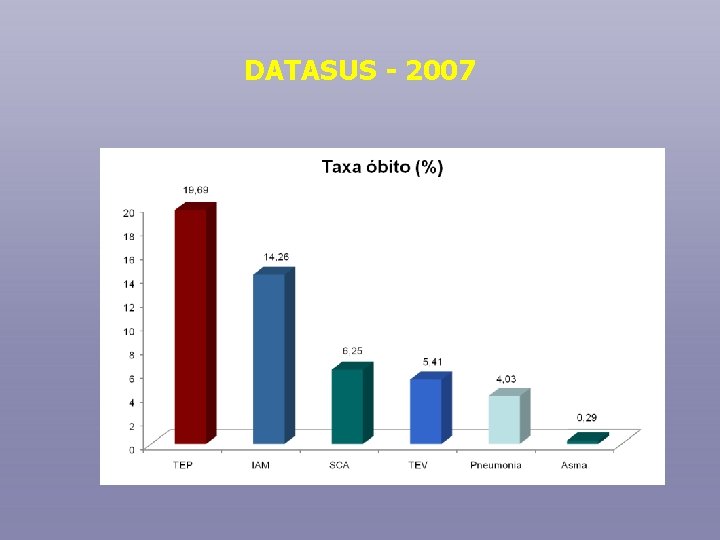
DATASUS - 2007
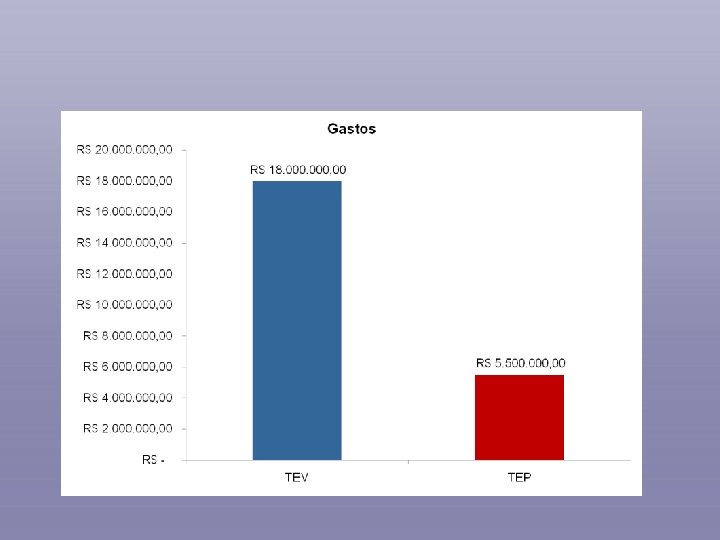
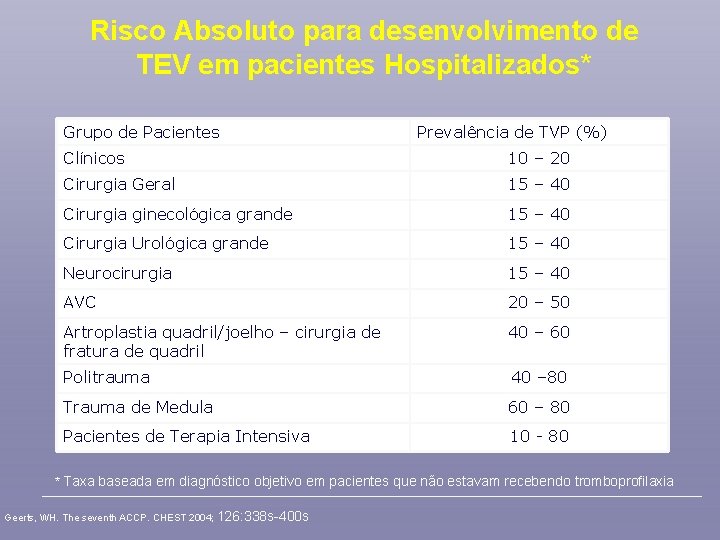
Risco Absoluto para desenvolvimento de TEV em pacientes Hospitalizados* Grupo de Pacientes Prevalência de TVP (%) Clínicos 10 – 20 Cirurgia Geral 15 – 40 Cirurgia ginecológica grande 15 – 40 Cirurgia Urológica grande 15 – 40 Neurocirurgia 15 – 40 AVC 20 – 50 Artroplastia quadril/joelho – cirurgia de fratura de quadril 40 – 60 Politrauma 40 – 80 Trauma de Medula 60 – 80 Pacientes de Terapia Intensiva 10 - 80 * Taxa baseada em diagnóstico objetivo em pacientes que não estavam recebendo tromboprofilaxia Geerts, WH. The seventh ACCP. CHEST 2004; 126: 338 s-400 s
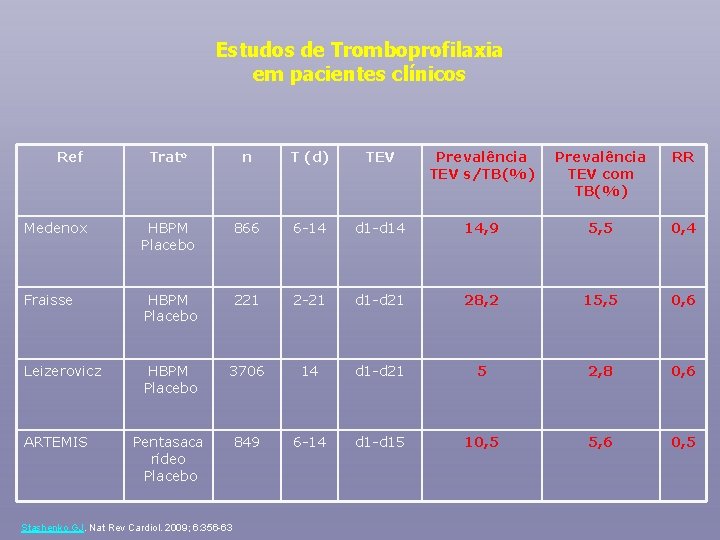
Estudos de Tromboprofilaxia em pacientes clínicos Ref Trato n T (d) TEV Prevalência TEV s/TB(%) Prevalência TEV com TB(%) RR Medenox HBPM Placebo 866 6 -14 d 1 -d 14 14, 9 5, 5 0, 4 Fraisse HBPM Placebo 221 2 -21 d 1 -d 21 28, 2 15, 5 0, 6 Leizerovicz HBPM Placebo 3706 14 d 1 -d 21 5 2, 8 0, 6 Pentasaca rídeo Placebo 849 6 -14 d 1 -d 15 10, 5 5, 6 0, 5 ARTEMIS Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63
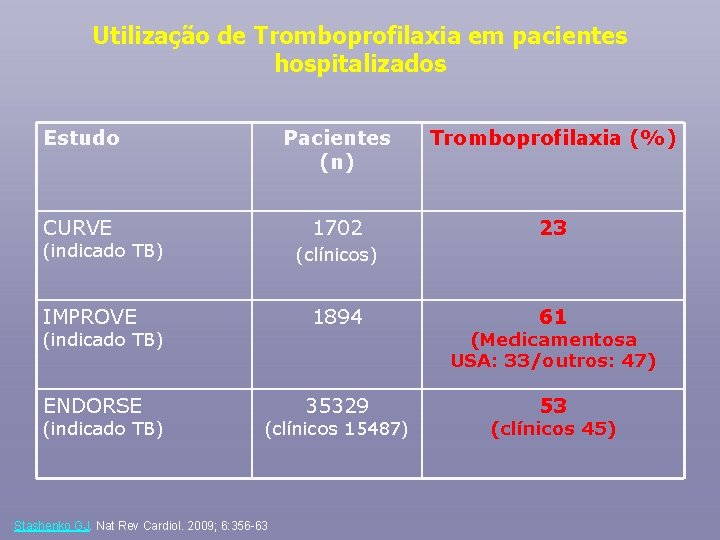
Utilização de Tromboprofilaxia em pacientes hospitalizados Estudo Pacientes (n) Tromboprofilaxia (%) CURVE 1702 23 (indicado TB) (clínicos) IMPROVE 1894 ENDORSE 35329 (indicado TB) (clínicos 15487) Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63 61 (Medicamentosa USA: 33/outros: 47) 53 (clínicos 45)

ENDORSE no Brasil Pacientes em risco e recebendo profilaxia Geral ( N = 1295 ) 56 % em risco para TEV Por grupo Cirúrgicos ( n= 640 ) Clínicos ( n= 655 ) 66% em risco para TEV 46% recebendo profilaxia 59% recebendo profilaxia
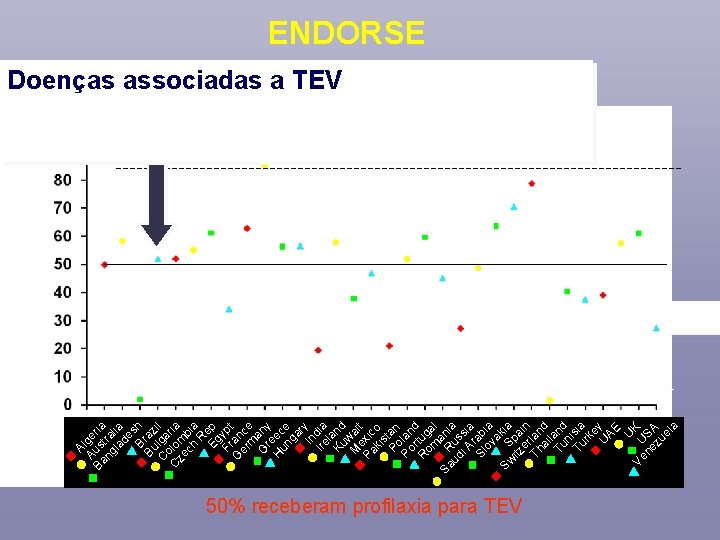
U Ve U K ne SA zu el a A Au lge Ba s ria ng tra la lia de s Br h Bu az C lga il C olom ria ze ch bia R Eg ep Fr ypt G an er ce m G any r H eec un e ga r In y Ire dia l Ku and w M ai ex t Pa ic ki o s Po tan Po lan r d R tug om a l Sa R ani ud us a i A sia Sl rab ov ia a Sw S kia itz pa e in Th rlan ai d l Tu and n Tu isia rk e U y AE ENDORSE Doenças associadas a TEV 50% receberam profilaxia para TEV

Resumindo…. • Altos índices de TEV • Aumento no número de mortes PROFILAXIA • Aumento no número dos pacientes de risco • Aumento do tempo de internação e custos

Métodos de Profilaxia • Medidas Gerais • Métodos Mecânicos • Medicamentosa

Recomendações - Meta-análises • Todo hospital deve desenvolver recomendações de TB (GR IA). • Recomenda-se contra TB com salicilatos (GR IA). • Métodos mecânicos em pacientes com risco hemorrágico (GR IA) ou adjuvante a TB medicamentosa (GR IIA). Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.

Recomendações - Meta-análises (GR IA) • Cirurgia Geral – HBPM, HNFmd ou Fondaparinux. • Cirurgia ginecológica/urológica aberta HBPM, HNFmd, Fondaparinux ou CPI. • Cirurgia Ortopédica – Fondaparinux, HBPM, cumarínico RNI 2, 5 duração 10 d (Bacia: 35 d). Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.

Recomendações - Meta-análises (GR IA) • Trauma geral e TRM - receber TB. • Paciente clínico agudamente doente - HBPM, HNFmd, ou Fondaparinux. • CTI – avaliar risco TEV: TB (maioria). Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63.
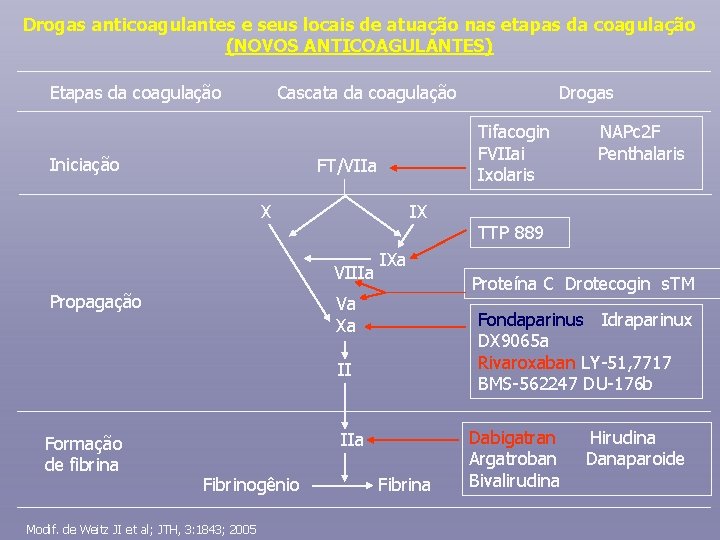
Drogas anticoagulantes e seus locais de atuação nas etapas da coagulação (NOVOS ANTICOAGULANTES) Etapas da coagulação Cascata da coagulação Iniciação Tifacogin FVIIai Ixolaris FT/VIIa X IX VIIIa Propagação Fondaparinus Idraparinux DX 9065 a Rivaroxaban LY-51, 7717 BMS-562247 DU-176 b IIa Modif. de Weitz JI et al; JTH, 3: 1843; 2005 TTP 889 Proteína C Drotecogin s. TM Va Xa Fibrinogênio NAPc 2 F Penthalaris IXa II Formação de fibrina Drogas Fibrina Dabigatran Argatroban Bivalirudina Hirudina Danaparoide

Conclusão (I) • Pacientes hospitalizados: avaliar risco de TEV e TB formalmente à admissão. • Baixa utilização correta de TB. • Abordagens inovadoras: distribuir recomendações: inefetivo, lembrete/alerta eletrônico, auditoria, reunião de feedback: eficiência. Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63, Deheinzelin. J Thromb Haemost. 2006; 4: 1266 -70, Andrade EO. Nat Rev Cardiol. 2009; 6: 356 -63, Caiafa JS. J Vasc Br 2002; 1: 103 -12.

Conclusão (II) • TB ambulatorial de egressos em estudos. • TB medicamentosa: casos selecionados: avaliar risco TEV e contraindicação métodos mecânicos. • Duração incorreta da TB medicamentosa. • Pacientes clínicos de risco: HBPM, HNFmd ou Fondaparinux (ACCP). Maioria pacientes clínicos não recebe TB. Geerts WH. ACCP (8 th Edition). Chest 2008; 133: 381 s. , SIGN. 62: Prophylaxis of venous thromboembolism. 2002, Stashenko GJ. Nat Rev Cardiol. 2009; 6: 356 -63, Deheinzelin. J Thromb Haemost. 2006; 4: 1266 -70, Andrade EO. Nat Rev Cardiol. 2009; 6: 356 -63, Caiafa JS. J Vasc Br 2002; 1: 103 -12.

Diretriz Brasileira para Profilaxia de Tromboembolismo Venoso no Paciente Clínico www. projetodiretrizes. org. br Volume IV, partes I, II e III Versão resumida em inglês Rocha, AT et al. Vascular Health and Risk Management 2007: 3(4) 533 -53
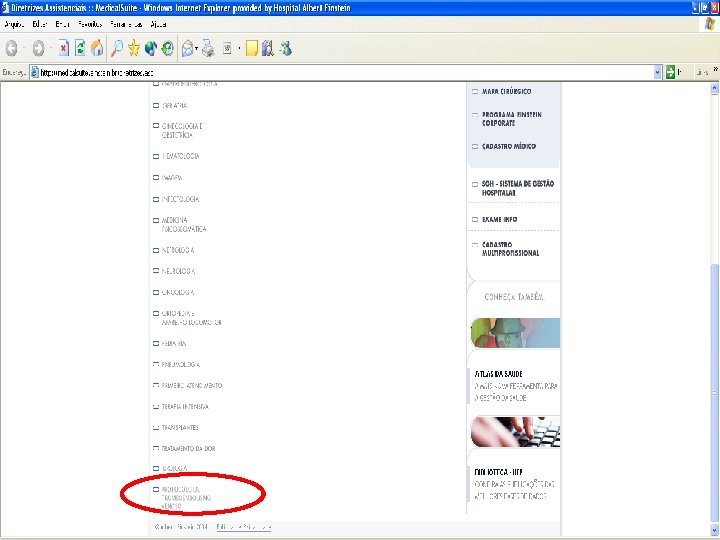


CIRÚRGICO


Profilaxia de TEV no paciente cirúrgico
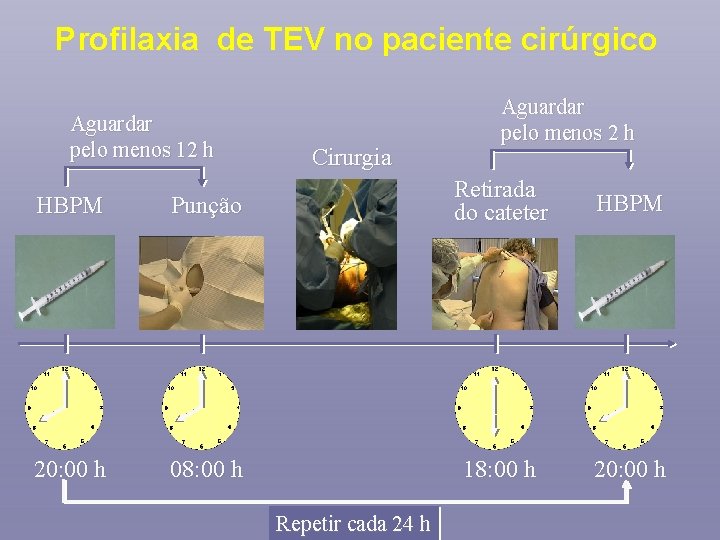
Profilaxia de TEV no paciente cirúrgico Aguardar pelo menos 12 h Cirurgia Aguardar pelo menos 2 h HBPM Punção Retirada do cateter 20: 00 h 08: 00 h 18: 00 h Repetir cada 24 h HBPM 20: 00 h
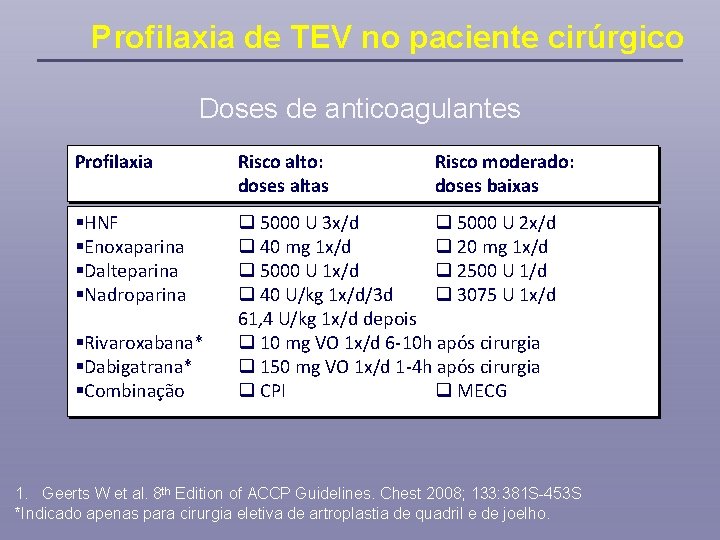
Profilaxia de TEV no paciente cirúrgico Doses de anticoagulantes Profilaxia Risco alto: doses altas §HNF §Enoxaparina §Dalteparina §Nadroparina 5000 U 3 x/d 5000 U 2 x/d 40 mg 1 x/d 20 mg 1 x/d 5000 U 1 x/d 2500 U 1/d 40 U/kg 1 x/d/3 d 3075 U 1 x/d 61, 4 U/kg 1 x/d depois 10 mg VO 1 x/d 6 -10 h após cirurgia 150 mg VO 1 x/d 1 -4 h após cirurgia CPI MECG §Rivaroxabana* §Dabigatrana* §Combinação Risco moderado: doses baixas 1. Geerts W et al. 8 th Edition of ACCP Guidelines. Chest 2008; 133: 381 S-453 S *Indicado apenas para cirurgia eletiva de artroplastia de quadril e de joelho.

CLÍNICO


Profilaxia de TEV no paciente clínico Doses de heparina Heparina diárias Dose SC Doses HNF 5. 000 UI 8– 8 h Enoxaparina 40 mg 1 x/ dia Dalteparina 5. 000 UI 1 x/ dia Nadroparina < 70 kg: 0, 4 m. L 1 x/ dia ≥ 70 kg: 0, 6 m. L Manter no mínimo por 10 4 dias
Medidas não farmacológicas Compressão pneumática intermitente

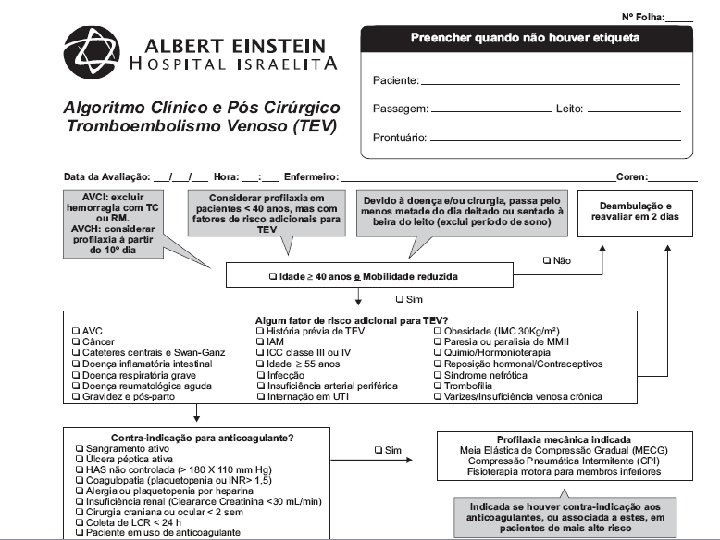
Análise do risco para TEV dos pacientes no HIAE Classificação diária do Risco para Tromboembolismo Venoso SIM Prescrição adequada ao Risco? Lança a notificação no sistema Registro na Ficha do Algoritmo DIret. Médica faz contato c/ Médico FIM SIM Médico aceitou sugestão? Alteração da Prescrição Enfermeiro Registro na Planilha do Protocolo Enfermeiro Médicos NÃO FIM NÃO

“Um grama de profilaxia vale mais que um Kg de tratamento” (Vic Tapson)
- Slides: 51