FISIOPATOLOGIA DEL METABOLISMO DE LIPIDOS Estructura de las

FISIOPATOLOGIA DEL METABOLISMO DE LIPIDOS
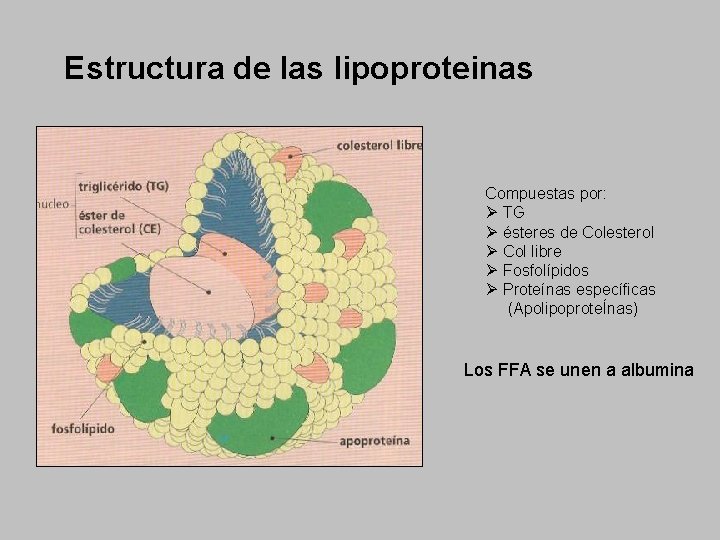
Estructura de las lipoproteinas Compuestas por: Ø TG Ø ésteres de Colesterol Ø Col libre Ø Fosfolípidos Ø Proteínas específicas (ApolipoproteÍnas) Los FFA se unen a albumina

Lipoproteinas Quilomicrones: Se forman en el intestino. El mayor tamaño Rico en triglicéridos y Apo B-48 Quilomicrones remanentes: Quilomicrones tras perder trigliceridos VLDL: Sintetizada en el higado. Rica en triglicéridos. Rica en Apo B-100 IDL: Entre VLDL y LDL. Fugaz. Rica en Apo B-100 LDL: Rica en colesterol y Apo B-100. Al oxidarse es aterogénica HDL: Rica en colesterol y Apo A 1 Lpa: Aterogénica. Rica en colesterol y apo B 100

PRINCIPALES APOPROTEINAS Apo A 1 y A 4. - En Qm y HDL. Activa LCAT (esterifica el colesterol) Apo A 2. - En Qm y HDL Activa LPL (lipoproteinlipasa que hidroliza TG) Apo B 100. - En VLDL, LDL. LPa Ligando para fijación a receptor LDL Apo C 1. - En Qm, VLDL, LDL Activa LCAT Apo C 2. - En Qm. VLDL, LDL Activa lipoproteinlipasa Apo C 3. - En Qm, VLDL. LDL Inhibe la fijación de lipoproteinas a receptores Apo E. - En remanente de Qm, VLDL, HDL Ligando para fijación a receptor de LDL

ENZIMAS CLAVES EN EL METABOLISMO LIPIDICO La lipoproteína lipasa (LPL): En el endotelio vascular. Hidroliza TG de las lipoproteínas (requiere Apo C-II), generando ácidos grasos. La lipasa hepática (HL): Convierte IDL en LDL en hepatocito. Modula la transformación de las HDL 2 en HDL 3 y la trasferencia de ésteres de colesterol a las células hepáticas. La lecitin colesterol aciltransferasa (LCAT): Esterifica el colesterol de las lipoproteínas, actuando sobre HDL y también LDL. La Hidroximetilglutaril-Co. A reductasa (HMG-Co. A reductasa): Clave en la síntesis en el hepatocito del colesterol endogeno
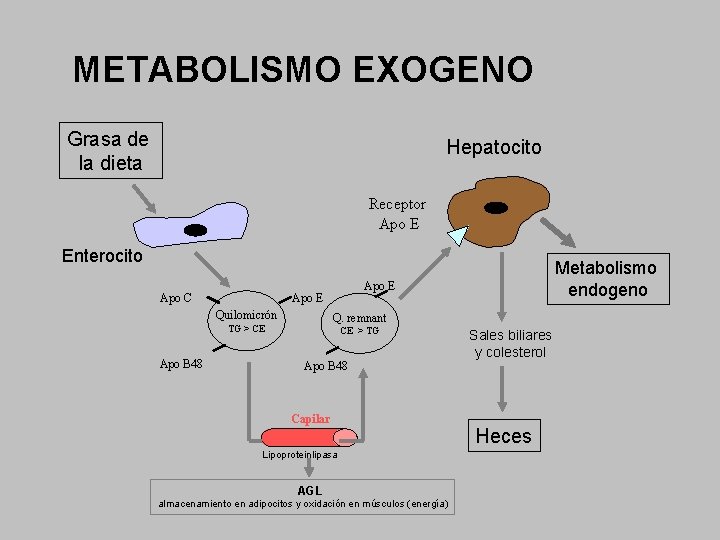
METABOLISMO EXOGENO Grasa de la dieta Hepatocito Receptor Apo E Enterocito Apo C Q. remnant TG > CE Apo B 48 Apo E Quilomicrón Metabolismo endogeno CE > TG Apo B 48 Capilar Lipoproteinlipasa AGL almacenamiento en adipocitos y oxidación en músculos (energía) Sales biliares y colesterol Heces
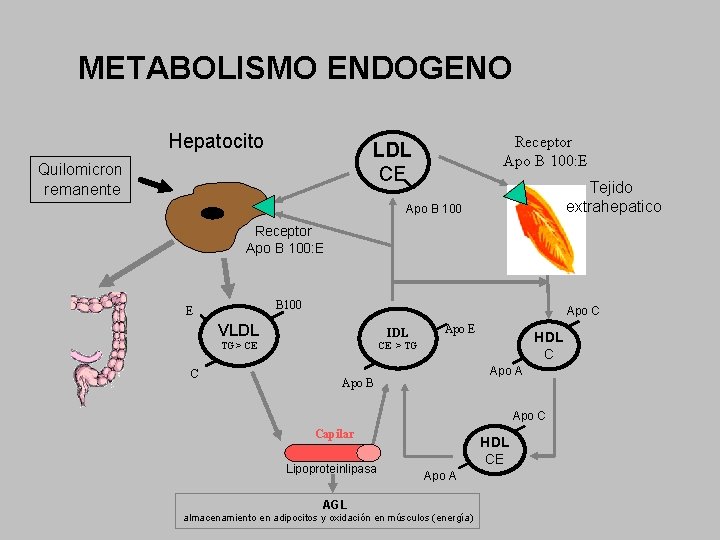
METABOLISMO ENDOGENO Hepatocito Receptor Apo B 100: E LDL CE Quilomicron remanente Tejido extrahepatico Apo B 100 Receptor Apo B 100: E B 100 E C Apo C VLDL IDL TG > CE CE > TG Apo E HDL C Apo A Apo B Apo C Capilar Lipoproteinlipasa HDL CE Apo A AGL almacenamiento en adipocitos y oxidación en músculos (energía)
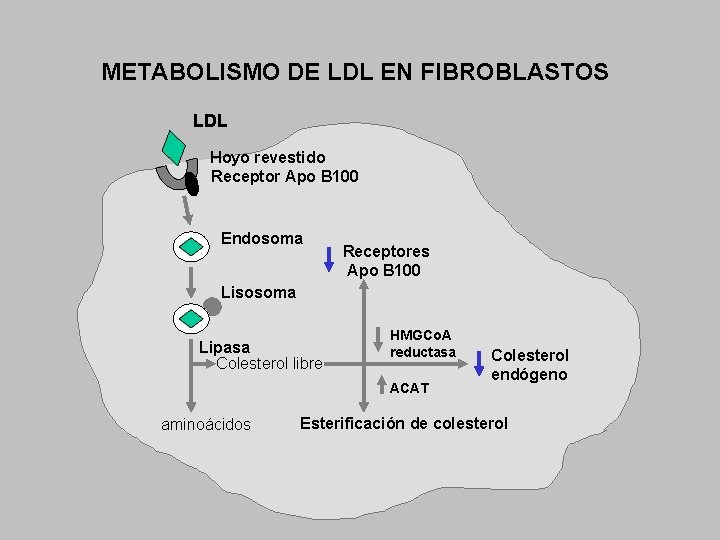
METABOLISMO DE LDL EN FIBROBLASTOS LDL Hoyo revestido Receptor Apo B 100 Endosoma Receptores Apo B 100 Lisosoma Lipasa Colesterol libre HMGCo. A reductasa ACAT aminoácidos Colesterol endógeno Esterificación de colesterol

Clasificación de la hiperlipoproteinemias (Fredrikson, OMS 1970) Tipo I. - Elevación de quilomicrones Hipertrigliceridemia e hipercolesterolemia Tipo IIA. - Elevación de LDL Hipercolesterolemia Tipo IIB. - Elevación de VLDL y LDL Hipercolesterolemia e hipertrigliceridemia Tipo III. - Elevación de IDL Hipercolesterolemia e hipertrigliceridemia Tipo IV. - Elevación de VLDL Hipertrigliceridemia Tipo V. - Elevación de quilomicrones y VLDL HIpertrigliceridemia

Hiperlipemias Primarias • Monogénicas – Mutaciones de las apolipoproteínas • • Mutaciones de la apo A-I Déficit familiar de apo B-100 Déficit familiar de apo C-II (QM familiar) Disbetalipoproteinemia (E 2/E 2) – Mutaciones del receptor LDL (HF) Hiperlipemia familiar heterocigota Hiperlipemia familiar homocigota – Mutaciones de Enzimas • Déficit familiar de LPL (QM familiar) • Déficit familiar de HL (hiperalfalipoproteinemia ) • Déficit familiar de LCAT • Poligénicas Hipertrigliceridemia familiar Hipercolesterolemia poligénica Hiperlipemia familiar combinada

Hiperlipemias Secundarias • • • • Diabetes Mellitus Obesidad Anorexia Enf de Cushing (>Tg) Lipodistrofia ( >Tg) Tercer trimestre Embarazo (>Tg) Síndrome nefrótico Uremia Alcoholismo Hipotiroidismo Colestasis Hepatitis Disglobulinemias diversas Lupus eritematoso Mieloma Porfiria Fármacos: Bloqueantes adrenérgicos Ciclosporina Estrógenos Progestágenos Corticosteroides Diuréticos Inhibidores de la proteasa

HIPERLIPEMIA FAMILIAR Herencia autosómica dominante. Mutación del gen del receptor de LDL. Homocigota (poco frecuente). Heterocigota: Frecuencia: 1/500 LDL se aclaran por los macrófagos con acumulo en: Piel (xantomas y xantelasma). Tendones (xantomas tendinosos), vasos (ateromas), Ojos ( arco corneal) Clínica: Xantomas y xantelasmas. Cardiopatía isquémica: heterocigotos: 50% con menos de 40 años, en los homocigotos con menos de 10 años y muerte a los 20 años. ICTUS, Claudicación, Isquemia mesentérica Diagnóstico: Debe estudiarse a la familia Hipercolesterolemia desde la infancia (heterocigota > 300 y homocigota > 700 mg/dl). LDL colesterol elevado (homocigotos > 400 mg/dl) HDL y triglicéridos normales.
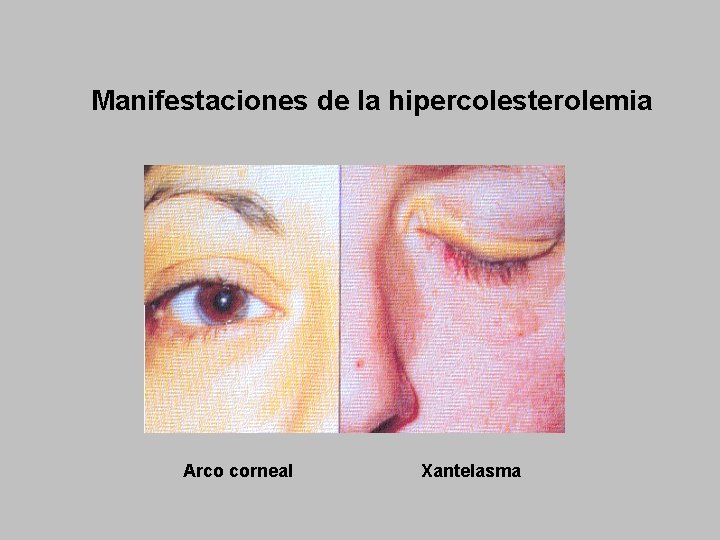
Manifestaciones de la hipercolesterolemia Arco corneal Xantelasma
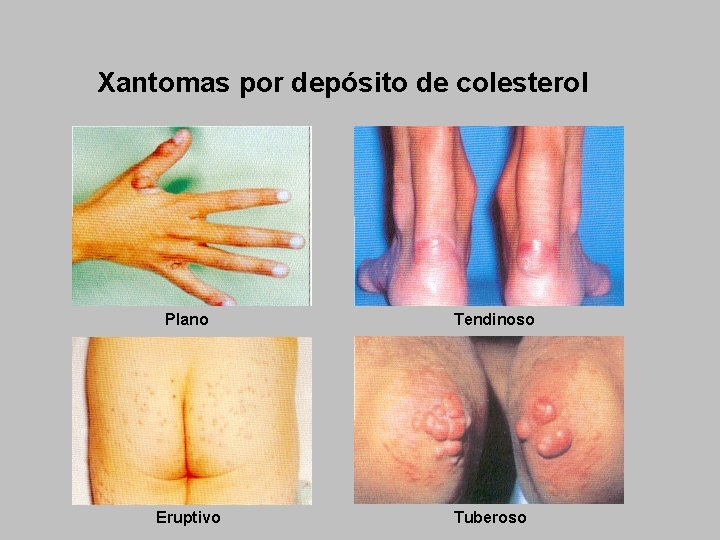
Xantomas por depósito de colesterol Plano Tendinoso Eruptivo Tuberoso

Hipercolesterolemia poligénica La más común. Se presenta en la edad adulta Incidencia en familiares de 1 grado: 10% (en HF 50%) Patogenia: Poligénica. Influyen los factores ambientales Clínica: Pueden existir xantelasmas y arco corneal, no xantomas. Isquemia coronaria Diagnóstico: Hipercolesterolemia moderada (excluidas las secundarias y las monogénicas (HCF).

Hiperlipemia familiar combinada Fenotipo variable (tipos 2 a, 2 b o 4) en el mismo paciente o en miembros de la familia afectados dependiendo del tratamiento de la dieta o del ejercicio. Frecuencia: 0. 5 a 1% de la población. Se expresa a partir de los 20 años Genetica: Autosómica dominante. Incidencia del 50% en familiar de 1 grado. Patogenia: Aumento síntesis de Apo B y VLDL por mayor aporte de FFA. Clínica: Asociada al síndrome metabólico. Cardiopatía isquémica (causa más frecuente de arteriosclerosis hereditaria prematura ) Diagnóstico: Elevación de colesterol y TG, descenso de HDL

Hipertrigliceridemia familiar Herencia autosómica dominante, penetrancia variable. Influyen factores ambientales (alcohol, DM, obesidad, tabaco, fármacos) Elevación de triglicéridos por aumento de síntesis de VLDL Clínica: Sindrome quilomicronémico en casos extremos: - Dolor abdominal (pancreatitis, esteatosis hepática) - Xantomas eruptivos (nalgas, rodillas) - Lipemia retinalis - Hoy se considera también un factor de riesgo CCV Diagnóstico - Triglicéridos entre 200 y 5000 mg/dl (suero turbio) - Suele haber descenso moderado de HDL - Quilomicrones en casos extremos (sobrenadante) - Descartar 2ª: DM, alcohol, obesidad, fármacos
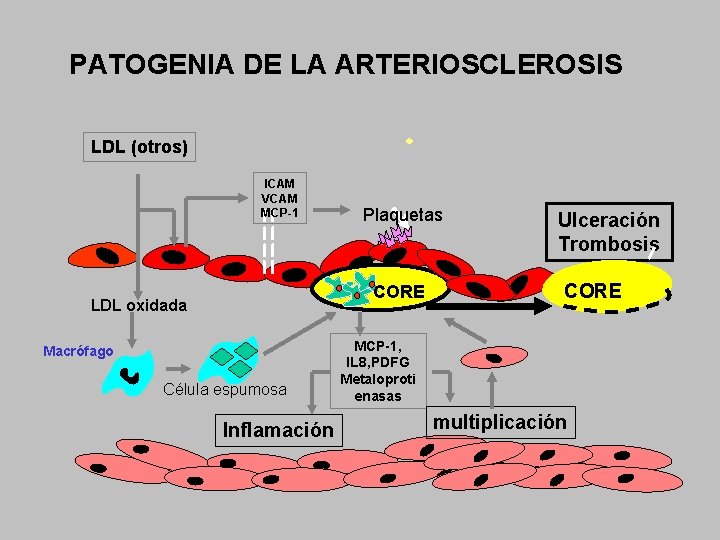
PATOGENIA DE LA ARTERIOSCLEROSIS LDL (otros) ICAM VCAM MCP-1 Plaquetas CORE LDL oxidada Macrófago Célula espumosa Inflamación Ulceración Trombosis CORE MCP-1, IL 8, PDFG Metaloproti enasas multiplicación

Factores de Riesgo Coronario (ATPlll) – Tabaquismo – Hipertensión ( > 140/90 mm Hg o necesidad de tratamiento). – Colesterol HDL inferior a 40 mg/dl – Cardiopatía coronaria precoz (hombres < 45 años, mujeres < 55 años) – Edad • Hombres >45 • Mujeres > 55 años.
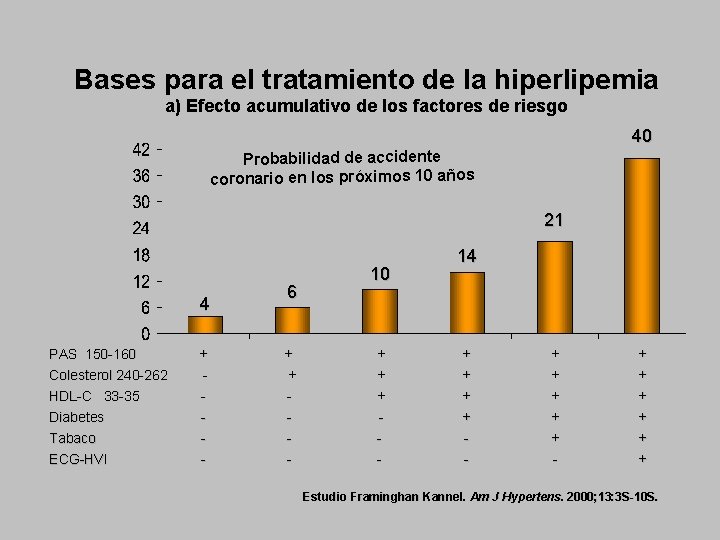
Bases para el tratamiento de la hiperlipemia a) Efecto acumulativo de los factores de riesgo 40 Probabilidad de accidente coronario en los próximos 10 años 21 4 PAS 150 -160 Colesterol 240 -262 HDL-C 33 -35 Diabetes Tabaco ECG-HVI + - 6 + + - 10 + + + - 14 + + + + - + + + + Estudio Framinghan Kannel. Am J Hypertens. 2000; 13: 3 S-10 S.

Objetivos de LDLc e indicación de tratamiento (NECP: ATP lll) Categoría de riesgo Coronariopatía o Objetivo LDL Indicación dieta Indicación de drogas < 100 > 100 2 Fact mayores riesgo ( o Fr. riesgo < 20%) < 130 > 130 riesgo 10 a 20% > 130 riesgo < 10% > 160 Menos de 2 Factores mayores de riesgo < 160 > 190 Entre 160 y 190 opcional equivalentes >130 (100 -130 opcional) Equivalentes a coronariopatía: a) Diabetes. b) Riesgo < 20%. c) Otras formas de arteriopatía. Cálculo de LDLc (Fórmula de Friedewald): LDL = CT - HDL - TG/5 JAMA 2001
- Slides: 21