Fisiologa de la reproduccin Estudia los mecanismos que






























- Slides: 40

Fisiología de la reproducción Estudia los mecanismos que regulan los procesos necesarios para la procreación de un nuevo ser

Fisiología reproductiva masculina § SNC (cerebro e hipotálamo) § Adenohipófisis § Testículos y glándulas sexuales accesorias § Glándulas endocrinas (tiroides, páncreas, adrenales) § SN vegetativo

Sistema Nervioso Central Los neurotransmisores del SNC actúan sobre el hipotálamo para regular la síntesis y secreción de la hormona liberadora de gonadotropinas (Gn. RH) Estimulan: Norepinefrina GABA Acetil Colina Inhiben: Serotonina Dopamina Péptidos opioides (endorfinas, encefalinas)

HIPOTALAMO § CENTRO CICLICO: inactivado en la vida fetal – Núcleo supraquiasmático – Area preóptica medial anterior § CENTRO TONICO: activado en la pubertad – Núcleo arcuato – Núcleo ventro medial

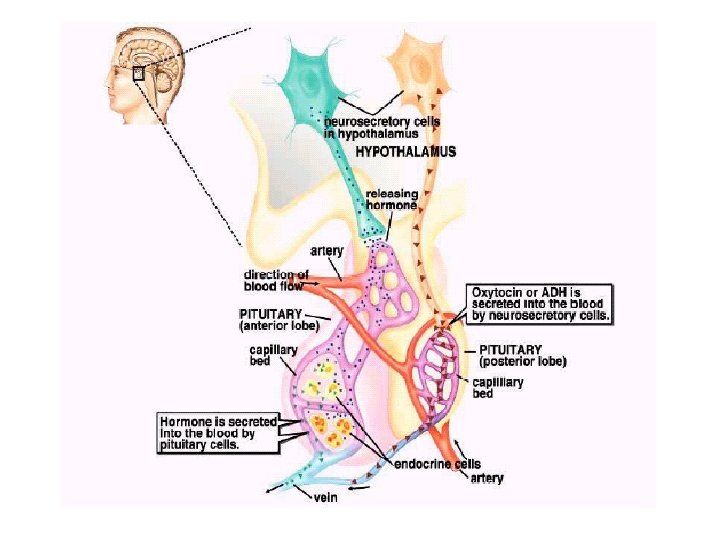
Hipotálamo § Sintetiza y secreta la Gn. RH § Gn. RH es un decapéptido § Gn. RH es transportada a la adenohipófisis por vía sanguínea porta-hipofisiaria § La secreción de Gn. RH es pulsátil y estimula la síntesis y secreción de (LH) y (FSH) § ESTIMULAN Gn. RH – Norepinefrina – GABA § INHIBEN Gn. RH – Melatonina – Serotonina – Dopamina – Péptidos opioides

Hormona liberadora de gonadotropina (Gn. RH ó LHRH) § La Gn. RH actúa sobre los receptores hipofisarios para estimular la producción y liberación de FSH y LH. § Se secreta principalmente por neuronas del área preóptica y está constituida por tan solo 10 aminoácidos. § La acción de la Gn. RH sobre la hipófisis se inicia con la fijación a receptores específicos de la superficie celular, y el proceso de liberación se activa mediante la movilización del calcio intracelular. § Los agonistas adrenérgicos facilitan la liberación de Gn. RH, mientras que los opiáceos endógenos la inhiben, los estrógenos aumentan la cantidad de receptores de Gn. RH y los andrógenos la reducen.


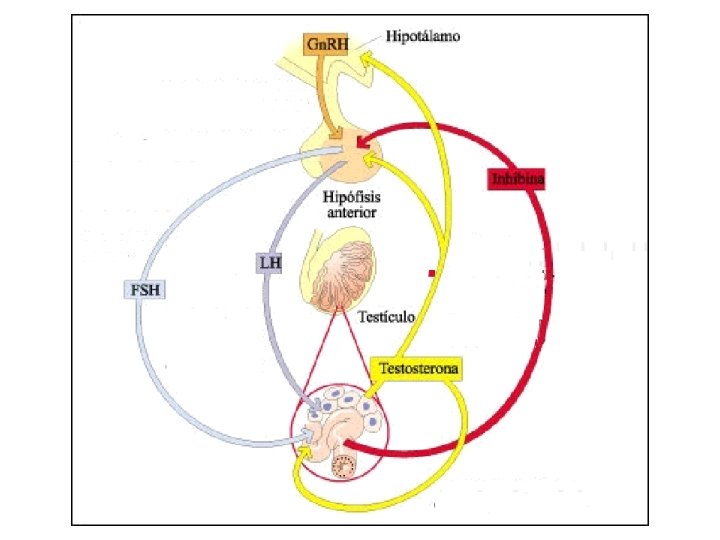
Adenohipófisis § Las hormonas que intervienen en la regulación de la función testicular son: – las gonadotropinas (LH y FSH) – la prolactina § La síntesis y secreción de LH y FSH son estimuladas por la Gn. RH y reguladas por retroalimentación negativa por las hormonas testiculares (testosterona e inhibina)

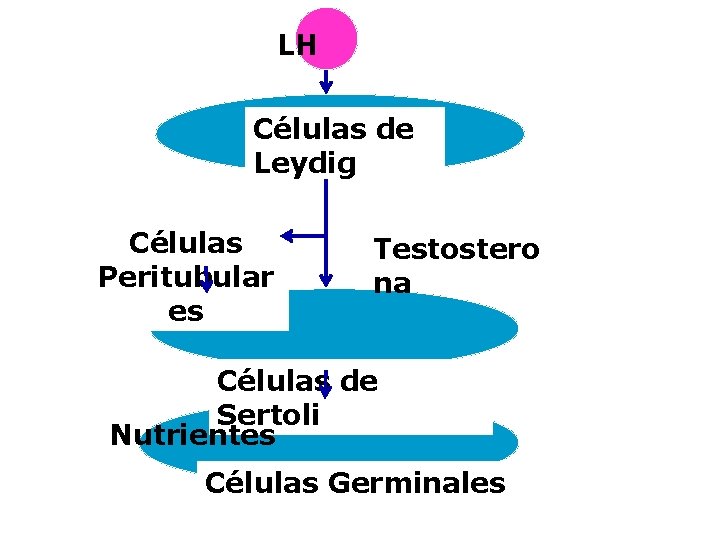
LH § Actúa sobre las células de Leydig del testículo favoreciendo la producción y secreción de testosterona § Estimula la síntesis de la proteína reguladora esteroidogénica aguda (biosíntesis de hormonas esteroideas)

FSH § Actúa sobre las células de Sertoli, favoreciendo la síntesis y secreción de: – – – inhibina, proteína ligadora de andrógenos, activador de plasminógeno, transferrina lactato fluido testicular § Estimulante del crecimiento de los túbulos seminíferos

REGULACION §La testosterona por retroalimentación negativa inhibe a nivel hipofisiario la secreción de LH y a nivel de hipotálamo la de Gn. RH §La inhibina inhibe la FSH a nivel hipofisiario


Cambios hormonales Aumento de las concentraciones hormonales Cambios físicos Cambios sicológicos § Desarrollo de los órganos genitales § Las primeras reglas en las mujeres § Las primeras poluciones nocturnas en los hombres § Caracteres sexuales secundarios (Vellos púbico, axilar, cambios en la voz) § Presencia de acné § Rebeldía § Experimentación de nuevas sensaciones § Decepción § Vergüenza § Timidez § Cambios del estado de ánimo § Problemas conductuales § Vulnerabilidad e incomprensión

Concentración de hormonas sexuales durante la infancia y pubertad Edad 7 años (prepuberal) 15 años (postpuberal) Concentración sanguínea de gonadotropinas sexuales Hombre Mujer 9, 1 16, 7 Concentración de hormonas (ng/ 100 ml de sangre) Hombre Mujer (testosterona) (Estrógenos) 8, 4 6, 9 10 13, 2 a 52 260 a 1400 65 a 710

Hombres (11 - 16 años) § Aumento del tamaño de los testículos § Maduración de las células reproductoras § Presencia de vellos (axilas, cara, pechos, brazos, piernas) § Aumento en el grosor del pene § Oscurecimiento de la piel que recubre a los genitales § Crecimiento de las cuerdas vocales y la laringe § Aumento de estatura “estirón” § Aumenta la masa muscular § Acné, grasa corporal

Morfología y funcionalidad del aparato reproductor masculino

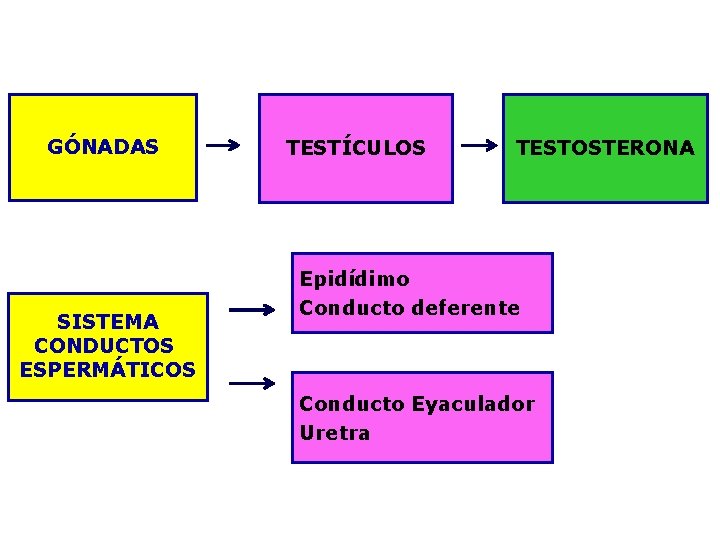
GÓNADAS SISTEMA CONDUCTOS ESPERMÁTICOS TESTÍCULOS TESTOSTERONA Epidídimo Conducto deferente Conducto Eyaculador Uretra

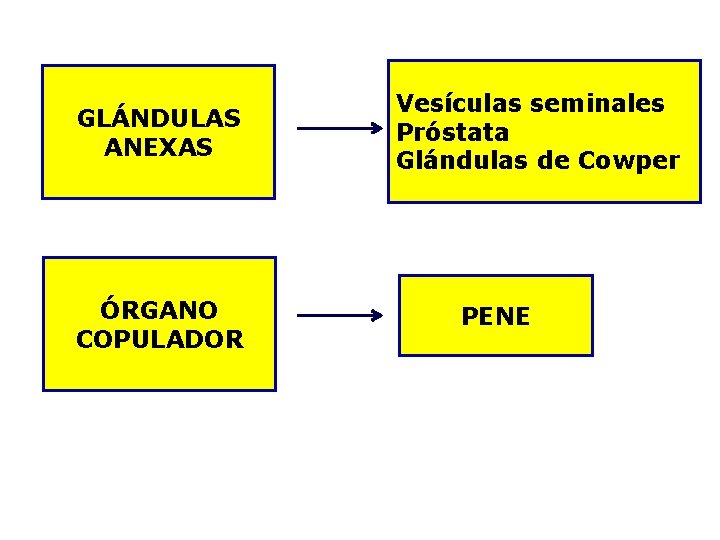
GLÁNDULAS ANEXAS ÓRGANO COPULADOR Vesículas seminales Próstata Glándulas de Cowper PENE

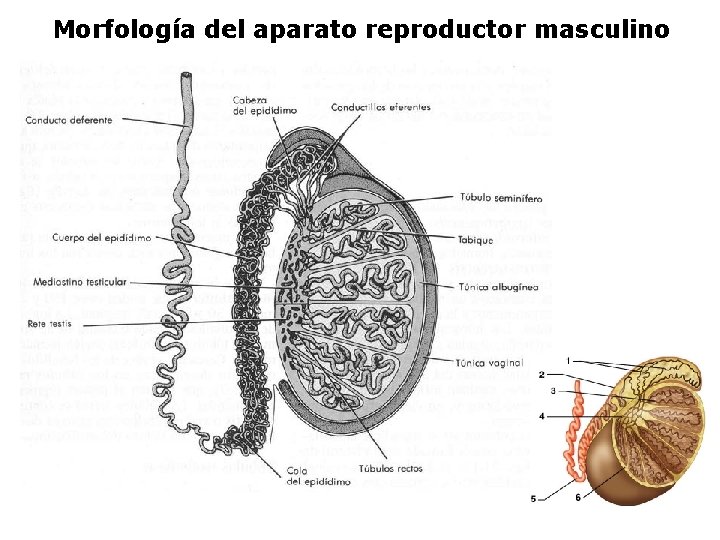
Morfología del aparato reproductor masculino


FUNCIONES § Función Gametogénica Gametogénesis Espermios o espermatozoides § Función Hormonal Andrógenos Testosterona § Función transportadora Gónadas Tracto genital femenino

TESTíCULOS § Se producen espermatozoides y testosterona § Están situados fuera de la cavidad abdominal pelvica en una bolsa llamada el escroto § FSH, favorece la producción de espermatozoides § LH, actúan sobre las células de Leydig provocando la liberación de andrógenos

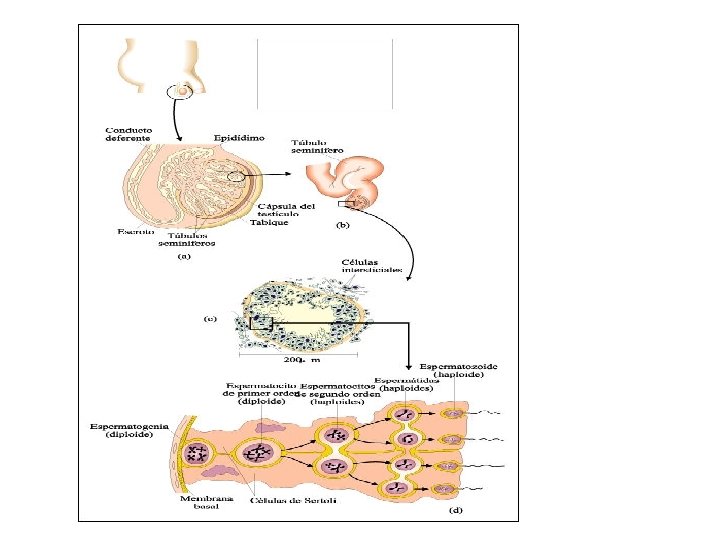
TESTíCULOS § Células intersticiales üCélulas de Leydig üMacrófagos üVasos sanguíneos y vasos linfáticos § Túbulos seminíferos üCélulas mioides üCélulas de Sertoli üCélulas germinales

Células de Leydig § Su función es la producción de andrógenos (T) bajo el estímulo de la LH § La T tiene función parácrina sobre las células mioides, de Sertoli y células germinales § La T tiene función endócrina sobre diferentes órganos (masa muscular, eritropoyesis, etc) § Favorece la espermatogénesis, la movilidad de los espermatozoides y la erección

TESTOSTERONA § Se equilibra rápidamente entre sangre y órganos § Favorece Espermatogenesis § Valor en suero=saliva Espermiación § 98% unido a proteína (SHBG, Albúmina) Movilidad de SPZ § 95% producido en testículo § Protege el metabolismo de esteroides en hígado

Funciones reproductoras y sexuales de la testosterona • Crecimiento y mantenimiento de las gónadas • Producción y mantenimiento del esperma • Caracteres sexuales secundarios masculinos • Líbido Funciones metabólicas de la testosterona • Síntesis de proteínas • Crecimiento óseo • Eritropoyesis

Funciones generales de la testosterona relacionadas con la reproducción • Feto masculino: hay síntesis de testosterona: masculinización del sistema reproductor • Infancia: Los niveles de FSH y LH (gonadotrofinas) son muy bajos. NO hay síntesis de testosterona • Pubertad: Maduración del SNC y liberación de gonadotropinas y comienzo de la producción de testosterona • A partir de los 50 años: Descenso gradual

Células mioides § Con C. Sertoli secretan componentes de la matríz extracelular § Rodean a los túbulos seminíferos § Tienen receptores para testosterona § Dos funciones: ü Facilitar la contracción de los túbulos (Oxitocina, serotonina y prostaglandinas) ü Función parácrina ante un estímulo androgénico actuando sobre las células de Sertoli

Células de Sertoli § Forman parte del epitelio seminífero § Tiene receptores para FSH y testosterona § Es célula blanco para: ü FSH ü Triyodotironina ü Insulina ü IGF 1 ü Testosterona

LH Células de Leydig Células Peritubular es Testostero na Células de Sertoli Nutrientes Células Germinales

ESPERMATOGENESIS § Espermatocitogenesis (Mitosis) § Meiosis § Espermiogénesis: Duración: 74 días § Espermiación: Liberación de espermátides elongadas hacia la luz tubular

FUNCION ESTEROIDEA EN LA ESPERMATOGENESIS E Hormonas sexuales Testosterona DHT § Testosterona ü Desarrollo morfológico ü Función reproductiva § DHT ü Desarrollo del tracto reproductivo E E

Gametogénesis § Proliferación (células germinales mitosis) § Crecimiento § Maduración § Diferenciación

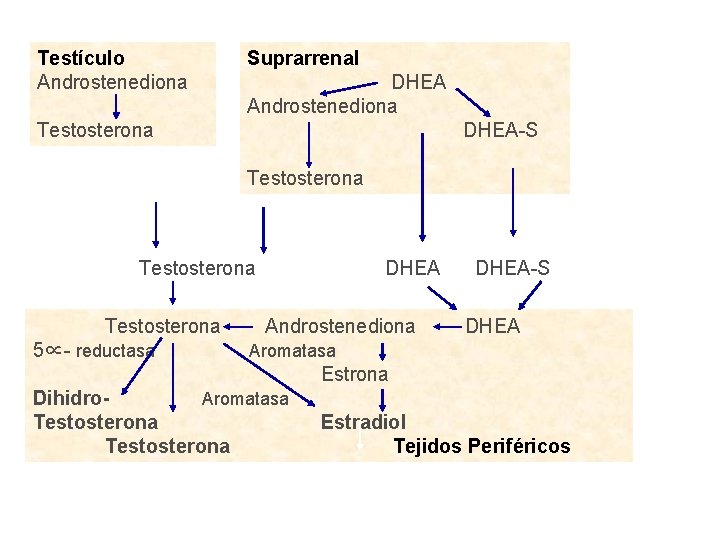
Testículo Androstenediona Suprarrenal DHEA Androstenediona Testosterona DHEA-S Testosterona 5∝- reductasa DHEA Androstenediona DHEA-S DHEA Aromatasa Estrona Dihidro. Aromatasa Testosterona Estradiol Tejidos Periféricos

Andrógenos y Receptores de Andrógenos (AR) § Diferenciación sexual § Mantenimiento de la espermatogénesis § Influencia regulatoria positiva en la diferenciación de las células germinales § AR regulada por T y DHT § La proteína AR es expresada en las cél. de Leydig de Sertoli y mioides § AR regula T por retroalimentación autócrina en las células de Leydig § Expresión de AR en las células de Sertoli depende del estadío

Células de Sertoli § Las células de Sertoli se comunican entre si a través de uniones oclusivas, que son la base de la barrera hematotesticular § Producen : ü Inhibina ü Proteína ligadora de andrógenos (ABP) ü Transferrina ü Activador de plasminógeno ü Lactato

Efectos de Testosterona § Circula 95% unida a sex steroid binding globulin y albúmina § La producción declina algo con la edad § Eliminación urinaria en forma de 17 -cetosteroides

• RECEPTOR PARA ANDRÓGENOS: MAYOR AFINIDAD POR DHT QUE POR T (CONVERSIÓN PERIFÉRICA: PIEL PRÓSTATA) • CÉLULAS DIANA: ORGANOS REPRODUCTORES MASCULINOS, SNC HIPOTÁLAMO, HIÓFISIS, CUERDAS VOCALES, PIEL, FOLÍCULO PILOSO, GLÁNDULAS SEBÁCEAS, HUESO, MUSCULO ESQUELÉTICO, RIÑÓN, HÍGADO • EFECTOS: CARACTERES SEXUALES SECUNDARIOS • EFECTOS ANABOLIZANTES • CRECIMIENTO

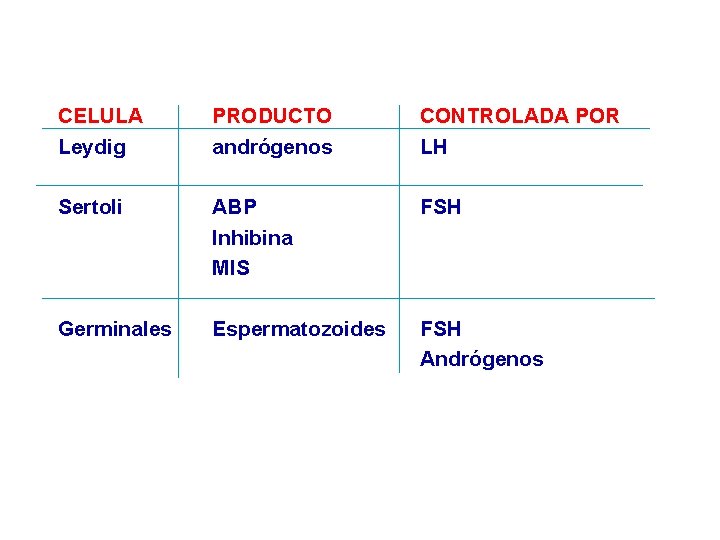
CELULA Leydig PRODUCTO andrógenos CONTROLADA POR LH Sertoli ABP Inhibina MIS FSH Germinales Espermatozoides FSH Andrógenos

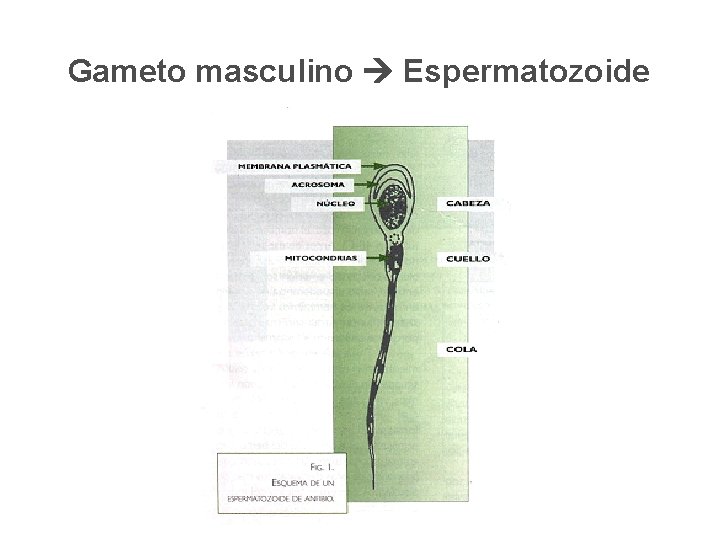
Gameto masculino Espermatozoide