FIBROMIALGIA Prof Dra Mara Beatriz Casadio 2012 DOLOR

FIBROMIALGIA �Prof. Dra. María Beatriz Casadio � 2012

DOLOR CRÓNICO GENERALIZADO �Dolor-músculoesquelético, queja omnipresente en la consulta médica �Diagnóstico y tratamiento es un desafío por: �Múltiples enfermedades que lo producen �La naturaleza del síntoma �Diferentes factores psicosociales lo modifican �Diferentes pacientes con la misma enfermedad lo manifiestan de distinto nivel de intensidad.

FIBROMIALGIA �Causa desconocida como la mayor parte de las enfermedades crónicas �La padece entre un 2 a 5 % de la población general. �Prevalente en mujeres entre 40 y 60 años, proporción de 9~10: 1 �Existen casos de niños y ancianos �Niveles alterados de serotonina y niveles de sustancia P en líquido cefalorraquídeo

CARACTERÍSTICAS �Dolor muscular esquelético difuso asociado a: �Existencia de múltiples puntos dolorosos (tender points) y rigidez de causa desconocida �Crónico generalizado por arriba y abajo del diafragma a ambos lados, puede tener un componente asimétrico, sin una causa clara que los produzca �Insomnio de cualquier tipo y cansancio o fatiga

Cuadro clínico

CLÍNICA �La tríada se compone de dolor, insomnio y fatiga llevada en el tiempo, asociadas a otra manifestación de hipersensibilidad central como la cefalea crónica, el colon irritable , incontinencia urinaria �la disfunción temporomandibular es clave en el diagnóstico de esta enfermedad heterogénea, incurable pero que no genera deformación ni invalidez grave salvo en un grupo pequeño de pacientes.
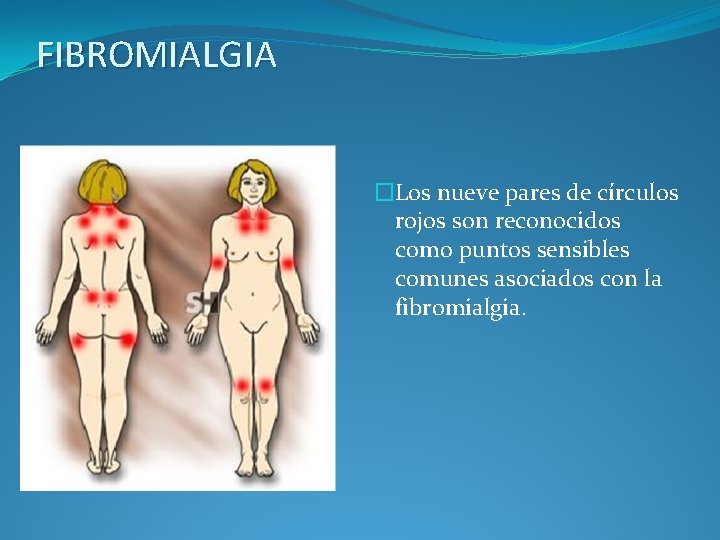
FIBROMIALGIA �Los nueve pares de círculos rojos son reconocidos como puntos sensibles comunes asociados con la fibromialgia.
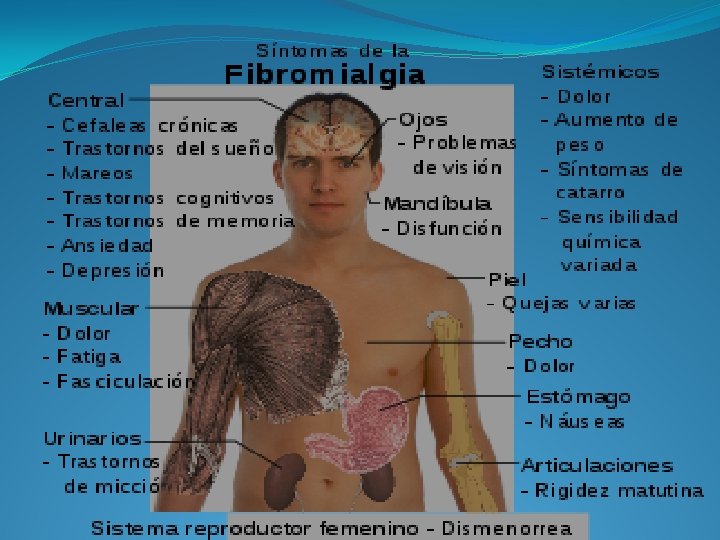

DOLOR �Dolor musculoesquelético difuso y generalizado o rigidez prominente que afecta al menos 3 localizaciones anatómicas por más de 3 meses, sin lo cual no se puede realizar el diagnóstico del trastorno. El dolor suele ser intenso y en muchas ocasiones difícil de describir, y en general, empeora con el ejercicio físico intenso, el frío y el estrés emocional

DOLOR �Región lumbar (espalda baja), cuello , tórax y muslos. Se acompaña de: �Incontinencia urinaria, dolor de cabeza, migrañas , movimientos periódicos anormales de las extremidades (movimientos paroxísticos), en especial de las piernas (síndrome de pierna de gatillo), dificultad de concentración y dificultad para recordar cosas (mala memoria)

CANSANCIO Y FATIGA �La fatiga en grado extremo está presente en todas las actividades que realizan las personas con fibromialgia, por lo que sus tareas cotidianas se ven inevitablemente dificultadas.

TRASTORNOS DEL SUEÑO �Polisonografía caracterizada por sueño fragmentado, disminución de las fases profundas fragmentado del sueño No Rem �Electroencefalografía (EEG) han demostrado que pacientes con fibromialgia, presentan intrusiones en el sueño de onda lenta y que las circunstancias que interfieren con la etapa cuatro del sueño, tales como el dolor, la depresión, la deficiencia de serotonina, ciertos medicamentos o la ansiedad, pueden causar o empeorar el trastorno

INCIDENCIA �Entre 10 y 20% de los ingresos a clínicas especializadas en reumatología reciben el diagnóstico de fibromialgia, sin embargo se estima que alrededor del 90% de quienes deberían enmarcarse en un cuadro de fibromialgia permanecen sin diagnóstico, ya sea por desconocimiento del personal sanitario acerca de la misma o porque muchos profesionales de éstos no la reconocen como enfermedad. Las personas con artritis reumatoide y otras enfermedades autoinmunes tienden particularmente a desarrollar fibromialgia.

Fibromialgia: “psiquis, fisiopatología y futuro” �Patología compleja que incluye componentes neurológicos, metabólicos, endócrinos y psiquiátricos. �Se confunde con depresión cuando en realidad son patologías distintas aunque pueden ser comórbidas. �Un alto porcentaje de pacientes desarrollarán una depresión en la evolución de su enfermedad. �Esta ensombrece el pronóstico si no es diagnosticada y tratada.

�Existen diferencias �Psiconeuroinmunoendocrinológicas claras entre depresión y fibromialgia. � Comparten �Factores neurobiológicos como niveles de neurotransmisores y estructuras centrales involucradas, entre ellas el sistema límbico, el tálamo, el hipotálamo y la hipófisis. �La participación del sistema nervioso autónomo en el desarrollo de patologías relacionadas con el stress crónico y su relación con el eje HPA también es relevante e íntimamente relacionado a las patologías psiquiátricas ligadas a la fibromialgia.

Comparten �Tratamientos mixtos como psicofármacos y terapia orthomolecular entre otros. 1 er. Multicurso Internacional de Actualización en DOLOR -2012 Dr. Tomas Maresca- Cofundador de PHI para el estudio y tratamiento de la Fibromialgia y Seme de Fatiga Crónica

FACTORES DESENCADENANTES �Puede estar causada o agravada por estrés físico o mental, traumatismo físico, exposición excesiva a humedad o frío, sueño deficiente, enfermedad reumática. Muchos de los casos empiezan después de hechos puntuales, como infecciones virales o bacterianas, accidentes de automóvil, etc. �También puede aparecer sin ningún factor predisponente.

Predisposición genética �Es 8 veces más frecuente entre miembros de la misma familia, destacando especialmente las investigaciones sobre el gen COMT que sintetiza la enzima catecol O- metiltransferasa en la vía de catecolaminas, así como genes relacionados con la serotonina y la sustancia P

Estrés �Cambios inducidos por el estrés en la función e integridad del hipocampo, estudios con espectroscopia por resonancia magnética de voxel simple o monovóxel (1 HMRS) demuestran alteraciones metabólicas en el complejo del hipocampo �Hay incremento de la sensibilidad al dolor � Voxel. Unidad mínima visible color 3 D � Pixel: Unidad mínima visible color 2 D

Factores ambientales �Reacción alérgica por contacto a metales, ej. restauración dental, prótesis metálicas, cosméticos, tatuajes, joyas y piercings, o vacunas y tratamientos con sales metálicas una infección viral, como el Epstein-Barr, bacteriana (por ejemplo, la enfermedad de Lyme)

Resonancia Magnética �Los dolores se expresan como estimulaciones de baja intensidad-a diferencia de las personas sanas-de las áreas del cerebro responsables del dolor, como la corteza somatosensorial primaria y secundaria, la corteza prefrontal, el lóbulo parietal inferior, la corteza cingular anterior, la Ínsula, los ganglios basales, el putamen y el cerebelo. Es probable que ese bajo umbral de tolerancia al dolor cause que el paciente con fibromialgia presente hiperestesia, un estado de dolor excesivo a la presión y otros estímulos

Tratamiento farmacológico �El tratamiento se basa en fisioterapia + ATD �AINEs: no son útiles para las personas con fibromialgia, ya que una característica de la misma es que no existen patologías en los músculos pese a sentir dolor el paciente �Pueden aliviar parte del dolor aunque no se ha evaluado la extensión del efecto placebo, también el efecto placebo uso de otros analgésicos

Tratamiento farmacológico �ANTIDEPRESIVOS: serotonina y noradrenalina �Antidepresivos tricíclicos, inhibidores selectivos de la recaptación de serotonina (ISRS) y duales (recaptan varios neurotransmisores). �ANIEPILEPTICOS: Gabapentina Pregabalina

ANTIDEPRESIVOS � • Más empleado amitriptilina � • Frecuentes efectos anticolinérgicos y sedación � • Amitriptilina � • Tabl 10, 25, 50, 75 mg. 1 comp 10 / 25 mg/24 h (noche) � • Tricíclico, efecto analgésico y sedante. � • Anticolinérgico, arritmógeno, hipotensión ortostática. � • Útiles en neuropatías de cualquier tipo ( NPH, �diabética, cancerosa, facial), depresión por cáncer y �dolor central

ANTICONVULSIVANTES • • • Más utilizados carbamazepina y gabapentina, el mas nuevo pregabalina Carbamazepina (tegretol) comp 200, 400 mg (100 -200 mg/8 h), útil dolor punzante (trigémino) nistagmus, diplopia, somnolencia, aplasia, lupus, erupción cutánea Gabapentina (neurontin-ultraneural) comp 100 -400 mg (900 -1200 mg/día) Pregabalina, 25, 75, 150 mg. cada 12 hs. Ef. Secundarios: somnolencia, mareos, pérdida equilibrio, aumento de peso

Fibromialgia Tratamiento �Los medicamentos que facilitan el sueño profundo y relajan los músculos ayudan a descansar a muchas personas que sufren fibromialgia.

�continúa el debate respecto a si la fibromialgia es una enfermedad en sí misma o si es, en realidad, un conjunto de síntomas (es decir, un Síndrome) correspondiente a enfermedades reumatológicas, neurológicas o inmunológicas, de difícil y costoso diagnóstico o si, simplemente, se trata de la acentuación de un conjunto de procesos (fatiga, trastornos del sueño, dolores, etc. ) que no constituyen una enfermedad en si mismos

� RADICULOPATÍAS

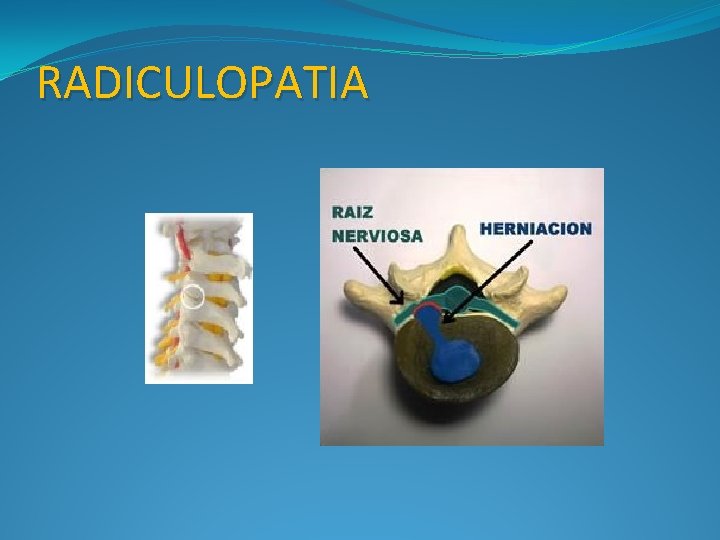
RADICULOPATÍA �Es cualquier enfermedad que afecte las raíces nerviosas de la columna. �Una hernia discal es una causa de radiculopatía.

INTRODUCCIÓN �No toda degeneración anatómica produce compresión nerviosa y dolor. �Además de la compresión mecánica hay otros factores que explican la clínica que son: inflamatorios, vasculares y de autoinmunidad. �La compresión de un nervio sano produce parestesias y el de un nervio lesionado produce dolor

CAUSAS DE RADICULOPATÍA �La principal es la espondilosis �Los traumas �Alteraciones metabólicas �Inflamaciones �Degenerativos �Tumores �Existen descargas prolongadas de señales dolorosas

FISIOPATOLOGÍA �Los vasos de las raíces son superficiales, y por ello vulnerables a fenómenos de compresión o inflamatorios. �Las compresiones rompen la barrera capilar sangre-nervio en la raíz produciendo edema. (Kobayashi) �La compresión radicular produce dolor radicular y disfunción nerviosa.

FACTORES ETIOPATOGÉNICOS EN EL DOLOR LUMBAR 1. - Factor anatómico 2. - Factor compresión. Factor edema 3. - Factor vascular 4. - Factor inmunitario 5. - Factor inflamatorio 6. - Factor neural

1. FACTOR ANATÓMICO �Las raíces de los nervios espinales flotan en el LCR y se adaptan a los movimientos de flexo-extensión de la columna. �Buena protección externa de las raíces y deficiente protección interna. �El aporte nutricio de la raíz se hace en su mayor parte por el LCR.

2. FACTOR COMPRESIÓN. FACTOR EDEMA �El proceso inflamatorio y la compresión producen edema que interfiere en la función nerviosa �Síndrome compartimental explica el dolor neuropático �La inflamación crónica explica el dolor lumbar sin factor mecánico

Existe compresión: �Aguda: alteraciones circulatorias �Crónica: desmielinización y fibrosis �La rapidez con la que se asienta el edema repercute en la lesión debido a que dificulta la adaptación de los fascículos nerviosos

3. FACTOR VASCULAR �Se apoya en la congestión venosa y en la fibrosis peri e intraneural. (Hoyland) �La lesión microvascular provoca edema y favorece la fibrosis. �El ejercicio físico palia la fibrosis sin los efectos secundarios de los fármacos.

4. FACTOR INMUNITARIO �Proteínas del núcleo → circulación sistémica → autoantígeno → reacción autoinmune → clínica sin hernia. � Degeneración de las fibras de las raíces. � No se produce en nervios periféricos. (Olmarker)

5. FACTOR INFLAMATORIO �Se puede producir reacción inflamatoria sin influencia de mecanismos inmunológicos �La degeneración discal implica un balance bioquímico alterado �Componente genético

6. FACTOR NEURAL �Protagonismo del ganglio de la raíz dorsal �Los cambios cuantitativos de la sustancia P modifican la transmisión del dolor. (Weinstein) �Las neuronas sensitivas del ganglio se afectan también por fenómenos directos (compresión y vibración) e indirectos (fenómenos químicos inflamatorios) �Síndrome compartimental. �Circulo vicioso

CONCLUSIÓN �El dolor lumbar radicular no se explica sólo por causas mecánicas, se necesita sensibilización química. (Lindahl) �Diferencia entre lesión irritativa y deficitaria para un correcto tratamiento. �El objetivo principal es evitar y prevenir cronificación de dolor
ESPONDILOSIS
RADICULOPATIA

DISFUNCIÓN RADICULOPÁTICA �No necesariamente se acompaña de dolor, a menos que se involucren las vías nocioceptivas �Hiperhidrosis �Debilidad muscular �Acortamiento en los músculos paravertebrales �Áreas focales sensibles y dolorosas en los músculos, puntos gatillo �Manifestaciones autonómicas y tróficas

Síndromes radículo-medulares • Abscesos epidurales • Radiculitis lumbosacra con retención urinaria HVS 2 • Síndrome radículo-medular en VIH/SIDA CMV • Paraplejia dolorosa ascendente potencialmente mortal • Afectación final de MMSS

TRATAMIENTOS FARMACOLOGICOS o Los aines son medidas terapéuticas sencillas �No obtención de resultados �Desconocimiento del modo de utilizar medidas eficaces para tratar una gran variedad de trastornos músculo esqueléticos que se presentan en la asistencia primaria �Existen técnicas que ofrecen nuevas posibilidades a los médicos de atención primaria �Remisión del paciente a especialistas �Se favorece el diagnóstico y la confianza terapéutica del medico

RELAJANTES MUSCULARES �Efectos adversos, la somnolencia �Sus contraindicaciones, enfermedades de la próstata �La presentación como crema relajante muscular, vía oral y parenteral IM �La aplicación intramuscular del relajante puede ir asociado a un AINE �Las excesivas dosis producen fenómeno de tolerancia, y su ineficacia

ANALGESICOS Y ADYUVANTES �Anticonvulsivantes (carbamacepina (CBZ), fenitoína nticonvulsivantes (FNT), gabapentina (GBP), pregabalina (PGB) valproato (VPA), lamotrigina (LTG), topiramato (TPM), felbamato (FBM), vigabatrina (VGT) y oxcarbacepina). �- Agonista de los receptores GABA �(Baclofeno). �- Agonista de los receptores NMDA �(Memantina, Ketamina, Dextrometorfano) �- Alfa adrenérgicos (Clonidina). - Alfa adrenérgicos

ANTIDEPRESIVOS � • Más empleado amitriptilina � • Frecuentes efectos anticolinérgicos y sedación � • Amitriptilina : 10, 25, 50, 75 mg. 1 comp 10 ó 25 mg/24 h (noche) � • Tricíclico, efecto analgésico y sedante. � • Anticolinérgico, arritmógeno, hipotensión ortostática. � • Útiles en neuropatías de cualquier tipo ( NPH, �diabética, cancerosa, facial), depresión por cáncer y �dolor central

BENZODIAZEPINAS • Útil como sedante y relajante muscular • Buena tolerancia y posibilidad de dependencia psíquica Diazepan: 5 a 10 mg VO, IV, IM • Cloracepato caps (5 -50 mg) inyectable (20 -100) (20 -50 mg/ noche)

NEUROLÉPTICOS �Efecto positivo en dolor neuropático �Importantes efectos adversos �Levopromazina (nozinam) comp 25, gotas 1 gota=1 mg � 10 gotas/24 h (noche), 50 gotas/24 h �bloqueo alfa, anticolinergico, extrapiramidalismo �haloperidol (haloperidol®) comp 10 mg, gotas 1 ml=2 mg 10 -20 gotas/8 h, 50 gotas/8 h

OPIÁCEOS EN DOLOR NEUROPÁTICO • Estudio doble ciego, aleatorizado, controlado OXICODONA / PLACEBO • Dosis máxima de Oxicodona de 40 mg/día. • Disminución de la intensidad del dolor del 67%. Watson CPN, et al. Pain 2003; 105: 71 -78

OPIÁCEOS EN DOLOR NEUROPÁTICO �Tramadol: 50 a 100 mg. cada 6 / 8 horas �Máximo 400 mg. 24 hs. �Oral: comprimidos 50 mg. , gotas 50 a 100 mg/ml �Inyectable: ampollas 50 mg.

TERAPIAS INVASIVAS � Bloqueo de nervios simpáticos. � Opioides espinales. � Estimulación de la médula espinal. � Inyección epidural de corticosteroides � Ablación por radiofrecuencia.

LAS INFILTRACIONES �Representan una práctica valiosa �Ayudan a aliviar el dolor y mejoran la función �Amplían las capacidades del médico �Resulta esencial utilizar estos procedimientos con cuidado y precisión �Son una opción mas dentro del tratamiento

CORTICOIDES � Administrados por vía epidural y sistémica � Frecuentes efectos adversos � Prednisolona comp 2. 5, 5, 30 mg 1 comp 30 mg /24 h �Metilprednisolona inyectable 8, 20, 40, 80, 500, 1000 mg Dosis recomendada 1 mg/kg/día

�Puede haber recurrencia si no se complementan con reposo vendaje compresivo, férulas, frió, calor ultrasonidos fisioterapia y administración de fármacos, aines �El médico debe visualizar el trayecto de la aguja �Conocimientos anatómicos consiguen mejores resultados, se coloca el anestésico y el corticoide en el punto exacto �Se minimizan las complicaciones derivadas del trauma de la aguja sobre las estructuras que atraviesa
- Slides: 57