Febre Tifide uma doena reemergente III SIMPSIO INTERNACIONAL

Febre Tifóide – uma doença re-emergente? III SIMPÓSIO INTERNACIONAL DE VIGIL NCIA DAS DOENÇAS DE TRANSMISSÃO HÍDRICA E ALIMENTAR

A Salmonella Typhi e a Vigilância da Febre Tifóide Maria Lúcia Rocha de Mello Médica Sanitarista Divisão de Doenças de Transmissão Hídrica e Alimentar Novembro de 2005

Febre Tifóide n Aspectos epidemiológicos n doença bacteriana aguda; n gravidade variável n reservatório: homem doente portador

Aspectos epidemiológicos n n n distribuição universal baixo nível sócio-econômico, precárias condições de saneamento apresenta-se na forma endêmica, no Brasil superposição de epidemias, no N e NE

Fonte: D. D. T. H. Alimentar/CVE/SESSP

Fonte: D. D. T. H. Alimentar/CVE/SESSP

Fonte: SEADE *2005 – dados preliminares

Em São Paulo: n Coef. Incid. < 0. 1 casos por 100. 00 hab casos importados Atividade profissional Motorista de caminhão

Agente etiológico n Salmonella Typhi bacilo gram-negativo n Família: Enterobacteriaceae n alta infectividade e baixa patogenicidade n resistente ao congelamento n bastante sensível ao hipoclorito 6 a 109 n dose infectante experimental: 10 n

Salmonella Typhy n Estrutura antigênica: n n n antígeno O: somático, presente em todas as Salmonelas. Glicolipídico, termoestável essencial à virulência O 9 antígeno H: flagelar, protéico, termolábil Antígeno Vi: capsular, glicoprotéico, termolábil. Pode ou não estar presente na S. Typhi e também pode ser encontrado na S. Paratyphi

Aspectos clínicos: n n Quadro clássico: febre alta, dor de cabeça, mal-estar geral, anorexia, roséola tífica, hepatoesplenomegalia, dissociação pulsotemperatura, obstipação intestinal ou diarréia e tosse seca. Atualmente raro. Em crianças quadro mais benigno e diarréia é mais freqüente; n Evolução gradual uso de antibióticos; n Salmonelose septicêmica S. mansoni

Modo de Transmissão: n n Principalmente de forma indireta contaminação de alimentos e água; alimentos: geralmente contaminados na manipulação n De menor importância epidemiológica: n Acidente em laboratório n Transmissão pessoa a pessoa n Transmissão sexual

Tempo de sobrevida do agente: n n n Água: depende da temperatura, do O 2 disponível e de matéria orgânica. < 3 a 4 sem. Esgoto: experimental até 40 dias. Água do mar: não é bom meio. Ostras, mariscos e moluscos: até 4 semanas. Leite, creme e derivados: excelente meio; até 2 meses. Carnes e enlatados: preparo suficiente para eliminar. Contaminação posterior.

Período de transmissibilidade: n n Dura enquanto houver eliminação de bacilo pelas fezes ou urina; Desde a primeira semana de doença até o final da convalescença. 10% dos pacientes não tratados meses; eliminação pode ser intermitente. até 3

Período de Incubação: n Depende da dose infectante. n Comumente de 1 a 3 semanas n em média: duas n variação: 3 a 56 dias

Portador: n n Indivíduo que após a doença clínica ou sub -clínica continua eliminando bacilos por vários meses; a maioria assintomática; de grande importância epidemiológica: n n n manutenção da endemia surtos 2 a 5 % dos casos clínicos; 25% não tem história clínica de doença; mais freqüente em mulheres adultas; patologia biliar

Suscetibilidade e Imunidade: n Suscetibilidade é geral n maior em pacientes com acloridria gástrica n Imunidade adquirida não é definitiva n pós doença n vacinação

Morbidade: n n n n Sem alterações cíclicas ou sazonalidade; não tem distribuição geográfica especial; diretamente relacionada às condições de saneamento básico e hábitos individuais; em áreas endêmicas, mais freqüente entre 15 e 45 anos; Brasil: tendência de declínio nas últimas décadas. Importantes variações em regiões e estados; Sub-registro: dificuldade no diagnóstico e falhas no sistema de informação.

Mortalidade e Letalidade: n Pode ser fatal se não tratada n Letalidade pode alcançar 10% dos infectados n nos países desenvolvidos < 1% n Maior em crianças e idosos n Demora no início da antibioticoterapia

Febre tifóide e infecção pelo HIV n n Em áreas endêmicas o risco pode ser de 25 a 60 vezes maior doentes de AIDS podem ter quadros mais graves e com tendência a recaídas.

Diagnóstico diferencial: n n n Salmonella parathyphi A, B e C Yersinia enterocolitica pneumonias, tuberculose, septicemia, febre reumática, peritonite, colecistite aguda, forma toxêmica da esquistossomose, mononucleose infecciosa, meningoencefalite, doença de Hodgkin, abscesso hepático sub-frênico, apendicite, ITU, leptospirose, malária, toxoplasmose, tripanossomíase, endocardite bacteriana febre a esclarecer

Diagnóstico: n n Diagnóstico clínico difícil; Baseia-se primordialmente no isolamento e identificação do agente etiológico. n n n cultura: copro, hemo e mielocultura Reação de Widal: dificuldade de padronização. Não se indica na VE. Testes sorológicos:

Tratamento dos casos: n n n Ambulatorial de preferência; Suporte e das complicações; Droga de primeira escolha: Cloranfenicol por 15 dias após o último dia de febre (+/ - 21 dias). n Alternativas: n n n Ampicilina: 14 dias Sulfametoxazol + Trimetoprim: 14 dias Amoxacilina: 14 dias Ciprofloxacina 10 a 14 dias Ofloxacina Ceftriaxona

Historia da resistência antimicrobiana em Salmonella Typhi n n n n 1948 - cloranfenicol reduz a mortalidade por febre tifóide; 1950 - resistência ao cloranfenicol; 1972 - surtos México, Índia, Tailândia e Peru, com cepas resistentes ao cloranfenicol; Final dos anos 90 – multi-droga resistência: sulfametoxazol-trimethoprim, amoxacilina - Índia, Paquistão. Bangladesh, Vietnã e África; 1992 - resistência a ciprofloxacina 1999 - resistência a ceftriaxone - rara Raramente resistência surge no curso do tratamento

Complicações: n Recaídas : 3 a 20 % n Enterorragia: principal; n perfuração intestinal: pouco freqüente n n complicações em qualquer órgão devido a bacteremia; colecistite.

Vigilância Epidemiológica: n Objetivos: informação adequada n conhecimento das características epidemiológicas n definir estratégias de prevenção e controle n
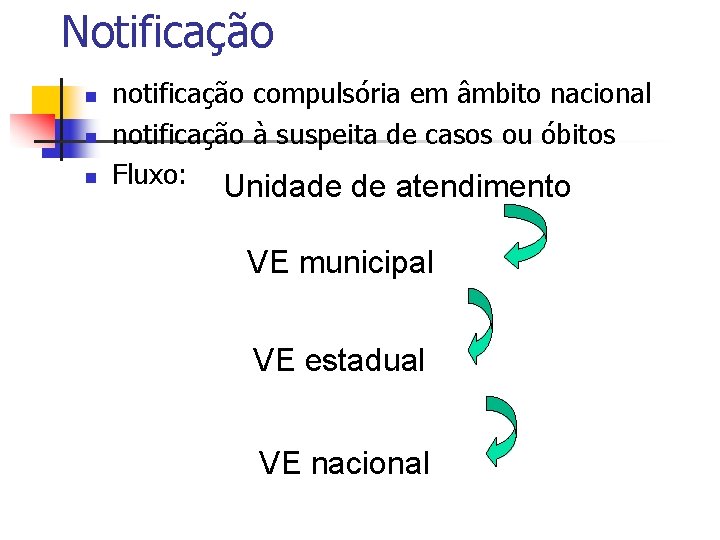
Notificação n notificação compulsória em âmbito nacional notificação à suspeita de casos ou óbitos Fluxo: Unidade de atendimento VE municipal VE estadual VE nacional

Definição de Caso Suspeito: n Paciente com febre persistente que pode ou não ser acompanhada de um ou mais dos seguintes sinais e sintomas: n cefaléia, mal estar geral, dor abdominal, anorexia, dissociação pulso-temperatura, obstipação ou diarréia, tosse seca, roséolas tíficas, e esplenomegalia.

Confirmado: n Laboratório: quadro clínico compatível e isolamento da Salmonella Typhi ou sua detecção pelo PCR; n Clínico-epidemiológico: clínica compatível e epidemiologicamente vinculado a um caso confirmado por laboratório

Medidas de Controle: n Dependem dos resultados da investigação epidemiológica e do modo de transmissão: n em relação ao doente: n não se indica isolamento n destino adequado dos dejetos n desinfecção de objetos em contato com excretas n tratamento adequado n afastar da manipulação de alimentos n orientação quanto à higiene

Pesquisa de portadores: n Pós tratamento, 7 dias após antibioticoterapia n não manipulador de alimentos: 3 amostras, intervalo de 24 hs, manipulador de alimentos: 7 amostras, intervalo de 24 hs, portador crônico - comunicantes manipuladores de alimentos e grupos de risco: 7 amostras, intervalo de 24 hs

Tratamento dos portadores: n n n Ampicilina ou Amoxacilina por 4 a 6 semanas. 7 dias após o término, 3 coproculturas com intervalo de 30 dias Se positivo: tratar novamente, de preferência com uma Quinolona(4 semanas). Duração não bem estabelecida. Colecistectomia: em portadores com colecistopatia. Tratamento anti-esquistossomótico.

Medidas de Controle: n sistema público de abastecimento de água n n n n dosagem mínima de cloro residual livre limpeza e desinfecção de reservatórios de distribuição manter pressão positiva na rede pontos de contaminação (rachaduras, canalizações abertas, etc. . ) análise bacteriológica periódica da água sistemas individuais de abastecimento (poços, cisternas, minas. . . ) proteção sanitária eliminação de dejetos limpeza e reparo de fossas n uso correto de fossas sépticas e poços absorventes n

Medidas de Controle: n Alimentos: n contaminados na origem n contaminados na manipulação n quanto ao risco: n n n ostras, mariscos. . alto : leite cru, moluscos, ostras, pescados crus, hortaliças, legumes e frutas não lavadas médio: grande manipulação após o cozimento ou requentados baixo: alimentos cozidos consumidos imediatamente, ou alimentos secos

Medidas de Controle: n Vacinação: baixo poder imunogênico e imunidade de curta duração: n n não é a principal arma de controle não tem impacto no controle de surtos não é recomendada em calamidades Indicações: n n pessoas sujeitas a exposição excepcional viajantes para zonas de alta endemicidade
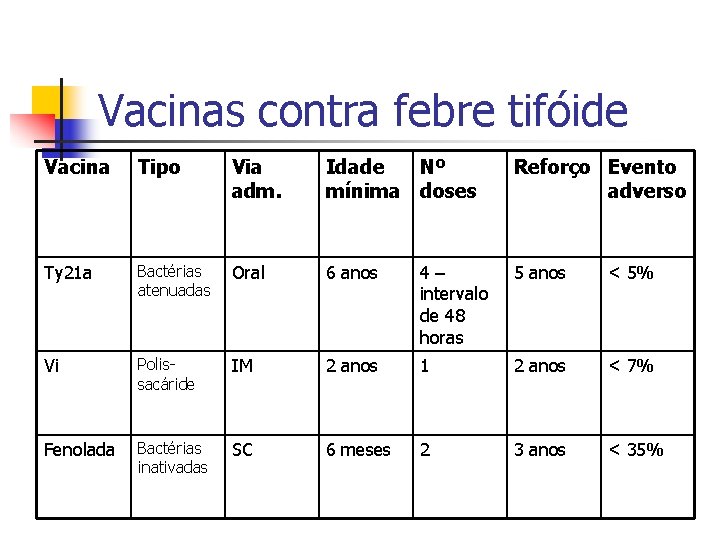
Vacinas contra febre tifóide Vacina Tipo Via adm. Idade Nº mínima doses Reforço Evento adverso Ty 21 a Bactérias atenuadas Oral 6 anos 4– intervalo de 48 horas 5 anos < 5% Vi Polissacáride IM 2 anos 1 2 anos < 7% Fenolada Bactérias inativadas SC 6 meses 2 3 anos < 35%
- Slides: 36