Febre Reumtica Reviso Saulo Ribeiro Internato de Pediatria

Febre Reumática Revisão Saulo Ribeiro Internato de Pediatria - HRAS – 2006 Coordenação: Elisa de Carvalho, Paulo R. Margotto

Caso 1 Admissão PSI: 25/04/06 Ala B: 27/04 Identificação: I. J. A. , 11 anos, masculino, natural e procedente de Campo Alegre – BA, proveniente de zona rural. Mãe: W. A. S. , 39 anos, lavradora. Pai: F. J. A. , 53 anos, lavrador.

Caso 1 Queixa principal: “Febre e cansaço há 1 mês”. História da doença atual: Mãe informa que há 1 mês, menor apresentou febre (não aferida), dispnéia aos mínimos esforços e dor e edema em tornozelos e joelhos, de caráter migratório, que duravam cerca de 4 dias.

Caso 1 HDA: Procurou o serviço de saúde local onde recebeu diagnóstico de anemia e cardiopatia. Foi encaminhado para o HRAS para acompanhamento. Revisão de sistemas: Refere hiporexia e epistaxe noturna.

Caso 1 Antecedentes gestação/parto/neonatal: Mãe G 7 P 7; não fez pré-natal; parto domiciliar; a termo; chorou ao nascer. Antecedentes pessoais: Leite materno exclusivo até 6 meses. Vacinação completa. Cursa a 2ª série e tem rendimento regular.

Caso 1 Antecedentes pessoais patológicos: Internação aos 8 anos por anemia. Não sabe informar qual o tipo de anemia. Nega hemotransfusão, cirurgias ou outras doenças. Antecedentes familiares: Pais saudáveis, sem vícios. Seis irmãos sadios.

Caso 1 Aspectos sócioeconômicos: Moram em casa de alvenaria, na zona rural, com 8 pessoas em 4 cômodos. Água utilizada da cisterna, não filtrada, sem luz elétrica, fossa séptica.

Caso 1 Exame físico: • P: 26. 700 g. Estatura: 145 cm. • Sinais vitais: PA: 139 X 55 mm. Hg. FC: 128 bpm. FR: 19 irpm. T. : 36, 3°C. • Ectoscopia: BEG, consciente, hidratado, hipocorado(1+/4), eupneico, taquicárdico, acianótico, anictérico e afebril.

Caso 1 • Cabeça e pescoço sem anormalidades; • Otoscopia e oroscopia sem alterações; • Pele: presença de lesões cicatriciais hipercrômicas em membros inferiores; • Gânglios impalpáveis; • Apar. Respiratório: expansibilidade torácica simétrica, MVF +, sem ruídos adventícios.

Caso 1 • Apar. Cardiovascular: ritmo cardíaco regular, em 2 tempos, bulhas normofonéticas, ictus cordis visível, de ± 2 polpas digitais, em 5° espaço intercostal esquerdo com linha hemi-clavicular, presença de sopro holossistólico (3+/6) em foco mitral e sopro diastólico (3+/6) em foco aórtico.

Caso 1 • Abdome plano, flácido, RHA presentes, sem visceromegalias. • Membros bem perfundidos e sem edema. • SNC: sem alterações. • Hipótese: Cardite reumática.

Caso 1 • Exames complementares (24/04): – Hemograma: Leuc. : 14. 000(75, 02, 18, 03, 02) Hm: 3. 640. 000 VCM: 77, 8 Plaq. : 339. 000 Ht: 28, 3% HCM: 25, 7 Hg: 9, 4 g/d. L CHCM: 33, 1 – Proteínas: Totais: 7, 0 Albumina: 3, 6

Caso 1 • Exames complementares (24/04): – Bioquímica: Glicose: 124 (não estava em jejum) TGO: 11 TGP: 0, 7 Uréia: 35 Cr: 0, 4 – EAS: Densidade: 1. 025, p. H: 6, 0, proteínas (2+), hemoglobina (1+), traços de acetona, C. E. D. raros, leucócitos: 698 p/c, hemáceas: 294 p/c, flora bacteriana (1+), muco (2+). – Rx tórax: cardiomegalia.

Caso 1 • Exames complementares (25/04): – Ecodopplercardiograma: Insuficiência mitral e aórtica importante de etiologia provavelmente reumática; Cavidades esquerdas bastante dilatadas com predomínio do AE; Válvula mitral com folheto posterior espessado e mobilidade diminuída; Doppler: refluxo valvar mitral e aórtico.

Caso 1 • Exames complementares (26/04): – PCR: 6, 83 mg/d. L – ASLO: 344 UI/m. L – -1 glicoproteína ácida: 289, 6 mg/Dl – Hemocultura negativa colhida em 25/04

Caso 1 • 1. 2. 3. 4. Conduta: Penicilina benzatina 600. 000 UI IM (26/04); Concentrado de hemáceas(27/04); Furosemida: 2 mg/kg/dose(27/04); Prednisona: 2 mg/kg/dia(29/04); • Evolução: Houve melhora clínica, atualmente sem intercorrências, recebeu alta no 30° dia de internação, em desmame do corticosteróide.

Caso 2 • Admissão PSI: 14/05/06; • Admissão Ala-B: 15/05/06; • Identificação: M. P. A. , 4 anos, masculino, parda, natural e procedente de Vanderlei-BA. Mãe: D. P. A. , 29 anos, do lar. Pai: J. R. A, 32 anos, açougueiro.

Caso 2 • QP: “Inchaço nas juntas há 1 semana. ” • HDA: Mãe informa que a criança apresentou febre (não aferida), tosse seca e odinofagia há 10 dias. Procurou o serviço de saúde local onde recebeu diagnóstico de faringoamigdalite. Prescrito cefalexina. Não sabe informar a dose.

Caso 2 • HDA: Há 9 dias, apresentou pápulas em tronco e rosto. Suspendeu o antibiótico por conta própria e procurou ajuda médica. Prescrito Predsin®. Houve regressão das pápulas em 6 dias. Nesse período, iniciou dor e edema em punhos, dedos, articulações coxo-femoral, tornozelos e coluna simultaneamente. Há 2 dias o edema se acentuou nos tornozelos. Foi encaminhada para o HRAS para investigação diagnóstica.

Caso 2 • Antecedentes gestação/parto/neonatal: G 3 P 2 AO; partos normais, sem intercorrências; 3. 700 g; alta hospitalar com 48 h. LME até 6 meses. Desmame com 1 ano e 11 meses.

Caso 2 • Antecedentes pessoais: Vacinação completa; Desenvolvimento neuropsicomotor normal; Bom rendimento escolar; Internações prévias: pneumonia aos 2 anos. Tem asma. Atualmente controlada. Faz companhamento no HBDF;

Caso 2 • Antecedentes familiares: primo atópico. • Condições sócioeconômicas: Mora em casa de alvenaria com 5 pessoas, com saneamento básico.

Caso 2 Exame físico: • P: 18. 500 g. Estatura: 105 cm. • Sinais vitais: PA: 105 X 68 mm. Hg. FC: 120 bpm. FR: 28 irpm. T. : 36, 0°C. • Ectoscopia: BEG, consciente, hidratado, corado, taquipneico, taquicárdico, acianótico, anictérico e afebril.

Caso 2 • Cabeça e pescoço sem anormalidades; • Otoscopia sem alterações; • Oroscopia: orofaringe hiperemiada, sem pus, tonsilas palatinas aumentadas de tamanho; • Pele de aspecto habitual; • Gânglios impalpáveis; • Apar. Respiratório: expansibilidade torácica simétrica, MVF +, sem ruídos adventícios.

Caso 2 • Aparelho cardiovascular: RR, 2 T, BNF, sem sopro; • Abdome plano, flácido, RHA presentes, sem visceromegalias; • Membros bem perfundidos e sem edema; • SNC: sem alterações. • Hipótese: Febre reumática.

Caso 2 • Exames complementares (14/05): – Hemograma: Leuc. : 14. 800(66, 05, 25, 00, 02) Hm: 4. 700. 000 VCM: 76, 9 Ht: 36, 7% HCM: 24, 9 Hg: 11, 8 g/d. L CHCM: 32, 3 Plaq. : 337. 000 VHS: 34

Caso 2 • Exames complementares (14/05): – Bioquímica : Glicose: 98, 5 Uréia: 18 TGO: 19 TGP: 23 – Rx de tórax: normal; – ECG: normal; – Ecocardio: normal; – Hemocultura: negativa. Cr: 0, 5

Caso 2 • Exames complementares (14/05): – PCR: normal. – ASLO: normal. – -1 glicoproteína ácida: normal.

Caso 2 • 1. 2. 3. Conduta: Penicilina benzatina 600. 000 UI IM; AAS, 500 mg, VO, 6/6 h; Exames. • Evolução: Houve remissão completa do quadro, recebendo alta hospitalar no 7° dia de internação.

FEBRE REUMÁTICA Revisão

Epidemiologia • Coincide com a da infecção de orofaringe pelo • • • estreptococo beta-hemolítico do grupo A (EBHGA); Endemias: 0, 1 a 0, 5% Epidemias: 3% Praticamente extinta nos países desenvolvidos; Comum no Brasil (dados do SUS – 1998): R$ 90. 000, 00 – internações cirúrgicas. R$ 20. 000, 00 – internações clínicas.

Etiopatogenia • É sempre conseqüente a uma infecção de orofaringe • • pelo EBHGA; Infecções cutâneas ou em outras localizações, desacompanhadas da faringite estreptocócica, NÃO causam FR; Patogênese = fatores do hospedeiro + fatores do EBHGA + fatores ambientais

Fatores ligados ao hospedeiro • Suscetibilidade genética; – Maior incidência em familiares; – Associações com antígenos do sistema HLA (HLA – DRw 53).

Fatores ligados ao EBHGA • A proteína M do estreptococo desempenha papel importante na patogênese da FR: – Cepas reumatogênicas ricas em proteína M; – Resposta imune M-específica é intensa; – Semelhanças antigênicas componentes de tecidos humanos (mimetismo molecular). • Os sorotipos M 1, M 3, M 5, M 6 e M 18 são considerados reumatogênicos.

Fatores ambientais • Más condições socioeconômicas; • Más condições de higiene; • Más condições de moradia; • Assistência médica precária; • Desnutrição.

Patologia • Nos tecidos lesados pela FR não são encontrados EBHGA; • Alteração patognomônica da doença: nódulo de Aschoff (edema e fragmentação das fibras colágenas e degeneração fibrinóide, de localização miocárdica e/ou valvar). Aparece na 2ª semana de doença e tende a persistir.

Quadro Clínico • A FR ocorre de 2 semanas a 6 meses após uma faringite estreptocócica; • Sintomática (60 a 70%); • Assintomática (30 a 40%); • Mais comum à idade escolar; • Sem predomínio de sexos; • Exceção: coréia (meninas).

Artrite • Freqüencia: 60 a 85% • Início: 1 a 3 semanas após infecção de orofaringe pelo • • • EBHGA; Características: poliartrite aguda, migratória, de grandes articulações, bastante dolorosa; Comprometimento de pequenas articulações e coluna é infreqüente (0, 5 a 15%); Excelente resposta aos AINHs; Duração: 1 a 5 dias em cada articulação; Duração total do surto articular varia de 1 a 3 semanas; Prognóstico: excelente, não deixa seqüelas.

Comprometimento articular atípico • Início: 1ª semana após infecção de orofaringe • • • pelo EBHGA; Caract. : poliartrite aguda, aditiva (70%), monoarticular (15%), dolorosa; Presença de rigidez matinal em 20% Má resposta aos AINHs; Duração: em média, 2 semanas em cada articulação. Duração do surto articular de até 9 meses, com curso intermitente; Prognóstico: não deixa seqüelas.

Cardite • A presença de cardite (valvulite mitral) permite, • • habitualmente, maior segurança diagnóstica; Manifestação clínica + importante da FR ( elevadas taxas de morbimortalidade); Ordem decrescente de freqüencia: mitral, aórtica, tricúspide e , excepcionalmente, pulmonar; Sopro + característico (insuf. mitral): holossistólico, de alta freqüencia, com irradiação para a axila; Início: 1 semana a 3 meses;

Cardite • Critérios: – Sopro cardíaco orgânico anteriormente ausente – 95 a 100% – Aumento de área cardíaca – 50% – Insuficiência cardíaca – 5 a 10% – Pericardite – 5 a 10% (sempre associada à pancardite) • Duração: 1 a 6 meses ( média: 3 meses); • Evolução: Depende da gravidade da cardite no surto inicial e/ou das recorrências; – – – Surto inicial leve: 80% evoluem p/ cura após 5 anos; Cardite grave com ICC: 30% evoluem p/ cura; Doença cardíca prévia: todos permanecem com seqüela.

Coréia de Sydenham • A sua presença em crianças é altamente sugestiva • • do diagnóstico de FR; Freqüencia: 5 a 30% Acomete preferencialmente meninas em idade escolar e início da adolescência; Início: 1 a 6 meses; Caract. : Movimentos abruptos, involuntários, desordenados, mais evidentes em membros e face. Cessam com o sono. Podem ser unilaterais (hemicoréia);

Córeia de Sydenham • Labilidade emocional; • Fraqueza muscular; • Sinal do pronador: pronação das mãos quando da elevação dos braços acima da cabeça; • Duração: 1 semana a 2 anos (média: 3, 5 m); • Curso: Não deixa seqüelas, porém labilidade emocional pode persistir por longos períodos.

Nódulos subcutâneos • Rara (<3%); • Em geral associada a cardite; • Costuma aparecer várias semanas após o surto; • São duros, indolores, imóveis, localizados nas superfícies das articulações, sobre proeminências ósseas e no couro cabeludo; • Variam desde milímetros até 5 cm.

Eritema marginado • Bastante raro; • Associação freqüente com cardite; • Caracteriza-se por lesões de bordas nítidas avermelhadas, serpiginosas, com centro claro, não-pruriginosas e de localização preferencial em tronco e porções proximais dos membros; • Costumam ser evanescentes (horas).

Observação • Apesar de não serem consideradas manifestações da FR, as epistaxes e as dores abdominais são comuns na fase inicial da doença.

Diagnóstico • Critérios de Jones: Sinais maiores: 1. Cardite; 2. Artrite; 3. Coréia* 4. Nódulos subcutâneos; 5. Eritema marginado. Sinais menores: 1. Febre; 2. Artralgia; 3. Alteração das provas de fase aguda; 4. Alargamento do espaço P-R no ECG.

Diagnóstico • Critérios de Jones: Evidência de infecção estreptocócica prévia: 1. Cultura de orofaringe positiva para o EBHGA; 2. Aumento dos títulos dos anticorpos antiestreptocócicos: antiestreptolisina O (ASLO), anti-hialuronidase, antiestreptoquinase etc.

Exames complementares • Finalidade? • Provas de fase aguda: VHS E PCR. • Pouco específicas; Persitem por 1 a 2 meses; Importância: controle evolutivo (indicadores da cura do processo). Infecção estreptocócica: – Cultura de orofaringe + para o EBHGA; – Aumento de títulos dos anticorpos específicos (ASLO, anti -hialuronidase, anti-DNAse B etc).

Exames complementares • Avaliação do comprometimento cardíaco: 1. ECG: 1. 2. 3. 4. Aumento do intervalo P-R; Prolongamento do segmento ST e das ondas T; Sinais sugestivos de aumento de câmaras; Sinais de pericardite. 2. Radiografia de tórax; 3. Eco. Doppler.

Diagnóstico diferencial • Nem todos os pacientes que preenchem os critérios de Jones têm FR; • Com a aplicação correta dos critérios , praticamente nenhum paciente com FR deixará de ser diagnosticado, ou seja, o teste apresenta boa sensibilidade, mas a especificidade é duvidosa.

Diagnósticos diferenciais da artrite • Artrites infecciosas; • Associadas a doenças hematológicas; • Associadas a neoplasias; • Outras doenças reumáticas.

Diagnósticos diferenciais da cardite • Infecções virais; • Doenças do tecido conectivo; • Alterações cardíacas funcionais; • Prolapso da válvula mitral; • Aorta bicúspide.

Diagnósticos diferenciais da coréia • Encefalites virais; • Lúpus eritematoso sistêmico; • Síndrome antifosfolipídeo; • Coréia familiar benigna.

Curso • O episódio agudo é autolimitado, com duração de 1 a 6 meses; • A doença tende a recorrer, especialmente nos primeiros 5 anos após o surto inicial; • Os surtos subseqüentes tendem a apresentar comportamentos semelhantes ao surto inicial; • A freqüencia de recorrências em pacientes não submetidos à profilaxia secundária situa-se entre 20 e 50%.

Tratamento • Três fases: 1. 2. 3. Profilaxia primária; Tratamento sintomático; Profilaxia secundária.
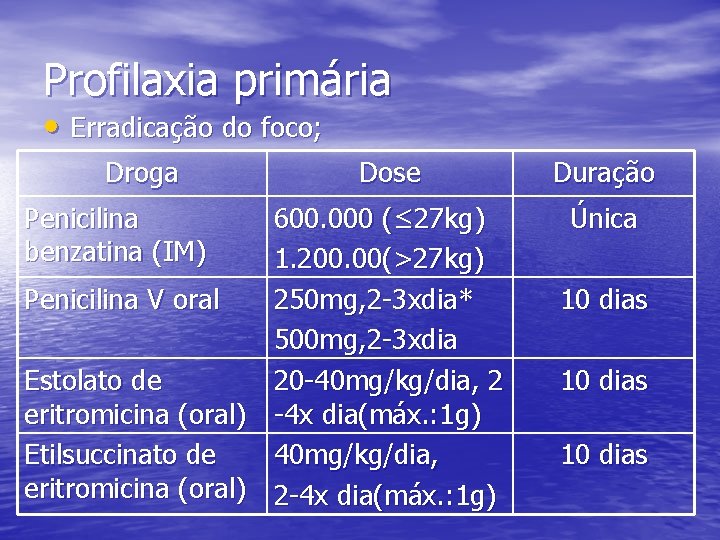
Profilaxia primária • Erradicação do foco; Droga Penicilina benzatina (IM) Dose 600. 000 (≤ 27 kg) 1. 200. 00(>27 kg) Penicilina V oral 250 mg, 2 -3 xdia* 500 mg, 2 -3 xdia Estolato de 20 -40 mg/kg/dia, 2 eritromicina (oral) -4 x dia(máx. : 1 g) Etilsuccinato de 40 mg/kg/dia, eritromicina (oral) 2 -4 x dia(máx. : 1 g) Duração Única 10 dias

Tratamento sintomático • Artrite: – AAS: 80 -100 mg/kg/dia, VO, 6/6 h, ou – Naproxeno: 10 -15 mg/kg/dia, VO, 12/12 h OBS. : Duração de 4 a 6 semanas. • Cardite: – Prednisona: 1 -2 mg/kg/dia, VO, 6/6 h, a seguir, 1 a 2 mg/kg/dia, VO, dose única, a seguir, redução gradual (± 20% por semana) até suspensão. OBS. : Duração de 2 semanas para a 2 primeiras dosagens e de 8 semanas para a redução.

Tratamento sintomático • Coréia: – Haloperidol – iniciar com 1 mg, 2 x ao dia, VO. Na ausência de resposta após 72 h, aumentar até 4 -6 mg/dia*, ou – Ácido valpróico – 20 -40 mg/kg/dia, VO, 6/6 h ou 8/8 h, ou – Fenobarbital – 5 -7 mg/kg/dia, VO, 6/6 h ou 8/8 h.

Profilaxia secundária • Prevenção das recorrências; • Novos surtos de atividade da doença poderão • • • agravar lesões cardíacas preexistentes ou propiciar seus surgimentos; Droga de escolha: Penicilina benzatina; Profilaxia adequada: Níveis séricos > 0, 02 mcg / m. L; Duração: – Vida inteira se tiver cardite; – Até 18 anos e pelo menos 5 anos após o último surto aqueles que não a tiveram.
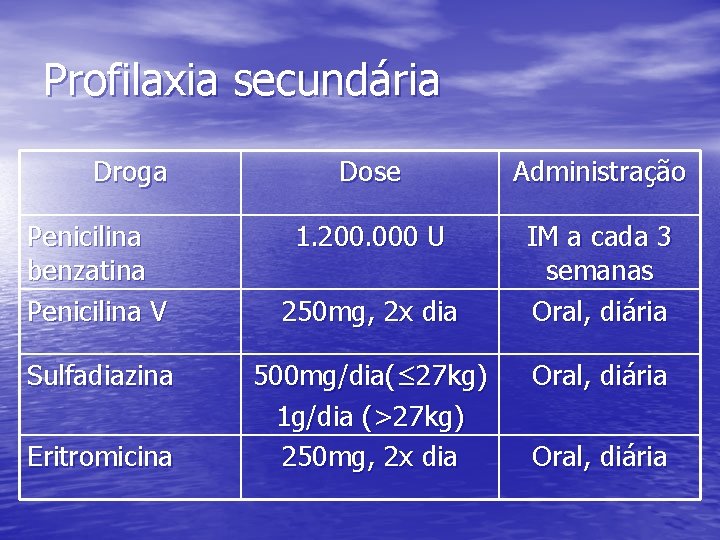
Profilaxia secundária Droga Penicilina benzatina Penicilina V Sulfadiazina Eritromicina Dose Administração 1. 200. 000 U IM a cada 3 semanas Oral, diária 250 mg, 2 x dia 500 mg/dia(≤ 27 kg) 1 g/dia (>27 kg) 250 mg, 2 x dia Oral, diária

Profilaxia da endocardite bacteriana • Procedimentos cirúrgicos ou dentários em pacientes com cardiopatia reumática devem ser acompanhados de doses suplementares de antibióticos; • As recomendações variam de acordo com o procedimento e a idade do paciente; • Para a profilaxia do Streptococcus viridans (50 a 75% das infecções endocárdicas), recomenda-se a utilização da amoxicilina 1 h antes e 6 h após o procedimento.

Referências 1. 2. 3. 4. 5. 6. Marcondes – Pediatria Básica, 2004; Nelson – Tratado de pediatria, 17ª edição; Manual de pediatria da UNIFESP, 1ª edição; Sociedade Brasileira de Cardiologia (site); Sociedade Brasileira de Reumatologia (site); Reumatologia para o clínico – USP.

É ISSO!!!
- Slides: 64