Fatores de piora da funo pulmonar na Fibrose

Fatores de piora da função pulmonar na Fibrose Cística Fabíola Villac Adde Unidade de Pneumologia – Instituto da Criança Hospital das Clínicas - FMUSP
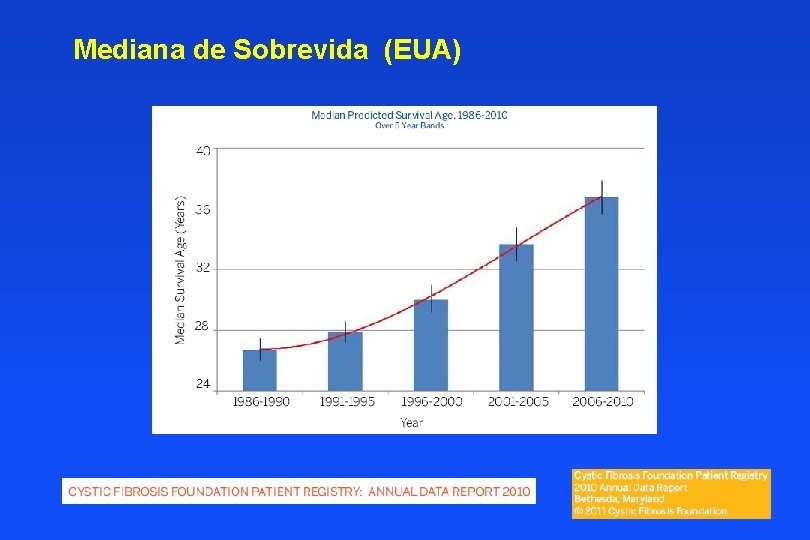
Mediana de Sobrevida (EUA)

Século XXI – Melhor sobrevida em FC Multifatorial ® Diagnóstico e tratamento mais precoces ® Centros de tratamento ® Melhores enzimas/ melhor nutrição ® Drogas mucoativas/ outras ® Melhores técnicas fisioterapia respiratória ® Antibioticoterapia: pp/e anti-pseudomonas Melhor VEF 1
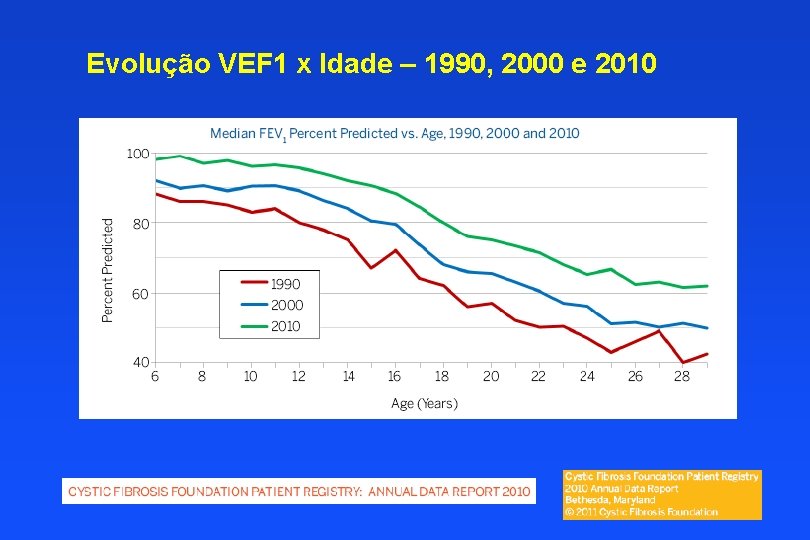
Evolução VEF 1 x Idade – 1990, 2000 e 2010
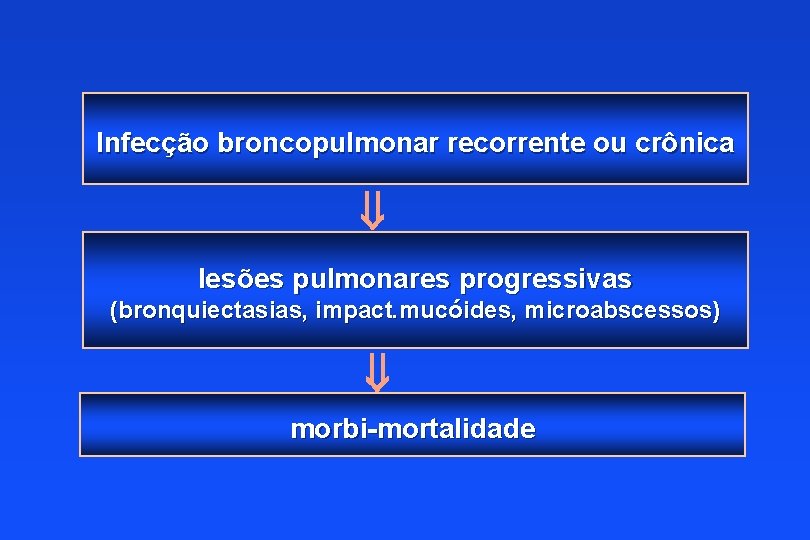
Infecção broncopulmonar recorrente ou crônica lesões pulmonares progressivas (bronquiectasias, impact. mucóides, microabscessos) morbi-mortalidade

Colonização endobrônquica geral/e ocorre nos primeiros anos de vida Staphylococcus aureus Pseudomonas aeruginosa Haemophilus influenzae Klebsiella, Proteus, Serratia, E. coli Burkholderia cepacia Stenotrophomonas maltophilia Achromobacter xylosoxidans MRSA
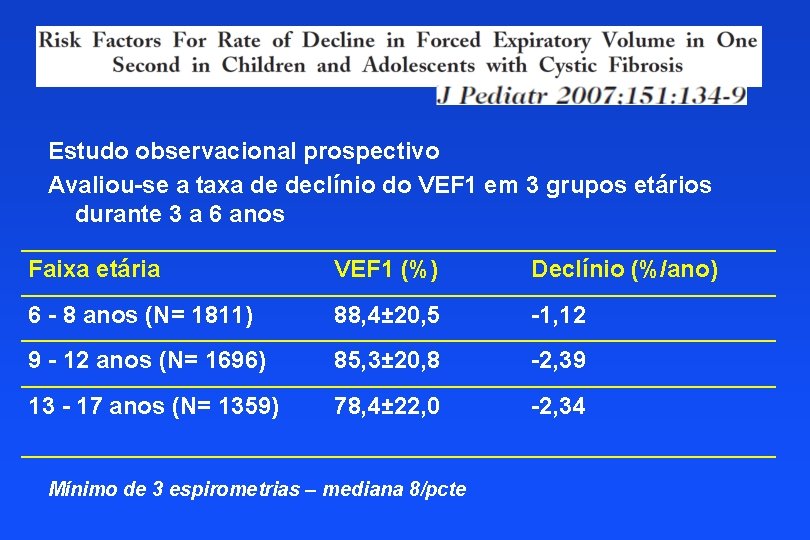
Estudo observacional prospectivo Avaliou-se a taxa de declínio do VEF 1 em 3 grupos etários durante 3 a 6 anos Faixa etária VEF 1 (%) Declínio (%/ano) 6 - 8 anos (N= 1811) 88, 4± 20, 5 -1, 12 9 - 12 anos (N= 1696) 85, 3± 20, 8 -2, 39 13 - 17 anos (N= 1359) 78, 4± 22, 0 -2, 34 Mínimo de 3 espirometrias – mediana 8/pcte

Fatores de risco associados ao declínio da função pulmonar *VEF 1 basal alto *Estertores persistentes *Sexo feminino *Infecção por Pseudomonas *Desnutrição *Exacerbação com atb EV *Insuficiência pancreática *Doença hepática *Produção de escarro diária *Sibilância *Sinusopatia Fatores de risco sig. e independentes em todas idades Fatores de risco independentes em algumas faixas etárias

► Avaliar % de pctes que não recuperam o VEF 1 basal após trata/o de exacerbação e os fatores associados com essa falha ► Estudo de coorte usando dados do registro da CFF – 2003 -06 ► Escolhida de forma randomizada 1ª exac/pcte com uso ATB EV

► Comparados: melhor VEF 1 6 meses antes x 3 meses após tratamento Recuperação ao basal: VEF 1 após 3 m ≥ 90% do VEF 1 pré exacerbação Resultados 8. 479 exac 25% sem recuperação VEF 1 basal após 3 m (58% ainda após 1 ano)

Riscos de falha – associações com: ► Sexo feminino ► Insuf. pancreática ► Desnutrição ► Infecção persistente por PA, BC, MRSA ► PA multi-R; ABPA ► VEF 1 basal < 40% ► Maior do VEF 1 entre basal e início trata/o ► Baixo nível sócio-econômico

Objetivos ► Determinar % de pctes ped. tratados por exacerbação que não recuperam o VEF 1 basal ► Identificar fatores associados Métodos ► Análise caso-controle de pctes internados na 1 exac. em 2001 -6 ► Rec VEF 1 basal: melhor VEF 1 em 3 m pós trata/o >= 95% do melhor VEF 1 6 m antes

Resultados ► 104 pctes – 23% não rec. VEF 1 basal ► Associado com: - múltiplas avaliações antes da internação (> queda VEF 1) - idade menor - menor condição sócio-econômica Prevenção, identificação e tratamento precoce das exacerbações


Exacerbação: evento crítico na piora da evolução da FC ► melhora no VEF 1 pós trata/o é mtas vezes transitória ► pctes com mais exac: > ritmo de do VEF 1 ► pctes com < VEF 1 > exacerbações ► não recuperação ao VEF 1 basal pós trata/o pode nunca ocorrer Monitorização mais frequente dos pctes de risco Identificação e tratamento precoce e agressivo das exacerbações é crucial

► Estudo prospectivo da epidemiologia da infecção por PA e seu impacto na morbidade pulmonar da FC ► Avaliados 56 pctes: nasci/o até 16 anos ► Aquisição de PA – mediana de idade: - não mucóide: 1 ano - mucóide: 13 anos ► Piora nos escores de tosse, radiológico e na PFP: correlação com mudança de cepa não mucóide para mucóide


Ped Pulm 2011; 46: 554 Objetivo: avaliar o efeito do tratamento da infecção inicial por PA na função pulmonar de FC ► Estudo de coorte retrospectivo de pctes FC seguidos de 1990 – 2007 – HSC – Toronto ► Segui/o de PFP por no mínimo 5 anos ► Desfecho principal: efeito da infecção inicial por PA no VEF 1

Ped Pulm 2011; 46: 554 Resultados - N= 116 – todos sem PA na entrada - Média VEF 1 basal: 90 – 96% nos 3 grupos Grupos de pacientes: - Sem PA: N= 46 - Infectados por PA com clareamento posterior: N= 29 - PA crônica: N= 41 (11 com cepa mucóide)

Ped Pulm 2011; 46: 554 Resultados Modelo de regressão linear hierárquica: avaliar fatores influenciando VEF 1 Média da %VEF 1/ano: Sem PA : - 0, 6%/ano PA intermitente: - 1, 3%/ano PA crônica: - 1, 1%/ano Sem dif. sig. poucas cepas mucóides e seguimento ~ 5 anos
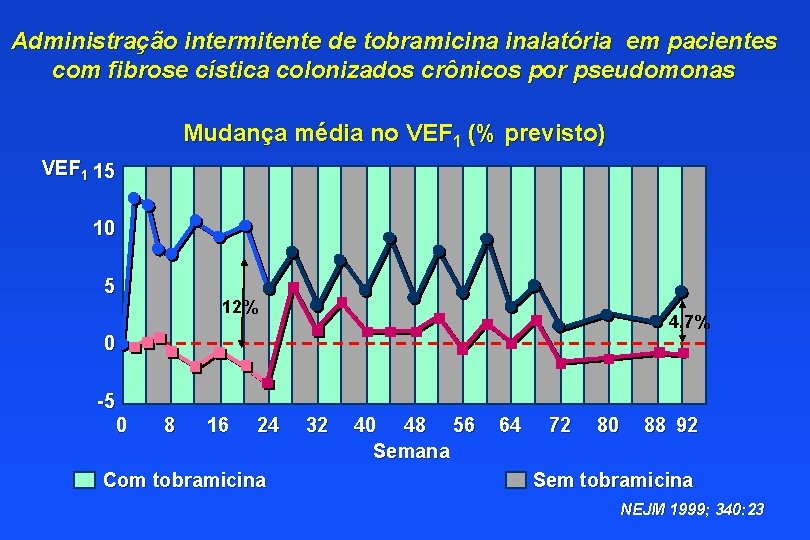
Administração intermitente de tobramicina inalatória em pacientes com fibrose cística colonizados crônicos por pseudomonas Mudança média no VEF 1 (% previsto) VEF 1 15 10 5 12% 4, 7% 0 -5 0 8 16 24 Com tobramicina 32 40 48 56 Semana 64 72 80 88 92 Sem tobramicina NEJM 1999; 340: 23

TOBI® - Tobramicina própria para nebulização Resultados VEF 1 : melhora desde 2 sem. ; acima do valor basal durante todo estudo Microbiologia: - densidade de PA no escarro (no ciclo ativo de tobra) - MIC p/ tobramicina p/ pseudomonas no grupo tobra - emergência de outras bactérias: semelhante nos grupos internações e uso de ATB EV NEJM 1999; 340: 23

ESCF – analisados 2. 267 pctes – 1994 -2005 - adolescentes: 14 – 17, 5 a - adultos jovens: 18, 5 - 22 a ≥ 5 consultas e PFP Comparado ritmo de declínio anual VEF 1 entre as 2 fases estratificados pelo melhor VEF 1 ~ 18 a Regressão logística p/ identificar fatores risco VEF 1 na vida adulta

Resultados Ritmo VEF 1: -1, 59%/ano em adolesc. X -2, 68%/ano em adultos Fatores de risco - VEF 1 ≥ 70 % aos 18 a - Menor ritmo VEF 1 - > variabilidade VEF 1 - rápida do IMC - Sexo M - Uso atb inalatório - Presença de H. influenzae - Ausência de PA-MR

Recomendações Pacientes com VEF 1 próximo do normal - Terapias para prevenir evolução da doença e evitar exacerbações - Reforçar aderência - Vigilância clínica, nutricional, funcional e microbiológica

Objetivos Avaliar a evolução da função pulmonar em lactentes com FC após dx pela TNN e investigar a associação com infecção e inflamação pulmonar Métodos Estudo longitudinal em lactentes < 2 a Avaliações - primeiros 6 m após dx - 1 ano - ~ 2 anos

Métodos Avaliados: - QC e EF - PFP lactente: CVF, VEF 0, 5 e FEF 75 - LBA: 24 - 48 h pós PFP - infecção viral/bacteriana - marcadores inflamatórios (celularidade, neutrófilos, elastase N, IL-1 β e IL-8)

Resultados N = 37 (22 M/ 15 F) – nem todos fizeram as 3 avaliações Mediana dx: 4 semanas Mutação DF 508: homozigoze 23/ heterozigoze 13 2 pancreato-suficientes Sintomas resp + em 35% avaliações Patógenos LBA + 37/84 (44%) - S. aureus = 9 pctes - P. aeruginosa = 5 pctes (1 persistente) - Vírus resp = 4 isolamentos

Resultados ► sig. PFP ► Associação sig. entre elastase N e pior PFP ► Presença de SA e PA: declínio + rápido do VEF 0, 5

Conclusões Apesar do dx precoce, seguimento em centro especializado, melhora nutricional Função pulmonar piora já em lactentes Inflamação neutrofílica pior FP Infecção SA/PA maior VEF 0, 5 Estratégias terapêuticas visando combater infecção/inflamação preservar função pulmonar e evitar BQT são URGENTES

- Comparações de 2 coortes pctes FC (Cincinnati) - Coorte 1 (nascidos 1985 -92; N= 74) x Coorte 2 (nascidos 1993 -2000; N=70) - Avaliado VEF 1 e ritmo de declínio dos 6 aos 12 anos J Pediatr 2008; 153: 752

Coorte 2: melhor VEF 1, menor ritmo VEF 1 e melhor nutrição que coorte 1 Fatores associados ao menor ritmo VEF 1 em ambos grupos: ► maior IMC ► menor ritmo de IMC ► ausência de infecção crônica por PA ► início de alfadornase < 9 anos J Pediatr 2008; 153: 752

Evidências da relação nutrição x pneumopatia “Growth and nutritional indexes in early life predict pulmonary function in CF” – J Pediatr 2003; 142: 624 -30 - Estudo multicêntrico (139 – EUA e Canadá) - 931 pacientes (470 M/461 F) ( - Avaliados com 3 e 6 anos: peso, altura, sinais e sintomas da doença pulmonar - PFP entre 5, 5 e 7, 5 anos

Evidências da relação nutrição x pneumopatia - Calculados: percentis peso e altura, %P/A e IMC - Sinais e sintomas pulmonares: tosse, catarro, baqueteamento, estertores, pseudomonas+ - PFP: CVF, VEF 1, FEF 25 -75 J Pediatr 2003; 142: 624 -30

Evidências da relação nutrição x pneumopatia Resultados - Pacientes com índices nutricionais piores aos 3 anos < CVF, VEF 1, FEF 25 -75 aos 6 anos - Ganho de peso dos 3 a 6 anos foi associado com melhor PFP aos 6 anos - Pacientes que pioraram o estado nutricional aos 6 anos PFP pior Intervenções agressivas precocemente, visando bom controle da doença pulmonar e do estado nutricional, podem afetar a função pulmonar J Pediatr 2003; 142: 624 -30
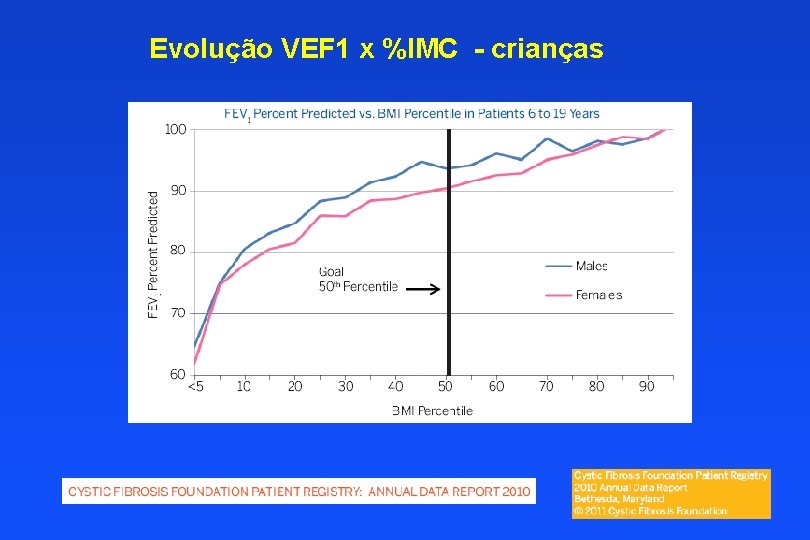
Evolução VEF 1 x %IMC - crianças
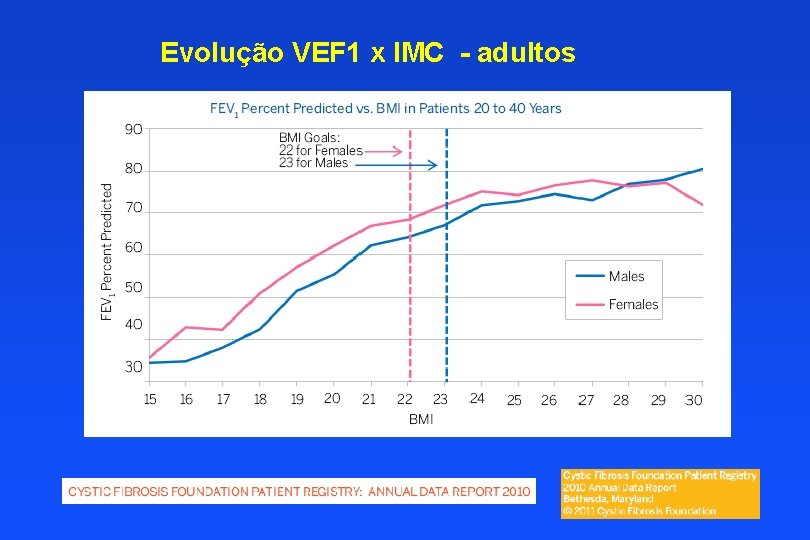
Evolução VEF 1 x IMC - adultos

Outros fatores • Diabetes • Infecção por B. cepacia • Infecção por MRSA

Conclusões Fatores de piora da função pulmonar na FC Infecção por Pseudomonas aeruginosa – pp/e cepa mucóide Exacerbações pulmonares não tratadas em tempo oportuno 4 Desnutrição 4 Diabetes 4 B. cepacia / MRSA

Conclusões EVITAR fatores de piora da função pulmonar na FC Tratamento de erradicação de PA nas fases iniciais postergar infecção crônica 4 Tratamento com atb inalatório supressivo na infecção crônica por PA 4 Uso de drogas mucoativas e imunomoduladoras em tempo oportuno Tratamento PRECOCE e AGRESSIVO das exacerbações 4 Otimizar estado nutricional 4 Vigilância estreita no paciente com VEF 1 normal
- Slides: 40