Farmacologa clnica del Sistema Nervioso Central 3 h

















































































- Slides: 103

Farmacología clínica del Sistema Nervioso Central. (3 h) • • • Ansiolíticos e hipnóticos. Antiepilépticos. Antiparkinsonianos. Antipsicóticos. Antidepresivos. Antimaníacos. Modificado 3 -11 -09

Farmacología clínica del Sistema Nervioso Central. (3 h) • • Ansiolíticos e hipnóticos (1 h). Antidepresivos (40 min). Antimaníacos (10 min). Antipsicóticos (20 min) Antiepilépticos (20 min). Antiparkinsonianos (20 min). Otros (Alzheimer, farmacodependencias. . . ) (10 min)

La ansiedad y los trastornos del sueño generan un número de bajas laborales y un gasto en salud equivalente al de entidades como la diabetes, la artrítis o la hipertensión

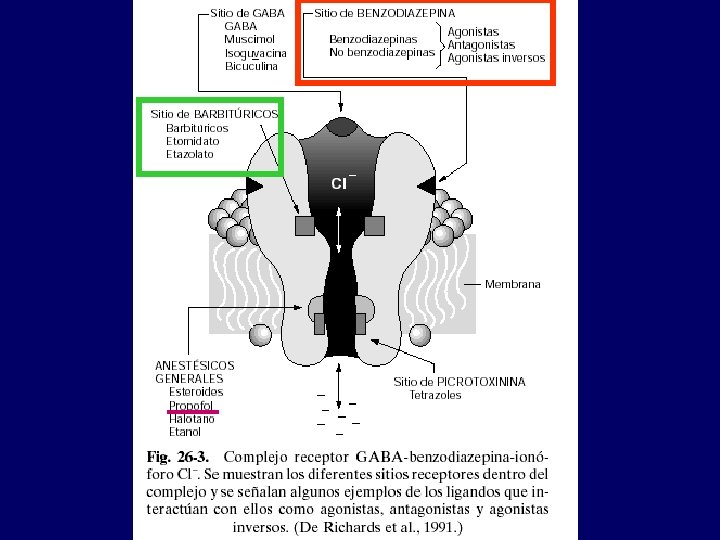
Ansiolíticos • Benzodiazepinas • Antidepresivos: tricíclicos, ISRS y trazodona • • • Agonistas 5 -HT 1 A : Buspirona Antagonistas β Otros: antihistamínicos H 1, neurolépticos a dosis bajas, antiepilépticos, hidrato de cloral, meprobamato, . . • Barbitúricos

Ansiolíticos • Benzodiazepinas • Antidepresivos (generalmente a dosis superiores a las que se emplean en el control de la depresión): tricíclicos, ISRS y trazodona • • • Agonistas 5 -HT 1 A : buspirona Antagonistas β Otros: antihistamínicos H 1, neurolépticos a dosis bajas, antiepilépticos, hidrato de cloral, meprobamato, . . • Barbitúricos


Benzodiazepinas • Efectos – Ansiolísis – Sedación e inducción del sueño – Amnesia anterógrada (no anestesia) – Reducción del tono muscular – Anticonvulsivantes • Perfil farmacológico similar – Grandes variaciones en potencia (hasta 20 veces) – Cierta especificidad en sus acciones (alprazolam – antidepresivo, clonacepam - anticonvulsivante). – La inmediatez de respuesta principal ventaja frente a buspirona o antidepresivos. Clínicamente importantes las diferencias farmacocinéticas (acción corta, media y larga)

Farmacocinética • Buena absorción VO alcanzando Cmax en 1 -2 h • Pueden ser administradas i. v. (diazepam en epilepsia, midazolam en anestesia y sedoanalgesia) La vía i. m. induce absorción errática y lenta Fuerte unión a proteínas plasmáticas sin repercusión clínica salvo insuficiencia renal o quemados • •

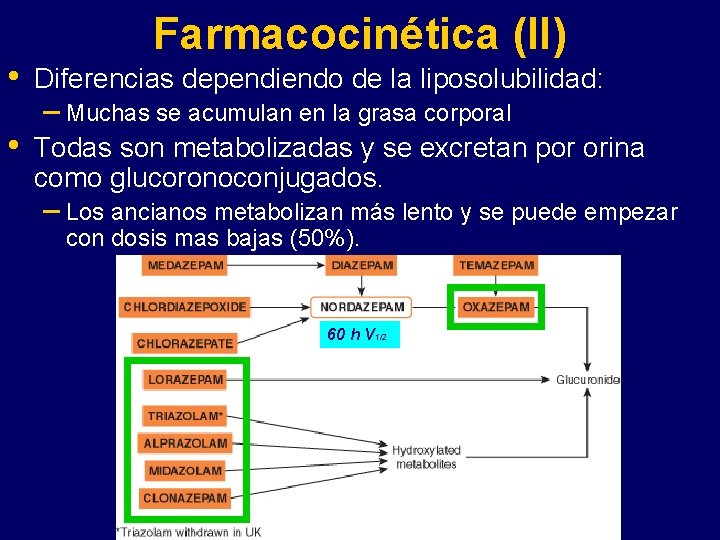
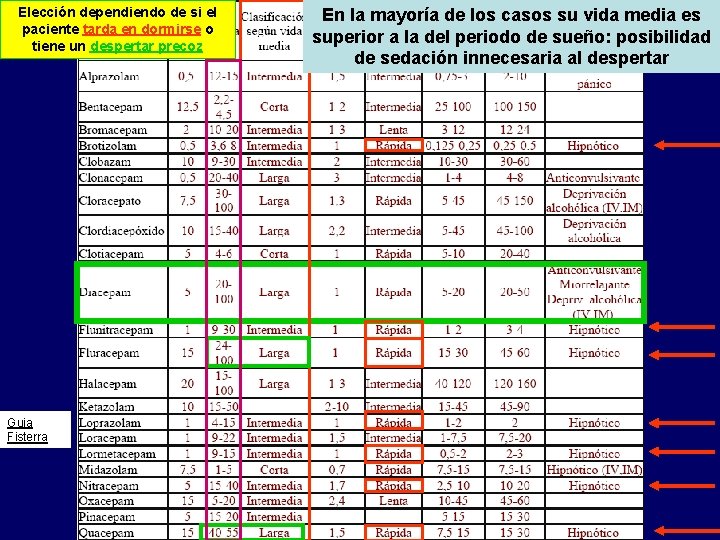
Farmacocinética (II) • Diferencias dependiendo de la liposolubilidad: • Todas son metabolizadas y se excretan por orina como glucoronoconjugados. – Muchas se acumulan en la grasa corporal – Los ancianos metabolizan más lento y se puede empezar con dosis mas bajas (50%). 60 h V 1/2

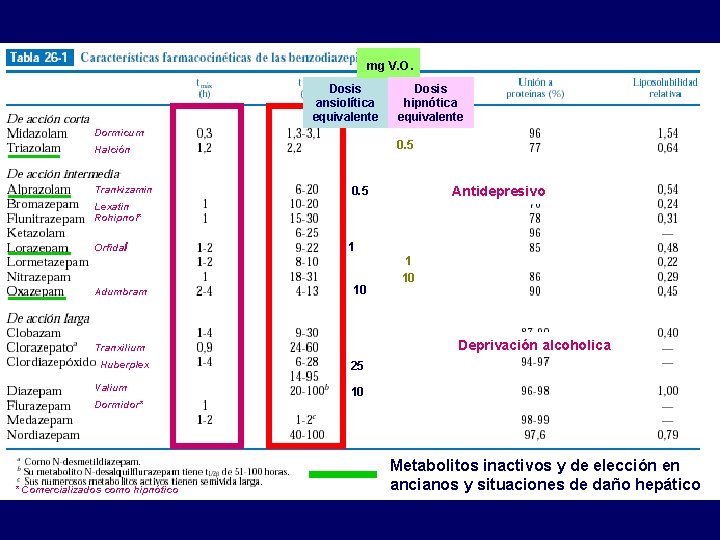
mg V. O. Dosis ansiolítica equivalente Dosis hipnótica equivalente Dormicum 0. 5 Halción Trankizamin 0. 5 Antidepresivo Lexatin Rohipnol* Orfidal Adumbram 1 10 Deprivación alcoholica Tranxilium Huberplex Valium 1 10 25 10 Dormidor* * Comercializados como hipnótico Metabolitos inactivos y de elección en ancianos y situaciones de daño hepático

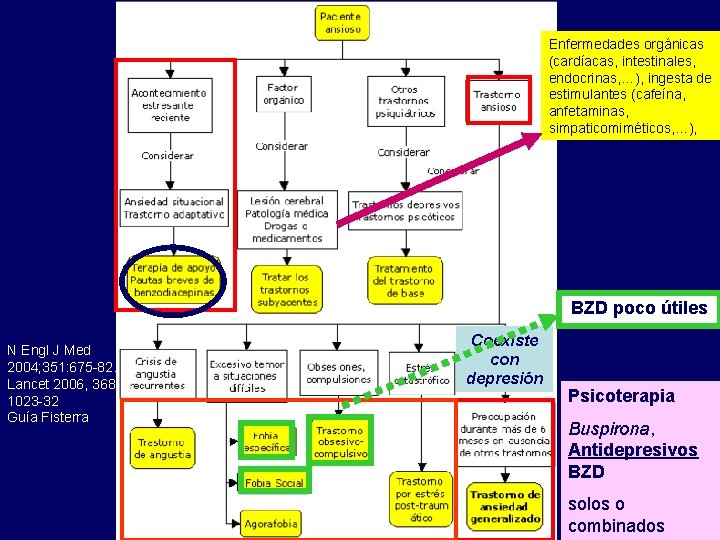
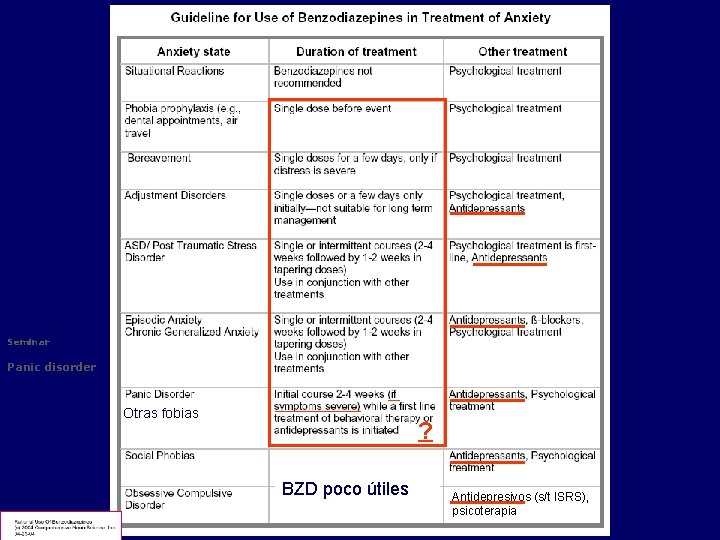
Enfermedades orgánicas (cardíacas, intestinales, endocrinas, …), ingesta de estimulantes (cafeína, anfetaminas, simpaticomiméticos, …), BZD poco útiles N Engl J Med 2004; 351: 675 -82. Lancet 2006, 368: 1023 -32 Guía Fisterra Coexiste con depresión Psicoterapia Buspirona, Antidepresivos BZD solos o combinados

BZD: Actividad ansiolítica • Todas tienen la misma eficacia, y su elección debe basarse en la duración del efecto y la posibilidad de separar el efecto sedante. • La inmediatez de respuesta es su principal ventaja frente a buspirona o antidepresivos.

Seminar Panic disorder Otras fobias ? BZD poco útiles Antidepresivos (s/t ISRS), psicoterapia

No esta demostrado que el tratamiento a largo con BZD sea de utilidad en la esquizofrenia, trastorno esquizoide, depresión y trastorno bipolar

Ansiolísis: ¿cual BZD? • Uso exagerado en medicina general (no justificadas en patologías como hipertensión, cardiopatía isquémica, úlcera. . . ) • BZD de acción corta o media: Se tiende a utilizarlas más por menos peligro de sedación y acumulación, pero administración 2 -3 veces al día para mantener ansiolísis. • BZD de acción prolongada: una sola dosis al día, pero se tarda de 6 a 10 días en lograr un nivel estable. – Mayor posibilidad de acumulación y riesgo de somnolencia (¡ojo en ancianos!) – Menores problemas por retirada por que la lentitud en la eliminación compensa la supresión brusca del tratamiento

Ansiolísis: ¿cual BZD? • En el tratamiento de los síntomas agudos de abstinencia al alcohol (excitación excesiva o convulsiones) el diazepam es el más utilizado (10 mg i. v. seguido de 5 mg cada 5 min hasta que se calme, después v. o. )

Insomnio Dificultad para conciliar el sueño (> 30 min), disminución en su duración (<5 -6 h), numerosos despertares nocturnos (> 3) y/o un despertar precoz en la madrugada con dificultad para volver a dormir. • Tipos (primario y secundario) – Transitorio: no más de tres días y vinculado a situaciones como cambio horario o dormir en un ambiente extraño. – Corta duración: sobre 3 semanas y vinculado a una situación grave (enfermedad, fallecimiento familiar, . . . ) – Crónico: meses o años y vinculado a enfermedades psiquiátricas, trastornos emocionales, dependencia de los psicofármacos o el alcohol, afecciones médicas (diabetes, hipertiroidismo, fibromialgia, . . . )

Higiene del sueño • • • Horarios regulares Disminución siestas Ejercicio diurno (no nocturno) y exposición a la luz solar Evitar estimulantes (cafeína), alcohol y tabaco al acercarse la noche Establecer una buena practica de sueño: evitar preocupaciones, temperatura de la habitación, tipo de cama. . . Tratar cualquier patología responsable del insomnio (dolor, . . . )

Hipnóticos • Los que actúan sobre el receptor BZD • Antidepresivos: Trazodona • Otros: – Bezodiazepinas* – Zopiclona (mantenimiento de sueño) 2 -6 h SVPE** – Zolpidem (inducción del sueño) 1 -3 h – Zaleplón – Hidrato de Cloral, meprobamato, antihistamínicos H 1, . . – Neurolépticos – Barbitúricos – Valeriana • Deseable con inicio de acción rápido y duración media de efectos. • SVPE Semivida plasmática eficaz

Elección dependiendo de si el paciente tarda en dormirse o tiene un despertar precoz Guia Fisterra En la mayoría de los casos su vida media es superior a la del periodo de sueño: posibilidad de sedación innecesaria al despertar


Z • • • Zopiclona (Datolan®, Limovan®, Siaten®, Zopicalma®), Zolpidem (Stilnox® + 26 genéricos) Zaleplón (Sonata®) No relacionados estructuralmente con las BZD pero actúan con el receptor BZD, y sus efectos revertidos con flumazenil (Anexate®) Eficacia hipnótica similar a BZD Sin efectos relajantes musculares o anticonvulsivantes Menos tolerancia y dependencia Potencian efectos depresores centrales de otros agentes (alcohol)

Uso clínico de los hipnóticos En general no se recomienda pautas que superen las 4 -6 semanas* • I. Transitorio: hipnótico con acción media un máximo de 3 días. – Zaleplón para conciliar el sueño, BZD para despertar prematuro, • I. Corta duración: Buena higiene del sueño + hipnótico con acción media durante un máximo de 3 semanas. • I. de larga duración o crónico: evaluación médico-psiquiátrica. – Con patología subyacente: fármacos específicos (antidepresivos, antipsicóticos, antiparkinsonianos, tratamiento enfermedad cardiovascular, neoplásica. . ) + hipnótico con acción corta. – Sin patología: mejorar la higiene del sueño, terapias psicológica + hipnótico con acción media por un período de 3 -4 meses. Remitir a clínica del sueño si no mejora. *la práctica no sigue las recomendaciones (¿administración intermitente? )

Efectos adversos BZD (I) El alcohol aumenta su velocidad de absorción • Sobredosis. Menos peligrosos que los otros ansiolíticoshipnóticos: Solo sueño prolongado sin depresión respiratoria o cardiocirculatoria – Suicidio difícil salvo mezclado con otros depresores del SNC (alcohol*, opiáceos, . . . ) y revertir con flumazenil • Efectos colaterales – Somnolencia, confusión, amnesia, incoordinación motora (conducción automóviles, uso máquinas peligrosas…). – Potencian efectos depresores de otras sustancias (s/t alcohol* y antihistamínicos sedantes). – Episodios de conducta agresiva u hostil antes de que se establezca el efecto ansiolítico o sedante. – No esta claro si el diazepam presenta capacidad teratógena en forma de labio leporino: evitar su administración en el primer trimestre del embarazo – Contraindicado su uso como hipnóticos en patologías como la apnea del sueño, EPOC, …

Efectos adversos (II) • Tolerancia*: Más dosis para producir el mismo efecto. – Presente con todas ellas. – Desarrollo más lento para capacidad ansiolítica que para hipnótica. Al final pierden su efectividad – También para su acción anticonvulsivante • Dependencia*: cuadro de ansiedad unido a temblor y confusión (síndrome de retirada) cuando se detiene su administración tras un periodo prolongado (35% en pacientes tratados más de 4 semanas). – Más evidente en las BZD de mayor potencia y menor duración (triazolam) *La prescripción intermitente y con dosis bajas minimiza ambos fenómenos. El zolpiden, zopiclona y zaleplón menor capacidad.

Retirada de las BZD • Gradual aun con tratamientos de solo 3 semanas. • Si se han tomado mucho tiempo la retirada debe ser muy lenta: 1/8 de la dosis cada 2 semanas buscando retirarlas en 6 -12 semanas. Pausar aun más si aparecen síntomas, y puede ser conveniente sustituir las BZD de corta duración por otras de mayor T 1/2 (diazepam) para reducir las variaciones de niveles plasmáticos. La retirada final puede ser complicada y, en casos difíciles, necesidad de antidepresivos como medicación concomitante. • •

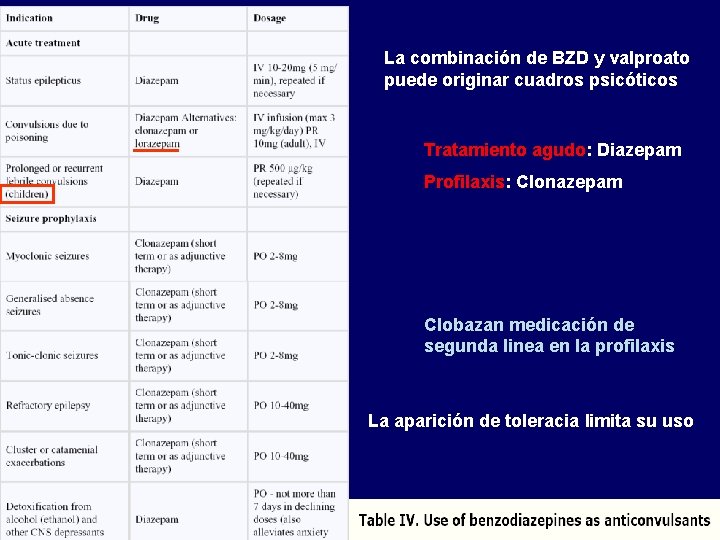
La combinación de BZD y valproato puede originar cuadros psicóticos Tratamiento agudo: Diazepam Profilaxis: Clonazepam Clobazan medicación de segunda linea en la profilaxis La aparición de toleracia limita su uso

La depresión tiene una prevalencia entre el 3 -5%, y puede afectar a un 15 -20%* de la población adulta a lo largo de la vida, con un riesgo 2 -3 veces mayor en mujeres que en varones * 4 -6% para cáncer de colon

Representa el 25% de las visitas en atención primaria y es, tras la hipertensión, la enfermedad crónica más frecuente El 75% de las depresiones pueden ser controladas por el médico general

Aumenta el número de pacientes con depresión, pero no sabemos si es que hay mas incidencia o más diagnósticos

Alrededor del 40% de las depresiones remiten espontáneamente. Con los antidepresivos se alcanza el 75 -85% de remisiones.

La mitad de lo pacientes abandonan el tratamiento durante el primer mes al no observar mejoría sintomática Los fármacos tardan 4 -6 semanas en actuar El tratamiento puede complementarse con una psicoterapia adecuada. La psicoterapia aislada es poco efectiva, sobre todo en los casos más severos

Depresión • • • Reactiva o endógena según se identifiquen o no su causas Secundaria o primaria según existan causas somáticas desencadenantes Neurótica o psicótica considera tanto la aparición de alucinaciones y delirios como el grado de gravedad e incapacitación que produce un cuadro depresivo concreto. Unipolar o bipolar tienen una aproximación terapéutica diferente Los antidepresivos no distinguen


Antidepresivos • Inhibidores recaptación monoaminas • Inhibidores de la MAO • Otros (AD atípicos) • Ni anfetaminas ni cocaína tienen efectos antidepresivos a pesar de aumentar la transmisión de monoaminas – Antidepresivos tricíclicos – Inhibidores recaptación 5 -HT (ISRS) – MAO A y B: tranilcipromina – MAO A : moclobemida (reversible)

Antidepresivos • AD tricíclicos: imipramina, amitriptilina, clorimipramina • ISRS: fluoxetina, paroxetina, sertralina, fluvoxamina, citalopram, (trazodona). * • AD atípicos: venlafaxina (5 -HT + NA), maprotelina (NA), reboxetina (NA), (trazodona) antagonista 5 -HT y H 1 mirtazapina (bloqueo α 2) * SSRIs, selective serotonin reuptake inhibitors

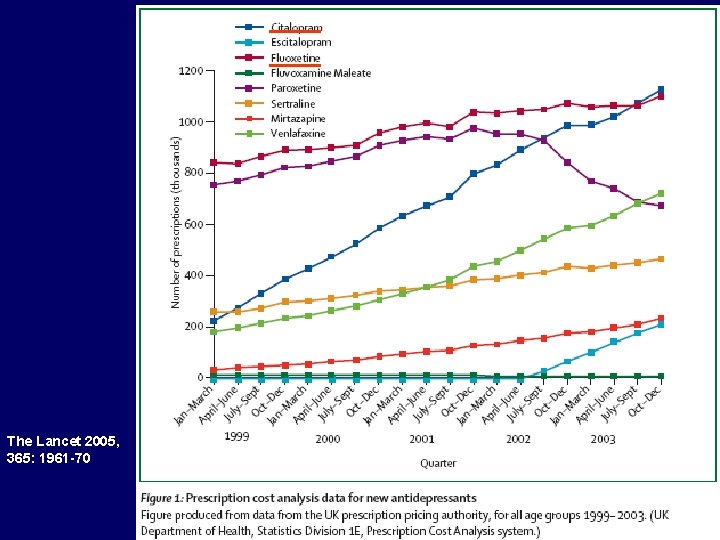
The Lancet 2005, 365: 1961 -70

Tipos de Antidepresivos • AD tricíclicos: imipramina, amitriptilina, clorimipramina • ISRS: fluoxetina (1), paroxetina (3), sertralina (4), fluvoxamina, citalopram (1), (trazodona). * • Otros (AD atípicos): venlafaxina (2) (5 -HT + NA), maprotelina (NA), reboxetina (NA), (trazodona) antagonista 5 -HT y H 1, mirtazapina (5) (bloqueo α 2)

Sin grandes diferencias en espectro antidepresivo o rapidez de acción, pero sí en efectos secundarios Los ISRS de elección por mayor seguridad (incluso en sobredosis) y mejor cumplimiento Los ISRS no son tan eficaces en los casos más severos

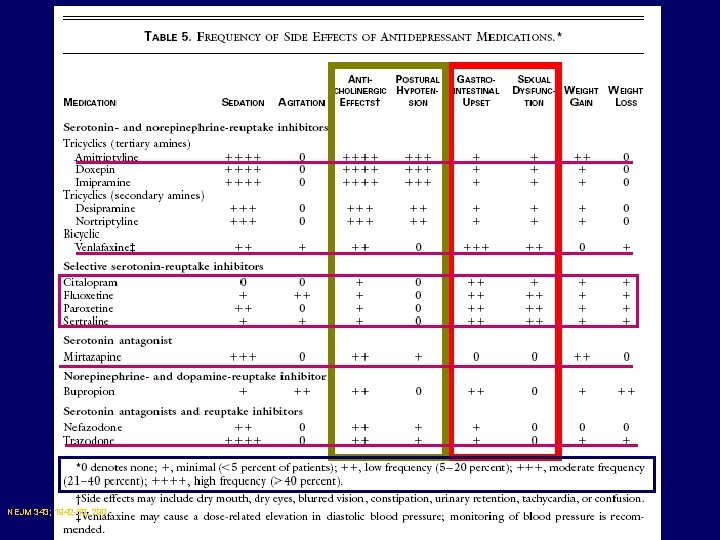
NEJM 343; 1942 -50, 200

Efectos adversos • Disminuyen en pocas semanas pero a veces no antes de que aparezca su efecto antidepresivo: causa de abandono tratamiento • Sedación, confusión e incoordinación motora (s/t en ancianos)

• Efectos adversos (II) Cardiovasculares – Hipotensión postural, palpitaciones, sudoración y taquicardia – Arritmia ventricular asociada con prolongación del intervalo Q-T. • Infrecuente con dosis normales • Prudente la realización de un ECG antes del tratamiento – A dosis normales aumenta algo la posibilidad de muerte súbita cardíaca. Evitar tricíclicos en enfermedad coronaria o arrítmias. Ademas de sus acciones directas…tienden a acumularse en el corazón

Efectos adversos (III) • • Frecuente precipitación de la fase maníaca en trastorno bipolar. Temblor persistente de manos y cabeza que responde al propranolol Crisis convulsivas al rebajar el umbral de la descarga (bupropión, maprotilina) Aumento de peso, exceso de sudoración, disfunción sexual (impotencia y anorgasmia) Ni tricíclicos ni ISRS parecen teratógenos Se pueden dar a madres lactantes (¡ojo fluoxetina y los más nuevos!) Ni efectos euforizantes ni capacidad de producir adicción (sí síndrome de retirada, s/t en niños y adolescentes y con paroxetina y venlafaxina)

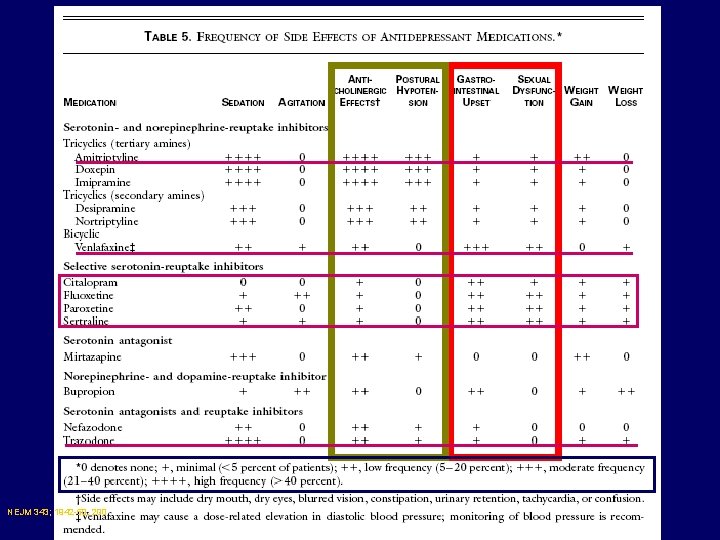
NEJM 343; 1942 -50, 200

Efectos adversos • Intentos de suicidio (s/t tricíclicos) – Efectos • En el SNC primero excitación y delirio, con posibilidad de • • convulsiones y movimiento anormales. Después coma y depresión respiratoria que dura varios días antes de mejorar Efectos atropínicos Arrítmia cardíaca con posibilidad de muerte súbita por fibrilación ventricular. – Tratamiento: fenitoína, bloqueantes , lidocaína para trastornos cardiovasculares. Fisostigmina para efectos atropínicos y diazepam para convulsiones.

Interacciones medicamentosas • • • Frecuentes * Fuerte unión a proteínas plasmáticas y hay fármacos que desplazan (aspirina, fenilbutazona, digoxina, anticoagulantes orales). Eliminación hepática – Inhiben enzimas de P 450: posibilidad de interacciones de los ISRS. – Cuidado en pacientes hepáticos Potencian los efectos del alcohol, IMAO y antimuscarínicos (antiparkinsonianos) Interaccion con varios antihipertensivos y requiere una monitorización cuidadosa. La fluoxetina puede interaccionar con antidiabéticos orales e insulina: reajustar dosis

Interacciones medicamentosas Sindróme serotoninérgico • Al combinar con fármacos o sustancias que aumentan la síntesis, liberación o los efectos de serotonina (cocaína, anfetaminas, IMAO, ergotamina, sumatriptan, litio, . . ) • Movimiento tipo acatisia, heperreflexia, contracturas musculares, sudoración, temblores, erección, …que termina en convusiones, coma y muerte • Diaganosticar y eliminar uno de los fármacos

Utilización clínica • No modifican estado ánimo en individuos normales Depresión: • Tratar la depresión de forma enérgica cuando coexista con otras patologías (ej. cardiovascular, . . ), porque aumenta la sensibilidad al dolor y empeora el pronóstico. • Comenzar con ISRS salvo situaciones especiales (o cuadros severos donde indicados tricíclicos o venlafaxina)

Utilización clínica (II) • En ancianos, insuficiencia renal y hepática empezar con dosis bajas • Parecen seguros durante el embarazo, no existe la misma seguridad durante lactancia • Cuando coexiste con ansiedad: trata antes la depresión porque mejora los síntomas de ambos cuadros.

Utilización clínica (III) • Los tricíclicos segunda opción cuando la eficacia del ISRS no es suficiente (solos o combinados) – Evitarlos en: • ancianos (por anticolinérgicos), • cardíacos (o en depresión post-infarto) • niños (eficacia cuestionada)

Utilización clínica (IV) • • • Eneuresis nocturna e incontinencia urinaria (imipramina a dosis bajas) Trastornos de atención/heperactividad infantil Cuadros de ansiedad generalizada, pánico, agarofóbia, fobia social, trastronos obsesivoscompulsivos, stress postraumático, … Agitación en demencia: Trazodona, (mirtazapina) Insomnio en el anciano: Trazodona, (mirtazapina)

Utilización clínica (V) • Acción analgésica: – Los tricíclicos (amitriptilina, clorimipramina, . . . ) efectivos en el control del dolor crónico, sea neurogénico o no. – Acción independiente del efectos AD o sedante y se utilizan solos o en combinación con otros analgésicos (incluidos los opioides). – Gran utilidad cuando el dolor forma parte de la somatización de la depresión – Mecanismo de acción no claro

Trazadona • Muy sedante (por efecto antagonista H 1) • Vida ½ corta (3 -6 h) • Administrado por la noche en un sujeto tratado con otro antidepresivo potencia su efecto sobre depresión y le permite dormir

Alternativas NO farmacólogicas • Terapia electroconvulsiva: Mayor eficacia que los AD para la depresión mayor (hasta un 8590% respuesta) y con menos efectos adversos que la mayor parte de la farmacoterapia. § Indicada en depresión mayor refractaria a fármacos, o muy grave con riesgo de suicidio. • Psicoterapias. Buenos resultados combinada a fármacos. Mas lenta en mostrar resultados.

1. La pauta posológica debe individualizarse. • • • Grandes variaciones en las respuestas particulares Los ancianos necesitan dosis mas bajas tanto para comenzar como incrementar. Sin embargo terminar con dosis similares a sujetos jóvenes Necesitan 2 -6 semanas para ejercer su efecto 2. Primera semana: aumentar dosis gradualmente hasta alcanzar la mínima eficaz o aparición de efectos adversos intolerables. 3. Segunda semana: seguir aumentando la dosis hasta llegar a la que se considere en cada caso como dosis media, que se mantiene o se disminuye paulatinamente durante 2 -3 meses. 4. Si transcurridas 3 -4 semanas no se observa mejoría debe llegarse a la dosis máxima.

5. Solo el 50% responden a la primera medicación. 6. El fallo previo no condiciona el éxito del siguiente fármaco. Cuando no respondan o muestren efectos adversos importantes, podemos cambiar a uno de la misma familia o de una diferente sin período de lavado. 7. Si se consigue una buena respuesta conviene mantener el tratamiento durante 6 -9 meses para evitar recaídas. • Continuar tratamiento durante al menos 2 años cuando exista riesgo alto de recurrencia o episodios de depresión importante previos (duración más de 2 años). 8. La supresión del tratamiento ha de ser paulatina en un plazo como mínimo de 1 mes (2 -3 meses más adecuado)

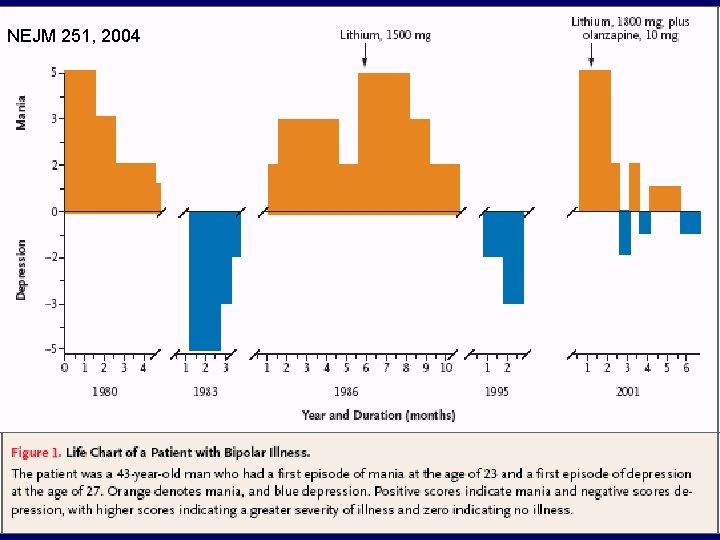
• • • Bipolar disorder was estimated to affect approximately (1%) of the world’s population Disease onset at 15 to 24 years of age, but accurate diagnosis may take 5 to 10 years Equal incidence in men and women 1/3 attempt suicide and 10% to 15% succeed 90% recurrence rate Bipolar Disorder Is Multidimensional Mania Subsyndromal Mania (Hypomania) Mania Maintenance Subsyndromal Depression (Dysthymia) Depression Bipolar Patients Are Symptomatic Almost Half Their Lives

NEJM 251, 2004

Depresión vs trastorno bipolar • Estabilizadores tono – Litio – Anticonvulsivantes – Antipsicóticos atípicos • Antidepresivos • Antipsicóticos (típicos • Antipsicóticos y atípicos)

Tratamiento de la manía • Sales de Litio (tratamiento y profilaxis) • Antiepilépticos • – Carbamacepina, valproato, lamotripgina Antipsicóticos (crísis aguda y mantenimiento) – Haloperidol, risperidona, olanzapina Se comienza generalmente con un neuroléptico, añadiendo litio, valproato o carbamacepina en cuanto se tiene seguridad de que el paciente respetará la medicación por vía oral

Sales de litio • Mecanismo de acción no definido • Utilización: • Buena absorción gastrointestinal y niveles máximos a las 2 -4 h, semivida de eliminación 20 -24 h – Tratamiento de la manía – Profilaxis de la enfermedad bipolar. – Con antidepresivos para tratar la unipolar.

Sales de litio • Indice terapéutico muy bajo con diferencias individuales en la absorción: imprescindible medir niveles plasmáticos – – • • • mayores 1 m. Eq/l: trastornos intestinales y anorexia, 1, 5 m. Eq/l sacudidas musculares, hiperreflexia, ataxia, somnolencia, alteraciones ECG y convulsiones. Afecta el tiroides y produce bocio; reduce vasopresina y pueden aparecer síntomas de diabetes insípida. Teratogenia discutida. Efectos adversos frecuentes en insuficiencia renal o dieta sin sodio (o simplemente al introducir diuréticos para tratar hipertensión). • Tratar con diuréticos osmóticos o, incluso, hemodiálisis. • Sed, nausea, temblor fino, diarrea y poliuria. Posible insuficiencia renal tras uso continuado (décadas) Si se abandona el tratamiento antes de 2 años evolucionan peor que control: importancia de tratamiento prolongado

El tratamiento de la esquizofrenia, incluso con los nuevos antipsicóticos, es solo parcialmente efectivo y esta asociado con importantes efectos adversos

Antipsicóticos neurolépticos (antiesquizofrénicos, tranquilizantes mayores) • • Ventajas: – Reducen mucho la hospitalización – Mejoran algunos síntomas y acelera recuperación – Facilitan programas ambulatorios de rehabilitación individual y comunitaria – Permiten pensar con más claridad y relacionarse mejor con su entorno – Reducen el número de recaídas Inconvenientes: – Síntomas y aspectos de la conducta que no mejoran – Recaídas durante el tratamiento, – Importantes reacciones adversas

Antipsicóticos: La Historia • 1950: Comercialización de Clorpromacina • 1950 -74 Nuevos fármacos más potentes pero igual de eficaces • 1974: Se lanza el primer “atípico”: Clozapina – Retirada por razones de seguridad (agranulocitosis) – Posteriormente se reintroduce dado que no existía otra alternativa terapéutica, con la obligación de hacer monitorizaciones periódicas • 1994: Risperidona (Risperdal) → Comienza el “boom” de los antipsicóticos • 1997: Olanzapina (Zyprexa) • 2000: Quetiapina (Seroquel) • 2002: Amisulpiride (Solian) • 2003: Ziprasidona (Geodon) • 2005: Aripiprazol (Abilify)

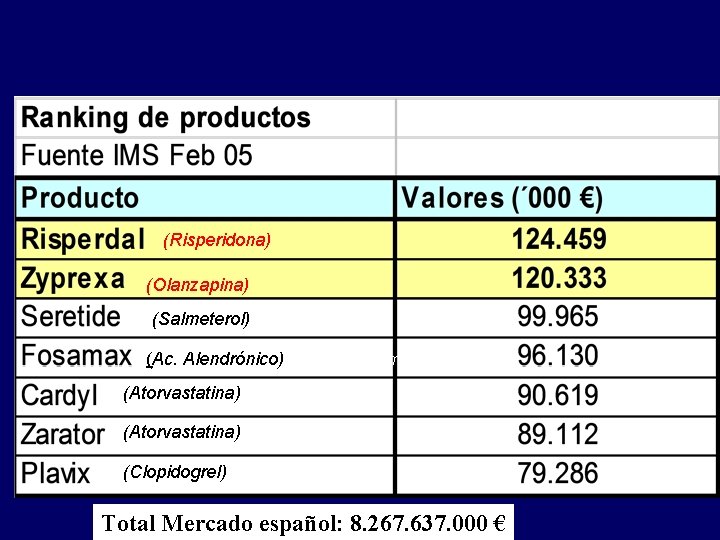
Mercado Farmacéutico: Principales productos (Risperidona) (Olanzapina) (Salmeterol) Asma (Ac. Alendrónico) Osteoporosis menopausia) (Atorvastatina) (Clopidogrel) Total Mercado español: 8. 267. 637. 000 €

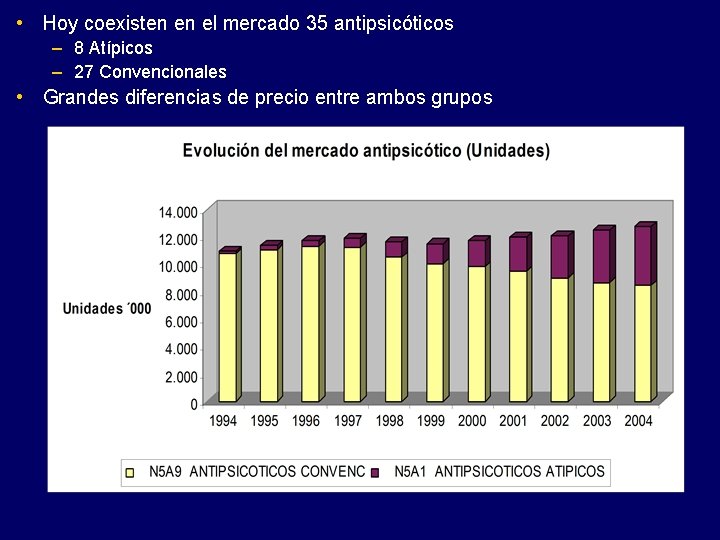
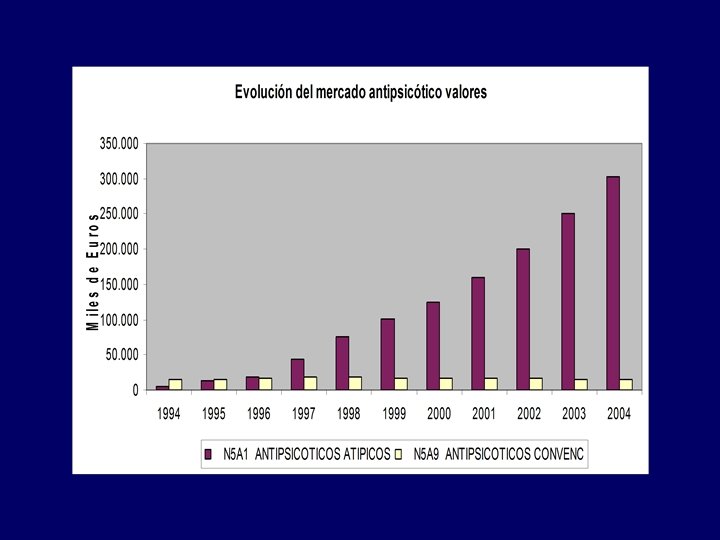
• Hoy coexisten en el mercado 35 antipsicóticos – 8 Atípicos – 27 Convencionales • Grandes diferencias de precio entre ambos grupos


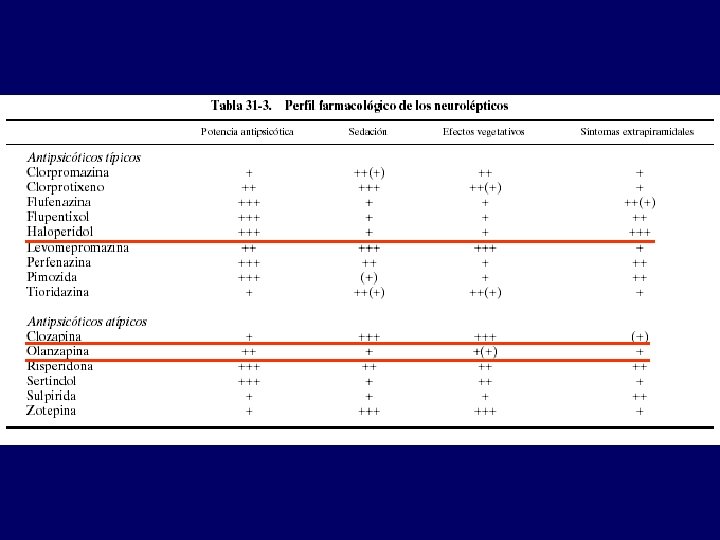
• Típicos (clorpromazina, haloperidol, perfenazina) – Bloquean los receptores D 2 – Eficacia similar en tratamiento síntomas positivos de la esquizofrenia y en la prevención de recaídas • Atípicos – Menor afinidad D 2, más sobre los otros subtipos (D 1, D 3, D 4) y también muscarínicos, 2, H 1 y 5 HT 2 A – Los más nuevos varían mucho en su perfil de bloqueo de receptores centrales – Eficacia clínica similar (¿algo superior? ) que los típicos, pero sobre todo menor toxicidad (reacciones extrapiramidales y secreción de prolactina)


Efectos adversos 1 • • Muy habituales y debe prevenirse al paciente Síntomas extrapiramidales agudos (75% con los clásicos) – Distonías (movimientos de lengua, faciales, oculares, . . ), Parkinson, bradiquinesia, acatisia (Fuerte relación con suicidio posterior). . 2

Efectos adversos – Ceden al reducir la dosis y se reducen un 30% si se continua el tratamiento durante 1 año. – Muy mal toleradas: se abandona el tratamiento o se busca alivio en otras medicaciones (vitamina E, -bloqueantes, BZD, antimuscarínicos, antiparkinsonianos, . . . ) → cambiar a un nuevo antipsicótico.

Efectos adversos (II) • Discinesia tardía (25% de los pacientes) – Movimientos anormales (lengua, movimientos coreicos de cuello, tronco y extremidades. . . – Relación directa con dosis y duración del tratamiento (meses – años) – Empeora al reducir o interrumpir el tratamiento. – Aunque al final suele desaparece, puede ser irreversible – Reducir la dosis cambiándolo por clozapina

Efectos adversos (III) • • • Efectos cardiovasculares – Hipotensión postural y prolongación intervalo QT con posibilidad de arritmias ventriculares y muerte súbita Prolactina elevada (ginecomastia, galactorrea, alteraciones menstruales, disminución líbido, impotencia) Sedación (deseable de forma agudas pero no en crónicos) – • • Potencian la acción depresores centrales (BZD) Disminuyen el umbral para convulsiones Otros (aumento de peso, diabetes, hipercolesterolemia, convulsiones, alteraciones temperatura corporal, problemas cutáneos, disfunción sexual, pigmentación retiniana, opacidades oculares, discrasias sanguíneas, osteoporosis, . . . )

Efectos adversos (IV) • Síndrome neuroléptico maligno (1% pacientes, 1015% mortalidad) – Más prevalente con: dosis altas, administración concomitante de anticolinérgicos, vejez, daño orgánico cerebral, hipertiroidismo y deshidratación – Catatonía, estupor, confusión y fluctuación de conciencia, fiebre, rigidez muscular, inestabilidad del pulso y la presión arterial, taquicardia, incontinencia urinaria o retención. creatinina plasmática y células blancas – Detener tratamiento y traslado hospitalario

Utilización clínica • • • Más demora en el tratamiento: peor pronóstico. Su efecto tarda días o semanas en aparecer y consolidarse Tras la primera crisis mantener tratamiento durante al menos 1 año y luego reevaluar Se comienza con dosis bajas, incrementando cada 2 semanas (salvo en crisis, agitación, . . . haloperidol i. m. ). Los tratamientos con preparaciones depot tiene mejor respuesta que la administración oral por menor abandono

Típicos • • Todos con similar eficacia clínica Efecto inmediato que se incrementa durante 6 -8 semanas. Un 20% remisión completa, el resto mejoran pero mantienen sintomatología El tratamiento continuado disminuye la recidiva (3040% vs. 80% en no tratados) 75% abandonos a 18 meses Mejoran los síntomas positivos en más de un 60% (en muchos la mejoría es parcial), pero no los negativos. Si se aumenta la dosis los efectos adversos

Atípicos • • • Mejoran tanto síntomas positivos como negativos Podemos dar dosis mas altas sin efectos adversos: Mejor cumplimiento terapéutico (64% abandonos) Obligados en niños • Clozapina • No debería considerarse de primera elección por la posibilidad de agranulocitosis (0. 4 -1%, s/t en los 3 primeros meses): en la práctica sí • Utilizar en casos rebeldes, mejora el 60% de los que no responden a los típicos • Risperidona, olanzapina, quetiapina, sulpirida y ziprasidona • No existen grandes diferencias entre ellos • Menor índice de recidiva que con los típicos (20 -25% vs 30 -40% con haloperidol)


Atípicos vs. típicos • • Mejor tolerados (menos efectos extrapiramidales agudos y crónicos, prolactina, . . . ): menor abandono del tratamiento (64% vs 75% a 18 meses) Exacerbación de otros efectos adversos: • • Mas eficaces en síndromes negativos Clozapina más eficaz en la esquizofrenia resistente • • Mucho más caros Visado (accidentes cerebrovasculares en ancianos) – Aumento de peso (7 -10% peso en 10 -30% pacientes) – Hipercolesterolemia – Diabetes tipo 2 – Pautas singulares en niños y adolescentes

Tranquilización rápida En pacientes alterados o violentos • • Si no están tomando antipsicóticos, lorazepan (1 -2 mg i. v. y si no se puede i. m. ) Si están tomando antipsicóticos, se puede dar otro (haloperidol 2 -10 mg i. m. ) si se considera que la dosis del primero puede ser inadecuada. – Se debe evaluar constantes y medir saturación de oxigeno si se pierde la conciencia

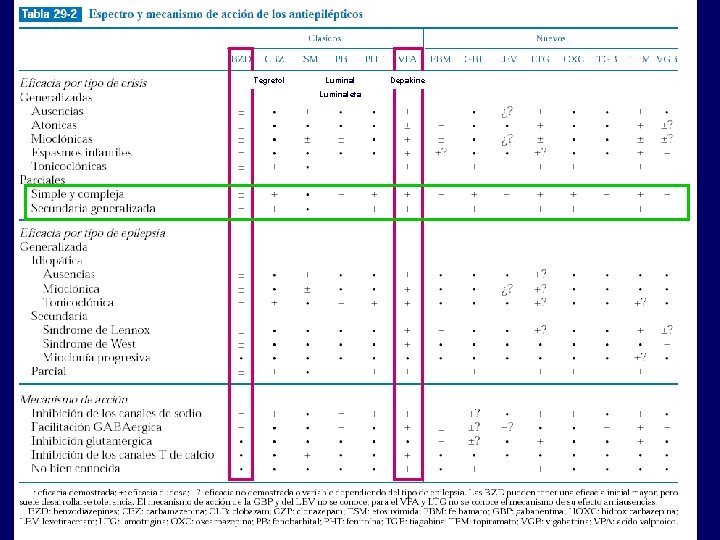
Clasificación y Mecanismo de acción • • Clásicos de primera generación: Fenobarbital, fenitoína, etosuximida y primidona Clásicos de segunda generación: Carbamacepina, valproato y benzodiazepinas Nuevos: Fosfenitoína, gabapentina, levetiracetam, lamotrigina, oxcabazepina, tiagabina y topiramato. Nuevos de uso restringido: felbamato y vigabatrina • • • Reducen la permeabilidad de la membrana celular a iones (bloqueo canales dependientes de sodio) Potencian la acción del GABA Inhiben la acción de neurotransmisores excitatorios (Glutamato, …)

Fenitoína, carbamacepina, valproato sódico y clonazepam siguen siendo los antiepilépticos (AEP) de referencia Los nuevos no han demostrado una eficacia superior a los clásicos Mejor tolerancia y menos interacciones Eficaces en aquellas parciales resistentes a otros tratamientos o en algunas difíciles de tratar

Tegretol Luminaleta Depakine



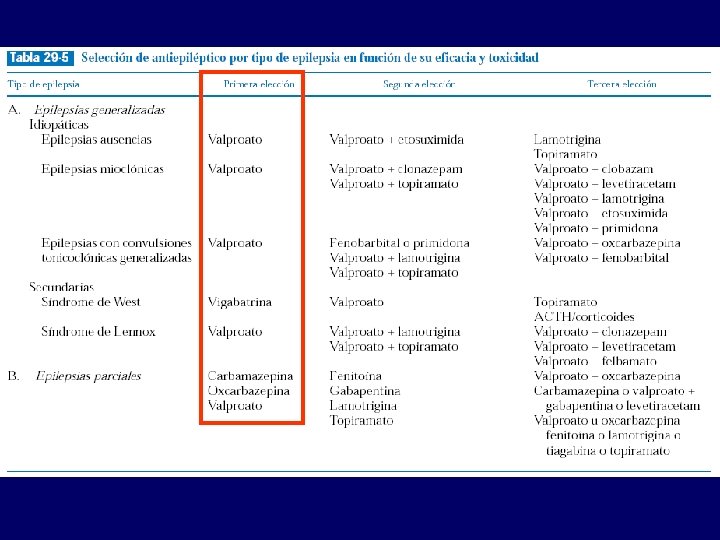
Principios del tratamiento (I) • • Comenzar con un fármaco tradicional La monoterapia efectiva en el 60 -70% casos. Si fracasa sustituir por un fármaco de segunda línea (solo efectivos en un 10% más). Solo en un 10 -15% dos fármacos mejor que uno y poca evidencia de que tres mejor que dos. Más fármacos = más efectos adversos

Principios del tratamiento (II) • • • Adecuar el fármaco al tipo de convulsión Considerar edad, sexo y otros (teratogenia, hirsutismo, . . ) Nunca interrumpir bruscamente una terapia efectiva. – si es preciso por toxicidad (5 -10%), administrar de inmediato otro AEP a dosis altas. • • • Si las convulsiones se correlacionan con un momento concreto (menstruación), adecuar las dosis e incluso solo tratar en ese momento Los niveles plasmáticos ya no se miden en todos (pero esencial para fenitoína) Valorar retirar el tratamiento tras 2 -3 años sin crisis

Embarazo • • 1/3 mejora, 1/3 empeora, 1/3 sin cambios. Reevaluar la dosis de acuerdo con esto y s/t al final para evitar subdosificación por hemodilución. Si no ha tenido convulsiones por 2 -3 años retirar medicación lentamente Monoterapia con la menor dosis posible. Si funciona no es lógico cambiar de una medicación a otra. Tras el parto las alteraciones farmacocinéticas revierten en pocos días Tomar ácido fólico durante todo la gestación y Vit K las dos semanas antes del parto por ser modificado su metabolismo por algunos AEP. Los AEP pasan a la leche (fenobarbital bastante; fenitoína y valproato menos) pero las ventajas de la lactancia materna superan los inconvenientes Efectos teratógenos – Se multiplica x 2 o x 3 inducido por los fármacos no por la enfermedad. Embriopatía anticonvulsiva: malformaciones cardiacas, microcefalia, retraso en el crecimiento, hipoplasia de la cara y dedos. – Importante con fenitoína y fenobarbital; los más seguros parecen ser carbamacepina y lemotrigina – Discutir con la paciente la posibilidad de malformaciones (95% de normalidad vs 98% en población general) – Si ya han transcurrido 8 -9 semanas no hay que cambiar tratamiento porque las malformaciones ya han ocurrido

Situaciones especiales El efecto de los Anticonceptivos puede modificarse (carbamacepina, fenitoína, barbitúricos, topiramato, . . ) – Hay que subir la dosis de estrógenos o pasar a lamotrigina o valproato

Situaciones especiales Niños – Dosis lo mas bajas posibles – El valproato y la fenobarbital pueden inducir cambios de humor – La mayoría de las convulsiones febriles no implican el desarrollo de una epilepsia y hay que evaluar bien al niño antes de indicar tratamiento. • La medicación interfieren con el desarrollo cognitivo y el efecto persiste meses después de retirar el tratamiento

Parkinson Degeneración vía dopaminérgica nigroestriada Temblor, rigidez, acinesia y alteraciones posturales Afecta al 1% de la población (4% de la población mayor de 65 años, y al 1012% mayor de 80) 20% farmacológico (s/t neurolépticos, antieméticos y algunos antagonistas del Ca)

Objetivos terapéuticos El tratamiento es sintomático y ningún fármaco tiene capacidad neuroprotectora • Aumentar la actividad dopaminérgica – Recuperar los depósitos de dopamina neuronal (levodopa + inhibidores de la dopa decarboxilasa periférica, carbidopa o benserazida) – Agonistas dopaminérgicos (bromocriptina, pergolida, cabegolina, apomorfina) – Prolongar la acción de la dopamina por inhibición selectiva de su metabolismo (selegilina, MAO-B; entacapona, COMT) – Liberar dopamina de depósitos e inhibir su recaptación (amantadina) • Reducción de la actividad colinérgica (temblor y rigidez) con antimuscarínicos

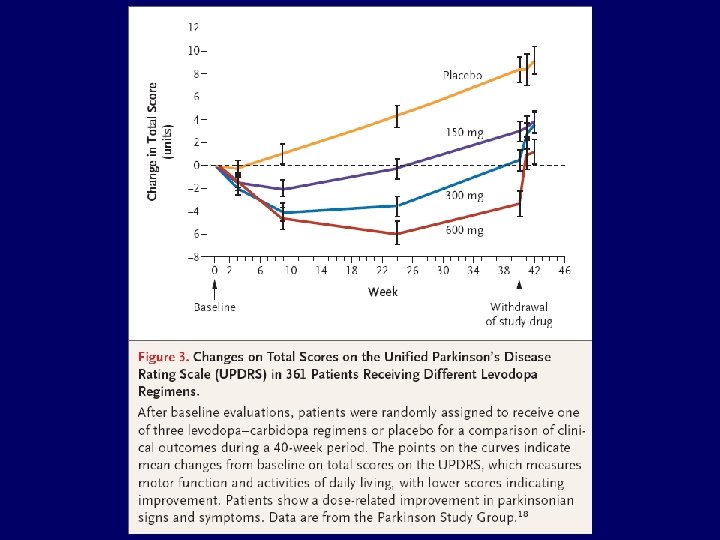
• Manejo clínico 80% mejoran con levodopa (s/t rigidez y bradiquinesia, menos el temblor). – Mayor mejoría sintomática pero su efectividad decrece con el tiempo y aparecen discinesias • Existen formulas de liberación sostenida que no mejoran la efectividad pero si la comodidad de dosificación


Manejo clínico (II) • Agonistas dopaminérgicos: efecto menos potente (solo 30% mejoran los síntomas motores) pero menor inducción de discinesias – sí nausea y vómitos, alucinaciones (evitarlos en demencia), . . . – Aun así rápidamente se suplementa levodopa • Antimuscarínicos solo adecuados para jóvenes con temblor y rigidez. – No en ancianos o en demencia

Efectos adversos: Agudos • Nauseas y vómitos (domperidona) • Anorexia • Hipotensión postural • Psicológicos: síndrome esquizoide (20%), agitación y confusión, depresión (tratar con tricíclico). • Aumenta con anticolinérgicos

Efectos adversos: Tardíos Discinesia (40 -90% de los pacientes) desaparece si se disminuye la dosis pero esto restaura la rigidez y el resto de la sintomatología. • Conforme avanza la enfermedad aparece con dosis más bajas y con mayor intensidad (evidente tras 2 años en más del 75%, a los 5 solo un 34% mejor que al principio y 32% mueren, a los 10 años 100% con discinesia). Fluctuaciones en la respuesta (Efectos on-off), empeoramiento temporal y muy rápido de la rigidez e hipoquinesia – en algunos pacientes relacionado con cambios en los niveles plasmáticos de levodopa. – Aparece a partir del 2 año de tratamiento y a partir del 5º afecta a más del 50%

Interacciones farmacológicas • • • Los antipsicóticos y algunos antieméticos pueden inducir un cuadro de parkinsonismo que desaparece al retirar el tratamiento Otros (antagonistas del calcio, amiodarona y litio) Levodopa – Crisis hipertensivas con IMAO-A – No interacciona con antidepresivos tricíclicos – Antagoniza las acciones de los antipsicóticos – Sus efectos hipotensivos son potenciados por algunos antihipertensivos – Absorción comprometida por fármacos que modifiquen el vaciado gástrico o por la administración concomitante de preparados de hierro v. o.

Menos efectos adversos

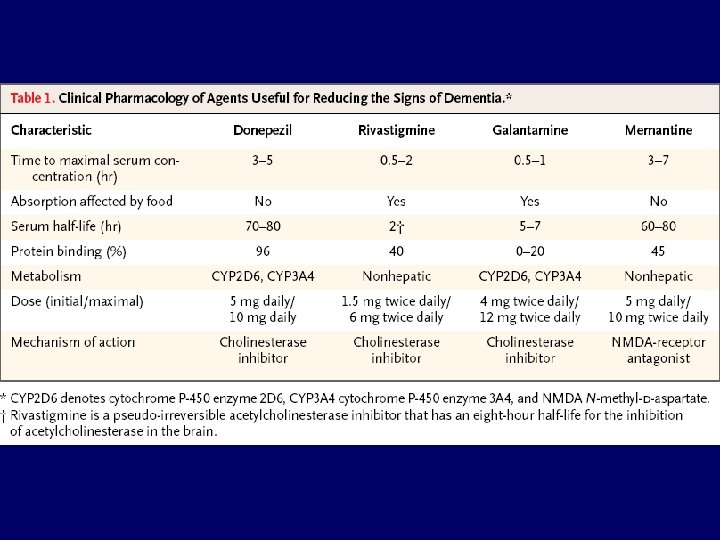
Enfermedad de Alzheimer • • Un 80% muestran trastornos psiquiátricos Degeneran muchos tipos de neuronas pero, s/t inicialmente las colinérgicas, responsables de parte del déficit cognitivo (memoria) y funcional. Los inhibidores acetil colinesterasa (tacrina, donepezilo, galantamina, rivastigmina y metrifonato) consiguen una moderada y variable mejoría sintomática, pero no revierten la evolución de la enfermedad. Mejor en casos leves y algunos pacientes que no mejoran nada • • Los efectos guardan relación con la dosis de cada inhibidor y parecen mantenerse durante 1 -2 años Aparecen efectos adversos antimuscarínicos nauseas, vómitos y diarreas sin que existan diferencias apreciables entre los compuestos Memantidina (bloqueo no competitivo y reversible de NMDA) efectividad ligera-moderada en demencias y Alzheimer. Antioxidantes (Vit E y C)

