Faenza 10 novembre 2018 Corso per MMG Ictus

Faenza, 10 novembre 2018, Corso per MMG Ictus, stato dell’arte e nuove strategie terapeutiche. Dott Giovanni Padoan , U. O Neurologia , Presidio Ospedaliero di Faenza , ASL Romagna. Faenza, 20 10 Novembre 2018 Corso per MMG – Parkinson: Stato dell’arte. Ictus, nuove strategie terapeutiche

Diagnosi di sede è la diagnosi clinica senza o con l’uso della diagnostica per immagini, che permette di identificare un determinato territorio vascolare: usa i criteri OCSP (Oxfordshire Community Stroke Project) Bamford J, et al. “Classification and natural history of clinically identifiable subtypes of cerebral infarction. ” Lancet 1991; 337(8756): 1521 -1526.

posterior circulation syndromes o POCS total anterior circulation syndromes o TACS partial anterior circulation syndromes o PACS lacunar syndromes o LACS

Diagnosi di causa Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Adams HP Jr, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, Marsh EE 3 rd. Stroke 1993 Jan; 24(1): 35 -41

Aterosclerosi dei vasi di grosso calibro Cardioembolia Occlusione dei piccoli vasi Ictus da cause diverse Ictus da cause non determinate

STROKE DA CAUSA INDETERMINATA: contemporanea presenza di cause o valutazione incompleta assenza di una causa definita nonostante una completa valutazione senza evidenza di una sorgente emboligena cardiaca, senza evidenza di ateromasia dei grossi vasi epiaortici, distribuzione delle lesioni non indicativa per patologia dei piccoli vasi intracerebrali.

Scarsa conoscenza , nella popolazione, dei fattori predisponenti e dei sintomi di uno stroke acuto.

TIME IS BRAIN

T. I. A. (Transient Ischeamic Attack): sindrome clinica caratterizzata da comparsa improvvisa di un deficit focale cerebrale o retinico attribuibile a ischemia, di durata inferiore a 24 ore. Il limite temporale di 24 ore è arbitrario; la maggior parte dei TIA si risolve in meno di un’ora; nei TIA di durata superiore a un’ora si evidenzia spesso una lesione alle neuroimmagini. Esiste una differenza qualitativa in termini di etiologia e prognosi tra TIA ed ictus ischemico lieve

T. I. A. Time-Based Tissue –based

T. I. A Diagnosi differenziale con gli “Stroke Mimics ” Aura emicranica , paralisi post-critica Patologie neurologiche possono presentarsi con deficit transitori (Neoplasie, E. S. D, malformazioni vascolari cerebrali) Patologie internistiche (ipoglicemia, S di Meniere, Sclerosi Multipla) Manifestazioni funzionali

ABCD 2 score E’ suggerito l’utilizzo dell’ABCD 2 score che è un punteggio validato, predittivo del rischio precoce di ictus in pazienti con attacco ischemico transitorio (TIA), costituito dalla somma di punti assegnati a 5 fattori clinici, indipendentemente associati al rischio di ictus: A (age): età ≥ 60 anni. . . . . . . 1 B (blood pressure): pressione arteriosa sistolica ≥ 140 e/o diastolica ≥ 90 mm Hg. . . . 1 C (clinical features): caratteristiche cliniche debolezza monolaterale. . . . . 2 disturbi della parola senza debolezza. . . . 1 altro. . . . . . . 0 D (duration): durata dei sintomi in minuti ≥ 60. . . . . . . 2 10 -59. . . . . . . 1 <10. . . . . . . 0 D 2 (diabetes): storia di diabete. . . . 1

ABCD 2 score Nei pazienti con TIA, l’ABCD 2 score classifica il rischio di ictus a 2 giorni come: basso = score <4; medio = score 4 -5; alto = score 6 -7.


SCALA DI RANKIN Scala di valutazione della disabilità 6 Item: da 0 a 3 : disabilità lieve , ma capace di attendere alle ADL o di camminare con minima assistenza/supervisione 4 e 5 disabilità severa compromissione del cammino e delle capacità di attendere alle ADL 6= Decesso

SCALA CPSS (Cincinnati Prehospital Stroke Scale) 1) Paresi facciale Chiedere al paziente di sorridere o di mostrare i denti e chiedere di notare se entrambi i lati del viso si muovono ugualmente/simmetricamente. 2) Deficit motorio degli arti superiori Chiedere al paziente di estendere gli arti superiori per 10 secondi mentre tiene gli occhi chiusi e chiedere di notare se gli arti si muovono/slivellano alla stessa maniera. 3) Anomalie del linguaggio Chiedere al paziente di ripetere una frase (ad esempio “trecentotrentatreesimo reggimento della cavalleria”) e chiedere di notare se il paziente pronuncia correttamente con linguaggio fluente.

NIHSS Scale • • Livello di coscienza • • • 0= vigile 1=non vigile ma risvegliabile 2=non vigile obnubilato 3=non responsivo • Risposta a domande • • • 0= risponde correttamente 1=risponde correttamente ad 1 domanda 3=non risponde • Comandi • • • 0=esegue correttamente 1=esegue un solo comando 3=non esegue nessun comando • Sguardo • • • 0=normale 1=paralisi parziale di sguardo 2= paralisi totale di sguardo • Campi visivi • • • 0=nessuna perdita 1=emianopsia parziale 2=emianopsia completa 3=emianopsia bilaterale Paralisi facciale 0= assente 1= ipostenia lieve 2=ipostenia moderata 3=paralisi completa Forza AASS DXSX 0= non caduta 1=caduta dopo 10” 2=caduta prima di 10” 3=nessun sforzo contro gravità 4=nessun movimento

Paralisi facciale 0= assente 1= ipostenia lieve 2=ipostenia moderata 3=paralisi completa Forza AASS (DX SX) 0= non caduta 1=caduta dopo 10” 2=caduta prima di 10” 3=nessun sforzo contro gravità 4=nessun movimento Forza AAII DX SX 0= non caduta 1=caduta dopo 5” 2=caduta prima di 5” 3=nessun sforzo contro gravità 4=nessun movimento Atassia 0= assente 1=un arto 2= due arti Sensibilità 0= normale 1=ipoestesia lieve 2=ipoestesia grave

Linguaggio 0=normale 1=lieve afasia 2=grave afasia 3=anartria o afasia globale Disartria 0= normale/assente 1=lieve disartria 2= grave Estinzione/Neglet 0=normale 1= lieve 2=grave

T. A. C Encefalo
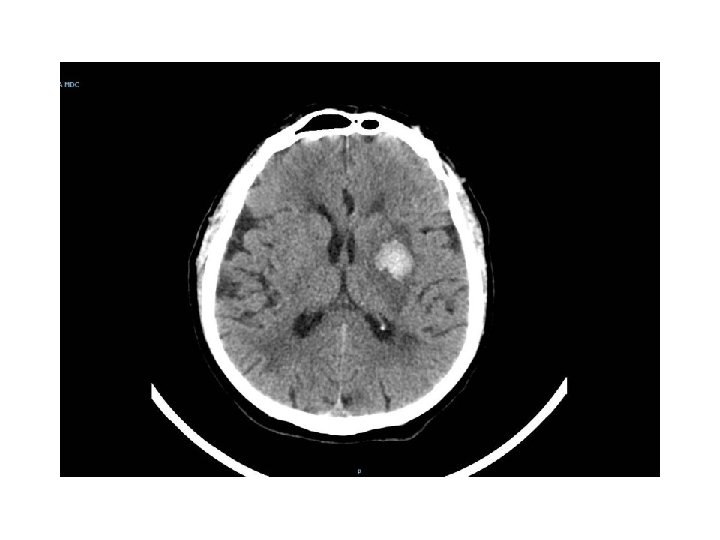
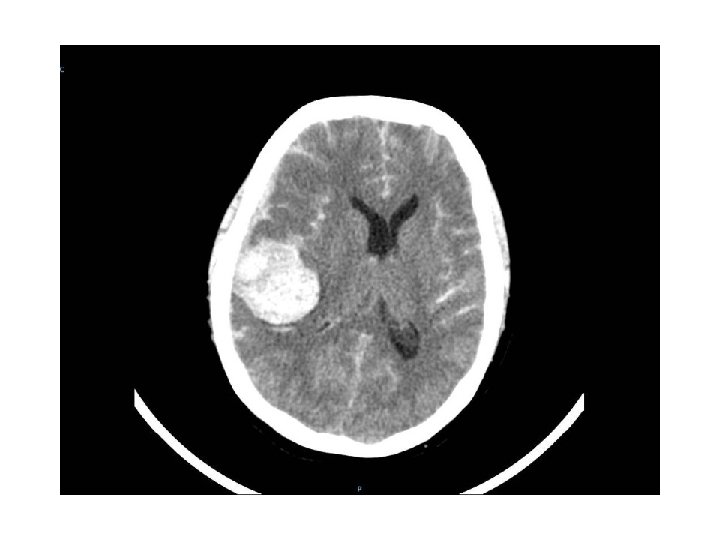
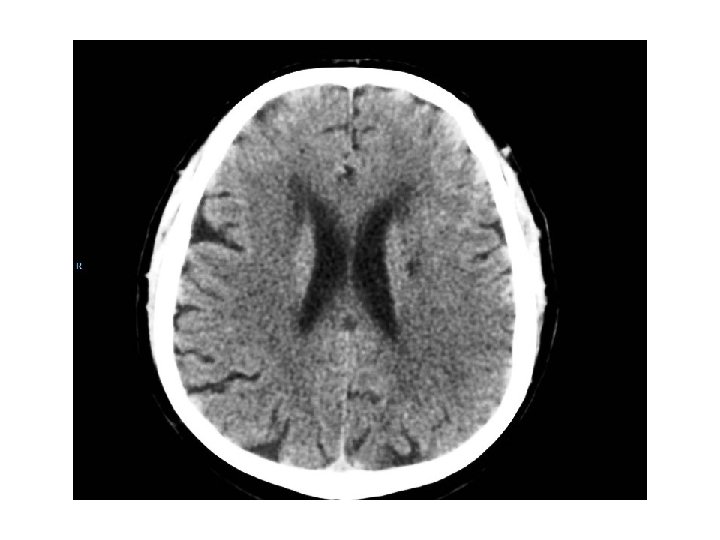

PUNTEGGIO ASPECTS (Alberta Stroke Program Early CT Score): si suddivide il territorio dell’arteria cerebrale media in dieci zone si sottrae un punto per ogni area interessata da ipodensità o edema cerebrale focale la grandezza dell’infarto è inferiore ad 1/3 quando il punteggio è superiore a 7
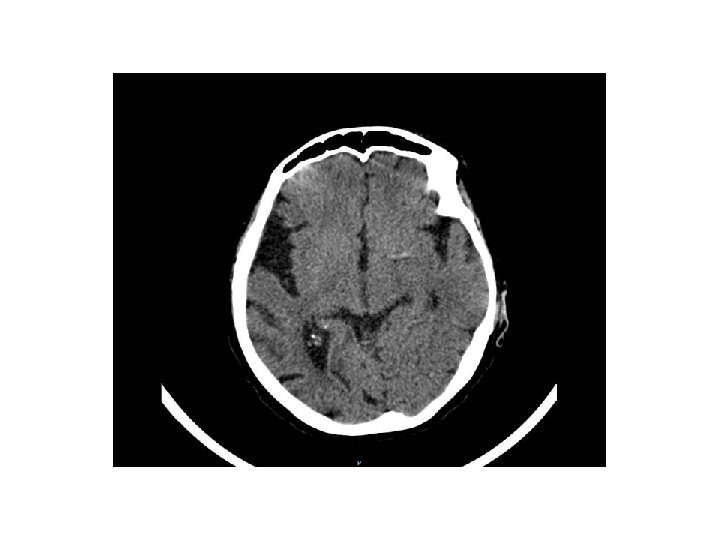
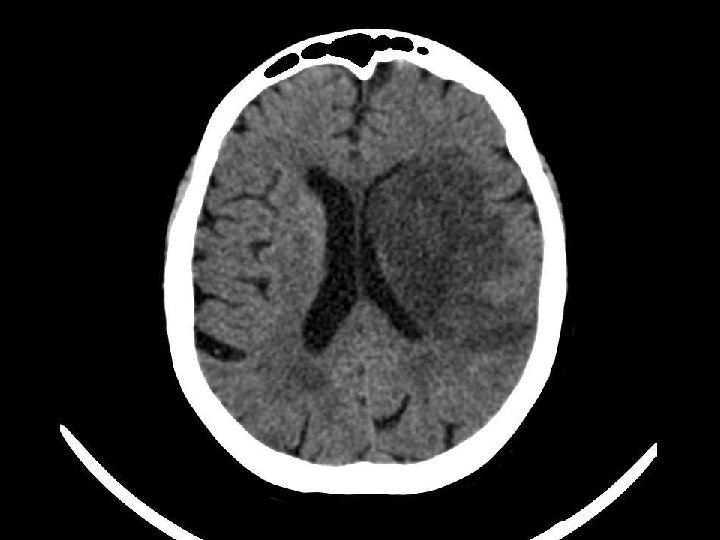
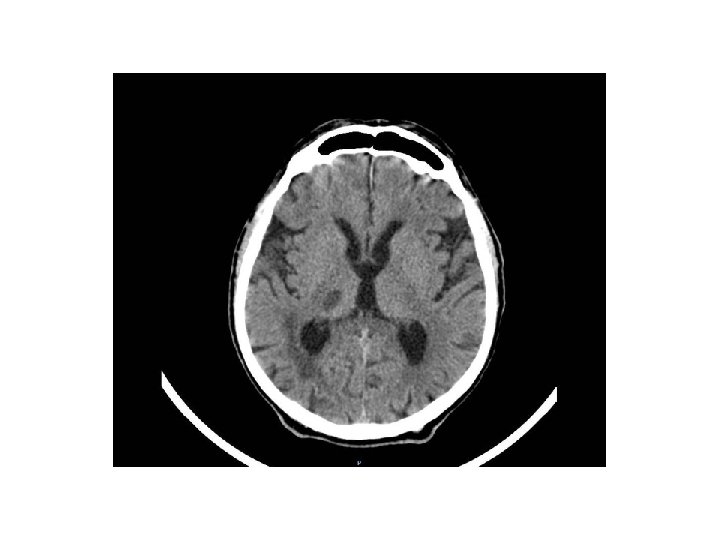

T. A. C perfusionale la TC perfusionale permette , utilizzando sempre il Md. C , di valutare il c. d MISMATCH : letteralmente la differenza fra la penombra e il core , cosi da valutare abbastanza bene l’estensione dell’area che possiamo “salvare “ con la terapia trombolitica

TROMBOLISI E. V: storia Approvata dal 1996 dal FDA negli U. S. A Dal 2004 approvata anche in Italia, Inizialmente criteri molto “ristretti” (età fino ad 80 anni, non oltre le 3 ore dall’esordio , diversi “paletti” e “limitazioni”)

TROMBOLISI E. V: oggi Il trattamento con r-t. PA e. v. (0, 9 mg/kg, dose massima 90 mg, il 10% della dose in bolo, il rimanente in infusione di 60 minuti) è indicato entro 4. 5 ore dall’esordio di un ictus ischemico senza limiti superiori di età e di gravità E’ comunque indicato che il trattamento sia effettuato il più precocemente possibile

rt. PA : one shot Alteplase è rapidamente eliminato dal compartimento sanguigno è metabolizzato prevalentemente a livello epatico (clearance plasmatica 550 -680 ml/min). L’ emivita plasmatica t½ alfa è di 4 -5 minuti. Dopo 20 minuti è presente nel plasma meno del 10% della quantità iniziale. Per quanto riguarda la quantità rimanente nel compartimento sanguigno, è stata misurata una emivita di circa 40 minuti.

Trombectomia meccanica Le tecniche di trombectomia meccanica sono raccomandate entro 6 ore dall’esordio dei sintomi in pazienti con occlusione di carotide interna intracranica, arteria cerebrale media (tratti M 1 -M 2), arteria cerebrale anteriore tratto A 1, che non rispondono o che non possono essere sottoposti alla trombolisi e. v.

Trobectomia meccanica Il trattamento con terapia endovascolare andrebbe preso in considerazione in aggiunta all’r-t. PA endovena, per tutti i pazienti con adeguate indicazioni, trasferendoli immediatamente ad un centro di secondo livello.

STROKE UNIT : NON SOLO TROMBOLISI Stroke Unit Trialists' Collaboration. systematic overview of specialist multidisciplinary team (stroke unit) care for stroke inpatients. Cochrane Database of Systematic Reviews Disk Issue 1, 1995

• CONCLUSIONS: • Organised stroke unit care resulted in long term reductions in death, dependency, and the need for institutional care. The observed benefits were not restricted to any particular subgroup of patients or model of stroke unit care. No systematic increase in the use of resources (in terms of length of stay) was apparent.

Caratteristiche organizzative della S. U Team multidiscplinare : 1. Medici specialisti nella diagnosi e terapia dello stroke 2. Team infermieristico 3. Fisiatra, fisioterapista, logopedista 4. Consulenti: cardiologo, diabetologo, nutrizionista

Modalità operative 1. Precoce inserimento di terapia antiaggregante. 2. Controllo della P. A 3. Controllo e gestione della glicemia 4. Valutazione e gestione della disfagia 5. Nutrizione : inserimento del SNG.

Modalità operative 1. 2. 3. 4. 5. Adeguata somministrazione di liquidi Gestione del catetere vescicale Gestione dell’alvo Controllo della temperatura corporea Mobilizzazione precoce
- Slides: 38