FACTORES DE RIESGO CARDIOVASCULAR CMO ACTUAR ANTE LA














































- Slides: 62

FACTORES DE RIESGO CARDIOVASCULAR ¿CÓMO ACTUAR ANTE LA ENFERMEDAD CARDIOVASCULAR? Dra. Emilia Tormo Esplugues Presidenta Fundación Vicente Tormo

OBESIDAD

¿QUÉ ES LA OBESIDAD? • ENFERMEDAD CRÓNICA Y MULTIFACTORIAL. • PRESENCIA DE UN EXCESO DE GRASA CORPORAL PERJUDICIAL PAR LA SALUD. • SE PUEDE ASOCIAR A COMPLICACIONES POTENCIALMENTE GRAVES.

¿CUAL ES LA CAUSA DE LA OBESIDAD? • Etiología: multifactorial : factores genéticos y medioambientales. • Causa + frecuente: frecuente exceso de aporte energético en relación al consumo. • Obesidad secundaria es rara: – Síndromes genéticos. – Alteraciones endocrinas. – Inducido por tratamiento farmacológico.

NO ES UN PROBLEMA ESTETICO ES DE SALUD • AUMENTA EL RIESGO DE ENFERMEDADES CARDIOVASCULARES • FAVORECE EL DESARROLLO DE ENFERMEDADES METABÓLICAS • PRODUCE PROBLEMAS RESPIRATORIOS: APNEA DEL SUEÑO

NO ES UN PROBLEMA ESTETICO ES DE SALUD • PRODUCE GRAVES PROBLEMAS ARTICULARES: – ARTROSIS DE ESPALDA, CADERAS, RODILLAS Y TOBILLOS. DIFICULTA LA MOVILIDAD. • AUMENTA LA INCIDENCIA DE TUMORES: – CÁNCER DE MAMA Y CÁNCER DE COLON. • DISMINUYE LA FERTILIDAD • CAUSA PROBLEMAS PSICOLÓGICOS: – ANSIEDAD, DEPRESIÓN. DISMINUYE AUTOESTIMA.

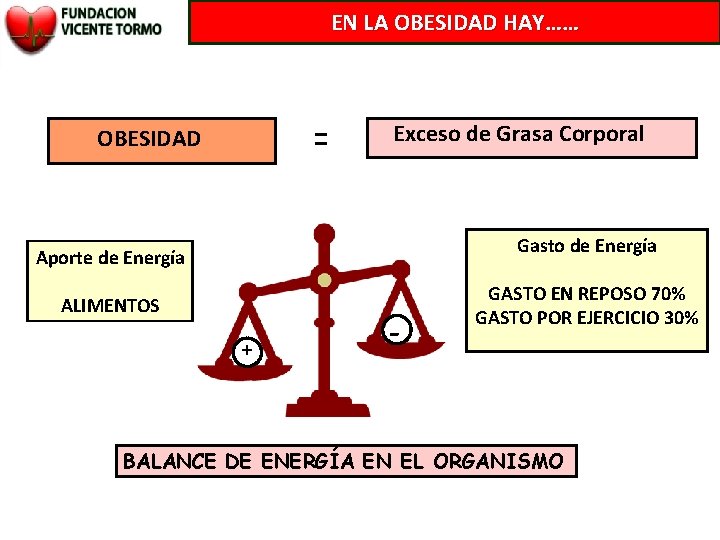
EN LA OBESIDAD HAY…… = OBESIDAD Exceso de Grasa Corporal Gasto de Energía Aporte de Energía ALIMENTOS + - GASTO EN REPOSO 70% GASTO POR EJERCICIO 30% BALANCE DE ENERGÍA EN EL ORGANISMO

OBESIDAD PREVALENCIA Ø En aumento. Ø Obesidad en España: 15. 5% de población adulta (25 -60 años). 13. 9% de población infantil y juvenil (2 -24 años). Ø Sobrepeso en España: 39. 2% población adulta. 26. 3% población infantil y juvenil. Ø Mayor frecuencia: Hombres (17. 5%) > Mujeres (13. 2%) Edad avanzada. Grupos sociales con menor nivel de renta y educativo

OBESIDAD: UNA EPIDEMIA MUNDIAL Los cambios de estilos de vida de la sociedad han producido un aumento muy importante de obesidad v Sedentarismo v Mayor disponibilidad de alimentos v Cambios en las preferencias alimentarias (comida rápida o preparada) v Estrés y ansiedad

ESTILOS DE VIDA DE LA SOCIEDAD ACTUAL LOS NIÑOS SE ENFRENTAN A ESTOS ESTILOS DE VIDA SIN ARMAS

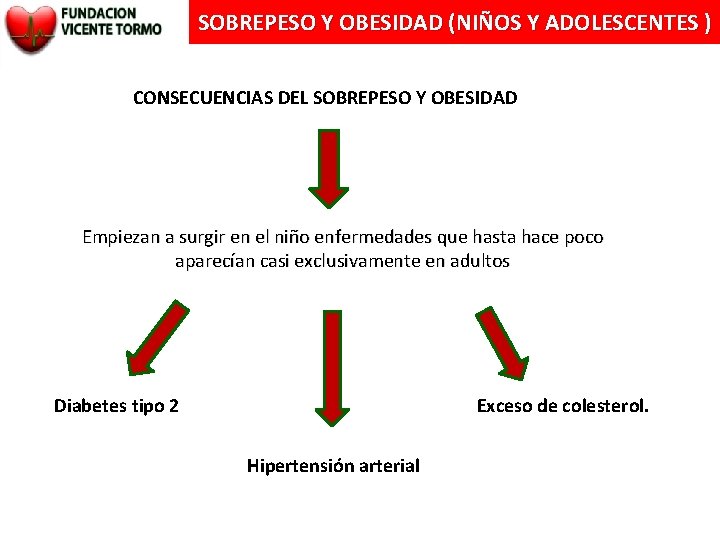
SOBREPESO Y OBESIDAD (NIÑOS Y ADOLESCENTES ) CONSECUENCIAS DEL SOBREPESO Y OBESIDAD Empiezan a surgir en el niño enfermedades que hasta hace poco aparecían casi exclusivamente en adultos Exceso de colesterol. Diabetes tipo 2 Hipertensión arterial

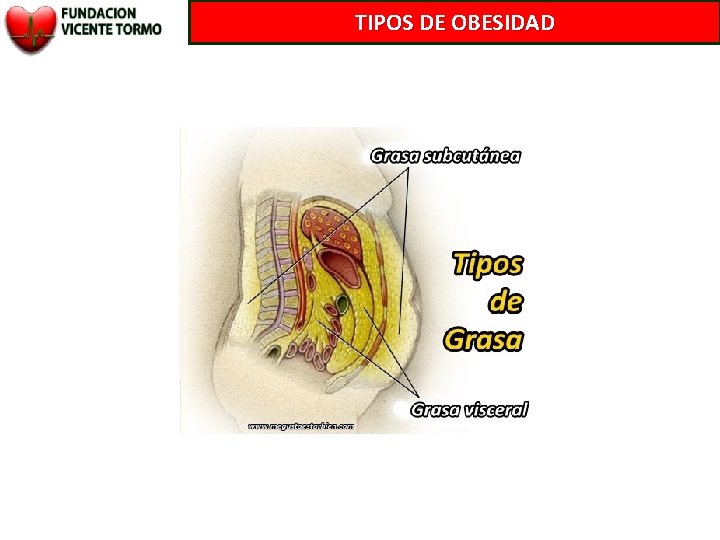
TIPOS DE OBESIDAD

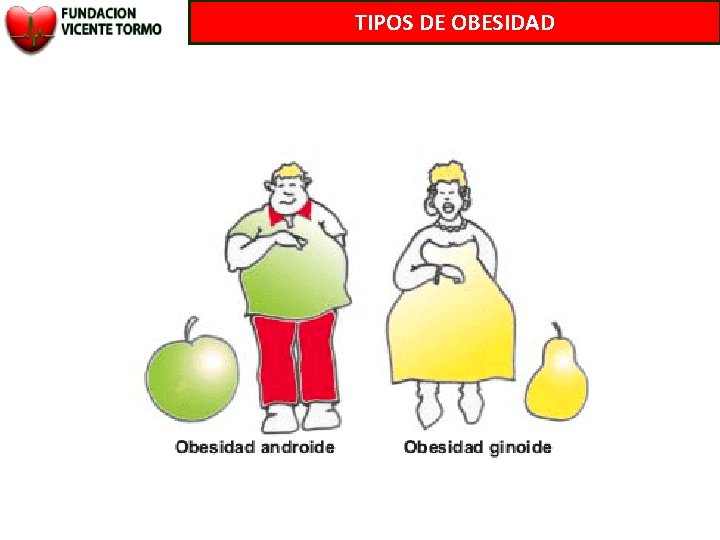
TIPOS DE OBESIDAD

¿CÓMO SE MIDE LA OBESIDAD? SUSTITUYE AL

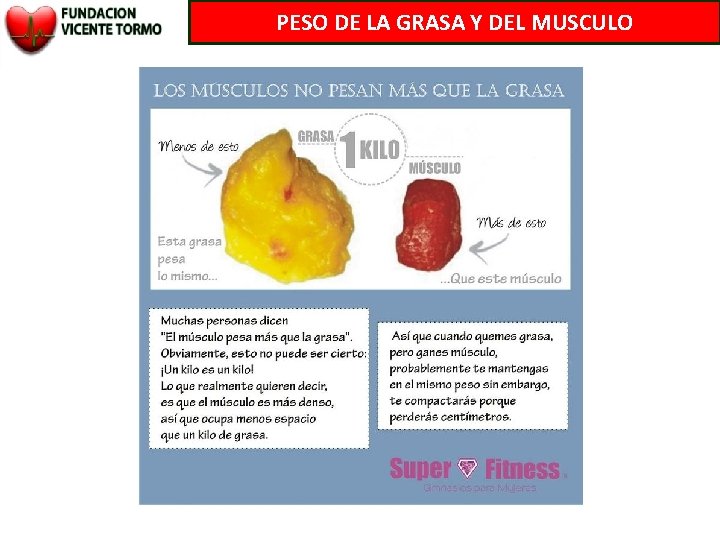
PESO DE LA GRASA Y DEL MUSCULO

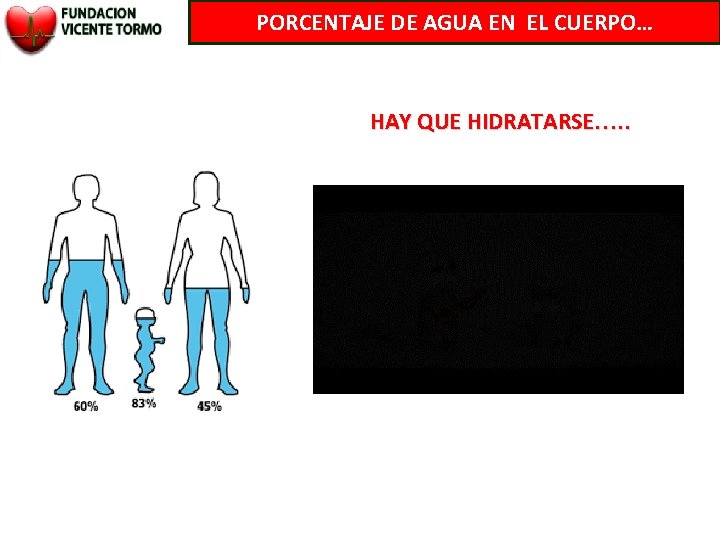
PORCENTAJE DE AGUA EN EL CUERPO… HAY QUE HIDRATARSE…. .

¿CÓMO SE MIDE LA OBESIDAD? (IMC) • IMC: peso (kg) / talla 2 (metros). Clasificación de la obesidad según el IMC (kg/m 2) • Distribución de grasa corporal. IMC (predictor Normopeso 18. 5 -24. 9 independiente de riesgo y mortalidad): Sobrepeso (obesidad grado I) 25 -29. 9 (androide) – Localización central o abdominal Obesidad clase I 30 -34. 9(ginecoide) – Localización en piernas y cadera Obesidad clase II 35 -39. 9 Obesidad clase III ≥ 40 CC

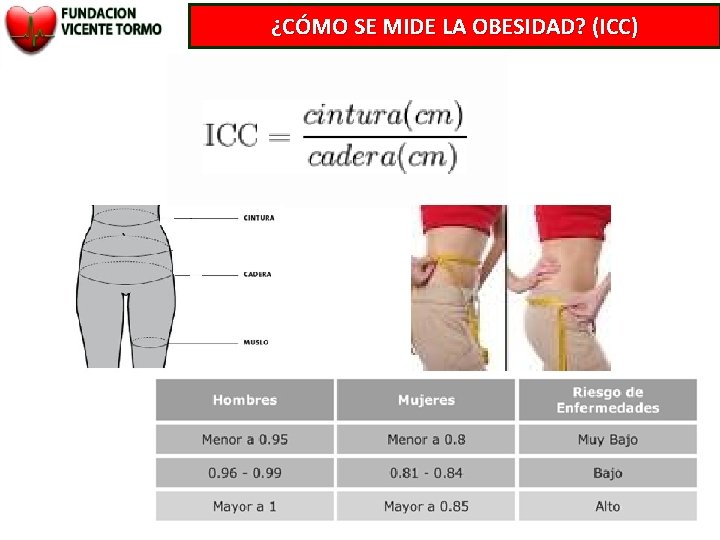
¿CÓMO SE MIDE LA OBESIDAD? (ICC)

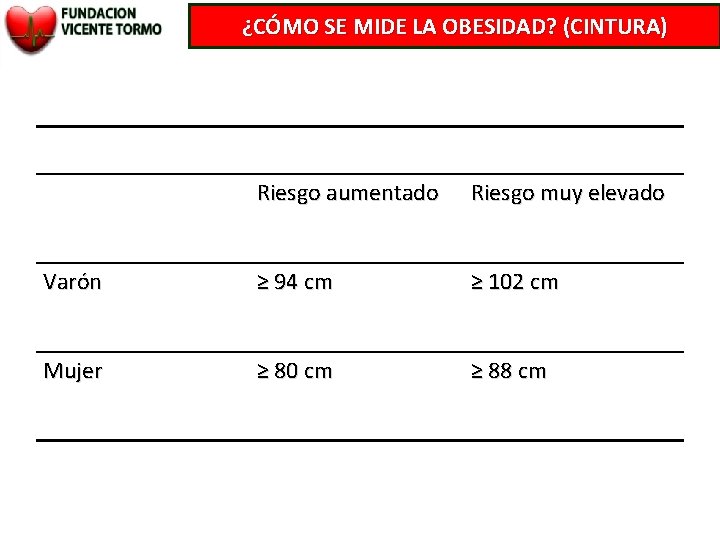
¿CÓMO SE MIDE LA OBESIDAD? (CINTURA) Riesgo aumentado Riesgo muy elevado Varón ≥ 94 cm ≥ 102 cm Mujer ≥ 80 cm ≥ 88 cm

GRASA ABDOMINAL. EL PELIGRO DEL “MICHELÍN” EL EXCESO DE GRASA ABDOMINAL NO SÓLO ES UN PROBLEMA ESTÉTICO ES UN PROBLEMA DE SALUD MUY GRAVE.

GRASA ABDOMINAL. EL PELIGRO DEL “MICHELÍN” LA GRASA QUE SE DEPOSITA EN EL ABDOMEN TIENE UNAS CARACTERÍSTICAS DIFERENTES : RODEA Y SE INFILTRA EN ORGANOS QUE HABITUALMENTE NO TIENEN GRASA INTESTINO HIGADO PANCREAS MÚSCULO SEGREGA HORMONAS Y MOLÉCULAS QUE MODIFICAN: EL METABOLISMO HEPÁTICO AUMENTAN LA RESISTENCIA A LA INSULINA

GRASA ABDOMINAL. EL PELIGRO DEL “MICHELÍN” LA OBESIDAD, ESPECIALMENTE LA OBESIDAD ABDOMINAL SE ASOCIA CON: 1. UN AUMENTO DE TRIGLICÉRIDOS 2. UNA DISMINUCIÓN DEL COLESTEROL UNIDO A LIPOPROTEÍNAS DE ALTA DENSIDAD (CHDL) Y. . 3. CON UN AUMENTO EN LA PROPORCIÓN DE LIPOPROTEÍNAS (LDL) PEQUEÑAS Y DENSAS. DE HECHO, LA DISTRIBUCIÓN CENTRAL DE LA GRASA TIENE UN PAPEL FUNDAMENTAL EN ESTAS ALTERACIONES LIPÍDICAS

¿QUÉ PACIENTES HAY QUE TRATAR? • CON SOBREPESO SI TIENEN: – OBESIDAD CENTRAL. – SÍNDROME METABÓLICO. – DIABETES TIPO II. • OBESOS SI SON JÓVENES O TIENEN ALGUNA ENFERMEDAD RELACIONADA. • OBESIDAD MÓRBIDA SIEMPRE

PAUTAS PARA QUE LA GRASA ABDOMINAL DESAPAREZCA • OBJETIVO: ALCANZAR UN PESO CORPORAL (PREVIAMENTE PACTADO CON EL PACIENTE) LO MÁS PRÓXIMO POSIBLE AL NORMAL. • PAUTAS PARA QUE LA “BARRIGA” DESAPAREZCA – MODIFICACIONES DIETÉTICAS: COMIDA SANA – PRÁCTICA DE EJERCICIO FÍSICO: EL SEDENTARISMO HACE QUE LA GRASA SE DEPOSITE EN EL ABDOMEN. – SAL LA JUSTA: USAR ESPECIAS PARA DAR SABOR A LOS PLATOS – MAS VITAMINA C: CITRICOS; KIWIS Y CIERTAS VERDURAS (PIMIENTOS, TOMATES O ESPINACAS) – RELAX: DORMIR MENOS DE 6 HORAS DIFICULTA LA ELIMINACIÓN DE LA GRASA Y CUANTO MENOR ES EL ESTRÉS CON MAS FACILIDAD SE REDUCE GRASA (SE REDUCE EL CORTISOL, HORMONA QUE CONTRIBUYE A FORMAR ACÚMULOS DE GRASA)

MODIFICACIONES DIETETICAS • Cambios graduales. Diario nutricional. • Reducciones bruscas provocan rechazo y abandono: dieta hambre. • Modificaciones dietéticas “a medida”. • Recomendación: – Dieta hipocalórica equilibrada y variada. – 5 comidas. – Ingesta abundante de líquido y fibra. • Hábitos alimentarios son aprendidos Importante: reaprender una nueva conducta dietética.

OBESIDAD Y ACTIVIDAD FISICA • Recomendación: – Potenciar: • Actividad física cotidiana. • Ejercicio programado. – Al menos 3 h/sem. – Controlando la FC Fcmax = 220 - edad(años) x 0. 7 • La actividad física, aunque de baja intensidad, si es constante, resulta efectiva para los pacientes no acostumbrados a la actividad física intensa y tiene menos abandonos. • Ejercicios abdominales

APOYO PSCOLÓGICO Y MODIFICACIONES DE LA CONDUCTA • Intervenciones psicológicas: – Estrategias conductuales. • Cambios en comportamiento alimentario y estilo de vida obliga a una consulta motivacional (5 R). Consulta motivacional (5 R) Relevante P tiene que decidir si es importante o no para él la pérdida de peso. Riesgo Debe identificar los riesgos que le puede acarrear su obesidad y asumirlos. Recompensa Pérdidas pequeñas de peso (10%) = grandes beneficios. Si no encuentra recompensa no lo intentará. Remover obstáculos Se enfrentará a sus propias objeciones para decidir cambios en su estilo de vida. Repetición Se compromete a reintentarlo, sabiendo que no es fácil.

OBESIDAD Y TRATAMIENTO QUIRÚRGICO • Falta de respuesta a tratamiento dietético con/sin tratamiento farmacológico asociado con: – IMC > 40. – IMC > 35 -39. 9 con comorbilidad grave

TENER EN CUENTA QUE…. . • Para perder peso se trata de modificar los hábitos a largo plazo • Lo que interesa es perder grasa y la grasa se pierde lentamente • Una pérdida de peso del 5 -10% ya puede ser beneficiosa para la salud • El control de peso no debe ser obsesivo • La pérdida de peso es una medida indirecta de la pérdida de grasa

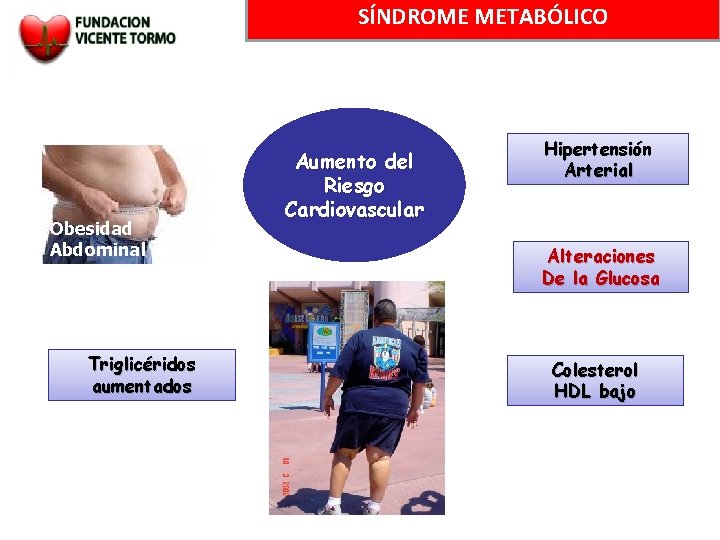
SÍNDROME METABÓLICO Obesidad Abdominal Triglicéridos aumentados Aumento del Riesgo Cardiovascular Hipertensión Arterial Alteraciones De la Glucosa Colesterol HDL bajo

DIAGNÓSTICO DE SÍNDROME METABÓLICO CUANDO ESTÁN PRESENTES TRES DE LOS CINCO SÍNTOMAS DESCRITOS

DIAGNÓSTICO DE LA DIABETES Glucosa en ayunas mayor de 125 mg/dl Glucosa 2 horas después de curva de sobrecarga mayor de 199 mg/dl

TIPOS DE DIABETES TIPO 1 Suele aparecer en personas jóvenes (hasta 30 años) El páncreas es incapaz de producir insulina Es necesario administrar insulina desde el inicio.

TIPOS DE DIABETES TIPO 2 Aparece en personas más mayores (más de 30 años) Es la diabetes más frecuente, 90% de los casos El páncreas produce menos insulina o la insulina producida es menos eficaz.

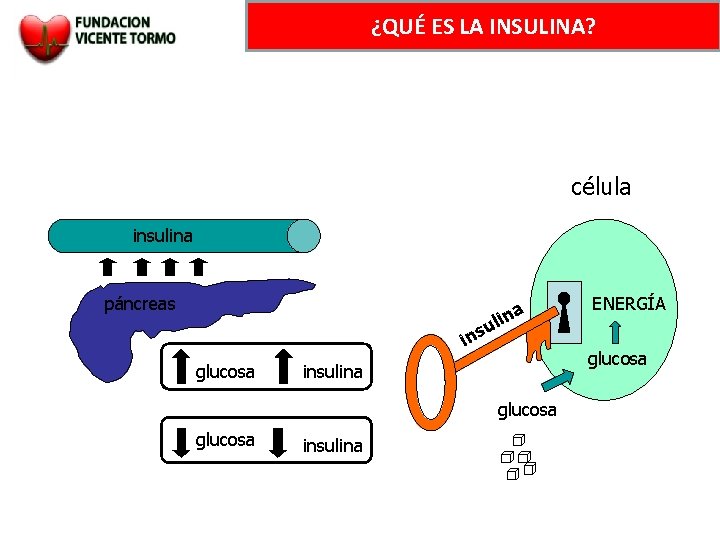
¿QUÉ ES LA INSULINA? Es una hormona que produce el páncreas Facilita la entrada de la glucosa al interior de las células Aumenta cuando aumenta la glucosa en sangre y disminuye cuando baja la glucosa en sangre

¿QUÉ ES LA INSULINA? célula insulina páncreas na i l u ins glucosa insulina ENERGÍA glucosa

RESISTENCIA A LA INSULINA Actualmente, la mayor cantidad de calorías que ingerimos provienen de “CARBOHIDRATOS SIMPLES” tales como el azúcar, dulces y PRODUCTOS PROCESADOS CON AZÚCAR AÑADIDA (pasteles, sodas, galletas, etc. ) los cuales son absorbidos más rápidamente por el torrente sanguíneo. Esto obliga al páncreas a liberar una cantidad mayor de insulina de modo que los niveles de glucosa en la sangre se mantengan en niveles normales. Si constantemente ingerimos ESTE TIPO DE ALIMENTOS Y ADEMÁS NO REALIZAMOS EJERCICIOS, con el paso del tiempo las células pueden ir perdiendo la capacidad de responder a las señales de la insulina, es decir que éstas se hacen insulino resitentes ó intolerantes a la glucosa y los niveles de glucosa en la sangre tienden a elevarse. Glucosa en ayunas entre 110 y 125: glucemia anormal en ayunas

¿QUIENES TIENEN MAS RIESGOS DE PADECER UNA DIABETES TIPO 2? • • • Antecedentes familiares de diabetes. Obesidad o sobrepeso. Las personas que hacen poco ejercicio. Antecedentes de enfermedad cardiovascular. Intolerancia a la glucosa o glucosa anormal en ayunas. Las mujeres con antecedentes de diabetes en el embarazo.

Complicaciones de la Diabetes

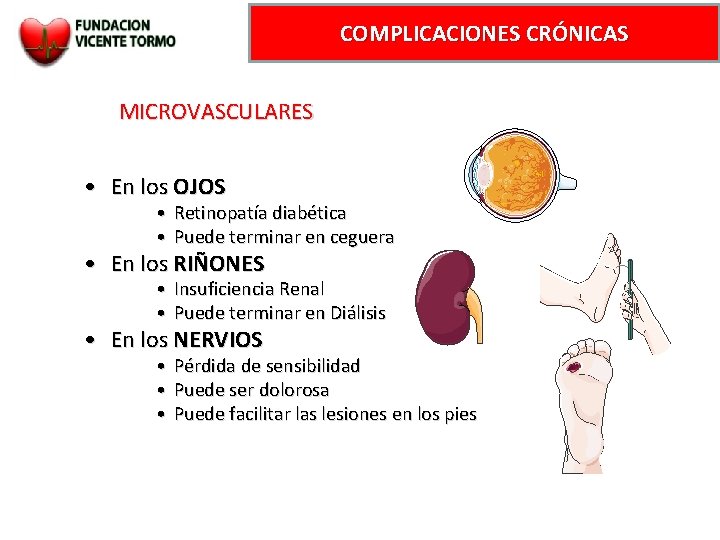
COMPLICACIONES CRÓNICAS MICROVASCULARES • En los OJOS • Retinopatía diabética • Puede terminar en ceguera • En los RIÑONES • • Insuficiencia Renal Puede terminar en Diálisis • En los NERVIOS • Pérdida de sensibilidad • Puede ser dolorosa • Puede facilitar las lesiones en los pies

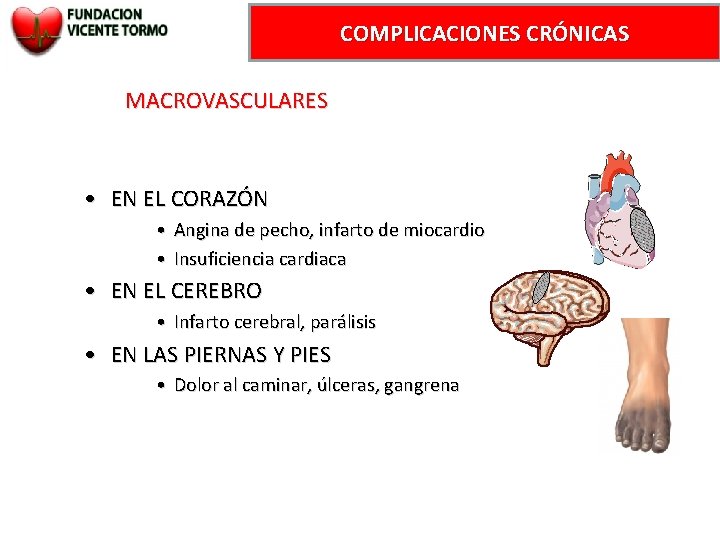
COMPLICACIONES CRÓNICAS MACROVASCULARES • EN EL CORAZÓN • Angina de pecho, infarto de miocardio • Insuficiencia cardiaca • EN EL CEREBRO • Infarto cerebral, parálisis • EN LAS PIERNAS Y PIES • Dolor al caminar, úlceras, gangrena

EFECTOS DE LA DIABETES

PRESIÓN ARTERIAL EL CORAZÓN IMPULSA LA SANGRE A TRAVÉS DE LAS ARTERIAS, EJERCIENDO UNA PRESIÓN SOBRE ELLAS NACESARIA PARA QUE LA SANGRE CIRCULE PRESIÓN SISTÓLICA O MAXIMA: REFLEJA EL PICO MÁXIMO DE LA PRESIÓN ARTERIAL (MOMENTO EN QUE EL CORAZÓN SE CONTRAE Y EXPULSA LA SANGRE ) PRESIÓN DIASTÓLICA O MINIMA: REFLEJA EL PICO MÍNIMO DE LA PRESIÓN ARTERIAL (MOMENTO EN QUE EL CORAZÓN SE RELAJA PARA EL LLENADO DE SANGRE EN EL VENTRICULO )

¿LA PRESIÓN ARTERIAL ES SIEMPRE CONSTANTE? La presión arterial (PA) cambia a lo largo del día y de la noche (ritmo circadiano): Ø Mas baja por la noche con el sueño Ø Mas alta a primera hora de la mañana Ø En personas sanas (sin ateroesclerosis) los cambios de temperatura producen leves diferencias de PA, estos cambios siempre son leves: Calor (Vasodilatación): PA puede bajar Frio (Vasoconstricción): PA puede subir Ø En personas con HTA no suele afectar los cambios de temperatura Ø Aumenta con el dolor, la ansiedad, las emociones Ø Síndrome de la bata blanca. Ø Aumenta con el ejercicio Ø Hacer la medición siempre a la misma hora.

¿QUÉ CIFRAS SON CONSIDERADAS NORMALES? SE CONSIDERA HIPERTENSIÓN ARTERIAL CUANDO LA TENSIÓN ARTERIAL EN REPOSO ≥ 140/90 mm HG. EN ESPAÑA, LA PREVALENCIA DE HIPERTENSOS ESTÁ POR ENCIMA DEL 40% DE LA POBLACIÓN ADULTA. LA PREVALENCIA DE LA HIPERTENSIÓN AUMENTA A MEDIDA QUE AVANZA LA EDAD.

¿QUÉ SIGNIFICA TENER LA PA DESCOMPENSADA? TENER ELEVADAS SOLAMENTE UNA DE LAS DOS CIFRAS DE LA PRESIÓN ARTERIAL. ESTAS PERSONAS TAMBIÉN SON HIPERTENSAS, AUNQUE NO TENGAN ELEVADAS SIMULTANEAMENTE LA PRESIÓN SISTÓLICA Y LA DIASTÓLICA.

¿POR QUÉ SE PRODUCE LA HTA? SÓLO EN DOS DE CADA CIEN HIPERTENSOS ES POSIBLE CONOCER LA CAUSA DE LA ELEVACIÓN DE LA PA. SE HABLA EN ESTOS CASOS DE HIPERTENSIÓN SECUNDARIA. EN EL RESTO DE LOS CASOS ES LA CONCURRENCIA DE VARIOS FACTORES LO QUE CONDICIONA QUE UNA PERSONA SEA HIPERTENSA. SE HABLA EN ESTOS CASOS DE HIPERTENSIÓN ESENCIAL.

CAUSAS DE HIPERTENSIÓN SECUNDARIA HTA SECUNDARIA (10%): Cuando la causa es atribuible a lesiones orgánicas como: Ø Ø Ø Enfermedad renal Farmacológica: anovulatorios, antiinflamatorios, corticoides, regaliz… Causas endocrinas. Coartación de aorta. Embarazo.

FACTORES QUE FAVORECEN LA HTA ESENCIAL (90%): no se identifica una causa específica que determine la HTA. Factores de riesgo de desarrollar HTA: ØFamiliares hipertensos. ØRaza africana. ØHombres. ØEdad avanzada. ØObesidad. ØConsumo elevado de alcohol. ØSedentarismo. Ø Estrés

HIPERTENSIÓN ARTERIAL Y ESTRÉS ¿PUEDE EL ESTRÉS SER CAUSA DE HIPERTENSIÓN ARTERIAL? Las situaciones vitales y el estrés pueden desempeñar un papel importante en el desarrollo y mantenimiento de la hipertensión arterial. Estos factores psicológicos se sumarían a otros factores como el tabaquismo o a los derivados de la dieta como la obesidad o la ingesta de sal en exceso

¿CUÁLES SON LOS SÍNTOMAS DE LA HTA? NO EXISTE NINGÚN SÍNTOMA QUE HAGA PENSAR QUE UNA PERSONA ES HIPERTENSA SON SÍNTOMAS NO ESPECIFICOS Y POCO FRECUENTES DE HTA: EL DOLOR DE CABEZA POR LA MAÑANA LOS RUIDOS DE LOS OIDOS LAS “MOSCAS VOLANTES” DELANTE DE LOS OJOS POR ESO HA SIDO LLAMADA. . EL ASESINO SILENCIOSO

¿CÓMO SE DIAGNOSTICA? TOMANDO LA TENSIÓN

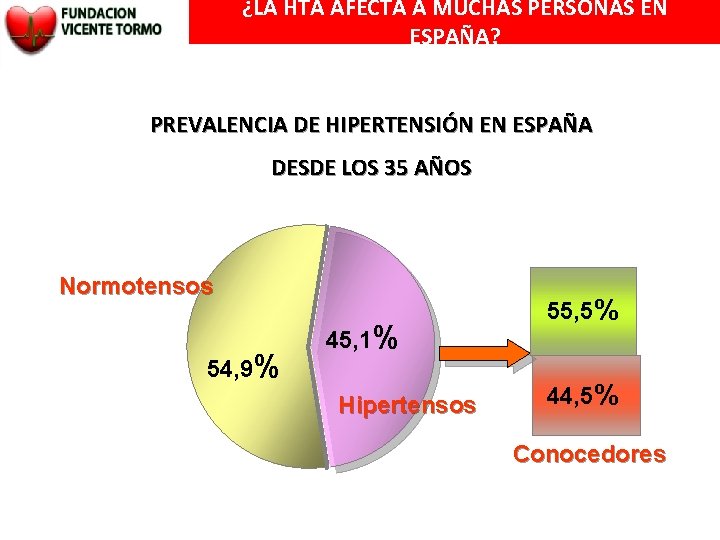
¿LA HTA AFECTA A MUCHAS PERSONAS EN ESPAÑA? PREVALENCIA DE HIPERTENSIÓN EN ESPAÑA DESDE LOS 35 AÑOS Normotensos 54, 9% 45, 1% Hipertensos 55, 5% 44, 5% Conocedores

¿CÓMO AFECTA LA HTA AL CORAZÓN? EL CORAZÓN NECESITA HACER MAYOR ESFUERZO PARA BOMBARDEAR LA SANGRE. PASA POR UNAS FASES: HIPERTROFIA MIOCÁRDICA NSUFICIENCIA CARDIACA (PRESENCIA DE FATIGA) EL AUMENTO DE LA PRESIÓN EN LAS ARTERIAS, PRODUCE PEQUEÑAS LESIONES QUE FAVORECEN EL DEPÓSITO DE COLESTEROL EN UN PORCENTAJE SUPERIOR AL 40% DE LOS IAM ES POSIBLE RECONOCER LA EXISTENCIA PREVIA DE HTA EN ESOS PACIENTES.

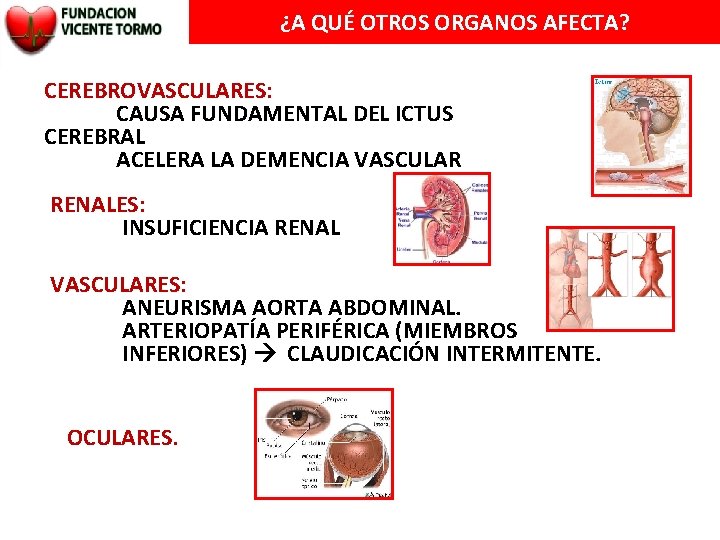
¿A QUÉ OTROS ORGANOS AFECTA? CEREBROVASCULARES: CAUSA FUNDAMENTAL DEL ICTUS CEREBRAL ACELERA LA DEMENCIA VASCULAR RENALES: INSUFICIENCIA RENAL VASCULARES: ANEURISMA AORTA ABDOMINAL. ARTERIOPATÍA PERIFÉRICA (MIEMBROS INFERIORES) CLAUDICACIÓN INTERMITENTE. OCULARES.

ACCIDENTE CEREBROVASCULAR (ICTUS CEREBRAL) EL ABORDAJE PRECOZ ES VITAL YA QUE REDUCE LA MORTALIDAD Y LAS SECUELAS EL ICTUS CEREBRAL PUEDE SER : ISQUEMICO (PLACA DE ATEROMA) HEMORRÁGICO ( HTA ES LA CAUSA MAS FRECUENTE)

SIGNOS DE ALARMA DEL ICTUS CEREBRAL PÉRDIDA DE FUERZA EN LA CARA, BRAZO Y/O PIERNA DE UN LADO DEL CUERPO, DE INICIO BRUSCO. TRASTORNO DE LA SENSIBILIDAD, SENSACIÓN DE “ACORCHAMIENTO U HORMIGUEO” DE LA CARA, BRAZO Y/O PIERNA DE UN LADO DEL CUERPO, DE INICIO BRUSCO. PÉRDIDA SÚBITA DE VISIÓN, PARCIAL O TOTAL, EN UNO O AMBOS OJOS. ALTERACIÓN REPENTINA DEL HABLA, DIFICULTAD PARA EXPRESARSE, LENGUAJE QUE NOS CUESTA ARTICULAR Y SER ENTENDIDO POR QUIEN NOS ESCUCHA. DOLOR DE CABEZA DE INICIO SÚBITO, DE INTENSIDAD INHABITUAL Y SIN CAUSA APARENTE.

MEDIDAS A TOMAR UNA PERSONA JOVEN CON HTA • • • REDUCCIÓN DE PESO. DIETA CARDIOSALUDABLE REDUCCIÓN DE INGESTA DE SAL. (< 5 gr AL DÍA) ACTIVIDAD FÍSICA. LIMITAR EL CONSUMO DE ALCOHOL. LIMITAR EL CONSUMO A MENOS DE 2 BEBIDAS AL DÍA EN HOMBRES Y NO MÁS DE 1 BEBIDA AL DÍA EN MUJERES • DEJAR DE FUMAR.

¡¡¡¡¡ OBJETIVO !!!!! PA < 140/90 En Diabéticos PA < 130/85

BENEFICIOS DEL EJERCICIO FISICO

BENEFICIOS DEL EJERCICIO FISICO

Gracias por su atención