EXPLORATION DU METABOLISME PHOSPHOCALCIQUE I INTRODUCTION Dans tissus

EXPLORATION DU METABOLISME PHOSPHOCALCIQUE

I – INTRODUCTION Dans tissus vivants Ca 2+ Phosphates Ions interdépendants : tissu osseux = cristaux d’hydroxyapatite Ca 3(PO 4)2 3, Ca(OH)2 Régulation autonome Fonctions diverses - Ca 2+ : conduction nerveuse, contraction musculaire, coagulation, perméabilité des membranes, activités enzymatiques, messager hormonal. - P : échanges énergétiques, activités enzymatiques, équilibre acido-basique (tampon intracellulaire). - sels phosphocalciques : fonctions mécaniques dans le squelette.

II – RAPPELS METABOLISME PHOSPHOCALCIQUE 1) Besoins Ca P - adulte 900 ± 100 mg 800 mg - enfant de plus de 10 ans 1200 mg 1000 mg Carence en Ca chez les jeunes filles. 2) Apports = alimentation Ca Produits laitiers (70%) Fromages Eaux de boisson Poissons, légumes, fruits secs P Viandes Poissons Jaunes d’oeufs Fromages
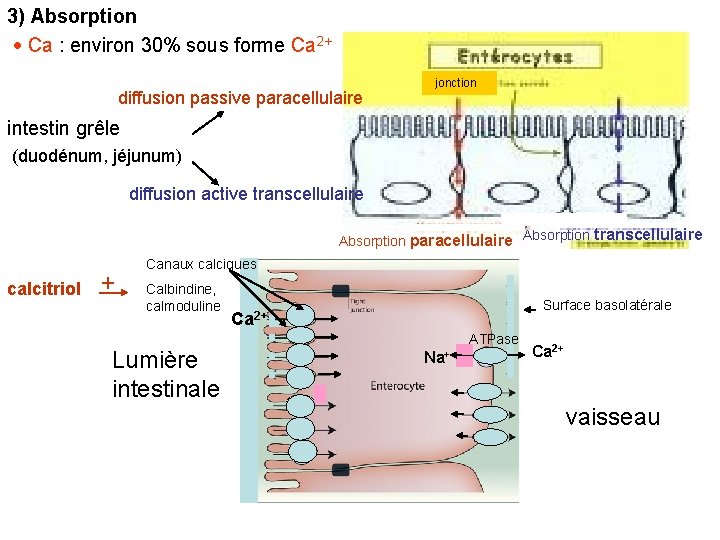
3) Absorption Ca : environ 30% sous forme Ca 2+ diffusion passive paracellulaire jonction intestin grêle (duodénum, jéjunum) diffusion active transcellulaire Absorption paracellulaire Absorption transcellulaire calcitriol + Canaux calciques Calbindine, calmoduline Lumière intestinale Surface basolatérale Ca 2+ ATPase Na+ Ca 2+ vaisseau

- si apports élevés : absorption par voie passive mais inhibition voie active ( PTH et calcitriol ) - si apports faibles : voie passive Ca 2+ sanguin stimulation voie active ( PTH et calcitriol). Absorption augmentée par : - calcitriol = principal régulateur de l’absorption intestinale du Ca - PTH dont synthèse dépend de la Ca 2+ - stéroïdes sexuels - hormone de croissance (GH) - p. H acide (solubilisation des sels calciques) Absorption diminuée par : - cortisol (activité anti-vitamine D) - anions (oxalates, phytates) complexes insolubles) - p. H alcalin solubilité de Ca par formation de
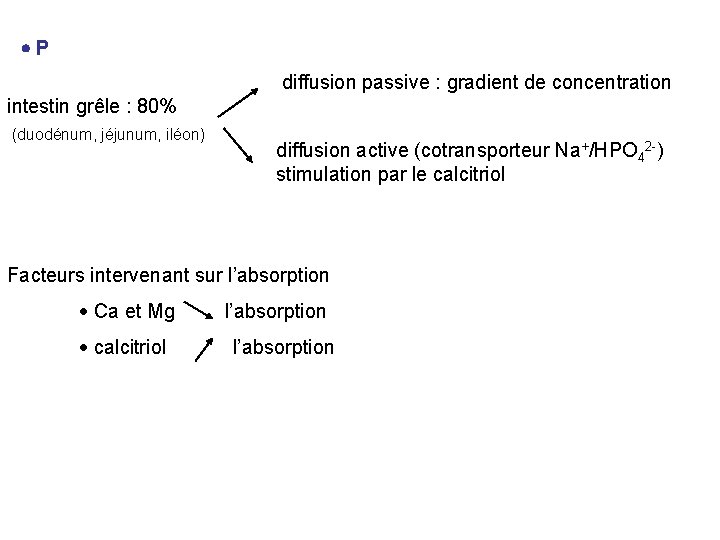
P diffusion passive : gradient de concentration intestin grêle : 80% (duodénum, jéjunum, iléon) diffusion active (cotransporteur Na+/HPO 42 -) stimulation par le calcitriol Facteurs intervenant sur l’absorption Ca et Mg calcitriol l’absorption
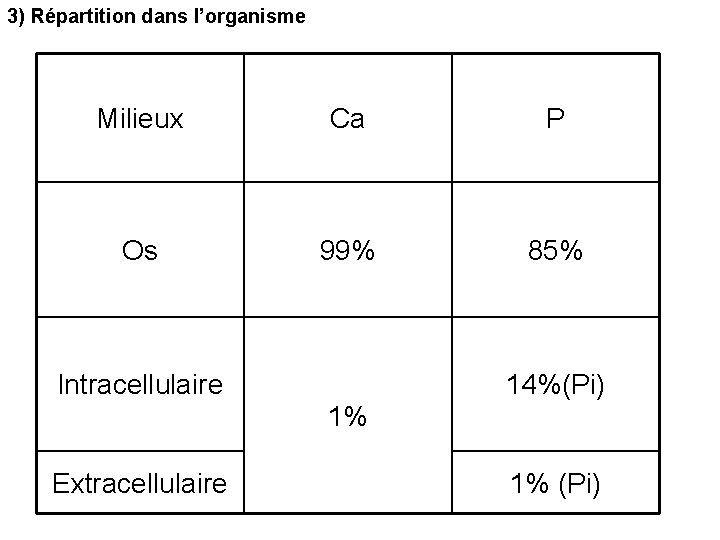
3) Répartition dans l’organisme Milieux Ca P Os 99% 85% Intracellulaire 14%(Pi) 1% Extracellulaire 1% (Pi)

A - Les os = assure stockage et régulation des taux sérique de Ca et P. Fraction minérale ou inorganique du tissu osseux = cristaux d’hydroxyapatite Ca 3(PO 4)2 3, Ca(OH)2, carbonate d’apatite Ca 3(PO 4)2 3, Ca. CO 3 + fibres de collagène Ca et P échangeable et P résorption osseuse = ostéolyse = libère Ca accrétion ou minéralisation osseuse = ostéogénèse = fixe les minéraux Ostéolyse liée à l’activité des ostéoclastes permettant : - la libération d’hydroxyproline = constituant du collagène, de pyridinoline et désoxypyridinoline = pontages inter- ou intra-monomères du collagène, - la synthèse de phosphatase tartrate résistante Favorisée par PTH Ostéogénèse liée à l’activité des ostéoblastes permettant : - la biosynthèse du collagène et de l’ostéocalcine - la synthèse des phosphatases alcalines Favorisée par Vitamine D et calcitonine

B – Le sang Ca : Plasma : 2, 15 - 2, 55 mmol/l sous différentes formes Calcium diffusible et ultrafiltrable (60%): 50% forme libre ionisée (actif) = Ca 2+ 5% forme complexée = Ca 3(PO 4)2 Calcium non ultrafiltrable = Ca lié aux protéines 40% (surtout à l’albumine) = réserve mobilisable en fonction du p. H acide = rupture liaison Ca 2+ = seul échangeable = 1, 10 à 1, 30 mmol/l GR = 3 à 4 mol/l

Variations de la calcémie en fonction : - du taux de protéines: Si hypoalbuminémie Ca lié aux protéines sans modification du calcium ionisé. fausse hypocalcémie avec hypoalbuminémie Correction par la formule: Calcémiecorrigée = calcémie totalemesuré+(40 - alb) x 0. 025 - du p. H: les variations aigues du p. H modifications du Ca 2+ sans changement de la calcémie totale. Acidose aigue: Alcalose aigue: Ca 2+ par relargage du calcium lié à l’albumine. Ca 2+ par fixation du calcium à l’albumine

P différentes formes : 70% = phosphate organique (phospholipides, phosphoprotéines) 30% Pi = 0, 80 à 1, 50 mmol/l = HPO 42 - = 80% H 2 PO 4 - = 20% PO 43 - = traces
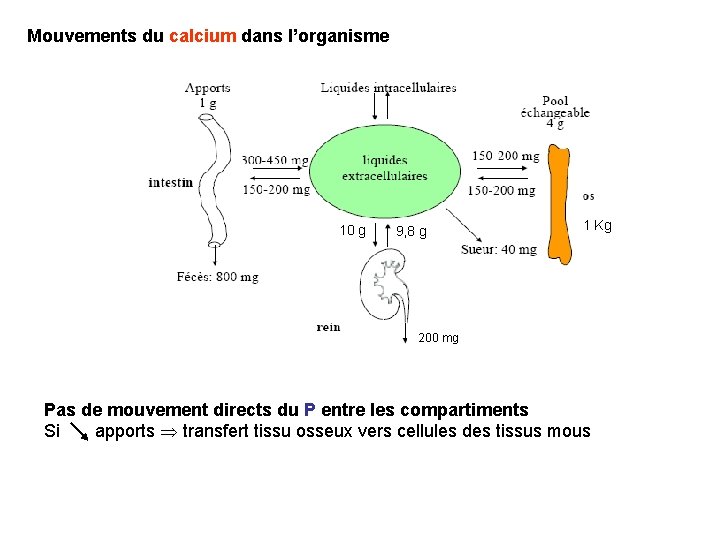
Mouvements du calcium dans l’organisme 10 g 9, 8 g 1 Kg 200 mg Pas de mouvement directs du P entre les compartiments Si apports transfert tissu osseux vers cellules des tissus mous

4) Excrétion rénale Rôle régulateur de l’homéostasie phosphocalcique à court terme Le Ca - filtration : Ca 2+ - réabsorption = 96 à 99% : mécanisme passif lié à la réabsorption de Na+ et H 2 O Calciurie = 2 à 7 mmol/24 h Facteurs influençant la réabsorption tubulaire du Ca Stimulation Inhibition - PTH - Hypermagnésémie - Calcitonine - Acidose métabolique - Diurétiques thiazidiques - Diurétiques osmotiques (mannitol) - ADH - Insuline - Glucagon - Hyperhydratation extracellulaire - Déshydratation extracellulaire

Le P filtration : Pi réabsorption : 90% = transfert actif (cotransporteur Na+/HPO 42énergisé par Na+/K+ ATPase Phosphaturie : 15 à 30 mmol/24 h Taux de réabsorption tubulaire maximum de P = 0, 80 à 0, 95 facteurs le TRP - PTH - Acidose métabolique aigue - Corticoïdes - Calcitonine le TRP - calcitriol - hormones de croissance - hormones thyroïdiennes

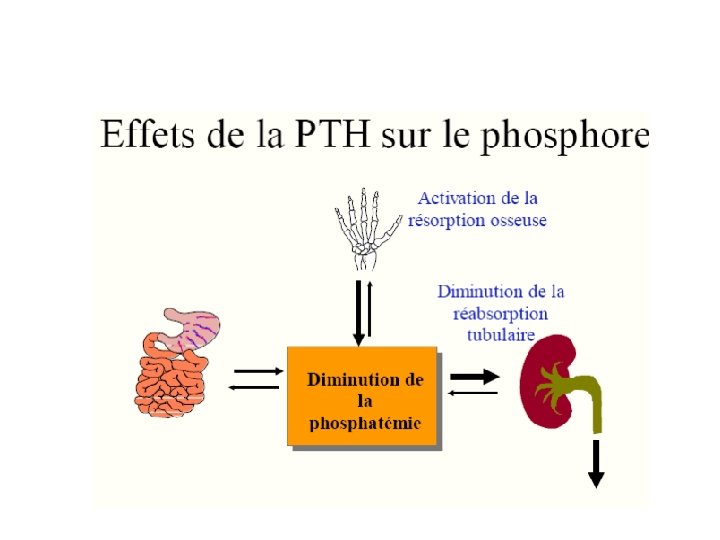
III – REGULATION DU METABOLISME PHOSPHOCALCIQUE Prépro-PTH =115 AA 1) PTH Pro-PTH = 90 2) Sécrétion : glandes parathyroides N-terminal PTH = 84 C-terminal 3) Hormone de régulation de la calcémie : 4) récepteur Ca. SR sur la mb des cellules parathyroïdiennes 1. hypercalcémie Ca. SR activé dégradation PTH et sécrétion PTH inactive 2. hypocalcémie Ca. SR inactivé sécrétion PTH intacte 3. 4. Action cellulaire sur des récepteurs de surface ( PT G) activation de l’adénylate cyclase (production d’AMPc) et de la phospholipase C (synthèse de diacylglycérol et d’inositol triphosphate) cibles : 5. - os : action ostéolytique (activation des ostéoclastes) 6. - reins : 7. réabsorption tubulaire Ca 2+ réabsorption tubulaire PO 43 activité 1 - hydroxylase synthèse calcitriol ( 8. intestinale) absorption

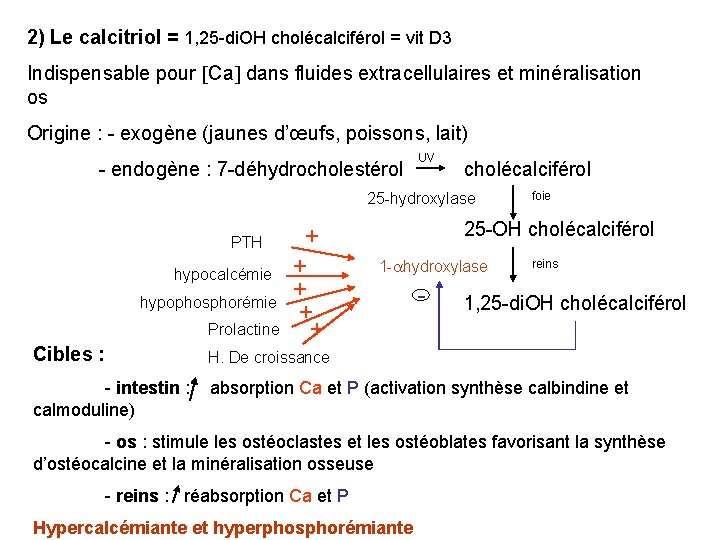
2) Le calcitriol = 1, 25 -di. OH cholécalciférol = vit D 3 Indispensable pour Ca dans fluides extracellulaires et minéralisation os Origine : - exogène (jaunes d’œufs, poissons, lait) - endogène : 7 -déhydrocholestérol UV cholécalciférol 25 -hydroxylase PTH hypocalcémie hypophosphorémie Prolactine + + + foie 25 -OH cholécalciférol 1 - hydroxylase - reins 1, 25 -di. OH cholécalciférol Cibles : H. De croissance - intestin : calmoduline) absorption Ca et P (activation synthèse calbindine et - os : stimule les ostéoclastes et les ostéoblates favorisant la synthèse d’ostéocalcine et la minéralisation osseuse - reins : réabsorption Ca et P Hypercalcémiante et hyperphosphorémiante

3) Calcitonine Sécrétion par les cellules parafolliculaires de la thyroïde Cibles : - os : se fixe sur les ostéoblastes, les active ainsi que l’accrétion du calcium (calcification) = stimule l’ostéogénèse se fixe sur des récepteurs spécifiques de la membrane des ostéoclastes synthèse d’AMPc inhibant les actions destructrices - reins : réabsorption Ca et P Hypocalcémiante et hypophosphorémiante
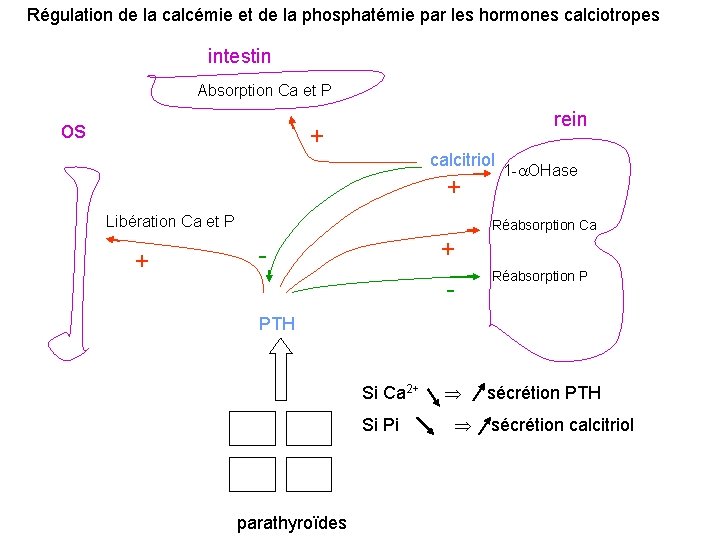
Régulation de la calcémie et de la phosphatémie par les hormones calciotropes intestin Absorption Ca et P os rein + calcitriol + Libération Ca et P + 1 - OHase Réabsorption Ca + - - Réabsorption P PTH Si Ca 2+ Si Pi parathyroïdes sécrétion PTH sécrétion calcitriol

III – EXPLORATION DU METABOLISME PHOSPHOCALCIQUE A – Explorations biologiques de première intention Sérum : - Ca = 2, 15 à 2, 55 mmol/l - P = 0, 8 à 1, 5 mmol/l - TRP = 100 x (1 - Cl P/Cl crea) = 0, 80 à 0, 95 - PAL = 30 à 130 UI/l Urines : - Ca = 2 à 7 mmol/24 h - P = 15 à 30 mmol/24 h

B - Explorations biologiques de deuxième intention Sérum : - Ca 2+, PTH, vitamine D, calcitonine - marqueurs de la formation osseuse : ostéocalcine, PAL osseuse, sous-produits de la synthèse collagénique = peptides d’extension C- et N- terminaux du procollagène de type I (PICP et PINP) - marqueurs de la résorption osseuse : posphatase acide tartrate résistante, fragments peptidiques des extrémités C- et Nterminales des molécules de collagène (CTX et NTX). Urines : - AMPc (témoin indirect de l’activité de PTH) - marqueurs de la résorption osseuse : produits de dégradation du collagène = hydroxyproline et molécules de pontage (PYR et DPD) C- et N-télopeptides (CTX et NTX).

C – Explorations fonctionnelles -Test de charge à la PTH : réactivité des récepteurs à la PTH par le dosage de l’AMPc Si réponse + = hypoparathyroïdie vraie Si réponse - = pseudohypoparathyroïdie - Test de charge en Ca - Scintigraphie osseuse - Scintigraphie des parathyroïdes (recherche d’une tumeur)

IV – VARIATIONS PATHOLOGGIQUES A – Variations de la calcémie 1) Hypercalcémies Ca > 2, 60 mmol/l avec taux de protides normal Mécanismes : - absorption intestinale - réabsortion tubulaire - ostéolyse

Etiologies Hyperparathyroïdie primitive = Production excessive et inappropriée de PTH Pathologie féminine( 6 contre 1) Le plus souvent asymptomatique 3ème pathologie endocrinienne ( après diabète et thyroïde). 80% cas adénome simple, 3% adénomes multiples, 15% hyperplasie glandulaire, 2% carcinome Diagnostic: biologique Sérum : Hypercalcémie, hypophosphorémie PTH très Calcitriol PAL Urines : Hypercalciurie Hyperphosphaturie AMPc Si doute test de charge calcique ( PTH reste élevée)

Cancers Localisés au squelette : myélome multiple ou métastases osseuses de cancers primaires (sein, prostate) ostéolyse Diagnostic: biologique Sérum : Hypercalcémie par ostéolyse locale ou sécrétion de « PTH like ou r. P related polypeptide» (cancers larynx, poumons, utérus, rein) PTH Calcitriol Urines : Hypercalciurie Autres causes - Hypervitaminose D ( absorption intestinale de Ca) - Sarcoïdose = maladie de système ( synthèse de calcitriol) - hyperthyroïdie ( résorption osseuse) - Immobilisation prolongée ( ostéogénèse)
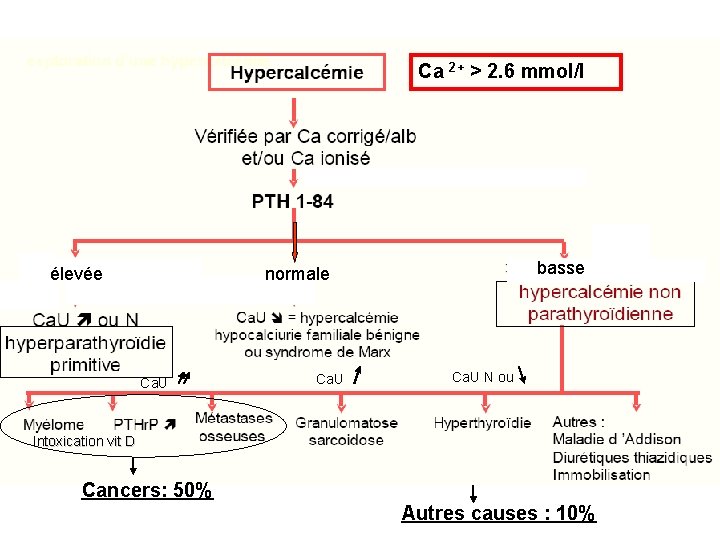
Ca 2+ > 2. 6 mmol/l 60% élevée basse normale 40% Ca. U N ou Intoxication vit D Cancers: 50% Autres causes : 10%

2) Hypocalcémies Ca < 2, 10 mmol/l avec taux de protides normal Mécanismes : - Sécrétion ou résistance des organes cibles de la PTH - Déficit en vitamine D - Résistance des organes cibles de la vitamine D Etiologies - Isuffisance parathyroidienne : Diagnostic: biologique -sérum : calcémie phosphatémie PTH -Urines : calciurie AMPc PTH

- Origine non parathyroïdienne Résistance des cellules cibles à la PTH = pseudohypoparathyroïdie(os, reins). PTH Déficit ou résistance à la vitamine D : rachitisme (enfant) ou ostéomalacie (adulte) Perturbations du métabolisme de la vitamine D par : - malabsorption - absence d’hydroxylation hépatique ou rénale - carence d’exposition au soleil IRC avec rétention P hyperphosphatémie hypocalcémie sécrétion PTH synthèse calcitriol absorption intestinale de Ca aggravation hypocalcémie Syndrome néphrotique : fuite vitamine D avec sa protéine de transport, hypoprotidémie.
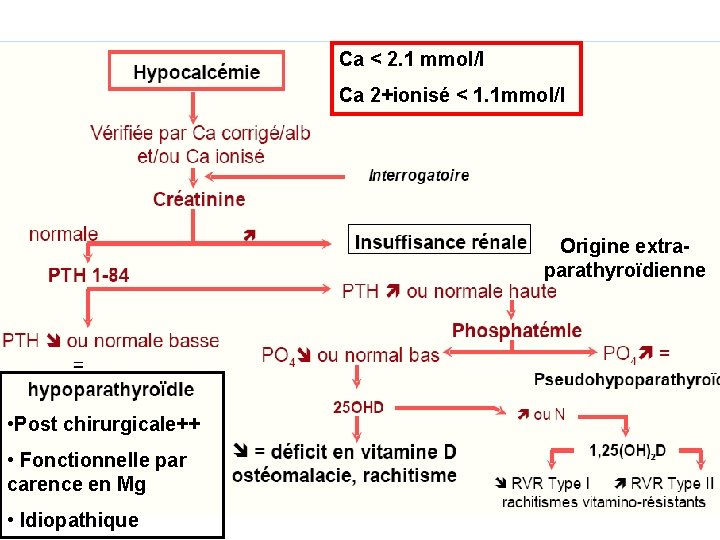
Ca < 2. 1 mmol/l Ca 2+ionisé < 1. 1 mmol/l Origine extraparathyroïdienne • Post chirurgicale++ • Fonctionnelle par carence en Mg • Idiopathique

B - Variations de la phosphorémie 1) Hyperphosphorémie : > 1, 5 mmol/l (sans hémolyse) Mécanismes : - DFG - réabsorption rénale - apports Etiologies -IR : filtration glomérulaire -Maladies endocriniennes : hypoparathyroïdie ( PTH)et diabètes graves ( consommation du P par défaut d’utilisation du glucose : oses phosphates) - Affections diverses : fractures multiples, intoxication par vitamine D.
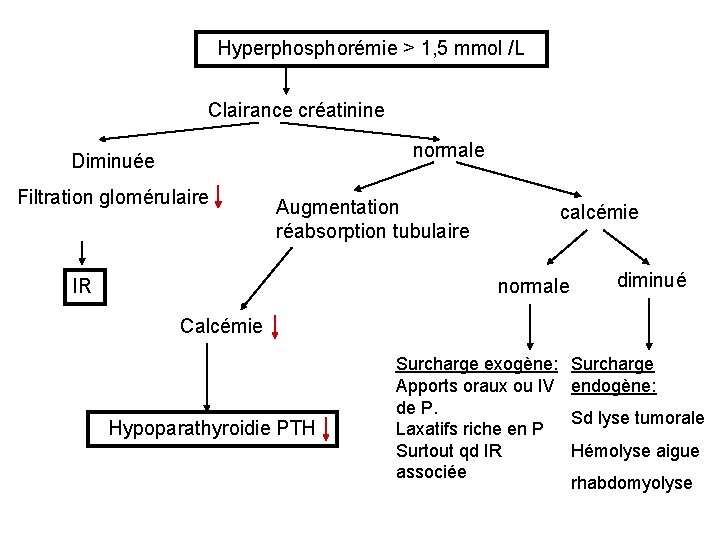
Hyperphosphorémie > 1, 5 mmol /L Clairance créatinine normale Diminuée Filtration glomérulaire Augmentation réabsorption tubulaire IR calcémie normale diminué Calcémie Hypoparathyroidie PTH Surcharge exogène: Apports oraux ou IV de P. Laxatifs riche en P Surtout qd IR associée Surcharge endogène: Sd lyse tumorale Hémolyse aigue rhabdomyolyse

2 – Hypophosphorémies Phosphorémie < 0, 8 mmol/l Mécanismes : - réabsorption tubulaire - absorption intestinale Etiologies - Hyperparathyroïdie : PTH réabsorption tubulaire de P - Déficit en vitamine D : origine nutritionnelle, entéropathie avec atrophie de la muqueuse intestinale (hypovitaminose D), rachitisme vitaminorésistant (résistance périphérique des organes cibles de la vitamine D) -Syndrome de Fanconi ou diabète phosphoglucoaminé (défaut de réabsorption Pi, Glu, AA, HCO 3 -).
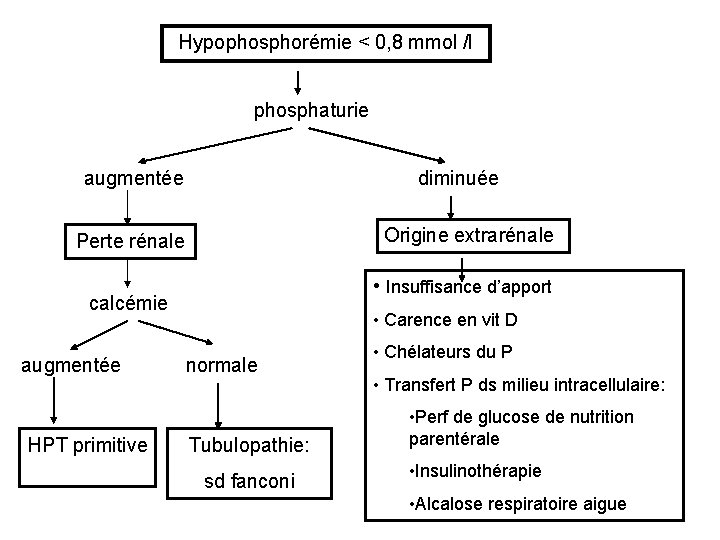
Hypophosphorémie < 0, 8 mmol /l phosphaturie augmentée diminuée Origine extrarénale Perte rénale • Insuffisance d’apport calcémie augmentée HPT primitive • Carence en vit D normale Tubulopathie: sd fanconi • Chélateurs du P • Transfert P ds milieu intracellulaire: • Perf de glucose de nutrition parentérale • Insulinothérapie • Alcalose respiratoire aigue

VI – Perturbations métaboliques de l’os A – Ostéomalacie = défaut de minéralisation du tissu ostéoïde; Etiologie = carence en vitamine D. Biologie -Hypocalcémie associée ou non à une hypophosphorémie - Hypocalciurie associée ou non à une hypophosphaturie -PAL et ostéocalcine

B- Ostéoporose = involution progressive de l’os (partie osseuse et minérale) Etiologies : -Ménaupose (cessation de sécrétion des oestrogènes) - apports calciques et de la synthèse du calcitriol chez les sujets âgés - maladie de Cushing (hypersécrétion de cortisol et traitement prolongé par les corticoïdes) - immobilisation prolongée Biologie Sérum : calcémie souvent normale Urines : calciurie hydroxyproline, CTX et NTX, PYR et DPD

C – Maladie de Paget = remodelage osseux excessif Biologie Sérum : PAL osseuse PIPC et PINP Urines : hydroxyproline NTX
- Slides: 37