Espermograma Exame Espermograma Espermiograma Espermatograma Espermocinetograma Objetivos Estudar


Espermograma • Exame • Espermograma, Espermiograma, Espermatograma, Espermocinetograma • Objetivos • • Estudar e acompanhar a infertilidade Monitorar cirurgia Pesquisar Participar em medicina legal

Espermograma • Conceito • É a avaliação físico-química, qualitativa, quantitativa e morfológica do esperma. • Deve ser sempre analisada, pelo menos, duas amostras de sêmen com coletas obtidas com um intervalo mínimo de duas semanas, devido a enorme variabilidade que existe na emissão seminal e, caso haja diferença maior que 20% entre qualquer parâmetro, será necessário uma nova amostra.

Revisão morfofuncional do sistema genital masculino
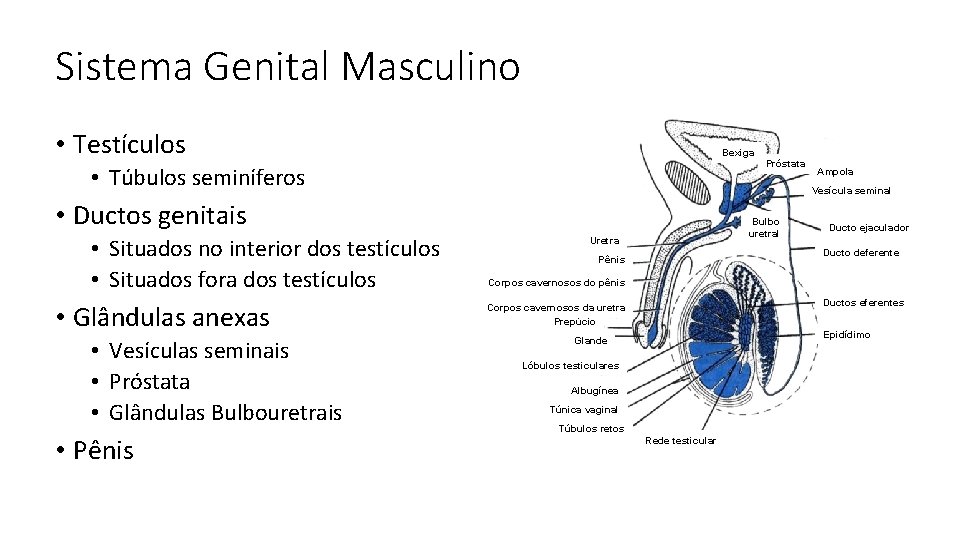
Sistema Genital Masculino • Testículos Bexiga Próstata • Túbulos seminíferos Vesícula seminal • Ductos genitais • Situados no interior dos testículos • Situados fora dos testículos • Glândulas anexas • Vesículas seminais • Próstata • Glândulas Bulbouretrais • Pênis Ampola Bulbo uretral Uretra Ducto ejaculador Ducto deferente Pênis Corpos cavernosos do pênis Ductos eferentes Corpos cavernosos da uretra Prepúcio Epidídimo Glande Lóbulos testiculares Albugínea Túnica vaginal Túbulos retos Rede testicular

Testículos • Túbulos seminíferos • Órgãos ovais, dois, diâmetro 4 a 5 cm e largura 2 cm • Envolvidos por cápsula de tecido conjuntivo denso → túnica albugínea • Função • Gametogênese (espermatozóides) • Esteroidogênese (testosterona) • Desenvolvimento • Cavidade abdominal, no final do período fetal (8 o mês) descem para o saco escrotal (peritônio → túnica vaginal → cavidade serosa recobre porção antero -lateral) • Porção posterior → vasos, nervos

Túbulos Seminíferos • Enovelados, comprimento 40 a 70 cm, diâmetro 150 a 280 µm • Epitélio estratificado complexo • Células Germinativas • Células de Sertoli • Suporte físico e nutrição do epitélio germinativo • Tecido intersticial • Células de Leydig • Sintetizam TESTOSTERONA, sob ação do LH
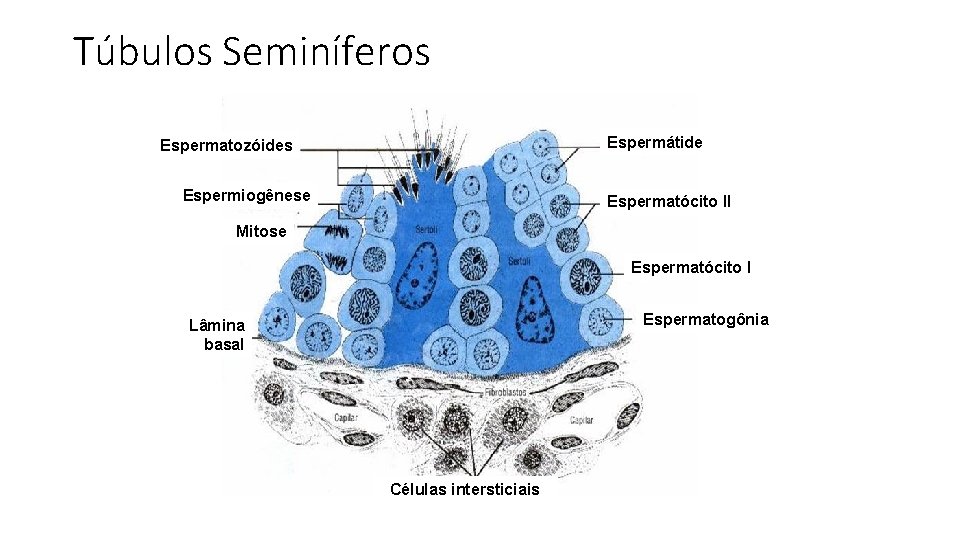
Túbulos Seminíferos Espermátide Espermatozóides Espermiogênese Espermatócito II Mitose Espermatócito I Espermatogônia Lâmina basal Células intersticiais

Espermatogênese
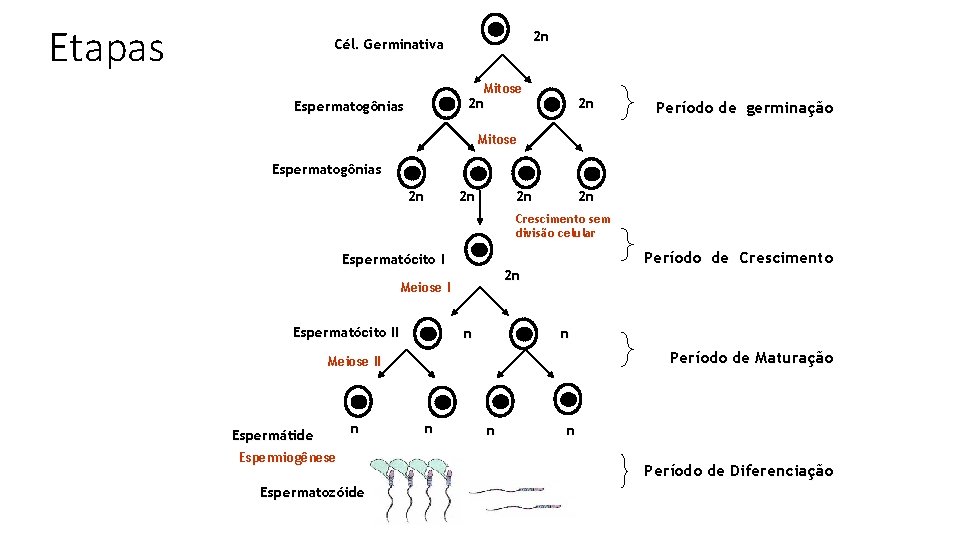
Etapas 2 n Cél. Germinativa Mitose 2 n Espermatogônias 2 n Período de germinação Mitose Espermatogônias 2 n 2 n Crescimento sem divisão celular Período de Crescimento Espermatócito I 2 n Meiose I Espermatócito II n n Período de Maturação Meiose II Espermátide n Espermiogênese Espermatozóide n n n Período de Diferenciação
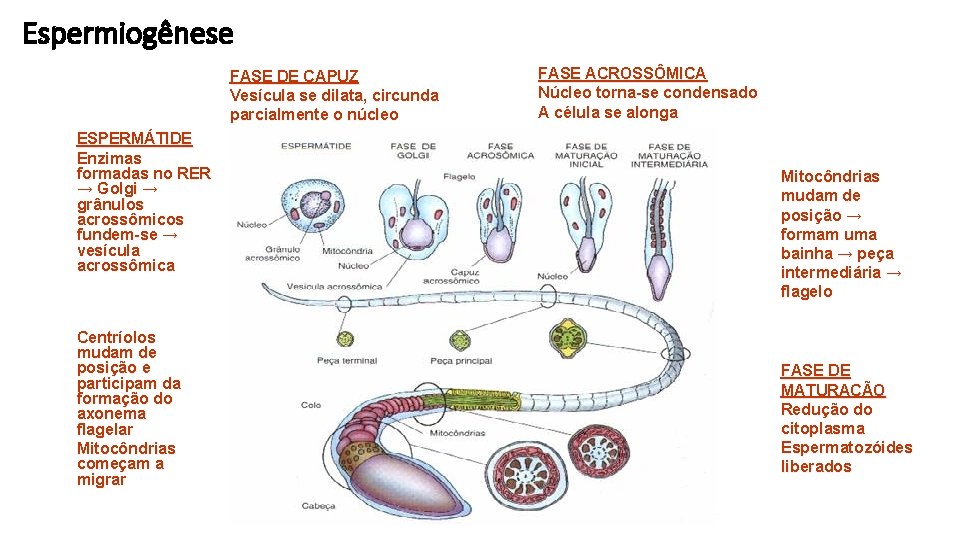
Espermiogênese FASE DE CAPUZ Vesícula se dilata, circunda parcialmente o núcleo ESPERMÁTIDE Enzimas formadas no RER → Golgi → grânulos acrossômicos fundem-se → vesícula acrossômica Centríolos mudam de posição e participam da formação do axonema flagelar Mitocôndrias começam a migrar FASE ACROSSÔMICA Núcleo torna-se condensado A célula se alonga Mitocôndrias mudam de posição → formam uma bainha → peça intermediária → flagelo FASE DE MATURAÇÃO Redução do citoplasma Espermatozóides liberados
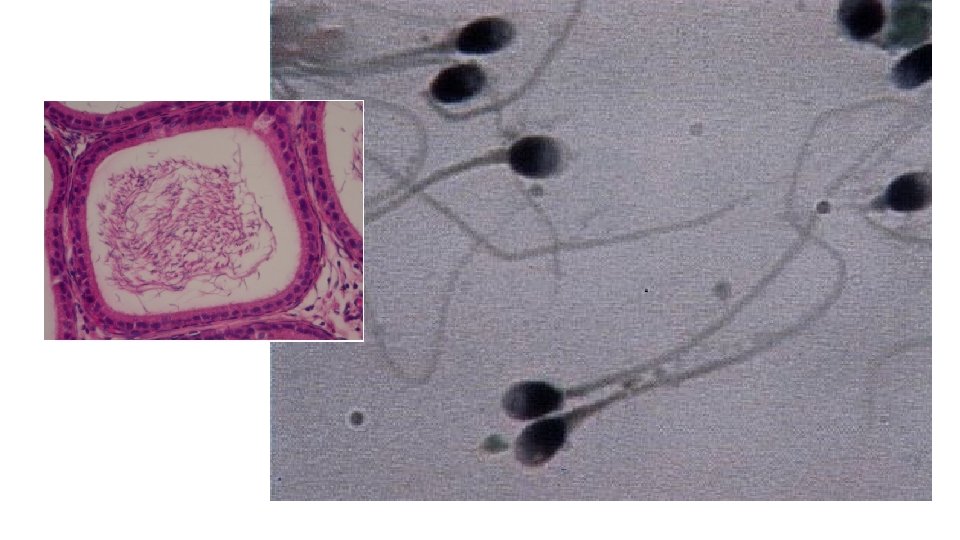

• Transporte do espermatozóide cerca de 200 a 600 milhões de espermatozóides são depositados no colo do útero, atravessam o canal cervical, o útero e as trompas. Somente 200 espermatozóides alcançam o sítio de fertilização. • Local de fertilização a sede usual de fertilização é a ampola da trompa uterina.
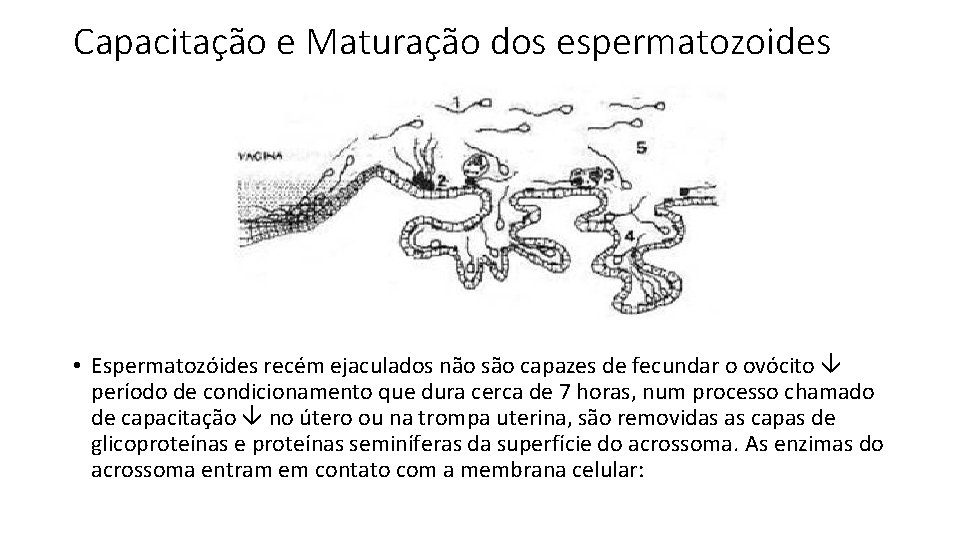
Capacitação e Maturação dos espermatozoides • Espermatozóides recém ejaculados não são capazes de fecundar o ovócito período de condicionamento que dura cerca de 7 horas, num processo chamado de capacitação no útero ou na trompa uterina, são removidas as capas de glicoproteínas e proteínas seminíferas da superfície do acrossoma. As enzimas do acrossoma entram em contato com a membrana celular:
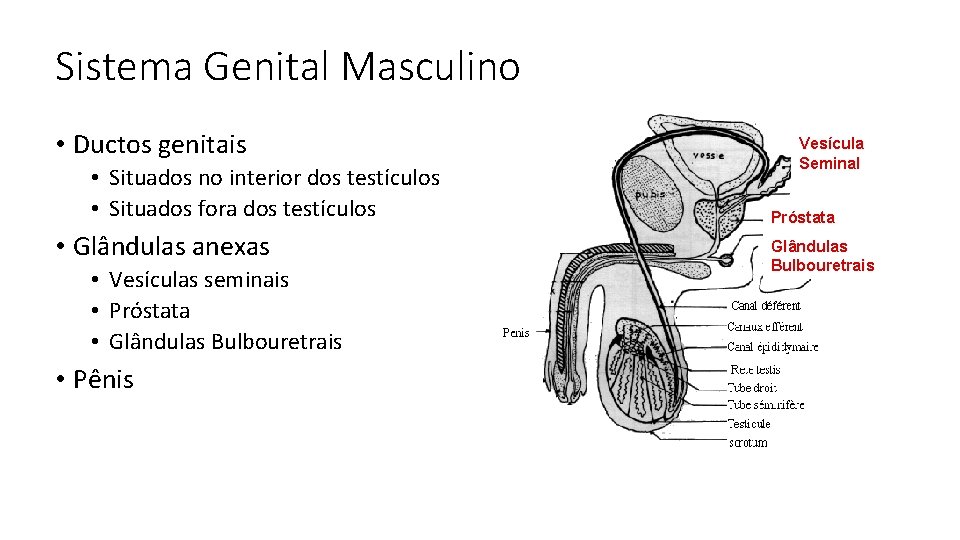
Sistema Genital Masculino • Ductos genitais • Situados no interior dos testículos • Situados fora dos testículos • Glândulas anexas • Vesículas seminais • Próstata • Glândulas Bulbouretrais • Pênis Vesícula Seminal Próstata Glândulas Bulbouretrais

Vesículas Seminais e Secreção • Dois órgãos, alongadas e contorcidas de 5 cm de comprimento; constituída por um tubo único (3 a 4 mm de diâmetro, 10 a 15 cm de comprimento), dobrado sobre si mesmo; • Secreção amarelada, ligeiramente alcalina, viscosa e rica em frutose • 46 a 80% do volume final • Frutose • Fatores de coagulação • Tromboplastina • Prostaglandinas • Lactoferrina • Proteínas antigênicas • Imunoglobulinas • Inibidores das proteínas • Potássio

Próstata e Secreção prostática • A maior das glândula acessórias, circunda a porção inicial da uretra; • Forma e tamanho de uma castanha, pesa cerca de 20 g; • Secreção prostática: rica em cálcio, zinco, magnésio e ácido cítrico, fosfatase ácida e alcalina. . . • 13 a 23% do volume seminal • Fatores de liquefação • Espermolisinas • Trobolisina • Cálcio, zinco, magnésio e ácido cítrico • Fosfatase ácida e alcalina • Inusitol • Ativador de plasminogênio • Albumina • Inibidores de tripsina
Sêmen: composição n n Espermatozóides Plasma seminal q q q Secreção das glândulas mucosas bulbouretrais Secreção prostática Secreção das vesículas seminais

Espermograma

Espermograma • Avaliação das glândulas seminais, da fertilidade e monitoramento pós -vasectomia • Além das avaliações físico-químicas, microscópicas e morfológicas dos espermatozóides, podem ser realizadas também avaliações imunológicas, bioquímicas e hormonais

Espermograma • Biossegurança • • • Vacina contra Hepatite B Uso obrigatório de luvas descartáveis Lavagem das mãos com sabão neutro Havendo contaminação externa do frasco, utilizar desinfetante (hipoclorito) Descarte do material utilizado

Métodos para análise • 1 a Etapa: Procedimentos pré-analíticos • 2 a Etapa: Procedimentos analíticos • 3 a Etapa: Procedimentos pós-analíticos

Procedimentos pré-analíticos: Preparo do paciente e coleta do sêmen

Preparo do paciente para a coleta do sêmen • “Informações que devem ser fornecidas ao paciente de forma clara, a fim de se obter um material que garanta a confiabilidade dos parâmetros analisados”. • Os procedimentos de coleta e análise do sêmen devem ser adequados e padronizados

Abstinência sexual • O período de abstinência deverá ser de 2 a 5 dias, mas deve-se levar em conta a atividade sexual do paciente, o ideal cinco dias • 1 a 3 dias, mínimo dois e máximo sete dias • Deve-se registrar o período de abstinência, data e hora da coleta, período de intervalo entre a coleta e o exame, medicamentos usados.

Coleta do sêmen • Deve ser realizada no laboratório por automasturbação • Se não for realizada no laboratório, a amostra deverá ser enviada no máximo em 30 min após o recolhimento • Horário da coleta – é importante estabelecer um horário e informar ao paciente • Jejum não é obrigatório (12 horas), exceto se solicitado a dosagem de frutose, níveis elevados de glicose podem interferir na dosagem • Condições da sala de coleta Silenciosa

Orientações ao paciente • O paciente deverá ser orientado para evitar perda de material • Não utilizar preservativos de látex durante a coleta (presença de substâncias espermaticidas) • Não utilizar métodos alternativos para obtenção do sêmen • Por exemplo, relação sexual interrompida devido a contaminação de células, bactérias, alteração p. H • Proteção do material contra altas e baixas temperaturas • Menos de 20 o C e mais de 40 o C

Frascos para amostra • A amostra deverá ser coletada em frascos esterilizado, de vidro ou plástico (sem espermaticida), de boca larga, fornecido pelo laboratório; • Fechar imediatamente o frasco após a coleta, para evitar alcalinização;

No momento do exame devem ser registrados • Nome do paciente: __________ • Idade: _____ • Filhos: ____ Idade do(s) filho(s): _____ • Período de abstinência: _____ dias • Data: ______ Hora de coleta: _______ • Uso de medicamentos: _________ • Motivo do exame: ___________
- Slides: 29