ESOFAGO DI BARRETT L esofago di Barrett caratterizzato

ESOFAGO DI BARRETT L’ esofago di Barrett, è caratterizzato dalla sostituzione con epitelio colonnare metaplasico dell’ epitelio squamoso che normalmente riveste l’esofago distale. Il reflusso gastrointestinale sembra essere il fattore che danneggia le cellule squamose esofagee mature e stimola alla riparazione della mucosa mediante metaplasia colonnare. Si può trovare nello 0, 2 -1 % dei soggetti sottoposti a gastroscopia e il 10 % dei pazienti con malattia da reflusso gastroesofageo. L’epitelio colonnare si estende variabilmente in senso prossimale in forma di isole o lingue, oppure in senso circonferenziale. Se l’estensione è limitata, la diagnosi endoscopica è difficile in quanto la metaplasia è difficilmente distinguibile dalla normale giunzione mucosa esofago-gastrica (linea Z); si parla in questi casi di esofago di Barrett solo quando la linea Z appare a più di 3 cm dalle pliche gastriche cardiali. In questa patologia sono relativamente frequenti l’esofagite, le ulcere, le stenosi ed il sanguinamento.

REFLUSSO GASTROESOFAGEO CRONICO ESOFAGO DI BARRETT
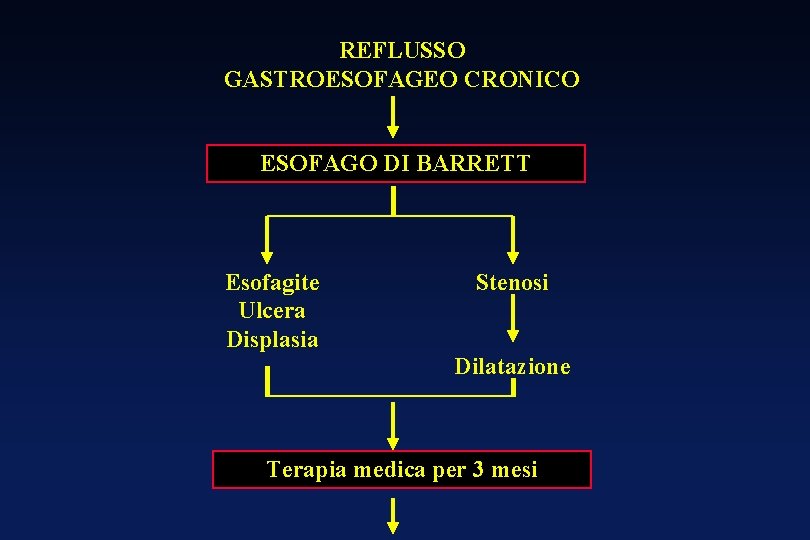
REFLUSSO GASTROESOFAGEO CRONICO ESOFAGO DI BARRETT Esofagite Ulcera Displasia Stenosi Dilatazione Terapia medica per 3 mesi

Il 10% dei pazienti con mucosa di Barrett sviluppa una displasia epiteliale che, dal punto di vista anatomopatologico, può essere distinta in lieve (molto frequente) e grave (più rara). Nonostante la storia naturale della displasia non sia nota, viene considerata alla stregua di una Esofagite precancerosi e come tale oggetto di trattamenti Ulcera preventivi. Il rischio generico di carcinoma Displasia associato alla displasia grave è 40 volte maggiore rispetto alla popolazione sana; rischi specifici sono il fumo, il reflusso non controllato, la presenza di mucosa intestinale ed una estensione > 5 cm. Il 40 % dei pazienti resecati per displasia grave rivela, all’esame istologico definitivo, focolai di carcinoma invasivo.

Terapia medica per 3 mesi La terapia medica ricalca i principi del trattamento dell’esofagite da reflusso; in particolare, il decorso dell’esofagite, delle ulcere e delle stenosi peptiche è sovrapponibile. Il controllo del reflusso gastroesofageo rallenta o ferma l’estensione della metaplasia ma non ne modifica in modo significativo l’evoluzione; infatti anche se il 65 % delle displasie migliora, il 25 % rimane invariato e il 10 % evolve in carcinoma, percentuale quest’ultima sovrapponibile a quella riscontrabile nei pazienti non trattati.

Terapia medica per 3 mesi SI Regressione sintomi Endoscopia SI Regressione quadro endoscopico Terapia di mantenimento Follow-up endoscopico NO Endoscopia NO Displasia

Follow-up endoscopico Il follow-up endoscopico è una parte fondamentale nella prevenzione e diagnosi precoce della trasformazione neoplastica dell’esofago di Barrett, e deve essere personalizzato a seconda della situazione clinica. Nei casi di esofago di Barrett senza displasia associato a reflusso controllato dalla terapia medica o chirurgica, la frequenza di controlli endoscopici e bioptici è biennale. In presenza di displasia lieve è consigliabile impostare controlli annuali, mentre in caso di displasia grave non trattata con resezione, i controlli devono essere effettuati ogni 3 -6 mesi a seconda dei fattori di rischio coesistenti. Lo stesso ritmo deve essere osservato dopo resezione esofagea parziale per displasia grave o carcinoma in situ, per il rischio documentato di comparsa di neoplasie a livello del moncone esofageo residuo.

NO Displasia SI Lieve INTERVENTI ANTIREFLUSSO Grave Lieve RESEZIONE SUBTOTALE Follow-up endoscopico TOTALE

INTERVENTI ANTI-REFLUSSO Pur modificando, analogamente alla terapia medica, il decorso della metaplasia, la chirurgia antireflusso non ha un ruolo definito nell’evoluzione della displasia, essendo stato segnalato un 10% di carcinomi su epitelio di Barrett dopo trattamento chirurgico del reflusso. Pertanto, la scelta conservativa in caso di displasia grave implica un followup endoscopico serrato a cadenza semestrale.

RESEZIONE La resezione esofagea totale per via transiatale si pone come trattamento di scelta nei carcinomi in situ e nelle displasie gravi qualora sussistano sufficienti fattori di rischio neoplastico e le condizioni del malato lo permettano. Se quest’ultimo motivo si esegue una resezione parziale, sono stati descritti casi di adenocarcinomi del moncone; in caso di adozione di tale tecnica, è quindi consigliabile un follow-up endoscopico serrato.
- Slides: 10