ESCLEROSIS MLTIPLE Luis Esteban Ramrez Gonzlez R 1

ESCLEROSIS MÚLTIPLE Luis Esteban Ramírez González R 1 MI

Introducción � Trastorno inflamatorio primario del SNC caracterizado por una infiltración linfocitica focal que conlleva a daño en el la mielina y los axones. � Patrón fluctuante, se alternan periodos de disfunción neurológica y recuperación. � Evoluciona de manera progresiva y continua a la neurodegeneracion Fernández, Esclerosis múltiple, 2 da edición 2005 Mc Graw Hill

Epidemiologia � En EUA se calculan entre 250, 000 y 300, 000 pacientes con la enfermedad. � En México se estima la presencia de 1. 2 a 12 casos por cada 100, 000 habitantes. � Se estiman que hay 3 mujeres con el diagnostico de la enfermedad por cada hombre. Fernández, Esclerosis múltiple, 2 da edición 2005 Mc Graw Hill
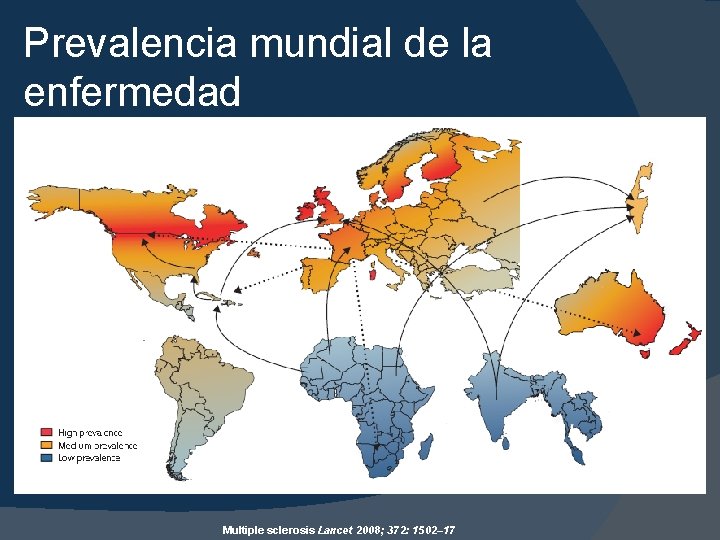
Prevalencia mundial de la enfermedad Multiple sclerosis Lancet 2008; 372: 1502– 17

Consideraciones genéticas � La EM tiene una recurrencia reportada en familias del 20%. � El riesgo varia de 3% en familiares de primer grado a 1% en familares de segundo grado � Se ha encontrado una asociación de los alelos HLA DR 15 y DQ 6 del MHC con la esclerosis múltiple. Recientemente se identifico una asociacion inversa de la enfermedad con HLA C 5 y HLA-DRB 1 Multiple sclerosis Lancet 2008; 372: 1502– 17
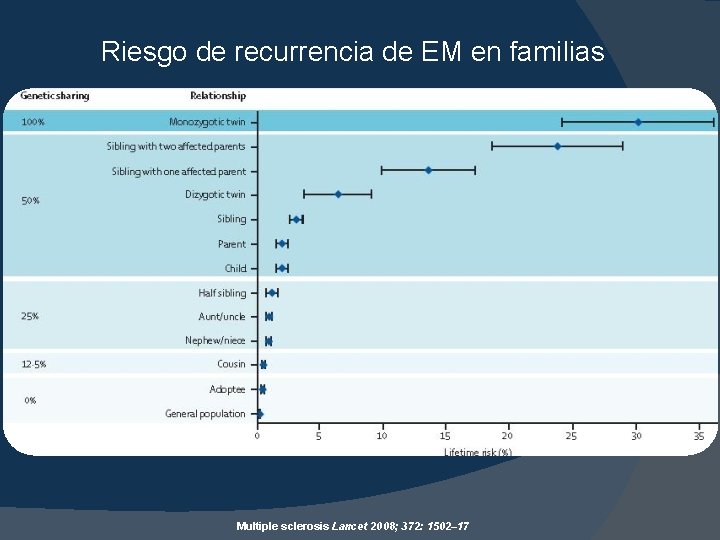
Riesgo de recurrencia de EM en familias Multiple sclerosis Lancet 2008; 372: 1502– 17
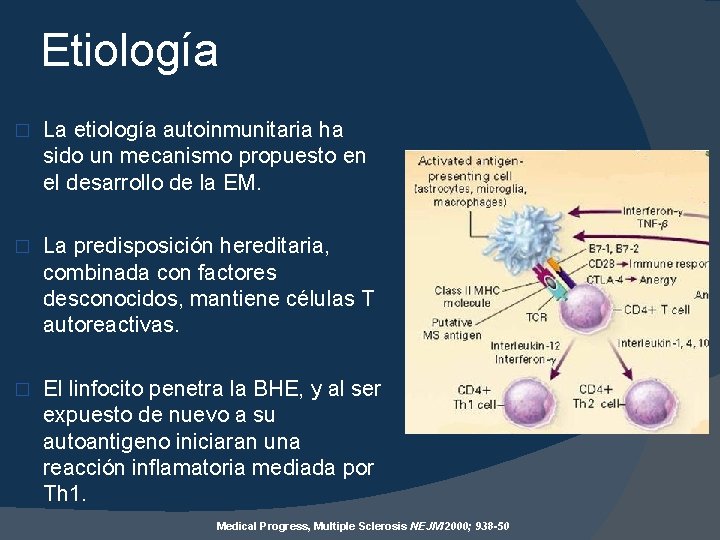
Etiología � La etiología autoinmunitaria ha sido un mecanismo propuesto en el desarrollo de la EM. � La predisposición hereditaria, combinada con factores desconocidos, mantiene células T autoreactivas. � El linfocito penetra la BHE, y al ser expuesto de nuevo a su autoantigeno iniciaran una reacción inflamatoria mediada por Th 1. Medical Progress, Multiple Sclerosis NEJM 2000; 938 -50

� El contacto del linfocito con la CPA que expresa en su superficie el antígeno causante de la EM. Estimula la producción de citocinas proinflamatoria � La proteína básica de mielina ha sido considerado un candidato primario para el ataque autoinmune de las células T. Las células T que responden a la PBM, ha sido encontrado en sangre periférica en personas normales y en personas con la enfermedad. � Otras proteínas candidatas: Son la proteolipina y la glicoproteína de mielina del oligodendrocito. Multiple Sclerosis — The Plaque and Its Pathogenesis NEJM 2006; 354; 9

Agentes infecciosos en la EM � El VHH-6, VEB, VVZ, y la C. pneumoniae han sido estudiados como posibles desencadenantes de EM. � No existe evidencia definitiva de un agente infeccioso como desencadenante de la EM. � El aislamiento de material viral en autopsias o biopsias no ha dado éxito. La evidencia serológica resulta difícil de interpretar Multiple Sclerosis — The Plaque and Its Pathogenesis NEJM 2006; 354; 9
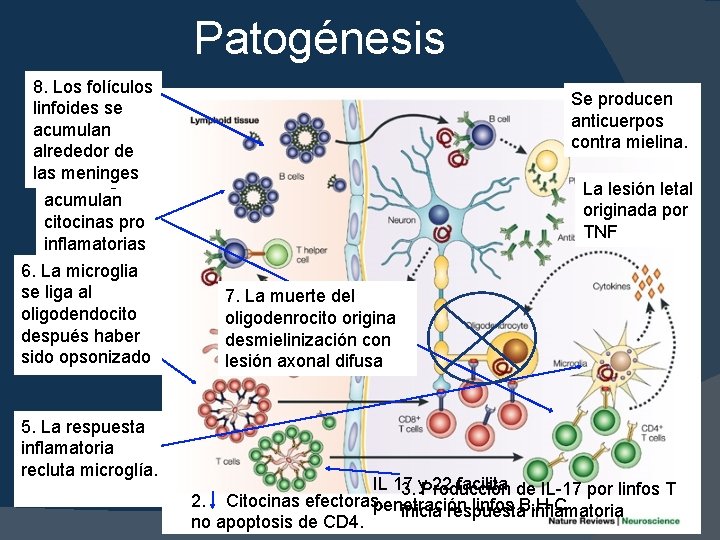
Patogénesis 8. Los folículos linfoides se acumulan 4. Los linfos alrededor de T, B, las meninges Macrófagos Se producen anticuerpos contra mielina. La lesión letal originada por TNF acumulan citocinas pro inflamatorias 6. La microglia 1. Aumento se liga al linfocitos auto oligodendocito reactivos después haber alrededor de sido opsonizado B. H. E. 5. La respuesta inflamatoria recluta microglía. 7. La muerte del oligodenrocito origina desmielinización con lesión axonal difusa IL 17 y 22 facilita 3. Producción de IL-17 por linfos T 2. Citocinas efectoras, penetración linfos B. H. C inicia respuesta inflamatoria no apoptosis de CD 4.

Fisiopatología • En nodos de Ranvier la onda de despolarización salta un nodo a otro permitiendo conducción saltatoria. • La conducción saltatoria permite una mayor velocidad de conducción. • Interrupción de la despolarización • Disminución velocidad conducción • Hiperpolarizacion neuronal Multiple Sclerosis — The Plaque and Its Pathogenesis NEJM 2006; 354; 9
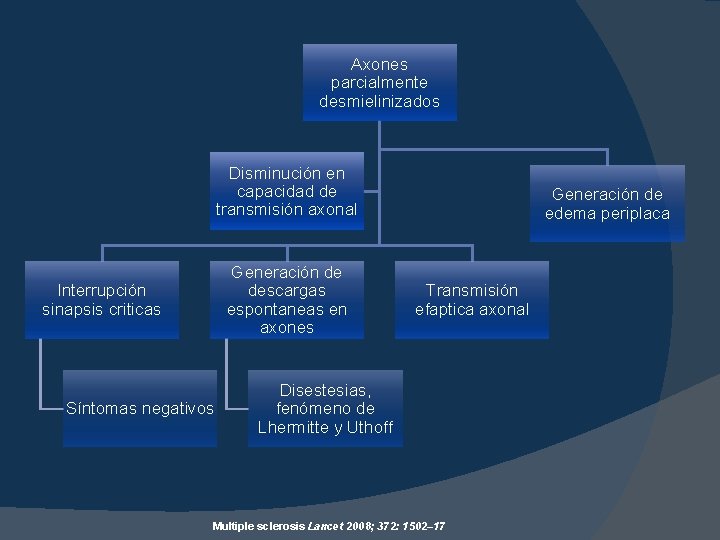
Axones parcialmente desmielinizados Disminución en capacidad de transmisión axonal Generación de descargas espontaneas en axones Interrupción sinapsis criticas Síntomas negativos Generación de edema periplaca Transmisión efaptica axonal Disestesias, fenómeno de Lhermitte y Uthoff Multiple sclerosis Lancet 2008; 372: 1502– 17
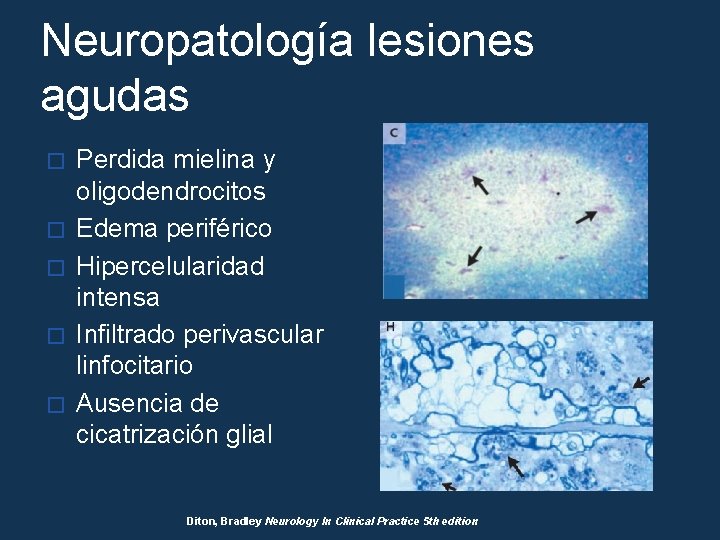
Neuropatología lesiones agudas � � � Perdida mielina y oligodendrocitos Edema periférico Hipercelularidad intensa Infiltrado perivascular linfocitario Ausencia de cicatrización glial Diton, Bradley Neurology In Clinical Practice 5 th edition

Neuropatología lesiones crónicas � � � Centros de lesiones hipocelulares Axones desnudos Manguitos perivasculares Macrófagos cargados con mielina Degeneración axonal de mielina Diton, Bradley Neurology In Clinical Practice 5 th edition

Manifestaciones clínicas � Inicio de los síntomas puede ser abrupto o insidioso. � El grado de variabilidad incluye edad de inicio, manifestaciones iniciales, frecuencia y severidad de recurrencias. � Los síntomas y signos de la EM reflejan bloqueo en la conducción de segmentos desmielinizados y daño axonal. Diton, Bradley Neurology In Clinical Practice 5 th edition
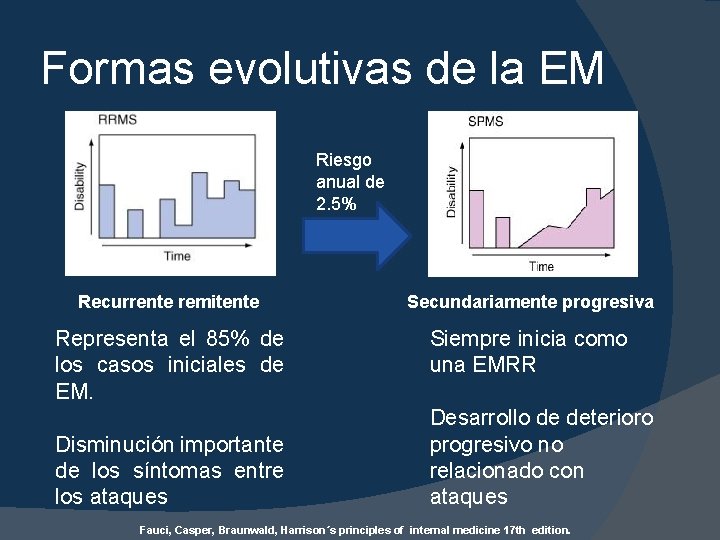
Formas evolutivas de la EM Riesgo anual de 2. 5% Recurrente remitente Secundariamente progresiva Representa el 85% de los casos iniciales de EM. Siempre inicia como una EMRR Disminución importante de los síntomas entre los ataques Desarrollo de deterioro progresivo no relacionado con ataques Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition.
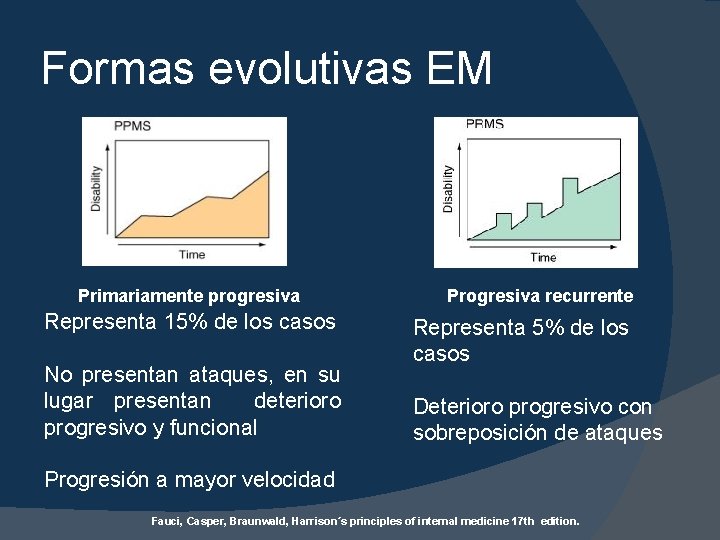
Formas evolutivas EM Primariamente progresiva Representa 15% de los casos No presentan ataques, en su lugar presentan deterioro progresivo y funcional Progresiva recurrente Representa 5% de los casos Deterioro progresivo con sobreposición de ataques Progresión a mayor velocidad Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition.
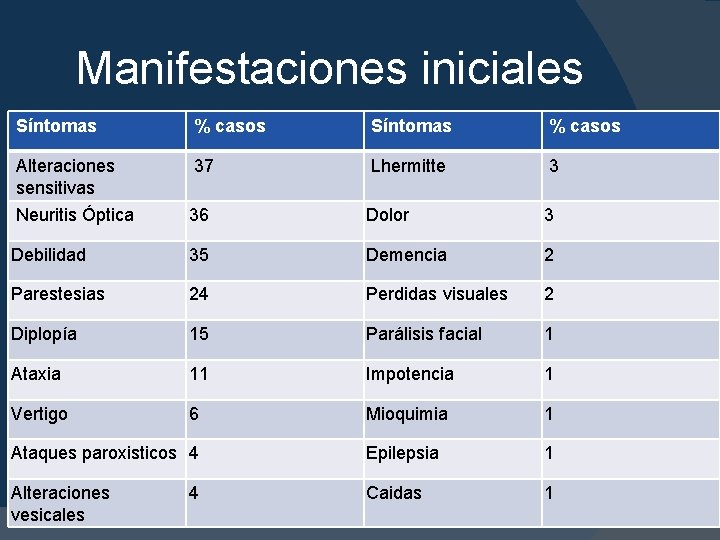
Manifestaciones iniciales Síntomas % casos Alteraciones sensitivas 37 Lhermitte 3 Neuritis Óptica 36 Dolor 3 Debilidad 35 Demencia 2 Parestesias 24 Perdidas visuales 2 Diplopía 15 Parálisis facial 1 Ataxia 11 Impotencia 1 Vertigo 6 Mioquimia 1 Ataques paroxisticos 4 Epilepsia 1 Alteraciones vesicales Caidas 1 4

Manifestaciones en nervios craneales � Alteraciones en vías visuales. � Neuritis óptica � Alteración en vías oculares motoras � Oftalmoplegia internuclear � Nistagamo � Ocilopsia � Alteracion a otros nervios craneales � Neuralgia del trigemino � Mioquimia facial � Vertigo � Hipoacusia Diton, Bradley Neurology In Clinical Practice 5 th edition
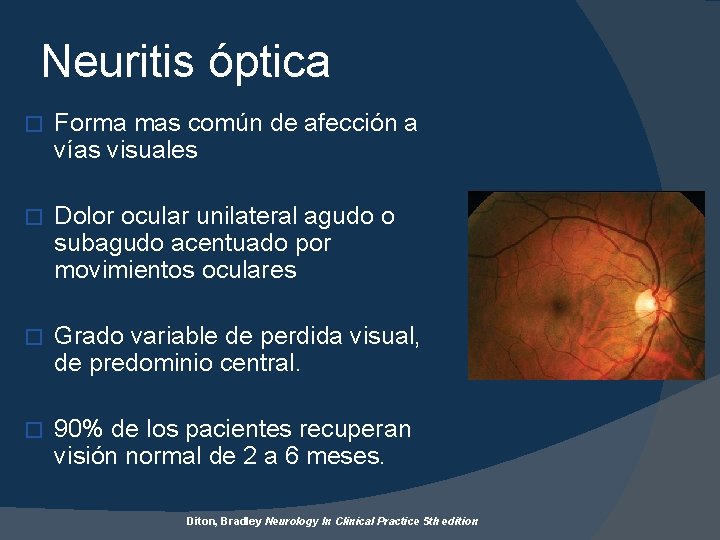
Neuritis óptica � Forma mas común de afección a vías visuales � Dolor ocular unilateral agudo o subagudo acentuado por movimientos oculares � Grado variable de perdida visual, de predominio central. � 90% de los pacientes recuperan visión normal de 2 a 6 meses. Diton, Bradley Neurology In Clinical Practice 5 th edition
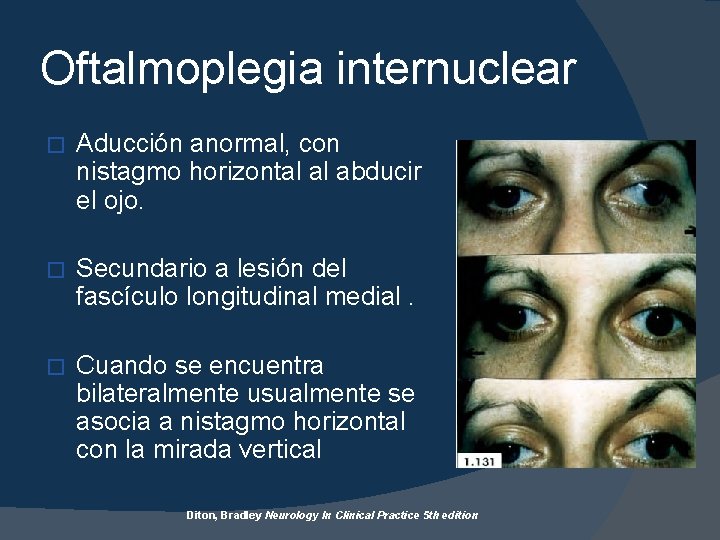
Oftalmoplegia internuclear � Aducción anormal, con nistagmo horizontal al abducir el ojo. � Secundario a lesión del fascículo longitudinal medial. � Cuando se encuentra bilateralmente usualmente se asocia a nistagmo horizontal con la mirada vertical Diton, Bradley Neurology In Clinical Practice 5 th edition

Alteraciones en nervios craneales � Mioquimia facial: Contracciones faciales finas de carácter ondulante. � Vértigo: Síntoma común en la EM, comúnmente asociado a disfunción de NC. � Neuralgia de trigémino: Signo temprano de EM en jóvenes. Diton, Bradley Neurology In Clinical Practice 5 th edition
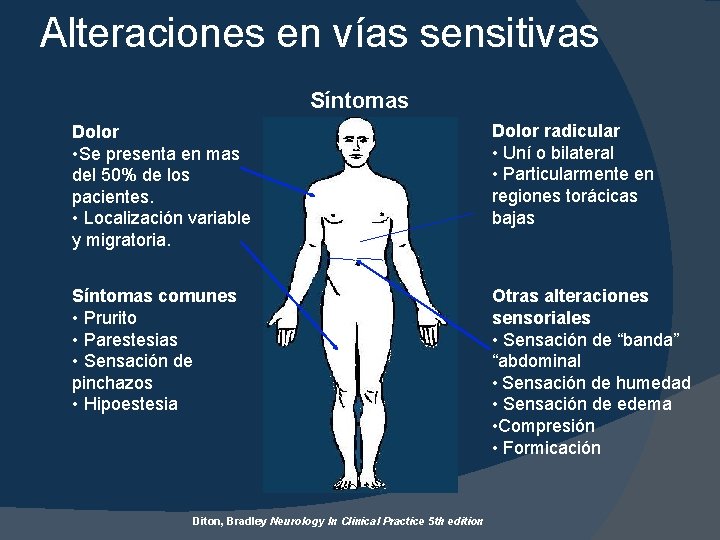
Alteraciones en vías sensitivas Síntomas Dolor • Se presenta en mas del 50% de los pacientes. • Localización variable y migratoria. Dolor radicular • Uní o bilateral • Particularmente en regiones torácicas bajas Síntomas comunes • Prurito • Parestesias • Sensación de pinchazos • Hipoestesia Otras alteraciones sensoriales • Sensación de “banda” “abdominal • Sensación de humedad • Sensación de edema • Compresión • Formicación Diton, Bradley Neurology In Clinical Practice 5 th edition
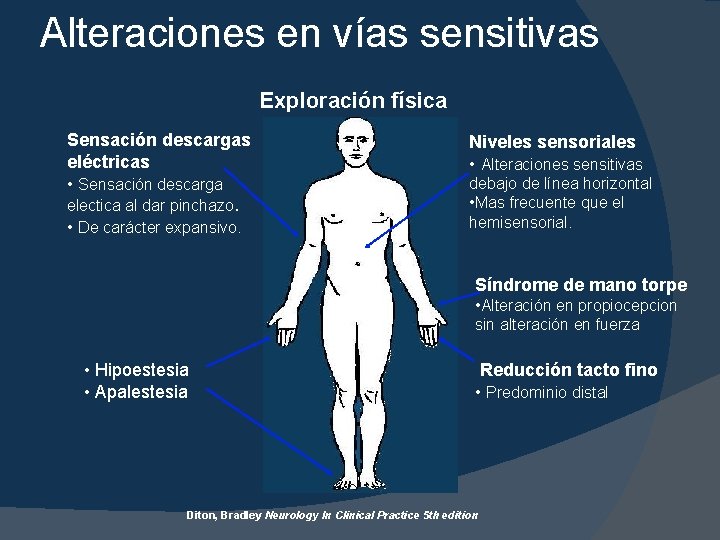
Alteraciones en vías sensitivas Exploración física Sensación descargas eléctricas • Sensación descarga electica al dar pinchazo. • De carácter expansivo. Niveles sensoriales • Alteraciones sensitivas debajo de línea horizontal • Mas frecuente que el hemisensorial. Síndrome de mano torpe • Alteración en propiocepcion sin alteración en fuerza • Hipoestesia • Apalestesia Reducción tacto fino • Predominio distal Diton, Bradley Neurology In Clinical Practice 5 th edition
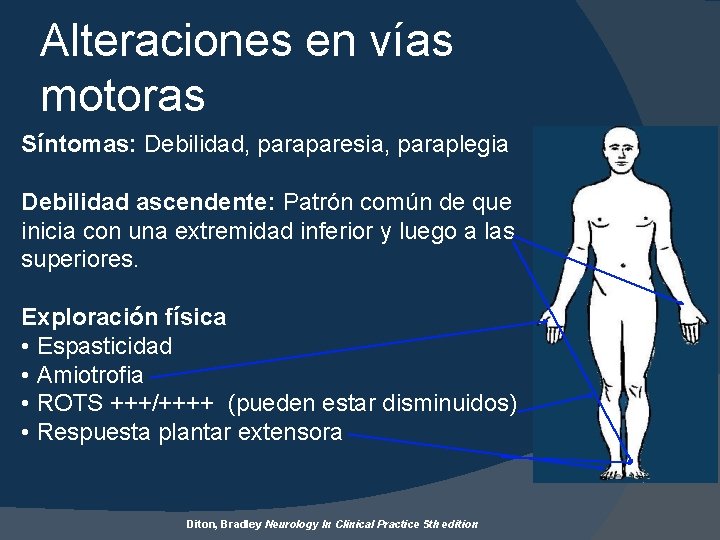
Alteraciones en vías motoras Síntomas: Debilidad, paraparesia, paraplegia Debilidad ascendente: Patrón común de que inicia con una extremidad inferior y luego a las superiores. Exploración física • Espasticidad • Amiotrofia • ROTS +++/++++ (pueden estar disminuidos) • Respuesta plantar extensora Diton, Bradley Neurology In Clinical Practice 5 th edition

Alteraciones en vías cerebelares Signos y síntomas � Dismetría � Hipotonía � Disartria � Temblor de intención � Marcha atáxica � Nistagmo � Dificultad en accione combinadas � Dismetría Diton, Bradley Neurology In Clinical Practice 5 th edition

Alteraciones en vejiga, intestino y funciones sexuales Alteraciones urinarias �Urgencia miccional �Incontinencia �Alteraciones vaciado vesical. � Alteraciones digestivas �Constipación �Incontinencia fecal � Disfunción sexual �Disfunción eréctil �Inactividad sexual � Diton, Bradley Neurology In Clinical Practice 5 th edition

Alteraciones cognitivas � Se reportan alteraciones cognitivas en 34 a 65% de los pacientes. � Alteraciones mas frecuentes: �Memoria corto plazo �Atención y velocidad procesamiento información �Conceptualización abstracta � Afasia, ceguera cortical, trastornos del comportamiento y alteraciones cognitivas severas son raras. Diton, Bradley Neurology In Clinical Practice 5 th edition

Alteraciones afectivas Depresión común. � Sensación de euforia poco frecuente y se asocia a alteraciones cognitivas severas. � � El riesgo de presentar depresión es del 50%. � Las tasas de suicidio son 7. 5 veces mas altas que en población general. Diton, Bradley Neurology In Clinical Practice 5 th edition

Embarazo y EM � Se presentan menos ataques que en etapas previas a la gestación � El numero de ataques posparto se incrementa. � No modifica la evolución global de la enfermedad. � Se recomienda suspender tratamiento Consejo medico? ? Tomar en cuenta 1. Estado físico mujer 2. Capacidad para cuidar a su hijo 3. Disponibilidad de apoyo social Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition.

Escala de Krutzke � Escala clínica ampliamente utilizada para medir el grado de discapacidad. � Se enfoca principalmente en capacidades de deambulación. � Escala de características no lineares, con gran variabilidad entre observadores. � Proporciona dato sobre rapidez y pronostico de la enfermedad
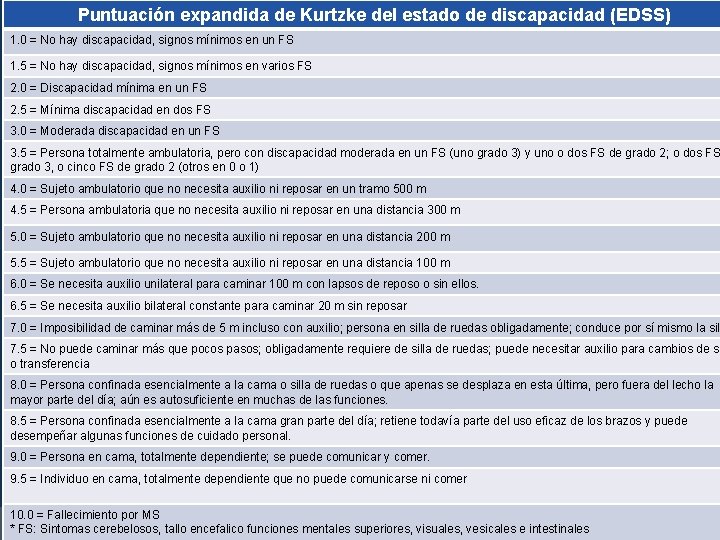
Puntuación expandida de Kurtzke del estado de discapacidad (EDSS) 1. 0 = No hay discapacidad, signos mínimos en un FS 1. 5 = No hay discapacidad, signos mínimos en varios FS 2. 0 = Discapacidad mínima en un FS 2. 5 = Mínima discapacidad en dos FS 3. 0 = Moderada discapacidad en un FS 3. 5 = Persona totalmente ambulatoria, pero con discapacidad moderada en un FS (uno grado 3) y uno o dos FS de grado 2; o dos FS grado 3, o cinco FS de grado 2 (otros en 0 o 1) 4. 0 = Sujeto ambulatorio que no necesita auxilio ni reposar en un tramo 500 m 4. 5 = Persona ambulatoria que no necesita auxilio ni reposar en una distancia 300 m 5. 0 = Sujeto ambulatorio que no necesita auxilio ni reposar en una distancia 200 m 5. 5 = Sujeto ambulatorio que no necesita auxilio ni reposar en una distancia 100 m 6. 0 = Se necesita auxilio unilateral para caminar 100 m con lapsos de reposo o sin ellos. 6. 5 = Se necesita auxilio bilateral constante para caminar 20 m sin reposar 7. 0 = Imposibilidad de caminar más de 5 m incluso con auxilio; persona en silla de ruedas obligadamente; conduce por sí mismo la sil 7. 5 = No puede caminar más que pocos pasos; obligadamente requiere de silla de ruedas; puede necesitar auxilio para cambios de si o transferencia 8. 0 = Persona confinada esencialmente a la cama o silla de ruedas o que apenas se desplaza en esta última, pero fuera del lecho la mayor parte del día; aún es autosuficiente en muchas de las funciones. 8. 5 = Persona confinada esencialmente a la cama gran parte del día; retiene todavía parte del uso eficaz de los brazos y puede desempeñar algunas funciones de cuidado personal. 9. 0 = Persona en cama, totalmente dependiente; se puede comunicar y comer. 9. 5 = Individuo en cama, totalmente dependiente que no puede comunicarse ni comer 10. 0 = Fallecimiento por MS * FS: Sintomas cerebelosos, tallo encefalico funciones mentales superiores, visuales, vesicales e intestinales

¿Se trata de esclerosis múltiple? Sugerente de EM No sugerente de EM • Inicio antes de 10 y • Inicio entre 15 y 20 años • Afección de múltiples áreas del SNC • Signo de Lhermitte • Neuritis óptica • Oftalmoplegia internuclear. • Fatiga • Empeoramiento con aumento de la temperatura despues de 60 años. • Afeccion de SNP • Rigidez sosteinda • Distonia • Hemianopsias • Afasia, apraxia, alexia, defecit neurólogico • Demencia temprana Diton, Bradley Neurology In Clinical Practice 5 th edition

Criterios Diagnósticos 1. Anormalidades objetivas en el SNC a la exploración física. 2. Afección predominante de materia blanca usualmente: a) Vía piramidal, b) vía cerebelar, c) fascículo longitudinal medial, d) Nervio óptico, e) columnas posteriores 3. La exploración o la historia clínica debe de implicar afección en 2 o > áreas del SNC. a. La IRM puede ser utilizada para documentar una segunda lesión cuando solo existe un foco de lesión probado clínicamente. b. Confirmación por potenciales evocados cuando una segunda lesión no es aparente. 4. El cuadro clínico debe tener las siguientes características: a. Dos o mas episodios de empeoramiento en dos o mas sitios del SNC, con duración mayor de 24 hrs y con una separación de al menos 1 mes entre ellos. b. Progresión gradual por al menos 6 meses acompañadas de aumento de Ig. G o bandas oligoclonales en el LCR. Puede utilizarse IRM para documentar diseminación de la enfermedad. 5. La condición neurológica no puede ser atribuida a otra enfermedad.
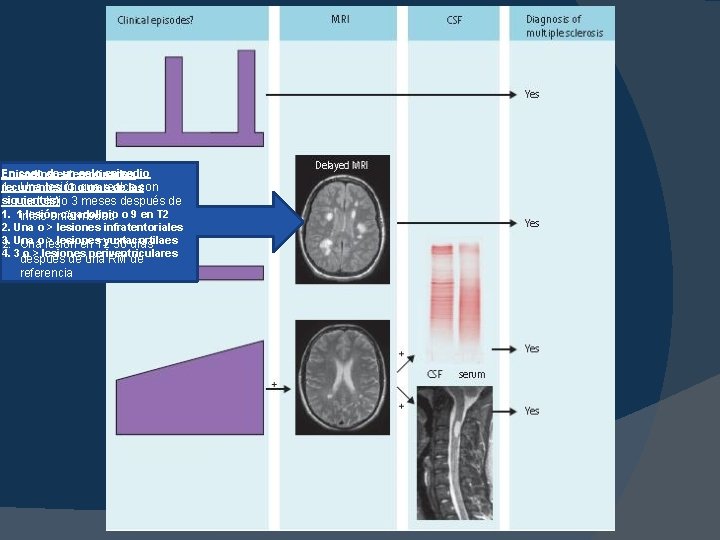
En caso deestereotipados un solo episodio Episodios 1. Una lesión que realce con recurrentes (3 o mas de las siguientes) gadolinio 3 meses después de 1. 1 inicio enfermedad lesión c/gadolinio o 9 en T 2 2. Una o > lesiones infratentoriales 3. o > lesiones yuxtacortilaes 2. Una lesión en T 2 30 días 4. 3 después de una RM de o > lesiones periventriculares referencia

Auxiliares diagnósticos � Ningún estudio remplaza al diagnóstico clínico �Neuroimagen: La R. M. proporciona información temprana de regiones de desmielinización �Análisis LCR: por si mismo no puede diagnosticar ni excluir E. M. �Potenciales evocados: Es de utilidad detectando anormalidades subclinicas. Multiple sclerosis Lancet 2008; 372: 1502– 17
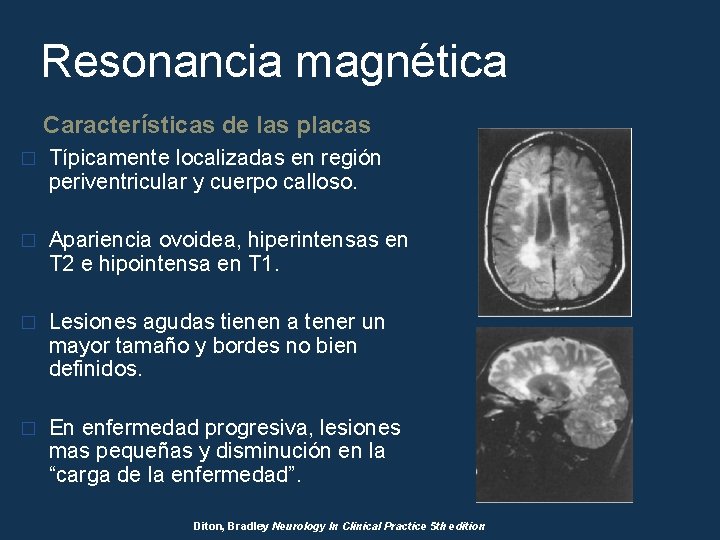
Resonancia magnética Características de las placas � Típicamente localizadas en región periventricular y cuerpo calloso. � Apariencia ovoidea, hiperintensas en T 2 e hipointensa en T 1. � Lesiones agudas tienen a tener un mayor tamaño y bordes no bien definidos. � En enfermedad progresiva, lesiones mas pequeñas y disminución en la “carga de la enfermedad”. Diton, Bradley Neurology In Clinical Practice 5 th edition
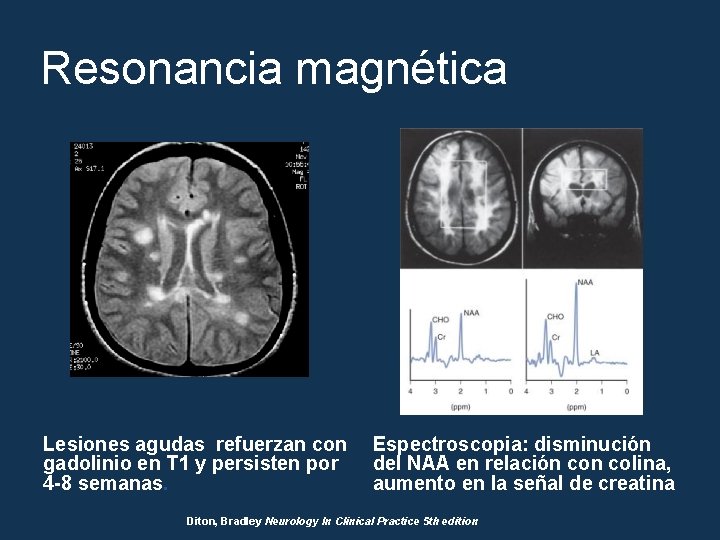
Resonancia magnética Lesiones agudas refuerzan con gadolinio en T 1 y persisten por 4 -8 semanas. Espectroscopia: disminución del NAA en relación colina, aumento en la señal de creatina Diton, Bradley Neurology In Clinical Practice 5 th edition

Análisis de liquido cefalorraquídeo � Liquido de apariencia visual normal, la cuenta leucocitaria es normal en la mayoría de los casos. � La cantidad de albumina en el LCR por lo general es normal. Su presencia indica disrupción de la B. H. E. � Los niveles de Ig comúnmente se elevan en relación a otros componentes proteicos. � Las bandas oligoclonales comúnmente encontradas en la E. M, se asocia con elevación de Ig. G. Multiple sclerosis Lancet 2008; 372: 1502– 17
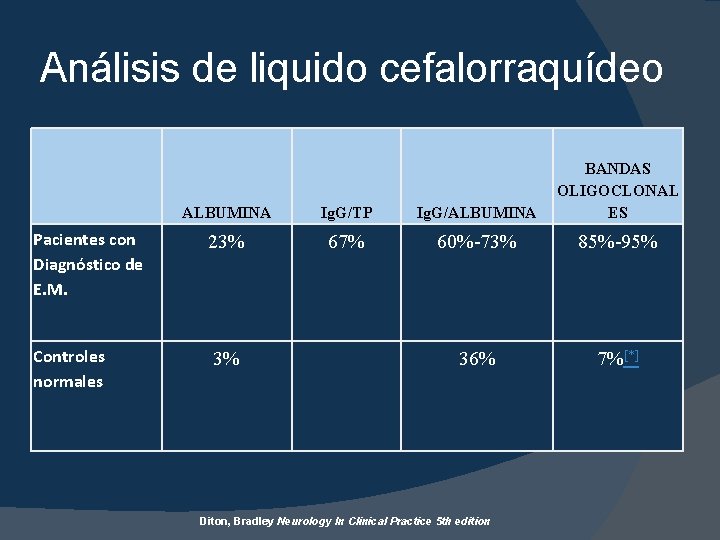
Análisis de liquido cefalorraquídeo ALBUMINA Ig. G/TP Ig. G/ALBUMINA BANDAS OLIGOCLONAL ES Pacientes con Diagnóstico de E. M. 23% 67% 60%-73% 85%-95% Controles normales 3% 36% 7%[*] Diton, Bradley Neurology In Clinical Practice 5 th edition

Potenciales evocados � Utilidad radica en detectar anormalidades no aparentes clínicamente. � Los PESS muestran anormalidades en 65 a 80%, la mitad de ellos sin signos o síntomas de la enfermedad � Utilizando PEVE se detectan anromaldiades en mas del 90% de los pacientes de NO Multiple Sclerosis — The Plaque and Its Pathogenesis NEJM 2006; 354; 9

Diagnostico diferencial Inflamatorias • LES • Poliarteritis nodosa • Síndrome de Behçet • Encefalopatías paraneoplasicas • Encefalopatías agudas y pos infecciosas Enfermedades infecciosas • Leucoencefalopatia multifocal progresiva • Neurosifilis • Infección por HTLV-1 • Neuroborreliosis • Infección por VIH Enfermedades granulomatosas • Granulomatosis de Wegener • Granulomatosis linfomatoidea • Sarcoidiosis Otras • Malformacion Arnold Chiari • Deficiencia Vitamina B 12 • Adrenomieloleucodistrofia • Enfermedades espinocerebelares Diton, Bradley Neurology In Clinical Practice 5 th edition

Variantes de EM Neuropatía óptica recurrente � Enfermedad confinada a nervios ópticos. � Afección secuencial e inclusive bilateral del nervio óptico. � Puede haber afección simultanea a regiones del SNC. Enfermedad de Devic � Neuropatía óptica recurrente + Mielopatia. � Mielopatia de mayor severidad y menor tendencia recuperación que en la EM. � Relacionado con presencia de anticuerpo antiacuaporina IV. Diton, Bradley Neurology In Clinical Practice 5 th edition

EM Aguda Pseudotumoral � Estos pacientes se presentan con una lesión amplia y aguda en un hemisferio. � Puede ocurrir efecto de masa al ocurrir compresión ventrículos laterales. � Espectro clínico variable � Gran parte del volumen en las lesiones en T 2 es secundario a edema, suele responder rápidamente a esteroides Diton, Bradley Neurology In Clinical Practice 5 th edition

Pronostico � A los 15 años de la enfermedad solo 20% de los pacientes no tienen ninguna limitación funcional. � A los 25 años de la enfermedad 80% presentan EMSP y requieren asistencia para la deambulación. � En el primer evento la RM proporciona información pronostica. � 3 o mas lesiones tipicas el riesgo de EM a 10 años es de 70 a 80% �Imagen normal riesgo de desarrollarla es <20% Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition.

Pronostico Signos de buen pronostico Signos de pronostico desfavorable Inicio enfermedad con N. O. o síntomas sensoriales. � Menos de dos recurrencias en el primer año enfermedad. � Perdida mínima funcionalidad a los 5 años. � Inicio temprano de la enfermedad � � � Sexo masculino Ataxia truncal Síntomas piramidales Desarrollo de temblor de intención Desarrollo progresivo de la enfermedad Diton, Bradley Neurology In Clinical Practice 5 th edition

Tratamiento � Metas del tratamiento �Acortar la duración y limitar los efectos residuales en las agudizaciones. �Eliminación o modificación de los síntomas. �Reducir la frecuencia de las agudizaciones. �Prevenir la progresión o llevar desaceleración de la enfermedad. Multiple sclerosis Lancet 2008; 372: 1502– 17 a la
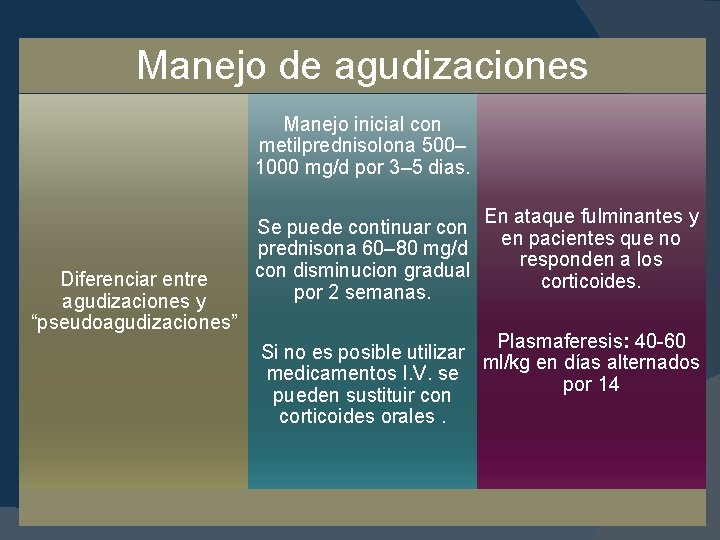
Manejo de agudizaciones Manejo inicial con metilprednisolona 500– 1000 mg/d por 3– 5 dias. Diferenciar entre agudizaciones y “pseudoagudizaciones” Se puede continuar con prednisona 60– 80 mg/d con disminucion gradual por 2 semanas. En ataque fulminantes y en pacientes que no responden a los corticoides. Plasmaferesis: 40 -60 Si no es posible utilizar ml/kg en días alternados medicamentos I. V. se por 14 pueden sustituir con corticoides orales.

Manejo de recurrencias en la EM Paciente estable - Ataque único o ataques con baja frecuencia? - Examen neurológico normal? - Baja carga de la enfermedad? No - Profilaxis con IFN B 1 a o 1 b ó - Acetato de Glatiramer Si Repetir examen clínico y RM en 6 meses Deterioro clínico Sin respuesta Buena Respuesta Continuar con tratamiento Continuar con ciclos sucesivos Sin respuesta Natalizumab Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition. Examen normal, vigilancia semestral
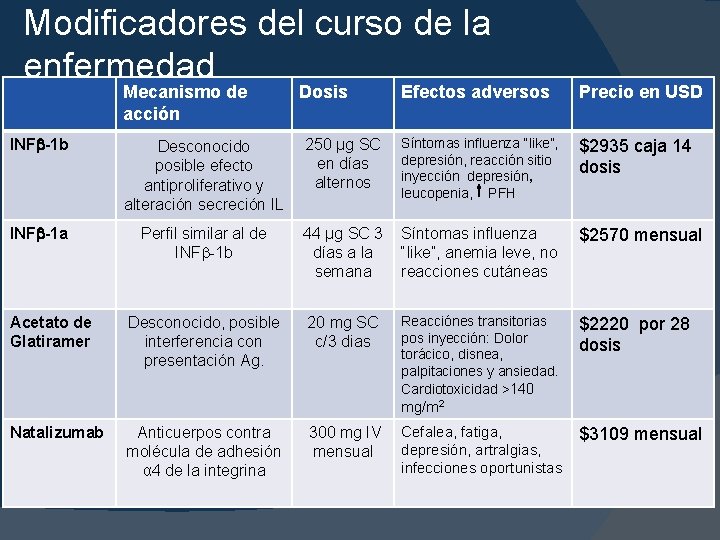
Modificadores del curso de la enfermedad Mecanismo de acción INF -1 b INF -1 a Acetato de Glatiramer Dosis Efectos adversos Precio en USD Desconocido posible efecto antiproliferativo y alteración secreción IL 250 µg SC Síntomas influenza “like”, depresión, reacción sitio en días inyección depresión, alternos $2935 caja 14 dosis Perfil similar al de INF -1 b 44 µg SC 3 Síntomas influenza días a la “like”, anemia leve, no semana reacciones cutáneas $2570 mensual Desconocido, posible interferencia con presentación Ag. leucopenia, PFH 20 mg SC c/3 dias Reacciónes transitorias pos inyección: Dolor torácico, disnea, palpitaciones y ansiedad. Cardiotoxicidad >140 $2220 por 28 dosis mg/m 2 Natalizumab Anticuerpos contra molécula de adhesión α 4 de la integrina 300 mg IV Cefalea, fatiga, depresión, artralgias, mensual infecciones oportunistas $3109 mensual
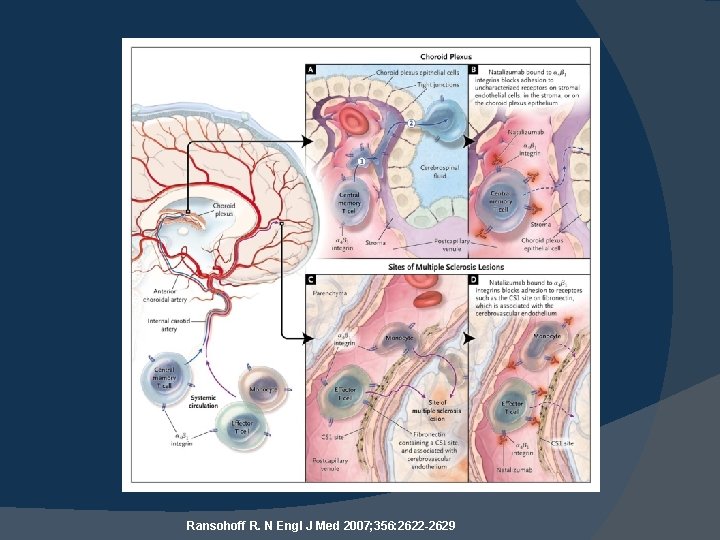
Ransohoff R. N Engl J Med 2007; 356: 2622 -2629

Polman, C. et al. N Engl J Med 2006; 354: 899 -910
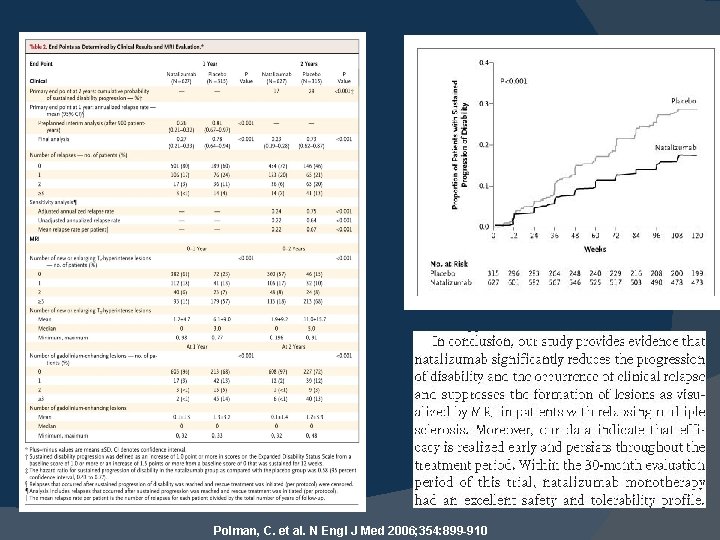
Polman, C. et al. N Engl J Med 2006; 354: 899 -910
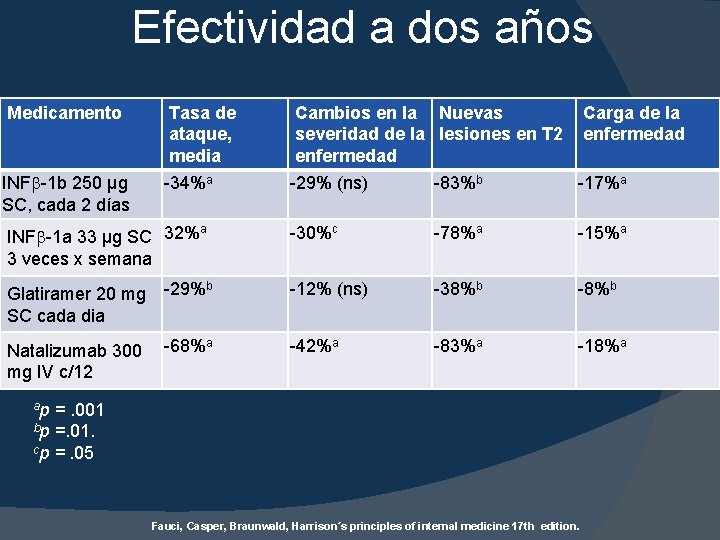
Efectividad a dos años Medicamento Tasa de ataque, media Cambios en la Nuevas severidad de la lesiones en T 2 enfermedad Carga de la enfermedad INF -1 b 250 µg SC, cada 2 días -34%a -29% (ns) -83%b -17%a a INF -1 a 33 µg SC 32% 3 veces x semana -30%c -78%a -15%a b Glatiramer 20 mg -29% SC cada dia -12% (ns) -38%b -8%b a Natalizumab 300 -68% mg IV c/12 -42%a -83%a -18%a ap =. 001 bp =. 01. cp =. 05 Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition.

Manejo EM progresiva Secundariamente progresiva Con agudizaciones Sin agudizaciones IFN B 1 a ó 1 b Primariamente progresiva Manejo sintomático No hay tto. efectivo Intolerante ó pobre respuesta 1. Mitoxantrona 2. Azatioprina 3. Metotraxate 4. Ciclofosfaminda 5. Ig IV 6. Metilprednisona Fauci, Casper, Braunwald, Harrison´s principles of internal medicine 17 th edition.

Mitoxantrona � Análogo de antracicilna, reservado para enfermedad rápidamente progresiva. � El riesgo de cardiotoxicidad y el riesgo de desarrollo de L. A. lo hace imposible de utilizar por tiempo prolongado. � La FEVI debe ser valorada previa a toda administración y debe descontinuarse con una FEVI <50% � La dosis habitual es de 12 mg/m 2 IV c/3 meses con una dosis máxima de 140 mg/m 2 Hartung, HP, Gonsette, R, Konig, N, et al. Mitoxantrone in progressive multiple sclerosis: a placebo-controlled, double-blind, randomised, multicentre trial. Lancet 2002; 360: 2018.
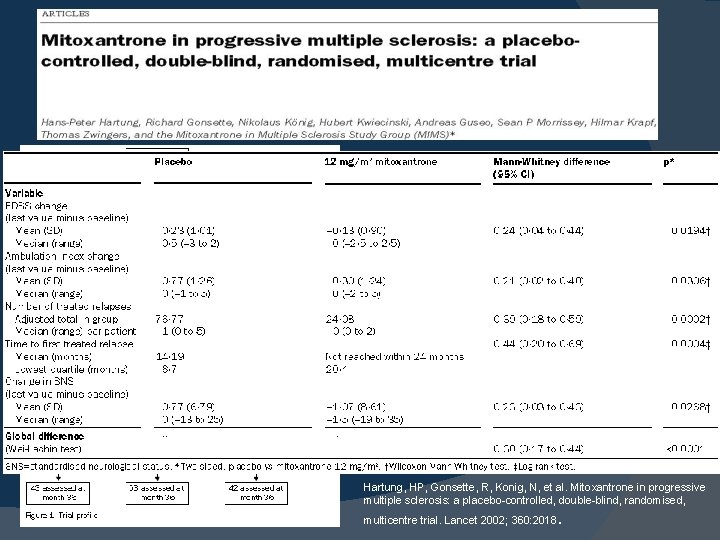
Hartung, HP, Gonsette, R, Konig, N, et al. Mitoxantrone in progressive multiple sclerosis: a placebo-controlled, double-blind, randomised, . multicentre trial. Lancet 2002; 360: 2018
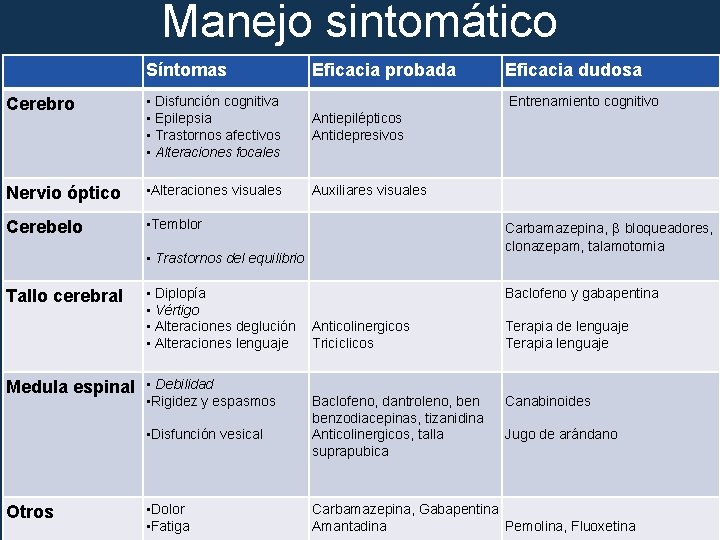
Manejo sintomático Síntomas Eficacia probada Cerebro • Disfunción cognitiva • Epilepsia • Trastornos afectivos • Alteraciones focales Antiepilépticos Antidepresivos Nervio óptico • Alteraciones visuales Auxiliares visuales Cerebelo • Temblor Entrenamiento cognitivo Carbamazepina, β bloqueadores, clonazepam, talamotomia • Trastornos del equilibrio Tallo cerebral • Diplopía • Vértigo • Alteraciones deglución • Alteraciones lenguaje Medula espinal • Debilidad • Rigidez y espasmos • Disfunción vesical Otros • Dolor • Fatiga Eficacia dudosa Baclofeno y gabapentina Anticolinergicos Triciclicos Terapia de lenguaje Terapia lenguaje Baclofeno, dantroleno, benzodiacepinas, tizanidina Anticolinergicos, talla suprapubica Canabinoides Jugo de arándano Carbamazepina, Gabapentina Amantadina Pemolina, Fluoxetina

Tratamientos en desarrollo para la Esclerosis Múltiple

N Engl J Med 2008; 358: 676 -88.


Kappos L et al. N Engl J Med 2010; 362: 387 -401
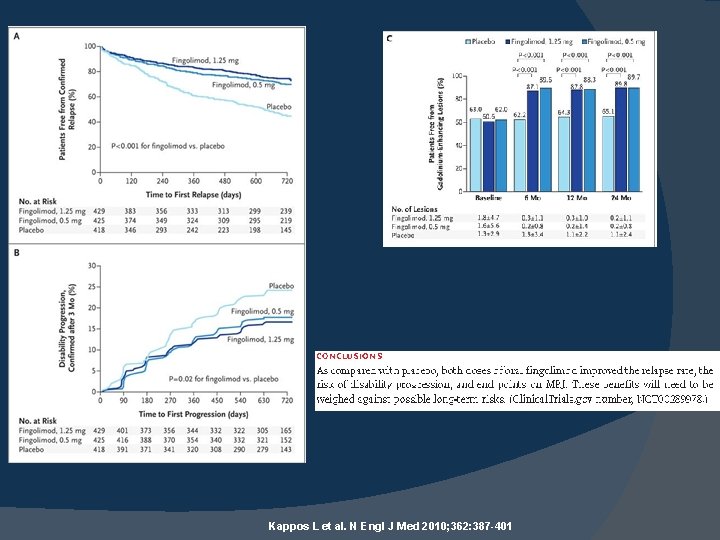
Kappos L et al. N Engl J Med 2010; 362: 387 -401
- Slides: 63