ERKN HASTADA DER VE YUMUAK DOKU ENFEKSYONLARINDA ANTBYOTK

ERİŞKİN HASTADA DERİ VE YUMUŞAK DOKU ENFEKSİYONLARINDA ANTİBİYOTİK KULLANIMINA AKILCI YAKLAŞIM

TANIM Deri ve Yumuşak Doku Enfeksiyonları (DYDE): Epidermis, dermis ve subkütan dokuların mikrobiyal invazyonu ve enflamasyonu sonucu gelişen enfeksiyonlardır Klasik bulguları 1. yy’da Celsus tarafından tanımlanmıştır ² Calor (ısı artışı) ² Rubor (kızarıklık) ² Tumor (şişlik) ² Dolor (ağrı) Aulus Cornelius Celsus ² Fluor (akıntı) 13. 2. 2022 2
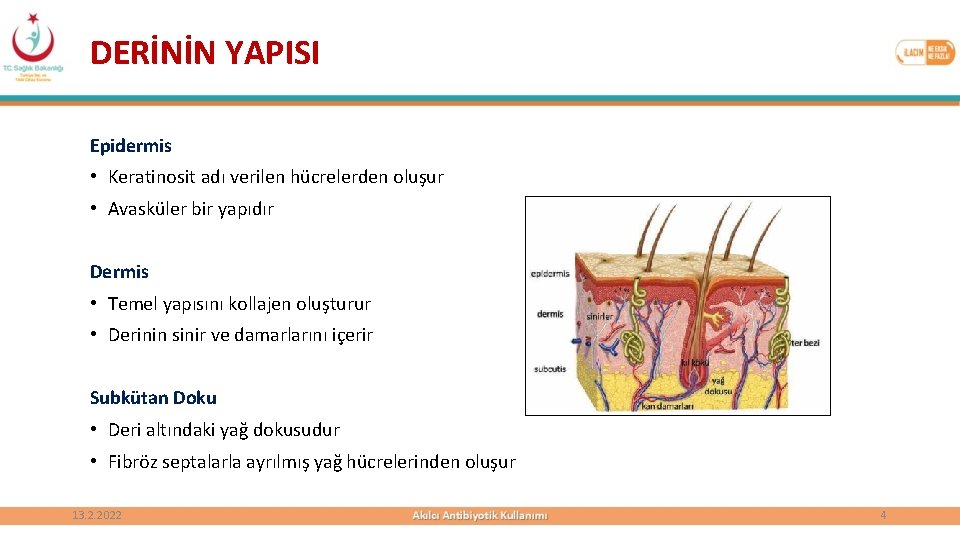
DERİNİN YAPISI Epidermis • Keratinosit adı verilen hücrelerden oluşur • Avasküler bir yapıdır Dermis • Temel yapısını kollajen oluşturur • Derinin sinir ve damarlarını içerir Subkütan Doku • Deri altındaki yağ dokusudur • Fibröz septalarla ayrılmış yağ hücrelerinden oluşur 13. 2. 2022 4
PATOGENEZ • Mikroorganizmanın ciltteki hasardan direkt invazyonu • Bakteri ve virüslerin hematojen yayılımı • Bakteri toksinlerine bağlı deri hasarı 13. 2. 2022 5

SINIFLANDIRMA • Deri ve yumuşak doku enfeksiyonlarında farklı sınıflandırmalar mevcuttur (standardizasyon yok) Ø Enfeksiyonun şiddetine göre sınıflandırma ØAnatomik bölgeye göre sınıflandırma Ø Cilt bulgularına göre sınıflandırma Ø Etyolojik ajanlara göre sınıflandırma Ø Konak faktörlerine göre sınıflandırma • Günlük pratikte en fazla kullanı anatomik bölgeye göre yapılan sınıflandırmadır 13. 2. 2022 6
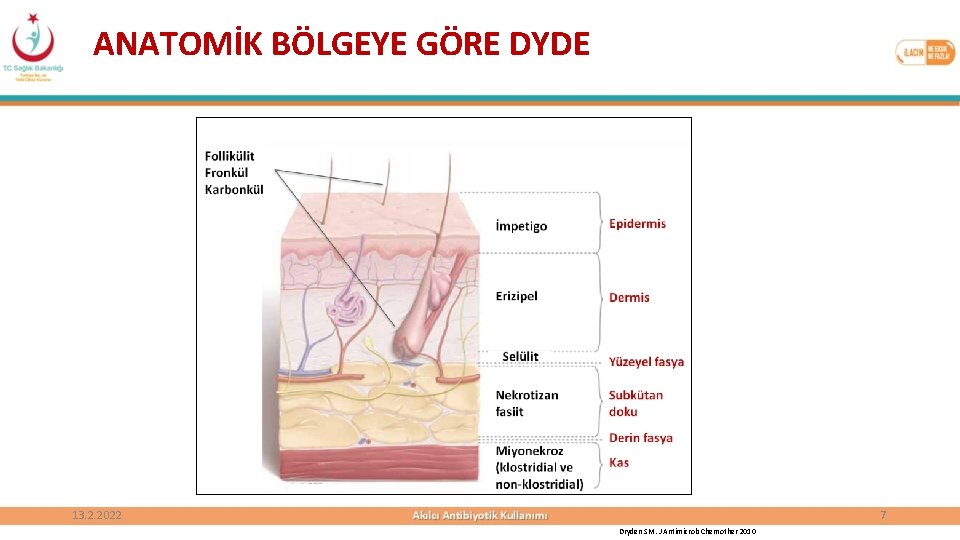
ANATOMİK BÖLGEYE GÖRE DYDE 13. 2. 2022 7 Dryden SM. J Antimicrob Chemother 2010
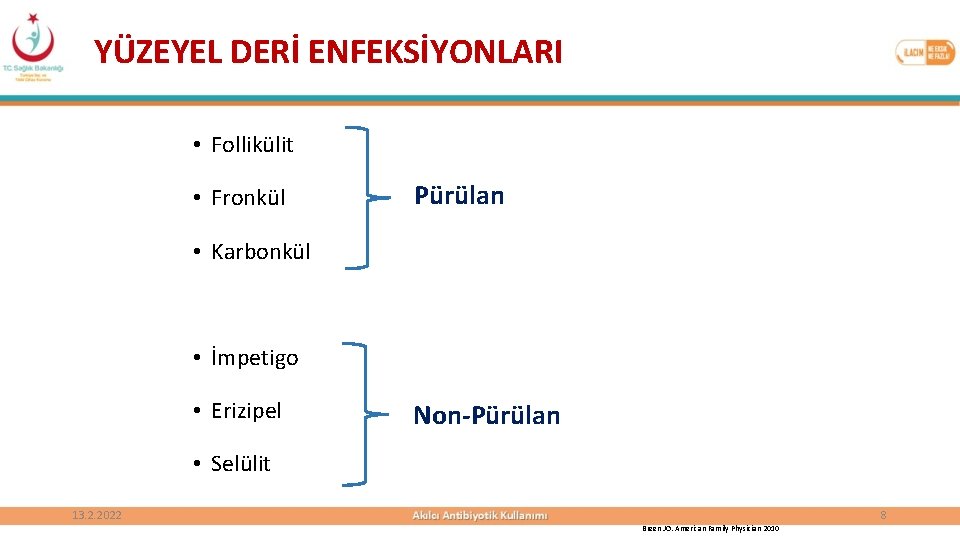
YÜZEYEL DERİ ENFEKSİYONLARI • Follikülit • Fronkül Pürülan • Karbonkül • İmpetigo • Erizipel Non-Pürülan • Selülit 13. 2. 2022 8 Breen JO. American Family Physician 2010

KOMPLİKE DYDE » » » » » Nekrotizan enfeksiyonlar Enfekte yanık ve ülserler Perianal enfeksiyonlar (Fornier gangreni) Derin doku enfeksiyonları Diyabetik ayak enfeksiyonları Cerrahi alan enfeksiyonları Hayvan ya da insan ısırıkları Majör apseler, dekübit ülseri Sistemik toksisite bulgularının varlığı Komorbid faktörlerin varlığı (primer ve sekonder immün yetersizlikler, DM, immünsüpresyon…) Çoğunlukla hastaneye yatışı gerektiren enfeksiyonlardır 13. 2. 2022 9 Di. Nubile MJ, Lipsky BA. J Antimicrob Chemother 2004; Breen JO, et al. American Family Physician, 2010; Rajan S. Cleveland Clinic Journal Medicine 2012

KOMPLİKE DYDE RİSK FAKTÖRLERİ • Travma, yanık, bası • Kronik hastalıklar (DM, morbid obezite, malignite…) • Vasküler yetmezlik (venöz, lenfatik) • Hayvan ya da insan ısırıkları • Derinin mantar enfeksiyonları • Karaciğer/böbrek yetmezliği • İV ilaç bağımlılığı • Lenfatik drenajı bozan cerrahi işlemler 13. 2. 2022 10 Breen JO. American Family Physician 2010

PÜRÜLAN DYDE • Follikülit • Fronkül • Karbonkül • Apse 13. 2. 2022 11

FOLLİKÜLİT • Kıl follikülünün bakteriyel enfeksiyonu • Küçük (2 -5 mm), eritematöz, ortası püstüler lezyonlardır • En sık etken Staphylococcus aureus • Sistemik bulgular nadir • Lezyonlar spontan drene olur ve skar bırakmadan iyileşir • İki tip klinik formu vardır: Ø Yüzeyel follikülit Ø Derin follikülit (sycosis barbae) 13. 2. 2022 11
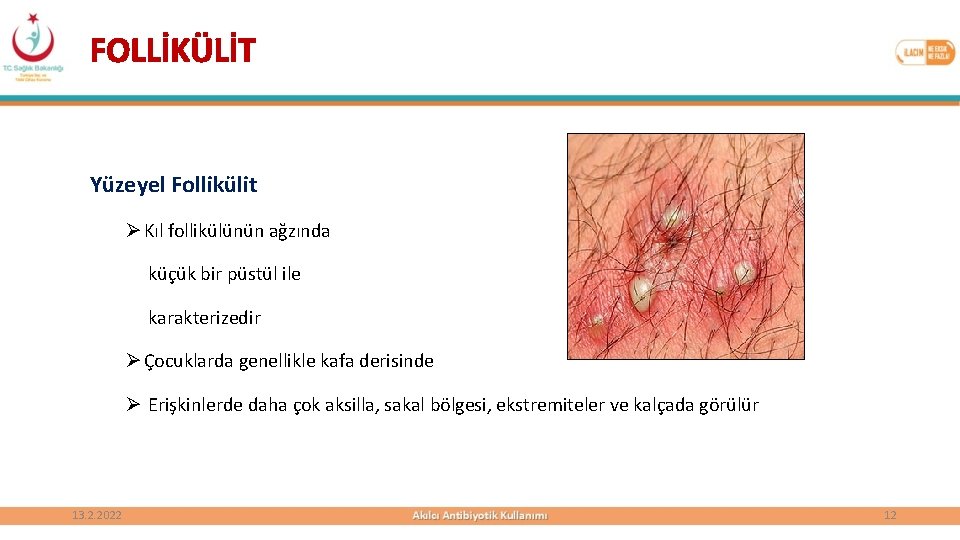
FOLLİKÜLİT Yüzeyel Follikülit Ø Kıl follikülünün ağzında küçük bir püstül ile karakterizedir Ø Çocuklarda genellikle kafa derisinde Ø Erişkinlerde daha çok aksilla, sakal bölgesi, ekstremiteler ve kalçada görülür 13. 2. 2022 12
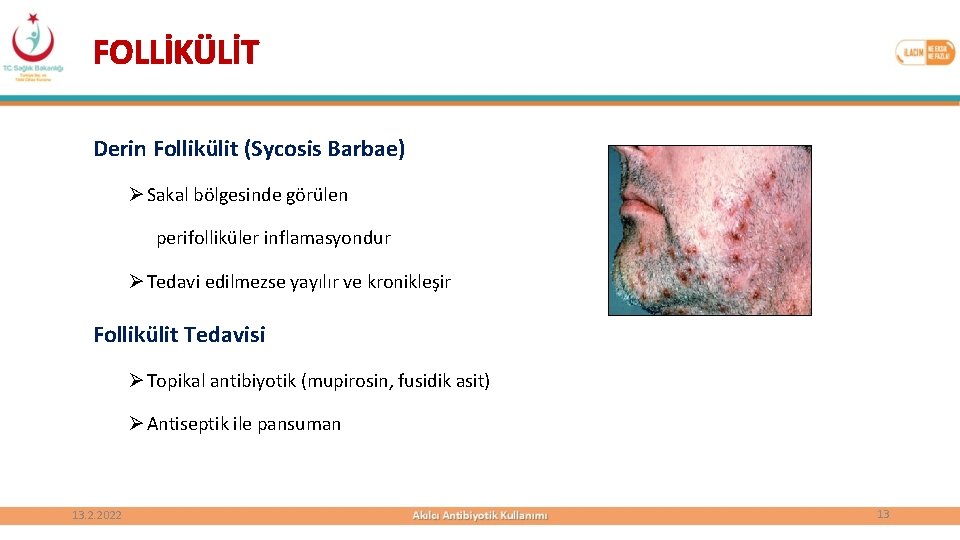
FOLLİKÜLİT Derin Follikülit (Sycosis Barbae) Ø Sakal bölgesinde görülen perifolliküler inflamasyondur Ø Tedavi edilmezse yayılır ve kronikleşir Follikülit Tedavisi Ø Topikal antibiyotik (mupirosin, fusidik asit) Ø Antiseptik ile pansuman 13. 2. 2022 13

FOLLİKÜLİT Risk Faktörleri • Burunda S. aureus taşıyıcılığı • Kontamine yüzme havuzları ya da jakuzide bulunma Ø Hot tub follikülit - Etken Pseudomonas aeruginosa - Sıklıkla dış kulak yolu, areola ve ayaklarda • Antibiyotik ve kortikosteroid kullanımı Ø Kandida folliküliti 13. 2. 2022 14
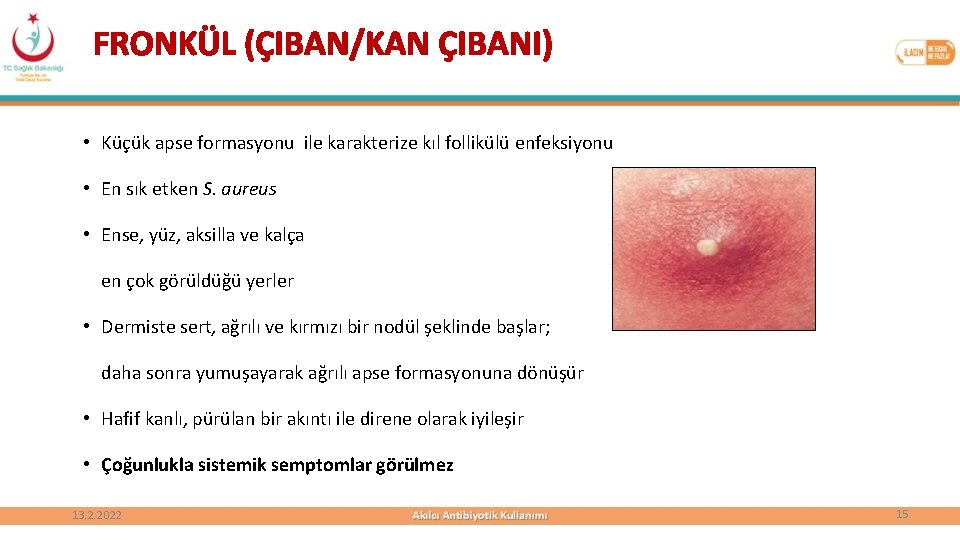
FRONKÜL (ÇIBAN/KAN ÇIBANI) • Küçük apse formasyonu ile karakterize kıl follikülü enfeksiyonu • En sık etken S. aureus • Ense, yüz, aksilla ve kalça en çok görüldüğü yerler • Dermiste sert, ağrılı ve kırmızı bir nodül şeklinde başlar; daha sonra yumuşayarak ağrılı apse formasyonuna dönüşür • Hafif kanlı, pürülan bir akıntı ile direne olarak iyileşir • Çoğunlukla sistemik semptomlar görülmez 13. 2. 2022 15

FRONKÜL VE KARBONKÜL Fronkül ve karbonkülde en önemli sorunlar: Ø Tekrarlayan ve metastatik enfeksiyonlardır Ø Dudak ve burundaki enfeksiyonlar venöz drenaj yolu ile kavernöz sinüs trombozu, bakteremi ve metastatik enfeksiyonlara (beyin apsesi, osteomiyelit, endokardit…) yol açabilir Tekrarlayan enfeksiyonlarda hasta sevk edilerek stafilokok taşıyıcılığı (burun, aksilla, perine) araştırılmalı, varsa tedavi edilmelidir 13. 2. 2022 16
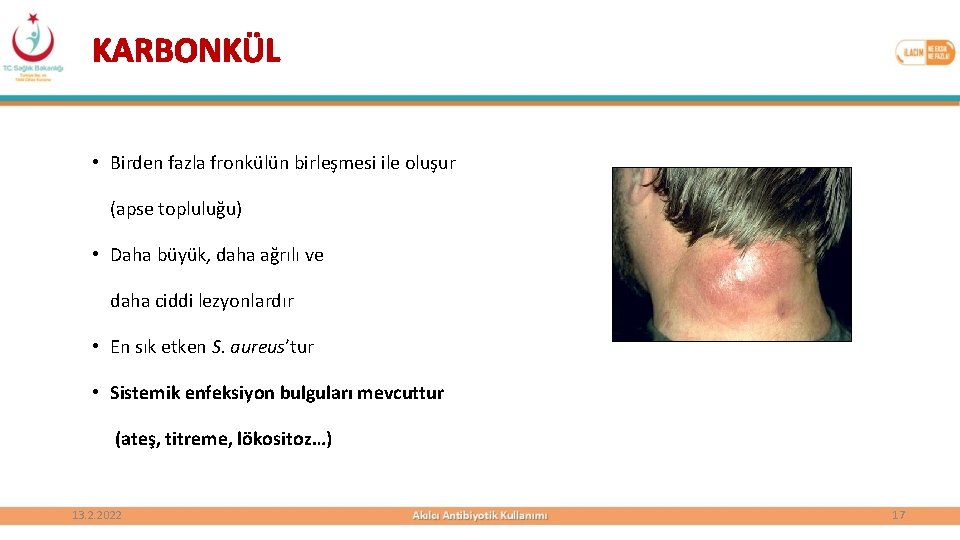
KARBONKÜL • Birden fazla fronkülün birleşmesi ile oluşur (apse topluluğu) • Daha büyük, daha ağrılı ve daha ciddi lezyonlardır • En sık etken S. aureus’tur • Sistemik enfeksiyon bulguları mevcuttur (ateş, titreme, lökositoz…) 13. 2. 2022 17
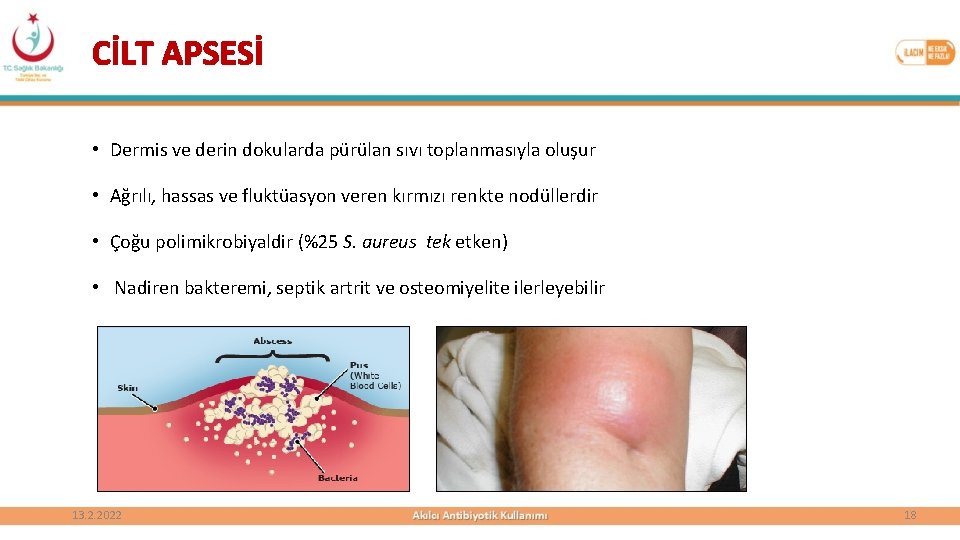
CİLT APSESİ • Dermis ve derin dokularda pürülan sıvı toplanmasıyla oluşur • Ağrılı, hassas ve fluktüasyon veren kırmızı renkte nodüllerdir • Çoğu polimikrobiyaldir (%25 S. aureus tek etken) • Nadiren bakteremi, septik artrit ve osteomiyelite ilerleyebilir 13. 2. 2022 18
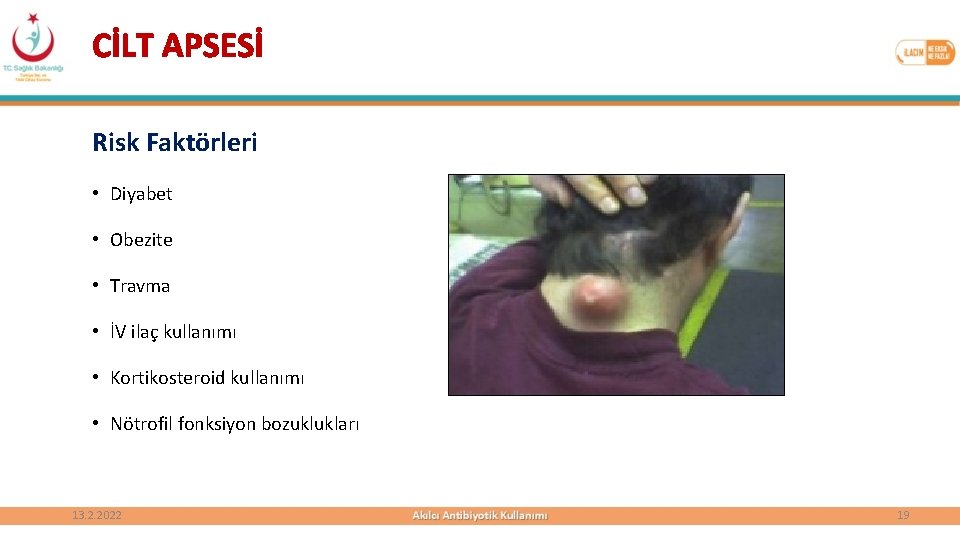
CİLT APSESİ Risk Faktörleri • Diyabet • Obezite • Travma • İV ilaç kullanımı • Kortikosteroid kullanımı • Nötrofil fonksiyon bozuklukları 13. 2. 2022 19

PÜRÜLAN DYDE TEDAVİ • Tedaviye başlamadan önce; aspirasyon materyali alınarak Fronkül Karbonkül Diğer cilt apseleri Gram boyama ve kültür yapılması önerilir Hafif Enfeksiyon • Sistemik enfeksiyon bulguları yoktur (ateş/hipotermi, takipne, taşikardi, lökositoz/lökopeni) • Tedavide insizyon + drenaj yeterli 13. 2. 2022 20 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

PÜRÜLAN DYDE TEDAVİ Fronkül Karbonkül Diğer cilt apseleri Orta Şiddetli Enfeksiyon • Sistemik enfeksiyon bulguları vardır • İnsizyon + drenaj + ampirik antibiyotik tedavisi önerilir • Drenaj materyalinden kültür-antibiyogram yapılması önerilir • Kültür sonucuna göre gerekirse tedavi yeniden düzenlenmelidir • Antibiyotik tedavisi akut inflamasyon düzelene kadar sürmelidir Ampirik Tedavide Önerilen Antibiyotikler: Ø Amoksisilin-klavulonat, sefaleksin veya doksisiklin Ø Penisilin allerjisi varsa; klindamisin, ko-trimoksazol veya makrolid Ø Toplum kökenli MRSA yaygın ise; ko-trimoksazol, klindamisin veya doksisiklin 13. 2. 2022 21 Chahine EB and Sucher AJ. PSAP 2015; Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

PÜRÜLAN DYDE TEDAVİ Şiddetli Enfeksiyon • Bu grupta yer alan hastalarda Fronkül Karbonkül Diğer cilt apseleri aşağıdakilerden birisi vardır: Ø Başlangıçta insizyon + drenaj + oral antibiyotik tedavisine yanıtsızlık Ø Primer ve sekonder immün yetersizlikler Ø Sistemik Enfeksiyon Bulguları (Ateş > 38 C, nabız > 90/dk, solunum sayısı > 24/dk, veya lökosit sayısı > 12. 000/mm 3 ya da < 4000/mm 3) • Bu hastalar hastaneye yatırılarak tedavi edilmelidir 13. 2. 2022 22 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

TEKRARLAYAN CİLT APSELERİNDE TEDAVİ • Apse drene edilmeli ve kültür yapılmalıdır • Etkene yönelik antibiyotik tedavisi (5 -10 gün) • Tekrarlayan S. aureus enfeksiyonu için 5 günlük dekolonizasyon rejimi uygulanabilir: Ø Günde 2 kez intranazal mupirosin Ø Günlük klorhekzidin banyosu Ø Kişisel eşyaların (havlu, çarşaf, çamaşır vb) yüksek ısıda günlük yıkanması • Çocukluktan beri yineliyorsa sayısal ve işlevsel nötrofil yetersizlikleri araştırılması için sevk edilmelidir 13. 2. 2022 23 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014
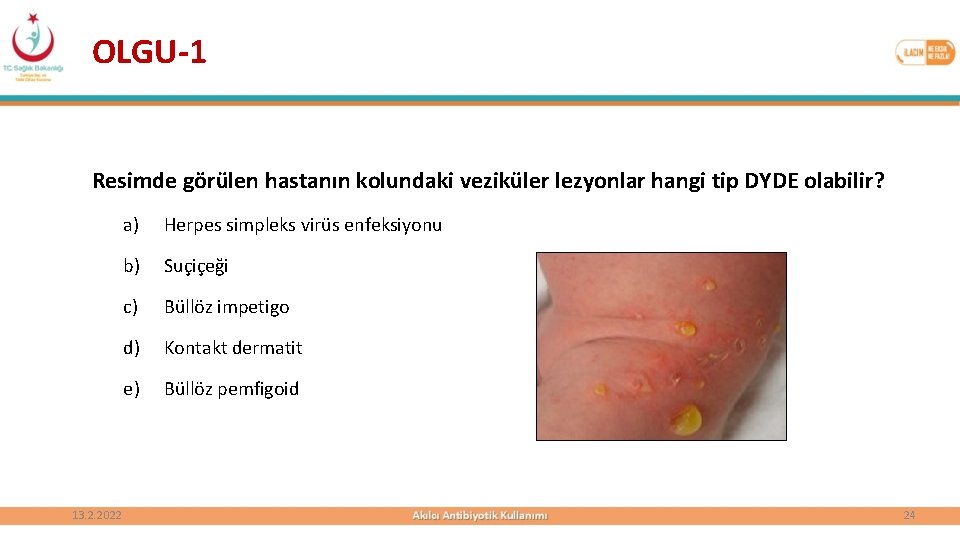
OLGU-1 Resimde görülen hastanın kolundaki veziküler lezyonlar hangi tip DYDE olabilir? 13. 2. 2022 a) Herpes simpleks virüs enfeksiyonu b) Suçiçeği c) Büllöz impetigo d) Kontakt dermatit e) Büllöz pemfigoid 24

NON-PÜRÜLAN DYDE • İmpetigo • Erizipel • Ektima İmpetigo Erizipel Ektima Selülit • Selülit 13. 2. 2022 25

İMPETİGO • Sıklıkla 2 -10 yaş arası çocuklarda görülen yüzeysel deri enfeksiyonu • Etken A grubu streptokoklar veya S. aureus • İki farklı formu var: Ø Basit yüzeyel impetigo Ø Büllöz impetigo • En ciddi komplikasyonu akut post-streptokoksik glomerülonefrit (%2 -5) 13. 2. 2022 26
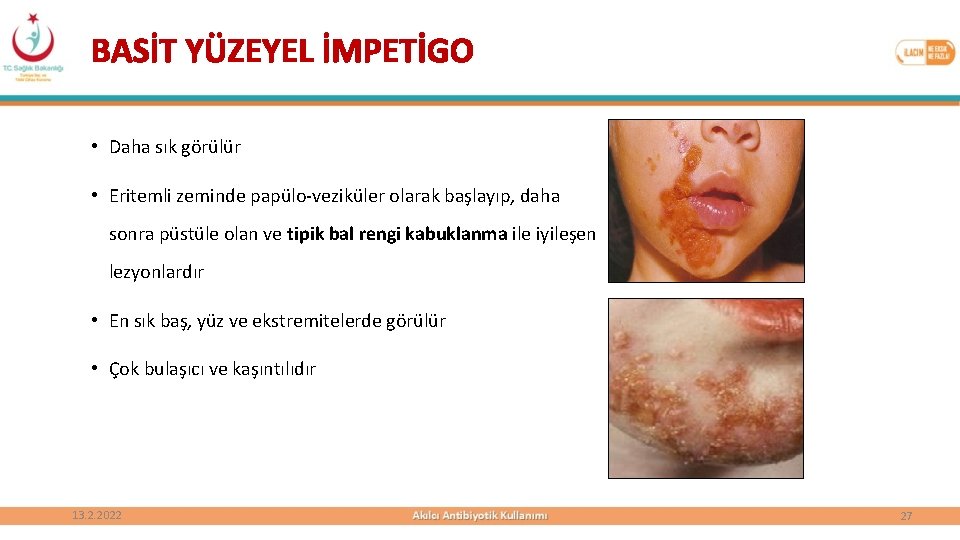
BASİT YÜZEYEL İMPETİGO • Daha sık görülür • Eritemli zeminde papülo-veziküler olarak başlayıp, daha sonra püstüle olan ve tipik bal rengi kabuklanma ile iyileşen lezyonlardır • En sık baş, yüz ve ekstremitelerde görülür • Çok bulaşıcı ve kaşıntılıdır 13. 2. 2022 27
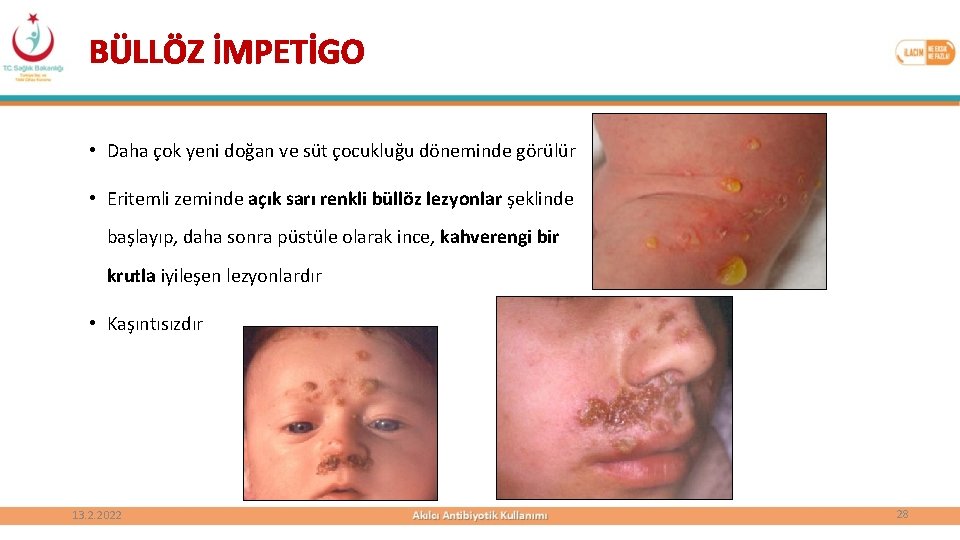
BÜLLÖZ İMPETİGO • Daha çok yeni doğan ve süt çocukluğu döneminde görülür • Eritemli zeminde açık sarı renkli büllöz lezyonlar şeklinde başlayıp, daha sonra püstüle olarak ince, kahverengi bir krutla iyileşen lezyonlardır • Kaşıntısızdır 13. 2. 2022 28

İMPETİGO Ayırıcı Tanı Ø Suçiçeği Ø Pemfigus vulgaris Ø Herpes simpleks virüs enf. Ø Büllöz pemfigoid Ø Atopik dermatit Ø Eritema multiforme Ø Kontakt dermatit Ø Lokalize akut püstüler psöriazis Ø Dermatofit enfeksiyonları Ø İlaç reaksiyonları Ø Diskoid lupus eritematozis Ø Haşere ısırıkları Ø Uyuz 13. 2. 2022 29
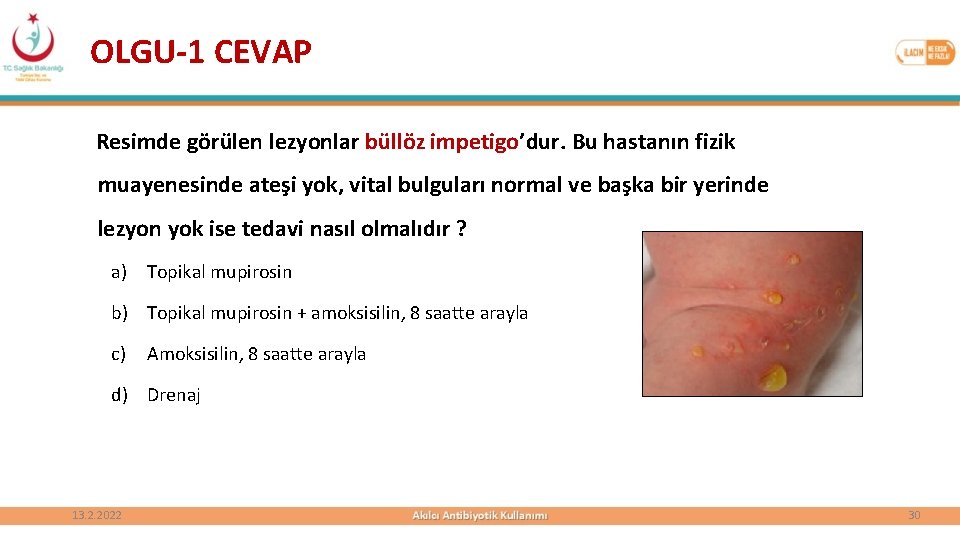
OLGU-1 CEVAP Resimde görülen lezyonlar büllöz impetigo’dur. Bu hastanın fizik muayenesinde ateşi yok, vital bulguları normal ve başka bir yerinde lezyon yok ise tedavi nasıl olmalıdır ? a) Topikal mupirosin b) Topikal mupirosin + amoksisilin, 8 saatte arayla c) Amoksisilin, 8 saatte arayla d) Drenaj 13. 2. 2022 30

İMPETİGO TEDAVİSİ • Tedavide oral antibiyotik ya da topikal tedavi seçilebilir • Yaygın enfeksiyon ve çok sayıda lezyon varsa ya da küçük salgınlar görülüyor ise oral antibiyotikler tercih edilmeli • Küçük çocuklarda yayılma olasılığı yüksek, Haşlanmış Deri Sendromu gelişebilir • Oral Antibiyotik Tedavisi (7 gün) Ø Amoksisilin-klavulanat, sefaleksin veya sefadroksil Ø Penisilin allerjisi varsa; makrolidler veya klindamisin Ø Toplum kökenli MRSA oranı yüksek ise; ko-trimoksazol, klindamisin veya doksisiklin • Topikal Tedavi (5 gün) Ø Mupirosin veya füsidik asit (günde 2 kez) 13. 2. 2022 31 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014
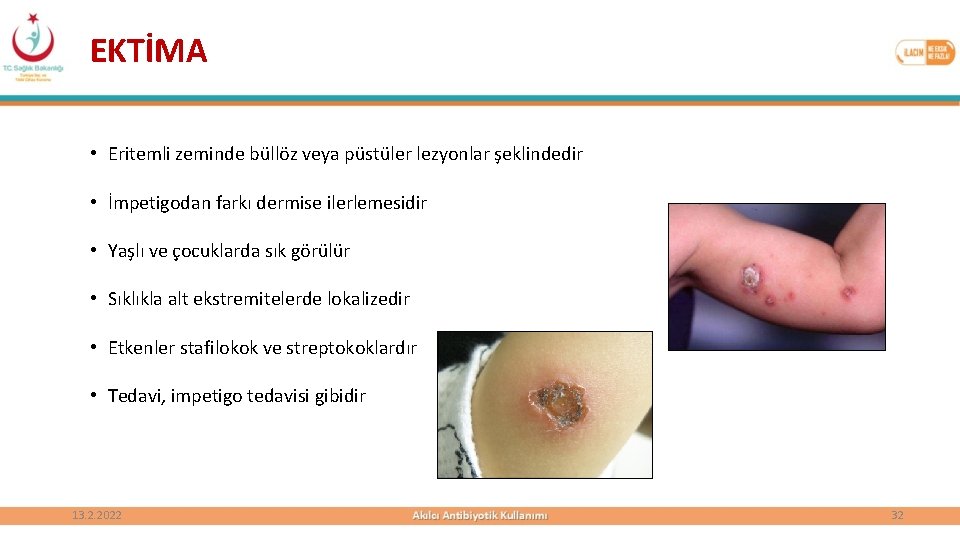
EKTİMA • Eritemli zeminde büllöz veya püstüler lezyonlar şeklindedir • İmpetigodan farkı dermise ilerlemesidir • Yaşlı ve çocuklarda sık görülür • Sıklıkla alt ekstremitelerde lokalizedir • Etkenler stafilokok ve streptokoklardır • Tedavi, impetigo tedavisi gibidir 13. 2. 2022 32

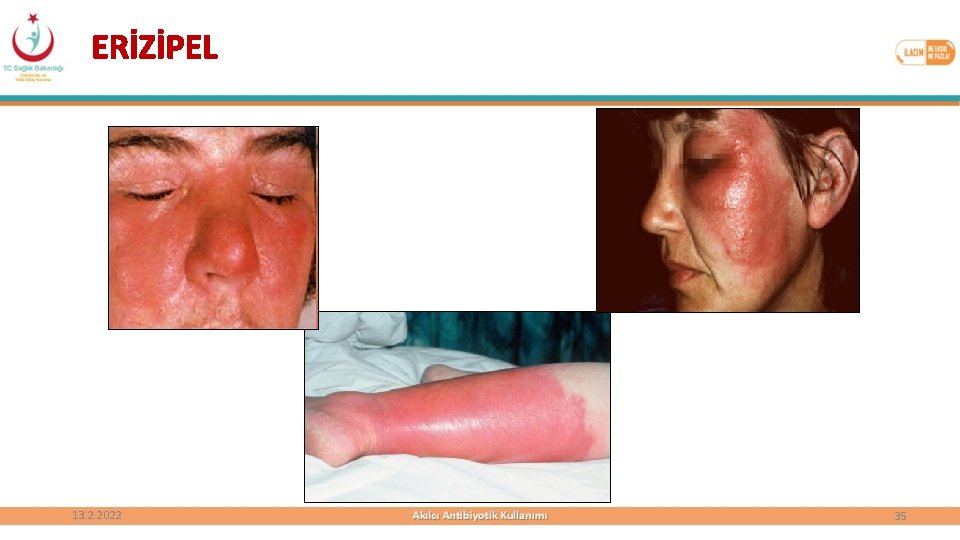
ERİZİPEL • Üst dermis ve yüzeyel lenfatiklerin enfeksiyonu • Daha çok bebeklerde, çocuklarda ve yaşlılarda görülür • Genelliklle yüz ve alt ekstremitelerde ortaya çıkar • Etken sıklıkla A grubu beta-hemolitik streptokoklardır • Bakteri derideki ülser, sıyrık ya da kesiklerden, mantar, psöriatik ya da ekzamatöz lezyonlardan içeri girer 13. 2. 2022 33

ERİZİPEL • Ağrılı, parlak kırmızı, ödemli ve portakal kabuğu görünümünde bir lezyon ile başlar • Diğer enfeksiyonlardan ayıran en önemli özelliği; Lezyonun kendini çevreleyen sağlam deriden daha kabarık ve sınırlarının keskin olmasıdır • Ateş yüksekliği, üşüme, titreme, lökositoz gibi sistemik enfeksiyon bulguları olabilir • Ağır olgularda bakteremi, derin selülit, cilt altı apseleri ve nekrotizan fasiit gelişebilir 13. 2. 2022 34
ERİZİPEL 13. 2. 2022 35

ERİZİPEL Ayırıcı Tanı • Kontakt dermatit • Dev ürtiker • Eritema kronikum migrans • Lyme hastalığının deri bulguları • Erken dönem Herpes Zoster 13. 2. 2022 36

SELÜLİT • Alt dermis ve subkütan yağ dokusunu tutan akut enfeksiyon • Alt ekstremitelerde sık • Etken S. aureus ve beta-hemolitik streptokoklar • Bazen; P. aeruginosa, Aeromonas hydrophila, Vibrio vulnificus, Pasteurella multocida, Erysipelothrix gibi diğer bakteriler de etken olabilir 13. 2. 2022 37

SELÜLİT Klinik Semptom ve Bulgular • Ciltte hassasiyet, ödem, ısı artışı, eritem • Sistemik enfeksiyon bulguları (ateş, üşüme-titreme…) • Bölgesel lenfadenopati sık, bazen lenfanjit • Lökositoz ve sola kayma • Enfekte cilt üzerinde vezikül, bül, peteşi veya ekimoz olabilir • Peteşi + ekimoz + sistemik toksisite var ise nekrotizan fasiit düşünülmeli • Ağır olgularda bakteremi ile birlikte sepsis bulguları 13. 2. 2022 38
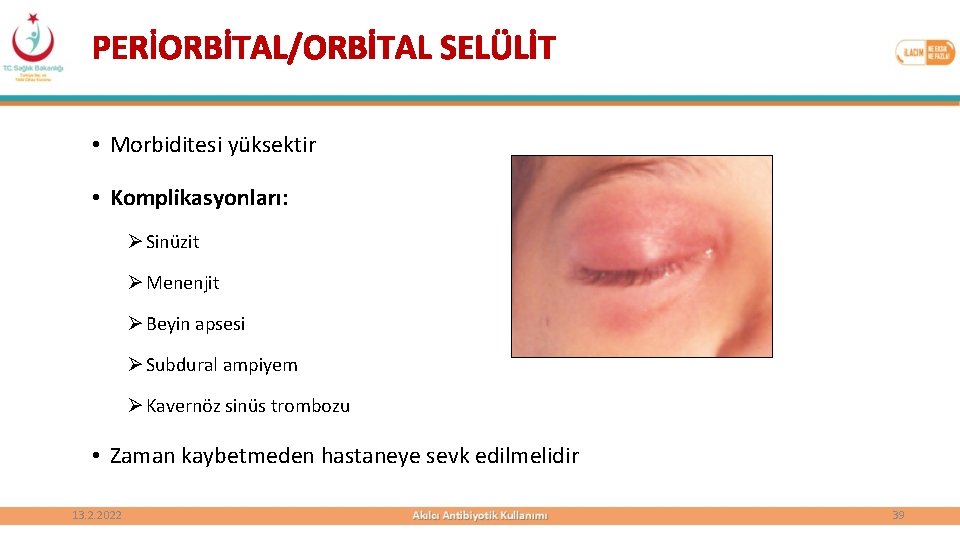
PERİORBİTAL/ORBİTAL SELÜLİT • Morbiditesi yüksektir • Komplikasyonları: Ø Sinüzit Ø Menenjit Ø Beyin apsesi Ø Subdural ampiyem Ø Kavernöz sinüs trombozu • Zaman kaybetmeden hastaneye sevk edilmelidir 13. 2. 2022 39
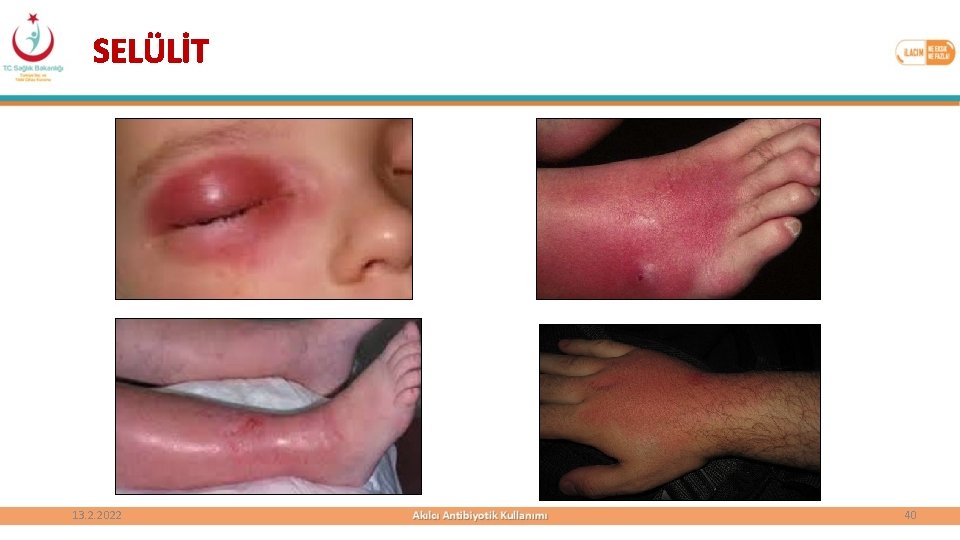
SELÜLİT 13. 2. 2022 40
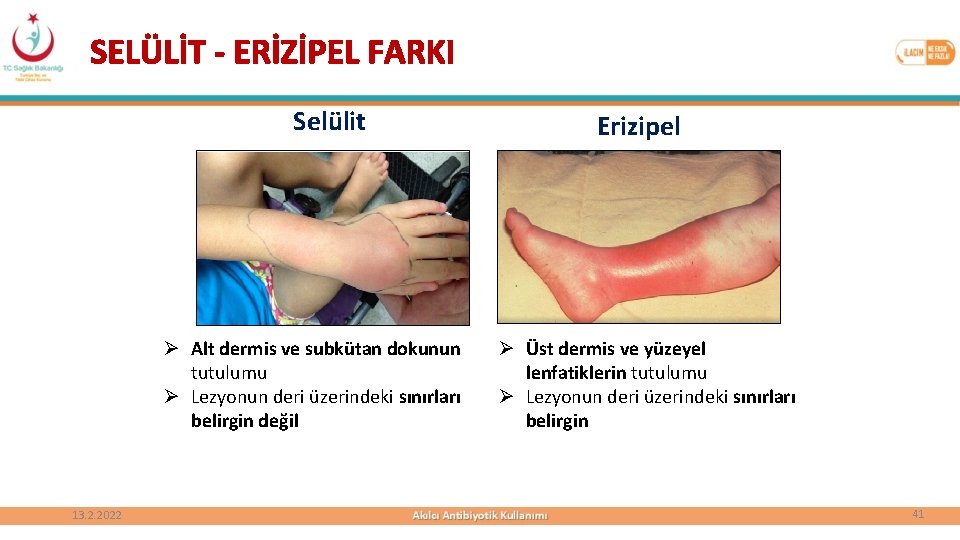
SELÜLİT - ERİZİPEL FARKI Selülit Ø Alt dermis ve subkütan dokunun tutulumu Ø Lezyonun deri üzerindeki sınırları belirgin değil 13. 2. 2022 Erizipel Ø Üst dermis ve yüzeyel lenfatiklerin tutulumu Ø Lezyonun deri üzerindeki sınırları belirgin 41
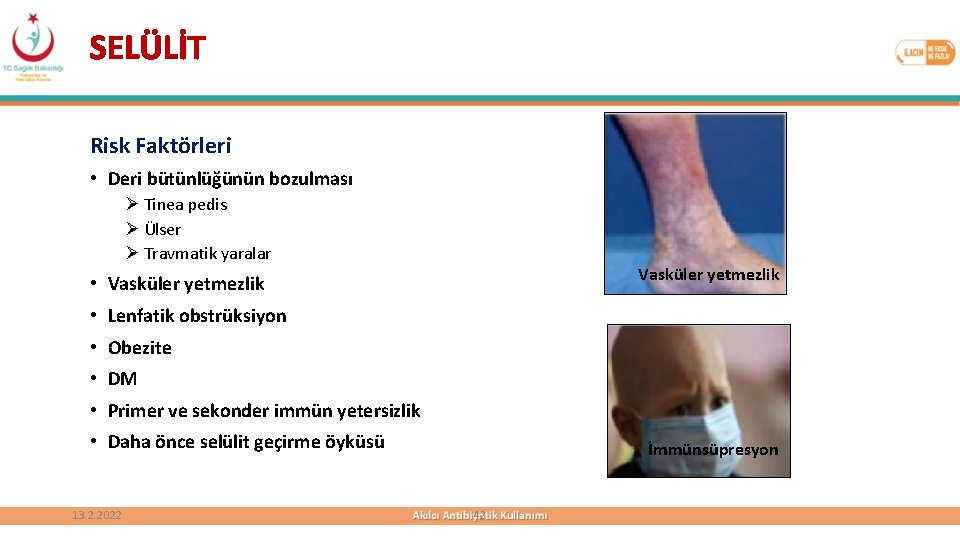
SELÜLİT Risk Faktörleri • Deri bütünlüğünün bozulması Ø Tinea pedis Ø Ülser Ø Travmatik yaralar Vasküler yetmezlik • Vasküler yetmezlik • Lenfatik obstrüksiyon • Obezite • DM • Primer ve sekonder immün yetersizlik • Daha önce selülit geçirme öyküsü 13. 2. 2022 İmmünsüpresyon 42
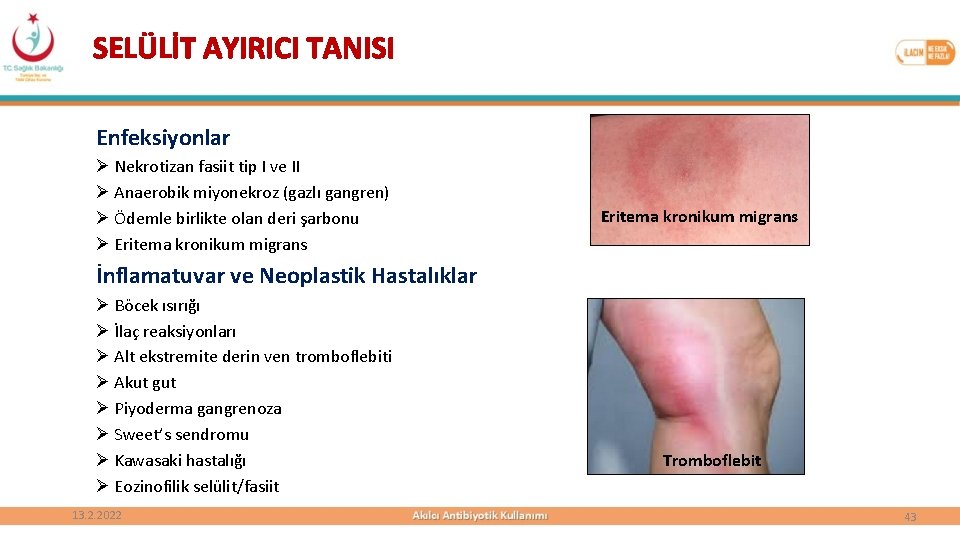
SELÜLİT AYIRICI TANISI Enfeksiyonlar Ø Nekrotizan fasiit tip I ve II Ø Anaerobik miyonekroz (gazlı gangren) Ø Ödemle birlikte olan deri şarbonu Ø Eritema kronikum migrans İnflamatuvar ve Neoplastik Hastalıklar Ø Böcek ısırığı Ø İlaç reaksiyonları Ø Alt ekstremite derin ven tromboflebiti Ø Akut gut Ø Piyoderma gangrenoza Ø Sweet’s sendromu Ø Kawasaki hastalığı Ø Eozinofilik selülit/fasiit 13. 2. 2022 Tromboflebit 43

OLGU-3 54 yaşında kadın hasta acil servise 2 gün önce başlayan sağ bacakta hiperemi, ısı artışı, ödem ve ağrı şikayeti ile başvuruyor. Hastanın ateşi 38 C, nabzı 88/dk. Selülit tanısı konulan hastaya tedavi başlanması düşünülüyor : a) Tedavi öncesi bu hastadan kültürü ve doku aspirasyon kültürü alınması gerekli midir? b) 13. 2. 2022 Hasta, kemoterapi alan lenfoma hastası olsaydı durum değişir miydi? 44

ETKENİN İZOLASYONU • Her erizipel ve selülit olgusunda etken izolasyonu gerekli değildir Ø Kan kültür pozitifliği < %5 Ø Aspirasyon biyopsisi pozitifliği %5 -40 Ø Punch biyopsi pozitifliği %20 -30 • Rutin olarak, kan, aspirasyon, biyopsi ya da sürüntü kültürü önerilmez • Ancak bazı durumlarda, etkenler farklı olabileceği için, kültür gerekebilir Ø Malignite Ø Nötropeni Ø Primer ve Sekonder immün yetmezlik Ø Travma Ø Diyabet Ø Hayvan ısırıkları 13. 2. 2022 45 Stevens DL, et al. Clinical Infectious Dieases 2005; Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

ERİZİPEL VE SELÜLİT TEDAVİSİ Hafif Enfeksiyon • Sistemik enfeksiyon bulguları yoktur • Oral antibiyotik tedavisi önerilir Ø Amoksisilin-klavulanat Ø Sefaleksin Ø Sefadroksil Ø Klindamisin • Tedavi süresi 5 gün, klinik cevaba göre uzatılabilir 13. 2. 2022 46

ERİZİPEL VE SELÜLİT TEDAVİSİ Orta Şiddetli Enfeksiyon • Sistemik enfeksiyon bulguları var » Başlangıçta hastaneye yatırılarak kısa süreli parenteral antibiyotik tedavisi önerilir » Klinik yanıta göre daha sonra oral tedaviye geçilebilir 47 13. 2. 2022 Chahine EB and Sucher AJ. PSAP 2015; Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

ERİZİPEL VE SELÜLİT TEDAVİSİ Şiddetli Enfeksiyon • Hastalarda aşağıdakilerden biri mevcuttur: Ø Genel durum bozukluğu Ø Derin doku enfeksiyonu bulguları (bül, hipotansiyon, organ yetmezliği…) Ø Primer ve sekonder immün yetmezlik Ø Oral antibiyotiklere yanıtsızlık • Bu hastalar, hastaneye yatırılarak tedavi edilmelidir 13. 2. 2022 48 Chahine EB and Sucher AJ. PSAP 2015; Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014
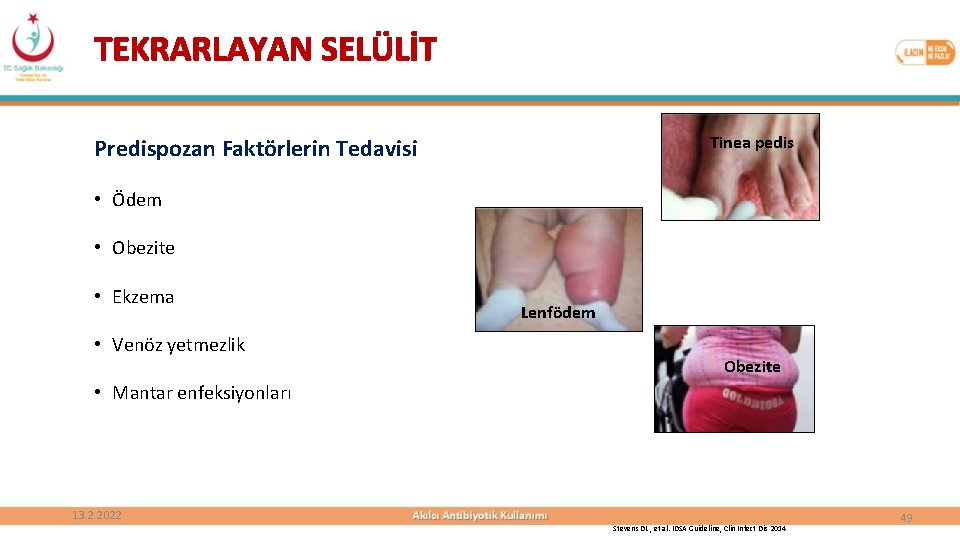
TEKRARLAYAN SELÜLİT Tinea pedis Predispozan Faktörlerin Tedavisi • Ödem • Obezite • Ekzema • Venöz yetmezlik Lenfödem Obezite • Mantar enfeksiyonları 13. 2. 2022 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014 49
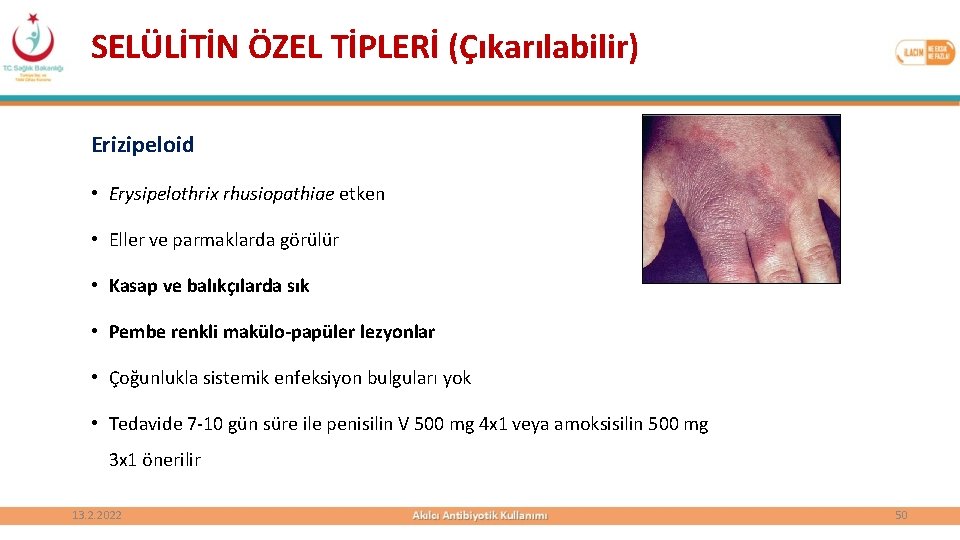
SELÜLİTİN ÖZEL TİPLERİ (Çıkarılabilir) Erizipeloid • Erysipelothrix rhusiopathiae etken • Eller ve parmaklarda görülür • Kasap ve balıkçılarda sık • Pembe renkli makülo-papüler lezyonlar • Çoğunlukla sistemik enfeksiyon bulguları yok • Tedavide 7 -10 gün süre ile penisilin V 500 mg 4 x 1 veya amoksisilin 500 mg 3 x 1 önerilir 13. 2. 2022 50

SELÜLİTİN ÖZEL TİPLERİ Eritrazma (Çıkarılabilir) • Corynebacterium minutissumum etken • Vücudun kıvrım yerlerinde kırmızımsı-kahverengi yama tarzında bir lezyon • En sık ayak parmakları ve genito-krural bölgede • Tanı, “Wood” lambası ile görülen mercan kırmızısı floresan ile konur • Lokalize olgularda %5’lik benzol peroksit ile yıkama, klindamisin losyon ve azol krem önerilir • Yaygın tutulumda oral makrolidler 7 -14 gün kullanılabilir 13. 2. 2022 51

SELÜLİTİN ÖZEL TİPLERİ Lenfanjit • Lenf yolu enfeksiyonu • Tipik olarak ekstremiteleri tutar • Lenf yolu üzerinde ağrılı, çizgi şeklinde kızarıklık ve lenfadenopati görülür • Etkenler: Ø Streptokoklar Ø S. aureus 13. 2. 2022 52

OLGU-4 Sokak kedisi tarafından elinden ısırılan bir hasta acil servise başvuruyor. Hastaya yara pansumanı, tetanoz ve kuduz profilaksisi yapılıyor. Eline dikiş atılmadan eve gönderiliyor. Burada eksik yapılan işlem hangisidir? a) Hastanın eli dikilmeliydi b) Amoksisilin-klavulonat başlanmalıydı c) Metronidazol başlanmalıydı d) Yapılan işlemler yeterlidir 13. 2. 2022 53

HAYVAN ISIRIKLARI • Isırılma sonrası yara temizliği, kuduz ve tetanoz profilaksisi yapılmalı • Yüz dışındaki yaralanmalarda primer kapama yapılmamalı • Isırık sonrası gelişen enfeksiyonlar komplike enfeksiyonlardır • Etkenler, hayvanın oral florasında yer alan bakterilerdir Ø Stafilokok, Streptokok, Pasteurella multocida, Fusobacterium spp, Capnocytophaga canimorsus, Bacteroides spp, Propionibacterium spp, Peptostreptococ spp 13. 2. 2022 54
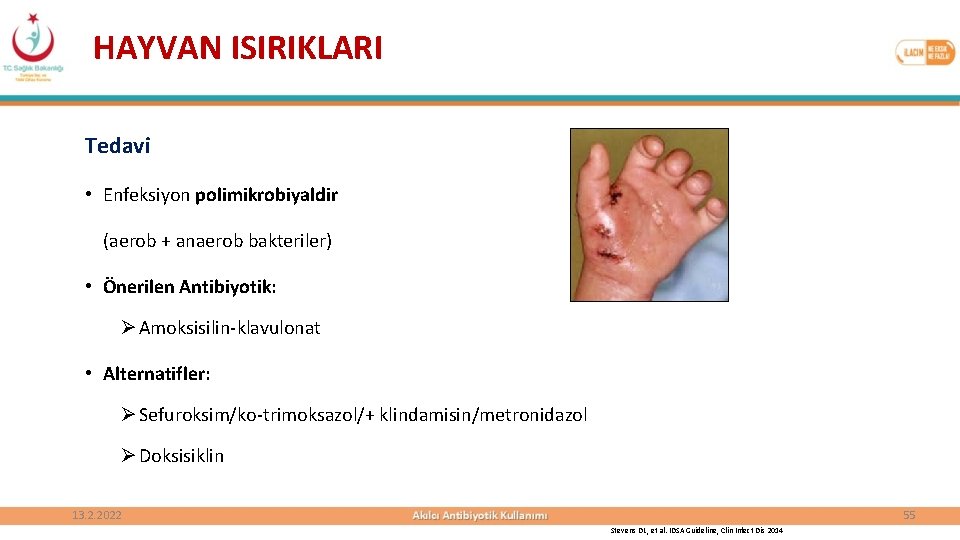
HAYVAN ISIRIKLARI Tedavi • Enfeksiyon polimikrobiyaldir (aerob + anaerob bakteriler) • Önerilen Antibiyotik: Ø Amoksisilin-klavulonat • Alternatifler: Ø Sefuroksim/ko-trimoksazol/+ klindamisin/metronidazol Ø Doksisiklin 55 13. 2. 2022 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

HAYVAN/İNSAN ISIRIKLARI Preemptif Tedavi • Isırıktan hemen sonra 12 -24 saat içinde başlanan ve 3 -5 gün sürdürülen tedavidir • Aşağıdaki durumlarda önerilir: Ø Primer ve sekonder immün yetmezlik Ø Aspleni Ø İleri dönem karaciğer hastalığı Ø Yara çevresinde ödem varlığı Ø Baş ve el yaralanmaları Ø Orta ya da şiddetli yaralanmalar Ø Kemik ya da ekleme penetre olan yaralanmalar 13. 2. 2022 56 Chahine EB and Sucher AJ. PSAP 2015; Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

İNSAN ISIRIKLARI • Polimikrobiyal enfeksiyonlardır Ø Ø Ø Fusobacterium Peptostreptococcus Porphyromonas spp Streptococcus viridans Eikenella corrodens • Tedavide amoksisilin-klavulonat önerilir • Alternatifleri, doksisiklin, klindamisin+Cotrimoksazol 13. 2. 2022 57 Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

NEKROTİZAN ENFEKSİYONLAR • Deri tutulumu yanında fasiya ve kası da tutar • Bir primer enfeksiyonun yayılması, tedavisiz bırakılması ya da travma ve cerrahi girişim sonrası ortaya çıkarlar, genellikle sekonder enfeksiyon grubundadır • Hızlı ilerleyerek kalıcı ve yıkıcı hasar bırakırlar • Erken tanı ve uygun tedavi yapılmazsa fatal seyreder • Monomikrobiyal ya da polimikrobiyal (aerop-anaerop) olabilirler • Erken tanı konularak derhal hastaneye sevki sağlanmalıdır 13. 2. 2022 58

NEKROTİZAN ENFEKSİYONLAR Risk Faktörleri • Diyabet • İV ilaç bağımlılığı • Travma • Periferik vasküler hastalık • Obezite • İmmün yetersizlikler • Cerrahi alan enfeksiyonu 13. 2. 2022 59

NEKROTİZAN ENFEKSİYONLAR Karakteristik Nitelikleri • İnatçı ve şiddetli ağrı • Bül oluşumu • Deride nekroz veya ekimoz • Gaz varlığı (krepitasyon) • Eritem sınırlarını aşan ödem • Kütanöz anestezi • Sistemik toksisite bulguları (ateş, lökositoz, hipotansiyon) • Hızlı ilerleme • Antibiyotik tedavisine rağmen saatler içerisinde kötüleşen klinik 13. 2. 2022 60

NEKROTİZAN ENFEKSİYONLAR Nekrotizan Fasiit • Polimikrobik fasiit (Tip I) Ø Fournier gangreni Ø Fasiit ve miyonekroz ile seyreden sinerjistik nekrotizan selülit • Streptokokal gangren (Tip II) Nekrotizan Selülit • Streptokokal nekrotizan selülit • Anaerobik nekrotizan selülit Miyonekroz • Krepitan miyonekroz Ø Klostridiyal miyonekroz - Travmatik gazlı gangren - Travmatik olmayan gazlı gangren • Fasiit ve miyonekroz ile seyreden sinerjistik nekrotizan selülit • Krepitan olmayan miyonekroz Ø Miyonekroz ile seyreden streptokokal gangren 13. 2. 2022 61

NEKROTİZAN FASİİT • Etkilenen cilt bölgesi başlangıçta sınırları belirgin, şiş, kızarık, sıcak, parlak görünümlü ve ağrılı Palpasyonla hassasiyet, ödem, eritem, ısı artışı • Başlangıçta selülit ile karışabilir • Enfeksiyonun ilerlemesiyle büller oluşur • Ateş ve sistemik toksisite bulguları tabloya eklenir Bül, deride fluktuasyon • Cilt önce koyu kırmızı-mor, daha sonra mavi-gri bir renk alır • Nekroz ve gangren gelişir • Karakteristik olarak kütanöz anestezi meydana gelir 13. 2. 2022 Krepitasyon, deride koyulaşma, anestezi, nekroz 62
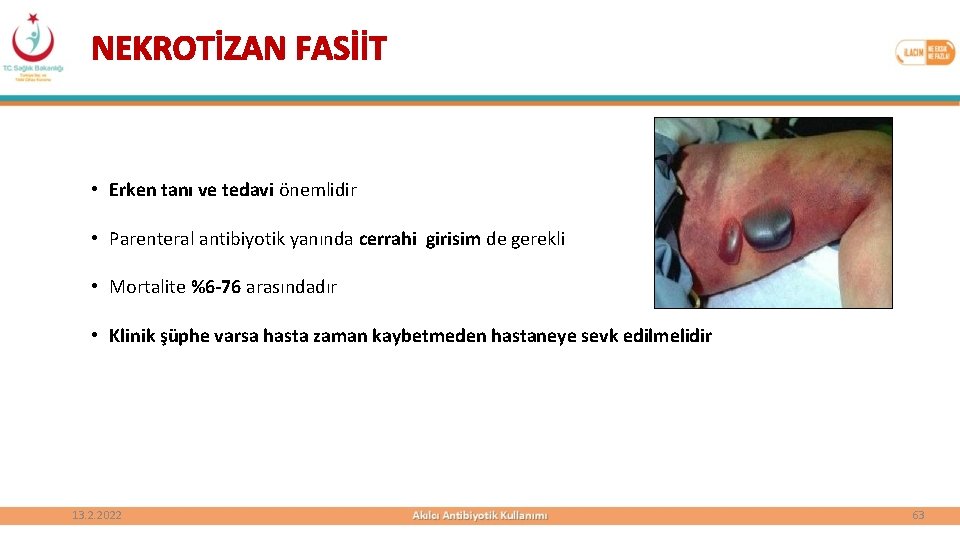
NEKROTİZAN FASİİT • Erken tanı ve tedavi önemlidir • Parenteral antibiyotik yanında cerrahi girisim de gerekli • Mortalite %6 -76 arasındadır • Klinik şüphe varsa hasta zaman kaybetmeden hastaneye sevk edilmelidir 13. 2. 2022 63
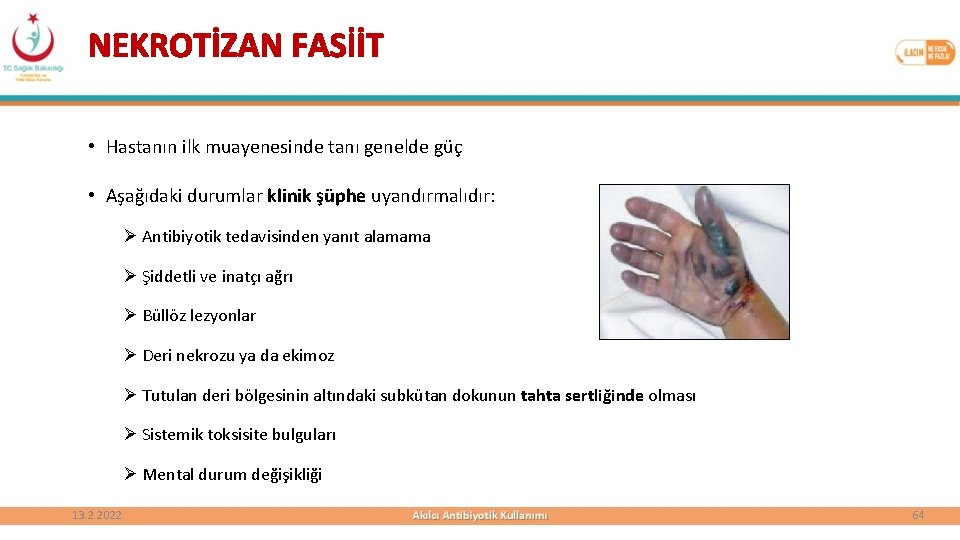
NEKROTİZAN FASİİT • Hastanın ilk muayenesinde tanı genelde güç • Aşağıdaki durumlar klinik şüphe uyandırmalıdır: Ø Antibiyotik tedavisinden yanıt alamama Ø Şiddetli ve inatçı ağrı Ø Büllöz lezyonlar Ø Deri nekrozu ya da ekimoz Ø Tutulan deri bölgesinin altındaki subkütan dokunun tahta sertliğinde olması Ø Sistemik toksisite bulguları Ø Mental durum değişikliği 13. 2. 2022 64

FOURNİER GANGRENİ • Genital organlarda görülen nekrotizan fasiittir • Perine ve karın duvarına yayılabilir • Polimikrobiyaldir • 50 yaş civarında sık görülür • Çoğu hastada predispozan faktör var: Ø Diyabet Ø Lokal travma Ø Perirektal veya perianal enfeksiyonlar Ø Genital bölgedeki cerrahi girişimler 13. 2. 2022 65

FOURNİER GANGRENİ • Selülit tablosuyla başlar • İlerleyen dönemlerde şiddetli ağrı, hassasiyet, ödem, krepitasyon ve deride renk değişikliği gelişir • Sistemik toksisite bulguları eşlik eder • Enfeksiyon hızla perine, karın ön duvarı ve gluteal kaslara yayılır • Acil cerrahi debridman ve parenteral antibiyoterapi gerekli 13. 2. 2022 66

GAZLI GANGREN (KLOSTRİDİYAL MİYONEKROZ) • Kasları tutan, hızlı ilerleyen toksemik bir hastalık • Mortalitesi yüksek • Risk faktörleri: Ø Travmatik kirli yaralar Ø Kas içi enjeksiyonlar Ø Safra kesesi ve bağırsak ameliyatları 13. 2. 2022 67

GAZLI GANGREN (KLOSTRİDİYAL MİYONEKROZ) • Enfeksiyon şiddetli ağrı ile başlar • Ağrı giderek şiddetlenir ve hastada toksik tablo gelişir (taşikardi, hipotansiyon, şok, renal yetmezlik…) • Cilt başlangıçta soluk olup, sonra bronz ve mor renk alır • Kötü kokulu akıntı vardır • İlerleyen dönemlerde krepitasyon ve gangren gelişir • Cilt bulguları hafif olsa da altaki miyonekroz ağır olabilir • Acil cerrahi debridman için sevk gereklidir 13. 2. 2022 68

DYDE YÖNETİMİ • Çoğu DYDE tanısı klinik bulgular ile konur Ø Minimum kriterler: Ağrı, Hassasiyet, ödem, eritem, ısı artışı Ø Ateş varlığı klinik şüpheyi artırır Ø Diğer olabilecek bulgular: Bül, krepitasyon, anestezi, hemoraji, nekroz… • Laboratuvar tetkikler tanıyı doğrulama ve etkeni tespit etmeye yardımcı olur 13. 2. 2022 69 Ki V and Rotstein C. Can J Infect Dis Med Microbiol 2008

OLGU-5 Yüzünde ortaya çıkan erizipel nedeniyle polikliniğe başvuran erişkin hastanın ateşi 38. 5 C, nabzı 95/dk, lökosit sayısı 15. 000/mm 3. Hastaneye yatış öyküsü ve komorbid faktörü olmayan bu hasta nasıl izlenmelidir? a) Amoksisilin klavulonat tb 2 x 1 başlanmalı, 5 gün sonra kontrole çağrılmalı b) Hastaneye sevk edilmeli c) Etken genellikle streptokoklardır, benzatin penisilin 1. 200. 000Ü İM yeterli olur 13. 2. 2022 70

DYDE YÖNETİMİ Ayrıntılı Anamnez • Komorbidite (diyabet, immünsüpresyon, vasküler yetmezlik…) • Antibiyotik kullanma öyküsü • Hospitalizasyon öyküsü • Travma öyküsü • Cerrahi operasyon öyküsü • Hayvan teması/ısırık öyküsü • Seyahat öyküsü 13. 2. 2022 71

DYDE YÖNETİMİ Ayrıntılı Fizik Muayene • Lezyonun yeri, klinik bulguları, karakteristik özellikleri • Sistemik enfeksiyon bulguları (ateş, taşikardi, hipotansiyon) • Enfeksiyonun şiddeti (hafif, orta, şiddetli) Laboratuvar Bulguları • Biyokimyasal tetkikler (lökosit sayısı, CRP, sedimentasyon…) • Mikrobiyolojik tetkikler (Gram boyama, kültür…) • Radyolojik tetkikler 13. 2. 2022 72

DYDE YÖNETİMİ • Sistemik enfeksiyon bulguları • Doku nekrozu • Komorbid faktörler • Komplike enfeksiyonlar • Derin doku enfeksiyonu belirtileri • Baş bölgesi ve el enfeksiyonları Hastaneye Sevk • Cerrahi alan enfeksiyonu • Nekrotizan DYDE 13. 2. 2022 73 Esposito S. et al. International Journal of Antimicrobial Agents 2016

OLGU-5 CEVAP Yüzünde ortaya çıkan erizipel nedeniyle polikliniğe başvuran hastanın ateşi 38. 5 C, nabzı 95/dk, lökosit sayısı 15. 000/mm 3. Hastaneye yatış öyküsü ve komorbid faktörü olmayan bu hasta nasıl takip edilmelidir? a) Amoksisilin klavulonat tb 2 x 1 başlanmalı, 5 gün sonra kontrole çağrılmalı b) Hastaneye sevk edilmeli c) Etken genellikle streptokoklardır, benzatin penisilin 1. 200. 000Ü İM yeterli olur 13. 2. 2022 74

ENFEKSİYON ŞİDDETİNE GÖRE DYDE SINIFLAMASI VE HASTANIN YÖNETİMİ (ERON SINIFLAMASI) Kategori Klinik Özellikler Hastanın Yönetimi Sınıf 1 Sistemik toksisite bulguları ya da komorbid faktör yok Ø Drenaj (gerekli ise), ayaktan oral antibiyotik tedavisi Sınıf 2 Sistemik olarak kötü ya da sistemik olarak iyi Ø Oral ya da ayaktan intravenöz ancak iyileşmeyi geciktirecek veya komplikasyona antibiyotik tedavisi yol açacak komorbid faktör (DM, obezite gibi) var Ø Hastanede yatırılarak kısa süreli gözlem gerekebilir Sınıf 3 Sistemik toksisite bulguları var ve genel durumu kötü (ateş, taşikardi, takipne ve/veya hipotansiyon) Ø Hastanede yatırılarak intravenöz antibiyotik tedavisi Sınıf 4 Sepsis sendromu ve hayatı tehdit eden enfeksiyon (nekrotizan fasiit gibi) var Ø Hastanede yatırılarak acil cerrahi girişim ve intravenöz antibiyotik tedavisi Ø Yoğun bakım ünitesinde takibi gerekebilir 13. 2. 2022 75 Eron LJ, et al. Antimicrob Chemother 2003
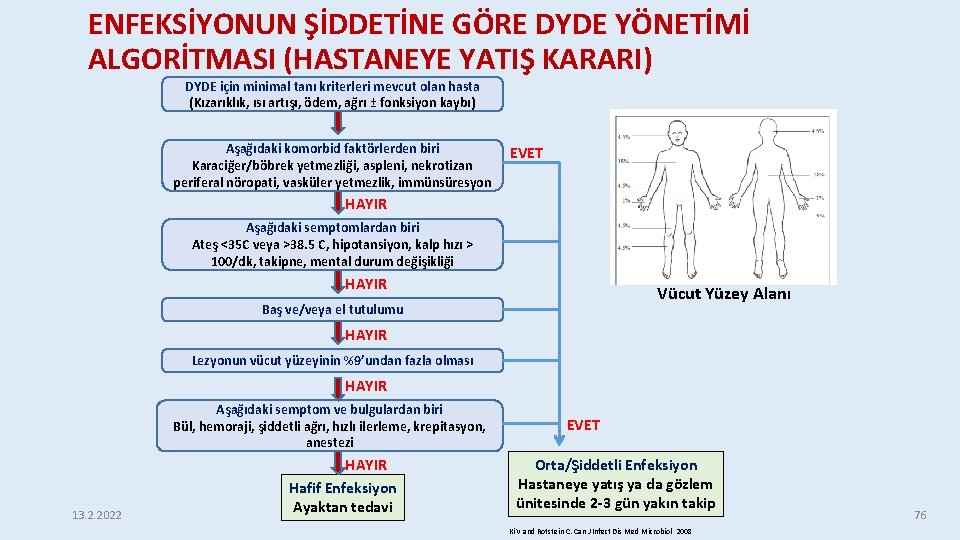
ENFEKSİYONUN ŞİDDETİNE GÖRE DYDE YÖNETİMİ ALGORİTMASI (HASTANEYE YATIŞ KARARI) DYDE için minimal tanı kriterleri mevcut olan hasta (Kızarıklık, ısı artışı, ödem, ağrı ± fonksiyon kaybı) Aşağıdaki komorbid faktörlerden biri Karaciğer/böbrek yetmezliği, aspleni, nekrotizan periferal nöropati, vasküler yetmezlik, immünsüresyon EVET HAYIR Aşağıdaki semptomlardan biri Ateş <35 C veya >38. 5 C, hipotansiyon, kalp hızı > 100/dk, takipne, mental durum değişikliği HAYIR Vücut Yüzey Alanı Baş ve/veya el tutulumu HAYIR Lezyonun vücut yüzeyinin %9’undan fazla olması HAYIR Aşağıdaki semptom ve bulgulardan biri Bül, hemoraji, şiddetli ağrı, hızlı ilerleme, krepitasyon, anestezi 13. 2. 2022 HAYIR Hafif Enfeksiyon Ayaktan tedavi EVET Orta/Şiddetli Enfeksiyon Hastaneye yatış ya da gözlem ünitesinde 2 -3 gün yakın takip Ki V and Rotstein C. Can J Infect Dis Med Microbiol 2008 76

ANTİBİYOTİK SEÇİMİ • DYDE etkenlerin çoğu S. aureus ya da beta-hemolitik streptokoklardır • Komplike olmayan enfeksiyonların çoğunda etkeni doğru olarak tahmin etmek mümkün Ø Örn: Fronkül, karbonkül, erizipel ve selülitte etken çoğunlukla S. aureus ya da betahemolitik streptokoklardır • Ancak bazı risk faktörleri varlığında farklı mikroorganizmaların da etken olabileceği göz önünde bulundurulmalıdır 13. 2. 2022 77 Dryden MS. J Antimicrob Chemother 2010
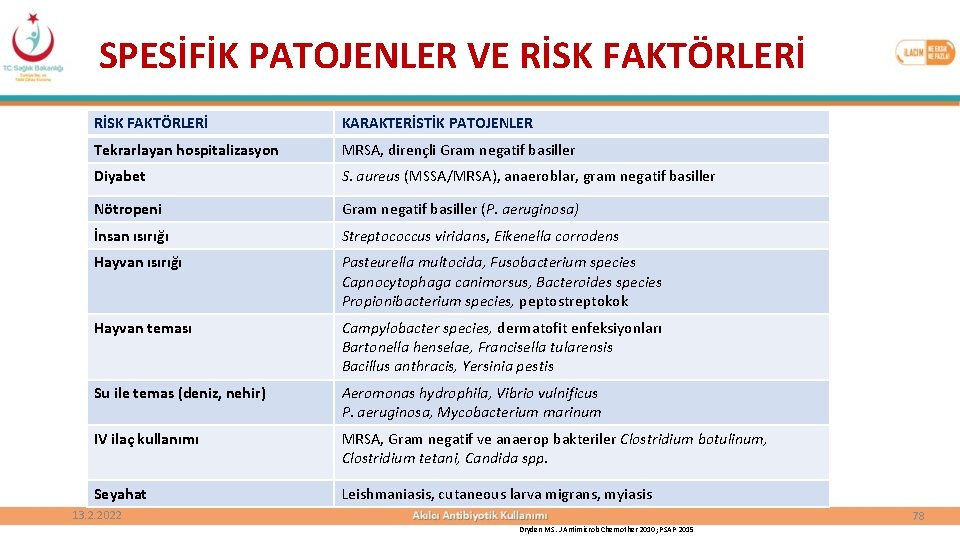
SPESİFİK PATOJENLER VE RİSK FAKTÖRLERİ KARAKTERİSTİK PATOJENLER Tekrarlayan hospitalizasyon MRSA, dirençli Gram negatif basiller Diyabet S. aureus (MSSA/MRSA), anaeroblar, gram negatif basiller Nötropeni Gram negatif basiller (P. aeruginosa) İnsan ısırığı Streptococcus viridans, Eikenella corrodens Hayvan ısırığı Pasteurella multocida, Fusobacterium species Capnocytophaga canimorsus, Bacteroides species Propionibacterium species, peptostreptokok Hayvan teması Campylobacter species, dermatofit enfeksiyonları Bartonella henselae, Francisella tularensis Bacillus anthracis, Yersinia pestis Su ile temas (deniz, nehir) Aeromonas hydrophila, Vibrio vulnificus P. aeruginosa, Mycobacterium marinum IV ilaç kullanımı MRSA, Gram negatif ve anaerop bakteriler Clostridium botulinum, Clostridium tetani, Candida spp. Seyahat Leishmaniasis, cutaneous larva migrans, myiasis 13. 2. 2022 78 Dryden MS. J Antimicrob Chemother 2010; PSAP 2015

TOPLUM KÖKENLİ MRSA RİSK FAKTÖRLERİ • Risk Faktörleri: Ø Hastanede yatış öyküsü Ø Cerrahi operasyon Ø Hemodiyaliz Ø İntravenöz kateter varlığı Ülkemizde toplum kökenli MRSA Bu gün için sorun değildir Ø İV ilaç kullanımı Ø MRSA taşıyıcılığı Ø Diyabet Ø Bakımevinde kalma • Toplum kökenli MRSA riski varsa önerilen oral antibiyotikler: Ø Kotrimoksazol, klindamisin veya doksisiklin 79 13. 2. 2022 Dryden MS. Antimicrob Chemother 2010; Breen JO. American Family Physician 2010
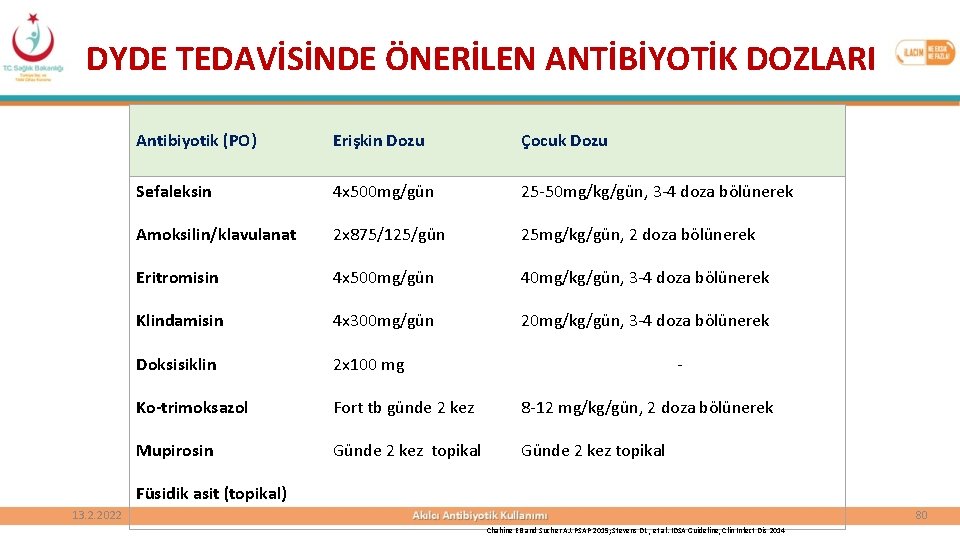
DYDE TEDAVİSİNDE ÖNERİLEN ANTİBİYOTİK DOZLARI Antibiyotik (PO) Erişkin Dozu Çocuk Dozu Sefaleksin 4 x 500 mg/gün 25 -50 mg/kg/gün, 3 -4 doza bölünerek Amoksilin/klavulanat 2 x 875/125/gün 25 mg/kg/gün, 2 doza bölünerek Eritromisin 4 x 500 mg/gün 40 mg/kg/gün, 3 -4 doza bölünerek Klindamisin 4 x 300 mg/gün 20 mg/kg/gün, 3 -4 doza bölünerek Doksisiklin 2 x 100 mg Ko-trimoksazol Fort tb günde 2 kez 8 -12 mg/kg/gün, 2 doza bölünerek Mupirosin Günde 2 kez topikal - Füsidik asit (topikal) 80 13. 2. 2022 Chahine EB and Sucher AJ. PSAP 2015; Stevens DL , et al. IDSA Guideline, Clin Infect Dis 2014

ÖZELLİKLİ DERİ VE YUMUŞAK DOKU ENFEKSİYONLARI Ø Deri Şarbonu ØKutanöz Layşmanyoz ØSiğiller ve HPV ØTularemi

DERİ ŞARBONU • Hayvanlardan insanlara bulaşan zoonotik bir hastalık • Ülkemizde önemli bir halk sağlığı sorunu • En önemli risk faktörü enfekte hayvan etiyle temastır • İnkübasyonsüresi 1 -12 gün arasında değişir • Lezyonlar genellikle el, kol, yüz, boyun gibi vücudun açık bölgelerinde görülür • Çoğunlukla tek lezyon vardır 13. 2. 2022 82
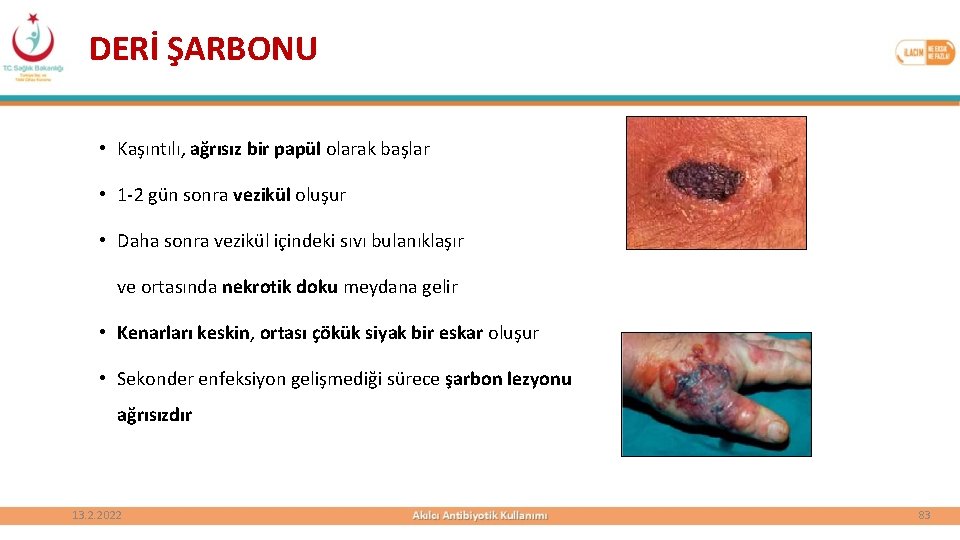
DERİ ŞARBONU • Kaşıntılı, ağrısız bir papül olarak başlar • 1 -2 gün sonra vezikül oluşur • Daha sonra vezikül içindeki sıvı bulanıklaşır ve ortasında nekrotik doku meydana gelir • Kenarları keskin, ortası çökük siyak bir eskar oluşur • Sekonder enfeksiyon gelişmediği sürece şarbon lezyonu ağrısızdır 13. 2. 2022 83
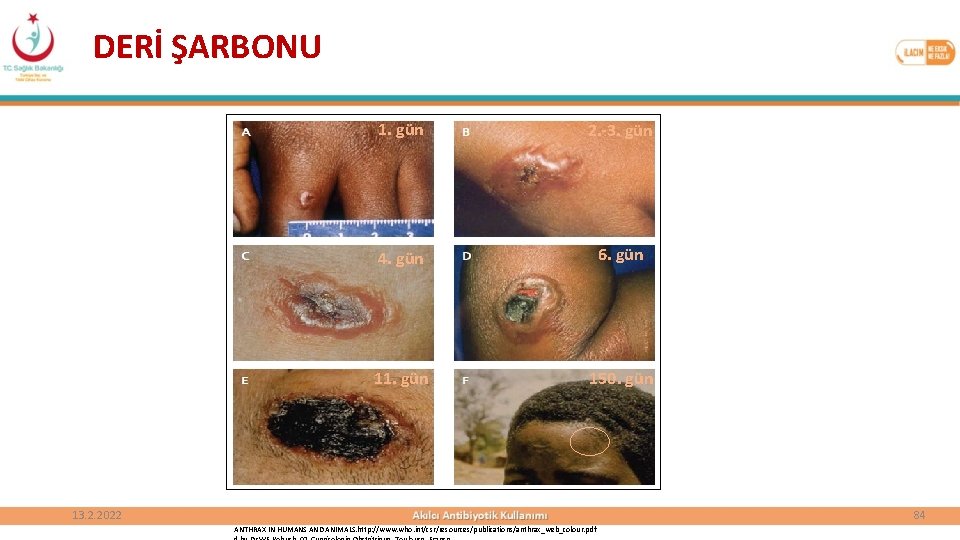
DERİ ŞARBONU 1. gün 2. -3. gün 4. gün 6. gün 11. gün 150. gün 13. 2. 2022 84 ANTHRAX IN HUMANS AND ANIMALS. http: //www. who. int/csr/resources/publications/anthrax_web_colour. pdf

DERİ ŞARBONU • Ateş, bölgesel lenfadenopati ve lenfanjit olabilir • Sekonder enfeksiyon gelişebilir • Yüz ve göğüs dokusuna yerleşen şarbon lezyonlarında aşırı ödem ve toksemi bulguları saptanabilir (şarbon ödemi) • Ülser tabanı ya da eskar altından alınan örneklerde %80 oran şarbon basilini üretmek/ etkeni göstermek mümkün • Lezyon travmatize edilmemelidir (bakteremi/sepsis riski) 13. 2. 2022 85

DERİ ŞARBONU TEDAVİSİ • Hafif deri şarbonu tedavisinde penisilin ilk seçenek (7 -10 gün) Ø Oral penisilin V 500 mg, günde 4 kez Ø Prokain penisilin 800. 000 IU, 12 -24 saatte bir İM Ø Amoksisilin 3 x 500 mg PO • Penisilin kullanılamayacak ise; • Siprofloksasin 2 x 750 mg PO veya doksisiklin 2 x 100 mg PO • Ağır deri şarbonunda (sistemik bulgular, yaygın ödem, baş-boyun ve yüz bölgesindeki lezyonlar) hastanede parenteral tedavi gerekir 13. 2. 2022 86
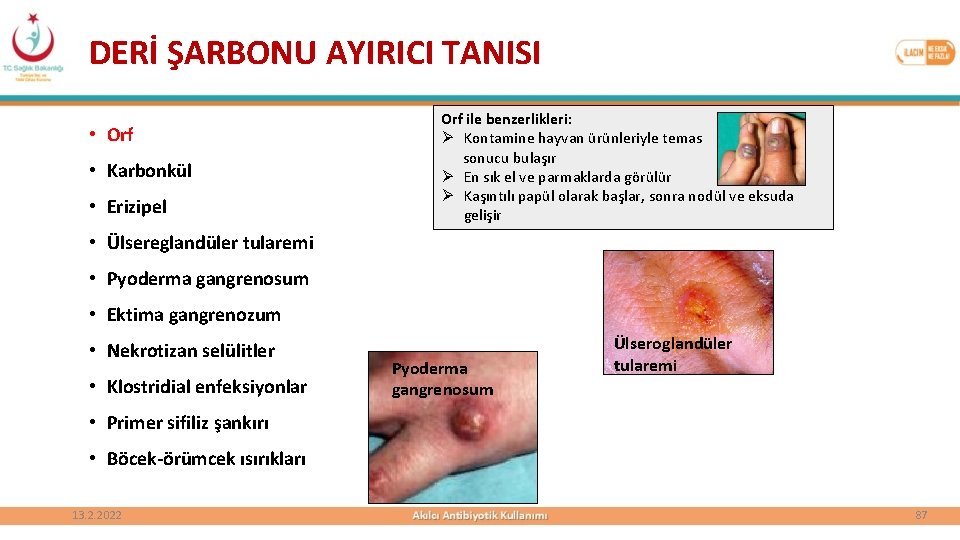
DERİ ŞARBONU AYIRICI TANISI • Orf • Karbonkül • Erizipel Orf ile benzerlikleri: Ø Kontamine hayvan ürünleriyle temas sonucu bulaşır Ø En sık el ve parmaklarda görülür Ø Kaşıntılı papül olarak başlar, sonra nodül ve eksuda gelişir • Ülsereglandüler tularemi • Pyoderma gangrenosum • Ektima gangrenozum • Nekrotizan selülitler • Klostridial enfeksiyonlar Pyoderma gangrenosum Ülseroglandüler tularemi • Primer sifiliz şankırı • Böcek-örümcek ısırıkları 13. 2. 2022 87
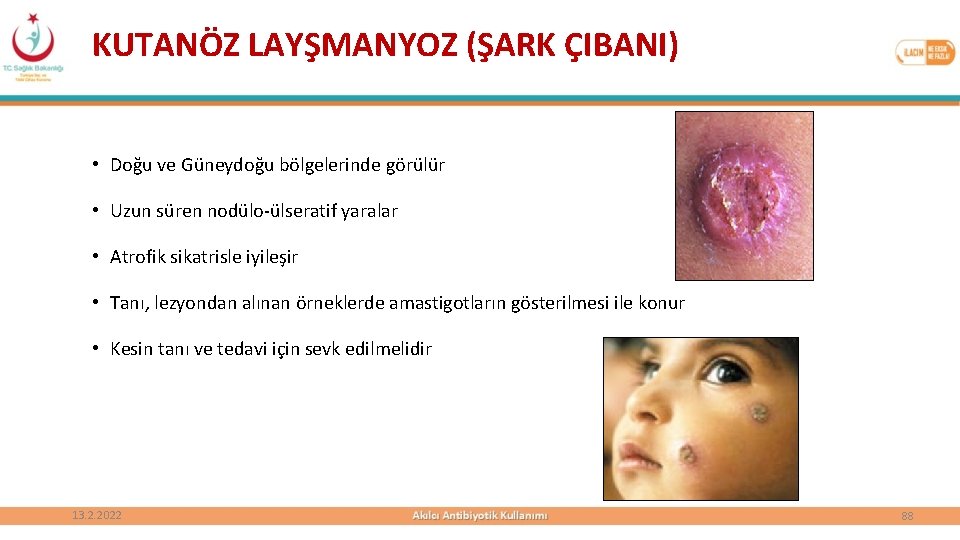
KUTANÖZ LAYŞMANYOZ (ŞARK ÇIBANI) • Doğu ve Güneydoğu bölgelerinde görülür • Uzun süren nodülo-ülseratif yaralar • Atrofik sikatrisle iyileşir • Tanı, lezyondan alınan örneklerde amastigotların gösterilmesi ile konur • Kesin tanı ve tedavi için sevk edilmelidir 13. 2. 2022 88

Bu sunum Türkiye İlaç ve Tıbbi Cihaz Kurumu Akılcı İlaç Kullanımı Dairesi tarafından 9 -10 Ekim 2017 tarihleri arasında düzenlenen ‘’ 3. Akılcı Antibiyotik Kullanımı Eğiticileri Koordinasyon Toplantısı’’nda hazırlanmıştır. Sunumun hazırlanmasında emeği geçenlere teşekkür ederiz. Eğitici Koordinatörü Prof. Dr. Hürrem Bodur Sağlık Bilimleri Üniversitesi Tıp Fakültesi 13. 2. 2022 89
- Slides: 89