Erikinde Baklama Dr Recep ZTRK Cerrahpaa Tp Fakltesi

Erişkinde Bağışıklama Dr. Recep ÖZTÜRK İ. Ü. Cerrahpaşa Tıp Fakültesi Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Ana Bilim Dalı rozturk@istanbul. edu. tr drrozturk@gmail. com

Ölüm Nedenleri (DSÖ) • Düşük gelirli ülkeler – Alt solunum yolu enfeksiyonları, İshal, HIV/AIDS, Sıtma, Tbc, Yenidoğan enfeksiyonları • Orta gelirli ülkeler – Alt solunum yolu enfeksiyonları, İshal, HIV/AIDS, Tbc, • Yüksek gelirli ülkeler – Alt solunum yolu enfeksiyonları • Dünya geneli(> 1 milyon ölüm) – Alt solunum yolu enfeksiyonları, İshal, HIV/AIDS, Tbc, Sıtma

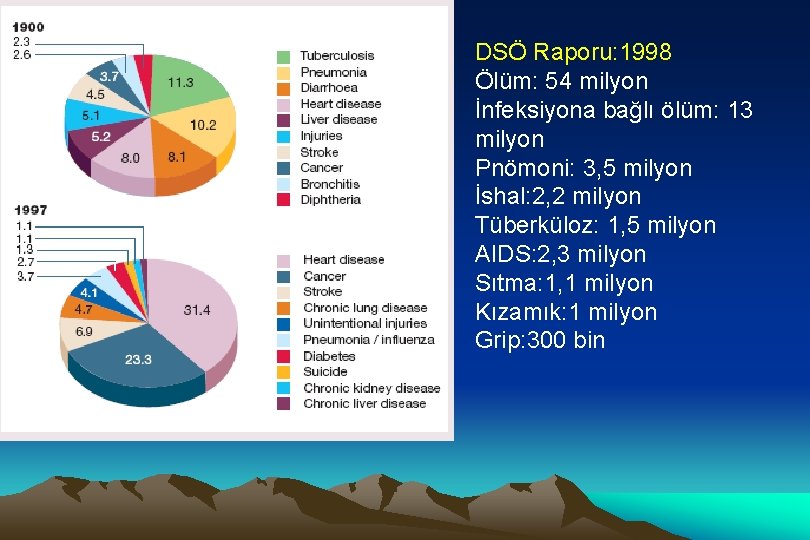
DSÖ Raporu: 1998 Ölüm: 54 milyon İnfeksiyona bağlı ölüm: 13 milyon Pnömoni: 3, 5 milyon İshal: 2, 2 milyon Tüberküloz: 1, 5 milyon AIDS: 2, 3 milyon Sıtma: 1, 1 milyon Kızamık: 1 milyon Grip: 300 bin

Bağışıklama § Bağışıklama, infeksiyon hastalıklarının önlenmesi amacıyla pasif ve/veya aktif olarak yapılan bir işlemdir. § Pasif bağışıklama, kısa süreli bir bağışıklık sağlar § Antiserum, immunoglobulin veya hiperimmunglobulin kullanılır § Aktif bağışıklama : aşılar

Bağışıklamada terminoloji § Aşı § Attenue canlı veya ölü mikroorganizma veya mikroorganizmaların değişik antijenik kısımları olup, uygulanan konakta immuniteyi indükler ve ilgili hastalığı önler. § Toksoid § Bakteri toksininin işlem sonrası (formaldehitle muamele) zehirsiz hale getirilmesi, ama antijenik özelliği devam eder ve uygulama sonrası antitoksin oluşumunu uyarır.

Bağışıklamada terminoloji § İmmun globulin (IG) § İnsanlardan elde edilen büyük hacimli, plazma havuzlarından soğuk etanol fraksiyonu ile elde edilen antikor içeren kısım; bağışıklık yetmezlikli kişilerde optimal immunitenin devamı veya pasif bağışıklama için verilir § Antitoksin § Özgül antijenle uyarı sonrası hayvanların serumundan elde edilen antikordur ve pasif bağışıklama amacıyla kullanılır.

Aşılar • Attenue aşı (virülensi azaltılmış canlı mikroorganizma şekli) • İnaktif-ölü tam hücre aşısı • Mikroorganizma komponenti( polisakkarit kapsül) • Toksoid aşılar (ekzotoksinler formaldehitle inaktive edilip toksisitesi ortadan kaldırılır, antijenitesi devam eder) • Virülans faktörü aşıları (inaktive toksin ve mukoza epiteline tutunmayı sağlayan adezyon faktörleri, ör. hücresiz boğmaca aşısı) • Rekombinant DNA aşıları • Sentetik oligopeptit aşılar • DNA aşıları

Erişkinde aşılama § Aşı ile korunulabilir hastalıklar için çocukluk dönemi aşılaması genelde başarıldı § 5’den 11’e çıkan aşı çeşidi § CDC 17 tane rutin aşılama önermektedir; ülkeler kendi önceliklerini belirler § Kampanyalarla, heyecanla aşılanan çocuklar artık büyüdüler. § Kazanılan bağışıklık ölene kadar koruyucumu? § Erişkin olarak ne durumdayız? ? ?

Erişkin aşılama sorunları nedeniyle: ü Çin ve Eski Sovyetler Birliği’nde aşılılar arasında difteri salgınları, ü ABD’de tüm tetanoz olgularının %95’i, ölümlerin ise tamamı erişkinlerde, ü Difteri ölümlerinin 2/3’ü, kızamık ölümlerinin 1/3’ü erişkinlerde. ü Çoğu difteri olgusu >50 yaş popülasyonda görülüyor. >70 yaşta bağışık oranı <%30

Aşılamada genel öneriler • Aşıya cevap oranı; aşının cinsine, yaşa ve kişinin immün durumuna bağlıdır • İVİG , kan/kan ürünleri verilenlere canlı virüs aşıları (KKK ve suçiçeği) 3 ay sonra yapılır – Suçiçeği aşısı MMR ile aynı anda veya >30 gün sonra yapılmalı • Diğer canlı aşılar (Ty 21 a, sarı humma, LAIV, zoster, rotavirus) ile aynı anda verilebilir • KT bitiminden (remisyonda olan hasta) 3 ay sonra canlı virüs aşısı yapılabilir • Solid organ transplantasyonu yapılanlarda aşılamaya 3. aydan sonra (3 -6 ay) başlanır Kızamıkçık aşısı sonrası 1 ay gebe kalınmamalıdır

Aşılamada genel öneriler • Kronik KS alanlara kesildikten 1 ay sonra aşı yapılmalıdır • Fizyolojik dozlarda sürekli KS alanlarda canlı virus aşısı yapılabilir • Canlı virus aşılarından en az 1 ay sonra IVIG yapılmalıdır • <14 gün KS alanlarda KS kesilince aşı hemen yapılabilir

Aşılamada genel öneriler • Aşı yapıldıktan sonra en az 2 hafta KS verilmemelidir. • Canlı virus aşılarından KKK, suçiçeği ve sarı humma aşısı tek dozda 14 gün içinde >%80 koruyucu antikor oluşturur; 2. doz aşı ile bu oran %99 olmaktadır • Aşıların aynı anda ve/veya kombine verilmesinde sakınca yoktur; yanıtı etkilemez • Polisakkarid aşılar bellek T-lenfositleri oluşturmaz; sadece hümoral immünite oluşturur • Polisakkarid konjuge aşılar bellek T-lenfositleri de oluşturur

Aşılamada genel öneriler • AB’lerle aşılar aynı anda verilebilir – Canlı oral Ty 21 a aşısı AB’lerle birlikte verilmez; son AB dozundan 24 saat sonra verilir • Canlı aşılar genellikle tek dozda bile etkilidir • İnaktive aşılar genellikle canlı aşılar kadar etkin değildirler; 3 -5 doz gerektirirler • İnaktive aşılarda bağışıklık yanıtı çoğunlukla humoral; antikor düzeyi zamanla düşer • Süt veren annelere tüm aşılar yapılabilir

Aşılamada genel öneriler • Aşı yaparken eldiven giymek gereksiz • Aşı yapmadan önce sabunlu su veya alkol bazlı antiseptikle eller temizlenmeli • İğne kılıfına asla takılmamalıdır • Hemorajik diyatezi (hemofilikler/ oral antikuagulan alanlar) olanlarda aşılama: 23 numara veya daha ince iğne kullanılmalı IM aşı verilebilir; aşı yapılan yere en az 2 dk kompresyon yapılmalıdır Endişe ediliyorsa SC uygulanabilir • Aşılar 2 -8 derecede saklanmalıdır (sadece suçiçeği ve zona aşısı ise <-15 derece) • Aşılar buzdolabının kapağına konulmamalı , rafta saklanmalıdır

Aşılamada genel öneriler • Tiomersal 1930’dan buyana kullanılan bir organik civa bileşiğidir • Tiomersal aşılarda koruyucu olarak bulunur • 2001’den buyana bebek aşılarında tiomersal bulunmamaktadır • Tiomersalsız veya eser tiomersallı grip aşıları mevcuttur • Tiomersal DT / Td ’de bulunmaktadır • Canlı aşılar asla tiomersal içermezler
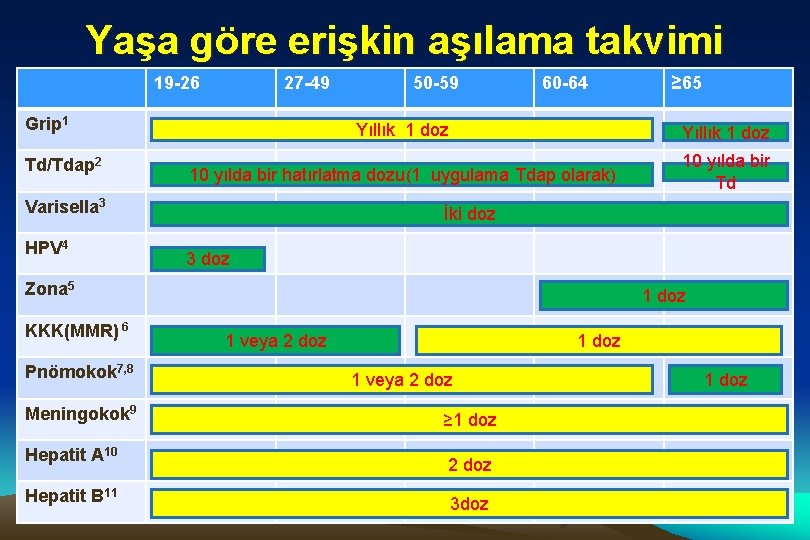
Yaşa göre erişkin aşılama takvimi 19 -26 27 -49 Grip 1 Td/Tdap 2 60 -64 Yıllık 1 doz 10 yılda bir hatırlatma dozu(1 uygulama Tdap olarak) 10 yılda bir Td İki doz 3 doz Zona 5 KKK(MMR) 6 Pnömokok 7, 8 Meningokok 9 Hepatit A 10 Hepatit B 11 ≥ 65 Yıllık 1 doz Varisella 3 HPV 4 50 -59 1 doz 1 veya 2 doz ≥ 1 doz 2 doz 3 doz 1 doz

Endikasyonlara göre erişkinde aşılama Gebelik BY (HIV hariç) HIV Grip 1 Td/Tdap 2 Varisella 3 Td BY, Sağlık SDBH Pers. HDH 10 yılda 1 Td(1 doz Tdap) 2 doz Kontrendike 3 doz(26 yaşa kadar) Zona 5 Kontrendike KKK(MMR) 6 Kontrendike 1 doz 1 veya 2 doz Meningokok 9 ≥ 1 doz Hepatit A 10 Hepatit B 11 Aspleni / KKc. H El. Sp, Ko. Y Yıllık 1 doz HPV 4 Pnömokok 7, 8 DM, KH KAH, Alkolizm 2 doz 3 doz 1 doz

Sağlıklı erişkinde aşılama § Daha önce aşılanmamışlarda § Td-0, 4 -6. hafta, 6 -12 ay sonra 3 doz, hatırlatma dozu 10 yılda bir § MMR(KKK): Erişkinler bu hastalıklara karşı bağışık olmalıdır. Seronegatifler aşılanır § Su çiçeği “varicella”: 13 yaş ve üzerindekiler bağışık değilse 2 doz aşı (0 -1. /2. ay)

Sağlıklı erişkinde aşılama § Adölesan ve genç erişkin-Td(0, 1, 6. ay), MMR, HBV, HAV(0, 6 -12 ay), su çiçeği, çocuk aşılarının tamamlanması § 25 -64 yaş-Td, kızamıkçık (sadece kadınlar), polio, su çiçeği § 65 yaş ve üzeri-Td, influenza, pnomokok


Tetanoz bağışıklık durumuaçısından ülkemiz verileri § Yirmi yaş ve üzerine ait çalışmalarda; § Çiftçi ve inşaat işçilerinin %69’u tetanoza karşı korunmasız, yaş ile oran artıyor § Papila ve ark. , 1998 § Yaş arttıkça difteri antikor düzeyleri azalıyor § 20 yaş grubu. . % 24. 5, § 21 -24 yaş grubu. . % 29. 4 § 25 ve üstü. . . >% 30. 0 olguda koruyucu düzeyde (>0. 10 IU/ml) difteri antikoru bulunmamaktadır § Özgüven ve ark. 1999 § Yirmi yaş grubunun 1/5’i tetanoza karşı korunmasız § Haznedaroğlu ve ark. , 1999

Tetanoza eğilim oluşturan yaralar Klinik özellik Tetanoz eğilimi olan yara Tetanoz eğilimi olmayan yara Yara yaşı Biçim > 6 saat Yıldız şeklinde, yırtılmış/kopmuş yaralar > 1 cm Mermi yarası, ezilme, yanık, donma Toprak, toz, kir, tükrük vd ≤ 6 saat çizgisel Var Yok Derinlik Hasar mekanizması Bulaşma durumu Ölü Doku ≤ 1 cm Cam, bıçak gibi keskin yüzey Yok

Rutin yara bakımında tetanoz profilaksisi için önlemler Temiz, yaralar küçük Tetanoz riski taşıyan yaralar Aşılama Td TIG Td Bilinmiyor veya üç dozdan az Evet Hayır Evet Üç doz veya daha fazla Hayır (son dozdan sonra 10 sene geçmişse evet) TIG Evet Hayır (son dozdan sonra 5 sene geçmişse evet)

Pnömokok hastalıkları § Pnömokok infeksiyonları, aşı ile önlenebilir diğer hastalıklar içinde en çok ölüme yol açan hastalıklardır § ABD’de her yıl 500. 000 pnömoni, 50. 000 bakteremi, 175. 000 hastane yatışı ve 40. 000 ölüm nedeni § Klinik tablolar; § İnvazif hastalık (bakteriyemi, menenjit) § ASYİ (lober pnömoni, %10 -25 bakteriyemi) § ÜSYİ (sinüzit, otitis media) § Tedaviye rağmen erişkinde bakteriyeminin mortalitesi %15 -20, > 64 yaş grubunda %40. Pnömokok= Baş belası

Pnömokok aşısı § Hastalıkları önleyici § Çoğul antimikrobiyal dirençliyi önleme avantajı da var § Uygulanacak gruplar § 65 yaş ve üzerindekiler § Astım dahil kronik kardiyovasküler ve akciğer hastalıkları § Dalak anatomik veya fonksiyon bozukluğuna sahip erişkin, orak hücre anemisi, Hodgkin hastalığı, multipl myelom § Siroz, alkolizm § Böbrek yetmezliği § BOS sızıntısı (tekrarlayan S. pneumoniae menenjitleri)

Pnömokok aşısı § İmmunosupresif durumlar § Bu gibi yüksek riskli hallerde 5 yıl sonra hatırlatma dozu uygulanır § Splenoktomi veya immunosupresif tedaviden 2 hafta önce mümkünse pnomokok aşısı uygulanır § Splenektomi öncesi yapılmamışsa 2 hafta sonra uygulanmalı § 0, 5 ml IM/SC İM tek doz uygulanır. § Hatırlatma dozu (2. doz) § Yüksek riskli grupta 6 yıldan uzun süre geçmişse § Nefrotik sendrom, böbrek yetmezliği ve transplant alıcıları gibi hızla pnömokok antikorlarını kaybettiren durumlarda

İnfluenza aşısı • 65 yaş ve üzerindekiler – ABD’de 6 aydan büyük herkes • Kronik kardiyovasküler ve akciğer hastalıkları • Kronik hastaların ve yüksek riskli kişilerin bakımlarıyla uğraşan personel ve ev halkı • Bakım evlerinde kalan kronik hastalıklı yatalak kişiler • Uzun süre aspirin tedavisi görmek zorunda olan genç erişkinler(Reye sendromu riski)

İnfluenza aşısı § Risk oluşturan hastalıklar § § Diabetes mellitus (DM) ve diğer metabolik hastalıklar Böbrek yetmezliği Anemi İmmunsupresif ve bağışıklık yetmezliği durumları (HIV pozitifliği, kortikosteroid tedavisi, immunsupresif ve antineoplastik tedavi görenler. . . ) § Grip mevsiminde bulunan gebe kadınlar § 0. 5 ml , deltoid kasa(IM) ; Her yıl Ekim başı-Kasım ortası

Hepatit B , Hepatit C §Hepatit B § 350 milyon kronik taşıyıcı § 500. 000 -1. 200. 000 ölüm nedeni §Hepatit C §%3 (gelişmiş ülkelerde %1 -2) enfeksiyon oranı (210 milyon kişi Hepatit C’li) §Hepatit B ve C’li hastaların %25 kadarı 20 -30 yıl içinde siroz veya KC kanserinden ölecektir

HBV - Epidemiology of Hepatitis B Prevalence of HBs. Ag Carrier State >8% 2 -8% <2% WHO

Hepatit B aşısı • Seksüel olarak aktif çok eşli kişiler, homoseksüeller ve çok eşli heteroseksüeller • Kan ve kan ürünleriyle temas edenler • Mental özürlü bakım evlerinde kalanlar ve çalışanlar • Hemodiyaliz hastaları • Pıhtılaşma faktör konsantreleri alanlar • HBs. Ag taşıyıcılarının eşleri ve ev halkı • Anti-HCV pozitif olanlar

Hepatit B aşısı • Damar içi uyuşturucu kullananlar • B hepatitinin endemik olduğu bölgelere ziyaret edenler, • B hepatiti sıklığının yüksek olduğu yerlerde doğanlar • Hemofili hastaları • Çocuk aşılama programına alınmıştır • 0, 1 ve 6. ayda üç doz
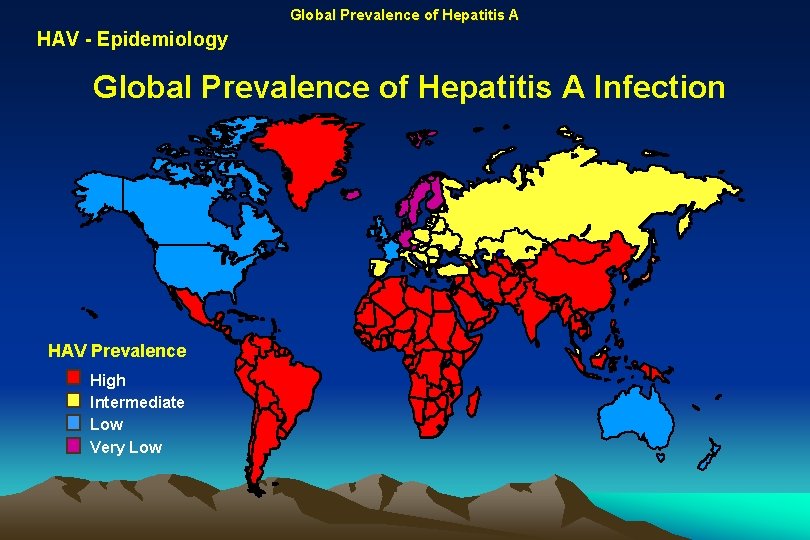
Global Prevalence of Hepatitis A HAV - Epidemiology Global Prevalence of Hepatitis A Infection HAV Prevalence High Intermediate Low Very Low

Hepatit A aşısı • • Yüksek endemik alana gidiş (IG) Homoseksueller Uyuşturucu bağımlıları Kronik karaciğer hastaları Pıhtılaşma faktör bozukluğu olanlar Gıda sektöründe çalışanlar Askeri personel

Hepatit A aşısı • Bakım evi çalışanları • HAV’la bulaşma riski yüksek olan laboratuvar çalışanları (dışkıyla temas edenler) • Sürekli A hepatiti salgınlarının görüldüğü bölgelerde yaşayan ve A hepatiti geçirmemiş olanlar • > 2 yaş üstü çocuklar ve erişkinlere uygulanır • Erişkin: 1 ml IM (deltoid kasa) (1440 ELU) 0/6 -12 ay (2 doz) şeklinde uygulanır.

Suçiçeği aşısı § § § Canlı, attenue (Oka suşu) Su çiçeği geçirmemiş ve aşılanmamış olanlar Tüm hassas sağlık çalışanları; Bağışıklık yetmezlikli hastanın hassas aile bireyleri Varicella ile bulaşma açısından yüksek riski olanlar § genç çocukların öğretmenleri, askeri personel, lise-yüksek okul öğrencileri § § Doğurganlık devresinde gebe olmayan kadınlar Uluslararası seyahat edenler Remisyondaki lösemililer 13 yaş üzerindekilere 4 -8 hafta arayla 2 doz uygulama(Deltoid bölgeye SC) önerilmektedir.

İnsan Papillomavirus Aşısı (HPV) § Serviks kanserinin %100 nedeni 40 HPV tipinden biridir § Yüksek risk: 16, 18, 31, 45; düşük risk: 6, 11 § Normal sitolojik bulguları olan bir milyonun üzerinde yapılan çalışmaların sonuçları analiz edilmiş. En çok HPV tip 16, 18, 31, 52, ve 58 bulunmuş § Bruni L et al. Cervical Human Papillomavirus Prevalence in 5 Continents: Meta‐Analysis of 1 Million Women with Normal Cytological Findings, The Journal of Infectious Diseases 2010; 202: 1789– 99 § § Cinsel aktivite yaşından önce kızlara uygulanır? ABD’de 26 yaş altındaki tüm kadınlara öneriliyor § 9 -26 yaş § Bağışıklama 3 doz aşı ile sağlanır § 0, 2 ve 6. ay; Deltoide İM § Gebelik döneminde aşı önerilmez § İlk doz verildikten sonra gebe kalınırsa diğer dozlar doğumdan sonra verilir § Normal olmayan Papanicolaou testi, pozitif HPV DNA bütün HPV tipleriyle geçirilmiş enfeksiyona işaret etmez; aşı bunlara da yapılabilir § Bir veya daha fazla aşı tipi ile enfekte olanlarda aşı daha az yarar sağlar

ACOG Komite Önerisi - Eylül 2006 � 9 -26 yaşları arası aşılama yapılabilir. İlk doz için 11 -12 yaşları uygun görünmektedir. � Günümüzde aşı öncesi HPV DNA testleri ve serolojik testler önerilmemektedir. � CIN olgularında aşının yararları sınırlıdır. Aşılama yapıldığında da izleme devam edilmelidir. Aşılama hastalarda ‘yalancı’ bir korunma hissi oluşturabilir.

ACOG Komite Önerisi - Eylül 2006 • Aşılama oluşmuş olan servikal sitolojik değişiklikler ve genital siğiller için tedavi değildir. • Araştırılması gereken konular 1. 26 yaş üzeri kadınlarda aşılama, 2. erkeklerin aşılanması 3. Rapel uygulamasının gerekliği ve zamanlamasıdır.

Hayvan ısırması sonrasında kuduz profilaksisi Hayvanın durumu Koruma önlemleri Evcil kedi, köpek Sağlıklı ve en az 10 günlük gözlem varsa Kuduz şüphesi var veya bilinmiyor Bir şey yapılmaz; kuduzla ilgili ilk belirti halinde koruma önlemleri (HRIG+HDCV) başlatılır; acilen koruma önlemleri (HRIG+HDCV) Tilki, kurt, kokarca, yarasa, rakun ve diğer et oburlar Kuduzlu gibi davran; hayvan yakalanmışsa derhal öldürülür ve kuduz yönünden hemen incelenir. Acilen koruma önlemleri (HRIG+HDCV); hayvanın kuduz olduğu Immunfluoresan testle doğrulanmazsa önlemler durdurulur Fare, sıçan, yer sincabı, köstebek, tavşan, hamster, kobay Pratikte kuduzu bulaştırmadıkları kabul edilir Bir şey yapılmaz

Seyahat Edenlerde Aşılama • Rutin aşılar-Td, MMR(seronegatifler), tetanoz(10 yılda bir rapel) • Belirli gruplara uygulanan aşılar: pnomokok, grip • Gerekli aşılar- Sarı humma – Sahra Altı Afrika ve Güney Amerika’da görülür. – Atenue canlı aşı, 1 doz SC, seyahattan 10 gün önce, 10 yıl korur,

Seyahat Edenlerde Aşılama § Önerilen aşılar § Tifo § Canlı oral Ty 21 a 48 saatte bir 4 doz- 5 yıl sonra rapel § Vi polisakkarit İM-2 yılda bir rapel § Meningokok § A, C, Y, W-135): 1 doz/0, 5 ml SC § Hepatit A ve B aşısı § HAV için Ig, 0. 02 ml/kg: 2 ay; 0. 06 ml/kg 6 ay koruma sağlar

Seyahat Edenlerde Aşılama § Poliomyelit(>18 yaş ve İK konak inaktive aşı) § Kolera: 0. 5 ml IM/SC, 0. 2 ml ID, 2 doz 1 hafta/1 ay arayla (sarı humma aşısı ile en az 3 hafta ara ) § Japon ensefaliti aşısı § 0, 7 ve 30. günlerde 0, 1 ml SC, 2 yıl sonra 1 hd § Kuduz aşısı § Veba

Gebelik § Canlı aşılar kontrendike § Tetanoz-Doğum öncesi 2 doz Td verilir § § § 2. ve 3. trimestr Polio ve sarı humma riski yüksekse bu aşılar uygulanabilir İnaktive aşılar risksiz, ama annenin ateşlenmesi fetus için riskli olduğundan elden geldiğince bu aşılardan kaçınılır Gerektiğinde influenza (gebeliğin her döneminde) ve HBV, HAV ve pnomokok aşıları uygulanabilir. Emziren anneye canlı veya inaktif aşılardan gerekenler uygulanabilir

§ Bakım evlerinde kalanlar -İnfluenza, pnomokok, tüberkülin testine göre BCG § Zeka özürlü kuruluşları -HBV, HAV aşıları § Hapishaneler-HBV, HAV , Kızamıkçık (salgınlar bildiriliyor), BCG? (MDR riski) aşıları § Evsizler- Tüm aşıları gözden geçir, Td, HBV ve pnomokok aşısı yap; tüberkülin testine göre BCG

§ Lise-yüksekokul öğrencileri -MMR, HBV, polio, influenza § Sağlık kurumları çalışanları -HBV, MMR (özellikle pediatri, kadın-doğum ve acil servis çalışanları kızamıkçığa karşı bağışık olmalıdır), influenza, varicella, BCG (MDR riskinde) § Bağışıklık yetmezliği olan hastalara bakanların ve ebeveynlerinin aşıları tam olmalıdır (polio. . )

§ Kreş personeli-MMR, polio, influenza, HAV, HBV § Laboratuvar personeli-HBV; kendi özelliklerini dikkate al: § § § şarbon, çiçek, kuduz, veba. . . Veteriner, hayvancılıkla uğraşanlar- Kuduz, şarbon, Göçmenler- Tüm aşıları incele, HBV, BCG Askerler-Adenovirus tip 4 ve 7, meningokok, Td, influenza, MMR Yaşam -biçimi: -Homoseksüeller ve çok eşli heteroseksüel erkekler. HBV, HAV -İV uyuşturucu kullananlar: HBV, HAV, Td

Bağışıklık yetmezliği durumları § HIV infeksiyonu ve AIDS: Pnomokok, HBV, MMR +Ig veya Ig. IV(kızamık), VZIG § Dalak bozuklukları-Pnomokok, grip, Hib, meningokok § DM: Pnomokok, influenza § Böbrek yetmezliği ve hemodiyaliz: Pnomokok, grip, HBV § Alkolizm, siroz: Pnomokok, grip, HBV § Organ nakli, IS tedavi: Pnomokok, grip, Hib

HIV infekte kişilerde bağışıklama önerileri AŞI DTP OPV IPV MMR* Hib HBV Pnomokok Grip Varicella Asemptomatik Evet Hayır Evet Evet Hayır *CD 4 < 200 mm 3 ise kontrendike Semptomatik Evet Hayır Evet Evet Hayır

Bulaşma Sonrası Bağışıklama § § § § Hepatit A: Bulaşma sonrası 2 hafta içinde Ig + aşı HBV: HBs. Ag pozitif kişiden bulaş: HBIg+ aşı HCV hepatit bulaşında standart Ig etkisiz; izlenme yapılır Şüpheli hayvan ısırığı: Aşı (HDCV)+RIG Yaralanma: T veya Td +TIG veya SAT Kızamık- Bulaşma sonrası 6 gün içinde Ig (0, 25 ml/kg, maks-15 ml)+aşı Kızamıkçık-Ig ile belirtiler silik geçer, viremi ve fetus infeksiyonu ve konjenital rubella önlenemez

Kazalar, temaslar § Yanıklar: Td, TIG § Hayvan ısırıkları: Kuduz-HDCV+RIG, Td § Yılan ve akrep sokmaları-Özgül antiserumlar § Yaşlılar-Pnomokok, influenza, Td § Şarbon- Şarbonıun yaygın olduğu bölge hayvanlarının deri, kürk, yün, kıl, kemik unu vs ile temas eden çalışanlar

Kazalar, temaslar § Q ateşi-Koyunlarla teması olanlar ve C. burnetii ile laboratuvarda çalışanlar için inaktif bir aşı vardır § Tularemi-Canlı attenue aşı; tulareminin endemik olduğu bölgelerde ilgili hayvan ve vektörlerle temas riskindekilere uygulanır § Veba- Laboratuvar personeli, Arizona, New Mexico bölgelerine gidip kalacaklara uygulanır

Teşekkür ederim
- Slides: 54