Erhhte Leberwerte was tun Andreas Tromm Klinik fr

Erhöhte Leberwerte: was tun ? Andreas Tromm Klinik für Innere Medizin Evangelisches Krankenhaus Hattingen Akademisches Lehrkrankenhaus der Universität Duisburg-Essen

Rationale Labordiagnostik der Leber • Leberwerte in der Routinediagnostik 6 % gesunder Probanden • klinisch relevante Leber/Gallenwegserkrankung 1 % der Patienten rationale + kostengünstige Diagnostik Gopal DV, Postgrad Med 2000

Rationale Labordiagnostik der Leber • 50 % Steatosis hepatis (reine Steatosis, Steatohepatitis) • Virushepatitis • Toxische Hepatitis • Hämochromatose • Autoimmunhepatitis, primär biliäre Zirrhose, primär sklerosierende Cholangitis, M. Wilson

Rationale Labordiagnostik der Leberspezifität • GOT nein • GPT ja • γ-GT ja • AP nein • GLDH ja • Bilirubin nein (Skelettmuskel, Myokard) (Knochen) (Hämolyse, etc. )

Rationale Labordiagnostik der Leber • GOT/GPT, y-Gt, AP • Blutbild (Leukos, Thrombos) • Cholesterin, Triglyceride, Glucose, Ferritin • Elektrophorese • Hepatitisserologie (anti-HCV, HBs. AG) • Medikamente/Drogen

Rationale Labordiagnostik der Leber • quant. Immunglobuline Ig. A => Alkohol Ig. M => PBZ Ig. G => autoimmune Hepatitis • Auto-Ak • Coeruloplasmin, Kupferausscheidung im Urin • Genetik (HFE-Gen, alpa-1 -AT) • (HLA-Typisierung)

Labordiagnostik der Lebererkrankungen: hepatozellulär cholestatisch Screeningdiagnostik: 1. Stufe GPT, γ-GT 2. Stufe hepatozellulär: GLDH cholestatisch: AP, Bilirubin

Labordiagnostik der Leber hepatozelluläre Lebererkrankung: GPT, GLDH 3. Stufe: 4. Stufe: Steatosis hepatis Sonografie Leberbiopsie Virushepatitis HBs-Ag, anti-HBc HBe-Ag/anti-HBe, DNA anti-HCV HCV-RNA Toxische Hepatitis Auslaßversuch Leberbiopsie Hämochromatose Transferrinsättigung HFE-Mutation Autoimmunhepatitis Ig. G Auto-AK, Leberbiopsie

Labordiagnostik der Leber cholestatische Lebererkrankung: γ-GT, AP, Bilirubin 3. Stufe: 4. Stufe: toxische Hepatitis Auslaßversuch Leberbiopsie primär biliäre Zirrhose Ig. M AMA-M 2 Leberbiopsie primär sklerosierende Cholangitis ERCP
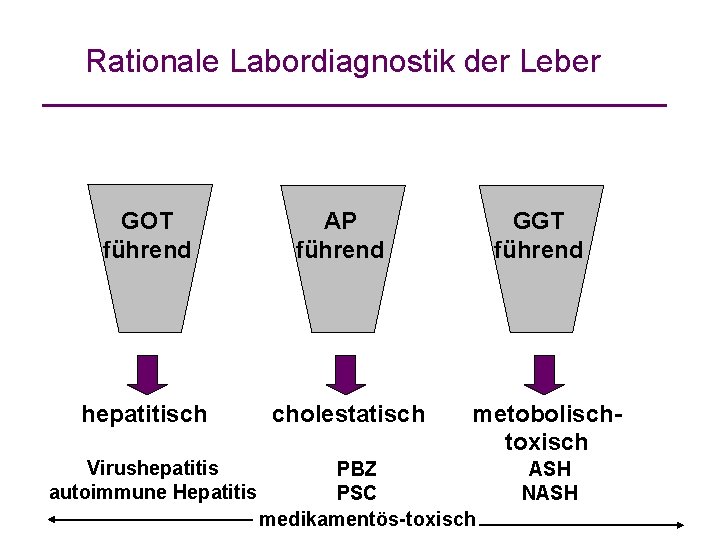
Rationale Labordiagnostik der Leber GOT führend hepatitisch Virushepatitis autoimmune Hepatitis AP führend cholestatisch GGT führend metobolischtoxisch PBZ PSC medikamentös-toxisch ASH NASH

Rationale Labordiagnostik der Leber • ANA (Anti-Nukleäre Antikörper) • AMA (Anti-Mitochondriale Antikörper) • ASMA (Antikörper gegen glatte Muskulatur) • p. ANCA (perinukleäre Anti-Neutrophilen Cytoplasmatische AK) • Sprue-AK (TG-Ak)

Hämochromatose • Prävalenz homozygoter Merkmalsträger: 1 : 300 häufigste autosomal rezessive Erbkrankheit • 3 -4 fach erhöhte Eisenresorption im Dünndarm ohne Eisenbedarf Organsiderose
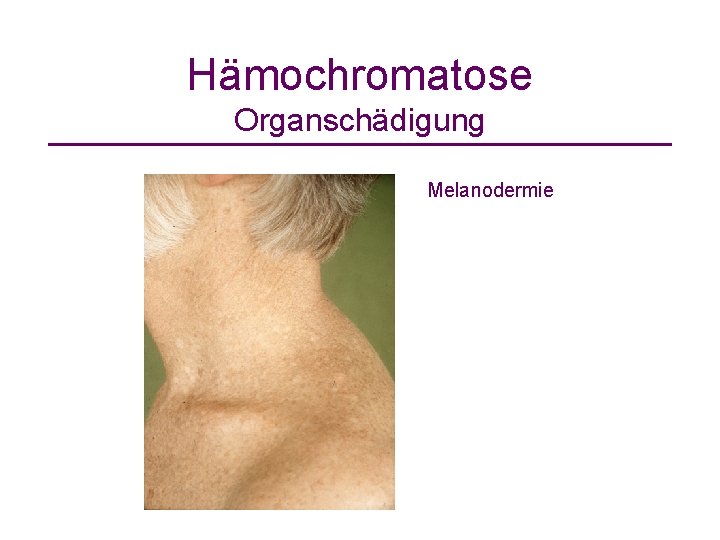
Hämochromatose Organschädigung Melanodermie
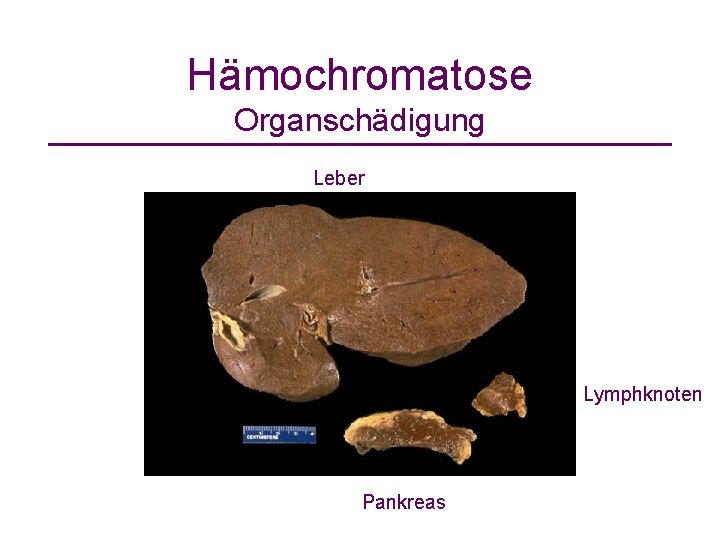
Hämochromatose Organschädigung Leber Lymphknoten Pankreas
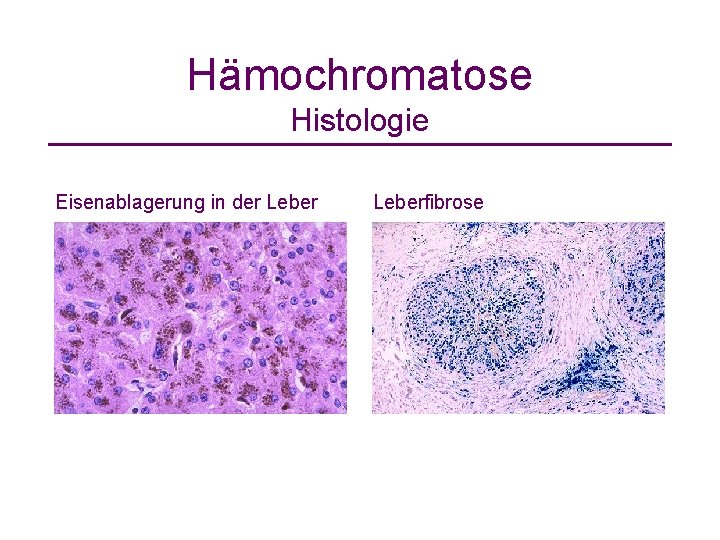
Hämochromatose Histologie Eisenablagerung in der Leberfibrose

Hämochromatose Geschichte 1865 Trousseau A: Leberzirrhose - Diabetes - Hautpigmentierung 1889 von Recklinghausen FD: Eisenpigment; „Hämochromatose“ 1935 Sheldon JH: Ursache: angeborener Fehler des Eisenstoffwechsels 1996 Feder JN et al. : Hämochromatosegen (HFE-Gen)

Hämochromatose HFE-Mutationen C 282 Y/C 282 Y/H 63 D C 282 Y/Wildtyp Hämochromatosepatienten 90 % 5% 1% Gesamtbevölkerung 0, 5 % 2% 4 -9 % Asberg et al. , Scand J Gastroenterol 2001

Hämochromatose Träger der Genmutation = Vollbild der Hämochromatose Genotyp C 282 Y/C 282 Y: 50 % keine Symptome 50 % Symptome: 36% Leberfibrose 38% Gelenkschmerzen 38% Pigmentierung Olynyk et al. , NEJM 1999
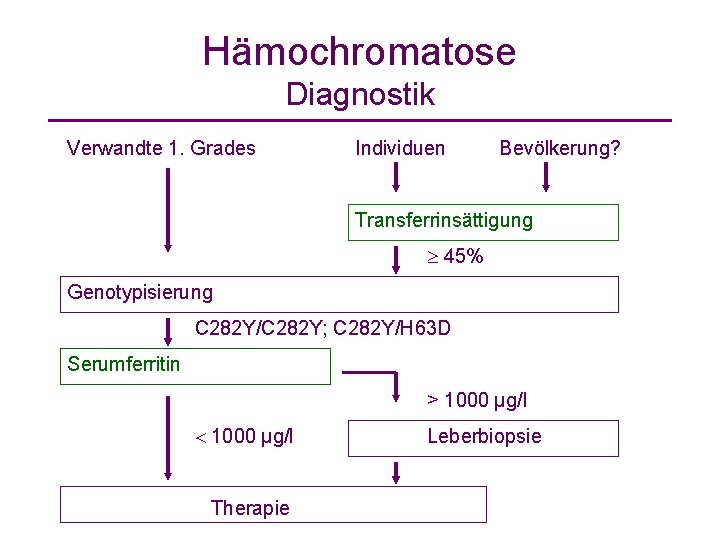
Hämochromatose Diagnostik Verwandte 1. Grades Individuen Bevölkerung? Transferrinsättigung 45% Genotypisierung C 282 Y/C 282 Y; C 282 Y/H 63 D Serumferritin > 1000 µg/l Therapie Leberbiopsie
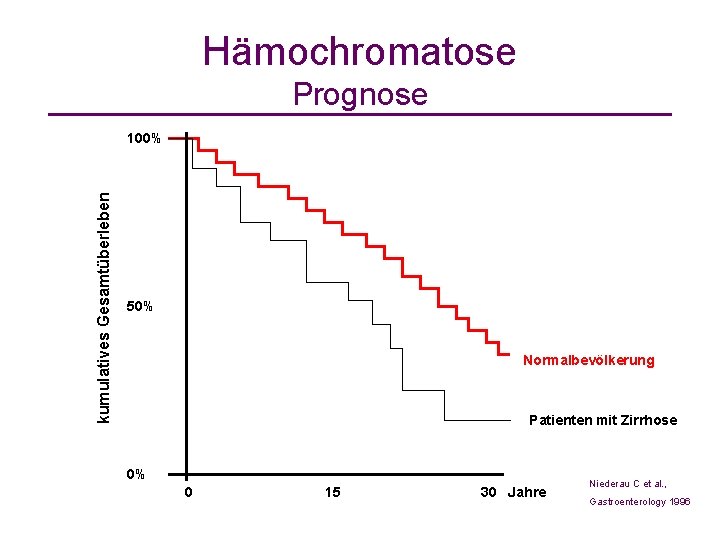
Hämochromatose Prognose kumulatives Gesamtüberleben 100% 50% Normalbevölkerung Patienten mit Zirrhose 0% 0 15 30 Jahre Niederau C et al. , Gastroenterology 1996
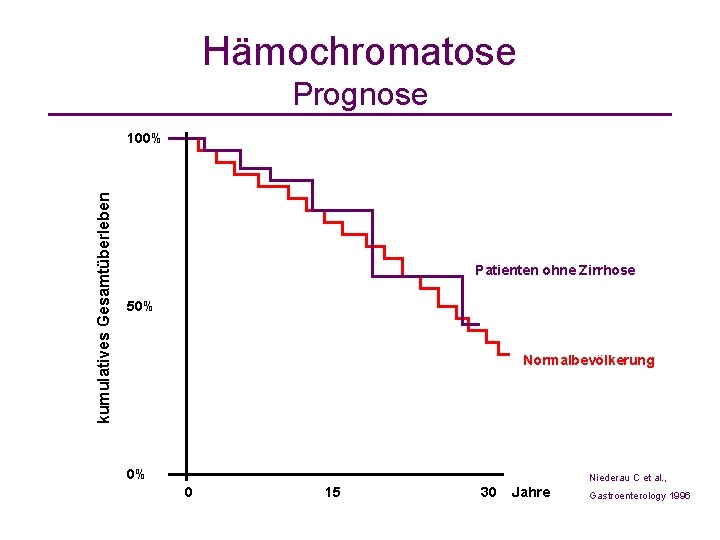
Hämochromatose Prognose kumulatives Gesamtüberleben 100% Patienten ohne Zirrhose 50% Normalbevölkerung 0% Niederau C et al. , 0 15 30 Jahre Gastroenterology 1996

Autoimmunhepatitis Diagnostik • Geschlecht • AP/Transaminasen • Ig. G • Autoantikörper • Virusmarker • Medikamentenanamnese • Alkoholanamnese • Histologie • Assoziierte Autoimmunerkrankungen • Genetische Marker • Therapieansprechen Sensitivität 97 -100 % International AIH Group, J Hepatol 1999

Autoimmunhepatitis • GPT, GLDH γ-GT, AP ↔ Kriterien der AG Autoimmundiagnostik der DGLM: 1. Ig. G 2. Virusserologie negativ 3. ANA, ASMA, LKM-1, SLA 4. typische Leberbiopsie ¾ Kriterien erfüllt sofortige Kortisontherapie (1 mg/kg KG/d) + Azathioprin (2 mg/kg KG/d)
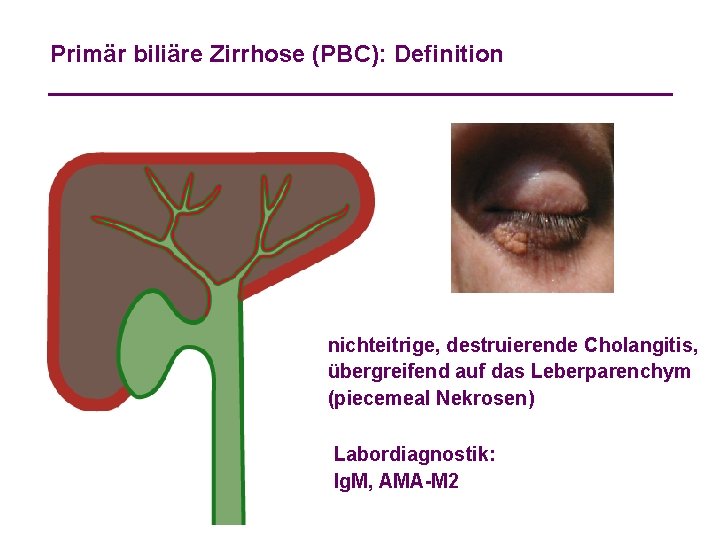
Primär biliäre Zirrhose (PBC): Definition nichteitrige, destruierende Cholangitis, übergreifend auf das Leberparenchym (piecemeal Nekrosen) Labordiagnostik: Ig. M, AMA-M 2
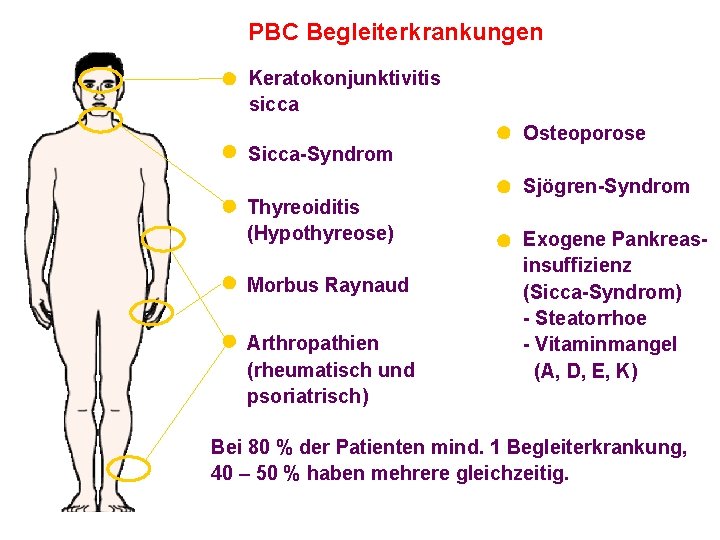
PBC Begleiterkrankungen Keratokonjunktivitis sicca Sicca-Syndrom Thyreoiditis (Hypothyreose) Morbus Raynaud Arthropathien (rheumatisch und psoriatrisch) Osteoporose Sjögren-Syndrom Exogene Pankreasinsuffizienz (Sicca-Syndrom) - Steatorrhoe - Vitaminmangel (A, D, E, K) Bei 80 % der Patienten mind. 1 Begleiterkrankung, 40 – 50 % haben mehrere gleichzeitig.
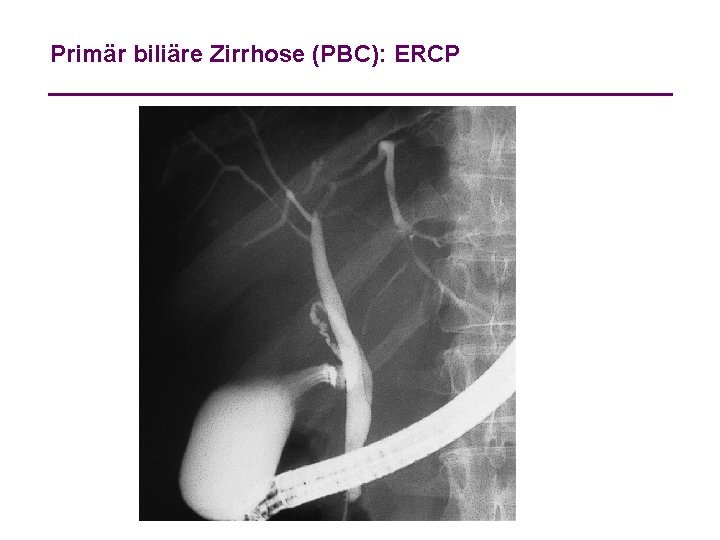
Primär biliäre Zirrhose (PBC): ERCP
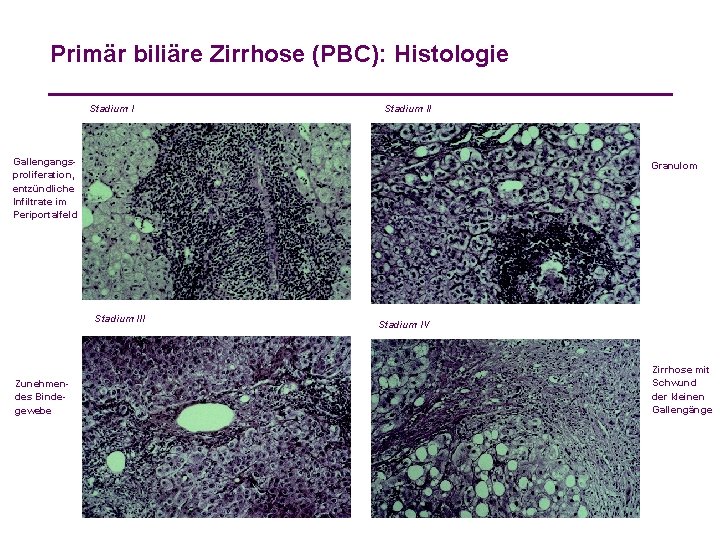
Primär biliäre Zirrhose (PBC): Histologie Stadium II Gallengangsproliferation, entzündliche Infiltrate im Periportalfeld Granulom Stadium III Zunehmendes Bindegewebe Stadium IV Zirrhose mit Schwund der kleinen Gallengänge
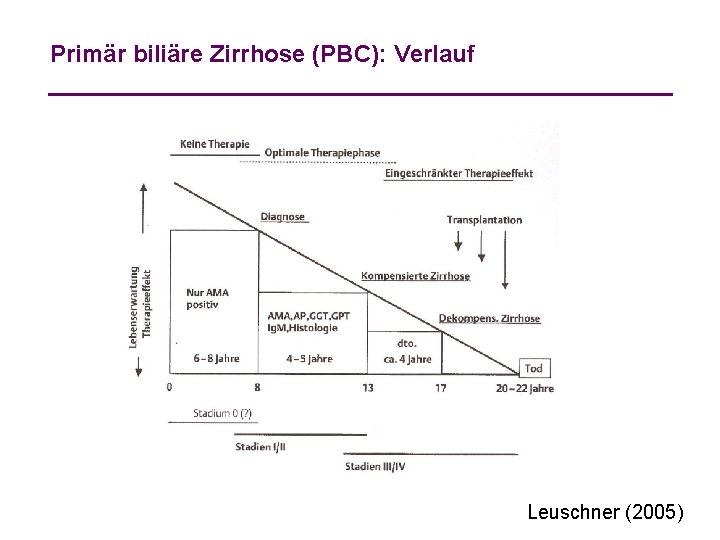
Primär biliäre Zirrhose (PBC): Verlauf Leuschner (2005)
Primär sklerosierende Cholangitis (PSC): Definition fibrosierende, obliterierende Entzündung der intra- und/oder extrahepatischen Gallenwege, später zirrhotischer Umbau Labordiagnostik: γ-GT, AP
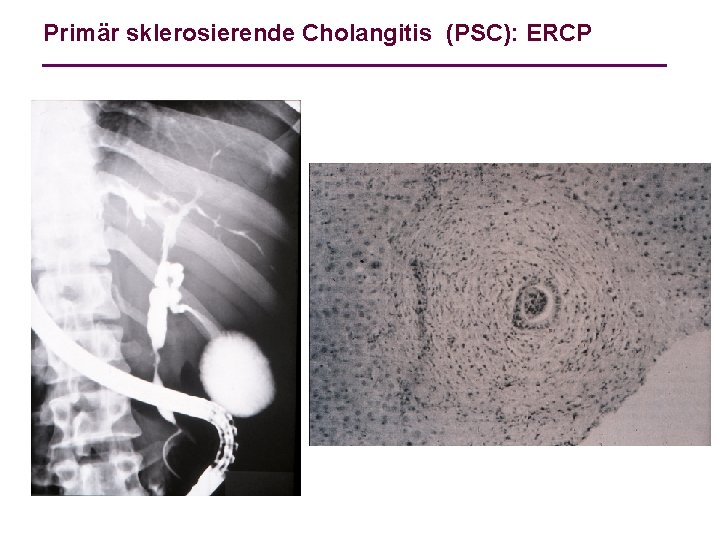
Primär sklerosierende Cholangitis (PSC): ERCP
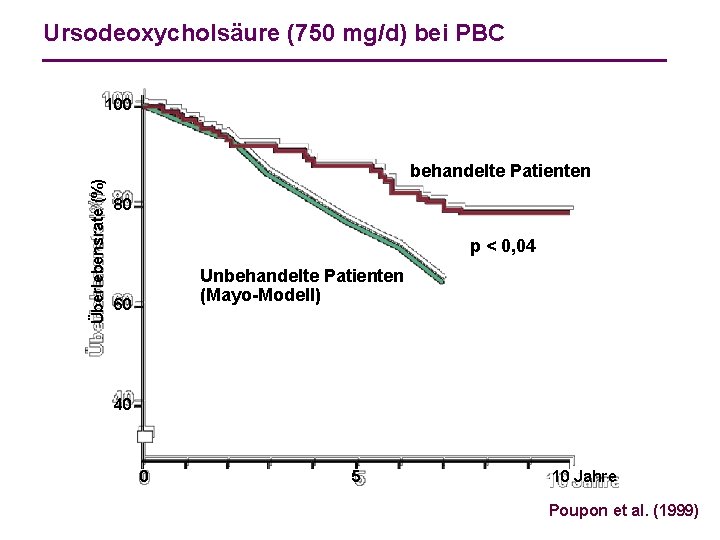
Ursodeoxycholsäure (750 mg/d) bei PBC Überlebensrate (%) 100 behandelte Patienten 80 p < 0, 04 Unbehandelte Patienten (Mayo-Modell) 60 40 0 5 10 Jahre Poupon et al. (1999)
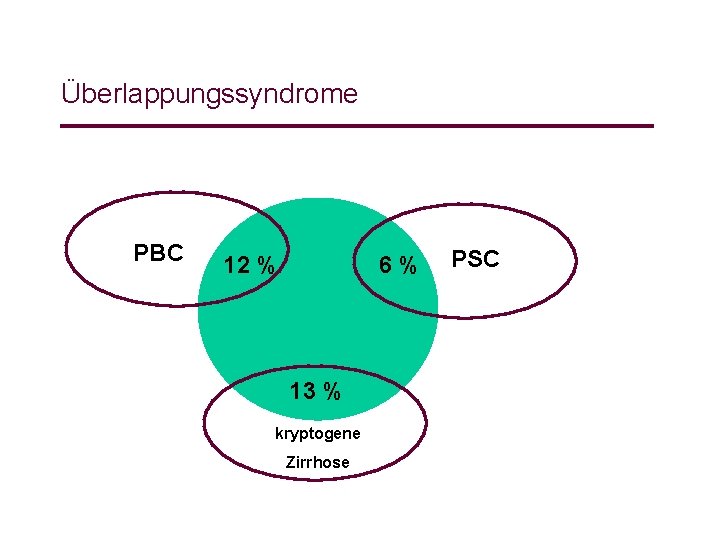
Überlappungssyndrome PBC 12 % 6% 13 % kryptogene Zirrhose PSC
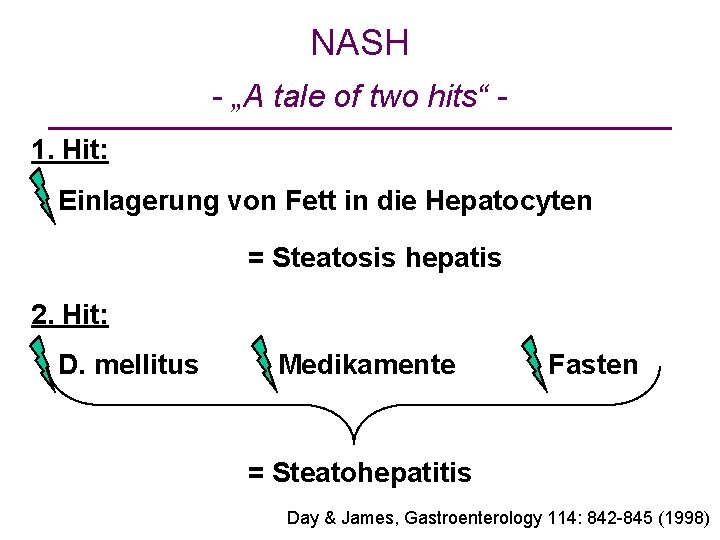
NASH - „A tale of two hits“ 1. Hit: Einlagerung von Fett in die Hepatocyten = Steatosis hepatis 2. Hit: D. mellitus Medikamente Fasten = Steatohepatitis Day & James, Gastroenterology 114: 842 -845 (1998)
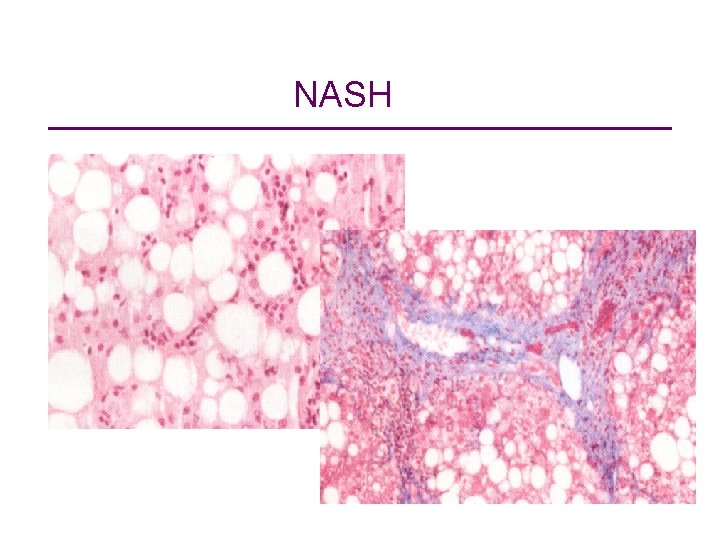
NASH

Nicht-alkoholische Fettleber NAFLD Nicht-alkoholische Fettleberhepatitis NASH Nicht-alkoholische Fettleber (NAFL) Nicht-alkoholische Steatohepatitis (NASH) • NASH = NAFLD + histolog. Nekroinflammation • hepatische Steatosis > 5% • kein übermäßiger Alkoholkonsum Männer: << 20 30 g/Tag 0. 35 l Rotwein (12 vol%) oder 0. 75 l Bier (5 vol%) Frauen: << 10 20 g/Tag 0. 2 l Rotwein (13 vol%) oder 0. 5 l Bier (5 vol%) AJ Sanyal et al Hepatology 2011; 54: 344 -353

NAFLD und Metabolisches Syndrom NAFLD/NASH = hepatische Manifestation des metabolischen bzw. Insulinresistenz-Syndroms Hohe Assoziation mit: • viszeraler Adipositas (70 -80%) • Diabetes mellitus Typ 2 (30 -75%) • Hyperlipidämie (20 -80%) S. Sherlock, 1998
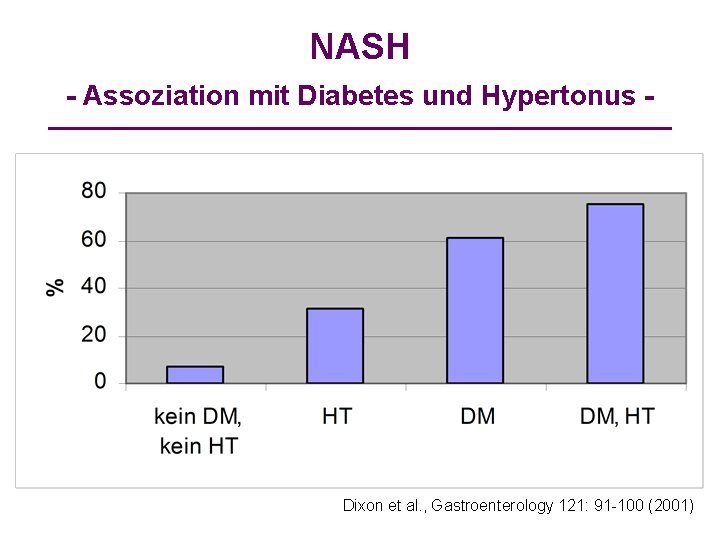
NASH - Assoziation mit Diabetes und Hypertonus - n=105; BMI>35 Dixon et al. , Gastroenterology 121: 91 -100 (2001)
Komplikationen der Leberzirrhose
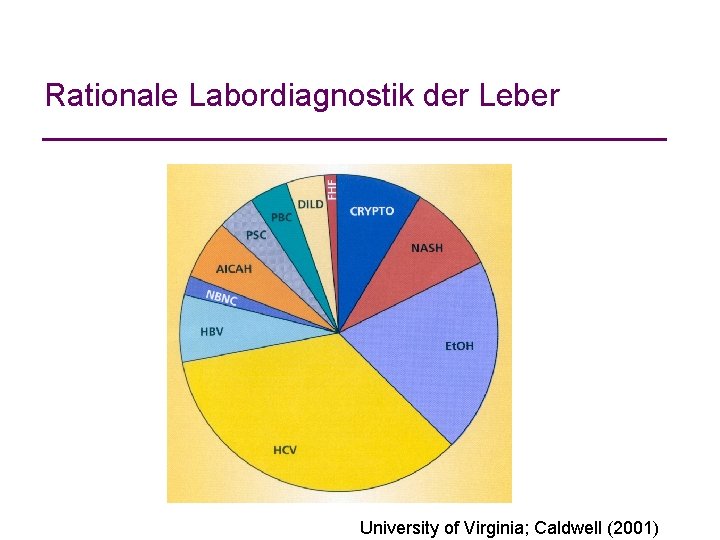
Rationale Labordiagnostik der Leber University of Virginia; Caldwell (2001)
- Slides: 39