EQUILIBRE DU MILIEU INTERIEUR Troubles HydroElectrolytiques Troubles AcidoBasiques

EQUILIBRE DU MILIEU INTERIEUR Troubles Hydro-Electrolytiques Troubles Acido-Basiques Dr. Yohann Dubois Réanimation Médicale

PLAN • • INTRODUCTION (définitions) L’EAU LE SODIUM LE POTASSIUM LE CALCIUM LE PHOSPHATE LE p. H

PLAN • • INTRODUCTION (définitions) L’EAU LE SODIUM LE POTASSIUM LE CALCIUM LE PHOSPHATE LE p. H

INTRODUCTION • Chez les organismes pluricellulaires, les cellules baignent dans un environnement liquide, s’interposant entre le milieu extérieur proprement dit et le milieu intra-cellulaire • Environnement liquide = milieu intérieur (Claude Bernard) essentiellement le sang et lymphe

INTRODUCTION • Stabilité du milieu intérieur (homéostasie) est une condition essentielle à la Vie, grâce à : – – – équilibre hydrique équilibre électrolytique équilibre acido-basique

INTRODUCTION • Osmoles : molécules osmotiquement actives dans une solution, càd, qui exercent un pouvoir d’attraction des molécules d’eau (pression osmotique) – 5 mmol de glucose dans 1 l d’eau = 5 mosm/L – 5 mmol de Na. Cl dans 1 l d’eau = 5 mosm de Na+ + 5 mosm de Cl- = 10 mosm/L • Osmolarité plasmatique : quantité d’osmoles par litre de plasma (eau plasmatique + protides + lipides) (m. Osm/L) • Osmolalité plasmatique : quantité d’osmoles par litre d’eau plasmatique (m. Osm/kg) = 290 m. Osm/kg
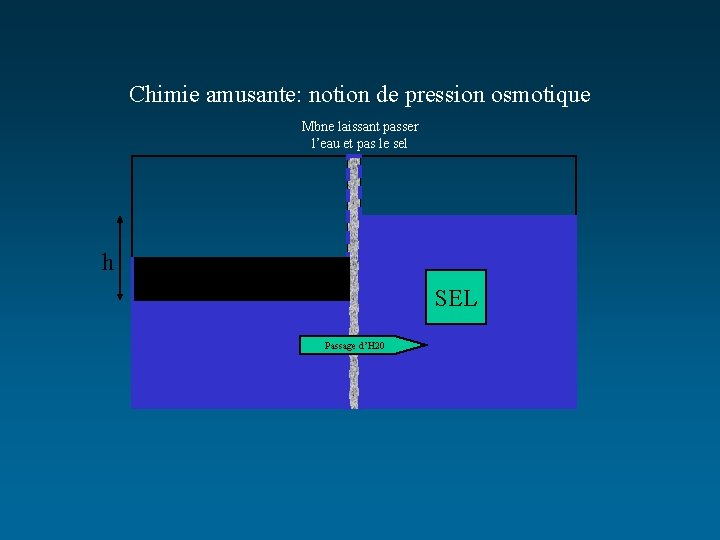
Chimie amusante: notion de pression osmotique Mbne laissant passer l’eau et pas le sel h SEL Passage d’H 20

Hors sujet Les deshydratation et hyperhydratation extra cellulaires

PLAN • • • INTRODUCTION (définitions) L’EAU LE SODIUM LE POTASSIUM LE p. H

L’EAU : Répartition Eau totale 60% du poids corporel , répartie dans – Compartiment intra-cellulaire 40% du poids du corps – Compartiment extra-cellulaire 20% du poids du corps • eau plasmatique 5% (eau contenue à l’intérieur des vaisseaux) • eau interstitielle 15% (au contact des membranes cellulaires, séparée de l’eau plasmatique par un endothélium) Eau

L’EAU : Répartition Eau totale 60% du poids corporel , répartie dans – – – Compartiment intra-cellulaire Compartiment extra-cellulaire Compartiment trans-cellulaire 1, 5% (transport actif de liquide extra-cellulaire séparée de l’eau plasmatique par un épithélium : sécrétions du tube digestif et de ses annexes, lymphe, LCR). Peut constituer un "troisième secteur" : ascite (insuffisance hépatique, occlusion intestinale, péritonite, pancréatite), pleurésie. . .
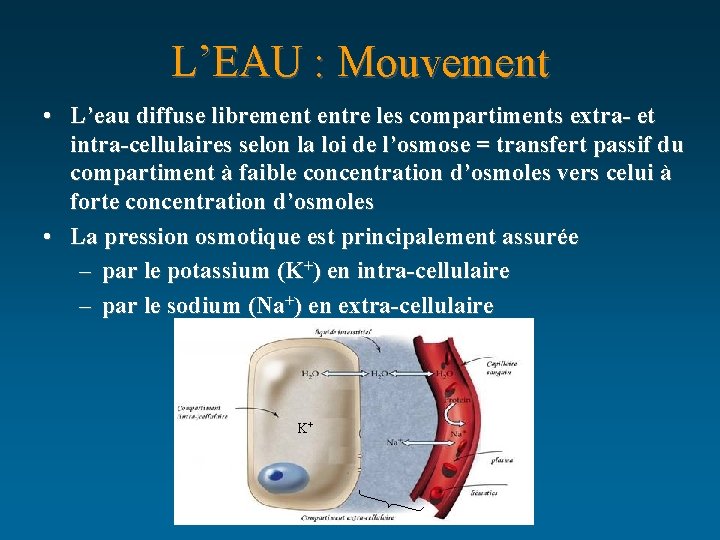
L’EAU : Mouvement • L’eau diffuse librement entre les compartiments extra- et intra-cellulaires selon la loi de l’osmose = transfert passif du compartiment à faible concentration d’osmoles vers celui à forte concentration d’osmoles • La pression osmotique est principalement assurée – par le potassium (K+) en intra-cellulaire – par le sodium (Na+) en extra-cellulaire K+

L’eau va toujours du milieu le moins concentré en osmoles vers le milieu le plus concentré, ce mouvement est instantané
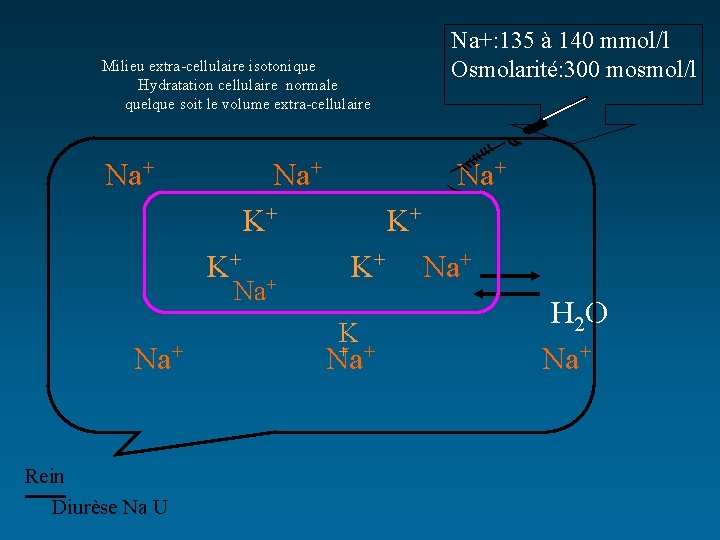
Na+: 135 à 140 mmol/l Osmolarité: 300 mosmol/l Milieu extra-cellulaire isotonique Hydratation cellulaire normale quelque soit le volume extra-cellulaire Na+ Na+ K+ K+ Na+ Rein Diurèse Na U K+ K+ K + + Na Na+ H 2 O Na+
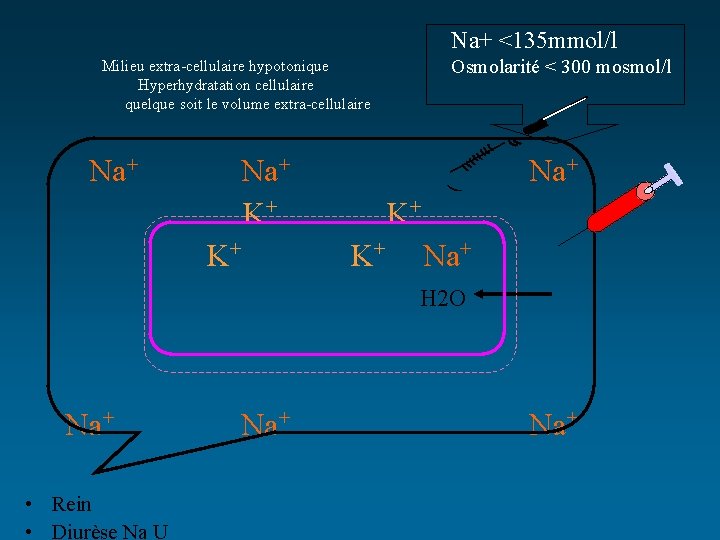
Na+ <135 mmol/l Osmolarité < 300 mosmol/l Milieu extra-cellulaire hypotonique Hyperhydratation cellulaire quelque soit le volume extra-cellulaire Na+ K+ K+ Na+ H 2 O Na+ • Rein • Diurèse Na U Na+
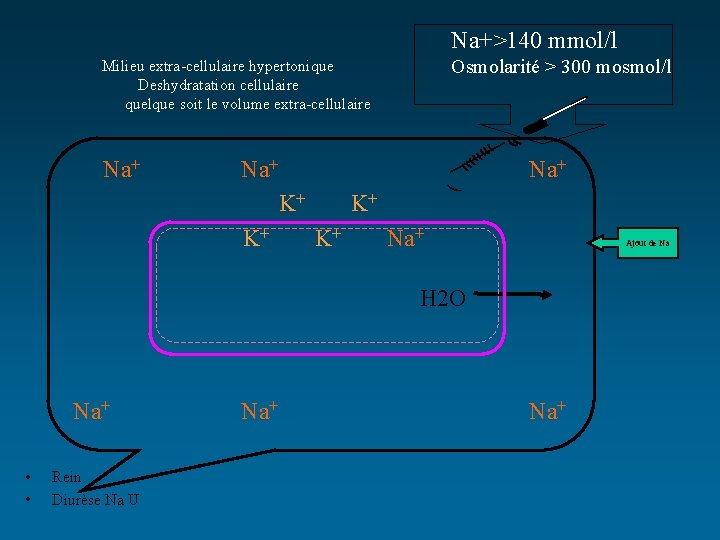
Na+>140 mmol/l Osmolarité > 300 mosmol/l Milieu extra-cellulaire hypertonique Deshydratation cellulaire quelque soit le volume extra-cellulaire Na+ Na+ K+ K+ Na+ Ajout de Na H 2 O Na+ • • Rein Diurèse Na U Na+

L’EAU : Mouvement • Dans des conditions physiologiques, l’osmolalité des liquides extra-cellulaires est égale à l’osmolalité des liquides intra-cellulaires • Toute modification de l’osmolalité extra-cellulaire va entraîner des mouvements d’eau pour rétablir l’équilibre – hors des cellules quand l’Osm plasm augmente = déshydratation intra-cellulaire – vers les cellules quand l’Osm plasm diminue= hyperhydratation intra-cellulaire

L’EAU : bilan Entrée/Sortie • Entrées : – boissons et alimentation = 2000 ml / 24 h – eau endogène issue de l’oxydation des glucides/lipides/protides = 300 ml / 24 h • Sorties : – digestive (fécès), pulmonaire (vapeur d’eau expirée), cutanée (perspiration, sudation) – rénale (diurèse) : ajustable (phénomène de concentration ou dilution des urines), de façon à obtenir un bilan hydrique nul, assurant une osmolalité plasmatique constante

L’EAU : régulation Entrée/Sortie • Entrées : la soif – Récepteurs sensibles à une augmentation de l’osmolalité plasmatique au niveau de l’hypothalamus • Sorties : l’hormone anti-diurétique (ou vasopressine) – Produite par l’hypothalamus et sécrétée par la posthypophyse, en réponse • À une augmentation de l’osmolalité plasmatique (mise en jeu d’osmorécepteurs hypothalamiques) • À une diminution du volume plasmatique (mise en jeu de volorécepteurs de l’oreillette gauche) – En présence d’ADH réabsorption de l’eau et concentration des urines – En absence d’ADH excrétion d’eau et dilution des urines

PLAN • • • INTRODUCTION (définitions) L’EAU LE SODIUM LE POTASSIUM LE p. H
LE SODIUM (Na+) • Principal cation du compartiment extra-cellulaire. Concentration plasmatique (natrémie) = 140 ± 5 mmol/L • Importance +++ du Na+ dans le maintien de l’osmolalité plasmatique influe sur les phénomènes de contractioninflation du volume cellulaire • Si hyponatrémie hypo-osmolalité plasmatique diffusion de l’eau vers – le secteur interstitiel œdème des tissus – le secteur intra-cellulaire œdème cérébral = danger de mort !
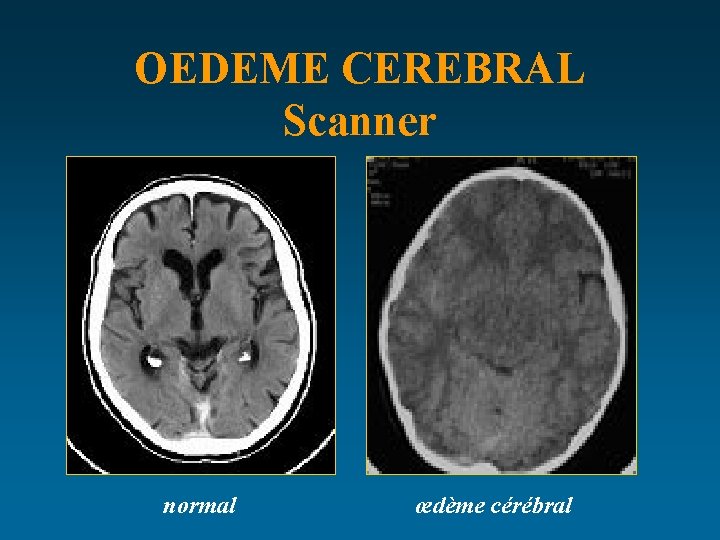
OEDEME CEREBRAL Scanner normal œdème cérébral

Bilan Entrée/Sortie du sodium • Entrées : – boissons et alimentation : variable selon les habitudes alimentaires – Soif régulée (pression osmotique + volémie) • Sorties : – digestive (fécès), cutanée (sudation) – rénale (natriurèse) : adaptable via l’excrétion de Na+ dans les urines de façon à obtenir un bilan sodé nul, assurant une osmolalité plasmatique constante

Régulation Entrée/Sortie du Na+ • Entrées : pas de régulation des entrées chez l’homme • Sorties : 2 facteurs hormonaux règlent la natriurèse – En la diminuant (qd hyponatrémie): l’aldostérone • Hormone minéralocorticoïde sécrétée par la corticosurrénale • Agit au niveau du rein en favorisant la réabsorption du Na+ vers le plasma (couplée à une sécrétion de K+ dans les urines) – En l’augmentant (qd hynernatrémie) : le facteur natriurétique auriculaire (FNA) • Hormone sécrétée par le cerveau et l’oreillette gauche • Inhibe la sécrétion d’aldostérone et augmente le débit de filtration glomérulaire (et donc de la perte en Na+)

DYSNATREMIES

HYPERNATREMIE Na+ > 145 mmol/l F Clinique : signes de déshydradation intra-cellulaire : F soif, F fièvre, F perte de poids, F sécheresse de la peau et des muqueuses, F troubles de la conscience, coma, convulsions signes de déshydradation extra-cellulaire (DEC) : tachycardie, hypotension, veines plates, oligurie (sauf si la polyurie est responsable de la DEC), pli cutané Signes de gravité : signes neurologiques (liés à la DIC), collapsus cardio-vasculaire (lié à la DEC) Réanimation

HYPERNATREMIE F Etiologies et traitement : interprétation / eau – Déficit d’apport en eau : vieillard, nourrissons, coma Tt : réhydratation G 2, 5 ou G 5% – Perte en eau > Na+ : diurèse osmotique (glycosurie…) Tt : ré-expansion volémique sodée + étiologique – Perte en eau pure : Diabète insipide hypothalamo-hypophysaire ou néphrogénique Tt : réhydratation G 2, 5 ou G 5% + étiologique – Apport en Na+ > eau : perfusion excessive de sérum salé, alcalinisation massive (Na. HCO 3), ingestion d’eau de mer Tt : furosémide+ étiologique

A SAVOIR ++++ L’hypernatrémie est un manque d’eau et non une surcharge en sel dans > 99% des cas

HYPONATREMIE Na+ < 135 mmol/l F Clinique : signes d’hyperhydratation intra-cellulaire : F nausées, vomissement, F dégoût de l’eau, F poids, F fièvre, F troubles de la conscience, coma, convulsions (œdème cérébral) F Signes de gravité : F signes neurologiques, F Na+ <120 mmol/l ou d’installation rapide Réanimation

HYPONATREMIE F Etiologies et traitement : interprétation / eau • Hyponatrémie de dilution (trop d’eau) • Gain en eau > Na+ : états œdèmateux : insuffisance cardiaque, cirrhose hépatique, insuffisance rénale, solutés hypotoniques • Tt : restriction hydrosodée ± furosémide (si surcharge vasculaire) + tt étiologique • Rétention d’eau pure : SIADH, potomanie, intoxication par l’eau Tt : restriction hydrique + tt étiologique • Hyponatrémie de déplétion (pas assez de sel) • Perte en Na+ > eau : pertes rénales (néphropathie avec perte de sel, salidiurétiques, insuffisance surrénale), pertes extrarénales (vomissement, diarrhée, fistules, aspiration digestive, 3ème secteur, brûlures) Tt : apport de sel (0, 9% ou 10% 0, 5 à 1 g/h) + tt étiologique
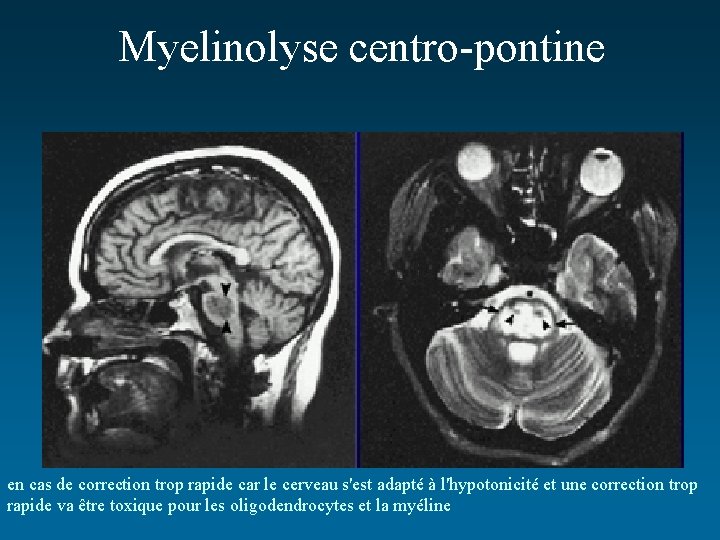
Myelinolyse centro-pontine en cas de correction trop rapide car le cerveau s'est adapté à l'hypotonicité et une correction trop rapide va être toxique pour les oligodendrocytes et la myéline
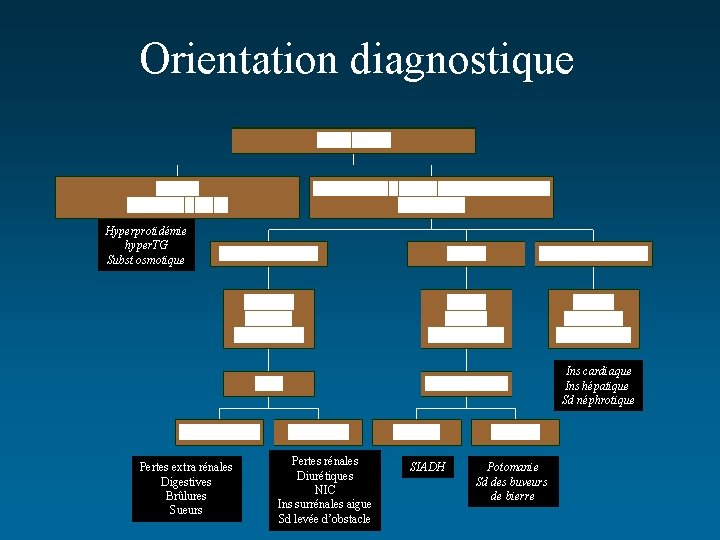
Orientation diagnostique Hyperprotidémie hyper. TG Subst osmotique Ins cardiaque Ins hépatique Sd néphrotique Pertes extra rénales Digestives Brûlures Sueurs Pertes rénales Diurétiques NIC Ins surrénales aigue Sd levée d’obstacle SIADH Potomanie Sd des buveurs de bierre


PLAN • • • INTRODUCTION (définitions) L’EAU LE SODIUM LE POTASSIUM LE p. H

Le POTASSIUM (K+) • Cation intracellulaire majoritaire ® déterminant du pouvoir osmotique intra-cellulaire et donc du volume intra-cellulaire. ® Déterminant du potentiel de membrane de la cellule myocardique. • Répartition : - 98 % intracellulaire Kalicytie = 100 – 150 mmol/l (muscle +++, foie, hématies) - 2% extra-cellulaire : liquides interstitiels et plasma Kaliémie = 3, 5 – 5 mmol/l - ! Prélèvement sanguin : pas de stase veineuse importante avec garrot, pas d’agitation brutale des tubes, sinon fausse hyperkaliémie • Dyskaliémie importante = Urgence vitale +++

HYPERKALIEMIE K+ > 5, 5 mmol/l ACR imprévisible ! Scope et ECG +++ • • • Le plus souvent, découverte de laboratoire Rarement, signes cliniques : paresthésies Quelquefois, trouble grave du rythme cardiaque : TV/FV • Toujours, urgence thérapeutique +++
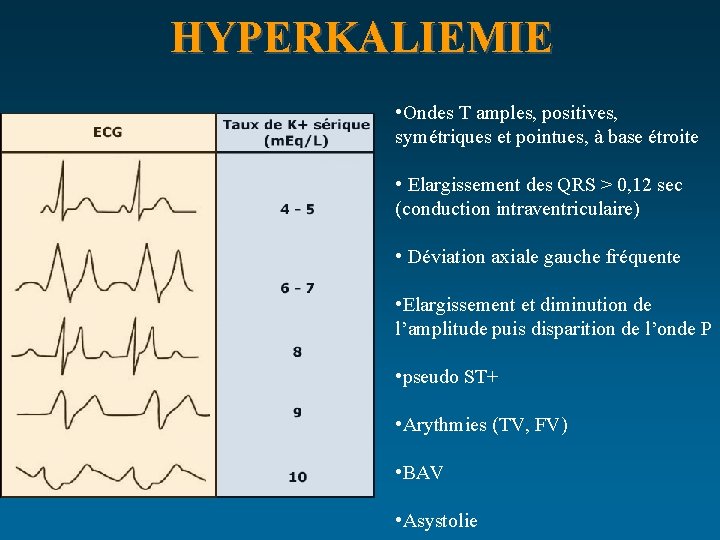
HYPERKALIEMIE • Ondes T amples, positives, symétriques et pointues, à base étroite • Elargissement des QRS > 0, 12 sec (conduction intraventriculaire) • Déviation axiale gauche fréquente • Elargissement et diminution de l’amplitude puis disparition de l’onde P • pseudo ST+ • Arythmies (TV, FV) • BAV • Asystolie
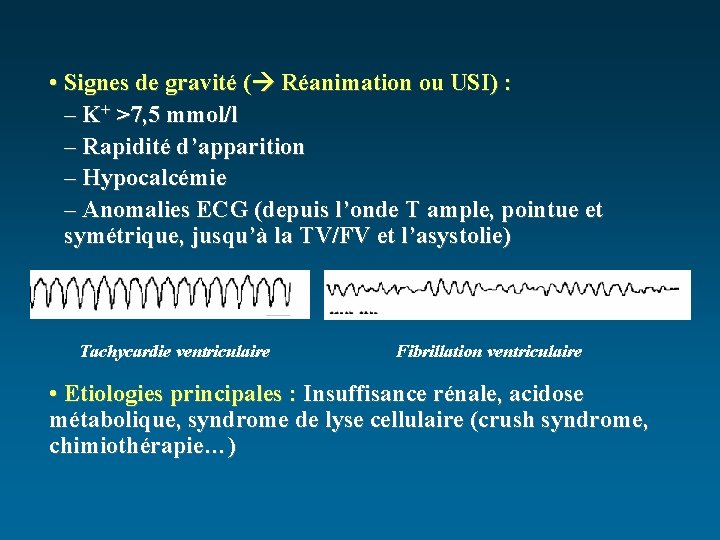
• Signes de gravité ( Réanimation ou USI) : – K+ >7, 5 mmol/l – Rapidité d’apparition – Hypocalcémie – Anomalies ECG (depuis l’onde T ample, pointue et symétrique, jusqu’à la TV/FV et l’asystolie) Tachycardie ventriculaire Fibrillation ventriculaire • Etiologies principales : Insuffisance rénale, acidose métabolique, syndrome de lyse cellulaire (crush syndrome, chimiothérapie…)

TRAITEMENT • Supprimer les apports de K+ (perfusion) • Antagonisation Protection myocardique gluconate de calcium 10% (10 ml en IVL 3 min, renouvelable) • Transfert intra-cellulaire : – Sérum Glucosé 10% 500 ml + 10 UI d’Actrapid (ou G 30%+30 UI si VVC) en 1 heure. – Bicarbonate de sodium 8, 4% ( 50 à 100 ml) sur VVC (sinon 1, 4%, 500 ml), en 15 min. • Elimination du K+ : – hyperhydratation et diurétiques de l’anse (en absence d’obstacle sur les voies excrétrices) : furosémide (Lasilix) 40 – 80 mg IVD – résines échangeuses d’ions (Kayexalate) per-os, ou dans la sonde gastrique (30 g) ou en lavement (60 g). Délai d’action = 4 à 6 heures, – épuration extra-rénale

HYPOKALIEMIE K+ < 3, 5 mmol/l ACR possible ! Scope et ECG +++ • • Le plus souvent, découverte de laboratoire Rarement, signes cliniques : iléus paralytique, constipation, parésie voire paralysie • Quelquefois, trouble de la conduction puis du rythme cardiaque (Onde U, ESV, ACFA, torsade de pointe, TV/FV possible) • Toujours, urgence thérapeutique si signe de gravité

• Signes de gravité ( Réanimation ou USI) : – K+<2, 5 mmol/l – Tt digitalique – Terrain de cardiopathie ischémique – Anomalies ECG ( de PR, aplatissement de l'onde T ou sous-décalage, apparition d'une onde U) Extrasystole ventriculaire arythmie complète pas fibrillation auriculaire • Etiologies principales : carence d’apport, pertes digestives (diarrhée…), pertes rénales (diurétiques…), transfert intracellulaire du K+ (insuline, salbutamol IV…)
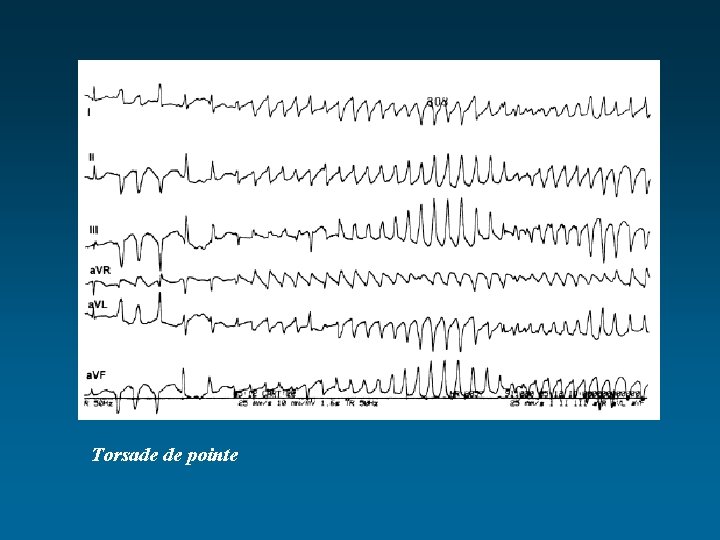
Torsade de pointe

TRAITEMENT • Tt étiologique • Hypokaliémie modérée : apport per os de KCl (sirop de gluconate de K+, Kalérorid®…) • Hypokaliémie sévère : hospitalisation en USI et surveillance scopée. • Apport de KCl par voie veineuse centrale : 1 g/h PSE • Max / VVP = 4 g/litre

Le CALCIUM (Ca++) • Cation, stock osseux ® Role majeur dans la structure du squelette ® Role dans la contraction cellulaire et la conduction nerveuse • Répartition : - 1000000 mg de stock osseux - 11000 mg intracellulaire - 800 mg plasmatique • Forme active = forme ionisée - 50 % du stock plasmatique: normale = 1, 25 mmol/L - 40 % sous forme liée aux protéines - Equilibre entre les différentes fractions - Ca corrigée = Ca mesurée + ((40 – Alb) x 0, 8)
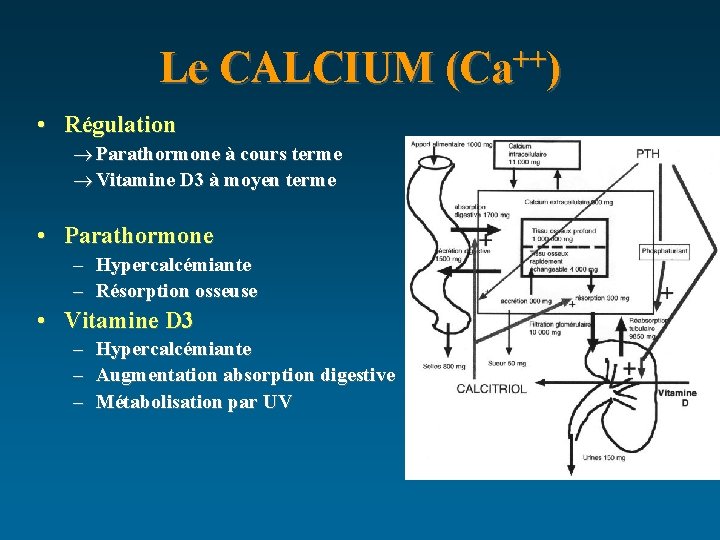
Le CALCIUM (Ca++) • Régulation ® Parathormone à cours terme ® Vitamine D 3 à moyen terme • Parathormone – Hypercalcémiante – Résorption osseuse • Vitamine D 3 – – – Hypercalcémiante Augmentation absorption digestive Métabolisation par UV

Hypercalcémie (Ca > 2, 63) • Signes cliniques – – – Asymptomatique si < 3 mmol/l Asthénie, anorexie HTA, tachycardie, signes ECG Signes digestifs: nausées, vomissements, occlusions Signes neurologiques: agitation, délire, convulsions; coma Signes cardiaques: troubles du rythme, fibrillation • Etiologies – – – Hyperparathyroidie Néoplasie Intoxication à la vitamine D Immobilisation Insuffisance rénale

Traitement • Réhydratation • Augmentation de la diurèse • Biphosphonates • Dialyse

Hypocalcémie (Ca < 2, 25) • Signes cliniques – – Paresthésies, fasciculations, tétanie Agitation, hallucinations, crises convulsives Signes cardiaques: troubles de conduction, allongement du QT Hypotension, défaillance cardiaque • Etiologies – – – Hypoparathyroidie Hypomagnésémie Déficit en vitamine D

Le PHOSPHATE • Cation intra cellulaire majeur – – – 700 g dans l’organisme Role clé dans le métabolisme énergétique Nécessaire pour le maintien des stocks cellulaires d’ATP Role dans l’affinité de l’hémoglobine pour l’oxygène Composant de la phase minérale de l’os • Concentration normale = 0, 85 à 1, 45 mmol/l

HYPOPHOSPHOREMIE • Signes cliniques • – – – Encephalopathie, neuropathie périphérique Rhabdomyolyse Dysfonction diaphragmatique Diminution contractilité myocardique Troubles du rythme • Etiologies – – – Pertes rénales Syndrome de renutrition Sepsis

PLAN • • INTRODUCTION (définitions) L’EAU LE SODIUM LE POTASSIUM LE CALCIUM LE PHOSPHATE LE p. H : régulation et désordres acidobasiques

p. H = potentiel Hydrogène Le p. H exprime la concentration en ion H+ (p. H = -log [H+]) • l’eau pure a un p. H neutre = 7 • un acide est une molécule qui donne des ions H+ : p. H varie de 1 à 7 • une base est une molécule qui accepte des ions H+ : p. H varie de 7 à 14 Soude caustique b a s e neutre a c i d e sang Eau pure Café noir Tomates Vin Jus de citron Liquide gastrique Acide chlorhydrique

Acide, base, p. H • Un acide est capable de libérer des H+ – Ph < 7 • Une base est capable de capter des H+ – Ph > 7 • p. H = logarithme négatif de l’activité de H+

p. H = Valeur la mieux régulée de l’organisme L’alimentation (acides aminés) et le fonctionnement cellulaire (production de CO 2) aboutissent à une production nette d’acides sous forme d’H+. Pourtant, pour un sujet normal, le p. H artériel est maintenu dans d’étroites limites : 7, 40 ± 0, 02

Le CO 2 • La cellule produit du CO 2 • le gaz carbonique dissous est un acide fort sang veineux plus acide que sang artériel • l’organisme doit éliminer le CO 2 : POUMONS quantité quotidienne énorme : 15 à 20 moles /24 h
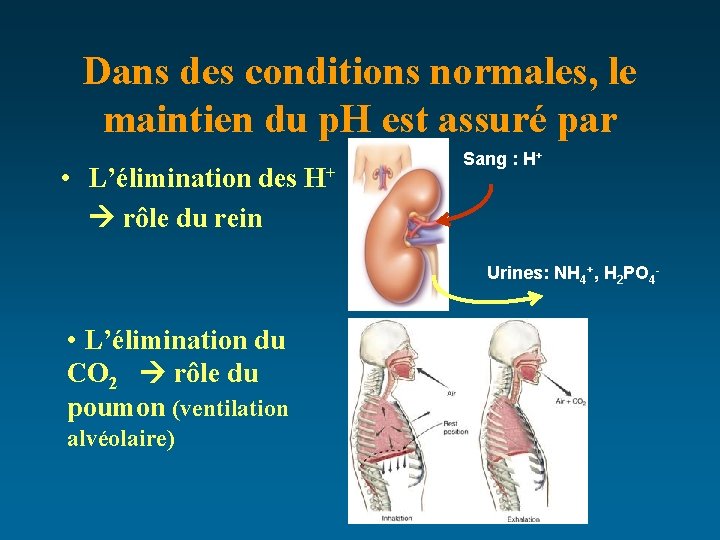
Dans des conditions normales, le maintien du p. H est assuré par • L’élimination des H+ rôle du rein Sang : H+ Urines: NH 4+, H 2 PO 4 - • L’élimination du CO 2 rôle du poumon (ventilation alvéolaire)

le bicarbonate : HCO 3 c’est la principale “ substance tampon ” vis à vis des acides autres que l’acide carbonique (ou CO 2 dissous) • son taux plasmatique “ détermine ” le niveau final du p. H • sa régulation est RENALE : réabsorption ou élimination • Il s’agit donc d’une régulation « lente »

Le système tampon: bicarbonate/acide carbonique Valeurs normales p. H= 7. 4 ± 0. 02 p. CO 2= 40 ± 4 mm. Hg = 5. 35 ± 0. 5 k. Pa HCO 3 -= 24 ± 2 mmol/l

Les systèmes tampons : • Osseux ( carbonates et phosphates de calcium) • Intra-cellulaires – protéines (en particulier l’hémoglobine dans les hématies), – phosphates • Extra-cellulaires – protéines (en particulier l’albumine dans le sang), – bicarbonates
![Définitions p. H=6. 1 + log [HCO 3 -]/[CO 2] p. H ~ log Définitions p. H=6. 1 + log [HCO 3 -]/[CO 2] p. H ~ log](http://slidetodoc.com/presentation_image_h2/3f24617cbb2c929aa0cd82fc73a1c49e/image-60.jpg)
Définitions p. H=6. 1 + log [HCO 3 -]/[CO 2] p. H ~ log [HCO 3 -] p. CO 2
![acidose respiratoire [CO 2] Accumulation de CO 2 p. H acidose respiratoire [CO 2] Accumulation de CO 2 p. H](http://slidetodoc.com/presentation_image_h2/3f24617cbb2c929aa0cd82fc73a1c49e/image-61.jpg)
acidose respiratoire [CO 2] Accumulation de CO 2 p. H

Acidoses respiratoires : • La ventilation est insuffisante pour éliminer le CO 2: p. H < 7, 38, PCO 2 > 42 mm. Hg (> 6 k. Pa), HCO 3 - > 26 mmol/l • Clinique: – Céphalées, érythèmes, sueurs – Tremblements (astérixis) – Troubles neuro-psychiques (anxiété, délire, confusion) – Tachycardie, HTAP
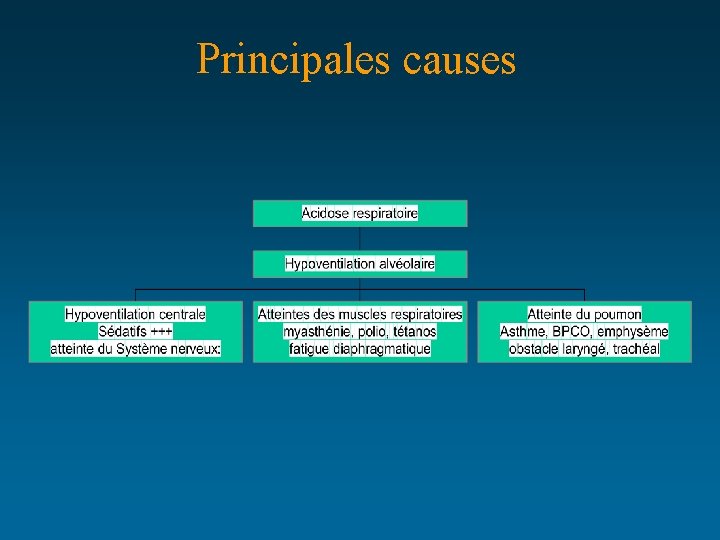
Principales causes
![acidose métabolique [HCO 3 -] Accumulation de H+ p. H acidose métabolique [HCO 3 -] Accumulation de H+ p. H](http://slidetodoc.com/presentation_image_h2/3f24617cbb2c929aa0cd82fc73a1c49e/image-64.jpg)
acidose métabolique [HCO 3 -] Accumulation de H+ p. H

Acidoses métaboliques : p. H < 7, 38, PCO 2 < 38 mm. Hg (> 6 k. Pa), HCO 3 - < 24 mmol/l • Deux mécanismes très différents – liées à une production de substances acides : • acide lactique (état de choc+++, insuf hépatocellulaire…) • corps cétoniques (acidocétose diabétique +++) • autres (intoxication aspirine, éthylène glycol (antigels), isoniazide) – liées à une perte de bicarbonate : • par diarrhées • par perte rénale
![alcalose respiratoire [CO 2] Baisse du CO 2 p. H alcalose respiratoire [CO 2] Baisse du CO 2 p. H](http://slidetodoc.com/presentation_image_h2/3f24617cbb2c929aa0cd82fc73a1c49e/image-66.jpg)
alcalose respiratoire [CO 2] Baisse du CO 2 p. H

Alcalose respiratoire : p. H > 7, 42, PCO 2 < 38 mm. Hg (> 6 k. Pa), HCO 3 - < 26 mmol/l Clinique: Tachycardie, arythmie, douleur thoracique, tétanie Céphalées, confusions, convulsions Survient en cas d’hyperventilation: – sous assistance respiratoire – Réponse à l’hypoxie: insuf respiratoire, cardiaque, altitude – spontanément : origine “centrale ” en réaction à un stress : – psychique : crise de panique, anxiété pathologique – organique : hypovolémie, infection ++ – anémie
![alcalose métabolique [HCO 3 -] p. H Accumulation de bicarbonate alcalose métabolique [HCO 3 -] p. H Accumulation de bicarbonate](http://slidetodoc.com/presentation_image_h2/3f24617cbb2c929aa0cd82fc73a1c49e/image-68.jpg)
alcalose métabolique [HCO 3 -] p. H Accumulation de bicarbonate

Alcalose métabolique • Survient en cas de : • Perte de protons : – perte de suc gastrique acide ! (occlusion haute) • Accumulation de bicarbonate : • effet constant des diurétiques – Sauf antialdostérone • excès d’apport de bicarbonate

Mécanismes compensateurs • BUT: maintenir le p. H normal 7. 4 • Réponse respiratoire immédiate. – ventilation alvéolaire: épuration de CO 2 • Réponse rénale décalée d’environ 6 à 12 heures et max en quelques jours – Réabsorption des bicarbonates filtrés – Excrétion d’ H+ libre – Excrétion d’H+ non libre (tampons: phosphates, acétoacetates, Beta-hydroxybutyrate)

Traitement des troubles acido-basiques – 1) traiter de la cause – 2) traitement “ symptomatique ” ATTENTION au POTASSIUM!!! • L’acidose fait sortir le potassium de la cellule hyperkaliémie (QS) • L’alcalose fait rentrer le potassium dans la cellule hypokaliémie (QS)

pour l’acidose respiratoire : • Traitement de la cause (QS) • Traitements permettant d ’améliorer la ventilation alvéolaire – Arrêt des sédatifs+++ (antagonistes: anexate, narcan) – bronchodilatateurs (béta mimétiques) – ventilation avec hélium (Héliox) – assistance respiratoire • non invasive (masque, casque : VNI) • invasive : intubation / trachéotomie – dans l ’IRC décompensée – dans l ’état de mal asthmatique

pour l’acidose métabolique : • 1) favoriser la compensation respiratoire : – hyperventilation : • spontanée : la préserver (pas de sédation) • sous VA : la maintenir après intubation • 2) apport de bicarbonate : – isotonique uniquement – en cas de pertes véritables (diarrhées, rein) • 3) correction métabolique : “retour en arrière” dans l’acidose cétosique ou lactique • 4 ) l’hémodialyse : parfois indispensable

pour l’alcalose métabolique : • Traitement de la cause: – Occlusion haute +++ – Diminuer la perte acide: inhibiteur de la pompe à proton • Rétablir la volémie et la chlorémie (Nacl, Kcl) +++ • correction par perfusion de substances “acides ” : – tout apport de chlorure (sodium, potassium) • renforcer de l’élimination de bicarbonate par le rein : – un diurétique spécifique : l ’acétazolamide (diamox) inhibiteur de l ’anhydrase carbonique du tubule rénal

pour l’alcalose respiratoire : • pas de traitement dans les cas simples (anxiolytiques) • cas particulier : l ’altitude – Prévention des troubles neurologiques – En renforçant la compensation métabolique • Acétazolamide (Diamox) • accroît l ’élimination urinaire de bicarbonate

- Slides: 76