EPOC en el paciente geritrico Revisin Bibliogrfica Dr

EPOC en el paciente geriátrico Revisión Bibliográfica Dr. Jorge Luis Passarelli Residente Geriatría, 1 er año 1/03/2011

Definiciones • Según SEPAR: ¨Presencia de obstrucción crónica y poco reversible al flujo aéreo causada, principalmente, por una reacción inflamatoria frente al humo del tabaco¨. • Según GOLD: ¨Limitación parcialmente reversible o irreversible al flujo aéreo, la cual es progresiva y no puede ser revertida por tratamiento¨. • Según BTS: ¨ Trastorno crónico y lentamente progresivo que se caracteriza por obstrucción de las vías aéreas…. Que no se modifica mucho en un plazo de varios meses¨.
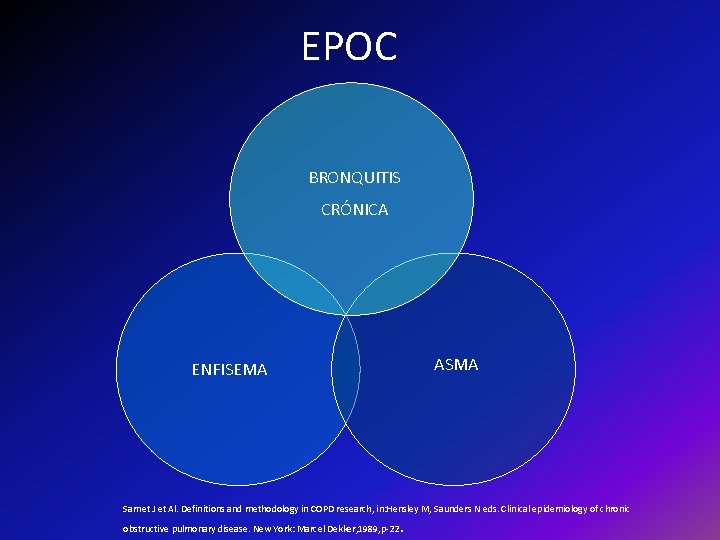
EPOC BRONQUITIS CRÓNICA ASMA ENFISEMA Sarnet J et Al. Definitions and methodology in COPD research, in: Hensley M, Saunders N eds. Clinical epidemiology of chronic obstructive pulmonary disease. New York: Marcel Dekker, 1989, p-22 .
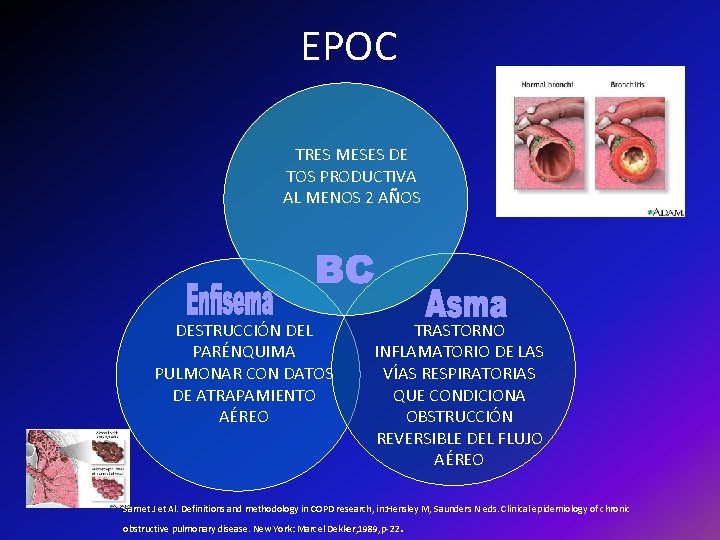
EPOC TRES MESES DE TOS PRODUCTIVA AL MENOS 2 AÑOS DESTRUCCIÓN DEL PARÉNQUIMA PULMONAR CON DATOS DE ATRAPAMIENTO AÉREO TRASTORNO INFLAMATORIO DE LAS VÍAS RESPIRATORIAS QUE CONDICIONA OBSTRUCCIÓN REVERSIBLE DEL FLUJO AÉREO Sarnet J et Al. Definitions and methodology in COPD research, in: Hensley M, Saunders N eds. Clinical epidemiology of chronic obstructive pulmonary disease. New York: Marcel Dekker, 1989, p-22 .

Epidemiología • El EPOC que era la 5ª causa de muerte en 1990, ya es la 4ª desde el 2000 y pasará a ser la 3ª en el 2020. • La OMS indica que en el 2030, la EPOC seguirá siendo la causa del 7. 8% de todas las muertes y representará el 27% de las muertes relacionadas por el tabaco. Actualmente existen en el mundo no menos de 210 millones de persona con EPOC. (3) Monografías NEUROMADRID VOLUMEN XV/2010. Actualizaciones en la EPOC.

• Consecuencia principal: TABACO!! En España el tabaco causa 60, 000 muertes cada año y se considera que es la causa más importante de EPOC y Ca. De pulmón. Tendencias recientes de la prevalencia del tabaquismo en España, por sexo. (3) AÑO 1994 1999 2007 2009 Hombres 42. 1% 39. 1% 32. 2% 32. 5% Mujeres 24. 7% 24. 6% 22. 1% Fuente ENS ENS EESE Monografías NEUROMADRID VOLUMEN XV/2010. Actualizaciones en la EPOC.
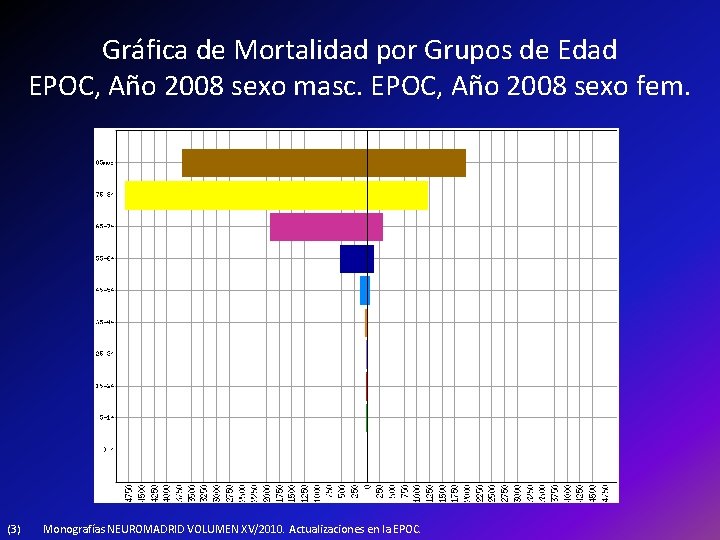
Gráfica de Mortalidad por Grupos de Edad EPOC, Año 2008 sexo masc. EPOC, Año 2008 sexo fem. (3) Monografías NEUROMADRID VOLUMEN XV/2010. Actualizaciones en la EPOC.

Factores de Riesgo FACTOR DE RIESGO TABAQUISMO PIPA EXPOSICIÓN OCUPACIONAL CONTAMINACIÓN AMBIENTAL COMENTARIO FR más importante. Mayoría de casos. Alto riesgo. < que tabaquismo. Carbón y oro. Comerciantes granos, cemento y algodón. Combustible para cocinar, partículas de contaminación ambiental. FACTOR GENÉTICO Déficit de Alfa-1 -antitripsina. SOCIOECONÓMICO Nivel bajo. ENFERMEDADES INFANCIA < Peso, infección respiratoria, asma bronquial. (2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

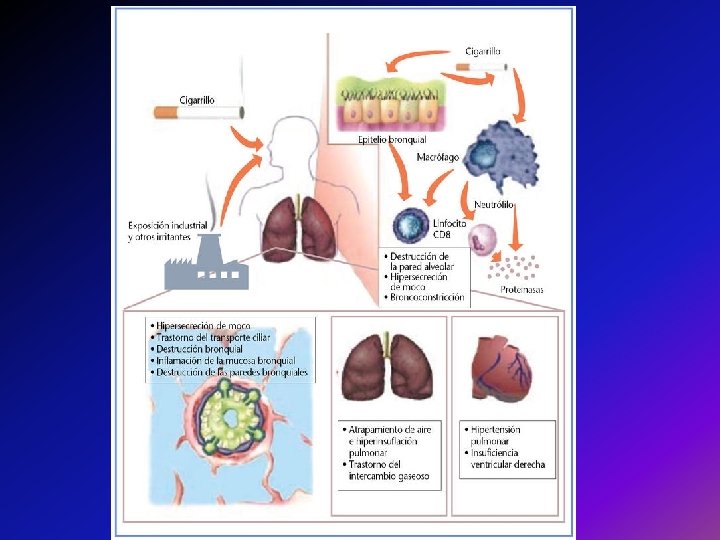
Patofisiología Inflamació n crónica en vía Macrófago aérea y s, alveolos Neutrófilo s, Linf. T CD 8 Liberación factores quimiotáctic os Atracción de células inflamatorias Liberación de células inflamatori as Mediador es LB 4, IL 8, TNF alfa Activación de Macrófag os Tabaquism o y otros irritantes Interacción entre mediadores moleculares y celulares compleja

Teorías para explicar patogénesis Desbalance de Proteasas. Antiproteasas • Proteasas como la elastasa, proteinasa 3 y metaloproteinasas son inducidas por el tabaco. • Dan lugar a daño pared alveolar e hipersecreción de moco. • Alfa-1 antitripsina e inhibidores de metaloproteinasas. • Desbalance. Destrucción tejido conectivo. Enfisema. Aumento del estrés oxidativo • Desbalance entre radicales de oxígeno y la habilidad del organismo para destoxificar. • El exceso de estrés oxidativo produce activación de genes inflamatorios e inactivación de antiproteasas. • Dando lugar a inflamación local. (2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

Cambios en la Fisiología Pulmonar • Limitación del flujo espiratorio causado por una estrechez de las vías aéreas y cambios enfisematosos en el pulmón. • Una reducción en el índice FEV 1/FVC. • Ventilación no uniforme de los pulmones. • Hipercapnia se observa en estadios finales del EPOC. Usualmente cuando el FEV 1 es de 1 L o menos. • Atrapamiento aéreo hace que sea mas dificultosa la respiración. • La destrucción del parénquima pulmonar empeora la ventilación y también la hipercapnia y la hipoxemia.

Efectos no pulmonares • Capacidad para el ejercicio reducida. • Muchos fallecen de causas cardiovasculares y cáncer. • Mayor prevalencia de IMC reducido, osteoporosis, y aumento de las concentración sistémicas de marcadores inflamatorios.

Manifestaciones Clínicas • Mayoría entre la 5ª y 6ª década. • Disnea es el síntoma más común y una razón importante de reducción de actividad física. Actividad física Hasta Reposo • Tos productiva y no productiva. Intermitente Persistente • Sibilantes con la actividad física.

• Incluir en la evaluación la historia médica como el asma, tabaquismo, exposición ocupacional, historia familiar, y frecuencia de hospitalizaciones y exacerbaciones. • Síntomas relacionados condiciones de salud crónicas como enf. cardiovascular (muy común en estos pacientes). • Desarrollo de hipertensión secundaria (cor pulmonale).

Hallazgos al examen físico Tórax en barril. Tiempo de espiración alargado. Ruidos cardiacos alejados. Roncus en la auscultación. Uso de músculos accesorios de la respiración. Signos de Cor Pulmonale: edema, hígado congestivo, IY. Estado funcional. ABVD y test 6 minutos de la marcha. (Progresión enfermedad, predictores de mortalidad). • Disminución de la Sat O 2. • •

Diagnóstico • Espirometria (FEV 1, FVC y radio FEV 1/FVC). En el paciente geriátrico: - Dificultad para entender instrucciones. - Problemas de destreza. Pobre calidad de resultados. • PFR: incluyen FEV 1, FVC, volúmenes pulmonares y capacidad de difusión. • Medidor de flujo máximo. PARA ASMA.

• FEV 1 en respuesta a broncodilatadores: -Aumento del FEV 1 en 12% y 200 ml. • La respuesta a Metacolina, solución salina hipertónica, Adenosina, ejercicio e hiperventilación son comunes en asma y pueden estar presente en EPOC asociándose a mal pronóstico.

• Radiografía de Tórax: es de ayuda para descartar otros diagnósticos como ICC o para identificar lesiones bullosas y también para el diagnóstico de EPOC. • Hallazgos en EPOC: -Diafragma bajo y aplanado. -Aumento del espacio retroesternal. -Corazón en forma de lágrima.
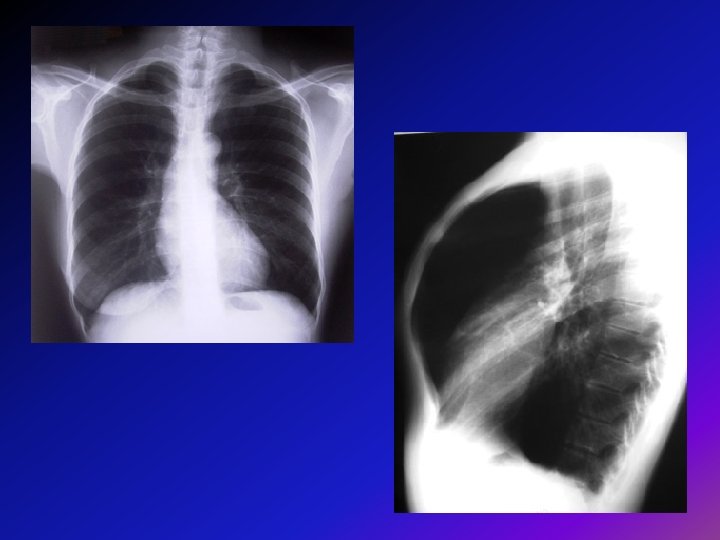

• Una TAC torácica de AR es de ayuda cuando el diagnóstico es dudoso o cuando esta contemplada alguna cirugía. • GSA: es recomendada cuando los pacientes tienen un FEV 1 < 50% para identificar Hipercapnea. • Otros: analítica, ecocardiograma, test de la marcha (pacientes con EPOC e ICC).

(2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

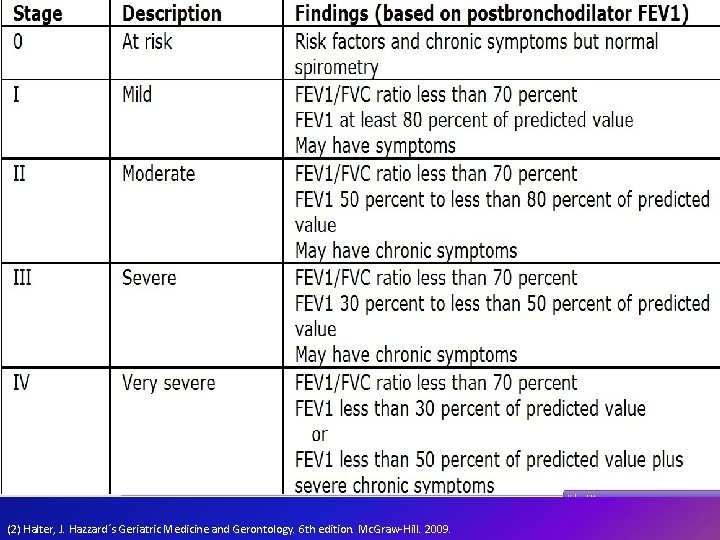
Severidad del EPOC • FEV 1 factor más importante como predictor de mortalidad. • FEV 1/FVC es importante para diagnosticar la limitación del flujo aéreo pero tiene poco valor para evaluar la severidad.

• Índice de BODE por Celli et al. : es una escala de 10 puntos y está basada en: B (IM) O (Obstrucción < del FEV 1) D (Disnea) E (Ejercicio; test de la marcha) Un alto resultado se correlaciona con alta mortalidad.

Historia • Después de los 25 años el FEV 1 inicia a descender continuamente a lo largo de toda la vida. • No fumadores sin patología respiratoria pierden entre 25 a 30 m. L por año después de los 35 años. • Los fumadores añosos pierden 48 m. L por año. • La pérdida es más alta en hombres y en raza blanca.

• Cuando el FEV 1 está entre el 40% y el 59% del valor teórico Discapacidad. • Si el FEV 1 cae por debajo de 1 L, la mortalidad a 5 años se acerca al 50%. • Al dejar de fumar antes de 45 años el FEV 1 cae. • Exacerbaciones causadas por infecciones. • Estadio Leve 1 o 2 exacerbaciones por año.

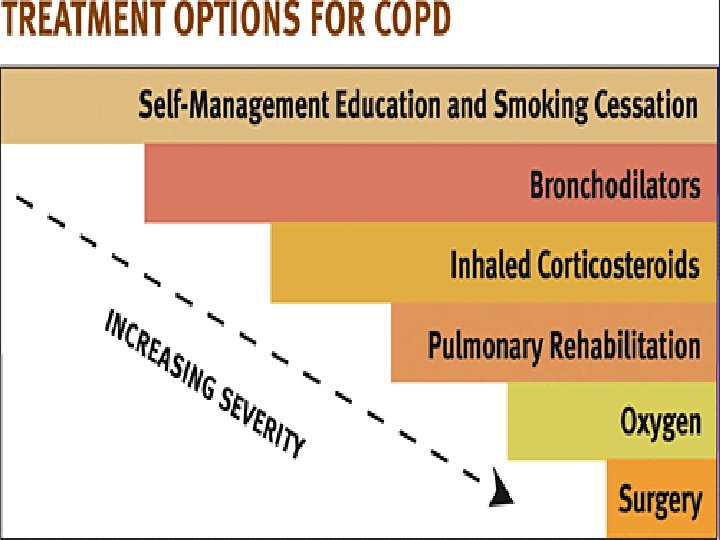
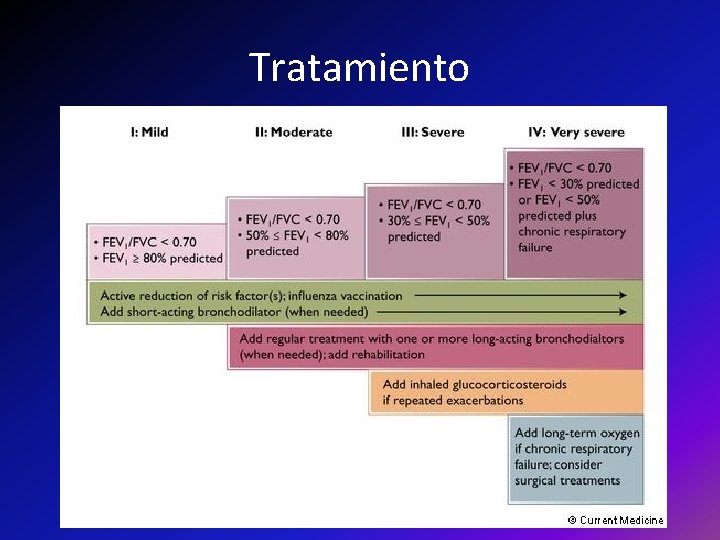
Metas del manejo en EPOC estable • Progresión lenta de la enfermedad. • Mejoramiento de los síntomas particularmente de disnea. • Prevenir exacerbaciones. • Reducir la mortalidad.

PARAR DE FUMAR Y OXIGENO SUPLEMENTAL SON LAS ÚNICAS INTERVENCIONES QUE HAN DEMOSTRADO REDUCIR LA MORTALIDAD.
Tratamiento
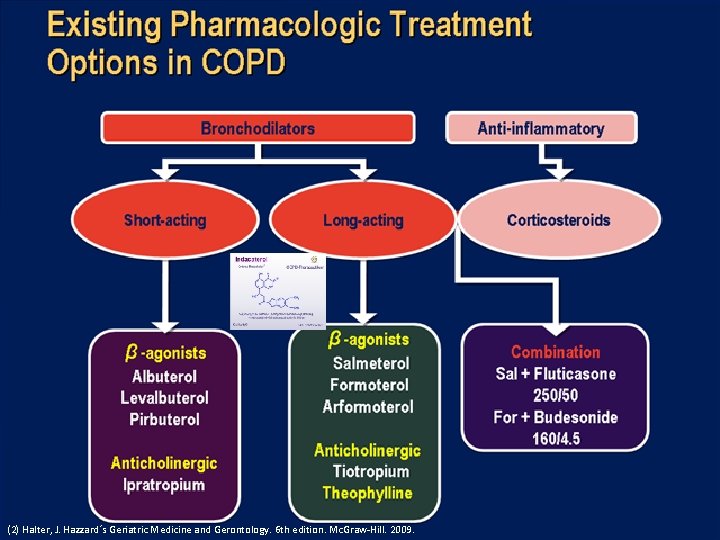
(2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

• Broncodilatadores de acción corta. Son fármacos eficaces en el control rápido de los síntomas. Se recomienda su empleo a demanda cuando de forma circunstancial exista deterioro sintomático (Evidencia B). (3) Guía-EPOC-SEPAR-2009. http: //www. separ. es/doc/publicaciones/normativa/guia_epoc_2009_separ. pdf

• Broncodilatadores de acción prolongada. Deben ser utilizados en todos aquellos pacientes que precisan tratamiento de forma regular porque reducen los síntomas y mejoran la calidad de vida • Estudios recientes han demostrado un descenso en el número de exacerbaciones con formoterol, salmeterol y tiotropio (Evidencia A). (3) Guía-EPOC-SEPAR-2009. http: //www. separ. es/doc/publicaciones/normativa/guia_epoc_2009_separ. pdf

• Metilxantinas. El tratamiento con metilxantinas produce una mejoría clínica y espirométrica leve (Evidencia D). • Glucocorticoides. El tratamiento con glucocorticoides inhalados en la EPOC moderada y grave reduce el número de exacerbaciones, produce un leve incremento en el FEV 1 y mejora la calidad de vida (Evidencia A). (3) Guía-EPOC-SEPAR-2009. http: //www. separ. es/doc/publicaciones/normativa/guia_epoc_2009_separ. pdf

• Combinación de glucocorticoides y agonistas beta-2 de acción prolongada. En pacientes con EPOC moderada y grave, esta combinación produce una mejoría adicional de la función pulmonar y los síntomas y una reducción mayor de las exacerbaciones (Evidencia A). (3) Guía-(2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

Vía inhalada • Acción más rápida. • Menos efectos adversos. • Mayor broncodilatación con dosis más pequeñas. • Depósito orofaringeo causa mayor absorción sistémica, mayor irritación local y en el caso de corticosteroides candidiasis.

Oxigenoterapia • 19 ó más horas/día. • 12 ó 15 horas/día. (2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

Criterios para O 2 domiciliario en EPOC EN REPOSO • Pa. O 2 ≤ 55 mm. Hg ó Sa. O 2 ≤ 88%. • Pa. O 2 56 -59 o Sa. O 2 89% en presencia de HTP, Cor Pulmonale, edema secundario a fallo derecho, eritrocitosis con Htc > 55%. EJERCICIO • Sa. O 2 ≤ 88% durante ejercicio. • Mejoría de la hipoxia, disnea. • Capacidad para hacer ejercicio al utilizar O 2. (2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

Rehabilitación Pulmonar • Programa multidisciplinario para pacientes con EPOC moderado a severo especialmente para aquellos que tienen pérdida de peso, depresión y aislamiento social. • Metas: -Mejorar la capacidad para el ejercicio. -Regreso a ABVD. -Mayor motivación. -Calidad de vida.
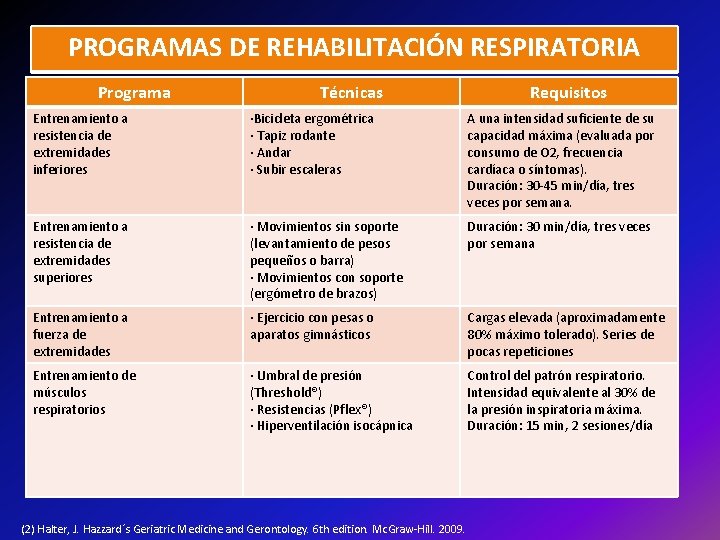
PROGRAMAS DE REHABILITACIÓN RESPIRATORIA Programa Técnicas Requisitos Entrenamiento a resistencia de extremidades inferiores ·Bicicleta ergométrica · Tapiz rodante · Andar · Subir escaleras A una intensidad suficiente de su capacidad máxima (evaluada por consumo de O 2, frecuencia cardíaca o síntomas). Duración: 30 -45 min/día, tres veces por semana. Entrenamiento a resistencia de extremidades superiores · Movimientos sin soporte (levantamiento de pesos pequeños o barra) · Movimientos con soporte (ergómetro de brazos) Duración: 30 min/día, tres veces por semana Entrenamiento a fuerza de extremidades · Ejercicio con pesas o aparatos gimnásticos Cargas elevada (aproximadamente 80% máximo tolerado). Series de pocas repeticiones Entrenamiento de músculos respiratorios · Umbral de presión (Threshold®) · Resistencias (Pflex®) · Hiperventilación isocápnica Control del patrón respiratorio. Intensidad equivalente al 30% de la presión inspiratoria máxima. Duración: 15 min, 2 sesiones/día (2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009.

Cirugía para EPOC • Cirugía de reducción del volumen pulmonar. (LVRS). EPOC avanzado causado por enfisema. • National Emphysema Treatment Trial Research Group. LVRS en 1200 pacientes con promedio de 65 años. • Mejoría post cirugía del FEV 1 de 250 a 350 ml. • Test de la marcha. Mejoría de la disnea y de la distancia recorrida.

Exacerbación del EPOC • Aumento de la morbilidad. • Costo hospitalario y mortalidad. • Síntomas: empeoramiento disnea, aumento del volumen de esputo, esputo purulento. • Exacerbación Tipo I: todos los síntomas. • Exacerbación Tipo II: 2/3 de los síntomas. • Exacerbación Tipo III: 1/3 de los síntomas. • En promedio pacientes con EPOC tienen 3 exacerbaciones por año.

• Período prodrómico de hasta 1 semana con síntomas de aumento de la disnea, tos, dolor de garganta y rinorrea. • El día de la exacerbación hay una caída de la función pulmonar. • Marcadores inflamatorios aumentados.

• Causa más frecuente es la infección respiratoria. (Virus incluyendo rhinovirus, VSR, coronavirus, influenza, parainfluenza y bacterias como H. influenzae, S. pneumoniae y M. catarralhis) • Aumento de los niveles de mieloperoxidasas en esputo, y de niveles de IL-8 y LTB 4.

• Uso de ATB en exacerbaciones es controversial. • Efecto beneficioso en paciente Tipo I.

Otros Tratamientos • HELIOX

Otros tratamientos §Anticuerpos monoclonales

Otros tratamientos • Estatinas en EPOC

REFERENCIAS BIBLIOGRÁFICAS (1) Raymond, C. Broxklehurst´s Geriatría. 6 a edición. Marbán libros, S. L. 2007. (2) Halter, J. Hazzard´s Geriatric Medicine and Gerontology. 6 th edition. Mc. Graw-Hill. 2009. (3) GOLD executive committe. Global Initiative for Chronic Obstructive Pulmonary Disease. Accesible en: www. goldcopd. com. Visitada el 28 de abril de 2007. (4) Guía-EPOC-SEPAR-2009. http: //www. separ. es/doc/publicaciones/normativa/guia_epoc_2009_sep ar. pdf (5) Monografías NEUROMADRID VOLUMEN XV/2010. Actualizaciones en la EPOC.

Muchas Gracias!!!
- Slides: 51