EPATOPATIE IN GRAVIDANZA ACG CLINICAL GUIDELINE LIVER DISEASE















- Slides: 20

EPATOPATIE IN GRAVIDANZA ACG CLINICAL GUIDELINE: LIVER DISEASE AND PREGNANCY TRAM T. TRAN ET ALL. AM J GASTROENTEROL 02/2016 Acute Fatty Liver Disease of Pregnancy: Updates in Pathogenesis, diagnosis and Management Joy Liu et all. Am J Gastroenterol 06/2017

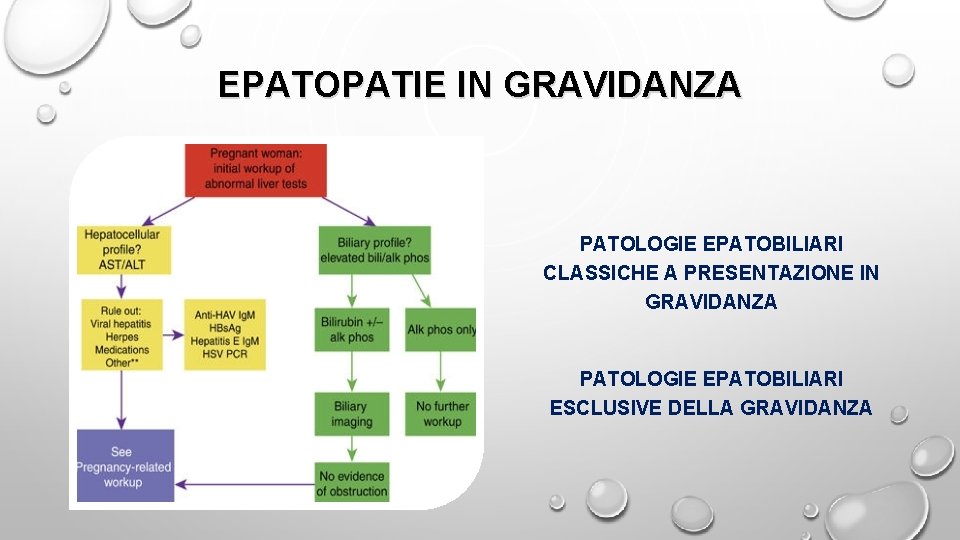
EPATOPATIE IN GRAVIDANZA VALUTAZIONE DELLA PZ CON ENZIMI EPATICI ALTERATI VARIAZIONI FISIOLOGICHE IN GRAVIDANZA - AUMENTO LIVELLI AFP E APH (PRODOTTI DALLA PLACENTA) - RIDUZIONE HB E ALBUMINA (CONSEGUENZA DELLO STATO DI EMODILUIZIONE) SE AST/ALT/BILIRUBINA/GGT ALTERATE APPROFONDIMENTO (WORKUP STANDARD)

EPATOPATIE IN GRAVIDANZA PATOLOGIE EPATOBILIARI CLASSICHE A PRESENTAZIONE IN GRAVIDANZA PATOLOGIE EPATOBILIARI ESCLUSIVE DELLA GRAVIDANZA

EPATOPATIE IN GRAVIDANZA IMAGING (1) • ECT ADDOME COMPLETO PRIMA SCELTA • RMN SENZA GADOLINIO POSSIBILMENTE NEL SECONDO/TERZO TRIMESTRE • MDC IODATO AUMENTA RISCHIO IPOTIROIDISMO NEONATALE EVITARE GADOLINIO ATTRAVERSA LA PLACENTA E LIQUIDO AMNIOTICO EVITARE

EPATOPATIE IN GRAVIDANZA IMAGING (2) TC ADDOME - TERATOGENA (RIDUZIONE CRESCITA FETALE, MICROENCEFALIA) - COMPORTA AUMENTATO RISCHIO NEOPLASIE EMATOLOGICHE NEL FETO - PERIODO A MAGGIOR RISCHIO: 8 -15 SETT GESTAZIONALE - FATTIBILE CON PROTOCOLLI A IRRADIAZIONE MINIMA (2 -5 RADS; TC ADDOME CLASSICA: 3. 5 RAD) BIOPSIA EPATICA - FATTIBILE SE NECESSARIA (PREDILIGERE APPROCCIO TRANSGIUGULARE 0. 05 -0. 1 RAD)

EPATOPATIE IN GRAVIDANZA PATOLOGIE EPATOBILIARI ESCLUSIVE DELLA GRAVIDANZA II e III trimestre Iperemesi gravidica Colestasi intraepatica gravidica Preeclampsia/eclampsia HELLP syndrome Steatosi epatica acuta della gravidanza

EPATOPATIE IN GRAVIDANZA PATOLOGIE EPATOBILIARI ESCLUSIVE DELLA GRAVIDANZA (1) Patologia Iperemesi gravidica (HG) Colestasi intraepatica gravidica (IHCP) Trimestre Primo Secondo e/o terzo Presentazione Fattori di rischio Vomito persistente con perdita di Gravidanza molare almeno il 5% del peso corporeo Patologie trofoblastiche pre-gravidico Gravidanze gemellari AST/ALT mosse (raramente fino a Pregressa HG 20 volte vn) Anomalie fetali Non ittero o deficit di sintesi (es. trisomia 21) Prurito persistente (palmo/pianta/diffuso) Ittero solo nel 25% dei casi e sempre dopo comparsa prurito AST/ALT mosse (raramente > 1000 U/l) Acidi biliari aumentati >10 umol/l Deficit vitamine liposolubili Gestione Supporto generale Non infrequente l’ospedalizzazione Outcome Generalmente favorevole (a risoluzione entro 20 settimane gestazionali) Aumento rischio di basso peso alla nascita, parto pretermine) Età avanzata in Acido ursodesossicolico Generalmente gravidanza (10– 15 mg/kg – meglio di benigna Storia di colestasi postcolestiramina o (risoluzione post-parto) contraccezione desametasone) Aumento acidi biliari Storia Parto anticipato proporzionale al distress personale/famigliare di alla 37 sett fetale) IHCP (desametasone)

EPATOPATIE IN GRAVIDANZA PATOLOGIE EPATOBILIARI ESCLUSIVE DELLA GRAVIDANZA (2) Patologia Trimestre Presentazione Dopo la 20 sett + disfunzione epatica: preeclampsia severa epatomegalia, dolore epigastrico e/o in ipocondrio dx AST/ALT marcatamente aumentate Pre/ Eclampsia (pre: PAOS ≥ 140 mm. Hg o PAOD≥ 90 mm. Hg + proteinuria≥ 300 mg/24 h) (eclampsia: + crisi di grande male) HELLP syndrome Gestione Outcome Parto anticipato alla 36 sett Esito potenzialemente infausto (possibili complicanze: ematoma epatico, rottura epatica) Aumento AST/ALT proporzionale a outcome materno infausto Esito potenzilamente infasto (mortalità Dopo la 22 materna 1 -3%, sett possibili complicanze: infarto epatico, (28 -36 sett o ematoma sottocapsulare, emorragia Fattori di rischio nella prima intraparenchimale) Età avanzata in Complica il 20% dei casi di sett postraramente ittero, spesso ipertensione gravidanza Nulliparità pre/eclampsia parto) e proteinuria (d. d con patologie ipertensive) Parti gemellari Outcome fetale strettamente correlato al timing del parto Anemia emolitica, PTLS < 100000, aumento AST/ALT/bil/LDH dolore epigastrico e/o ipocondrio dx nausea, malessere generale, cefalea, Parto anticipato alla 34 sett

EPATOPATIE IN GRAVIDANZA HELLP SYNDROME • • • Stabilizzazione Reperire un accesso ev per infondere liquidi (lentamente edema!) e/o EC/pool piastrinici Mantenere PAOS <160 mm. Hg e PAOD < 105 mm. Hg prediligendo labetalolo o idralazina Infondere magnesio solfato (dose iniziale 6 g in 20 min + dose di mantenimento 2 g/h) fino a 24 h dopo il parto Somministrare desametasone 10 -20 mg ev ogni 6 h (fino a 48 h dopo parto) Se assenza di miglioramento clinico/laboratoristico parto Parto • ≥ 34 sett e pz instabile: continuare steroidi e programmare parto immediato • ≥ 34 sett e pz stabile: continuare steroidi, aspettare 24 -48 h e indurre parto • ≤ 34 sett: continuare steroidi e programmare il parto pesando al meglio rischi/benefici madre/feto • • Post-parto Consulenza ematologica e nefrologica Ripetere esami ematochimici ogni 6 -24 h per valutare remissione/persistenza del quadro HELLP Syndrome Clinical Presentation - Huma Khan et all. Update Dec 30 2015 Medscape

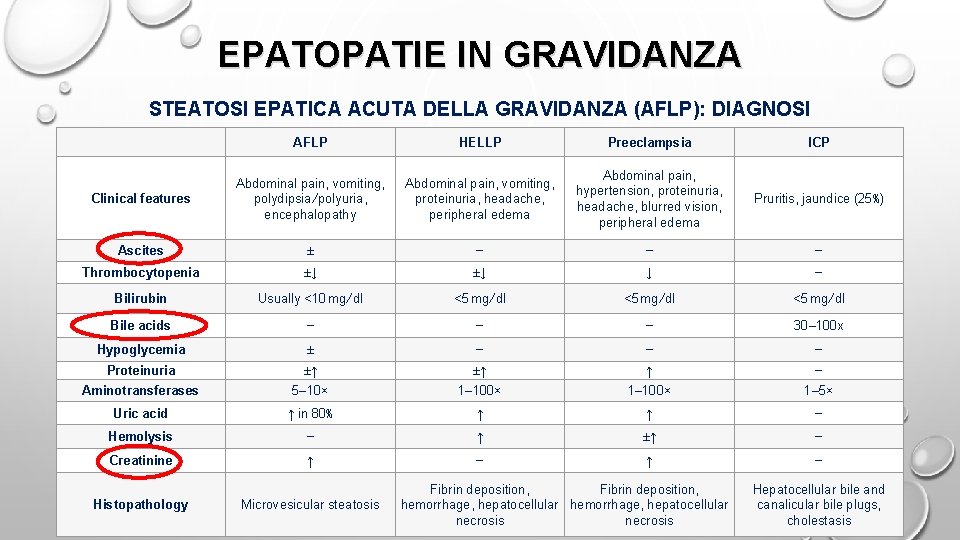
EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): DIAGNOSI DIFFERENZIALE AFLP HELLP Preeclampsia ICP Clinical features Abdominal pain, vomiting, polydipsia/polyuria, encephalopathy Abdominal pain, vomiting, proteinuria, headache, peripheral edema Abdominal pain, hypertension, proteinuria, headache, blurred vision, peripheral edema Pruritis, jaundice (25%) Ascites ± − − − Thrombocytopenia ±↓ ±↓ ↓ − Bilirubin Usually <10 mg/dl <5 mg/dl Bile acids − − − 30– 100 x Hypoglycemia ± − − − Proteinuria ±↑ ±↑ ↑ − Aminotransferases 5– 10× 1– 100× 1– 5× Uric acid ↑ in 80% ↑ ↑ − Hemolysis − ↑ ±↑ − Creatinine ↑ − Histopathology Microvesicular steatosis Fibrin deposition, hemorrhage, hepatocellular necrosis Hepatocellular bile and canalicular bile plugs, cholestasis

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP) EMERGENZA NON COMUNE MA POTENZIALMENTE FATALE A PRESENTAZIONE UNICAMENTE IN GRAVIDANZA (TERZO TRIMESTRE CON PRESENTAZIONE MEDIA ALLA 36 SETTIMANA)

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): EPIDEMIOLOGIA E FATTORI DI RISCHIO INCIDENZA 1: 1000 -1: 15000 INCIDENZA APPARENTEMENTE OMOGENEA PER GRUPPO ETNICO/DISTRIBUZIONE GEOGRAFICA FATTORI DI RISCHIO NOTI: • GRAVIDANZE GEMELLARI • SESSO FETALE MASCHILE • PATOLOGIE EPATICHE DELLA GRAVIDANZA CONCOMITANTI, MADRE AFFETTA DA DM 2, PREGRESSA AFLP

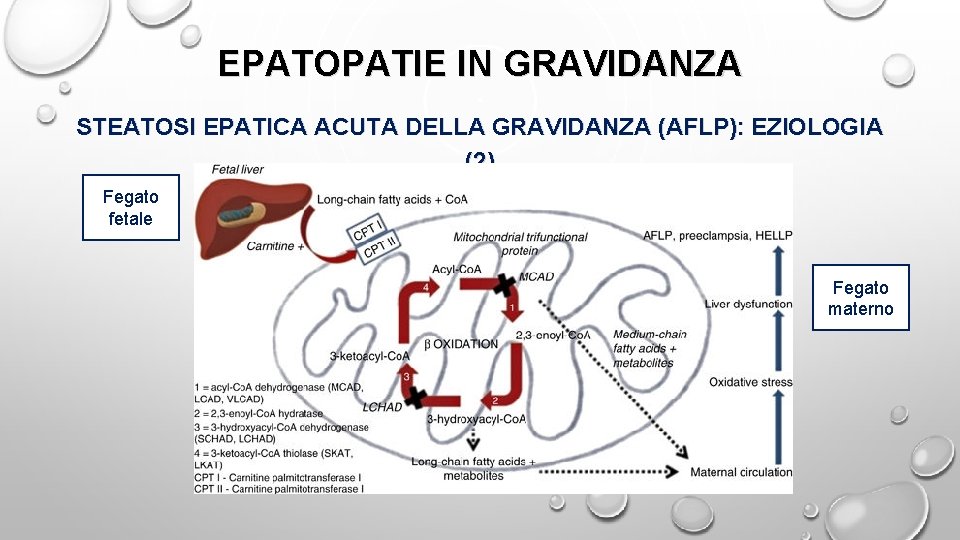
EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): EZIOLOGIA (1) DIFETTO ENZIMATICO MITOCONDRIALE FETALE IMPLICATO NELL’OSSIDAZIONE DEGLI ACIDI GRASSI (FETAL FATTY ACID OXIDATION DEFECTS, FAOD) • DEFICIT DI 3 -IDROSSIACIL-COA DEIDROGENASI A CATENA LUNGA (LCHAD) • DEFICIT DI ACIL-COA DEIDROGENASI A CATENA MEDIA (MCAD) • DEFICIT DI ACIL-COA DEIDROGENASI A CATENA MOLTO LUNGA (VLCAD) IN GRAVIDANZA SI VERIFICA UN FISIOLOGICO AUMENTO DELLA SINTESI DI ACIDI GRASSI LIBERI (FFA) FETO E PLACENTA DOVREBBERO METABOLIZZARLI PER SOSTENERE LA CRESCITA IN CASO DI DIFETTO METABOLICO GLI FFA NON VENGONO METABOLIZZATI E RESTANO NEL CIRCOLO MATERNO DANDO ORIGINE A UN DANNO EPATICO PER SINTESI A QUESTO LIVELLO DI METABOLITI INTERMEDI EPATOTOSSICI (LIPOTOSSICITÀ ATTIVAZIONE INFIAMMATORIA, AUMENTO ROS, NECROSI CELLULARE) UTILE SCREENING IN GRAVIDANZA (EFFETTUATO NEGLI USA VOLTO A IDENTIFICARE PRECOCEMENTE CONSEGUENZE DI UN DEFICIT NELL’OSSIDAZIONE DEGLI

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): EZIOLOGIA (2) Fegato fetale Fegato materno

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP), CLINICA E ITER DIAGNOSTICO (1) • Fondamentale d. d. con altre patologie epatiche uniche della gravidanza o valutazione di eventuali overlap • Nausea/vomito/dolore/ittero/polidipsia/poliuria/insufficienza epatica acuta (coagulopatia, encefalopatia, CID, ipoglicemia), insufficienza renale) • AST/ALT/bilirubina elevate, INR aumentato

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): CLINICA E ITER DIAGNOSTICO (2) • ECT ADDOME (NON SPECIFICA, NON DIAGNOSTICA) • RMN ADDOME (RUOLO PROMETTENTE MA ASSENZA DI EVIDENZE) • BIOPSIA PER VIA TRANSGIUGULARE? - INDICATA IN CASO DI DUBBIO DIAGNOSTICO, DISFUNZIONE EPATICA CON COAGULOPATIA - STEATOSI MICROVESCICOLARE TIPICAMENTE PERIPORTALE E PERICENTRALE*, MITOCONDRI GIGANTI, INFILTRAZIONE LINFOCITICA, SEGNI DI COLESTASI

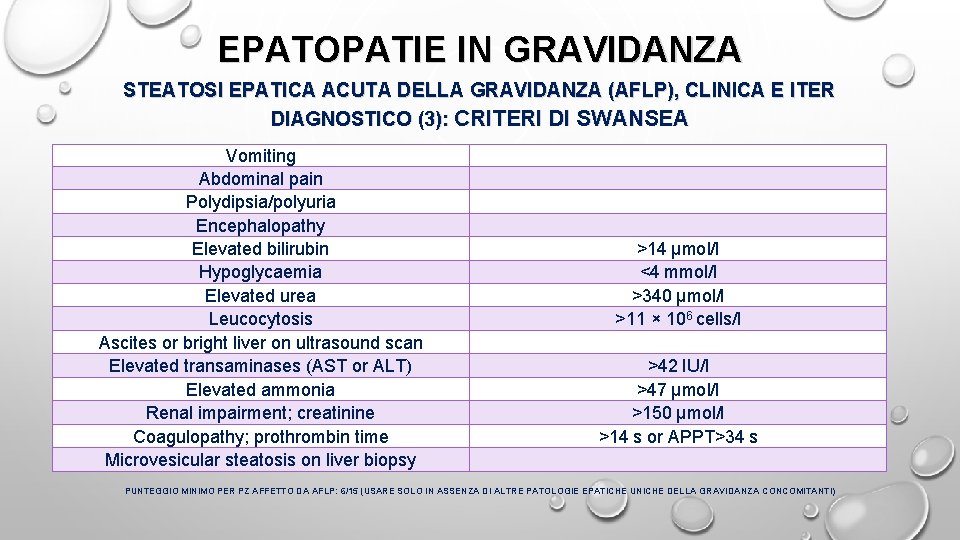
EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP), CLINICA E ITER DIAGNOSTICO (3): CRITERI DI SWANSEA Vomiting Abdominal pain Polydipsia/polyuria Encephalopathy Elevated bilirubin Hypoglycaemia Elevated urea Leucocytosis Ascites or bright liver on ultrasound scan Elevated transaminases (AST or ALT) (SENS 100%, SPEC 57%, VPP 85%, VPN 100%) Elevated ammonia Renal impairment; creatinine Coagulopathy; prothrombin time Microvesicular steatosis on liver biopsy >14 μmol/l <4 mmol/l >340 μmol/l >11 × 106 cells/l >42 IU/l >47 μmol/l >150 μmol/l >14 s or APPT>34 s PUNTEGGIO MINIMO PER PZ AFFETTO DA AFLP: 6/15 (USARE SOLO IN ASSENZA DI ALTRE PATOLOGIE EPATICHE UNICHE DELLA GRAVIDANZA CONCOMITANTI)

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): GESTIONE PROGRAMMARE IMMEDIATAMENTE PARTO SCENARI NELL’IMMEDIATO POST-PARTO: • RISOLUZIONE DELLE DISFUNZIONE EPATICA IN CIRCA 7 GIORNI • COMPARSA DI INSUFFICIENZA EPATICA ACUTA, INSUFFICIENZA RENALE ACUTA, ROTTURA O ISCHEMIA, SEPSI • SE ENCEFALOPATIA E/O ACIDOSI LATTICA INDICATA IMMEDIATA VALUTAZIONE TRAPIANTOLOGICA

EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): OUTCOME E SCREENING MORTALITÀ MATERNA: 15% (85% NEL 1980) STEATOSI PERSISTENTE: 40% DEI CASI (INDICATA SORVEGLIANZA ECOGRAFICA A LUNGO TERMINE) MORTALITÀ FETALE: 20% (CORRELATA ALLE COMPLICANZE POST-PARTO PRETERMINE RETINOPATIA, DISTURBI METABOLICI, IPOTONIA MUSCOLARE)

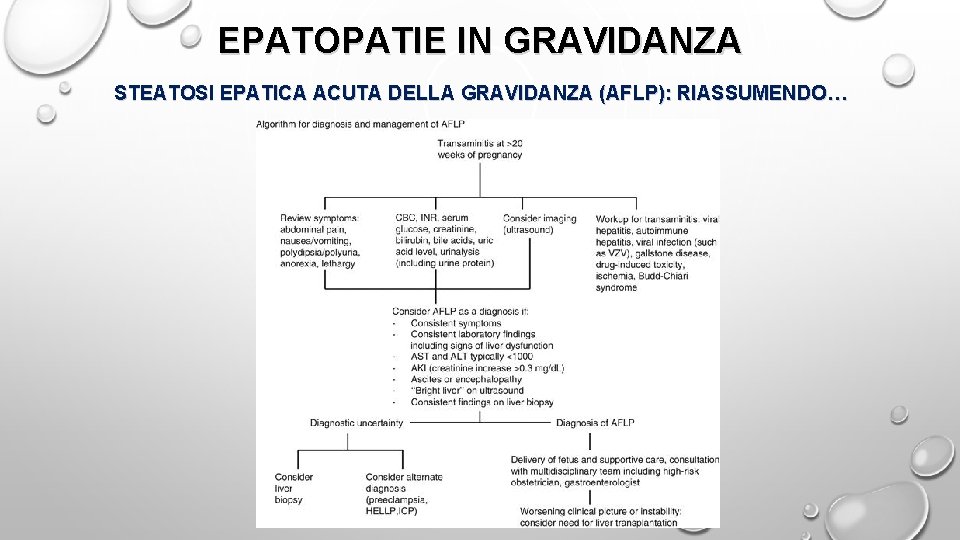
EPATOPATIE IN GRAVIDANZA STEATOSI EPATICA ACUTA DELLA GRAVIDANZA (AFLP): RIASSUMENDO…