ENURESIS PRIMARIA MONOSINTOMATICA Jess Ruiz Oltra Servicio de






























- Slides: 38

ENURESIS PRIMARIA MONOSINTOMATICA Jesús Ruiz Oltra Servicio de Pediatría Hospital Vega Baja, Orihuela 15 de febrero de 2012

INTRODUCCION n n La enuresis nocturna es un trastorno mucho más frecuente de lo que se percibe desde nuestra práctica diaria. Su prevalencia decrece con la edad y tiende a la resolución espontánea, aunque no en todos los casos ni en el momento deseado. En muchos casos esta resolución ocurre demasiado tarde, creando un impacto emocional negativo en el niño, sobrecarga económica y de trabajo a los padres, e incluso problemas en sus relaciones sociales. Para evitar esto debemos conocer perfectamente el tema, su magnitud y la forma de abordarlo de manera eficiente.

TERMINOLOGÍA n n n Enuresis o enuresis nocturna: micción involuntaria de características normales que tiene lugar durante el sueño a una edad y frecuencia socialmente inaceptables. Enuresis es sinónimo de enuresis nocturna, y se refiere únicamente a los niños que mojan la cama mientras duermen. NO se debe confundir con la incontinencia urinaria: presencia de escapes de orina durante el día o durante el día y la noche.

TERMINOLOGÍA Edad necesaria para el diagnóstico: n Para que pueda establecerse el diagnóstico de enuresis, los escapes nocturnos de orina deben producirse a una edad socialmente inaceptable. n Se consideran los 5 años como edad inapropiada, ya que en nuestra sociedad se espera que para entonces ya se haya alcanzado completamente el control vesical nocturno. n Aunque sería posible admitir la edad de 6 años en los varones porque suelen alcanzar más tarde el control nocturno del esfínter vesical. Frecuencia necesaria para el diagnóstico: n No existe consenso en la literatura sobre la frecuencia de noches con escapes de orina necesaria para decir que un niño presenta enuresis (dos noches/semana, una noche/ semana, dos noches/mes y como más aceptada, al menos 4 noches por mes). n Parece sensato individualizar cada caso a la repercusión que los episodios tengan sobre el niño y su familia. n Una noche mojada al mes parece inaceptable para niños mayores y adolescentes.

TERMINOLOGÍA Atendiendo a la existencia de sintomatología acompañante: n n ENURESIS MONOSINTOMÁTICA O NO COMPLICADA: Micciones normales que se roducen en la cama durante la noche sin otros síntomas relacionados con el tracto urinario o gastrointestinal. ENURESIS NO MONOSINTOMÁTICA o SINDROME ENURETICO: Escapes nocturnos de orina que se asocian con sintomatología diurna (polaquiuria, urgencia miccional, incontinencia, estreñimiento crónico, encopresis, . . ) Atendiendo a la existencia o no de un periodo previo de control nocturno del esfínter vesical: n n ENURESIS PRIMARIA: Escapes de orina en niños que nunca han permanecido secos. ENURESIS SECUNDARIA: Escapes de orina en niños que han tenido un periodo previo de noches secas de, al menos, 6 meses. Nos vamos a centrar en la ENURESIS PRIMARIA MONOSINTOMATICA (EPM), que supone un 80 -85% del total.

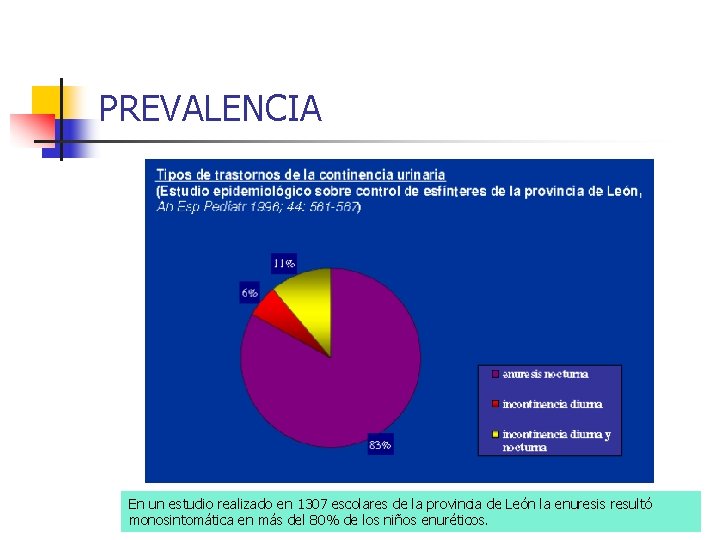
PREVALENCIA En un estudio realizado en 1307 escolares de la provincia de León la enuresis resultó monosintomática en más del 80% de los niños enuréticos.

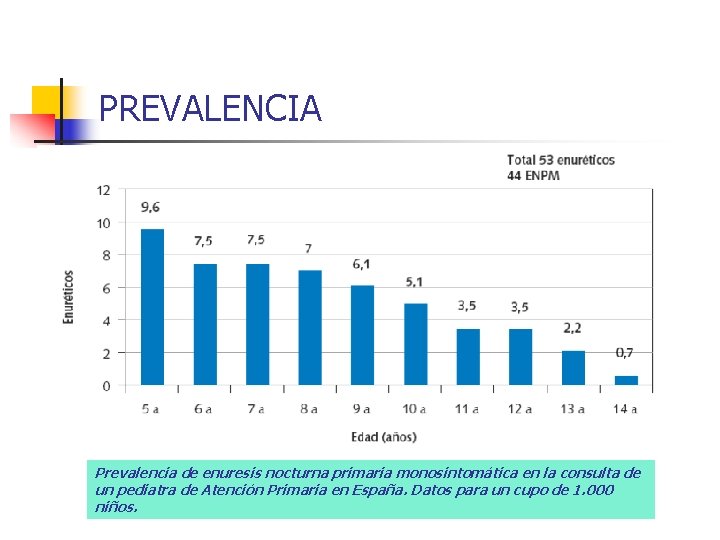
PREVALENCIA Prevalencia de enuresis nocturna primaria monosintomática en la consulta de un pediatra de Atención Primaria en España. Datos para un cupo de 1. 000 niños.

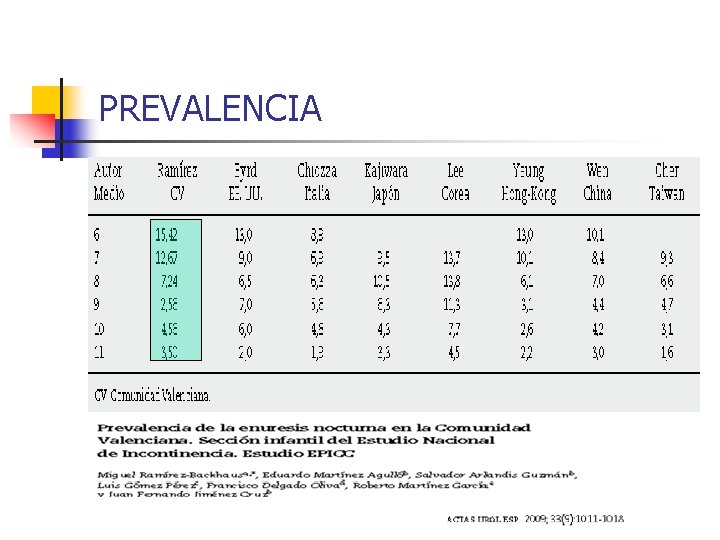
PREVALENCIA

EVOLUCIÓN n n n Cuando se realizan seguimientos a largo plazo de sujetos enuréticos, se observa una tasa de remisión espontánea de un 15% anual. Pero a la vez que disminuye la prevalencia, aumentan la frecuencia y la severidad de los episodios enuréticos. Este problema puede persistir en la edad adulta hasta en el 2% de los casos.

FISIOPATOLOGIA • Predisposición genética: antecedentes familiares. • Factores fisiopatológicos: los principales mecanismos fisiopatológicos que contribuyen a la enuresis son: – Poliuria nocturna: diuresis nocturna mayor que la capacidad vesical teórica para la edad. - Niveles bajos de ADH. - Exceso de líquidos por la noche (potomanía). – Alteración de los mecanismos del despertar. – Alteración vesical. - Capacidad vesical disminuida. - Actividad vesical nocturna aumentada.

PREDISPOSICIÓN GENÉTICA n n n La historia familiar predice la edad de control vesical del niño. El riesgo de enuresis es 5 -7 veces mayor si uno de lo padres tiene historia de enuresis. El 40% de los hermanos del niño enurético también padecen EMP. El riesgo es 11 veces mayor si ambos padres fueron enuréticos. Se han identificado diferentes loci relacionados con EMP en familias enuréticas en los cromosomas 4, 8, 12, 13 y 22, por lo que existe una heterogenicidad genética. El gen GNAZ (cromosoma 22, D 22 s 446 -D 22 s 343) tiene la señal de traducción en ojo/cerebro, y es un candidato excelente para ser el responsable de la enuresis nocturna monosintomática.

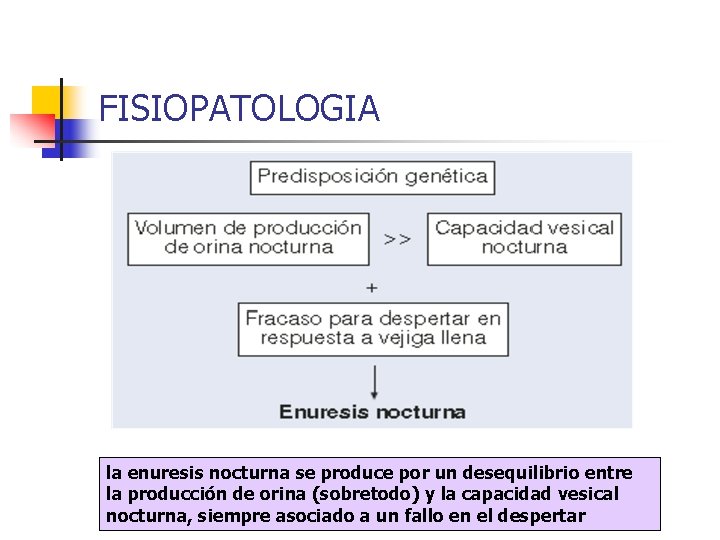
FISIOPATOLOGIA la enuresis nocturna se produce por un desequilibrio entre la producción de orina (sobretodo) y la capacidad vesical nocturna, siempre asociado a un fallo en el despertar

Factores asociados a la enuresis primaria monosintomática Se asocia – Cefalea crónica* – Trastorno de déficit de atención hiperactividad (TDHA)* – Hiperactividad del detrusor, especialmente en enuresis persistente y fracasos terapéuticos No está bien establecida su asociación – Apnea del sueño* – Asma/alergia* – Cafeína – Encopresis/estreñimiento – Infestación por oxiuros* – Diabetes insípida* No se asocia – Epilepsia – Problemas psicológicos en general – Trastornos del sueño – Infección urinaria/bacteriuria – Diabetes mellitus* *Los estudios evaluados no tratan exclusivamente la EMP.

DIAGNÓSTICO n n Se recomienda realizar una búsqueda activa para descartar los casos de enuresis a partir de los 5 años en cualquier visita por enfermedad o controles rutinarios en Atención Primaria de Pediatría. Sólo la exclusión correcta de los casos no monosintomáticos y de la enuresis asociada a trastornos orgánicos nos permitirá identificar los verdaderos casos monosintomáticos, y de esta forma evitar tratamientos y exploraciones complementarias innecesarios o inadecuados.

DIAGNÓSTICO Anamnesis Puntos clave de la anamnesis en la enuresis nocturna: – Desde cuándo presenta enuresis – Periodos secos > 6 m – Nº noches mojadas/mes – Nº veces que moja cada noche (1 ó más de 1) – Clínica urinaria diurna (escapes, urgencia, escozor, posturas de aguantar orina, alteración chorro. . . ) – Antecedentes de infección o anomalías de vías urinarias, enfermedades neurológicas – Existencia de estreñimiento o encopresis – Apnea del sueño – Diagnóstico o sospecha de déficit de atención/hiperactividad – Fármacos que toma regularmente – Bebidas diuréticas (colas, té. . . ) – Situación del niño con el entorno familiar/escolar – Estabilidad familiar, preocupación y motivación de familia y niño por la enuresis – Expectativas-objetivos del tratamiento – Tratamientos previos y resultados

DIAGNÓSTICO Exploración n n La exploración clínica del niño con EMP suele ser normal, por lo que cualquier anomalía encontrada al explorar al niño pondría en duda el diagnóstico. Se debe explorar: n n n La espalda (piel, malformaciones). Los genitales (malformaciones, estenosis de meato, orificio ectópico, vías urinarias). Palpación abdominal. La marcha, pues nos dará información de la afectación de las raíces nerviosas lumbosacras (implicadas en el control vesical). El área ORL (respiración bucal, hipertrofia amigdalar). La presión arterial.

DIAGNÓSTICO Pruebas complementarias n n n En general, las exploraciones complementarias no han demostrado utilidad ni aportan ningún dato adicional en el diagnóstico de la EMP y, por tanto, no se recomiendan. No es necesario realizar ningún urocultivo, ni descartar una diabetes mellitus o insípida para confirmar el diagnóstico de EMP. Sí será necesario realizar pruebas complementarias para diagnosticar enuresis secundarias u otros trastornos o enfermedades orgánicas que cursan con enuresis.

DIAGNÓSTICO Diario miccional La realización del diario miccional durante al menos 3 días es recomendable, pues es el método de evaluación de varios parámetros que nos ayudarán a realizar un diagnóstico de enuresis monosintomática con precisión.

DIAGNÓSTICO Cuestionario: preguntas “clave” para descartar una EMP (Espino, 2005) Para completar la anamnesis, se puede entregar un cuestionario a la familia en la primera visita que deberán completar y entregar en la consulta en la segunda visita junto al diario miccional n n n n Dolor al orinar Necesidad urgente de ir al WC Va al WC a menudo o muy poco (más de 7 o menos de 3) Agacharse para orinar Encoge las piernas para evitar que se le escape Tiene mucha sed Tiene que orinar haciendo esfuerzos El chorro miccional es anormal, escaso o gotea Emite el chorro de orina fraccionado Moja tanto de día como de noche Moja de día durante las siestas Se le escapa el pipí antes de llegar al WC Se le escapa el pipí después de ir al WC Se le escapa o moja sin tener ganas de ir al WC Dificultad o retraso en iniciar la micción n n n Gotea mucho rato después de orinar No se da cuenta de que se le escapa el pipí “Va todo el día mojado” No quiere hacer pipi excepto en casa y/o en la escuela No tiene ganas de hacer pipí al levantarse por la mañana Tiene antecedentes de malformaciones del tracto urinario Ha tenido infecciones de orina Va muy estreñido Tiene “escapes” de “caca” durante el día sin darse cuenta Tiene alguna anomalía neurológica Tiene alguna anomalía en la columna Tiene alguna anomalía en los pies Tiene problemas para andar Tiene alguna anomalía en el ano Tiene alguna anomalía en los genitales

TRATAMIENTO ¿Por qué tratar la enuresis? § § § La Enuresis es la causa de una baja autoestima. Una baja autoestima trae como consecuencia posibles trastornos psicoafectivos y desordenes psíquicos. El tratamiento temprano está recomendado para evitar todos estos problemas.

TRATAMIENTO Principales medidas de tratamiento de la enuresis: n Medidas conductuales simples. n Tratamiento farmacológico: n Desmopresina. n Anticolinérgicos. n Antidepresivos. n Alarmas. La elección del tratamiento se individualizará para cada caso

TRATAMIENTO Recomendaciones del ICI (International Consultation on Incontinence)

TRATAMIENTO Objetivos n n n La única respuesta aceptable sería el éxito inicial y la sequedad completa (objetivo principal del tratamiento). La respuesta parcial y la no respuesta deben ser consideradas siempre como fracasos terapéuticos. Terminología de la respuesta al tratamiento: n n n n No respuesta: reducción < 50%. Respuesta parcial: reducción 50 -89%. Respuesta: reducción > 89%. Respuesta completa: reducción 100% (o 1 o menos de 1 incidente/mes). Recidiva: más de un incidente al mes. Éxito continuado: ausencia de recidivas en seis meses sin tratamiento. Éxito completo: sin recidivas en dos años sin tratamiento.

TRATAMIENTO Medidas conductuales simples 1. Explicar al niño y a su familia, de forma sencilla, el funcionamiento del riñón y la vejiga, así como los mecanismos básicos por los que se produce la enuresis nocturna. 2. Exponer al propio niño y a su familia que éste no tiene ninguna culpa de la situación, sino que se trata de un retraso en la maduración corporal de esta zona, ajeno a la voluntad del niño. 3. Insistir a los familiares en que no se debe reñir al niño ni avergonzarlo. Al contrario, es necesario reforzar la idea de que es, simplemente, un retraso madurativo que se solucionará más tarde o más temprano. 4. El paciente es el que tiene que llevar la iniciativa para lograr su curación. Solicitar a los familiares que tengan una actitud positiva durante el tratamiento, pero que no tomen parte activa en el mismo. Así, la familia no debe despertar al niño por la noche para orinar, ni preparar el despertador ni impedirle beber líquidos. 5. Explicar al niño que debe beber más líquidos durante el día, y disminuir los líquidos después de las 7 de la tarde. 6. Proporcionar un diario o calendario en el que el niño debe anotar las “noches secas” y las “noches húmedas”, así como la ingesta de líquidos nocturnos. 7. Es aconsejable establecer un ritmo u horario miccional, que facilita el control voluntario, vaciando la vejiga en períodos regulares. Asimismo, suele ser útil establecer las mismas rutinas por la noche, acostarse siempre a la misma hora, no cenar cosas saladas, etc. 8. Fomentar la higiene, cambiar la ropa mojada, etc. , pero contraindicar el uso de pañales, salvo en situaciones especiales. 9. Pedir a los familiares que valoren y premien los éxitos conseguidos. 10. Hacer un seguimiento en consulta durante todo el período de tratamiento.

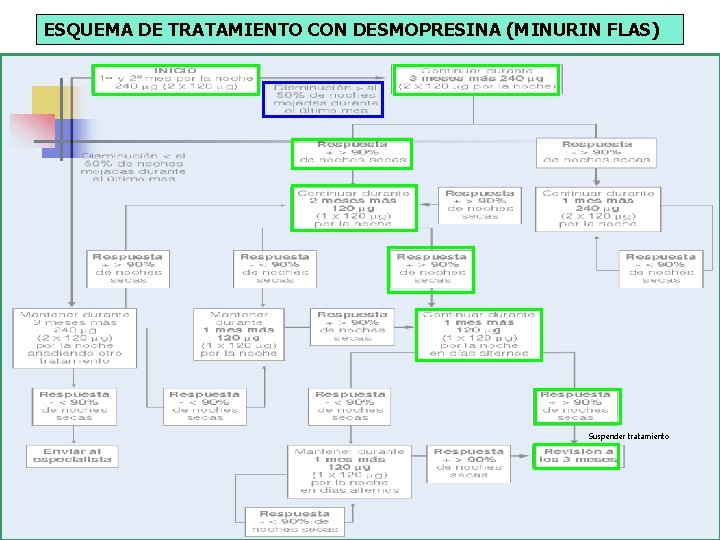
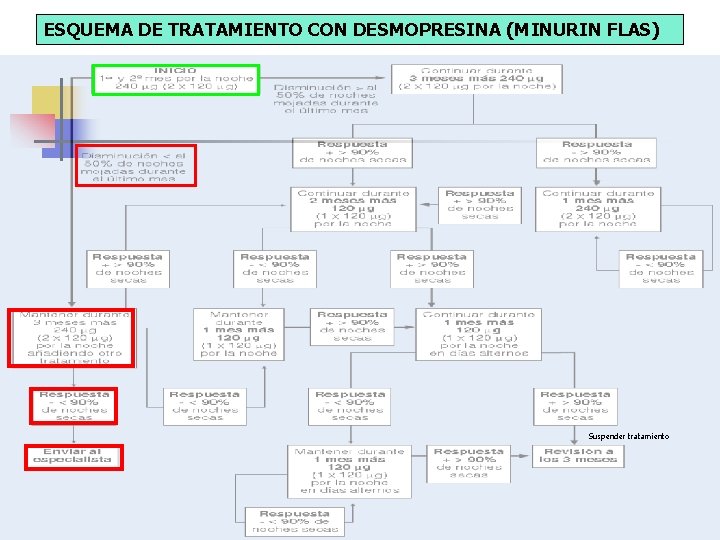
TRATAMIENTO DESMOPRESINA (DDAVP). MINURIN La desmopresina es un análogo sintético de la vasopresina u hormona antidiurética (ADH) con algunos cambios que le dan a su molécula una serie de ventajas: n n Ausencia del efecto vasopresor. Mayor potencia antidiurética. Mayor resistencia a la acción de las proteasas. Vida media más larga (1, 5 -3, 5 horas).

TRATAMIENTO DESMOPRESINA (DDAVP). MINURIN n n La desmopresina ha demostrado beneficio en el tratamiento de las condiciones poliúricas, como la diabetes insípida, nocturia y enuresis nocturna primaria. La tasa de respuesta a desmopresina se sitúa entre el 80 -85% y su eficacia se mantiene a largo plazo en el 70 -75% de los pacientes, en los que se consigue sequedad completa sin recaídas. Inicio del efecto: el inicio del efecto con desmopresina es muy rápido. Ya se observa efecto de en la primera semana de tratamiento; sin embargo, el efecto máximo de reducción de noches mojadas se observa a la 4. ª semana. La dosificación oral oscila entre los 0, 2 -0, 4 mg en comprimido y los 120 -240 μg en Flas (formulación oral liofilizada) al acostarse.

TRATAMIENTO DESMOPRESINA (DDAVP). MINURIN n n n Tolerancia: la desmopresina es un fármaco seguro tanto a corto como a largo plazo. Los efectos adversos de la desmopresina son muy poco frecuentes y son menores cuando se utiliza la vía oral. El único evento considerado serio (y muy infrecuente) es la hiponatremia por intoxicación acuosa Desde 1974 se han publicado 28 casos, todos ellos con la administración intranasal. No obstante, para prevenir la intoxicación acuosa, se aconseja restringir la ingesta líquida nocturna a no más de 240 ml (1 vaso de agua) cada noche que se administre la desmopresina, desde 1 hora antes hasta 8 horas después de la toma.

TRATAMIENTO DESMOPRESINA (DDAVP). MINURIN n Duración del tratamiento. Recaídas tras la finalización del tratamiento n n n El período de tratamiento con desmopresina está establecido en 6 meses, recomendándose posteriormente siempre una pauta de retirada progresiva. No se recomienda la interrupción brusca de un tratamiento con buena respuesta a la desmopresina. Al retirar bruscamente el tratamiento con desmopresina en niños con enuresis, la recaída es habitual. A largo plazo, los límites de la duración del tratamiento vienen impuestos por la pérdida de eficacia. Se ha observado una eficacia mantenida sin efectos secundarios durante tratamientos prologados hasta 5 -7 años.

TRATAMIENTO DISPOSITIVOS DE ALARMA § Consiste en un detector de humedad en contacto con el niño y conectado a un dispositivo que emite una fuerte señal cuando el detector es activado. n n El éxito de este mecanismo se supone que es debido a que entrena el despertar como respuesta a la sensación de vejiga llena Es una hipótesis aún no probada y que no explica otro de los efectos observados, el aumento de la capacidad vesical nocturna. La alarma es una opción terapéutica para la EMP si el niño y la familia están motivados y son colaboradores.

TRATAMIENTO DISPOSITIVOS DE ALARMA

TRATAMIENTO DISPOSITIVOS DE ALARMA n Su indicación principal es: n n n La ausencia de poliuria nocturna, con capacidad vesical normal o reducida. También está indicada cuando hay imposibilidad de administrar desmopresina o si el paciente ha presentado una respuesta parcial al fármaco. La alarma está contraindicada, o simplemente se recomienda cambiar de actitud terapéutica si: n n El niño nunca logra despertarse. O se despierta de manera anormal (excitación, confusión, llanto, agresividad, etc. ). Existe más de un episodio enurético por la noche. O por los factores familiares y de vivienda perturba el descanso de otras personas.

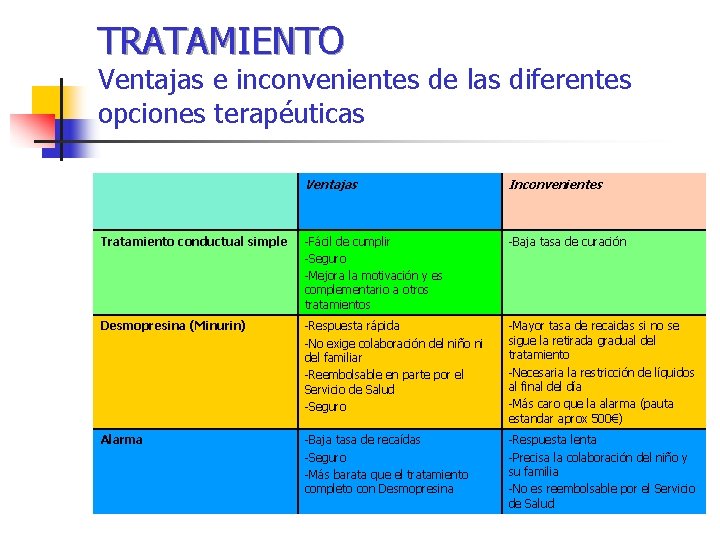
TRATAMIENTO Ventajas e inconvenientes de las diferentes opciones terapéuticas Ventajas Inconvenientes Tratamiento conductual simple -Fácil de cumplir -Seguro -Mejora la motivación y es complementario a otros tratamientos -Baja tasa de curación Desmopresina (Minurin) -Respuesta rápida -No exige colaboración del niño ni del familiar -Reembolsable en parte por el Servicio de Salud -Seguro -Mayor tasa de recaidas si no se sigue la retirada gradual del tratamiento -Necesaria la restricción de líquidos al final del día -Más caro que la alarma (pauta estandar aprox 500€) Alarma -Baja tasa de recaídas -Seguro -Más barata que el tratamiento completo con Desmopresina -Respuesta lenta -Precisa la colaboración del niño y su familia -No es reembolsable por el Servicio de Salud

ESQUEMA DE TRATAMIENTO CON DESMOPRESINA (MINURIN FLAS) Suspender tratamiento

ESQUEMA DE TRATAMIENTO CON DESMOPRESINA (MINURIN FLAS) Suspender tratamiento

TRATAMIENTO Tratamiento de Primer Nivel (AP) n n Se basa en dos opciones diferentes: desmopresina o alarma. Realizar un diagnóstico correcto e informar a la familia de las ventajas e inconvenientes de ambos tratamientos. Se recomienda siempre asociar las medidas conductuales básicas al tratamiento elegido. Cuando se inicia el tratamiento con desmopresina o alarma y no se observa una respuesta adecuada, normalmente se recomienda asociar ambos.

TRATAMIENTO Tratamiento de Segundo Nivel n n La mayoría de los casos van a responder al tratamiento de primer nivel. Si no es así, se recomienda derivar a Servicio especializado para tratamiento de segundo nivel y valorar estudios complementarios. Cuando los pacientes no responden a la asociación de desmopresina y alarma, suele existir una actividad vesical aumentada nocturna y, a veces diurna. Por esta razón los pacientes son susceptibles de tratarse con anticolinérgicos. Siempre asociar los anticolinérgicos a desmopresina y/o alarma. Por sus potenciales efectos adversos, muchos médicos prefieren tratar con anticolinérgicos al menos después de la confirmación urodinámica de la existencia de una mayor actividad vesical.

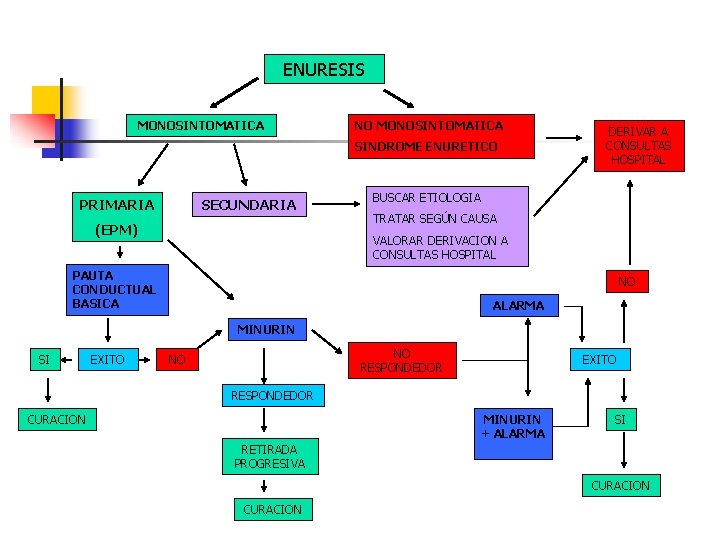
ENURESIS MONOSINTOMATICA NO MONOSINTOMATICA SINDROME ENURETICO PRIMARIA SECUNDARIA (EPM) DERIVAR A CONSULTAS HOSPITAL BUSCAR ETIOLOGIA TRATAR SEGÚN CAUSA VALORAR DERIVACION A CONSULTAS HOSPITAL PAUTA CONDUCTUAL BASICA NO ALARMA MINURIN SI EXITO NO RESPONDEDOR NO EXITO RESPONDEDOR CURACION MINURIN + ALARMA SI RETIRADA PROGRESIVA CURACION
