ENSAYOS CLNICOS Aspectos Bsicos Antonio Cervera Barajas Ensayos

ENSAYOS CLÍNICOS Aspectos Básicos Antonio Cervera Barajas

Ensayos Clínicos: aspectos básicos 1. 2. 3. 4. 5. 6. 7. 8. Ensayos clínicos: recuerdo histórico del ensayo clínico y concepto. Profesionales y entidades que intervienen en la realización de un ensayo. Clasificación de los distintos tipos de diseños Principales aspectos metodológicos. Normas de buena práctica clínica. Aspectos éticos y legales. Criterios básicos para su publicación y registro. Bibliografía.

1. ENSAYOS CLÍNICOS: RECUERDO HISTÓRICO DEL ENSAYO CLÍNICO Y CONCEPTO.

n n n James Lind (1747) indicio del primer ensayo. Louis (s. XIX) introducción “método numérico”. Finiber (finales s. XIX) método de asignación de tratamiento. Fisher (s. XX) concepto de aleatorización. Código de Nurember (1947) Medical Research Council Británico TBC pulmonar dirigido por Sir Austin Bradford Hill (1949) Introducción técnica de doble ciego (1950) Declaración de Helsinki (1964) Informe Belmont (1978) Real Decreto 223/2004 Ley 29/2006 de Garantías y uso racional de los medicamentos y productos sanitarios.

¿ QUÉ ES UN ENSAYO CLÍNICO?

Definición de Ensayo Clínico n “Toda investigación efectuada en seres humanos, con el fin de determinar o confirmar los efectos clínicos, farmacológicos, y/o demás efectos farmacodinámicos, y/o detectar las reacciones adversas, y/o de estudiar la absorción, distribución, metabolismo y eliminación de uno o varios medicamentos en investigación con el fin de determinar su seguridad y/o su eficacia”. (Real Decreto 223/2004)

Características de los Ensayos Clínicos n n n Estudio experimental que se lleva a cabo en seres humanos. Es siempre prospectivo. Se introduce una intervención que difiere del tratamiento habitual.

2. PROFESIONALES Y ENTIDADES QUE INTERVIENEN EN LA REALIZACIÓN DE UN ENSAYO

n n Promotor Monitor Organización de Investigación por contrato (CRO) Investigador n n n Investigador coordinador Sujeto de ensayo Comité Ético de Investigación Clínico (CEIC)

3. CLASIFICACIÓN DE LOS DISTINTOS TIPOS DE DISEÑO
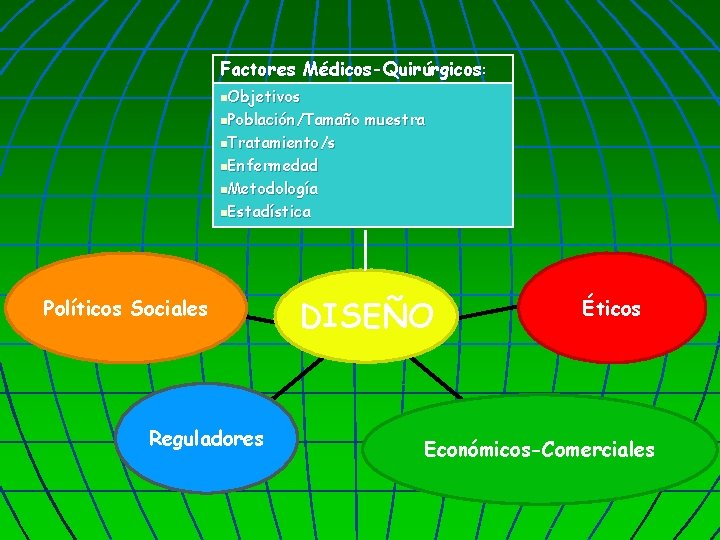
. Factores Médicos-Quirúrgicos : n. Objetivos n. Población/Tamaño n. Tratamiento/s muestra n. Enfermedad n. Metodología n. Estadística Políticos Sociales Reguladores DISEÑO Éticos Económicos-Comerciales

Clasificación de los diseños n n n n I. Según el tipo de control: Controlados • Controles recurrentes • Controles propios • Controles externos o históricos No Controlados II. Según el tipo de aleatorización: No Randomizados • Aleatorización simple • Aleatorización restrictiva o por bloques • Aleatorización estratificada • Aleatorización por agregados • Apareamiento o emparejamiento III. Según el grado de enmascaramiento: n No enmascarado o abierto n Enmascarado • Simple ciego • Doble ciego • Evaluación ciega por terceros • Triple ciego • Cuádruple ciego IV. Según la exposición a la intervención: n Paralelo n Cruzado n Factorial n n n V. Según la fase del desarrollo: Fase III Fase IV VI. Según el número de participantes: Mega ensayos Con tamaño predeterminado Secuencial Ensayo de paciente único VII. Según el aspecto de la Intervención que evalúan: Explicativos (de eficacia) Pragmáticas (de efectividad) VIII. Según el objetivo: Equivalencia terapéutica Búsqueda de dosis Dosis-respuesta Concentración –respuesta Bioequivalencia Estudio piloto IX. Según la preferencia de los participantes: Diseño de Zelen Diseño de cohorte amplia Diseño de Wennberg

FASE I Los tanteos de Fase I constituyen el primer paso en la investigación de una sustancia o medicamento en el hombre. Son estudios de farmacocinética y farmacodinamia que proporcionan un perfil aproximado de seguridad y tolerancia del producto en sujetos sanos o en algunos casos en pacientes (Oncología), y orientarán la pauta de administración para estudios posteriores.

FASE II Los estudios de fase II siempre se realizan en pacientes que padecen la enfermedad o entidad clínica de interés y su principal objetivo es conocer la dosis que consigue el mejor perfil riesgo/beneficio y la eficacia piloto o tentativa, en las indicaciones que se apuntaron durante la fase preclínica y la fase I. Generalmente estos ensayos son controlados, aleatorizados y con asignación aleatoria del tratamiento. Algunas clasificaciones distinguen entre la fase IIa y la IIb. En el primer caso, se trata de estudios pilotos llevados a cabo en unos pocos pacientes, con criterios de inclusión y de exclusión muy estrictos, para de esta forma poder detectar la posible eficacia terapéutica del nuevo compuesto. Los estudios de fase IIb son los que evalúan la eficacia y la seguridad en un mayor número de pacientes y representan una demostración más rigurosa de la eficacia del nuevo compuesto.

FASE III Los estudios de fase III son ensayos clínicos destinados a evaluar la seguridad y eficacia del tratamiento experimental intentando reproducir las condiciones de uso habituales y considerando las alternativas terapéuticas disponibles en la indicación estudiada. Se realiza en una muestra de pacientes más amplia que en la anterior y representativa de la población general a la que iría destinada el medicamento. Los estudios de fase IIIa son los que se llevan a cabo una vez determinada la eficacia terapéutica pero antes de ser enviada a las Autoridades Reguladoras la solicitud de aplicación del nuevo compuesto. Una vez aceptada la tramitación y antes de la aprobación y comercialización del nuevo compuesto se realizan los llamados estudios de fase IIIb.

FASE IV Los estudios que se realizan con posterioridad a la comercialización del fármaco son los de fase IV. En las fases anteriores las poblaciones a estudios son restringidas y la exposición del paciente al fármaco es limitada. Por tanto, es importante continuar los estudios que amplíen el conocimiento sobre: 1. la eficacia del fármaco durante un uso prolongado 2. las reacciones adversas que ocurren menos frecuentemente o con el uso del tratamiento a largo plazo 3. las causas por las que algunos pacientes no responden al tratamiento 4. la información sobre datos comparativos a largo plazo 5. la sobredosificación, mala utilización y abuso de fármacos 6. las interacciones medicamentosas 7. la acción en poblaciones especiales.

4. PRINCIPALES ASPECTOS METODOLÓGICOS
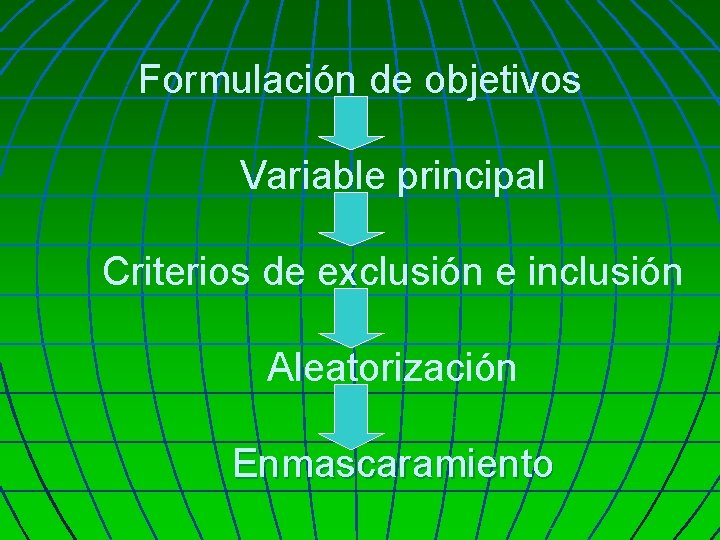
Formulación de objetivos Variable principal Criterios de exclusión e inclusión Aleatorización Enmascaramiento

ELABORACIÓN DE UN PROTOCOLO • • • • Resumen Índice Información general Justificación y objetivos Tipo de ensayo clínico y diseño del mismo Selección de los sujetos Descripción del tratamiento Desarrollo del ensayo y evaluación de la respuesta Acontecimientos adversos Aspectos éticos Consideraciones prácticas Análisis estadísticos Anexo I: Cuaderno de recogida de datos Anexo II: Manual del investigador Anexo III: Procedimientos Normalizados de Trabajo Anexo IV: Memoria analítica de las muestras a analizar.

5. NORMAS DE BUENA PRÁCTICA CLÍNICA

n Las Normas de Buena Práctica Clínica (BPC), son una serie de recomendaciones según las cuales, los ensayos clínicos son diseñados, realizados y comunicados de forma que se asegure que los datos finales obtenidos son fiables y que protegen los derechos, la integridad y la confidencialidad de los individuos participantes. Comprenden tanto los aspectos éticos del ensayo como las normas de funcionamiento de los Comité Éticos de Investigación Clínica (CEICs), las responsabilidades de las personas que participan en el ensayo, el manejo y archivo de los datos, la confidencialidad de los mismos, el tratamiento estadístico de los resultados y las medidas que deben tomarse para garantizar la claridad del estudio.

n n Se inició en los EEUU en el año 1938 con las normas de la “Food, Drug and Cosmetic Art”. Modificada en 1953 para permitir a la “Food and Drug Administration” (FDA) inspeccionar los métodos de fabricación de los productos farmacéuticos en las fábricas y los laboratorios en los que se realizaban estudios destinados apoyar el registro de fármacos. Hacia los años 70, se crean las Normas de Buena Prácticas de Laboratorios (BPLs). En 1977 la FDA estableció unas normas o directrices para la realización de estudios con humanos: algunas de carácter ético (basadas en la Declaración de Helsinki) y otras de tipo metodológico y de garantía de calidad.

6. ASPECTOS ÉTICOS Y LEGALES

PRINCIPIOS ÉTICOS 1. 2. 3. 4. Principio de de Justicia. no maleficencia. beneficencia. respeto a las personas.

CONSENTIMIENTO INFORMADO 1. 2. 3. 4. Información. Comprensión. Competencia. Voluntariedad. n n Declaración de Helsinki (1964). Informe Belmont (1978).

7. CRITERIOS BÁSICOS PARA SU PUBLICACIÓN Y REGISTRO

n REQUERIMIENTO CIENTÍFICO. n REQUISITO ÉTICO. n REQUSITO LEGAL Real Decreto 223/2004 de 6 de febrero de EC sobre Medicamentos

REGISTRO PUBLICACIÓN

n n n En 2004 los Institutos de Investigación Sanitaria de Canadá (Canadian Institutes of Health Research, CIHR) registraran en www. controlled-trials. com y convocaron una reunión en Ottawa donde se originó la llamada Declaración de Ottawa (http: //ottawagroup. ohri. ca/>). Plataforma Internacional de Registro de Ensayos Clínicos (ICTRP), que la Organización Mundial de la Salud (OMS) creó a posteriori. En los Estados Unidos se creó un registro financiado con dineros públicos (www. clinicaltrials. gov). Europa se estableció un metarregistro (www. controlled-trials. com) con el respaldo del Consejo de Investigación Médica (MRC) y del Programa de Investigación y Desarrollo del Sistema Nacional de Salud (NHS) del Reino Unido. Cochrane también asumió un papel pionero con su Cochrane Central Register of Controlled Trials (CENTRAL).

MUCHAS GRACIAS¡¡
- Slides: 30