Enfermedad diarreica aguda EDA en nios Felipe Blanco

Enfermedad diarreica aguda (EDA) en niños Felipe Blanco Mora Servicio de Emergencias HNN

¿Qué es diarrea aguda? l La definición toma en cuenta tiempo y hábito intestinal l Diarrea: – Consistencia – Volumen y frecuencia Aguda: – Hasta 14 días Las causas infecciosas tienen síntomas asociados l l

¿Cuáles son las causas más importantes? l l Las causas infecciosas (70%) Virus: – l Bacterias: – l Rotavirus, adenovirus entérico, calicivirus ECET, Shigella sp, Campylobacter jejuni, ECEP, Salmonella sp Parásitos: – Cryptosporidium, Lamblia intestinalis

¿Es frecuente la EDA? l Sí, más de lo deseado – Segunda causa de consulta – Segunda causa de hospitalización – Segunda causa de muerte en el mundo – Incidencia en Costa Rica de 3. 3 episodios / niño /año en los menores de 5 años

¿Hay causas no infecciosas de diarrea? l Sí, son parte del Dx diferencial – – – – Quirúrgicas Enfermedades sistémicas Alergia o intolerancia a alimentos Malabsorción Inflamatorias Misceláneas Psicogénicas e idiopáticas

¿Cómo causan los agentes infecciosos una EDA? l Provocan un desbalance en la secreción y absorción intestinal – Citotoxicidad – Producción de toxinas – Aumento de osmolaridad luminal – Invasión de mucosa – Alteración de la motilidad intestinal

¿Cómo causan los agentes infecciosos una EDA?

¿Cuál es la evolución habitual de la EDA? l Se cura casi siempre por sí sola, aunque se prescriban medicamentos – Remisión espontánea – Duración de 3 a 7 días – El riesgo de complicaciones es bajo cuando se cumplen las recomendaciones de manejo

¿Pierden más volumen los niños que los adultos? l Sí, por varias razones: – – – Mayor metabolismo basal SCT proporcionalmente mayor Pérdidas insensibles mayores Menor capacidad de concentración urinaria Mayor recambio porcentual LEC

¿Hay diagnósticos graves que puedan confundirse con EDA? l Sí, y no los olvide – Invaginación y apendicitis aguda son los principales. – Otros son: Colitis pseudomembranosa, megacolon tóxico, síndrome de shock tóxico, síndrome urémico hemolítico, salmonelosis en en período neonatal

¿Cuáles son las complicaciones de la EDA? l Son varias: – – – – Depleción de volumen y shock Vómitos frecuentes o incoercibles Diarrea profusa o de alta tasa Dolor abdominal atípico Distensión abdominal Alteración neurológica Desgaste nutricional Diarrea prolongada o persistente

¿Es depleción de volumen lo mismo que deshidratación? l No. l Las pérdidas intestinales tienen una concentración alta de electrolitos l Deshidratación es pérdida de agua l Sin embargo, ambos términos son intercambiables. Otro término correcto es desequilibrio hidroelectrolítico.

¿Hay pacientes con más riesgo de complicarse? l Sí: – – – – Lactantes sin leche materna Menores de un año Los que tienen pérdidas voluminosas Los inmunosuprimidos Los que tienen FPP o desnutrición Los que tienen ECM Los de familias con muy malas condiciones socioeconómicas

¿Qué debemos hacer cuando atendemos a un niño con EDA? Hacemos cuatro cosas: è Buscar complicaciones è Buscar causas graves de diarrea è Detectar y ser más cuidadosos con los niños con mas riesgo de complicarse, y por último è Dar las recomendaciones generales (Plan A de la OMS) l

¿Cuáles son las prioridades en la historia clínica en un niño con EDA? l Historia: – l Antecedentes del niño, padecimiento actual, tratamientos utilizados Examen físico: – ABC, estado de conciencia, abdomen, signos de depleción de volumen

¿Cuál es el plan A de la OMS? l Contiene cuatros aspectos de educación: è Prevención de la deshidratación è Prevención de la desnutrición è Prevención de la diarrea è Instrucción de las razones para consultar nuevamente

Prevención de la depleción de volumen l l Dar líquidos adecuados a libre demanda Suministrar en cucharaditas lentamente si hay historia de vómitos Líquidos recomendados: Cereales en agua o en leche, sopas y caldos de carnes o de granos, refrescos naturales, sales de rehidratación oral (opcionales) Líquidos no recomendados: Refrescos gaseosos o comerciales, sopas comerciales, leche hervida, bebidas para deportistas.

¿Se puede dar leche con diarrea aguda? l Sí, especialmente en el primer año de vida l No se debe cambiar rutinariamente la fórmula que toma el niño, y nunca debería suspenderse la lactancia materna

EDA y lactancia materna l Ventajas de continuar la lactancia materna durante la diarrea: – Menor frecuencia de evacuaciones – Menor duración – Menores requerimientos hídricos – Menor riesgo de depleción de volumen
Prevención de la desnutrición l Continuar dieta normal del niño l Aumentar la frecuencia y el contenido calórico de las comidas l Saciar el apetito aumentado que ocurre durante la convalecencia l Insistir en una dieta de alto valor nutricional

EDA y nutrición l Absorción intestinal de nutrientes durante la diarrea: – Carbohidratos: 80 -95% – Grasas: 50 -70% – Nitrógeno: 50 -75%
Prevención de la diarrea l l l Lavado de manos Agua potable Alimentos frescos y limpios Higiene personal Higiene ambiental Esquema de vacunación de sarampión al día

Razones para reconsultar l l l l Duración de diarrea mayor de 10 días Sangre en las deposiciones Vómitos o deposiciones cada hora o más frecuentes Signos de depleción de volumen Alteración de la conciencia Dolor abdominal intenso, fijo o localizado Distensión abdominal.

¿Qué hago si la diarrea continúa después de 10 días? l Historiar y examinar al niño otra vez, y pedir laboratorios. – – – Permanencia del patógeno inicial Dieta inadecuada Reinfección o enfermedad reciente Alimentación con biberón Huésped inmunocomprometido Uso inadecuado de medicamentos

¿Y los antidiarreicos y otros medicamentos para la EDA? l Casi ninguno se recomienda l Medicamentos recomendados: – Antipiréticos (acetaminofén) – Sales de rehidratación oral – Antibióticos y antiparasitarios en casos seleccionados

¿Cuál es el plan B de la OMS? l l l Es la terapia de rehidratación oral para los niños deshidratados. Se utilizan las SRO recomendadas por la OMS Se suministran 100 ml/kg a libre demanda, o en cucharaditas cuando hay vómitos (5 ml cada 1 -2 minutos), aumentando cantidad o frecuencia a tolerancia

¿Cómo se absorben las sales de rehidratación oral? l l Utilizan principalmente el transporte acoplado de sodio a sustratos (hexosas, aminoácidos y otros), que es ATP dependiente Otros: difusión pasiva, dragado de solvente, transporte acoplado a potasio e hidrogeniones

¿Qué tan efectivas son las SRO? l Son muy efectivas: – Diarreas de cualquier etiología – Cualquier grado de deshidratación – Cualquier desequilibrio electrolítico o ácido/base secundario a la EDA – Cualquier edad y estado nutricional

Terapia de rehidratación oral l Ventajas: – Barata – Efectiva – Fisiológica – Indolora – Segura – Capacitación a familiares – Sencilla

¿Cuándo se utiliza una gastroclisis? l Cuando la TRO falla por: – – 3 o más vómitos por hora, o diarrea profusa Ausencia de acompañante o personal que suministre las SRO Rebeldía para tomar las SRO, o el niño se duerme durante la TRO Lesiones en boca que hagan dolorosa la TRO en cucharaditas

¿Cómo calculo la cantidad y el goteo de una gastroclisis? – – La cantidad se calcula igual. El goteo inicial es de 5 gtt/kg/minuto (15 ml/kg/hora) y se sube gradualmente al doble El goteo se disminuye si hay vómitos, a 2 -3 gtt/kg/minuto Se puede utilizar una bomba de infusión, y dar las SRO en ml/hora

Plan B y TRO u Limitaciones de la TRO: – Sabor poco agradable – Aumenta el gasto fecal – Es muy simple – Poca experiencia por subutilización – Es menospreciada por ignorancia, prejuicios o resistencia al cambio

¿Es posible calcular el grado de depleción de volumen ? l Sí, hay dos maneras: l Medición de pérdida de peso corporal – l peso (H)- peso (DV) x 100 peso (H) Estimación clínica de la DV – Leve, moderada y grave

Depleción leve de volumen (3 al 5% ppc) l Sed o irritabilidad l Palidez l Oliguria l Saliva poco filante l Llanto sin lágrimas

Depleción moderada de volumen (5 al 9 % ppc) l Signos de DHE leve acentuados l Signos de depleción de volumen celular (turgencia de piel, fontanela, ojos hundidos) l Signos de hipoperfusión a extremidades (llenado capilar, pulsos, temperatura) l Taquicardia y respiración acidótica

¿Cuándo envío exámenes de laboratorio? – – – En niños con DH moderada o severa Cuando hay alteración de la conciencia o convulsiones, o distensión abdominal En niños con una historia o examen físico que no compaginan con EDA, y En niños que han recibido una cantidad importante de líquidos que no son recomendados En ED persistente

¿Y el frotis de heces? l l No se pide de rutina en EDA, pero puede ayudar a definir etiología Se puede solicitar: – – – Para un muestreo epidemiológico En pacientes graves, con diarrea prolongada o si hicieron un viaje reciente a zona endémica Con sospecha de enteropatógeno que necesite de un antimicrobiano

¿Cuándo vuelvo a alimentar al niño que está en el plan B? l Apenas se rehidrate l Ventajas: – Menos desgaste nutricional – Duración menor de la diarrea – Maduración enterocitaria más rápida – Menos deficiencia enzimática en el lumen intestinal (especialmente disacaridasas)

¿Cuando utilizo el Plan C? – Si el paciente tiene shock o alteración de la conciencia – Problema médico asociado – Falla de la TRO por: l Vómitos incoercibles (tres o más por hora por gastroclisis, goteo lento) l Diarrea de alta tasa (>10 ml/kg/hora) l Convulsiones durante la misma

Depleción grave de volumen (10% o más de ppc) l Signos de deshidratación moderada acentuados, y los siguientes: – Alteración de la conciencia o coma – Shock, pulsos periféricos filiformes o ausentes

¿Cuáles son las soluciones parenterales del plan C? l Solución 90 l Solución Dhaka l Na+: 90 mmol/l l Na+: 133 mmol/l l K+: 20 mmol/l l K+: 13 mmol/l l Cl-: 80 mmol/l l Cl-: 98 mmol/l l HCO 3: 30 mmol/l l HCO 3: 48 mmol/l l Glucosa: 111 mmol/l l Glucosa: 56 mmol/l

¿Cómo rehidrato a un niño con el Plan C? l Por vía endovenosa o intraósea: – l Velocidad de infusión: – l Sol 90 para menores de 10 años, y Sol Dhaka para mayores de 10 años 25 ml/kg/hora hasta rehidratar DHE grave o shock: – 50 ml/kg en la primera hora, luego a 25 ml/kg/hora hasta rehidratar
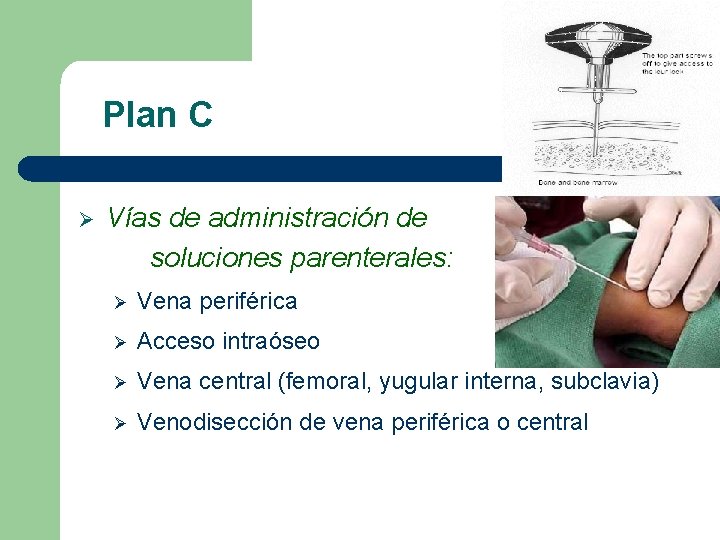
Plan C Ø Vías de administración de soluciones parenterales: Ø Vena periférica Ø Acceso intraóseo Ø Vena central (femoral, yugular interna, subclavia) Ø Venodisección de vena periférica o central

¿Hay situaciones que obliguen a variar las normas? l Sí: – – – – ECM, síndrome de intestino corto Hiperplasia suprarrenal congénita Hipernatremia importante Hiponatremia sintomática Diuresis salina Distensión abdominal con hipokalemia Niños mayores de 3 años que rehusan TRO

Novedades en EDA/TRO l l l SRO de osmolaridad reducida SRO basadas en cereales Zinc Ondansetrón Probióticos (Lactobacillus GG y Saccharomyces boulardii)

“Una diarrea se cura cagando” Dr. Rodolfo Céspedes Fonseca
- Slides: 46