Emnekurs psykiatri for fastleger Bjrkeli DPS 16 10

Emnekurs psykiatri for fastleger Bjørkeli DPS 16. 10. 19 Line Iden Berge, overlege og post-doc

NKS Olaviken alderspsykiatriske sykehus • Sykehus Erdal Askøy • • • 2 lukkede poster, 14 plasser, demens med APSD 1 åpen post, 8 plasser, angst og depresjon Poliklinikk Haraldsplass sykehus • • Hukommelsespoliklinikk Alderspsykiatrisk poliklinikk Ambulant virksomhet Gruppebehandling • Prosessgruppe (anst og depresjon) • Gruppe for yngre med demens og pårørende • Hukommelsstimulerende terapi • Undervisning: • Pårørendeskole frontotemporallappsdemens • Ola skole Profesjoner: • • • Spesialist i psykiatri Spesialist i nevrologi Spesialist allmennmedisin Lis-lege psykiatri Spesialist i eldrepsykologi Spesialist i nevropsykologi Spesialist samfunnspsykologi Musikkterapeut Ergoterapeut Psykiatriske sykepleiere Flere stipendiater/Ph. D.

Aktuelle pasientgrupper i alderspsykiatri • Psykisk sykdom med debut etter 65 år. • Mistanke om kognitiv svikt på nevrodegenerativt grunnlag el uavklart demensdiagnose, uavhengig av alder. • Psykiske symptomer og utfordrende adferd ved demens. • Alvorlig psykisk lidelse fra før 65 år, men ingen etablert kontakt med voksenpsykiatrien.

Dagens tema • • • Psykoser Depresjon Angst Demens APSD Tvang
Psykoser hos eldre Basert på Psyk-It video Eivind Aakhus Aldring og helse

Psykose/realitetsbrist Hallusinasjoner Vrangforestillinger Sanseopplevelser uten ytre stimulering Feilaktig opplevelse av virkeligheten Syn Paranoide (organisk) Hørsel Lukt Smak Taktil Tanke disorg Grandiose Erotomaniske Somatiske Selvhenførende

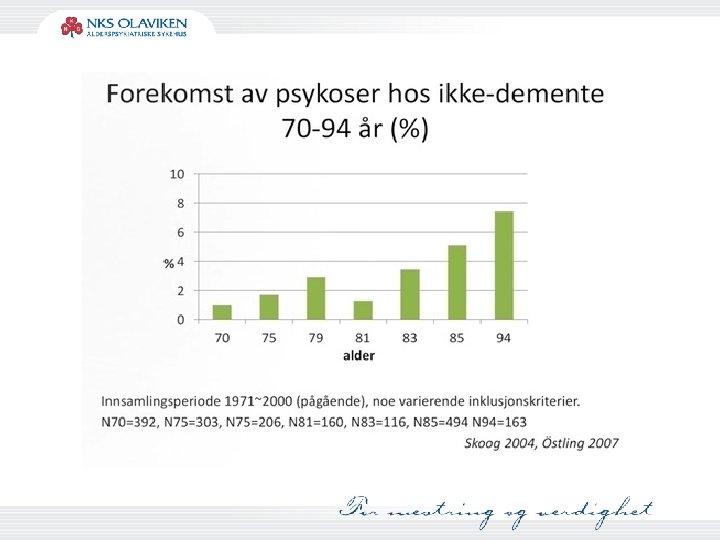
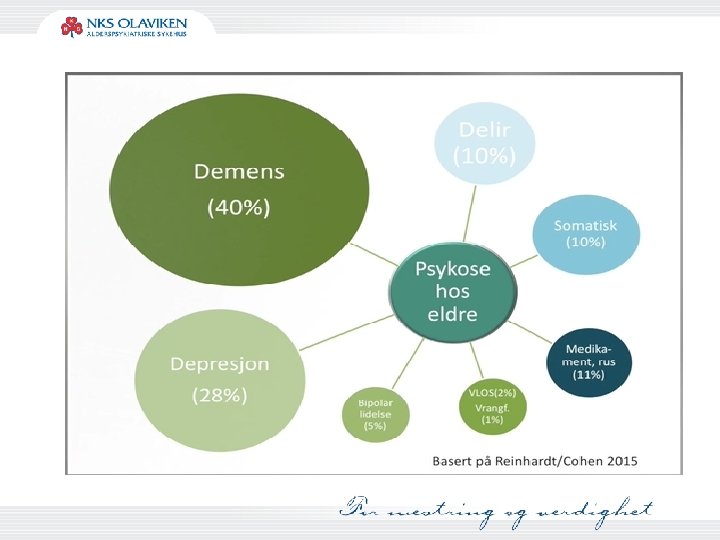
Risikofaktorer psykose eldre Anatomisk: svekkelse av frontale og temporale cortex Biokjemisk: endring balanse dopamin, serotonin, acetylcholin Sosial isolasjon Sansedeprivasjon (syn og hørsel) Farmakokinetiske og dynamiske endringer Polyfarmasi Karin 2015, Devanand i Coffey/Cummings 2011
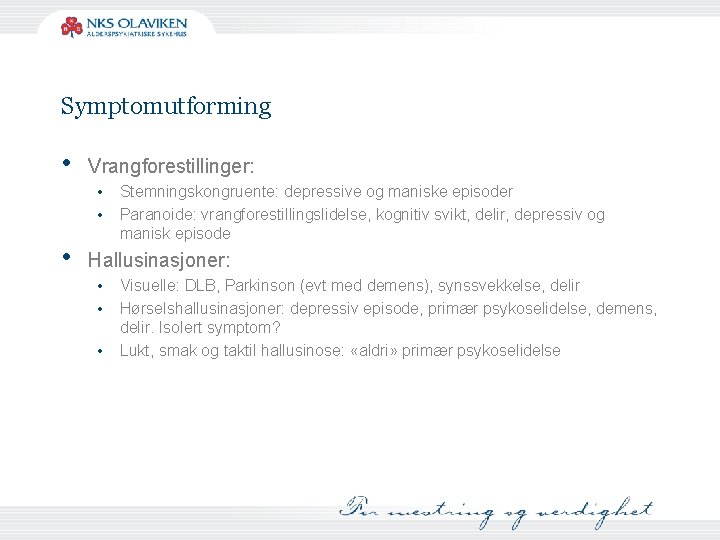
Symptomutforming • Vrangforestillinger: • • • Stemningskongruente: depressive og maniske episoder Paranoide: vrangforestillingslidelse, kognitiv svikt, delir, depressiv og manisk episode Hallusinasjoner: • • • Visuelle: DLB, Parkinson (evt med demens), synssvekkelse, delir Hørselshallusinasjoner: depressiv episode, primær psykoselidelse, demens, delir. Isolert symptom? Lukt, smak og taktil hallusinose: «aldri» primær psykoselidelse

Liv, 76 år • • • Enslig, ingen familie, lite nettverk, bor fortsatt i barndomshjemmet etter at foreldrene døde for 20 år siden. Diabetes type 1, artritt, hypotyreose. Du får meldinger fra HSY (ansvar medisiner) om at de ikke får komme inn, pas mener de stjeler fra henne. Hos deg forteller pas at hun ikke kan slippe inn HSY fordi de stjeler fra henne. Noen (HSY? ) er også inne i huset om natten, ting mangler om morgenen. Beviset for dette er at det er spor i melet (!) hun har strødd på gulvet om kvelden.

Liv, 76 år forts • For å unngå å bli frastjålet ting har hun begynt å brenne gjenstander inne i huset, bilder, klær etc. • Status presens: Velstelt, god kontakt, orientert, gjør godt rede for seg. Senket stemningsleie, redd, fortvrilet. Tillitsfull mot deg, men urokkelig overbevist om at noen er ute etter henne. Benekter hallusinasjoner. Oppgave: Utredning, tentativ diagnose, tiltak?

Generell utredning • • • Anamnese • • Tidl psykisk sykdom/sympt? Forløp? Medikamenter: Ny? Seponert? Dossering? Interaksjoner? Naturpreparater? Komparentopplysninger (hjemmesykepleie, pårørende) Klinisk us/psykiatrisk status presens Generell lab Billeddiagnostik: Ct/MR caput, EEG (anfallsvis? ) Psykometri: • • • Mini diagnostisk intervju? MADRS/Cornell (depresjon) MMS, Mo. CA, Klokke, TMT-a og TMT-b (kognisjon) YMRS (mani) 4 AT/CAM (delir)

Behandlingsstrategier • Avhenger av årsak til psykosesymptomene • Optimalisering av lys, orientering, sanseapparat, hydrering etc • Hvor plagsomme er psykosesymptomene? For hvem er de mest plagsomme?

Generelle vurderinger antipsykotika • Ingen internasjonale el nasjonale retningslinjer for beh psykose eldre. • Eldre utvikler tardive dyskinesier tidligere i forløpet og på lavere doser også på nyere antipsykotika • DLB: 2/3 har overfølsomhet for antipsykotika (uttalte bivirkninger • Obs: hypotensjon, delir, sedasjon, QT-tid
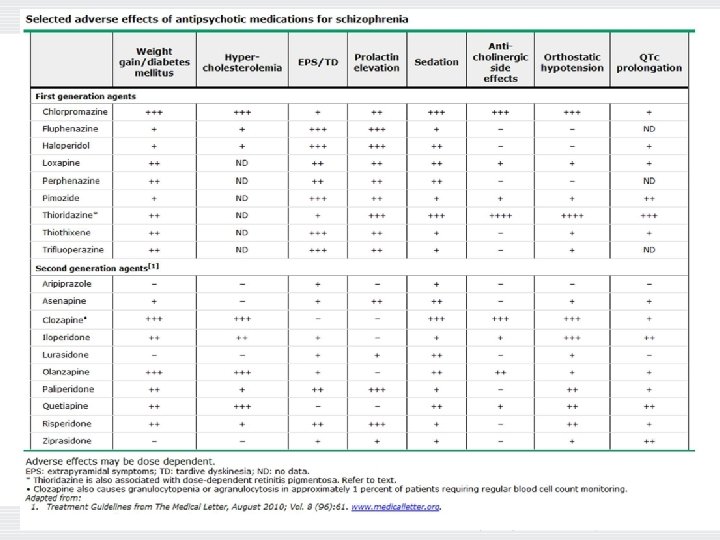
Antipsykotika ved primær psykoselidelse hos eldre: • Nasjonal retningslinje psykose: • • Terskel for bruk av antipsykotika bør være høy, symptomer må ha høy intensitet, frekvens og skape lidelse hos pas. Antipsykotika i redusert dose til eldre (30 -50% av dose hos voksne). “There is currently insufficient evidence to make evidence‐based recommendations for treatments of any type for people with delusional disorder. The limited evidence that we found is not generalisable to the population of people with delusional disorder”

Psykosesymptomer ved demens: • Alzheimers demens: • Acetylkolinesterasehemmere: usikker antipsykotisk effekt, men reduserer NPI på gruppenivå (Best. Practice) • Antipsykotika: Olanzapine (Zyprexa) 2. 5 mg, Risperidon (Risperdal) 0. 25 mgx 2, Quetiapin (Seroquel) 12. 5 mgx 2, Aripiprazole (Abilify) 5 mg x 2 Obs: økt risiko cerebrale hendelser • • Lewy Body demens: • • • Acetylkolinesterasehemmere: usikker antipsykotisk effekt, men reduserer NPI på gruppenivå (Up. To. Date) Forsiktig antipsykotika: 2/3 overfølsomhet antipsykotika. Demens ved Parkinson sykdom • • Dosejustering av dopaminagonister Quetiapin (Seroquel) mest brukt, lite dokumentert, Cloxapin (Leponex), spesialistoppgave.

Depresjon hos eldre

Epidemiologi • Generell befolkning over 65 år: • • opptil 20% har depressive symptom 2 -4% har alvorlig depresjon • Høyere forekomst hos personer med hjerneorganiske lidelser og somatisk sykdom • Sykehjem: ca 30%-40% har klinisk betydningsfulle depressive symptomer.

Risikofaktorer: • • Tap: • • • Helse/funksjon Venner/familie Status (jobb, parforhold) Isolasjon og ensomhet Langvarige smerter Kompleksitet av somatiske plager Rusmisbruk (alkohol og benzodiasepiner) Kvinne Tidligere depresjoner Beskyttende faktorer: • • Tilpasningsdyktighet Tilknytningsevne Ekteskap/samboerskap Nettverk Tilpasningsevne Mening i livet/være til nytte Religion/spiritualitet

ICD-10 kriterier: Minimum to uker med: • Kjernesymptom: • • Senket stemningsleie Anhedoni (interesse og gledesløshet) Nedsatt energi Tilleggssymptom • • Nedsatt selvtillit el selvfølelse Selvbebreidelse el skyldfølelse Tanker om død el selvmord Tanke og konsentrasjonsforstyrrelse Agitasjon el hemning Søvnforstyrrelser Apetittendring Følelser: • • • Lite glede, innlevelse, interesse Mye angst, bekymring Irritabilitet? Sinne? Tanker: • • • Negative tanker om seg selv Negativ fortolkning av hendelser, andre personer (verre enn før) Skyldfølelse, anger, grubling

Diagnostikk: • Er det depresjon? • • • Er det «noe annet» ? • • • Sjekk ICD-10 kriteriene for depressiv episode MINI diagnostisk intervju? Kan symptomene bedre forklares av andre tilstander: • Somatikk: • Kognitiv svikt/demensutvikling • Medikamentbivirkninger Hvor alvorlig er depresjonen? • • • Ulike scoringsverktøy, MADRS (12 -20: mild, 21 -29: moderat, ≥ 30: alvorlig) Alvorlig: psykotiske symptom Funksjonsnivå! Suicidalitet?

Differensialdiagnoser: • Sorg (evt tilpasningsforstyrrelse) • Primær nevrodegenerativ lidelse: demens el sekvele etter hjerneslag • Somatisk sykdom: B-vitamin mangel, lavt stoffskifte, høyt kalsium, Parkinson sykdom, smerter, alkoholavhengiget osv. • Bivirkninger: Opiater, bensodiasepiner, beta-blokkere, steroider, antipsykotika, antiparkinsommedikamenter, H 2 blokkere.

Måleinstrumenter:
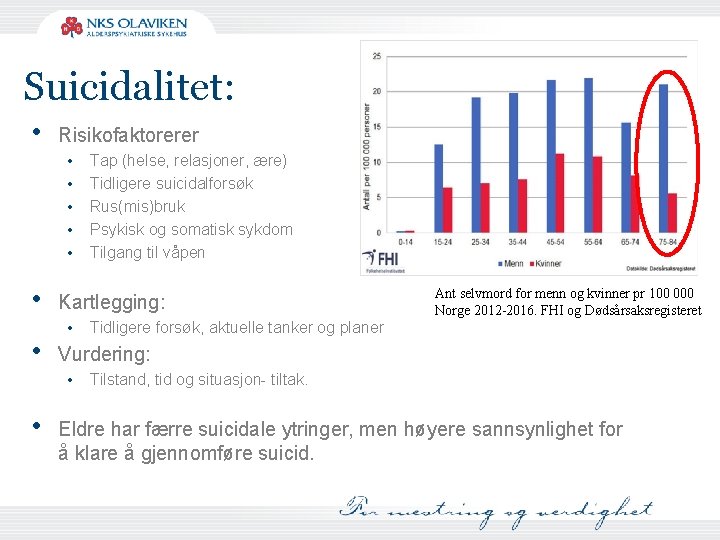
Suicidalitet: • Risikofaktorerer • • Kartlegging: • Ant selvmord for menn og kvinner pr 100 000 Norge 2012 -2016. FHI og Dødsårsaksregisteret Tidligere forsøk, aktuelle tanker og planer Vurdering: • • Tap (helse, relasjoner, ære) Tidligere suicidalforsøk Rus(mis)bruk Psykisk og somatisk sykdom Tilgang til våpen Tilstand, tid og situasjon- tiltak. Eldre har færre suicidale ytringer, men høyere sannsynlighet for å klare å gjennomføre suicid.

Særtrekk depresjon hos eldre: • • • Apati, lite interesse og motivasjon (ikke nødvendigvis tristhet) Somatiske plager Subjektiv/objektiv opplevelse av redusert hukommelse Mye bekymring Tidlig morgenoppvåkning ü Nyoppstått angst hos eldre: obs depresjon. ü Angst, uro og irritasjon: agitert depresjon? ü Sammenlignet med yngre: mindre tristhet/anhedoni

Vaskulær depresjon(? ) • • • Cerebrovaskulære sykdommer som risikofaktor og vedlikeholdende faktor for depresjon hos eldre F 06. 3: Organisk affektive lidelser (? ) Særtrekk: Kognitiv svikt i form av eksekutiv dysfunksjon. Planlegge, sekvensere, organisere og abstrahere Psykomotorisk retardasjon/apati Redusert innsikt • • Behandlingsresistent, blir ofte kronisk. TCA, evt ECT?

Per, 72 år • • Gift, voksne barn, bor med kone, pensjonert offiser Hypertensjon, «revmatisme» , tidligere høyt forbruk av alkohol(? ). 3 år siden vurdert av psykiater; tilpasningsforstyrrelse, men noe mistanke om bipolar lidelse type 2 (hypomani: høyt aktivitetsnivå, urealistiske planer) Bruker selo-zok 100 mg depot, prednisolon tbl 20 mg, sobril 10 mg x 2 og remeron tbl 15 mg. Kommer for vurdering av helsekrav til førerkort, forteller at han kjenner seg mye urolig, kroppslig ubehag, dårlig søvn, mye bekymringer for konen. Status presens: ser sliten ut, gjør greit rede for seg, senket stemningsleie, noe mistenksom, men ikke åpenbare vrangforestillinger, MADRS 17. Diagnostiske vurderinger og behandlingsforslag

Generelt om behandling depresjon: • Mild depresjon: • Miljøtiltak, støttesamtaler, selvhjelpstiltak • Moderat depresjon: • Psykoterapi eller medikamentell behandling • Alvorlig depresjon: • Psykoterapi og medikamentell behandling • ECT

Behandling: • Miljøtiltak: • • • Fysisk aktivitet Sosiale aktiviteter (dags og ukesplaner, mestringdagbok) Fokus på mat og søvn (lysterapi? ) Miljøterapi: systematisk bruk av relasjon og samhandling- pleieplan! Psykoterapi og samtalebehandling Nasjonal faglig retningslinje for diagnostisering og behandling av depresjon «Alle typer psykoterapeutiske intervensjoner bør være tilgjengelig for eldre med depresjon» . • • • Kognitiv (adferds)terapi Problemløsningsterapi Gruppebehandling

Miljøterapi: Ansvarliggjøring og mestring Støtte, omsorg, struktur • • • Ved kriser, suicidalitet, psykose, delir Tilfluktssted i avdeling Lite stressbelastning Mål: stabilisere og dempe symptomer Ulemper: • Maskere alvorlig psykopatologi • Skape avhengighet • Utskrivelse • • • Mål: Mobilisere egen evne til å påvirke/mestre psykiske symptomer. Undersøke hensiktsmessige mestringsstrategier Intervensjoner i tråd med kognitiv adferdsterapi
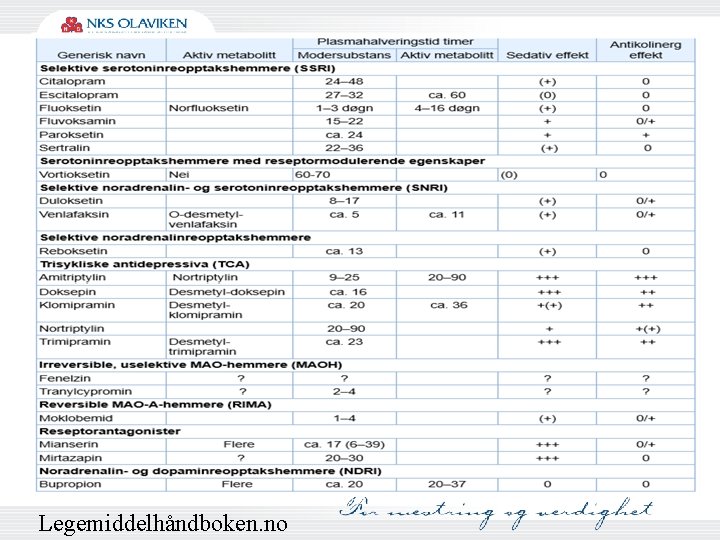
Legemiddelhåndboken. no

Mye brukte strategier og kombinasjoner: Metodebok for sykehjemsleger, Bergen Kommune 2015

SSRI uønskede effekter • Hyppige bivirkninger: • Kvalme, diare, hodepine, svette, skjelving, søvnighet/insomni, angst og uro • Sjeldne bivirkninger: • Kramper, hyponatremi, økt blødningstendens, arrytmier • Seponeringsreaksjoner: • Svimmelhet, parestesier, angst og uro, hodepine • Trapp ned svært langsomt, minimum 4 uker • Intenst ubehag: gjeninnsett laveste dose
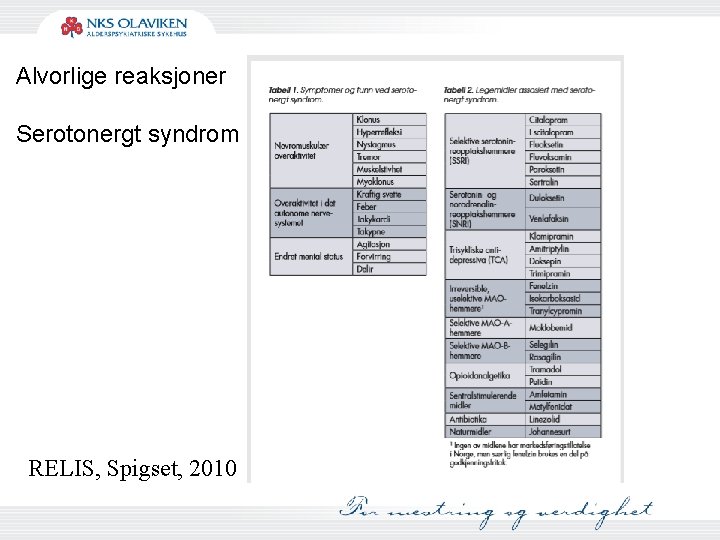
Alvorlige reaksjoner Serotonergt syndrom RELIS, Spigset, 2010

Generelle råd • Start low (halv dose), go slow, but go (full dose!) • Kan ta opptil 6 -8 uker før full effekt. • Kartlegg bivirkninger (for eksempel UKU-bivirkningsskala) • Manglende effekt: • • • Hvordan er effekt målt/manglende effekt på hva? Rett indikasjon? Brukt lenge nok i tilstrekkelig dose? Tar pasienten medikamentet? Varighet av behandling: depressiv episode: minimum 1 år, flere episoder: livslang?
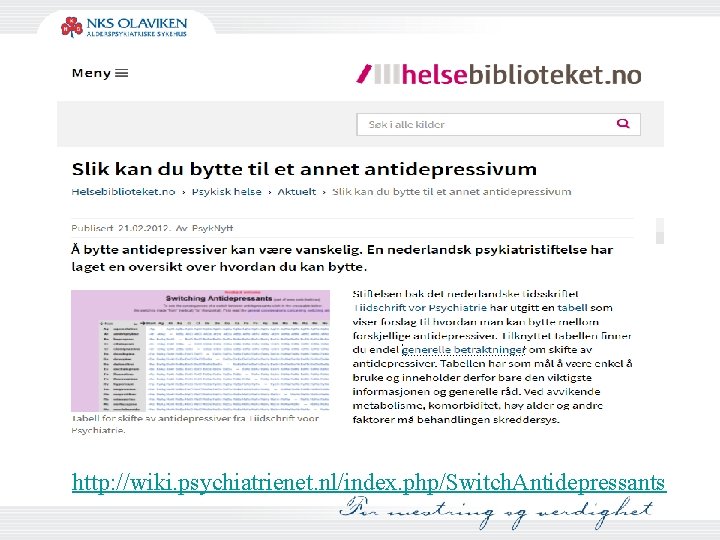
http: //wiki. psychiatrienet. nl/index. php/Switch. Antidepressants

ECT • • • Når det er viktig med rask effekt. Jo tidligere i den depressive episoden, jo bedre effekt og mindre risiko for tilbakefall. Indikasjoner: • Ved moderat til alvorlig depresjon etter utilstrekkelig effekt av to antidepressivum. 1 valg ved psykotisk depresjon ved tidligere god effekt. Kognitive bivirkninger: • • • Forbigående redusert hukommelse, nyinnlæring, normalisert etter 3 måneder (Dybedal 2015, Kumar 2016) Ved depresjon og kognitiv svikt: mangelfull kunnskap (Oudmann 2016) Frivillig, på nødrett kun ved forventet død ila dager pga ernæring (ikke hjemlet i psykisk helsevernlov)
Angst

Demens og APSD

Epidemiologi: • Prevalens Norge: ca 80 000 -100 000 personer. • • • Tidlig demens (under 65 år): ca 4000 personer. I sykehjem: ca 80 % av pas med langtidsplass har demens. ≥ 90 år: over 40% med demens. • • Insidens Norge: ca 10 000 personer (? ). Forventet levetid: TRAIL-Dem: diagnose ved 60 år: 7år, diagnose ved 80 år: 5 år. • Risikofaktorer: i. iii. iv. v. Økende alder Kvinner Lav utdannelse Lav fysisk aktivitet, røyk, høyt kolesterol og BT, diabetes. Folkehelseinstituttet: Folkehelserapporten 2014 Gener (Apo. E 4: Alzheimers sykdom)

ICD-10 kriterier demens 1. 2. Svekket hukommelse, spesielt for nyere hendelser Svekkelse av andre kognitive funksjoner (abstraksjon, dømmekraft, tenkning, planlegging) Svikt i kognitive funksjoner må påvirke funksjonsnivå 3. 4. 5. Bevart bevissthet Svekket emosjonell kontroll, motivasjon el sosial adferd Varighet minimum 6 måneder

Anna, 73 år • • • Gift, bor med mann, pensjonert lærer. Kjent hyperkolesterolemi og hypertensjon, tidl psykisk frisk Iflg mann begynt mindre interessert i ting, trekker seg tilbake fra sosiale sammenhenger, klarer ikke holde oversikt over huslige oppgaver, for eksempel beregne mat el penger. Pas opplever ingen vansker, stiller seg uforstående til behov for us. Hva gjør du • • • Utredning? Differensialdiagnoser? Henvisninger til hvor?


https: //app. magicapp. org/app#/guideline/2273

Utredning hjemmeboende: • • Anamnese: fra pas og pårørende hver for seg • Nevropsykologiske tester (inkl MMS og klokketest, gjerne TMTA og B) Vurdering av evnen til å utføre dagliglivets aktiviteter Utelukke andre årsaker til (reversibel) kognitiv svikt: • • • IQCODE, Cornell, P og I ADL, Belastningsskala pårørende Depresjon, b-vitaminmangel, hypotyreose, andre hjernesykdommer (svulster, blødninger, normaltrykkshydrocefalus), bivirkninger av medikamenter. MR caput (demensprotokoll) Spinalveskeanalyse av demensmarkører (total tau, fosfotau og beta-amyloid) hos yngre/uklart bilde.

Utredning sykehjem:

Etiologi: • Degenerativ: • • • Alzheimers sykdom Frontotemporaldemens Lewylegesykdom Parkinson sykdom Vaskulær: • • Sekundær demens: • • Hjerneinfarkt, blødninger, hypoksi Multiinfarkt, subkortikal Alkohol, vitaminmangel, stoffskiftesykdommer, hodeskader, normaltrykkshydrocefalus «Pseudodemens» : depresjon
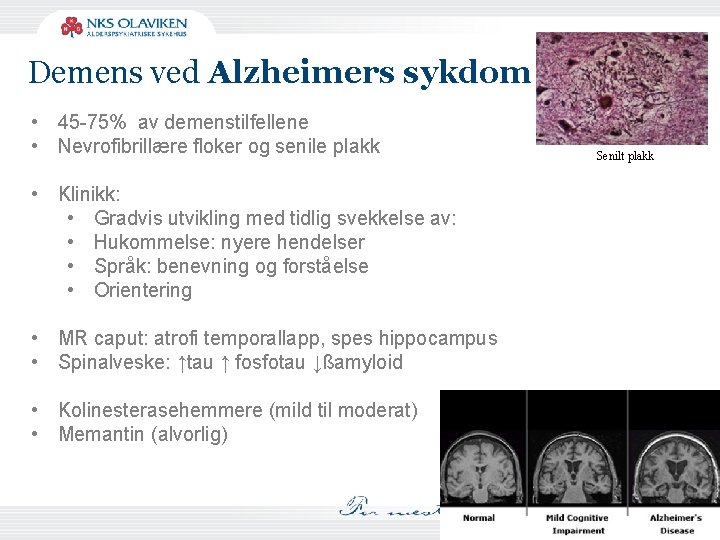
Demens ved Alzheimers sykdom • 45 -75% av demenstilfellene • Nevrofibrillære floker og senile plakk • Klinikk: • Gradvis utvikling med tidlig svekkelse av: • Hukommelse: nyere hendelser • Språk: benevning og forståelse • Orientering • MR caput: atrofi temporallapp, spes hippocampus • Spinalveske: ↑tau ↑ fosfotau ↓ßamyloid • Kolinesterasehemmere (mild til moderat) • Memantin (alvorlig) Senilt plakk

Frontotemporal demens • • • Yngre (40 -65 år), 10% av yngre med demens (under 65 år) Sterk arvelig komponent Rask utvikling med endret personlighet/adferd: • • Impulsivitet, ukritisk adferd Apati, manglende initiativ Manglende sykdomsinnsikt Senere i forløpet: språk og hukommelsesvansker Mr Caput: substanstap frontalt Ingen medikamentell behandling.

Demens ved Lewy legeme sykdom • • • 15 -20% av demenstilfellene. Debut ved 70 til 80 år. Symptomer: • • Fluktuerende bevissthet og kognisjon (minutter til timer). Synshallusinasjoner Parkinsonisme (mest uttalt akinesi og rigiditet) Kognitiv svikt i oppmerksomhet, eksekutive og visouspatielle funksjoner. SPECT- radioisotop us mtp blodtilførsel og dopaminreseptor (DAT-scan). Medikamenter: • • • Kolinesterasehemmer (Exelon) MAO-B hemmere (Eldepryl, Azilect): obs økende hallusinasjoner Forsiktig med antipsykotika, malignt nevroleptika syndrom!

Vaskulær demens: • • Ca 20% av demenstilfellene. Resultat av cerebrovaskulær sykdom Blandet demens: samtidig med Alzheimer sykdom (de eldste) Oftere trinnvis utvikling • Småkarsykdom/subkortikal demens: • Emosjonell labilitet, agitasjon • Svikt i eksekutive funksjoner • • Multiinfarkt demens/kortikal demens • Sensorimotoriske utfall, synsfeltutfall, neglekt, afasi. • Apraksi • Hukommelsessvikt hvis skader i hippocampus el thalamus. Behandling: • • Forebygging av nye cerebrovaskulære skader (redusere røyk, hypertensjon, overvekt, blodsukker) Kolinesterasehemmer ved blandet demens med Alzheimers sykdom.
Tverrfaglig behandling: • Korrigere sansedefekter (syn og hørsel) • Psykoedukasjon/pårørendegrupper/støttesamtaler • Velferdsteknologi (gps, dørsensor, trygghetsalarm, «pilly» ) • Kommunale tjenester: Dagsenter, hjemmesykepleie, • • omsorgsbolig, sykehjem? Trygge rammer, forutsigbarhet Musikkterapi

Medikamenter: 1. • Kolinesterasehemmere (likeverdige): • • • Indikasjon (alle medikamenter): • • • Donepezil (Aricept) tbl Rivastigmin (Exelon) tbl og plaster Galantamin (Reminyl): tbl: lite brukt. • Mild til moderat demens ved Alzheimers sykdom, og blandet Alzheimers og vaskulær etiologi (sterk anbefaling i nasjonal faglig retningslinje) Demens ved Lewy legemer/Parkinson sykdom: Rivastigmin EKG før oppstart, kontraindisert ved hjerteblokk, forsiktighet ved bradykardi, KOLS, kramper. Obs interaksjoner! Effekt på sykdomsprogresjon hos ca 50% ved Alzheimers sykdom og Lewylegemedemens Vurder effekt hver ca 4 md, vanlig behtid ved effekt 1 -4 år. Seponer gradvis (2 -4 uker) ved alvorlig demens.

2. NMDA-antagonist Memantin (Ebixa) tbl, oral oppløsning • Alvorlig demens ved Alzheimers sykdom og blandet Alzheimer og vaskulær etiologi, dersom ikke bruk kolinesterasehemmer. • Ved allerede bruk av kolinesterasehemmer kan skifte vurderes. • Kombinasjonsbehandling kolinesterasehemmer og memantin anbefales ikke i nasjonal faglig retningslinje (men i Up to date) • Kan ha effekt ved APSD, iflg sykehjemshåndboka. no forsøkes før antipsykotika.

APSD: Adferdsforstyrrelser og psykiske symptomer ved demens

APSD: • • • Synonymer: BPSD, NPS. Heterogen og sammensatt symptomgruppe ved demens, uavhengig av årsak. Forekomst og alvorlighetsgrad øker med progresjon av demenssyndromet. Predikerer sykdomsprogresjon? Ofte omtalt som det mest belastende ved demens, både for pas og pårørende.

Adferd • Det vi sier og gjør. • En måte å kommunisere på. • Tolkning • Forsøk på å mestre funksjonssvikt • Reaksjon på fysiske omgivelser (oversikt, lys, stengte dører) • Konflikter (familie, personale)

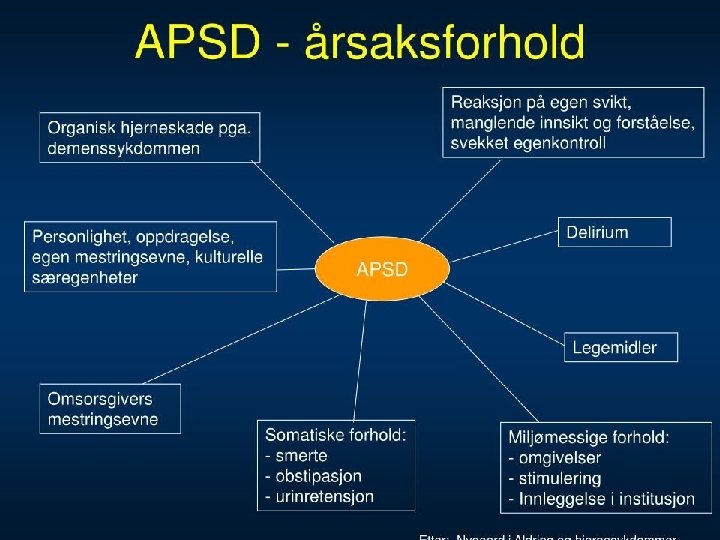
Årsaker: • Premorbid personlighet, temperament? • Hjerneorganiske: transmittorer – strukturelle • Nedsatt mestringsevne, redusert forståelse og evne til kommunikasjon. • Stell • Grensesetting • Uoversiktlige omgivelser, nye omgivelser, over/understimulert

Psykiatriske symptomer • Vrangforestillinger (paranoide) • Hallusinasjoner • Depresjon (senket stemningsleie, apati, tristhet, depressivt tankeinnhold) • Angst (kroppslig uro, «panikk» , unngåelse) • Tidsforskyvning Adferdssymptomer • Agitasjon og utagering (slåing, spytting, klyping, irritasjon, true med noe) • Vandring • Døgnrytmeforstyrrelser • Ukritisk adferd (impulsivitet, kroppskontakt) • Plukking • Roping • Gjentagelser

Kartlegging: • Nevropsykiatrisk Inventory (NPI) • Cornell skala for depresjon • CMAI (Cohen Mansfield Agitation Inventory) • Døgnregistreringsskjema adferd (en uke, time for time)



Vurder ved nye/endrede symptomer: • Infeksjoner (uvi? ). • Brudd • Urinretensjon/obstipasjon • Delir (CAM/4 AT) • Smerter- MOBID-2


Vurder ved nyoppståtte symptomer forts: • Bivirkninger av legemidler- nylig endret type og/eller dose? • Akatisi (intens bevegelsestrang)- antipsykotika • Psykotiske symptomer (steroider, MAO-B hemmere ved Parkinson sykdom) • Angst og depressive symptomer: opiater, bensodiasepiner, beta-blokkere, H 2 -blokkere • Forvirring og uro: legemidler med antikolinerg effekt: astmamedisin (Atrovent), urologiske spasmolytika, antihistaminer, antiparkinson midler (akineton), kvalmestillende, antipsykotika, trisykliske antidepressiva.

Marit, 85 år • • • Angst og depresjon «hele livet» Demens av Alzheimers og blandet etiologi. Ny på korttidsavdelingen siste 8 uker. Sitter «hele dagen» ved utgangsdøren. Skal hjem til småbarna sine, de må ha mat. Vil ikke være alene, vanskelig å gå fra pleiere. Mye kroppslige plager (vondt i magen, kne, svimmel etc) • • Kartlegging/utredning Behandling

Behandling • «Virksomheten skal tilby miljømessige og psykososiale tiltak basert på personsentrert omsorg og behandling som førstevalg ved forekomst av atferdsmessige og psykologiske symptomer ved demens (APSD). Legemiddelbehandling bør først forsøkes ved alvorlig symptombelastning der psykososiale tiltak ikke er tilstrekkelig, eller dersom det foreligger en akutt risiko for skade, se anbefaling om legemiddelbehandling ved APSD". Nasjonal faglig retningslinje om demens 2017

Behandling, miljøtiltak: • • • Skjerming fra overveldende stimuli • Fysiske omgivelser må være oversiktlige/tydelige Ikke spør, forklar/veiled, avled. Lys-mørke, døgnrytme Unngå konfrontasjon, lytte og validere Fokus på pasientens behov: fysisk, psykisk, sosiale Lag pleieplan-forutsigbarhet-prmærkontakt

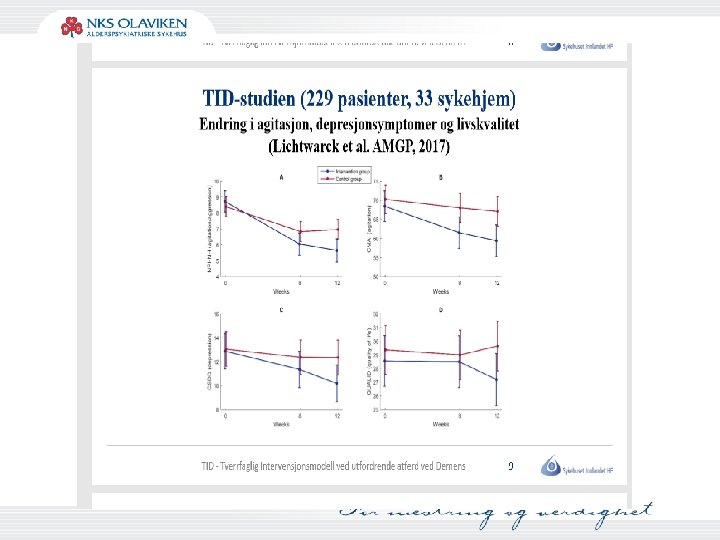
TID veiledning • • • Tverrfaglig Intrevensjonsmodell ved utfordrende adferd ved Demens Kombinerer prinsippet fra personsentrert pleie/omsorg med kognitiv adferdsterapi 3 faser: 1. Registrering/utredning 2. Refleksjoner/veiledning 3. Tiltak/evaluering http: //tidmodell. no

Marte Meo • Veiledningsmetode, kommunikasjons og relasjonsorientert • Filme situasjoner som utgangspunkt for tolkning av adferd. • Uhensiktsmessige forhold i omgivelsene og i samspill kan oppdages og derfor endres. • Avdekker ofte at pas og pleier har ulikt fokus • «Gjør mer av det som virker» • http: //www. martemeo. no/marte-meo-metoden/
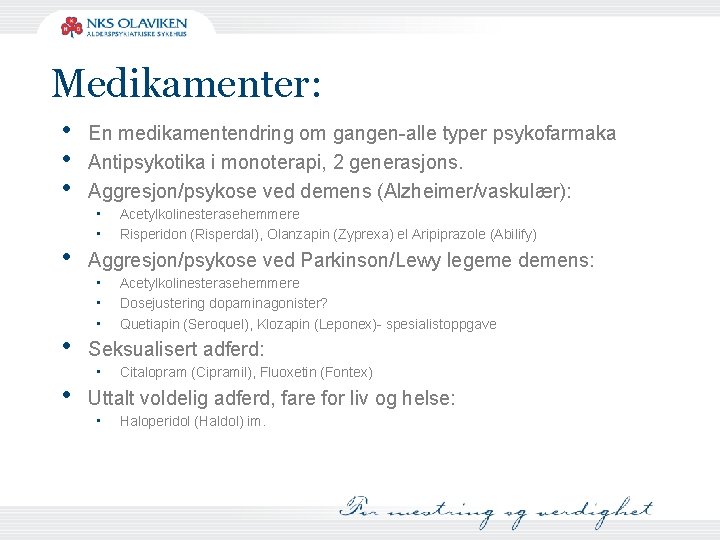
Medikamenter: • • • En medikamentendring om gangen-alle typer psykofarmaka Antipsykotika i monoterapi, 2 generasjons. Aggresjon/psykose ved demens (Alzheimer/vaskulær): • • Acetylkolinesterasehemmere Risperidon (Risperdal), Olanzapin (Zyprexa) el Aripiprazole (Abilify) Aggresjon/psykose ved Parkinson/Lewy legeme demens: • • • Acetylkolinesterasehemmere Dosejustering dopaminagonister? Quetiapin (Seroquel), Klozapin (Leponex)- spesialistoppgave Seksualisert adferd: • Citalopram (Cipramil), Fluoxetin (Fontex) Uttalt voldelig adferd, fare for liv og helse: • Haloperidol (Haldol) im.

Tvang

Leif, 87 år • • • Atrieflimmer, insulinbehandlet diabetes Vaskulær demens etter flere hjerneslag noen år tilbake. Mistenksom, mulig synshallusinert. Økende agitert og aggressiv mot personal. Dårlig hygiene (pleiere kommer ikke i posisjon til stell), motsetter seg medisiner. • Hvilke muligheter og begrensninger har vi i lovveket for å gi Leif helsehjelp?

Rettslig grunnlag for helsehjelp • • 1: Eget samtykke/presumert samtykke • (pasient og brukerrettighetsloven). 2: Nødrettsbetraktninger • (straffeloven og helsepersonelloven) 3: Tvang hjemlet i lov om psykisk helsevern 4: Tvang hjemlet i pasient og brukerrettighetsloven kapittel 4 A.

Tvangsbehandling, lovverk • Lov om psykisk helsevern – • utredning og behandling av alvorlige psykiatriske sykdommer (psykose), virkeområde psykisk helsevern. • Lov om pasient og brukerrettigheter, kapittel 4 A utredning og behandling av somatiske sykdommer, virkeområde kommunehelsetjenesten og somatiske sykehus.
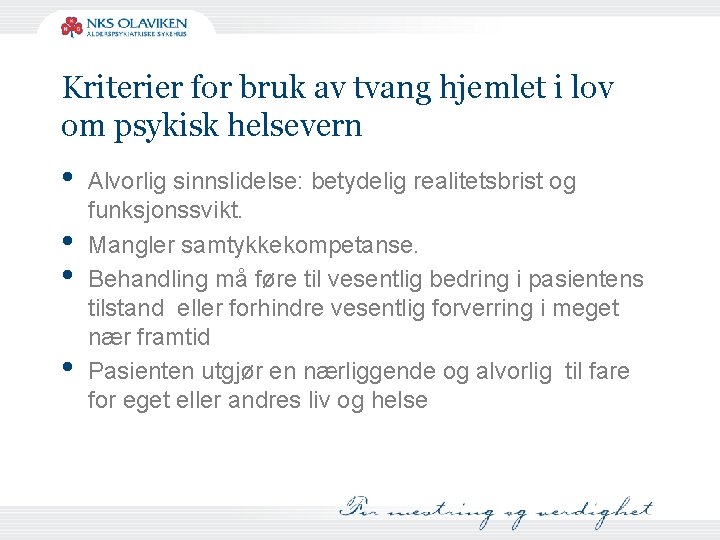
Kriterier for bruk av tvang hjemlet i lov om psykisk helsevern • • Alvorlig sinnslidelse: betydelig realitetsbrist og funksjonssvikt. Mangler samtykkekompetanse. Behandling må føre til vesentlig bedring i pasientens tilstand eller forhindre vesentlig forverring i meget nær framtid Pasienten utgjør en nærliggende og alvorlig til fare for eget eller andres liv og helse

Hvilken helsehjelp kan gis? • Innleggelse og tilbakeholdelse i institusjon godkjent for bruk av tvang etter psykisk helsevernloven. • Skjerming • Innskrenkninger i kontakt med omverden • Medikamentell behandling

Kriterier for bruk av tvang hjemlet i kp 4 A Pasient og brukerrettighetesloven • • • Over 16 år Mangler samtykkekompetanse Motsetter seg (somatisk) helsehjelp Fravær av helsehjelp kan føre til vesentlig helseskade for pasienten selv Tiltakene står i forhold til behov for helsehjelp

Hvilken helsehjelp kan gis? • Utredning (lab, radiologi) • Behandling (medikamenter, tannbehandling, kirurgiske inngrep) • Pleie og stell • Innleggelse og tilbakeholdelse i helseinstitusjonen (sykehjem)

Generelle krav • Frivillighet må forsøkes først • Helsemessig nytte av tiltak må klart overveie den ulempe som pasienten opplever av tvangstiltak • Helsehjelpen må være den klart beste løsningen for pasienten

Tips litteratur: • www. sykehjemshandboka. no • www. aldringoghelse. no • • • https: //www. helsedirektoratet. no/faglige-rad/psykiske-lidelser-hos-eldre Nasjonal faglig retningslinje for psykoselidelser, spes kapittel om eldre. Nasjonal faglig retningslinje for depresjon.
- Slides: 86