Embolie Pulmonaire JeanChristophe LEGA PU Thrapeutique PH Mdecine

Embolie Pulmonaire Jean-Christophe LEGA PU Thérapeutique - PH Médecine interne et vasculaire Faculté de Médecine Lyon Sud DIPLOME D’ETUDES SPECIALISEES D’ANESTHESIE REANIMATION Rhône – Alpes – Auvergne Année 2017 – 2018 Module A + R : cardiovasculaire - 5 ET 6 AVRIL 2018

CONFLITS D’INTERET • Expertise : Bayer, Boehringer Ingelheim, Novartis, BMS Pfizer • Congrès : Daiichi Sankyo, Bayer • Financement : BMS Pfizer • Conflits intellectuels : Membre du groupe GEMMAT et Equipe EMET 2

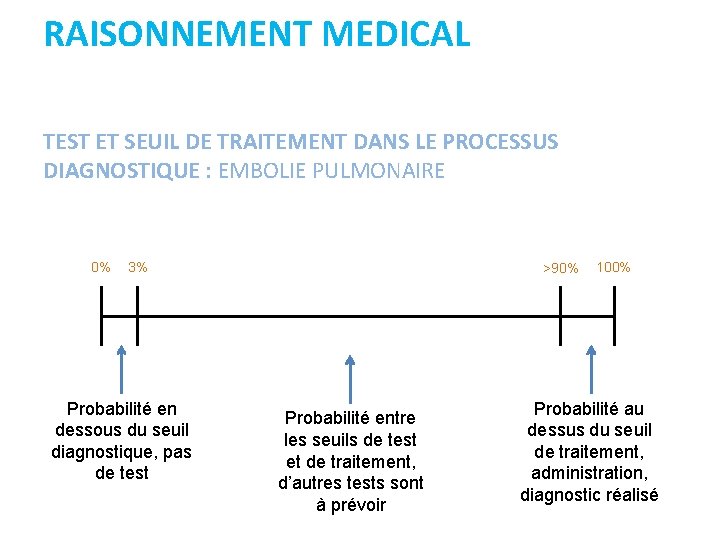
RAISONNEMENT MEDICAL TEST ET SEUIL DE TRAITEMENT DANS LE PROCESSUS DIAGNOSTIQUE : EMBOLIE PULMONAIRE 0% 3% Probabilité en dessous du seuil diagnostique, pas de test >90% Probabilité entre les seuils de test et de traitement, d’autres tests sont à prévoir 100% Probabilité au dessus du seuil de traitement, administration, diagnostic réalisé
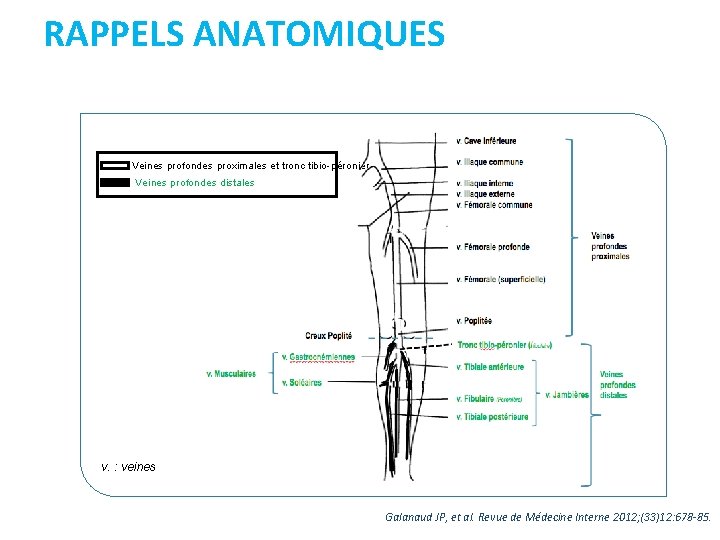
RAPPELS ANATOMIQUES Veines profondes proximales et tronc tibio-péronier Veines profondes distales v. : veines Galanaud JP, et al. Revue de Médecine Interne 2012; (33)12: 678 -85.
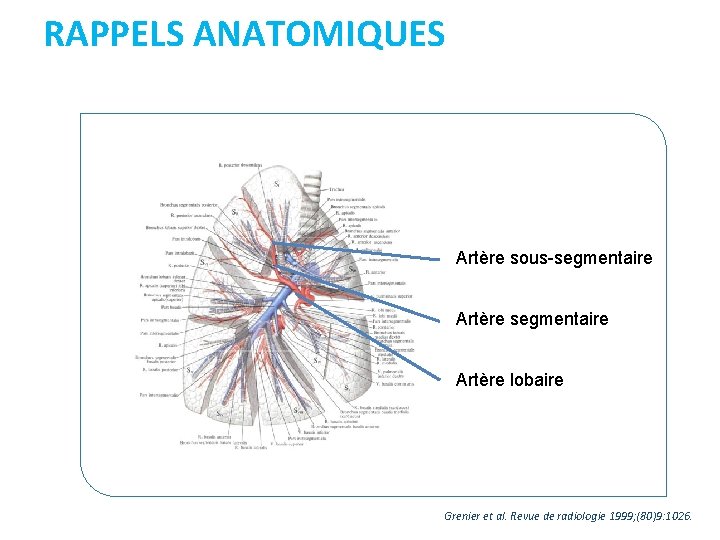
RAPPELS ANATOMIQUES Artère sous-segmentaire Artère lobaire Grenier et al. Revue de radiologie 1999; (80)9: 1026.
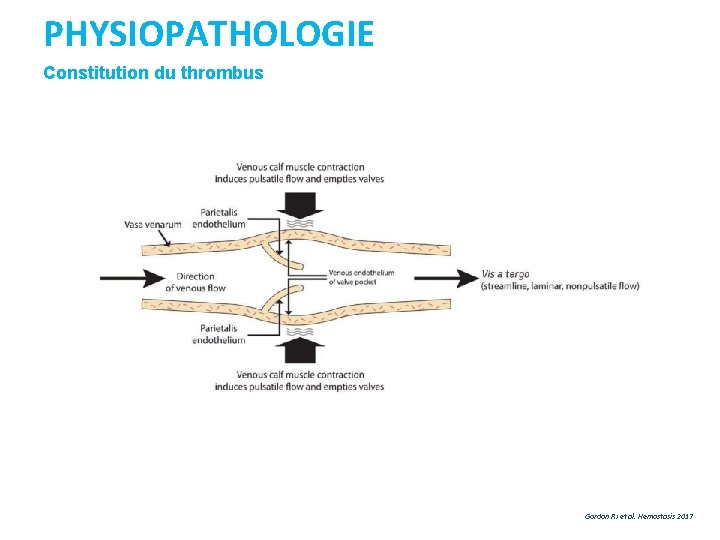
PHYSIOPATHOLOGIE Constitution du thrombus Gordon RJ et al. Hemostasis 2017
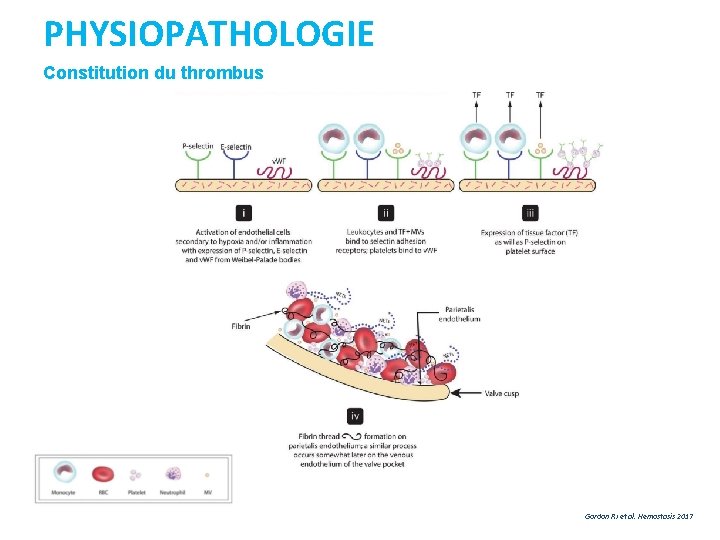
PHYSIOPATHOLOGIE Constitution du thrombus Gordon RJ et al. Hemostasis 2017
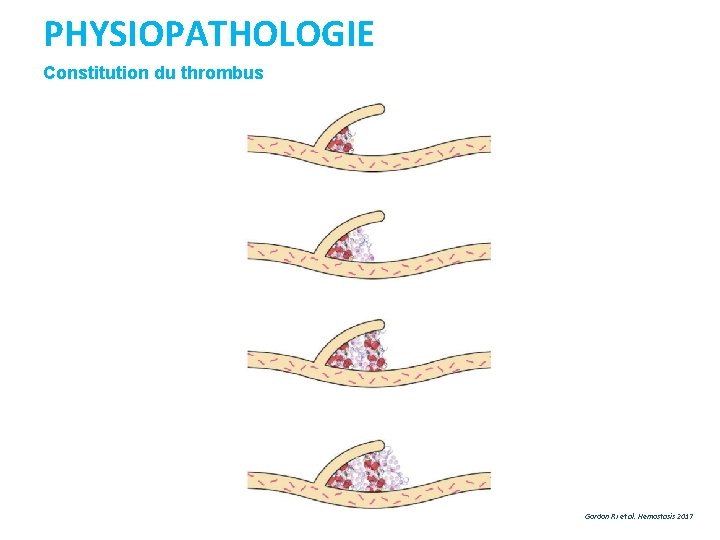
PHYSIOPATHOLOGIE Constitution du thrombus Gordon RJ et al. Hemostasis 2017
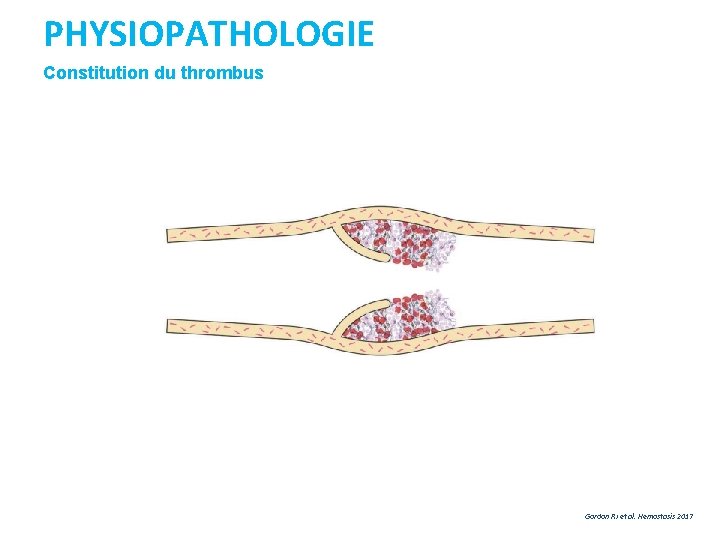
PHYSIOPATHOLOGIE Constitution du thrombus Gordon RJ et al. Hemostasis 2017
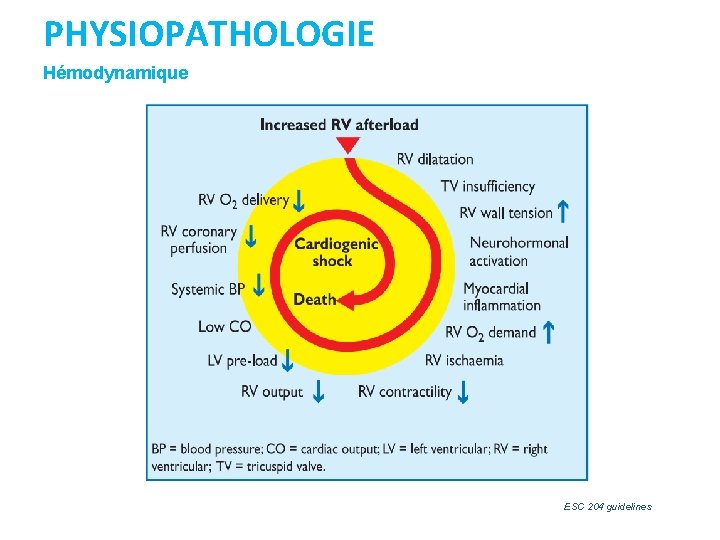
PHYSIOPATHOLOGIE Hémodynamique ESC 204 guidelines
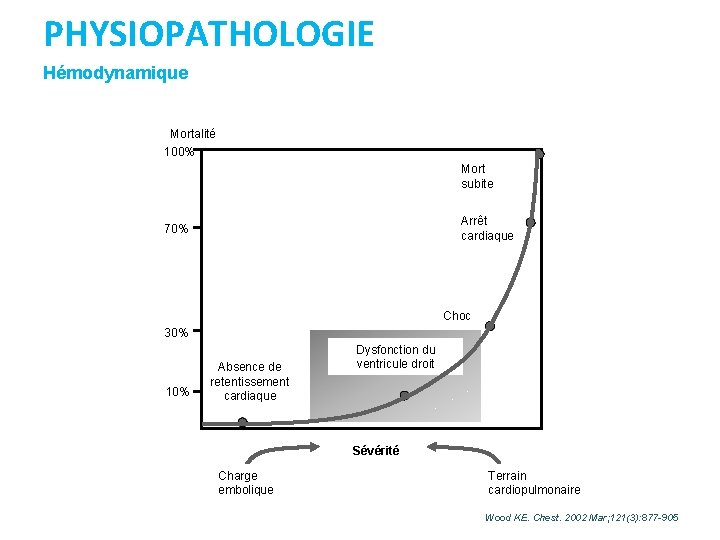
PHYSIOPATHOLOGIE Hémodynamique Mortalité 100% Mort subite Arrêt cardiaque 70% Choc 30% 10% Absence de retentissement cardiaque Dysfonction du ventricule droit Sévérité Charge embolique Terrain cardiopulmonaire Wood KE. Chest. 2002 Mar; 121(3): 877 -905

EPIDEMIOLOGIE • Regroupe – Thromboses veineuses profondes (TVP) : 75 000 à 100 000 nouveaux cas par an(1 -3) – Embolies pulmonaires (EP) : 35 000 à 50 000 nouveaux cas par an(1, 2, 4) • Pathologie du patient âgé – Près de 50 % des patients ont plus de 75 ans(1, 2) • Morbidités – HTAP post-embolique : 1 -4%(6) – Syndrome post-thrombotique : 20 -40%(6) • Epidémiologie en progression – Incidence quasi-doublée tous les 10 ans(6) 1) Olié V, et al. BEH 2013; 33 -34: 417 -24. 2/ Oger E, et al. Thromb Haemost 2000; 83: 657 -60. 3/ Cegedim 2014 4/ Données PMSI 2013 Evolution de 2010 à 2013. 5) Piazza G & Goldhaber SZ. Circulation 2010; 121: 2146 -50. 6) Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 7 Goldhaber SZ. JACC 1992; 19(2): 246 -7.

FACTEUR DE RISQUE Facteurs de risque élevés (OR > 10) Fracture d'un membre inférieur Hospitalisation pour insuffisance cardiaque ou fibrillation atriale / flutter (dans les 3 mois précédents) Prothèse hanche ou genou Traumatisme majeur Infarctus du myocarde (dans les 3 mois précédents) Thrombœmbolie veineuse précédente Lésion de la moelle épinière Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 16

FACTEUR DE RISQUE Facteurs de risque modérés (OR 2 -9) Chirurgie arthroscopique du genou Infection (spécifiquement pneumonie, voies urinaires et VIH) Maladies auto-immunes Maladie inflammatoire de l'intestin Transfusion sanguine Cancer (risque le plus élevé dans la maladie métastatique) Réseaux veineux centraux Contraception orale Chimiothérapie AVC avec paralysie Insuffisance cardiaque congestive ou respiratoire Post-partum Agents stimulant l'érythropoïèse Thrombose veineuse superficielle Traitement hormonal substitutif (selon formulation) Thrombophilie Fécondation in vitro Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 17

FACTEUR DE RISQUE Facteurs de risque faibles (OR < 2) Repos au lit > 3 jours Diabète sucré Hypertension Immobilité due à la position assise (par exemple voyage prolongé en voiture ou en avion) Age élevé Chirurgie laparoscopique (par exemple cholécystectomie) Obésité Grossesse Varices Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 18
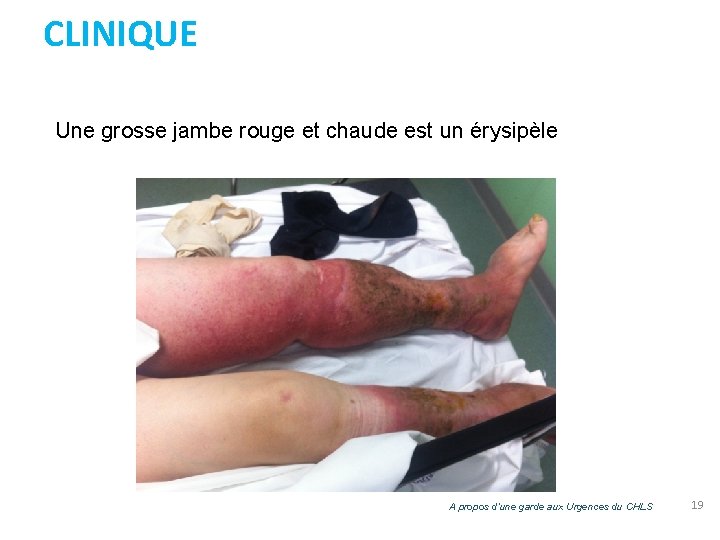
CLINIQUE Une grosse jambe rouge et chaude est un érysipèle A propos d’une garde aux Urgences du CHLS 19
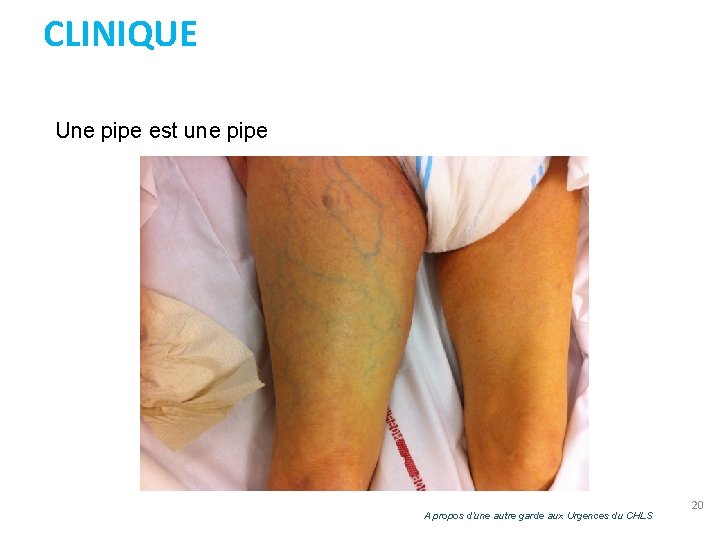
CLINIQUE Une pipe est une pipe A propos d’une autre garde aux Urgences du CHLS 20
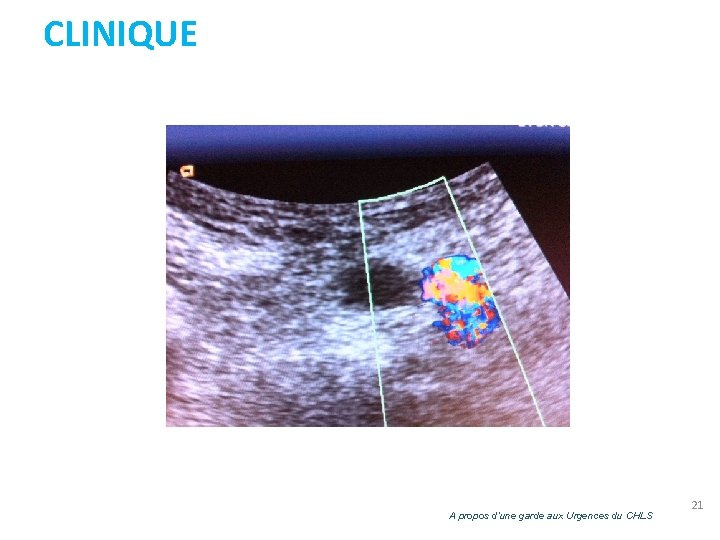
CLINIQUE A propos d’une garde aux Urgences du CHLS 21
CLINIQUE Générer des hypothèses chez un patient indéterminé EP confirmée EP non confirmée Dyspnée 50% 51% Douleur pleurale 39% 28% Toux 23% Douleur rétrosternale 15% 17% Fièvre 10% Syncope 6% 6% Douleur jambière unilatérale 6% 5% Œdème de jambe 24% 18% Signes cliniques Pollack et et al. J Am Coll Cardiol 2011; 57(6): 700– 706 22
SCORE Score de Wells 1. Luccassen W, et al. Ann Intern Med 2011; 155: 448 -60 23
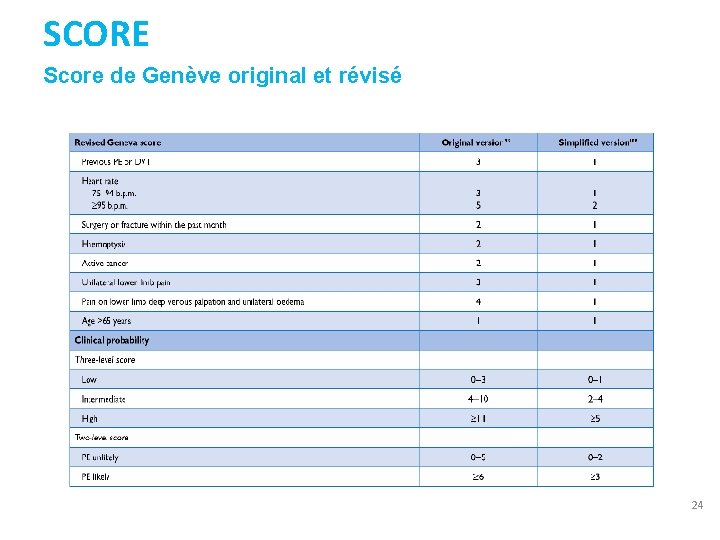
SCORE Score de Genève original et révisé 24
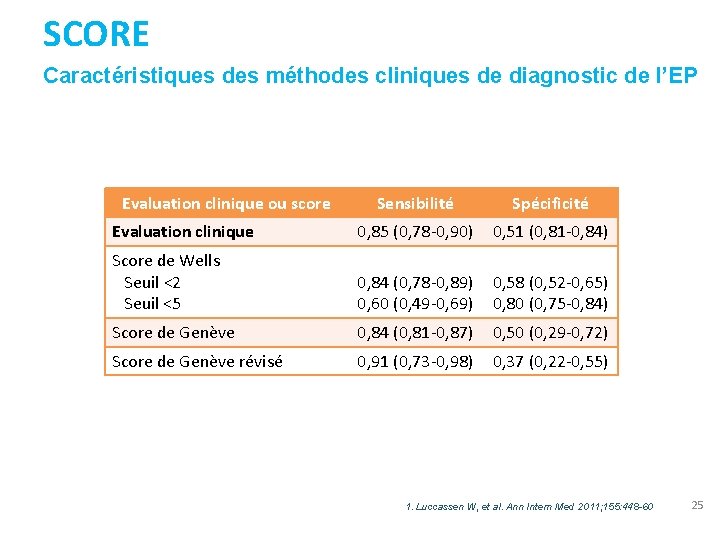
SCORE Caractéristiques des méthodes cliniques de diagnostic de l’EP Evaluation clinique ou score Sensibilité Spécificité Evaluation clinique 0, 85 (0, 78 -0, 90) 0, 51 (0, 81 -0, 84) Score de Wells Seuil <2 Seuil <5 0, 84 (0, 78 -0, 89) 0, 60 (0, 49 -0, 69) 0, 58 (0, 52 -0, 65) 0, 80 (0, 75 -0, 84) Score de Genève 0, 84 (0, 81 -0, 87) 0, 50 (0, 29 -0, 72) Score de Genève révisé 0, 91 (0, 73 -0, 98) 0, 37 (0, 22 -0, 55) 1. Luccassen W, et al. Ann Intern Med 2011; 155: 448 -60 25
RADIOGRAPHIE THORACIQUE 26
RADIOGRAPHIE THORACIQUE 27
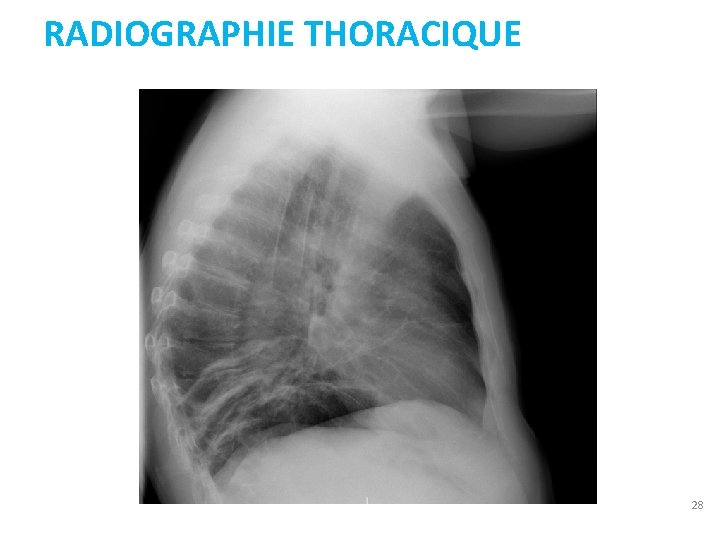
RADIOGRAPHIE THORACIQUE 28
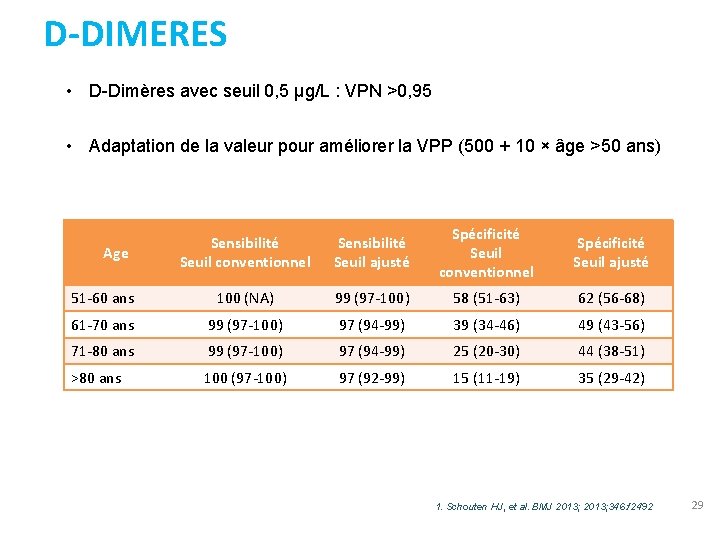
D-DIMERES • D-Dimères avec seuil 0, 5 µg/L : VPN >0, 95 • Adaptation de la valeur pour améliorer la VPP (500 + 10 × âge >50 ans) Sensibilité Seuil conventionnel Sensibilité Seuil ajusté Spécificité Seuil conventionnel Spécificité Seuil ajusté 51 -60 ans 100 (NA) 99 (97 -100) 58 (51 -63) 62 (56 -68) 61 -70 ans 99 (97 -100) 97 (94 -99) 39 (34 -46) 49 (43 -56) 71 -80 ans 99 (97 -100) 97 (94 -99) 25 (20 -30) 44 (38 -51) >80 ans 100 (97 -100) 97 (92 -99) 15 (11 -19) 35 (29 -42) Age 1. Schouten HJ, et al. BMJ 2013; 346: f 2492 29

SCANNER MULTIBARETTE • Sensibilité 90% Spécificité 90% • Selon la probabilité prétest (jugement clinique ou score) – Probabilité EP faible ou intermédiaire TDM normale : VPN 96% et 89% (respectivement) – Probabilité EP faible et intermédiaire et TDM positive : VPP 58 % et 92% ESC 204 guidelines Kline A et al. Thromb Res 2018; 163: 207 -220. 30
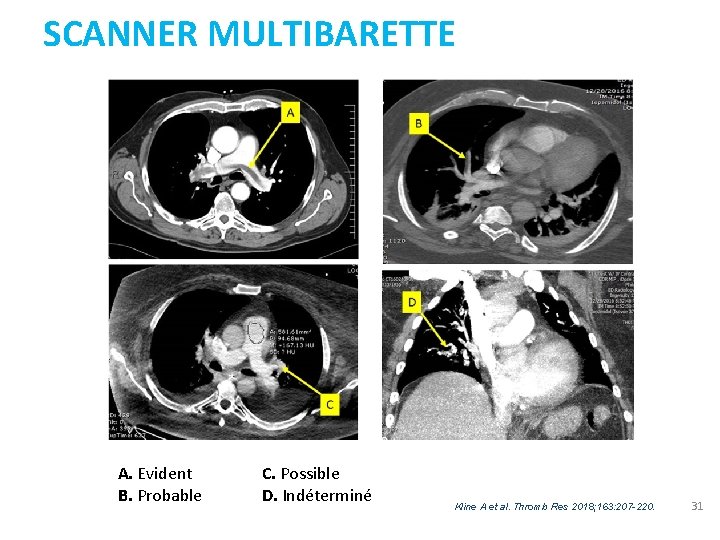
SCANNER MULTIBARETTE A. Evident B. Probable C. Possible D. Indéterminé Kline A et al. Thromb Res 2018; 163: 207 -220. 31

SCANNER MULTIBARETTE Limites • 10% de faux positifs • 10 -20 m. Sv : 1 cancer fatal pour 500 TDM thoracique • Réaction d’hypersensibilité : 1% • Signification clinique des EP sous segmentaires isolées : Faible concordance inter-observateur, Fréquence 1%, 4% en cas de cancer, IC ou FA ESC 204 guidelines Kline A et al. Thromb Res 2018; 163: 207 -220. 32

SCINTIGRAPHIE PULMONAIRE • Radiographie pulmonaire normale • Moins irradiant que TDM : faible probabilité et jeune âge, grossesse, IRC, MM, allergie PCI • Trois résultats – Normale : exclusion (Spécificité >90%) – Haute probabilité : diagnostic (Sensibilité >90%) – Intermédiaire : 50% des cas 1. ESC 2014 guidelines 33

ECHO-DOPPLER VEINEUX DES MI • Sensibilité 30 -50% et spécificité >90% • Permet le diagnostic d’EP en cas de TVP proximale (3050% des cas) • Faible association avec TVP distale : 26 -36% des TVP distales n’ont pas d’EP • Utilisation du TDM injectée possible en alternative 1. ESC 2014 guidelines 34

ECHOGRAPHIE CARDIAQUE • Visualisation du thrombus – 4% des EP – 18% en USI • Faible VPN (40 -50%) : Ne permet pas d’exclure le diagnostic, sauf EP avec instabilité hémodynamique • Non recommandée dans les EP non graves 1. ESC 2014 guidelines 35
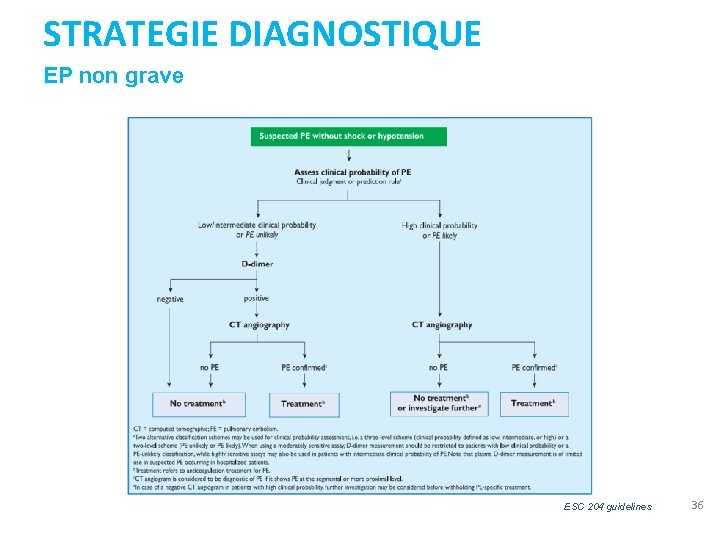
STRATEGIE DIAGNOSTIQUE EP non grave ESC 204 guidelines 36
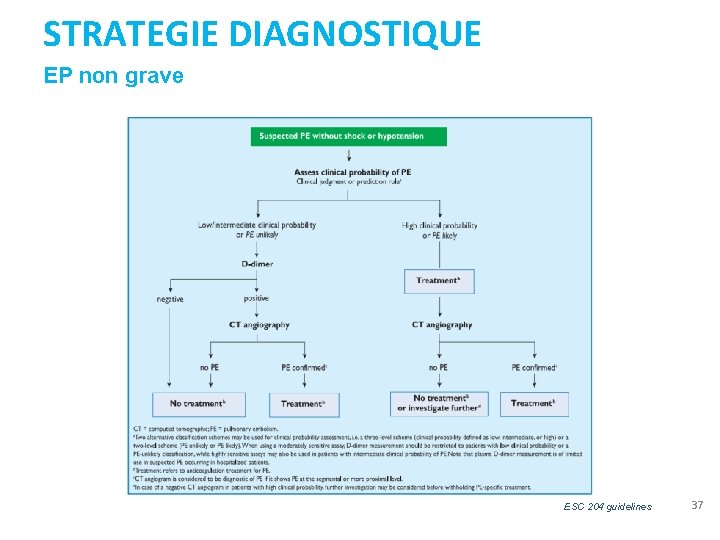
STRATEGIE DIAGNOSTIQUE EP non grave ESC 204 guidelines 37
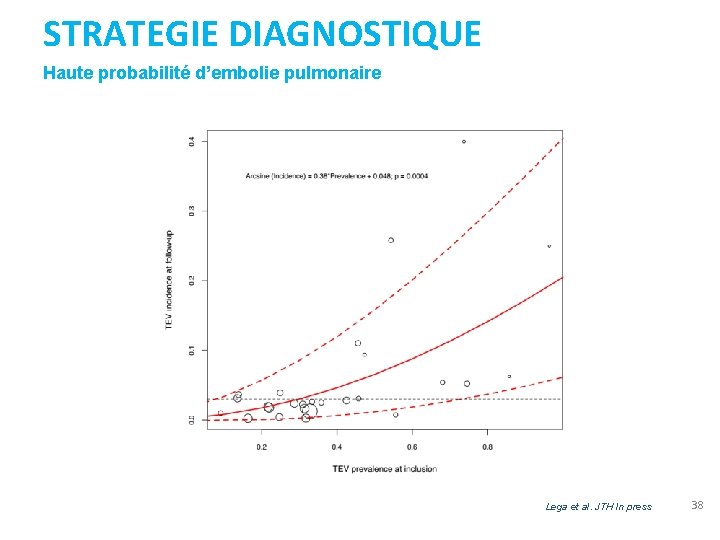
STRATEGIE DIAGNOSTIQUE Haute probabilité d’embolie pulmonaire Lega et al. JTH In press 38
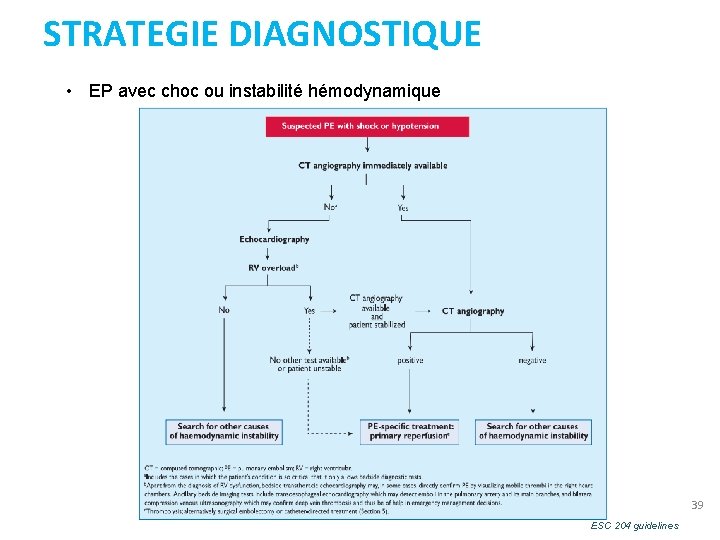
STRATEGIE DIAGNOSTIQUE • EP avec choc ou instabilité hémodynamique 39 ESC 204 guidelines
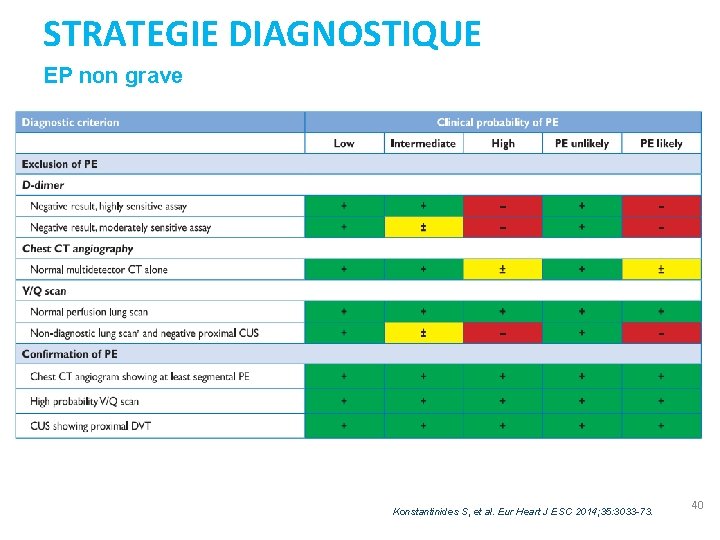
STRATEGIE DIAGNOSTIQUE EP non grave Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 40

STRATIFICATION PRONOSTIQUE Stratification du risque selon la présentation initiale de l’EP Grave a Défaillance hémodynamique* Gravité intermédiaire élevée a VD/VG et critère biologique Gravité intermédiaire faible a VD/VG Non grave s. PESI = 0, absence de DVD : basé sur le risque de mortalité hospitalière à 30 jours. * Retentissement hémodynamique : choc ou hypotension (PAS < 90 mm. Hg ou chute de la PAS ≥ 40 mm. Hg pendant plus de 15 min, en l’absence d’une cause de sepsis, d’un nouvel épisode d’arythmie ou une hypovolémie). ** RVD : critère anatomique VD / VG > 0, 9 -1 ; critère biologique : troponine I/T, BNP, NT pro-BNP. *** facteurs de gravité : insuffisance cardiaque et/ou respiratoire / cancer / âge > 80 ans, Sp. O 2 < 90 %, PAS < 100 mm. Hg, FC > 110 BPMs. RVD = retentissement sur VD. VD = ventricule droit. VG = ventricule gauche. a Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 4141

STRATIFICATION PRONOSTIQUE EP non grave vs gravité intermédiaire Gravité clinique des EP Score PESI simplifié (PESIs) Cancer 1 Insuffisance cardiaque / respiratoire 1 Age > 80 ans 1 Sp. O 2 < 90 % 1 PAS < 100 mm. Hg 1 FC > 110 bpm 1 Si PESIs = 0 → 1% Si PESIs = 1 → 11% Si PESIs = 3 -4 → 24% Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 4242
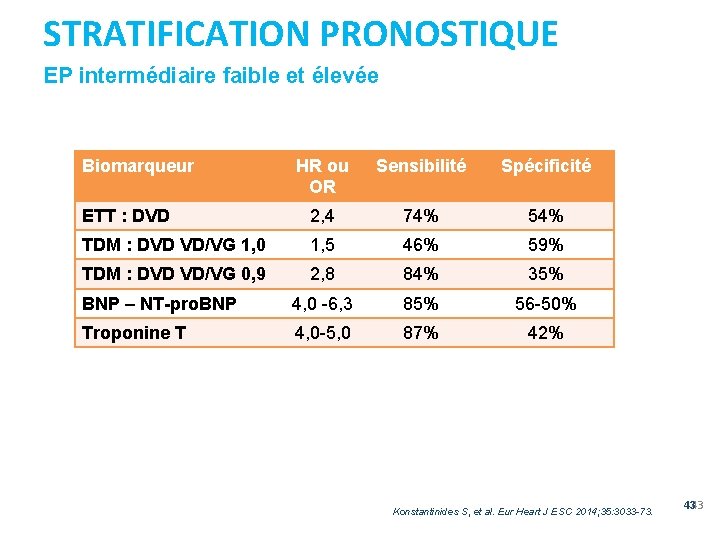
STRATIFICATION PRONOSTIQUE EP intermédiaire faible et élevée Biomarqueur HR ou OR Sensibilité Spécificité ETT : DVD 2, 4 74% 54% TDM : DVD VD/VG 1, 0 1, 5 46% 59% TDM : DVD VD/VG 0, 9 2, 8 84% 35% BNP – NT-pro. BNP 4, 0 -6, 3 85% 56 -50% Troponine T 4, 0 -5, 0 87% 42% Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 4343

TRAITEMENT EN FONCTION DU PRONOSTIQUE NON GRAVE INTERMEDIAIR E FAIBLE INTERMEDIAIR E ELEVE GRAVE Ambul. UHCD HC SC / réa ORIENTATION THROMBOLYSE NON SC / spécialisée NON HNF NON* OUI HBPM-Fonda/AVK OUI NON AOD (riva. , apix. ) OUI NON OUI *si Cl. Cr < 30 ml/mn HNF / AVK Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. 4444

TRAITEMENT EN FONCTION DU PRONOSTIC Stratification selon risque de récidive Phase aiguë • Initial • Court terme Prévention secondaire J 0 → M 3 Traitement obligatoire J 0 → J 5 -J 21 → M 3 Traitement intensif Traitement d’entretien M 3 → … Discussion de la poursuite du traitement (idiopathique) Récidives MTEV sous traitement optimal : Enox/AVK 2. 5 2. 0 1. 5 ≥ 50 % des récidives sous ttt 1 er mois 1. 0 0. 5 0. 0 45 0 30 90 240 360 j Prins et al. Thromb J 2013.

TRAITEMENT EP GRAVE Fibrinolyse EP grave EP non grave Oui en 1ère intention Niveau B) (Classe I – Si la thrombolyse est contre-indiquée, envisager une embolectomie chirurgicale ou une fibrinolyse guidée par cathéter Non en 1ère intention Niveau B) (Classe II – A discuter si EP de gravité intermédiaire élevée à faible risque hémorragique présentant des signes cliniques de décompensation hémodynamique (Classe IIa – Niveau B) TVP Non (Grade B) Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. Misemett P, et al. J Mal Vasc 2010; 35: 127 -36. AFSSAPS. Recommandations de bonne pratique. Prevention et traitement de la maladie thrombo-embolique veineuse en medecine. Décembre 2009. Kearon C, et al. CHEST 2012; 141(2)(Suppl): e 419 S–e 494 S. 46
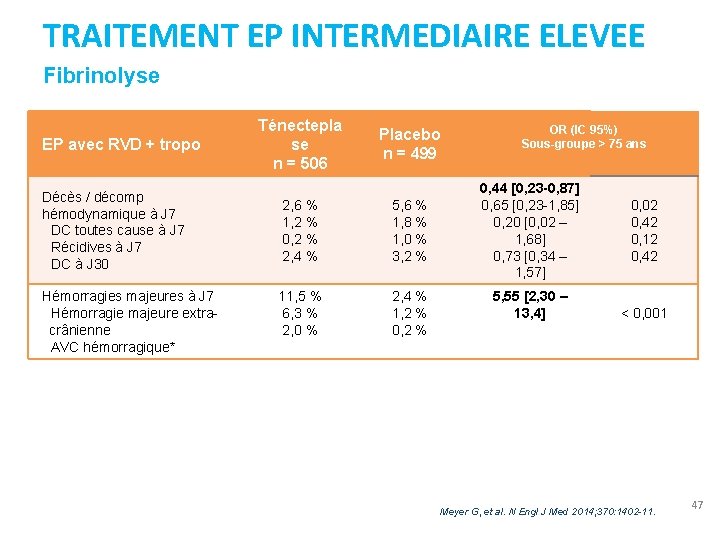
TRAITEMENT EP INTERMEDIAIRE ELEVEE Fibrinolyse EP avec RVD + tropo Décès / décomp hémodynamique à J 7 DC toutes cause à J 7 Récidives à J 7 DC à J 30 Hémorragies majeures à J 7 Hémorragie majeure extracrânienne AVC hémorragique* Ténectepla se n = 506 Placebo n = 499 2, 6 % 1, 2 % 0, 2 % 2, 4 % 5, 6 % 1, 8 % 1, 0 % 3, 2 % 11, 5 % 6, 3 % 2, 0 % 2, 4 % 1, 2 % 0, 2 % OR (IC 95%) Sous-groupe > 75 ans 0, 44 [0, 23 -0, 87] 0, 65 [0, 23 -1, 85] 0, 20 [0, 02 – 1, 68] 0, 73 [0, 34 – 1, 57] 5, 55 [2, 30 – 13, 4] 0, 02 0, 42 0, 12 0, 42 < 0, 001 Meyer G, et al. N Engl J Med 2014; 370: 1402 -11. 47
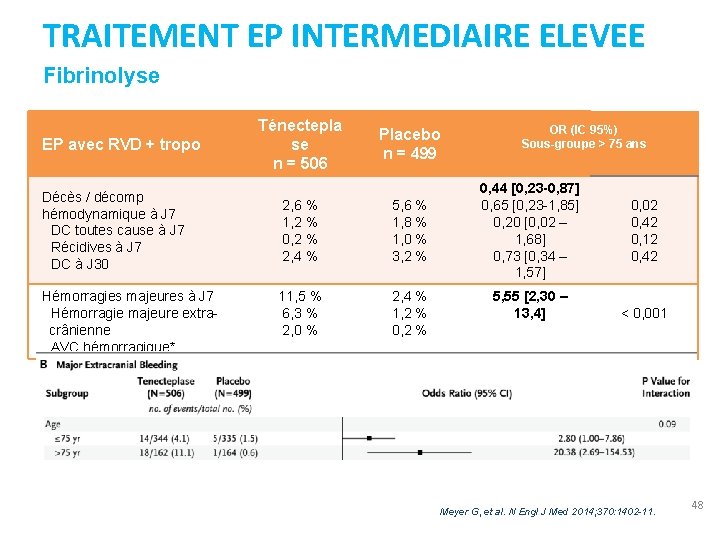
TRAITEMENT EP INTERMEDIAIRE ELEVEE Fibrinolyse EP avec RVD + tropo Décès / décomp hémodynamique à J 7 DC toutes cause à J 7 Récidives à J 7 DC à J 30 Hémorragies majeures à J 7 Hémorragie majeure extracrânienne AVC hémorragique* Ténectepla se n = 506 Placebo n = 499 2, 6 % 1, 2 % 0, 2 % 2, 4 % 5, 6 % 1, 8 % 1, 0 % 3, 2 % 11, 5 % 6, 3 % 2, 0 % 2, 4 % 1, 2 % 0, 2 % OR (IC 95%) Sous-groupe > 75 ans 0, 44 [0, 23 -0, 87] 0, 65 [0, 23 -1, 85] 0, 20 [0, 02 – 1, 68] 0, 73 [0, 34 – 1, 57] 5, 55 [2, 30 – 13, 4] 0, 02 0, 42 0, 12 0, 42 < 0, 001 Meyer G, et al. N Engl J Med 2014; 370: 1402 -11. 48
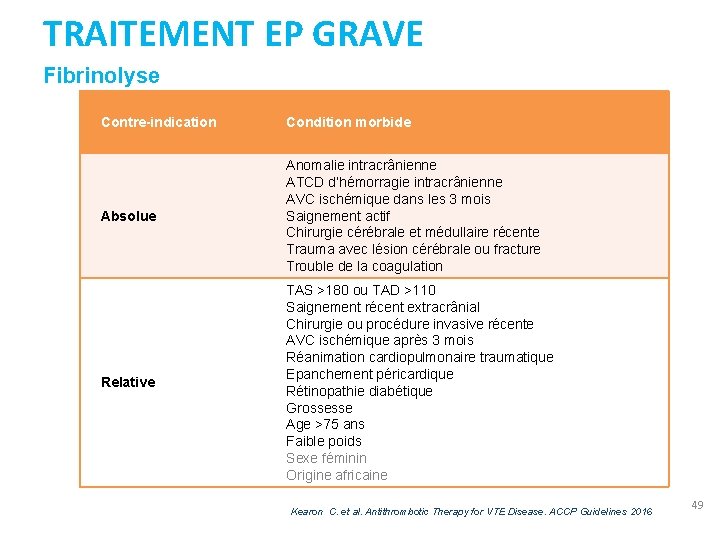
TRAITEMENT EP GRAVE Fibrinolyse Contre-indication Condition morbide Absolue Anomalie intracrânienne ATCD d’hémorragie intracrânienne AVC ischémique dans les 3 mois Saignement actif Chirurgie cérébrale et médullaire récente Trauma avec lésion cérébrale ou fracture Trouble de la coagulation Relative TAS >180 ou TAD >110 Saignement récent extracrânial Chirurgie ou procédure invasive récente AVC ischémique après 3 mois Réanimation cardiopulmonaire traumatique Epanchement péricardique Rétinopathie diabétique Grossesse Age >75 ans Faible poids Sexe féminin Origine africaine Kearon C. et al. Antithrombotic Therapy for VTE Disease. ACCP Guidelines 2016 49
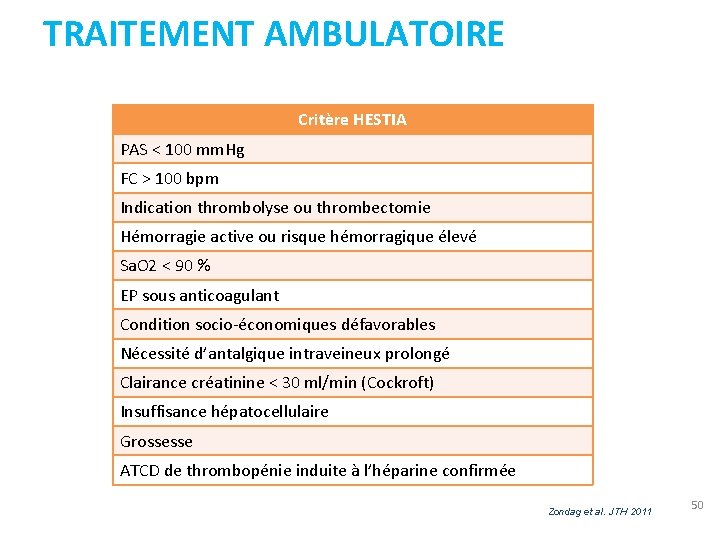
TRAITEMENT AMBULATOIRE Critère HESTIA PAS < 100 mm. Hg FC > 100 bpm Indication thrombolyse ou thrombectomie Hémorragie active ou risque hémorragique élevé Sa. O 2 < 90 % EP sous anticoagulant Condition socio-économiques défavorables Nécessité d’antalgique intraveineux prolongé Clairance créatinine < 30 ml/min (Cockroft) Insuffisance hépatocellulaire Grossesse ATCD de thrombopénie induite à l’héparine confirmée Zondag et al. JTH 2011 50
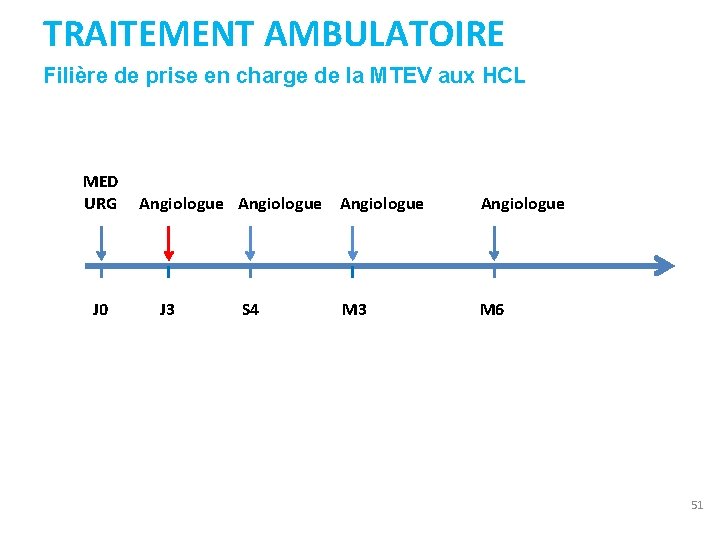
TRAITEMENT AMBULATOIRE Filière de prise en charge de la MTEV aux HCL MED URG J 0 Angiologue J 3 S 4 M 3 Angiologue M 6 51

TRAITEMENT EN FONCTION DU PRONOSTIC Embolie pulmonaire sous-segmentaire isolée • S’assurer du cadre nosologique – Refaire relire le scanner par un expert – Réaliser un EDVMI • Stratification du traitement – Faible risque de récidive : surveillance – Forte risque de récidive : traitement Keraon C et al. Antithrombotic Therapy for VTE Disease. ACCP Guidelines 2016 52

TRAITEMENT EP PEROPERATOIRE • Signe d’EP peropératoire – Signe respiratoire : tachypnée, désaturation, hypoxie, arrêt respiratoire – Signe cardiovasculaire : arythmie, tachycardie, TJ, hypotension, ↑ pression droite, arrêt cardiaque Prise en charge des EP peropératoire Administration O 2 100% - Intubation si détresse respiratoire Arrêt des agents anesthésiques Remplissage 500 -1000 m. L, agents inotropes Gaz du sang PEEP si patient normotensif Programmer angio. TDM HNF PSE Envisager embolectomie (CEC) 53
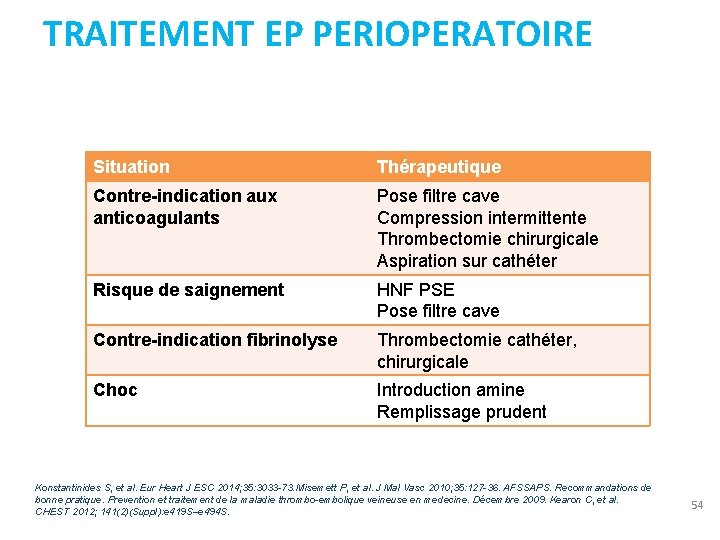
TRAITEMENT EP PERIOPERATOIRE Situation Thérapeutique Contre-indication aux anticoagulants Pose filtre cave Compression intermittente Thrombectomie chirurgicale Aspiration sur cathéter Risque de saignement HNF PSE Pose filtre cave Contre-indication fibrinolyse Thrombectomie cathéter, chirurgicale Choc Introduction amine Remplissage prudent Konstantinides S, et al. Eur Heart J ESC 2014; 35: 3033 -73. Misemett P, et al. J Mal Vasc 2010; 35: 127 -36. AFSSAPS. Recommandations de bonne pratique. Prevention et traitement de la maladie thrombo-embolique veineuse en medecine. Décembre 2009. Kearon C, et al. CHEST 2012; 141(2)(Suppl): e 419 S–e 494 S. 54
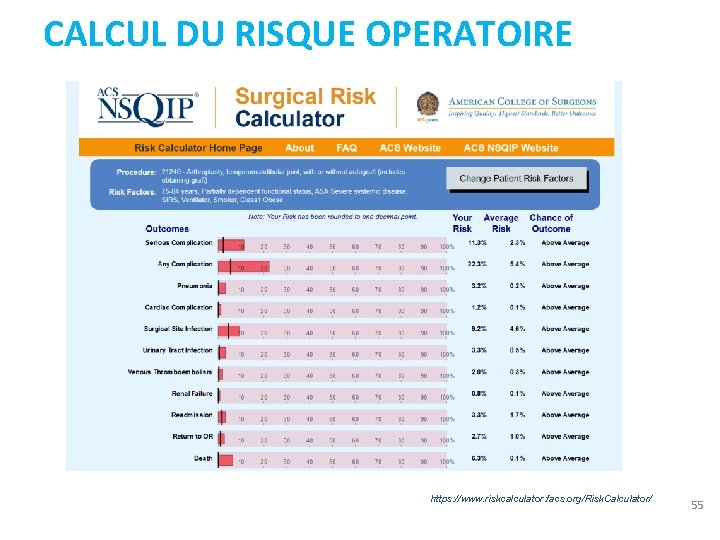
CALCUL DU RISQUE OPERATOIRE https: //www. riskcalculator. facs. org/Risk. Calculator/ 55

CONCLUSIONS TAKE FEMME MESSAGE • Baser les investigations sur une évaluation clinique • Remettre en cause les diagnostiques radiologiques (FP et FN) • Ne pas utiliser les HNF au PSE hors risque hémorragique ou EP grave • Traitement ambulatoire dans les formes de bon pronostic • Référer les patients dans des filières MTEV 56
- Slides: 56