Embolie Pulmonaire et Thrombose Veineuse Profonde B Tardy

Embolie Pulmonaire et Thrombose Veineuse Profonde B Tardy, Urgences et Réanimation médicales, CHU St Etienne

Aspects diagnostiques

Diagnostic d’EP et de TVP Classiquement • Clinique peu spécifique • Gold standard : Angiographie et phlébocavographie Morbi-mortalité Disponibilité, Faisabilité CI à l’iode (allergie, grossesse, Ins rénale…)

Outils diagnostiques « non invasifs » • Biologique = D-dimères • Radiologique = Mbres inf Echographie Scintigraphie Angio Scanner Angio IRM Cœur

Performances de ces outils

Diagnostic d’EP et de TVP • Constat n° 1 Aucun test ne dispose d’une sensibilité et d’une spécificité suffisante • Constat n° 2 TVP et EP sont l’expression de la même maladie • Constat n° 3 TVP et EP ont le même traitement

Diagnostic d’EP idée de combinaisons de tests = algorithmes décisionnels

Diagnostic d’EP Condition « universelle » : chaque test doit s'interpréter en fonction de la probabilité a priori de l’existence de la maladie

Processus de validation d’une stratégie diagnostique 1) Intégration de la probabilité clinique 2) 3) 4)

Diagnostic EP Probabilité d’une affection après un test dépend de : • la sensibilité et la spécificité du test • la probabilité pré test de la maladie

Clinique EP • Femme de 20 ans sans fdr avec douleur pleurale isolée = prob clinique de 10 % • Homme de 80 ans post op PTH avec douleur pleurale et dyspnée, = prob clinique de 50 %
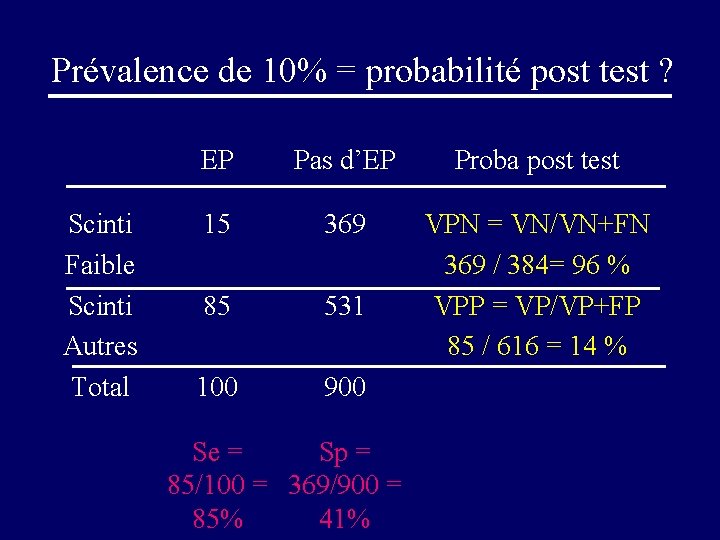
Prévalence de 10% = probabilité post test ? Scinti Faible Scinti Autres Total EP Pas d’EP Proba post test 15 369 85 531 VPN = VN/VN+FN 369 / 384= 96 % VPP = VP/VP+FP 85 / 616 = 14 % 100 900 Se = Sp = 85/100 = 369/900 = 85% 41%
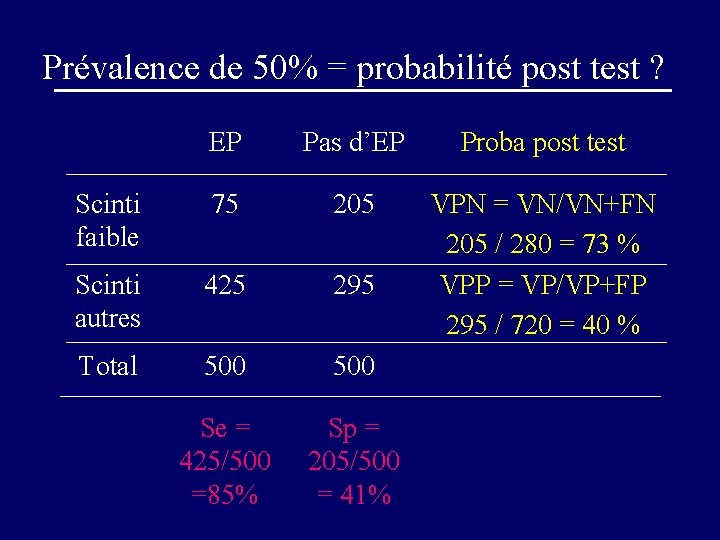
Prévalence de 50% = probabilité post test ? EP Pas d’EP Proba post test Scinti faible 75 205 Scinti autres 425 295 VPN = VN/VN+FN 205 / 280 = 73 % VPP = VP/VP+FP 295 / 720 = 40 % Total 500 Se = 425/500 =85% Sp = 205/500 = 41%

Clinique d’EP Selon la Probabilité clinique d’EP (ou prévalence), un même résultat d’un examen conduit à une probabilité post test d ’EP différente avec des conséquences diagnostiques et thérapeutiques différentes.
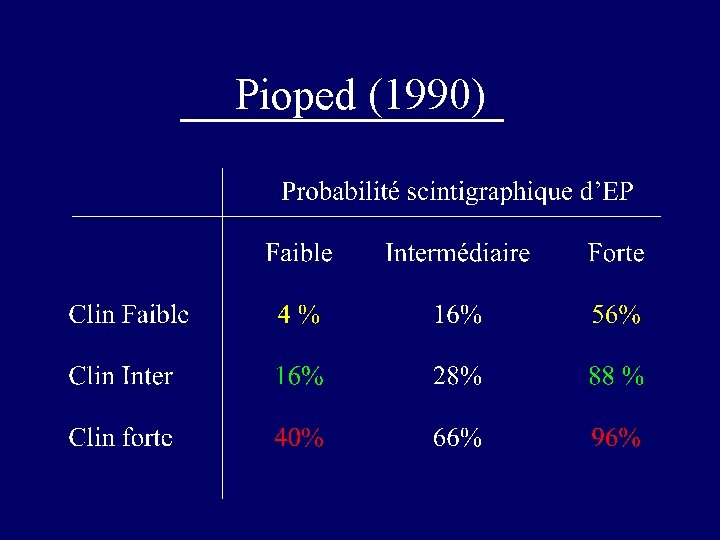
Pioped (1990)

Probabilité clinique d’ EP • Evaluation empirique Pioped Jama 1990; 263: 2753 - 9 Perrier Lancet 1999; 353: 190 - 5 • Règles de prédiction (scores) Miniati Am J Resp Crit Care Med 1999; 159: 864 - 71. Leveau Réanim Urgences 2000; 9: 101 - 8. Wells Ann Intern Med 1998; 129: 98 - 107 Perrier Am J Med 2004; 116: 291 - 9
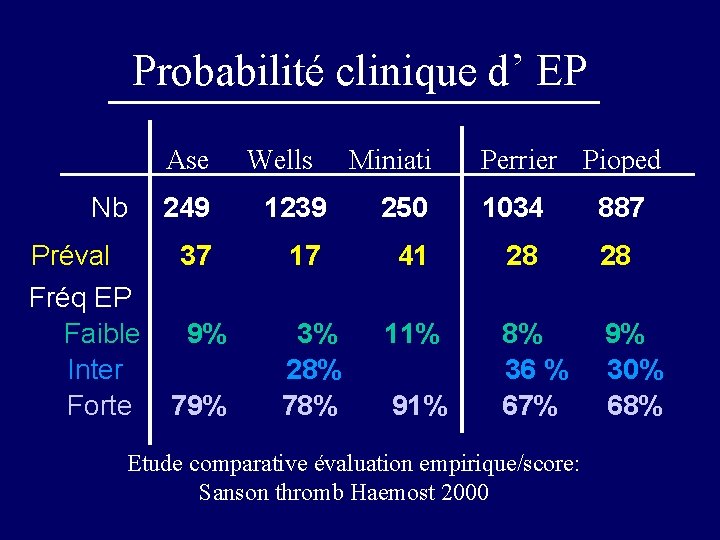
Probabilité clinique d’ EP Ase Nb Préval Fréq EP Faible Inter Forte Wells Miniati Perrier Pioped 249 1239 250 1034 37 17 41 28 28 9% 3% 28% 78% 11% 8% 36 % 67% 9% 30% 68% 79% 91% Etude comparative évaluation empirique/score: Sanson thromb Haemost 2000 887

Scores de prédiction Genève • • • • Atcd TVP EP Fc > 100 Xir recent Age 60 -79 Age >79 Pa. CO 2 < 36 36 < Pa. CO 2 < 39 Pa. O 2 < 49 49<Pa. O 2 < 60 60<Pa. O 2 < 71 71<Pa. O 2 < 82 Atelectasie Diaphr surelevé Wells +2 +1 +3 +1 +2 +2 +1 +4 +3 +2 +1 +1 +1 Probabilé haute 9, faible < 5 • • Atcd TVP EP Fc > 100 Xir recent ou immo Signes TVP Diag alternatif Hemoptysis Cancer +1. 5 +3 +3 +1 +1 Probabilité haute 7, faible < 2
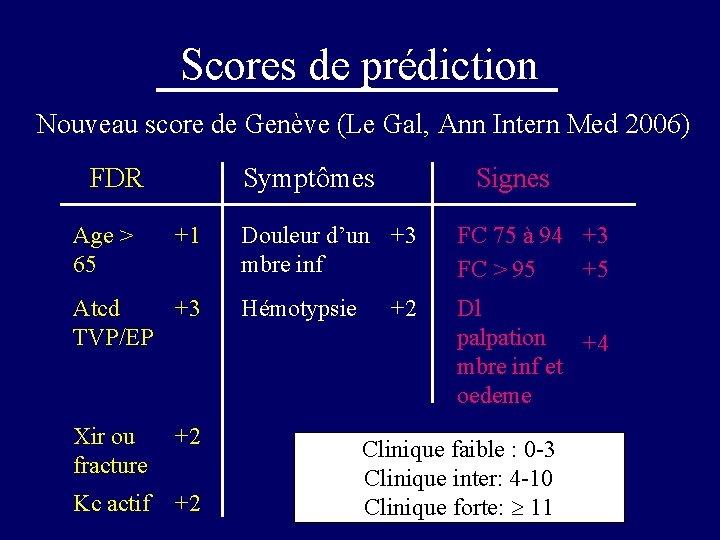
Scores de prédiction Nouveau score de Genève (Le Gal, Ann Intern Med 2006) FDR Age > 65 Symptômes +1 Atcd +3 TVP/EP Xir ou fracture +2 Kc actif +2 Signes Douleur d’un +3 mbre inf FC 75 à 94 +3 FC > 95 +5 Hémotypsie Dl palpation +4 mbre inf et oedeme +2 Clinique faible : 0 -3 Clinique inter: 4 -10 Clinique forte: 11

Processus de validation d’une stratégie diagnostique 1) Intégration de la probabilité clinique 2) Comparaison des tests avec la technique de référence 3) 4)
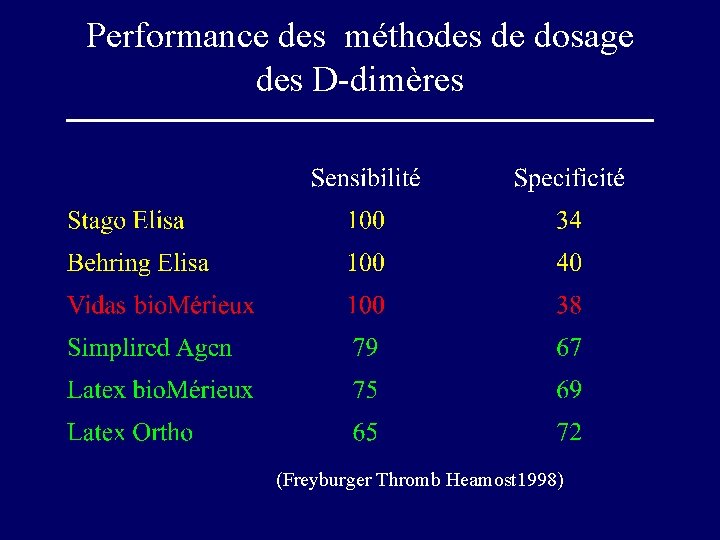
Performance des méthodes de dosage des D-dimères (Freyburger Thromb Heamost 1998)
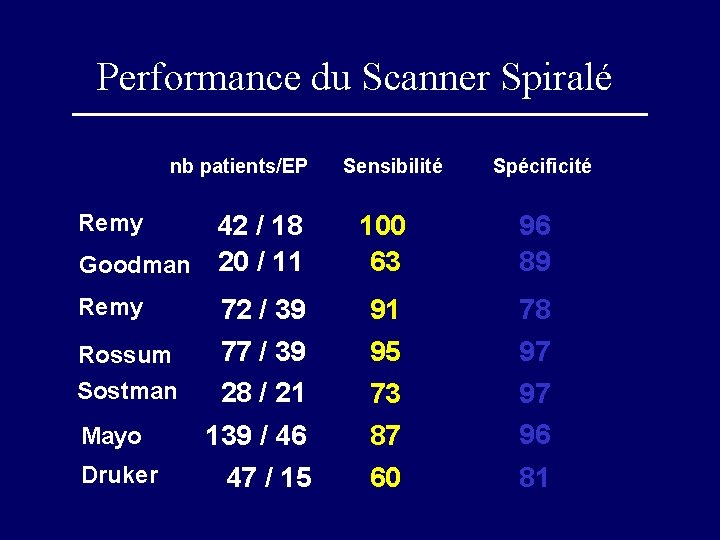
Performance du Scanner Spiralé nb patients/EP Remy 42 / 18 Goodman 20 / 11 Remy Rossum Sostman Mayo Druker 72 / 39 77 / 39 28 / 21 139 / 46 47 / 15 Sensibilité Spécificité 100 63 96 89 91 95 78 97 73 87 60 97 96 81

Scanner Spiralé Perrier (Ann Intern Med 2001; 135: 88 -97. ) • 299 patients suspects d ’EP avec DD > 500 Algorithme: Prob clin, Echo Veineuse, scinti, Angio pulm • CT scan: 3 radiologues, lecture à 3 mois

Scanner spiralé • EP = 118 (39%) • CT scan non interprétable = 12 patients ( 4%) Sensibilité = 70 % (IC 95 %, 62 à 78 %) Spécificité = 91 % (IC 95 %, 86 à 95 %)

Scanner spiralé • CT Scan + echo Veineuse sensibilité 79 % ( soit 21 % de FN versus 30%) • Echo < 0 , Scinti Inter, CT scan sensibilité 95 % ( soit 5% de FN versus 30%)

Processus de validation d’une stratégie diagnostique 1) Intégration de la probabilité clinique 2) Comparaison des tests avec la technique de référence 3) Etudes pragmatiques (outcomes studies) 4)
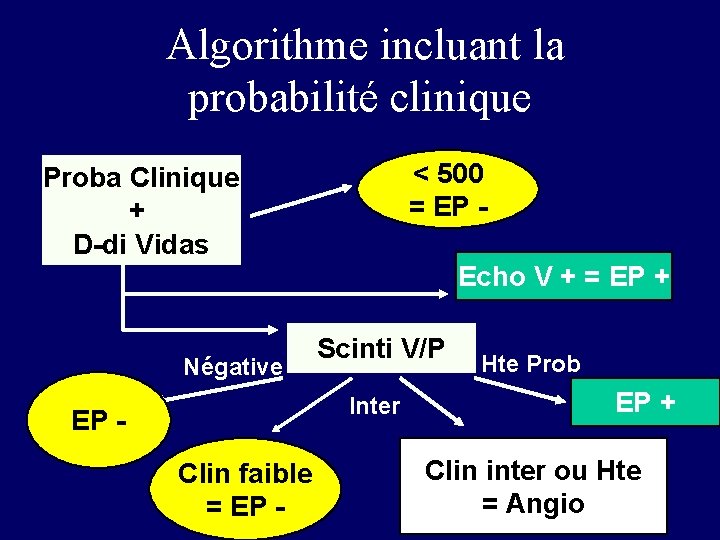
Algorithme incluant la probabilité clinique < 500 = EP - Proba Clinique + D-di Vidas Echo V + = EP + Négative Scinti V/P Inter EP Clin faible = EP - Hte Prob EP + Clin inter ou Hte = Angio

Perrier Lancet 1999 (1) Sur 444 suspects d ’EP: • DD négatifs ou Echo V positive autorisent une attitude thérapeutique chez 207 patients soit 47% de la population totale • Sur les 237 restant, la Scinti (haute ou très faible) permet un diagnostic chez 80 patients soit 18 % de la population totale • Reste 1 / 3 de la pop initiale (n = 157) = sans diagnostic

Perrier Lancet 1999 (2) Sur les 157 patients restants • Probabilité clinique faible n = 107 Diagnostic d ’EP non retenue • Probabilité clinique inter ou haute n = 50 impose une angio Soit nécessité d’une angio dans 11 % de la population totale
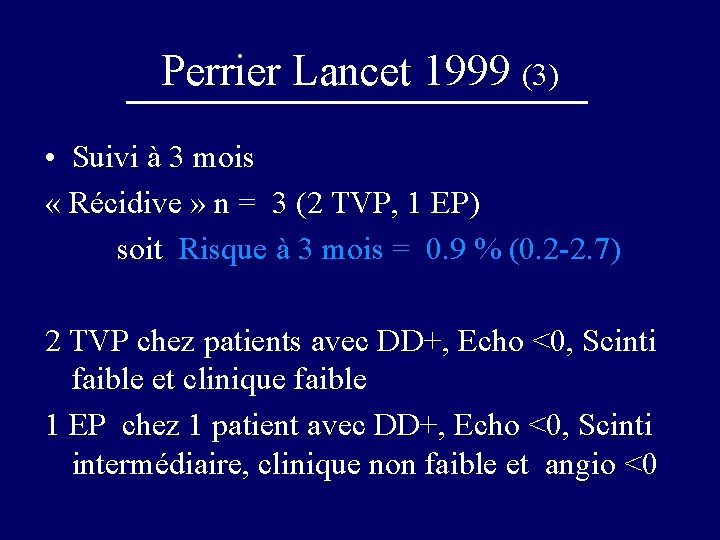
Perrier Lancet 1999 (3) • Suivi à 3 mois « Récidive » n = 3 (2 TVP, 1 EP) soit Risque à 3 mois = 0. 9 % (0. 2 -2. 7) 2 TVP chez patients avec DD+, Echo <0, Scinti faible et clinique faible 1 EP chez 1 patient avec DD+, Echo <0, Scinti intermédiaire, clinique non faible et angio <0
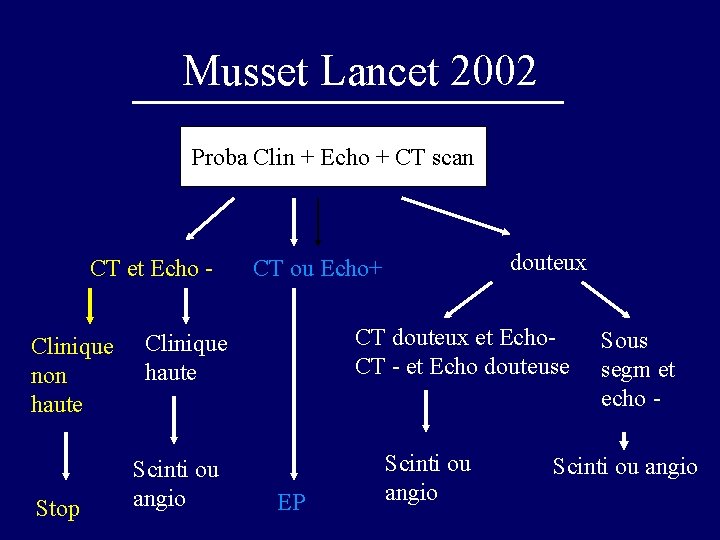
Musset Lancet 2002 Proba Clin + Echo + CT scan CT et Echo Clinique non haute Stop CT douteux et Echo. CT - et Echo douteuse Clinique haute Scinti ou angio douteux CT ou Echo+ EP Scinti ou angio Sous segm et echo - Scinti ou angio

Musset Lancet 2002 • 1041 patients suspects d’EP (in et out patients) • prévalence d ’EP de 35% • Sur les 601 (57. 7 %) avec CT et Echo négatifs: 525 avec clin non haute: à 3 mois: 19 récidives (5 dcd, 10 pdv) soit 3. 7% ( 2. 3 - 5. 8)

Perrier Am J Med 2004 • Stratégie: D-di, écho, CT scan sur 965 patients • Prévalence 23 % • Sur les 458 (47. 5 %) avec écho et CT scan négatifs ( D-di +) , 450 avec probabilité clinique non haute à 3 mois : récidive 1% ( 0. 5 - 2. 1)

Scanner mono ou multi barrettes Nb suspects Essep 1902 Perrier 1290 Perrier 1014 CI scan 12 % 24 % 6% Préval EP 34. 6 % 23. 7 % 26% CT non conclusifs 9% 1% 2. 5 % 9% 17% 1% 1. 78 % 1. 72 % 1. 7% MVTE CT < 0 Suivi 3 mois non traités

Clinique et diagnostic de TVP • Score de Wells (Lancet 1995) Cancer actif +1 Plâtre ou Paralysie d’un mbre +1 Immobli > 3 j ou Xir majeure < 4 S +1 Probabilité Clinique localisée ballonnement Œdème cuisse et molle +1 +1 Œdème mollet > 3 cm +1 Haute 3 Inter 1 ou 2 Faible 0 Œdème discret du membre +1 Circ Coll Veineuse Diagnostic alternatif +1 -2
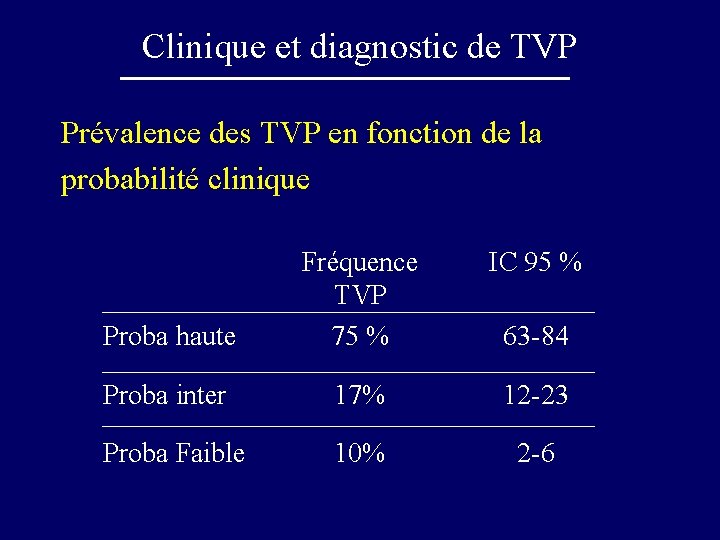
Clinique et diagnostic de TVP Prévalence des TVP en fonction de la probabilité clinique IC 95 % Proba haute Fréquence TVP 75 % Proba inter 17% 12 -23 Proba Faible 10% 2 -6 63 -84

Probabilité clinique + Echo et TVP 577 patients ( Wells, Lancet 1997) VPN de l’Echo chez patients faible proba = 96. 6 % VPN de l’Echo chez patients haute proba = 82. % Necessité phlébo ou echo répétées = 33. 5 %
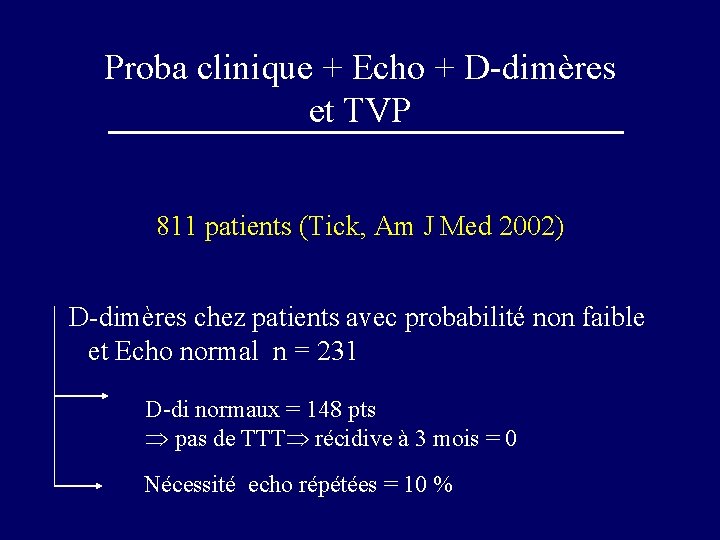
Proba clinique + Echo + D-dimères et TVP 811 patients (Tick, Am J Med 2002) D-dimères chez patients avec probabilité non faible et Echo normal n = 231 D-di normaux = 148 pts pas de TTT récidive à 3 mois = 0 Nécessité echo répétées = 10 %

Processus de validation d’une stratégie diagnostique 1) Intégration de la probabilité clinique 2) Comparaison des tests avec la technique de référence 3) Etudes pragmatiques (outcomes studies) 4) Analyse coût efficacité

Extrapolation des algorithmes à la pratique clinique ? • Type de population (out, in…. ) • Disponibilité et expertises locales: CT scan, de D-d, de Scinti, d’échographie……. • « Effet » protocole…. . . • Sur traitement ?

Traitement curatif de la M. T. E. V. Postulat pour le diagnostic TVP et / ou EP = même maladie Et pour le pronostic ? Douketis JAMA 1998 ; 279 : 458 -62 type de récidive en fonction du tableau initial : 80 % des récidives après TVP sont des TVP 80 % des récidives après EP sont des EP risque d ’EP fatale en fonction du tableau initial : TVP proximale EP à 3 mois 0, 3 % 1, 4 % p<0, 001 à 12 mois 0, 4 % 1, 7 % p=0, 04
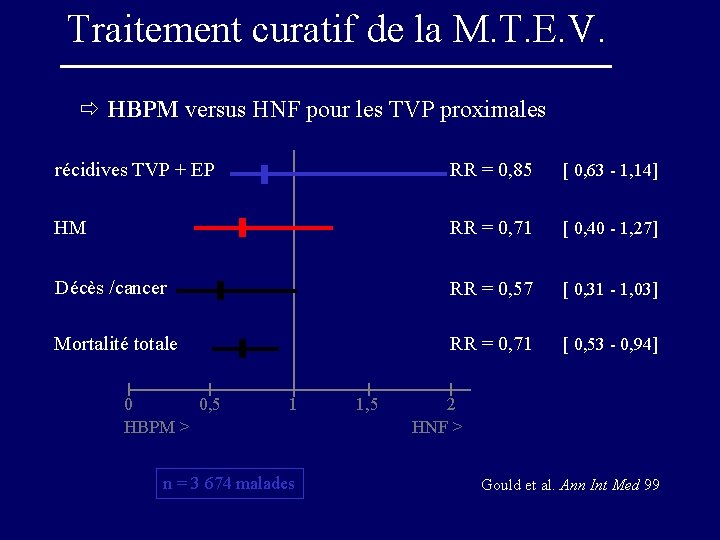
Traitement curatif de la M. T. E. V. ð HBPM versus HNF pour les TVP proximales récidives TVP + EP RR = 0, 85 [ 0, 63 - 1, 14] HM RR = 0, 71 [ 0, 40 - 1, 27] Décès /cancer RR = 0, 57 [ 0, 31 - 1, 03] Mortalité totale RR = 0, 71 [ 0, 53 - 0, 94] 0 0, 5 HBPM > 1 n = 3 674 malades 1, 5 2 HNF > Gould et al. Ann Int Med 99

Traitement curatif de la M. T. E. V. ð TVP et / ou EP : effet identique des HBPM ? Tinzaparine * 1 sc / jour Innohep Reviparine EP 100 % n = 600 2 sc / jour Clivarine Enoxaparine 2 sc / jour Lovenox THESEE N Engl J Med 97 Columbus N Engl J Med 97 EP 25 % n = 271 / 1021 PREPIC N Engl J Med 98 EP 50 % n = 197 / 400

Traitement curatif de la M. T. E. V. ð posologies des HBPM + + + posologie activité biologique Fragmine ® 2 sc/jour 100 UI kg / sc 0. 5 - 1 UI a. Xa /ml Fraxiparine ® 2 sc/jour 0. 1 ml/kg / sc 0. 5 - 1 UI a. Xa /ml Lovenox ® 2 sc/jour 1 mg/kg / sc 0. 5 - 1 UI a. Xa /ml Fraxodi ® 1 sc/jour 0. 1 ml/kg / sc 1 - 2 UI a. Xa /ml Innohep ® 1 sc/jour ~ 0. 1 ml/kg / sc 0. 6 - 0. 8 UI a. Xa /ml

Traitement curatif de la M. T. E. V. surveillance biologique des HBPM. élimination rénale pure : contre-indication si insuffisance rénale Clairance créatinine : Cockroft < 30 ml/mn. surveillance de l’activité anti. Xa : NON mais. . . - insuffisance rénale et / ou sujet âgé. . surveillance plaquettaire + + + ð en pratique courante : NP x 2 /sem créatininémie

Traitement curatif de la M. T. E. V. Durée du traitement dépend 1 er épisode ou non. FDR temporaire ou permanent idiopathique ou non
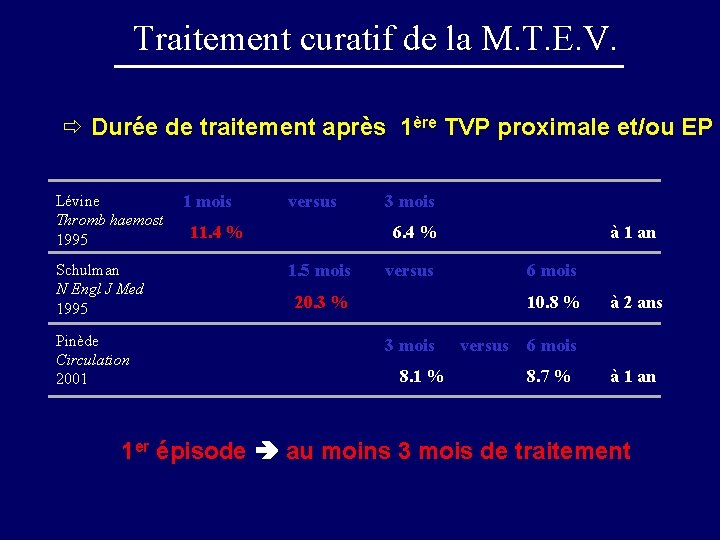
Traitement curatif de la M. T. E. V. ð Durée de traitement après 1ère TVP proximale et/ou EP Lévine Thromb haemost 1995 Schulman N Engl J Med 1995 Pinède Circulation 2001 1 mois versus 11. 4 % 3 mois 6. 4 % 1. 5 mois versus 20. 3 % à 1 an 6 mois 10. 8 % 3 mois 8. 1 % à 2 ans versus 6 mois 8. 7 % à 1 an 1 er épisode au moins 3 mois de traitement
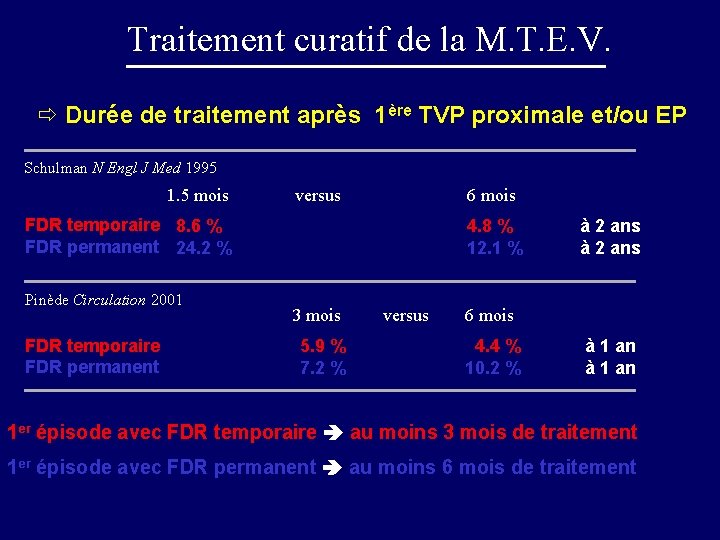
Traitement curatif de la M. T. E. V. ð Durée de traitement après 1ère TVP proximale et/ou EP Schulman N Engl J Med 1995 1. 5 mois versus 6 mois FDR temporaire 8. 6 % FDR permanent 24. 2 % Pinède Circulation 2001 FDR temporaire FDR permanent 4. 8 % 12. 1 % 3 mois 5. 9 % 7. 2 % versus à 2 ans 6 mois 4. 4 % 10. 2 % à 1 an 1 er épisode avec FDR temporaire au moins 3 mois de traitement 1 er épisode avec FDR permanent au moins 6 mois de traitement
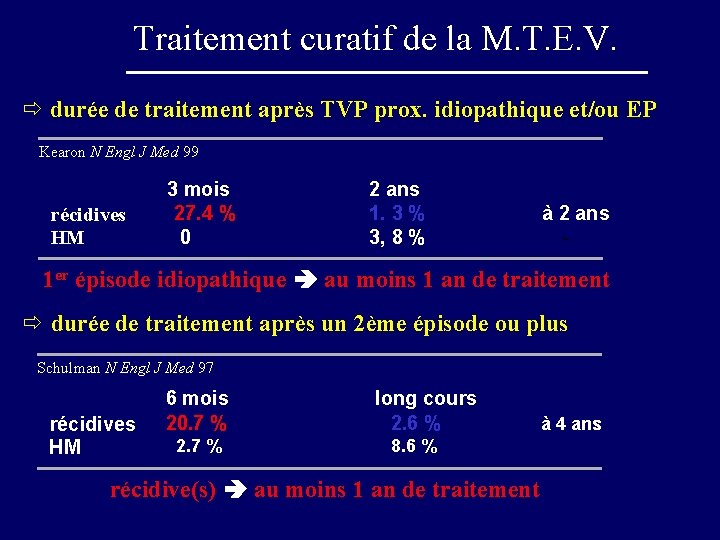
Traitement curatif de la M. T. E. V. ð durée de traitement après TVP prox. idiopathique et/ou EP Kearon N Engl J Med 99 récidives HM 3 mois 27. 4 % 0 2 ans 1. 3 % 3, 8 % à 2 ans - 1 er épisode idiopathique au moins 1 an de traitement ð durée de traitement après un 2ème épisode ou plus Schulman N Engl J Med 97 récidives HM 6 mois 20. 7 % 2. 7 % long cours 2. 6 % 8. 6 % récidive(s) au moins 1 an de traitement à 4 ans
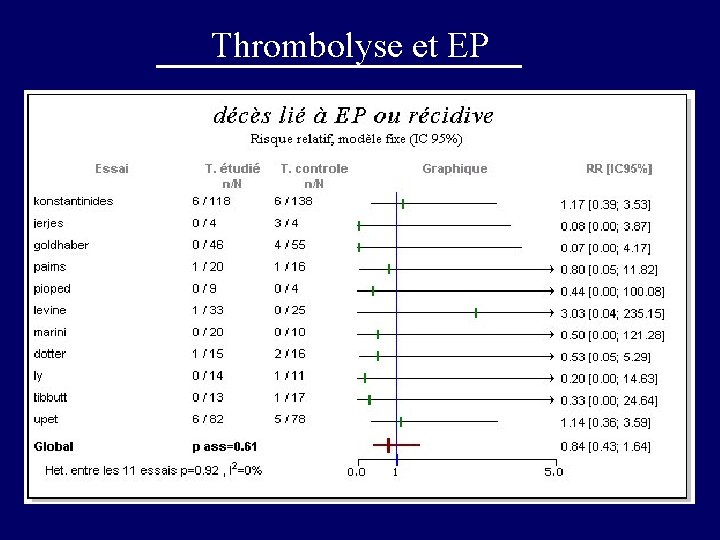
Thrombolyse et EP
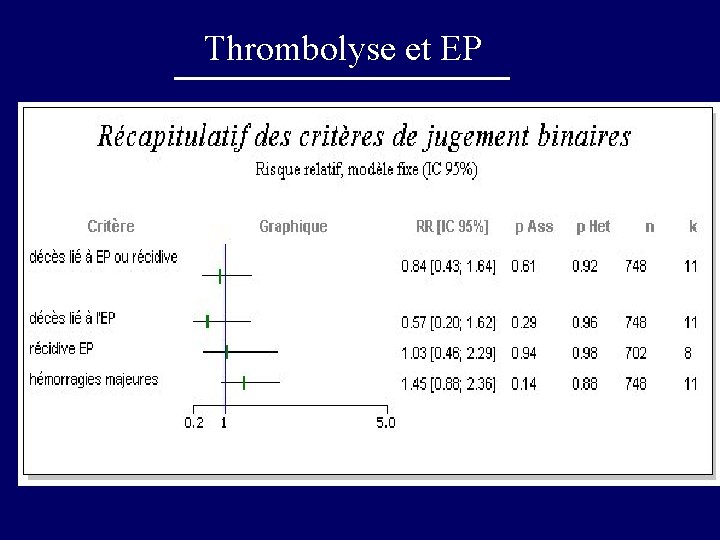
Thrombolyse et EP
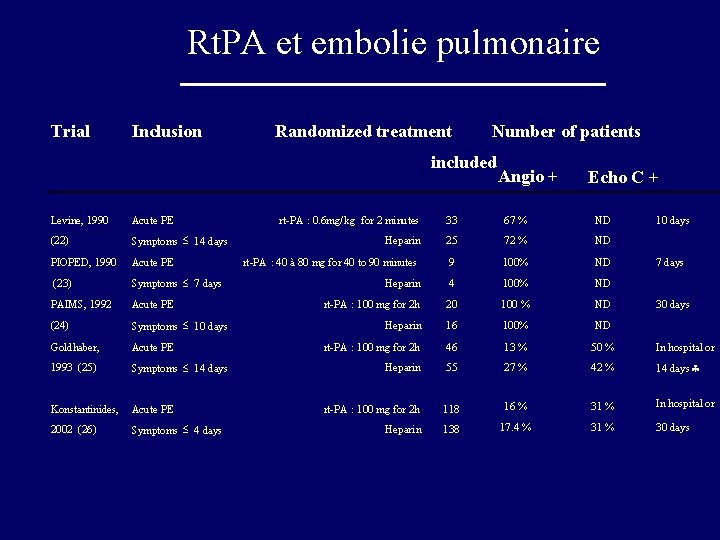
Rt. PA et embolie pulmonaire Trial Inclusion Randomized treatment Number of patients included Levine, 1990 Acute PE (22) Symptoms £ 14 days PIOPED, 1990 Acute PE (23) Symptoms £ 7 days PAIMS, 1992 Acute PE (24) Symptoms £ 10 days Goldhaber, Acute PE 1993 (25) Symptoms £ 14 days Konstantinides, Acute PE 2002 (26) Symptoms £ 4 days Angio + Echo C + rt-PA : 0. 6 mg/k g for 2 minutes 33 67 % ND 10 days Heparin 25 72 % ND rt-PA : 40 à 80 mg for 40 to 90 minutes 9 100% ND Heparin 4 100% ND rt-PA : 100 mg for 2 h 20 100 % ND Heparin 16 100% ND rt-PA : 100 mg for 2 h 46 13 % 50 % In hospital or Heparin 55 27 % 42 % 14 days § rt-PA : 100 mg for 2 h 118 16 % 31 % In hospital or Heparin 138 17. 4 % 31 % 30 days 7 days 30 days
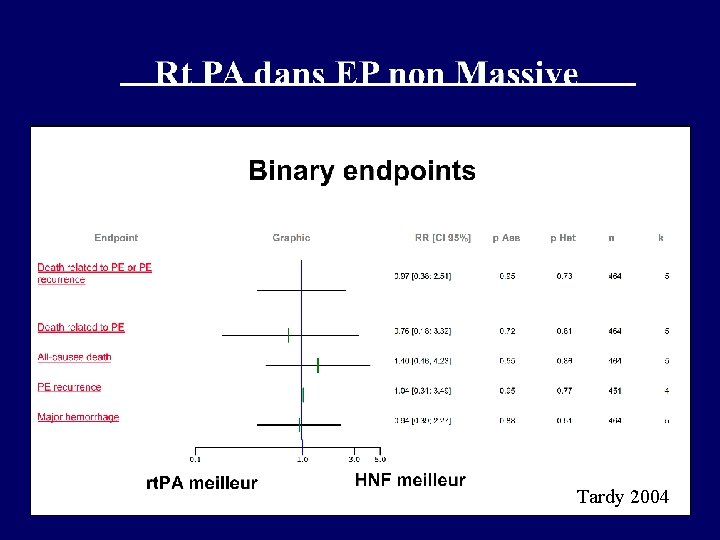
Tardy 2004

Filtre Cave et MVTE Indications historiques et consensuelles: • Contre indication aux anticoagulants et TVP proximale récente • Récidive EP malgré ttt anticoagulant bien conduit

Filtre Cave et MVTE Indications discutées • • Thrombose très proximale et EP Post embolectomie TVP dans contexte de cœur pulmo chronique Prophylaxie de Xir à ht risque chez patient à haut risque
Etude PREPIC • UFH + AVK pendant au moins 3 mois dans TVP proximale – 5 % de récidive d’EP – 5 % de décès • Y a t’il une place pour les filtres cave notamment chez patients à haut risque d’EP ? (PREPIC N Engl J Med 1998)

Etude PREPIC - Age (yr) : 72. 4 ± 11. 2 – Initial PE : 49 % – iliac or caval DVT : 40 % – Previous thromboembolism : 35 % – Heart and/or respiratory failure : 21 % – Malignant disease : 14 % – Recent surgery : 11 %

Filtre Cave et MVTE Récidive EP à J+10 Filter n=200 No Filter n=200 symptomatic PE asymptomatic PE 2 0 5 4 all PE 2 1. 1 % 9 4. 8 % Odds Ratio = 0. 22 (0. 05 -0. 9); p = 0. 035

Filtre Cave et MVTE Cumulative Probability 7% 6% No Filter (12 PE) 5% 4% Filter (6 PE) 3% 2% 1% 2 years p = 0. 16
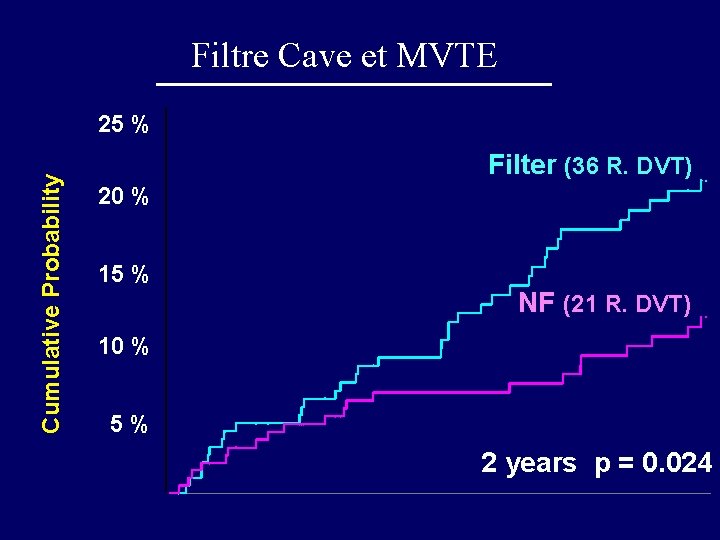
Filtre Cave et MVTE Cumulative Probability 25 % Filter (36 R. DVT) 20 % 15 % NF (21 R. DVT) 10 % 5% 2 years p = 0. 024

Filtre Cave et MVTE Au total: PREPIC 1: Filtre cave prévient le risque « immédiat » d’EP (sans modifier la mortalité) au prix d’un risque de récidive thrombotique à long terme Filtre temporaire ? PREPIC 2

MVTE et Bilan étiologique aux Urgences • Bilan biologique ? • Sauf ACC • Sauf si thrombophilie connue ou fortement suspecte • Recherche clinique d’un Cancer
- Slides: 62