Embarazo de Alto Riesgo Mtodos de vigilancia fetal

Embarazo de Alto Riesgo Métodos de vigilancia fetal “Hasta hace no mucho tiempo, el principal objetivo de la asistencia obstétrica, era la prevención de la muerte materna…, cuando la mortalidad perinatal había disminuido de una forma espectacular, ha podido dedicarse más interés al feto” Eskes, 1992. Dr. Vega. R 1

Embarazo de alto riesgo concepto n Todo aquel embarazo en que hay factores maternos o fetales que afectarán de manera adversa los resultados de la gestación antes, durante o después del parto. Dr. Vega. R 2

Impacto en la Mortalidad Perinatal n Constituye mas o menos el 20% del total de embarazos n Son responsables del 70 a 80% de la morbimortalidad perinatal Dr. Vega. R 3

¿Muertes evitables? n Mercey, Inglaterra, 1982: n 309 muertes perinatales, 157 fetales n En 58% se consideró existía factores evitables: n Falta de respuesta a: n alteración del crecimiento fetal n alteración del bienestar fetal intraparto n pérdida ponderal significativa de la madre n disminución de movimientos fetales. Gabbe 2004, Capítulo 12: Vigilancia fetal anteparto. p 315. 4

¿Hay diferencia? n Schneider, 1988: Tasa mortalidad perinatal 22, 4% en población no vigilada, 11, 8% en población de alto riesgo vigilada. n Fetos muertos al nacer sin vigilancia 11, 1%; con vigilancia 2, 2% corrigiendo para anomalías congénitas. De los 18 fetos muertos dentro de los 7 días luego de la prueba, mayoría por anomalías congénitas y abruptio placentae. n Gabbe 2004, Capítulo 12: Vigilancia fetal anteparto. p 315. 5

Que se debe saber 1. 2. 3. 4. Como es un control prenatal de rutina Como identificar pacientes de ARO Que elementos se necesitan para alcanzar una buena supervivencia materno-fetal. Como prestar atención adecuada a la madre y al recién nacido Dr. Vega. R 6

Que se debe saber 1. 2. 3. Identificar los puntos críticos que llevan a la mortalidad infantil. Tratar de influir en ellos para su disminución y corrección. Concebir el proceso de salud enfermedad como el resultado de la interacción de factores, biológicos de conciencia de conducta, sociales económicos, ecológicos. Dr. Vega. R 7
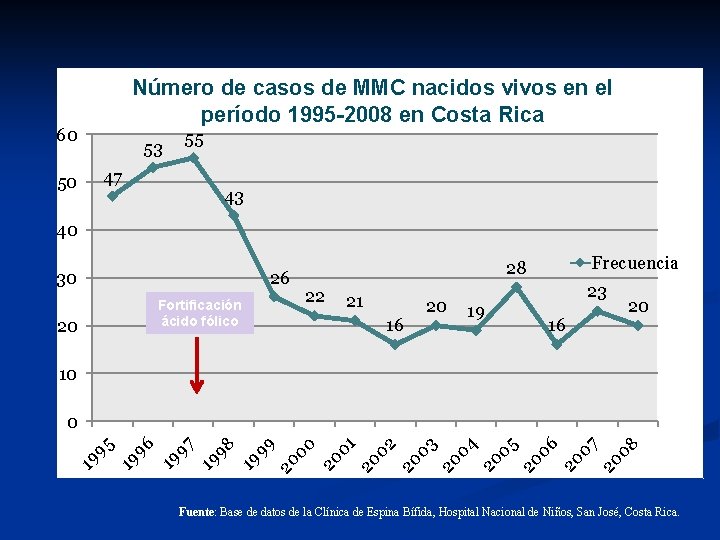
Número de casos de MMC nacidos vivos en el período 1995 -2008 en Costa Rica 60 53 47 50 55 43 40 30 26 Fortificación ácido fólico 20 Frecuencia 28 22 21 16 20 19 23 16 20 10 96 19 97 19 98 19 99 20 00 20 01 20 02 20 03 20 04 20 05 20 06 20 07 20 08 19 19 95 0 Fuente: Base de datos de la Clínica de Espina Bífida, Hospital Nacional de Niños, San José, Costa Rica.
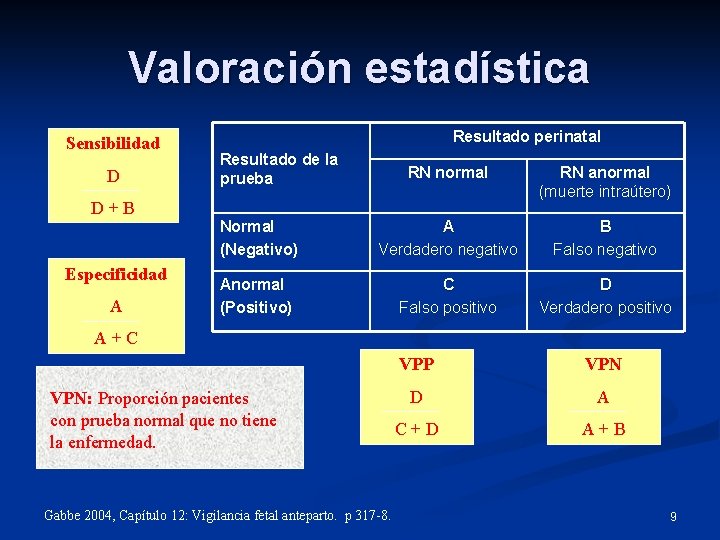
Valoración estadística Sensibilidad D Resultado perinatal Resultado de la prueba RN normal RN anormal (muerte intraútero) Normal (Negativo) A Verdadero negativo B Falso negativo Anormal (Positivo) C Falso positivo D Verdadero positivo D+B Especificidad A A+C Sensibilidad: Especificidad: VPP: VPN: Proporción Prueba pacientes será con positiva negativa prueba con prueba anormal oyanormal enfermedad normal quesi que tiene nolaestá tiene enfermedad presente. enfermedad. la enfermedad. presente. Gabbe 2004, Capítulo 12: Vigilancia fetal anteparto. p 317 -8. VPP VPN D A C+D A+B 9

Mortalidad materna Costa Rica (tasa 2, 11 muertes por cada 10. 000 nacimientos* 2010 ) Causa principales Dr. Vega. R 10
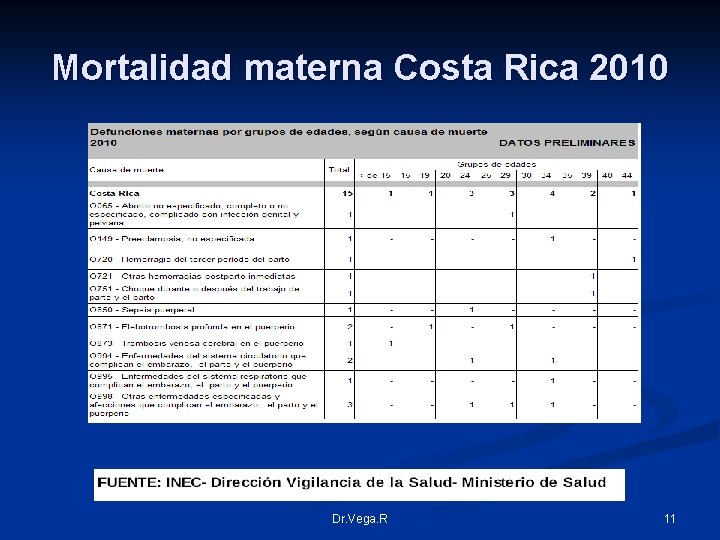
Mortalidad materna Costa Rica 2010 Dr. Vega. R 11
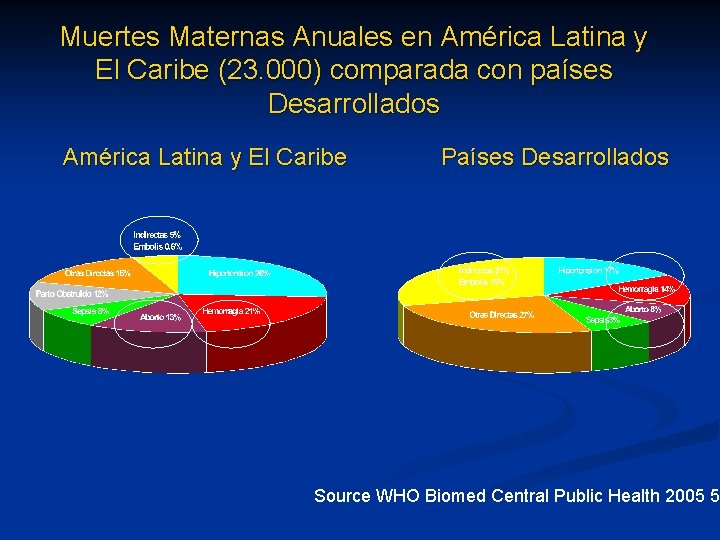
Muertes Maternas Anuales en América Latina y El Caribe (23. 000) comparada con países Desarrollados América Latina y El Caribe Países Desarrollados Source WHO Biomed Central Public Health 2005 5
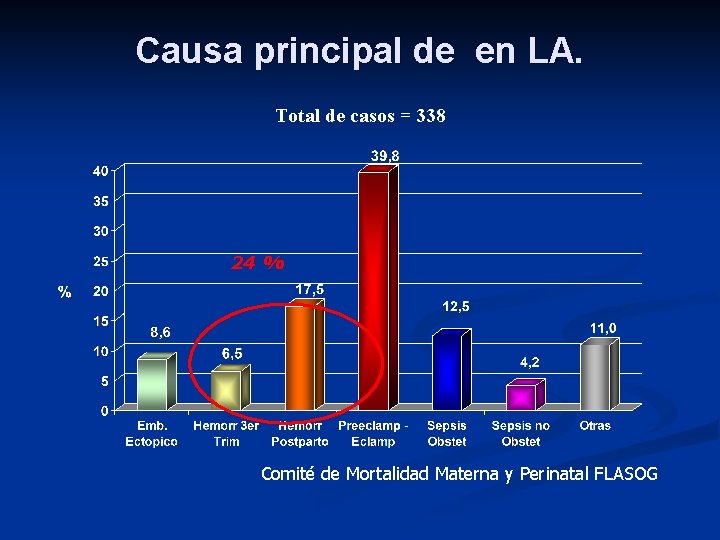
Causa principal de en LA. Total de casos = 338 24 % Comité de Mortalidad Materna y Perinatal FLASOG
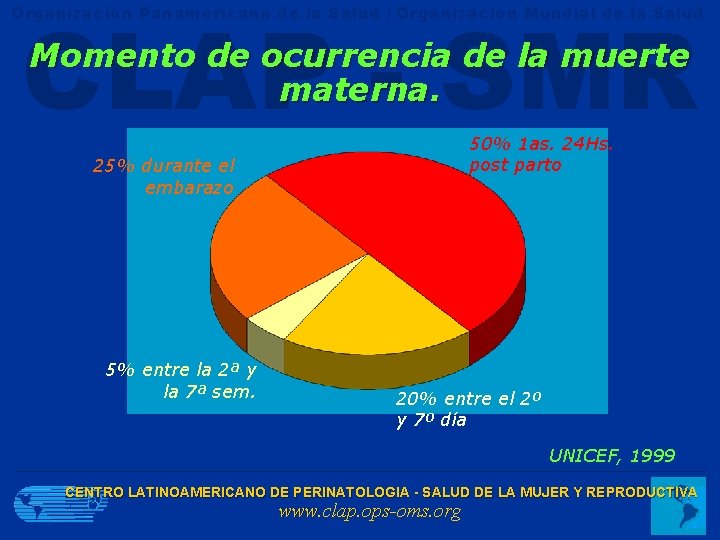
CLAP - SMR Organización Panamericana de la Salud / Organización Mundial de la Salud Momento de ocurrencia de la muerte materna. 50% 1 as. 24 Hs. post parto 25% durante el embarazo 5% entre la 2ª y la 7ª sem. 20% entre el 2º y 7º día UNICEF, 1999 CENTRO LATINOAMERICANO DE PERINATOLOGIA - SALUD DE LA MUJER Y REPRODUCTIVA www. clap. ops-oms. org

Mortalidad perinatal n Prematuridad. n n n Anomalías congénitas Parto pélvico DPPNI Preeclampsia n n Dr. Vega. R Eclampsia Gemelar Pielonefritis Polidramnios Placenta previa 15

Muertes Fetales Mayoría de muertes fetales < 32 de gestación. n Clasificación: n n Anteparto (70 -90%): n Asfixia crónica 30%. n Malformaciones congénitas 20%. n Complicaciones sobreañadidas del embarazo 30%. n Desconocida 20%. n Intraparto. Gabbe 2006, Capítulo 12: Vigilancia fetal anteparto. P 16 314.
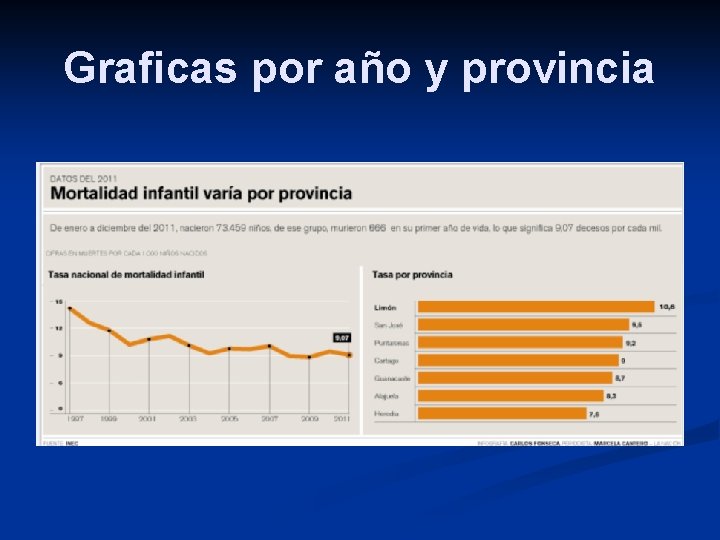
Graficas por año y provincia
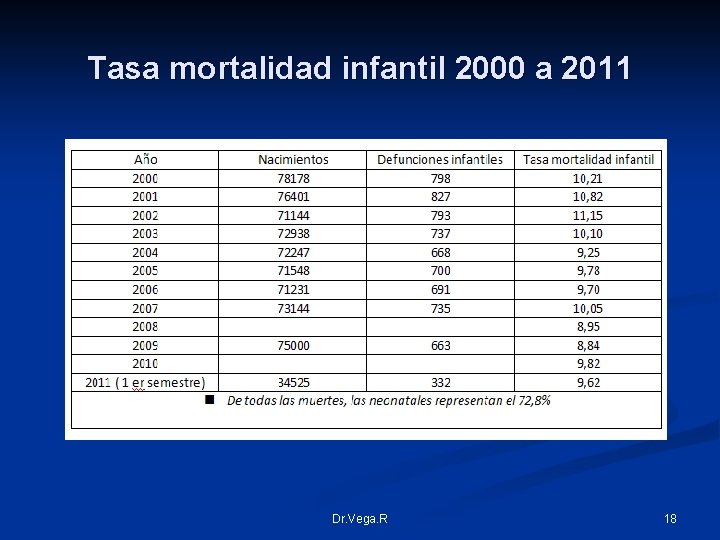
Tasa mortalidad infantil 2000 a 2011 Dr. Vega. R 18
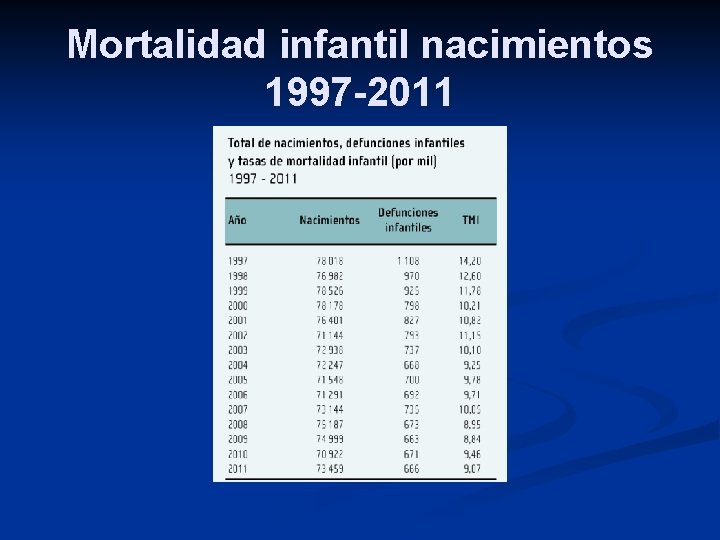
Mortalidad infantil nacimientos 1997 -2011

Principales causas de mortalidad infantil en el hospital México 1. 2. 3. 4. 5. Neumopatia por inmadurez. (atelectasia pulmonar, con o sin membrana hialina). Bronconeumonia congénita. Hipoxia intra uterina (los cercanos al termino sobre todo) aspiración de liquido amniótico secundario a hipoxia intrauterina. Estas tres causas, coexisten con prematuridad y con hemorragia cerebral secundaria a hipoxia. Malformaciones congénitas ( destacando el sistema nerviosos central) Infección sistémica. Dr. Vega. R 20

Preguntas a realizar al enfrentar la mortalidad perinatal. Que fue lo que hicimos. n Que fue lo que no hicimos. n Que pudimos haber hecho. n Tanto con la madre como con el producto para evitar la mortalidad perinatal. n Dr. Vega. R 21

Princiapales factores de riesgo Factores medicos 1. cardiopatía materna grave 2. hipertensión 3. diabetes mellitus 4. enfermedad renal grave 5. Abuso de alcohol n n n n n Dr. Vega. R Riesgo obstetrico 1. historia negativa 2. malformación uterina 3. I. I. C 4. Hemorragias 5. Sensibilización Rh 6. Embarazo Múltiple 7. Crecimiento fetal alterado 8. Polidramnios. 22
Dr. Vega. R 23

Identificación clínica de factores de riesgo Dr. Vega. R 24

Causas para traslado de pacientes a tercer nivel Patología medica materna n Afecciones que requieren procedimientos invasivos fetales n Mala evolución recurrente del embarazo n Complicaciones obstetricas especiales n Dr. Vega. R 25

Métodos de Control Fetal en pacientes de ARO 1. 2. 3. 4. OBJETIVOS Determinar la edad gestacional Detectar anomalías congénitas Detectar anomalías de crecimiento fetal Detectar la asfixia fetal aguda o cronica Dr. Vega. R 26

BIENESTAR FETAL Pruebas principales Dr. Vega. R 27

Evaluación biofisica placentaria y fetal n n n n Prueba no estresante (NST) Prueba estresante contraccion(OCT-CST) Perfil biofisico fetal (PBF) Perfil biofisico modificado (PBM) Test de estimulacion vibro acustica (TEVA) Ecografia Doppler Recuento de los movimientos fetales Dr. Vega. R 28
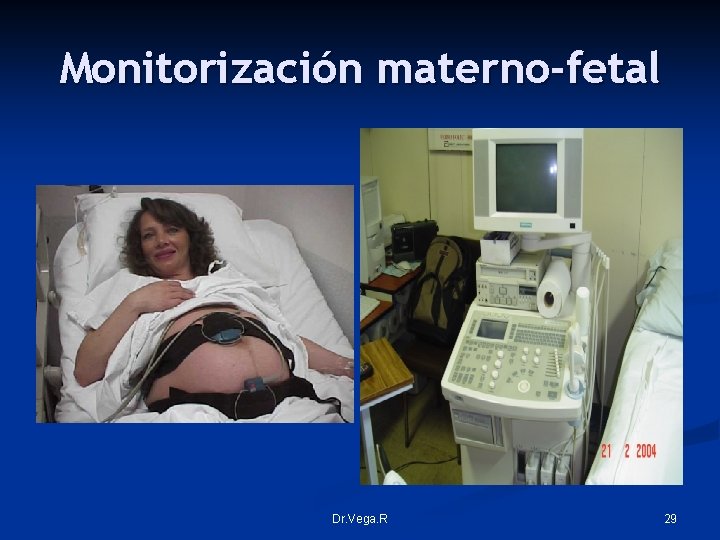
Monitorización materno-fetal Dr. Vega. R 29

Monitorización fetal biofisica n La monitorización fetal continua de la frecuencia cardiaca fetal y la dinámica uterina. Dr. Vega. R 30

Monitorización fetal biofísica INSTRUMENTACION n El registro externo de la actividad uterina suele hacerse mediante un captor mantenido sobre la pared abdominal que recubre el fondo uterino con la ayuda de una cinta elástica. Este captor lleva un tocadinamometro capaz de transformar un fenómeno mecánico en una señal eléctrica que el monitor transforma en un valor numérico gracias a un indicador de aguja, y al mismo tiempo se registra sobre papel. Dr. Vega. R 31

Funcionamiento del monitor n n Monitorización FCF Se mide la FCF instantanea Directa: electrodo en piel fetal Indirecta: electrodo en pared abdominal materna n n n Dr. Vega. R Monitor actividad contractil Directa: presión intraamniotica con balón. Indirecta: tocodinamo metro en pared abdominal 32
Monitoreo fetal interno. Dr. Vega. R 33
Estandarización del papel 3 Dr. Vega. R 34

Descripcion completa del MFE: n Cualitativa y cuantitativa de: þ FCF basal þ Variabilidad de la FCF basal þ Acceleraciones ( Reactividad) þ Desaceleraciones (periodicas / episodicas) þ Cambios temporales þ Contracciones uterinas

Patrones de la FCF n Depende de dos sistemas antagónicos entre si, de acción continua y simultanea. n Simpatico: acelerador n n n Parasimpático: desacelerador. n n actúa automáticamente sobre el miocardio fetal inotropismo y cronotropismo positivos. X par craneal modulando los nodos sinusal y atrioventricular del corazón fetal. Tiene efectos cronotopico e inotropico negativo que son acentuados por la hipoxia. El equilibrio de ambos sistemas permite registros de aspecto sinuoso y no rectilíneo dando origen a las oscilaciones. Los desequilibrios de ambos sistemas originan cambios en el trazo del monitoreo. Dr. Vega. R 36

FRECUENCIA CARDIACA FETAL BASAL n n La media fcf con incrementos de 5 lat/min que se mantiene 1. Durante 10 minutos en ausencia de aceleraciones periódicas, desaceleraciones 2. Entre dos contracciones sucesivas de al menos dos minutos. 3. Entre dos alteraciones de la FCF como variabilidad. n Clinical obstetrics and gynecology vol 54, number 1, 16 -21 2011

Línea de base n n n n Bradicardia 110 lat por minuto por 2 o mas minutos Es la respuesta principal a la hipoxia Causas: Asfixia fetal Arritmia fetal farmacos n n n n n Clinical obstetrics and gynecology vol 54, number 1, 16 -21 2011 Dr. Vega. R Taquicardia 160 o mas latidos por minuto Causas: Asfixia fetal Prematuridad Infección fetal Arritmia fetal Fiebre materna Fármacos tirotoxicosis 38

Línea de base Dr. Vega. R 39
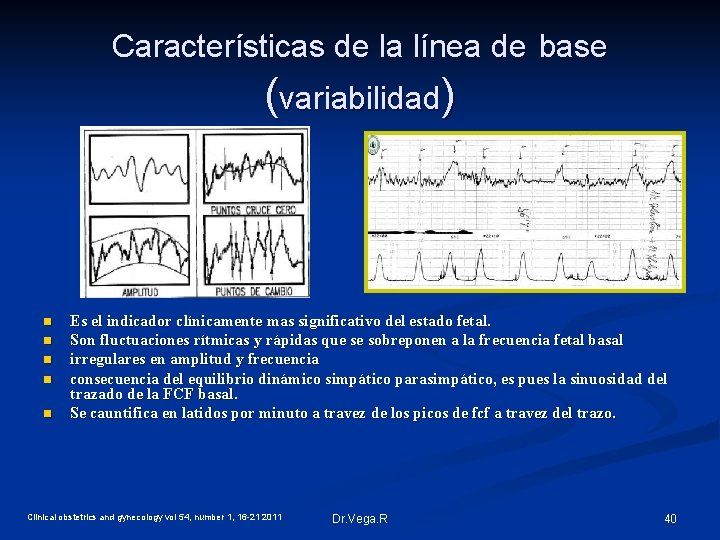
Características de la línea de base (variabilidad) n n n Es el indicador clínicamente mas significativo del estado fetal. Son fluctuaciones rítmicas y rápidas que se sobreponen a la frecuencia fetal basal irregulares en amplitud y frecuencia consecuencia del equilibrio dinámico simpático parasimpático, es pues la sinuosidad del trazado de la FCF basal. Se cauntifica en latidos por minuto a travez de los picos de fcf a travez del trazo. Clinical obstetrics and gynecology vol 54, number 1, 16 -21 2011 Dr. Vega. R 40
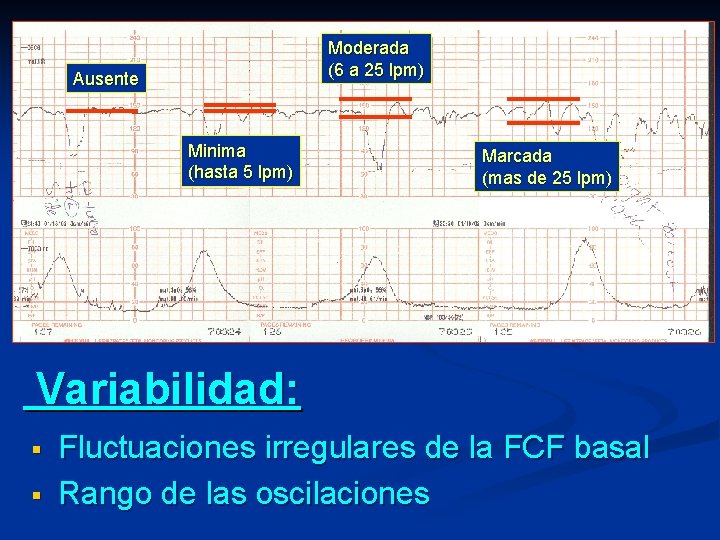
Moderada (6 a 25 lpm) Ausente Minima (hasta 5 lpm) Marcada (mas de 25 lpm) Variabilidad: § § Fluctuaciones irregulares de la FCF basal Rango de las oscilaciones
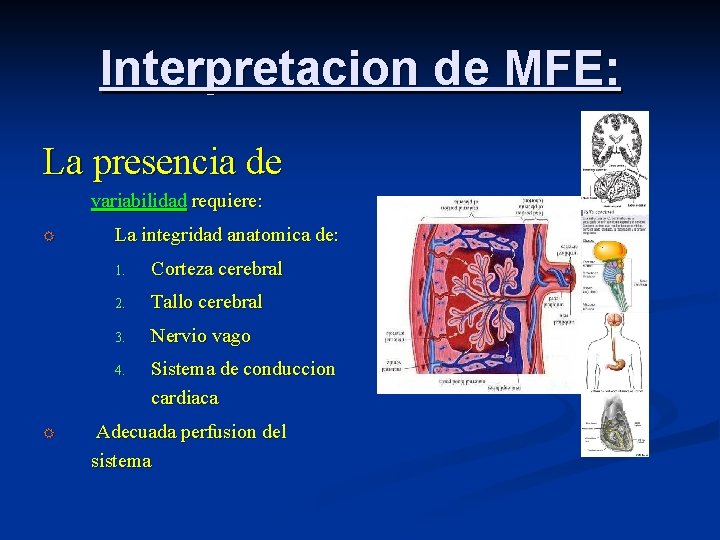
Interpretacion de MFE: La presencia de variabilidad requiere: R R La integridad anatomica de: 1. Corteza cerebral 2. Tallo cerebral 3. Nervio vago 4. Sistema de conduccion cardiaca Adecuada perfusion del sistema

Interpretacion de MFE: La presencia de variabilidad requiere: R R La integridad anatomica de: 1. Corteza cerebral 2. Tallo cerebral 3. Nervio vago 4. Sistema de conduccion cardiaca Adecuada perfusion del sistema

Tipos de variabilidad Ausente : amplitud y rango indetectable Mínima: amplitud y rango detectable pero ≤ 5 lat/ min. Moderada: amplitud y rango 6 -25 lat/min Marcada: amplitud y rango > 25 lat/min Clinical obstetrics and gynecology vol 54, number 1, 16 -21 2011 Dr. Vega. R 44
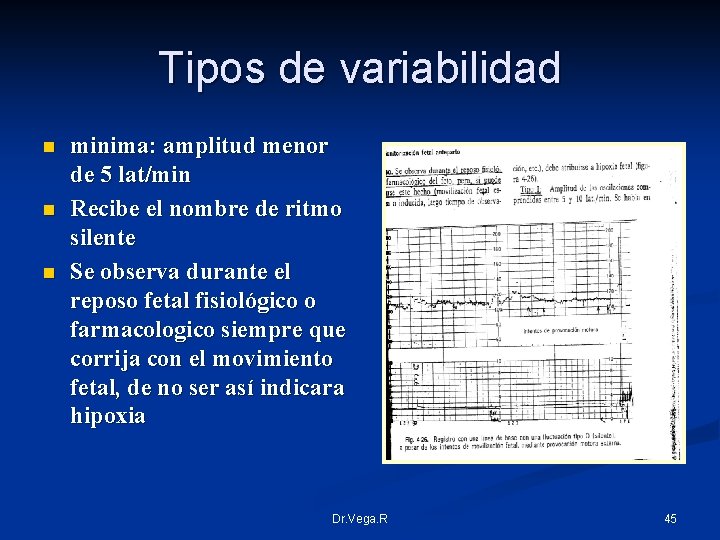
Tipos de variabilidad n n n minima: amplitud menor de 5 lat/min Recibe el nombre de ritmo silente Se observa durante el reposo fetal fisiológico o farmacologico siempre que corrija con el movimiento fetal, de no ser así indicara hipoxia Dr. Vega. R 45
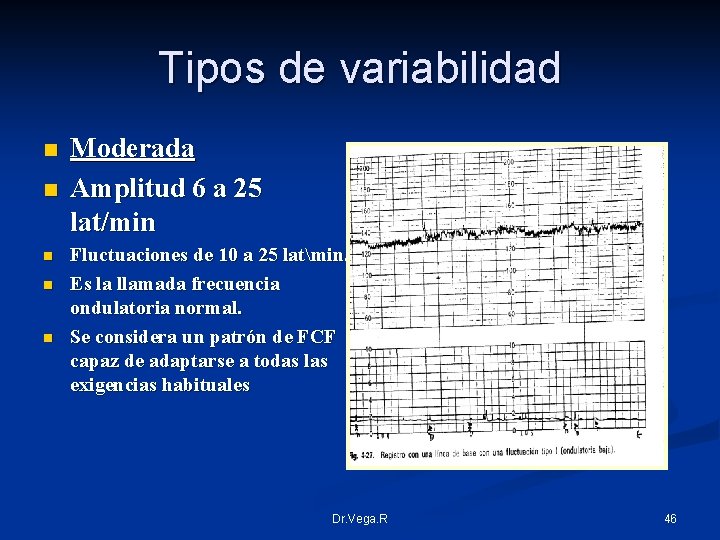
Tipos de variabilidad n n n Moderada Amplitud 6 a 25 lat/min Fluctuaciones de 10 a 25 latmin. Es la llamada frecuencia ondulatoria normal. Se considera un patrón de FCF capaz de adaptarse a todas las exigencias habituales Dr. Vega. R 46
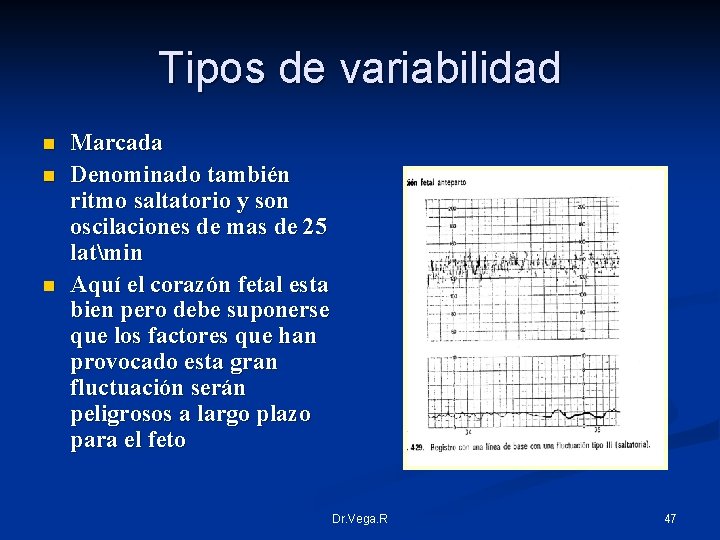
Tipos de variabilidad n n n Marcada Denominado también ritmo saltatorio y son oscilaciones de mas de 25 latmin Aquí el corazón fetal esta bien pero debe suponerse que los factores que han provocado esta gran fluctuación serán peligrosos a largo plazo para el feto Dr. Vega. R 47
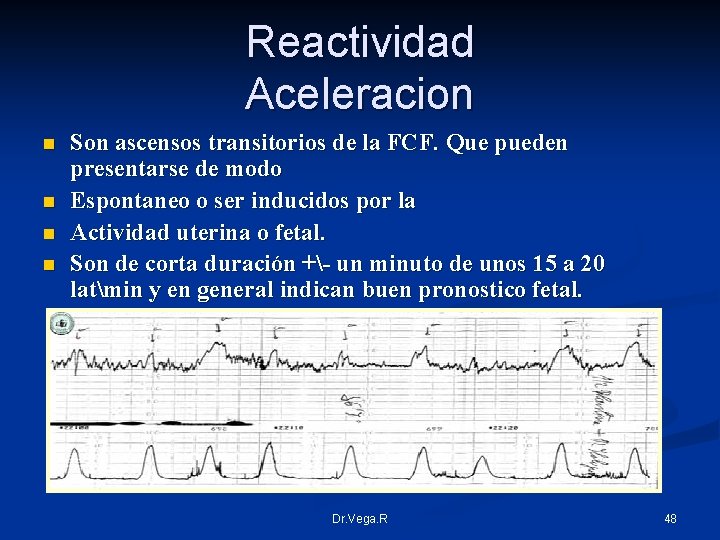
Reactividad Aceleracion n n Son ascensos transitorios de la FCF. Que pueden presentarse de modo Espontaneo o ser inducidos por la Actividad uterina o fetal. Son de corta duración +- un minuto de unos 15 a 20 latmin y en general indican buen pronostico fetal. Dr. Vega. R 48
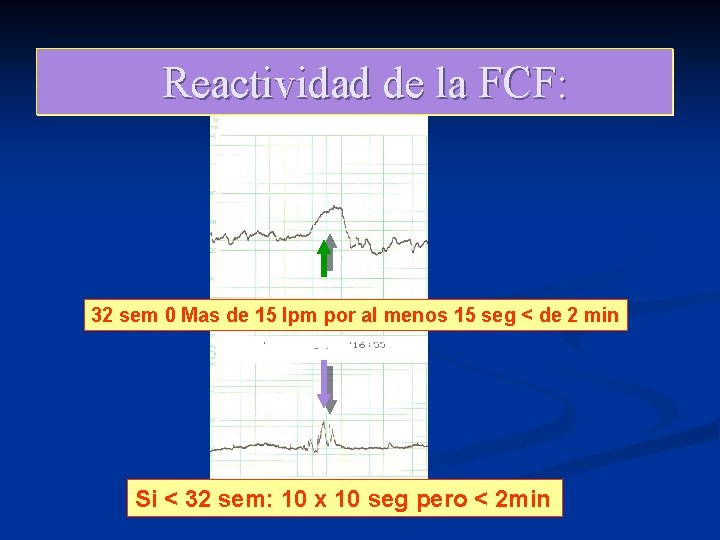
Reactividad de la FCF: 32 sem 0 Mas de 15 lpm por al menos 15 seg < de 2 min Si < 32 sem: 10 x 10 seg pero < 2 min
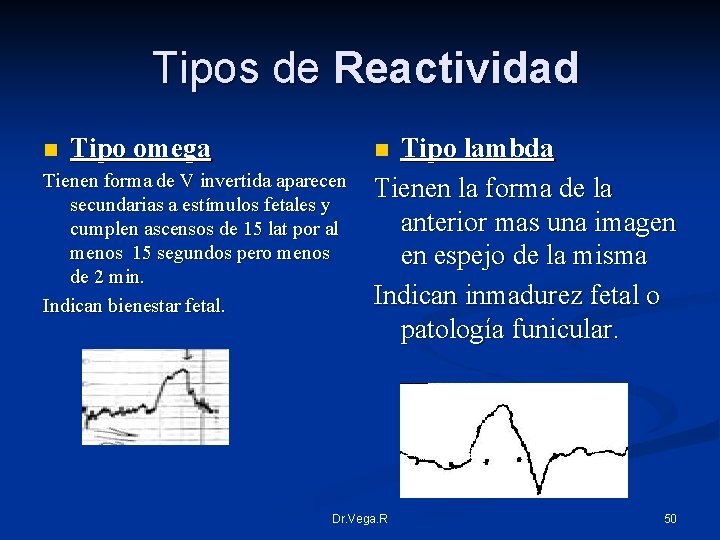
Tipos de Reactividad n Tipo omega Tienen forma de V invertida aparecen secundarias a estímulos fetales y cumplen ascensos de 15 lat por al menos 15 segundos pero menos de 2 min. Indican bienestar fetal. Tipo lambda Tienen la forma de la anterior mas una imagen en espejo de la misma Indican inmadurez fetal o patología funicular. n Dr. Vega. R 50
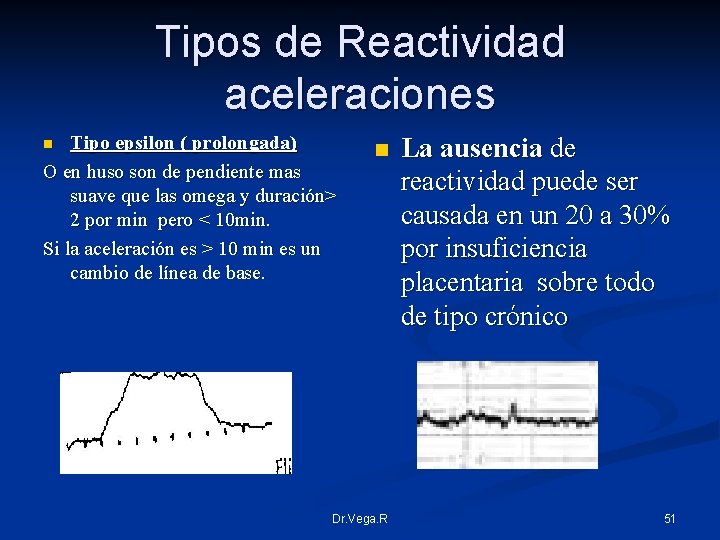
Tipos de Reactividad aceleraciones Tipo epsilon ( prolongada) O en huso son de pendiente mas suave que las omega y duración> 2 por min pero < 10 min. Si la aceleración es > 10 min es un cambio de línea de base. n n Dr. Vega. R La ausencia de reactividad puede ser causada en un 20 a 30% por insuficiencia placentaria sobre todo de tipo crónico 51
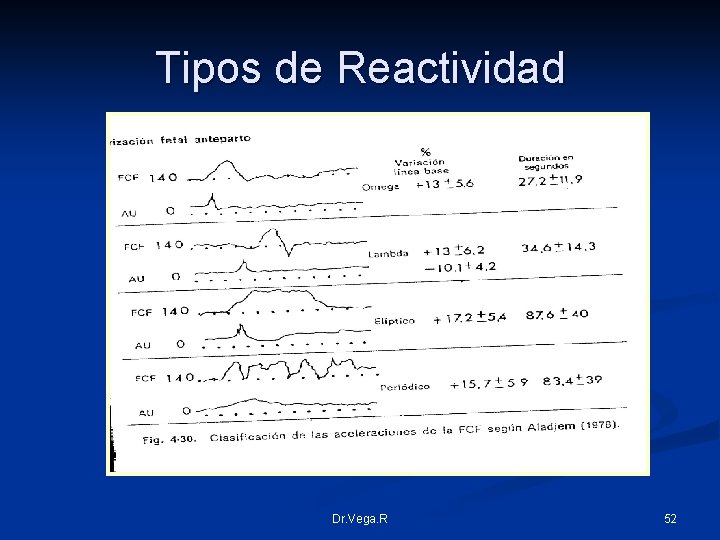
Tipos de Reactividad Dr. Vega. R 52
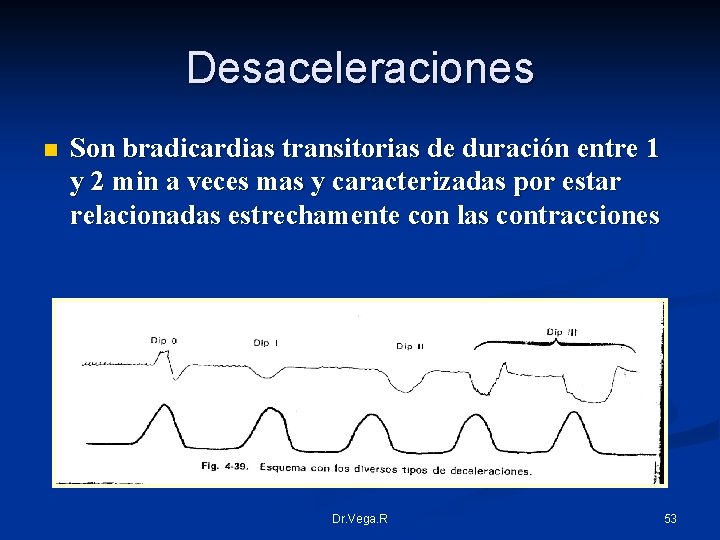
Desaceleraciones n Son bradicardias transitorias de duración entre 1 y 2 min a veces mas y caracterizadas por estar relacionadas estrechamente con las contracciones Dr. Vega. R 53

Desaceleraciones n n Amplitud: Es la diferencia entre la fcf registrada antes de la depresión y la FCF mínima registrada en el momento mas bajo de la misma Decalaje: Tiempo de retraso en segundos entre el pico máximo de la contracción y el fondo de la desaceleración Dr. Vega. R 54
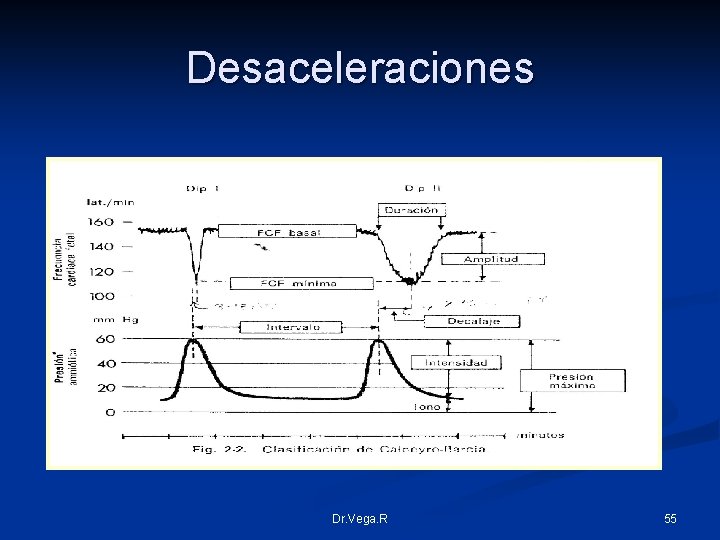
Desaceleraciones Dr. Vega. R 55

Desaceleraciones n Dips tipo I. ( temprana) n Compresión de cabeza fetal. Coinciden con el acmé de la contracción. Decalaje de 3 a 18 seg. Duración menor de 90 segundos. Amplitud 20 a 30 latmin. No aumentan morbimortalidad fetal a no ser que sean muy profundos y repetitivos. n n n Dr. Vega. R 56

Desaceleraciones n Dips tipo 2. (tardia) n Decalaje 20 a 41 seg. Inician al ceder la contracción. Recuperación lenta y tortuosa. Amplitud de 20 a 30 latmin o mas. Duración menor de 45 seg. Po 2 fetal menor a 18 mm de mg o menos. Indican hipoxia fetal. n n n Dr. Vega. R 57
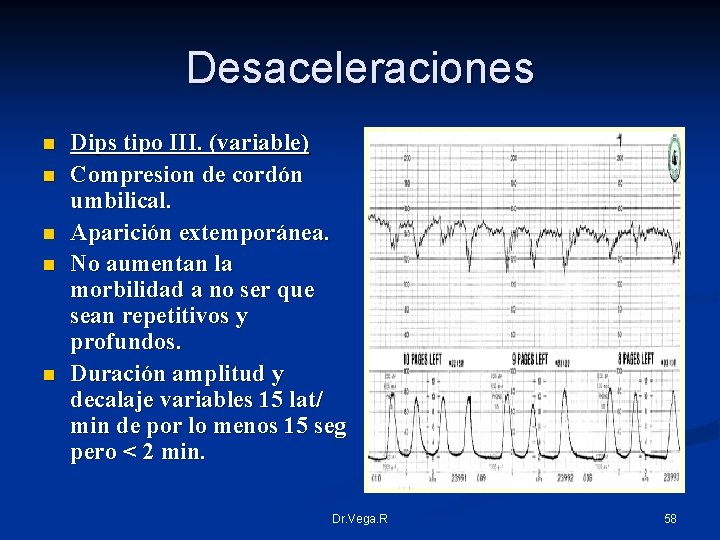
Desaceleraciones n n n Dips tipo III. (variable) Compresion de cordón umbilical. Aparición extemporánea. No aumentan la morbilidad a no ser que sean repetitivos y profundos. Duración amplitud y decalaje variables 15 lat/ min de por lo menos 15 seg pero < 2 min. Dr. Vega. R 58
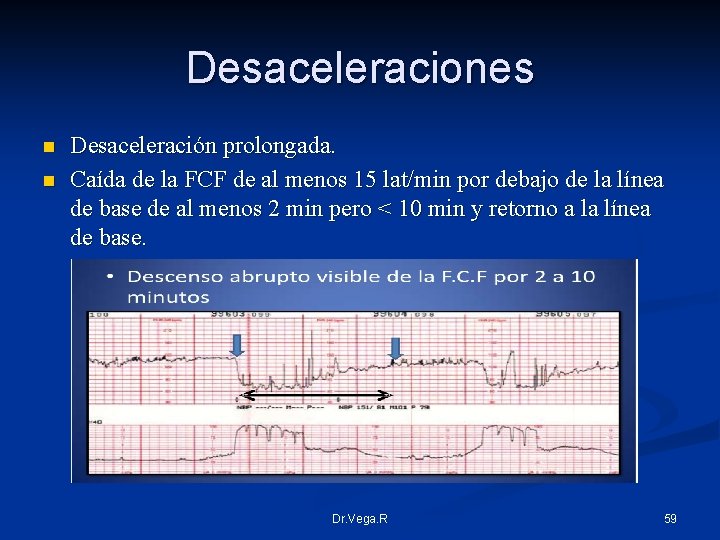
Desaceleraciones n n Desaceleración prolongada. Caída de la FCF de al menos 15 lat/min por debajo de la línea de base de al menos 2 min pero < 10 min y retorno a la línea de base. Dr. Vega. R 59
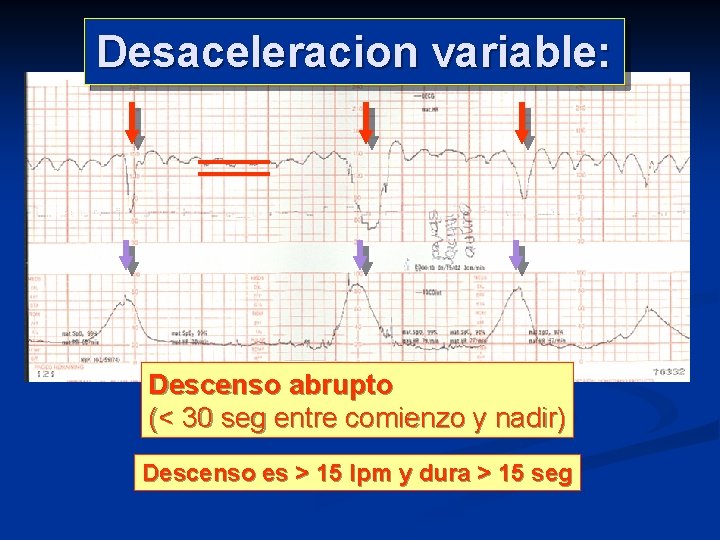
Desaceleracion variable: Descenso abrupto (< 30 seg entre comienzo y nadir) Descenso es > 15 lpm y dura > 15 seg
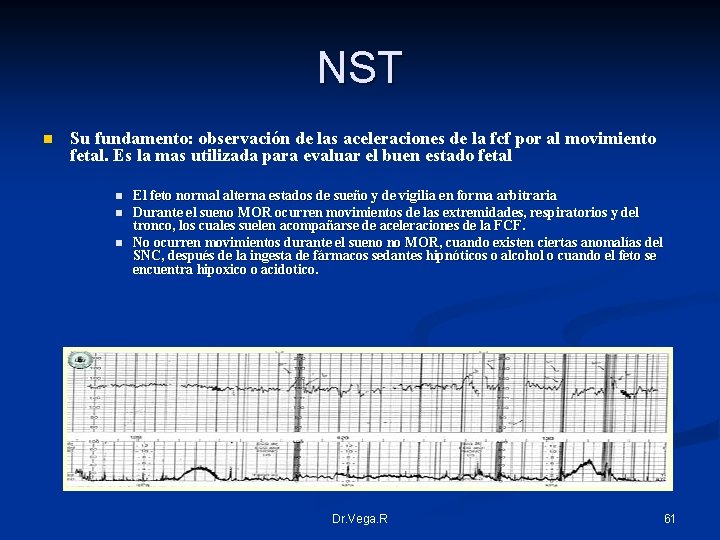
NST n Su fundamento: observación de las aceleraciones de la fcf por al movimiento fetal. Es la mas utilizada para evaluar el buen estado fetal n n n El feto normal alterna estados de sueño y de vigilia en forma arbitraria Durante el sueno MOR ocurren movimientos de las extremidades, respiratorios y del tronco, los cuales suelen acompañarse de aceleraciones de la FCF. No ocurren movimientos durante el sueno no MOR, cuando existen ciertas anomalías del SNC, después de la ingesta de fármacos sedantes hipnóticos o alcohol o cuando el feto se encuentra hipoxico o acidotico. Dr. Vega. R 61

Prueba no estresante n DESVENTAJAS: n n Elevada frecuencia de falsos positivos. Dependen en gran medida de lo que dure la observación. Mayor posibilidad de que un resultado verdaderamente anormal refleje un estado de SF avanzado mas que precoz. Su interpretación se basa en una sola variable (aceleraciones de la FCF asociadas a los MF). VENTAJAS: n n n No invasivo Fácil de realizar Bien aceptado por las pacientes Dr. Vega. R 62
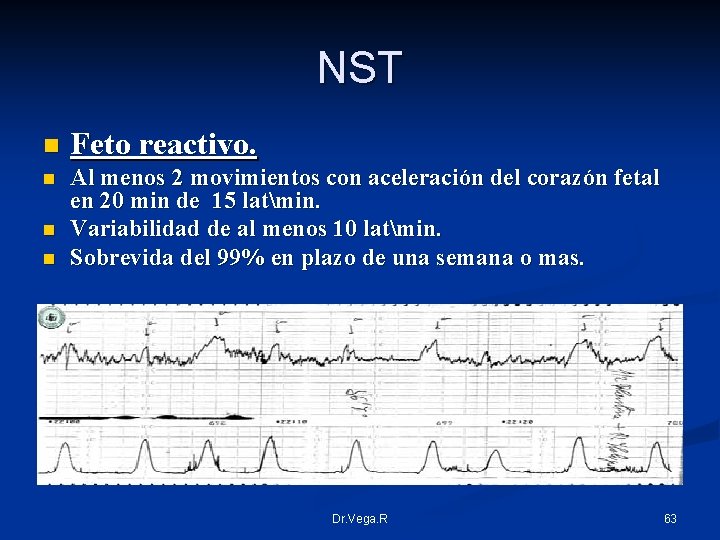
NST n Feto reactivo. n Al menos 2 movimientos con aceleración del corazón fetal en 20 min de 15 latmin. Variabilidad de al menos 10 latmin. Sobrevida del 99% en plazo de una semana o mas. n n Dr. Vega. R 63

NST INDICACIONES n n n HTA. inducida por el embarazo HTA. Crónica DBM n n n Dr. Vega. R Óbito previo Hipoquinesia fetal Postermino Sensibilización Rh otros 64

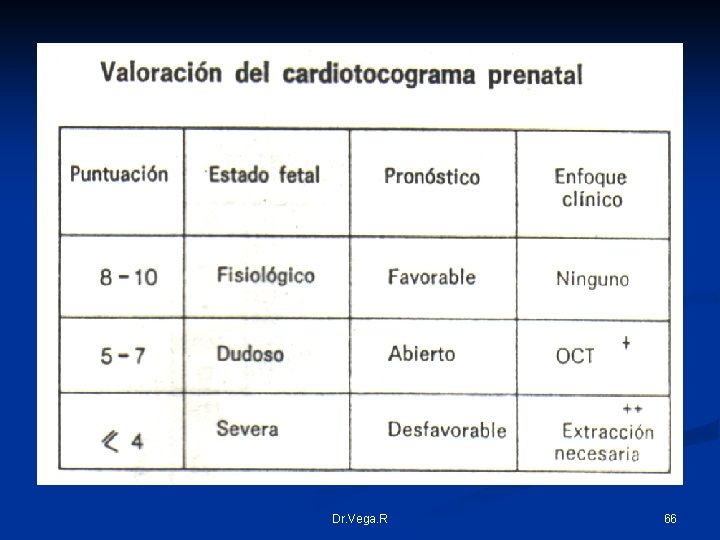
Evaluación de los patrones de la FCF Test de Fischer y cols. oscilaciones Por contracciones Dr. Vega. R Por movimiento fetal 65
Dr. Vega. R 66

Dr. Vega. R 67

Test de estimulación vibro acústica (TEVA) n n n n Utiliza la estimulación con una laringe artificial sobre la cabeza fetal durante 1 a 3 segundos. Este instrumento produce un estimulo vibratorio y acústico de 80 Hz y 82 d. B. La reacción sana del feto a la estimulación es un movimiento brusco ( reacción de alarma), seguido de una aceleración de la FCF. Los fetos de ≤ 24 semanas no responden, 25 y 30 semanas responden en un 80% de los casos y ≥semana 31 lo harán en el 96% de los casos. La percepción materna de MF después de la estimulación vibro acústica es otro indicador de bienestar fetal. Dr. Vega. R 68

Test de estimulación vibro acústica n VENTAJAS: n n n Es seguro No afecta la audición fetal. DESVENTAJAS: n Se ve influenciado por varios factores: grosor de la pared abdominal, cantidad de liquido amniótico, presión de la laringe contra el abdomen materno e intensidad del estimulo. n n n Solo 2% de los NST después de un TEVA son no reactivos Sensibilidad y VPP bajos: 11 y 50% Especificidad y VPN: 99 y 92% Dr. Vega. R 69

Prueba estresante de la contracción (oct) n n Es una de las mejores pruebas para el control del embarazo de ARO y para evaluar la reserva funcional fetal después de la semana 28. FUNDAMENTO: n n La contracción uterina produce una disminución del gasto sanguíneo en el espacio intervelloso de la placenta con un descenso transitorio de la p. O 2 fetal. Cuando la p. O 2 desciende por debajo del nivel critico ( 18 mm. Hg), se produce estimulación del nervio vago, llevando a desaceleraciones del músculo cardiaco fetal segundos después del pico de la contracción. Las desaceleraciones tardías son uno de los indicadores mas precoces del SF ya que aparecen antes que la perdida de la variabilidad , disminución de MF o ausencia del tono fetal. Pueden ser secundarias a síndrome de hipotensión supina materna, hipoxia materna o anemia. Dr. Vega. R 70

OCT n DESVENTAJAS: n Tiene contraindicaciones n Larga duración del test n Supervisión continua por personal adiestrado n Existencia de riesgos n VENTAJAS: n Indicador precoz de hipoxia fetal. Dr. Vega. R 71
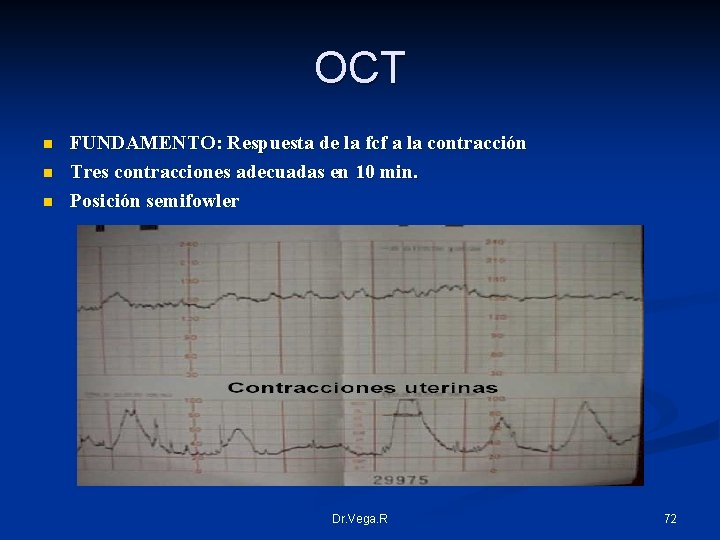
OCT n n n FUNDAMENTO: Respuesta de la fcf a la contracción Tres contracciones adecuadas en 10 min. Posición semifowler Dr. Vega. R 72

OCT REALIZACIÓN Estimulación del pezon n Se estimula un pezón cada 5 min por 2 min. n Se aplican compresas calientes n Infusión de oxitocina n 1. 0 m. U x min. aumentando cada 15 min hasta 10 m. Umin. n Dr. Vega. R 73
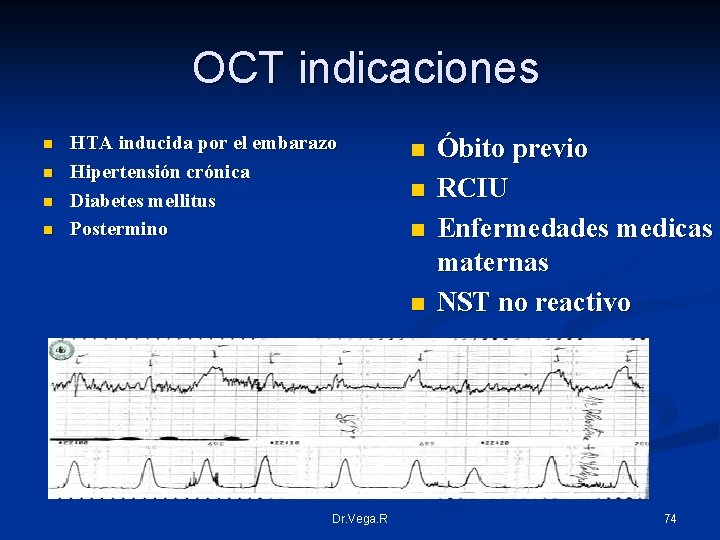
OCT indicaciones n n HTA inducida por el embarazo Hipertensión crónica Diabetes mellitus Postermino n n Dr. Vega. R Óbito previo RCIU Enfermedades medicas maternas NST no reactivo 74

Interpretación n n No hay desaceleraciones tardías FCF basal normal Reactividad conservada n l Ø Desaceleraciones tardías y persistentes en la mayoría de las contracciones (>50%) Ausencia de reactividad l Desaceleraciones tardías inconsistentes Gabbe 2006, Capítulo 12: Vigilancia fetal anteparto. p 322. 75 > 5 contracciones en 10 min. Duración > 90 seg. No satisfactoria: l Sospechoso: n Hiperestimulación: l Positivo: n n Ø Negativo: Calidad inadecuada del trazo. Imposibilidad de conseguir contracciones uterinas adecuadas.

OCT POSITIVO n Bajas puntuaciones de apgar en el 50% de los casos n 22% de óbitos fetales n Negativo n Mortalidad fetal de 11000 en plazo de una semana o mas. n Dr. Vega. R 76

OCT contraindicaciones n n n Cicatrices uterinas previas Inserción baja de placenta Amenaza de parto prematuro Sufrimiento fetal agudo confirmado Sufrimiento fetal crónico grave n n n n Dr. Vega. R Líquido amniótico escaso Cervix incompetente RPM Embarazo múltiple Placenta previa DPPNI Polidramnios 77

Movimientos fetales n n n n Luego de las 30 semanas, la madre puede controlar la salud de su feto eligiendo a lo largo del día 4 períodos que duren 30 minutos ( cada uno) en los cuales contaremos los movimientos del feto y que luego sumaremos y cuyo total debe ser superior a 10 para ser considerado dentro de valores normales. Ejemplo: Número de movimientos Período A 30 minutos 1 Período B 30 minutos 2 Período C 30 minutos 3 Período D 30 minutos 4 Total ( mayor de 10= NORMAL Dr. Vega. R 78

Disminuirán percepción de MF: Placenta anterior n Polihidramnios n Actividad de la madre n Obesidad de la madre n Toma de medicación n n Aprecia mejor los MF semisentada del lado izquierdo. Gabbe 2004, Capítulo 12: Vigilancia fetal anteparto. p 319. 79
Perfil Biofísico fetal Dr. Vega. R 80

Perfil biofisico fetal n n n n Fundamento: Observación ecográfica de variables dependientes de la integridad del SNC Tono fetal ( 8 a 9 sem) ( corteza) Mov corporales ( 9 sem) (nucleos corteza) Mov respiratorios ( 22 sem) Reactividad cardiaca ( 26 -28 sem) (hipotalamo posterior) Volumen de liquido amniotico Gabbe 2006, Capítulo 12: Vigilancia fetal anteparto. p 330 Dr. Vega. R 81

Cascada de Distress Fetal Anteparto E M B R I O G E N E S I S Tono Fetal (7. 5 – 8. 5 semanas) Movimientos fetales (9 semanas) Movimientos Fetales Respiratorios (20 -21 semanas) H I P O X I A NST/Prueva pasiva (24 -28 semanas) Dr. Vega. R 82

Perfil biofísico fetal n GENERALIDADES: n n Excelente prueba para evaluar el bienestar fetal Protocolo: n n Se realiza un NST Se realiza un US para evaluar la información restante A cada variable se le da un puntaje de 0 o 2 RESULTADOS: n n n 0 -2 puntos: prueba positiva (peligro fetal) 4 -6 puntos: prueba dudosa 8 -10 puntos: prueba negativa (incluye cantidad de liquido amniótico normal) Dr. Vega. R 83

Perfil biofisico 2 Dr. Vega. R 84

Perfil biofisico fetal n n n Falsos positivos Falsos negativos VPN VPP VENTAJAS n n 30% 0, 7 98, 5% 50, 8% Fácil de realizar Rápido No presenta contraindicaciones No supone riesgos Dr. Vega. R 85

Perfil biofisico fetal n DESVENTAJAS: a los criterios se les asigna una puntuación de 0 -2, a pesar de la distinta importancia que tienen cada una de estas variables. n n n No es preciso si se han administrado fármacos, sedantes o hipnóticos o si se ha ingerido alcohol. El trabajo de parto puede afectar cuando menos un componente del PBF, por ejemplo los movimientos respiratorios fetales se detienen al principio del trabajo de parto verdadero. Las alteraciones de los criterios en algunas de las pruebas aparecen tardíamente en el proceso de asfixia: la disminución del MF y tono fetal solo se observan cuando el compromiso fetal es grave. Dr. Vega. R 86

Esteroides y perfil biofisico Kelly et al; J Clin Ultrasound 2000; 28: 224: n Estudio prospectivo de 84 fetos (28 -34 sem) que recibieron betametasona con PBF basal y entre 24 y 48 hs post: n 37 % (26. 6 -47. 2%): >= 2 puntos del PBF n Variables mas afectadas: respiraciones y NST n No diferencias en complicaciones neonatales Conocimiento de este fenomeno puede prevenir intevencion innecesaria F
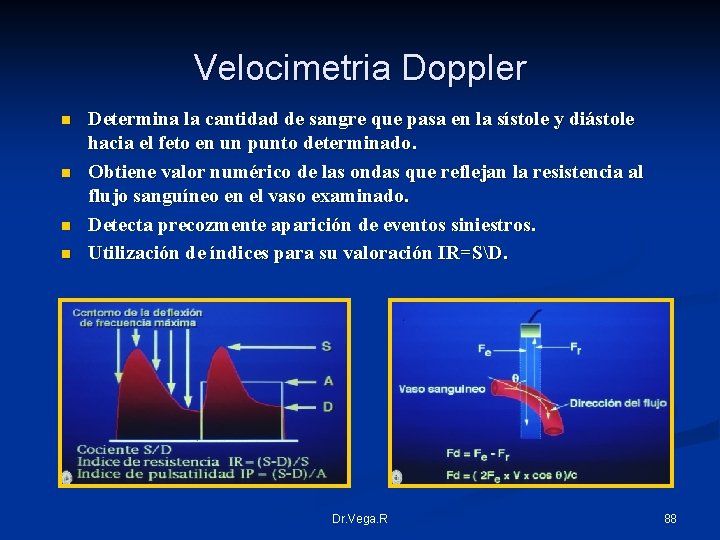
Velocimetria Doppler n n Determina la cantidad de sangre que pasa en la sístole y diástole hacia el feto en un punto determinado. Obtiene valor numérico de las ondas que reflejan la resistencia al flujo sanguíneo en el vaso examinado. Detecta precozmente aparición de eventos siniestros. Utilización de índices para su valoración IR=SD. Dr. Vega. R 88

TIPOS DE ONDA DOPPLER Dr. Vega. R 89

Doppler Conclusiones: • El mejor predictor del resultado perinatal en embarazos de alto riesgo es la velocimetría Doppler de la arteria umbilical. • Instrumento aceptable en el diagnóstico de RCIU. • Pudiese tener un papel importante en la predicción del resultado neurológico a largo plazo. Dr. Vega. R 90

MORTALIDAD DENTRO DE LA PRIMERA SEMANA DE UN ESTUDIO NORMAL Falsos-negativos taza n n NST Por 1000 nacidos 1 -4 P BF CST 0. 68 Dr. Vega. R 0. 4 91

Indicaciones específicas de vigilancia fetal Dr. Vega. R 92

Vigilancia Intraparto 1969: “Es más posible que el ser humano muera en el día de su nacimiento que en los siguientes 40 años”. Hon Dr. Vega. R 93

PERFIL BIOQUÍMICO Fetal UNIDAD FETO PLACENTARIA Hormona gonadotrifina corionica n Progesterona n Estriol y estetrol n Somatotrofina corionica n Insulina n prolactina n Dr. Vega. R 94

Perfil bioquímico fetal De todos los métodos utilizados solo sobreviven n Gonadotrofina corionica n Progesterona n El resto han caído en deshuso por su complejidad inexactitud costo y lentitud n Dr. Vega. R 95

Gonadotrofina corionica Síntesis n Comienza con la implantación del blastocisto n Desde los 10 días duplica sus valores cada 31 horas ( 66% en 2 días ) n Máxima producción a las 8 a 10 sem. n Vida media 38 horas. n 2 cadenas alfa y beta especifica n Dr. Vega. R 96

Gonadotrofina corionica función biologica Mantenimiento del cuerpo luteo hasta las 12 semanas n Diferenciación gonadal en fetos de sexo masculino n Función tirotrofica n Dr. Vega. R 97

Gonadotrofina corionica n n Niveles para detección sonografica del embarazo. Transvaginal 500 a 1000 UI/Litro con edad gestacional de 4 semanas Transabdominal 1800 UI/Litro con edad gestacional de 5 a 6 semanas La subunidad beta especifica (+) a las 3 semanas de amenorrea y con 5 UI/Litro. con método de RIA Dr. Vega. R 98

Gonadotrofina corionica HORMONA NO DETECTABLE n 1 a 2 semanas posparto n 2 a 3 semanas luego de curetaje. n Dr. Vega. R 99

Gonadotrofina corionica Subbeta 600 mu. I/ML US VAGINAL NEGATIVO SOSPECHAR EMBARAZO ECTOPICO La no visualización de saco aun con Subbeta > de 1000 no es patognomonico Dr. Vega. R 100

Gonadotrofina corionica ENFERMEDAD TROFOBLASTICA GESTACIONAL DIAGNOSTICO H. C. G mayor de 1. 000 Evaluación del tratamiento Dosificación seriada de subunidad b por un año Negativizacion en plazo máximo de 8 semanas Dr. Vega. R 101

Estriol y estetrol n n n Sulfato de dehidroepiandrosterona ( glándula suprarrenal fetal) Sulfato de 16 alfahidroxidehidroepiandrosterona( hígado fetal) Estriol ( placenta) Estetrol(hígado fetal) No son útiles para asesorar el bienestar fetal. Dr. Vega. R 102

Progesterona Fuente cuerpo luteo hasta la 7 semana. n Luego de la 7 a 12 semana es placentaria. n 25 mcg por ml o mas se considera normal. n Valores menores a 25 mcg por ml pueden indicar aborto retenido. n Embarazo anembrionico o ectopico. n Dr. Vega. R 103

Progesterona n 1. 2. 3. Función: Mantener el potencial de reposo de la fibra miometrial. Suprime la respuesta inmunitaria materna hacia el feto. Almacenamiento principal para que la cápsula suprarrenal produzca gluco y mineralocorticoides. Dr. Vega. R 104

Progesterona Utilidad clínica: n Se utiliza en el primer trimestre para el estudio del aborto habitual n Dr. Vega. R 105

bibliografía Creasy and Resnik Maternal- Fetal Medicine: Principles and Practice Second Edition 1989 Fernando Arias Guía Practica para el embarazo y el parto de alto riesgo 2 da edición 1994 John t Queenan High –Risk preganacy The american college of obstetrics and gynecologits Womens Health care physians 2007 Daniel Cafici Ultrasonografia en obstetricia y diagnostico prenatal. Normas del servicio de obstetricia hospital mexico julio 2000. Estadisticas INEC 2010 Estadisticas Ministerio de Salud Costa Rica 2010. Guías para el continuo de atencion de la mujer y el recién nacido focalizadas en aps Fescina RH De Mucio B Et al 3ª Edición 2011. Clin Perinatol 38 (2011) 127 -142
- Slides: 106