Educao Mdica Continuada Urgncias em Pneumologia e Endocrinologia
































- Slides: 42

Educação Médica Continuada “Urgências em Pneumologia e Endocrinologia” - Comas associados a disfunções tiroidianas e metabolismo do cálcio – 10/09/2011 João Roberto Maciel Martins Endocrinologia e Metabologia Universidade Federal de São Paulo

Hipotiroidismo Coma mixedematoso “Síndrome rara que representa a expressão extrema do hipotiroidismo grave não tratado e no qual os mecanismos adaptativos falham em manter a homeostase corporal”

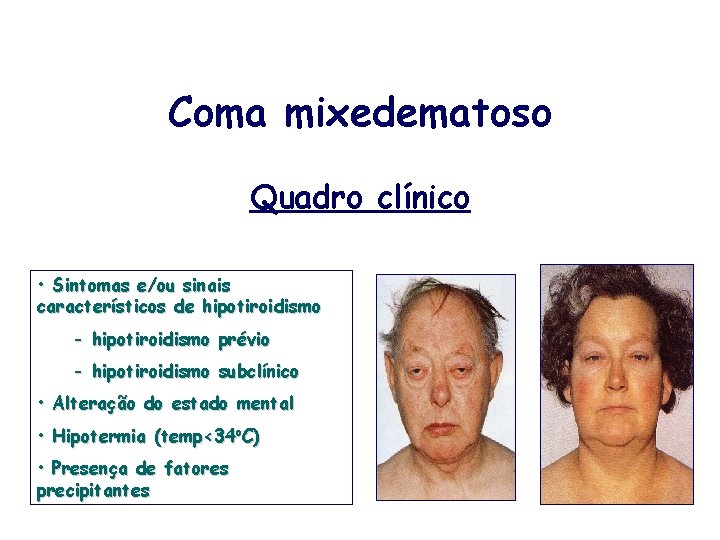
Coma mixedematoso Quadro clínico • Sintomas e/ou sinais característicos de hipotiroidismo - hipotiroidismo prévio - hipotiroidismo subclínico • Alteração do estado mental • Hipotermia (temp<34 o. C) • Presença de fatores precipitantes

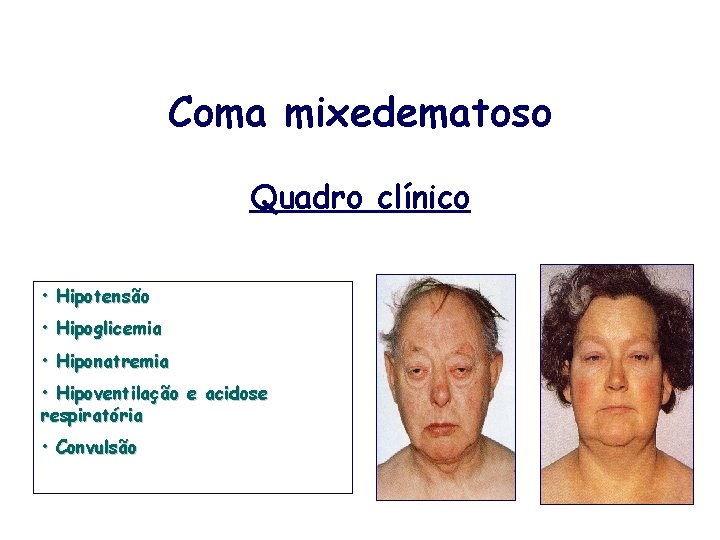
Coma mixedematoso Quadro clínico • Hipotensão • Hipoglicemia • Hiponatremia • Hipoventilação e acidose respiratória • Convulsão

Coma mixedematoso Fatores precipitantes • • • Exposição ao frio Infecções AVC ICC Medicamentos (anestésicos, narcóticos, sedativos, anti-depressivos) • Trauma • Sangramentos

Coma mixedematoso Diagnóstico • Clínico • Complementar - suspeição • - Eletrocardiograma - RX de tórax Laboratorial - anemia • Função tiroidiana - hiponatremia - TSH elevado - hipercolesterolemia - TSH normal ou baixo - aumento de DHL e CPK - T 3/T 4 baixos - aumento de TGO/TGP

Coma mixedematoso Tratamento - reposição hormonal • T 4: 300 a 500 mg iv (in bolus) + 50 a 100 mg/dia iv • T 3: 25 mg, iv, 12/12 hs • T 4 + T 3: 200 -300 mg de T 4 + 25 mg de T 3, iv

Coma mixedematoso Tratamento • Insuficiência adrenal - hidrocortisona: 50 a 100 mg cada 6 ou 8 horas • Hipotermia - aumento da temperatura corporal e do consumo de oxigênio ocorre 2 a 3 horas após a infusão do T 3 e 8 a 14 horas após o T 4 - deve-se evitar o aquecimento externo do corpo devido à possibilidade de vasodilatação periférica e colapso vascular

Coma mixedematoso • Hiponatremia Tratamento - 120 -130 m. Eq/L: expectante horas - < 120 m. Eq/L: 50 a 100 m. L de Na. Cl 5% nas primeiras • Hipotensão - a reposição hormonal habitualmente é suficiente para elevar a pressão - se severamente hipotenso a infusão de líquidos pode ser feita, cuidadosamente

Coma mixedematoso Tratamento • Suporte ventilatório - habitualmente necessário nas primeiras 48 horas * apesar de os pacientes tornarem-se alertas a partir do 2º/3º dia, em casos mais graves a ventilação mecânica pode se prolongar por mais de 2 semanas. • Infecções - atentar para possíveis focos de infecção (habitualmente respiratória) - alguns autores advogam o uso de antibióticos profilaticamente ao menos dois primeiros dias de manejo, que são os mais críticos.

Coma mixedematoso Prognóstico • Mesmo com o diagnóstico feito rapidamente e todas as medidas terapêuticas tomadas a mortalidade do coma mixedematoso ainda é elevada (20%)

Crise tirotóxica

Crise tirotóxica: definição • Emergência médica causada por exacerbação de um quadro de tirotoxicose e caracterizada por descompensação de um ou mais órgãos ou sistemas (Nayak and Burman, Endocrinol Metab Clin N Am 2006; Cooper, NEJM, 2005, Bahn et al. , Thyroid 2011).


Epidemiologia • Ocorrência: – Antes da década de 1970: • ± 10% dos pós-operatórios de hipertiroidismo 1969) (Nelson and Becker, Ann Surg, – Mais recentemente: • 1 -2% dos casos hospitalizados por tirotoxicose (Wartofsky, In: The Thyroid, 1996; Dillman, Curr Ther Endocrinol Metab 1997, Bahn et al. , Thyroid 2011) • Mortalidade: – Anos 1920: • ~100% (Lahey, NEJM, 1928) – Anos 1970: • 30 -75% (Mackin et al. , NEJM, 1978) – Atualmente: • Raramente ocorre 2011) (Dillman, Curr Ther Endocrinol Metab, 1997, Bahn et al. , Thyroid

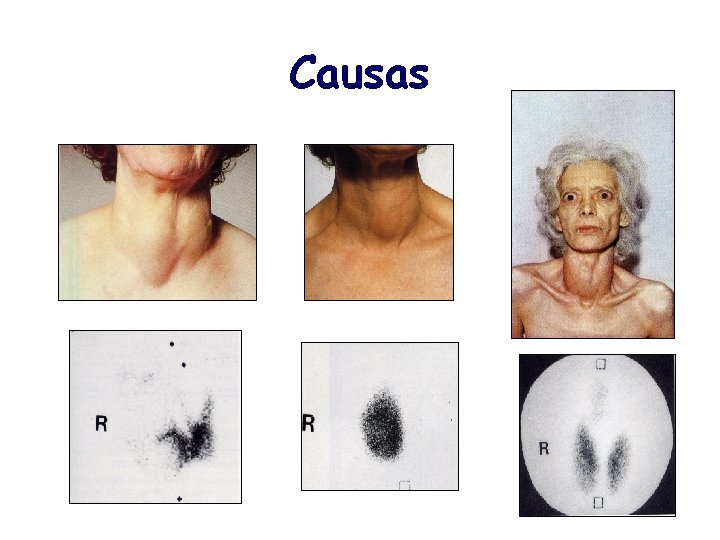
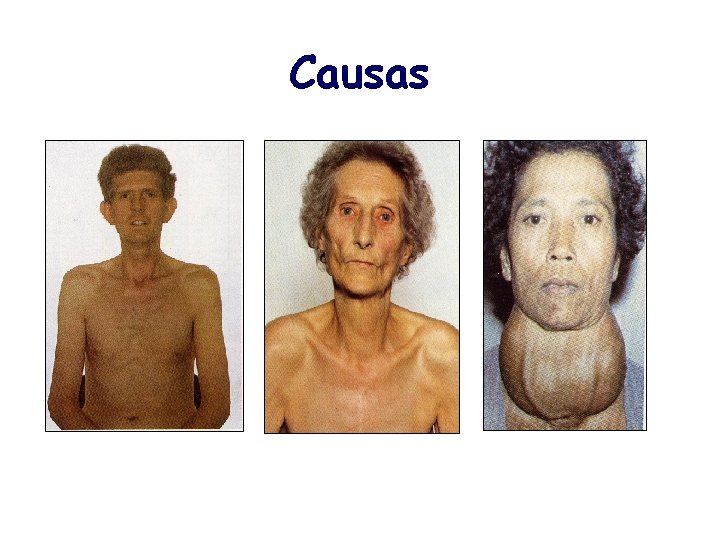
Causas

Causas

Quadro clínico I • Febre (>38, 5 o. C) • Taquicardia acentuada • Disfunção gastrointestinal: – Náuseas, vômitos, diarréia, icterícia • Disfunção do sistema nervoso central – Confusão, surto psicótico, apatia, coma

Quadro clínico II • Disfunção de órgãos/sistemas: – ICC, hepatomegalia congestiva, edema pulmonar – Arritmias (fibrilação atrial) – Insuficiência hepática (hepatite fulminante e colestase): pela ICC, por isquemia desnutrição grave – IRA pré-renal (desidratação secundária à febre, diarréia e vômitos)

Quadro clínico III • Forma apática: – Fraqueza extrema – Apatia emocional – Confusão • Agitação e crise hipertensiva na indução anestésica

Patogênese • Desconhecida • Rápido aumento do T 4 e T 3 • Alteração na ligação dos HT às suas proteínas ligadoras • Aumento da resposta celular aos HT na hipóxia tecidual

Fatores precipitantes • No passado: após tiroidectomia • • • Atualmente: Infecções • Recidivas frequentes no quadro • de hipertiroidismo devido a • irregularidade no tratamento • Suspensão dos anti-tiroidianos • Uso de contrastes iodados • Radioiodo (I 131) • Palpação vigorosa da tiróide Cirurgias Trauma Cetoacidose diabética Trabalho de parto Estresse emocional Tromboembolismo AVC

Laboratório • TSH suprimido • T 4 e T 3 elevados • Cálcio sérico e FA elevados • Hiperglicemia • Aumento de DHL, transaminases, bilirrubinas, gama-GT • Cortisol

Tratamento • Objetivos: – Redução de nova síntese dos HT – Redução dos efeitos periféricos dos HT – Suporte para as descompensações sistêmicas – Identificação e tratamento das causas precipitantes • • • Migneco et al. , Eur Rev Med Pharmacol Sci, 2005 Mc. Keown et al. , Emerg Med Clin North Am, 2005 Cooper, NEJM, 2005 Nayak and Burman, Endocrinol Metab Clin N Am 2006 Bahn et al. , Thyroid 2011

Tratamento - diminuição de nova síntese - • PTU: – 200 -400 mg cada 3 -4 vezes/dia – Bloqueia a conversão T 4—T 3 (redução de ~30%) • TPZ: – 20 -25 mg 6/6 hs Nayak and Burman, Endocrinol Metab Clin N Am 2006 Cooper, NEJM, 2005 Bahn et al. , Thyroid 2011

Tratamento - diminuição dos efeitos periféricos (T 3) - • Ácido iopanóico e ipodato • Iodo/iodeto

Tratamento - diminuição da liberação do. T 3 da glândula e conversão T 4/T 3 - • Contrastes radiológicos novos – Henetix (iobitridol-não iônico): 300 -350 mg/m. L de iodo – Telebrix (iobitridol-iônico): 300 -350 mg/m. L de iodo

Tratamento - diminuição da liberação do. T 3 da glândula - • Iodeto de potássio (5 -10%): – Deve ser dado pelo menos 01 (uma) hora após o PTU ou TPZ – 5 gotas 6/6 hs • Solução de Lugol: – 4 -8 gotas 6/6 hs Nayak and Burman, Endocrinol Metab Clin N Am 2006

Tratamento - diminuição dos efeitos periféricos do excesso dos HTs - • Propranolol: – 60 -120 mg, vo, 6/6 ou 4/4 hs – 1 -3 mg, IV cada 4/6 hs – Bloqueia conversão T 4/T 3 • Atenolol: – 50 -200 mg/ dia – Cardio-seletivo • Metoprolol: – 100 -200 mg/dia • Nadolol: – 40 -80 mg/dia • Esmolol: – 50 -100 mg/kg/min – Uso intravenoso – ICC Nayak and Burman, Endocrinol Metab Clin N Am 2006

Tratamento - diminuição dos efeitos periféricos do excesso de HTs - • Dexametasona: – 2 mg vo ou IV 6/6 hs • Hidrocortisona: – 100 mg IV 8/8 hs • Betametasona: – 0, 5 mg IM ou IV 6/6 hs • Todos diminuem conversão periférica de T 4/T 3 Nayak and Burman, Endocrinol Metab Clin N Am 2006 Cooper, NEJM, 2005

Tratamentos alternativos • TPZ (uso retal): • PTU (uso retal): • – TPZ 1200 mg + 12 m. L H 2 O + SPAN 80 + 52 m. L tampão (Nabil, JCEM 1982). – PTU 600 mg + 90 m. L H 2 O – – Enema: PTU 400 mg + 90 m. L H 2 O Supositório: PTU 200 mg + PEG (Jongjaroenprasert PTU (enema e supositório): Thyroid 2002). • TPZ (intravenoso): • Amiodarona: • Lítio: • • • (Yeung et al. , Thyroid 1995). – et al. , TPZ 500 mg diluído em 50 m. L Na. Cl 0, 9% + filtrado em filtro 0, 22 mm (Hodak et al. , Thyroid 2006). – 200 -600 mg/dia – 300 mg 6/6/ hs Plasmaferese Resinas ligadoras de T 4 e T 3 (Colestipol 20 -30 g por dia) Diálise

Evolução e prognóstico • Depende do diagnóstico rápido e tratamento adequado (unidades intensivas) • Mortalidade: – ~100% … 30 -75% … (raramente) Bartalena and Henneman 2007, in: http: //www. thyroidmanager. org/Chapter 12/12 -frame. htm

Hipercalcemia maligna

Hipercalcemia n Desordem do metabolismo do cálcio caracterizada tanto por aumento no aporte do metal para dentro da corrente sanguínea como por menor excreção renal. n Importante tanto no metabolismo intracelular como extracelular n condução nervosa n contração muscular n coagulação n regulação enzimática e eletrolítica n liberação hormonal Wermers, J Bone Miner Res 2006

Etiologias Com aumento do PTH Hiperparatiroidismo 1° Adenoma/hiperplasia/carcinoma MEN 1 (90%) / MEN 2 A (30%) Sem aumento do PTH Malignidade Uso de tiazídicos Hipocalciúria familiar Deficiência de vitamina D Tumor de mandíbula HPP 2° a doença renal crônica Fraker et al. , World J Surg 2009 Newey and Thakker, Endocr Pract 2011

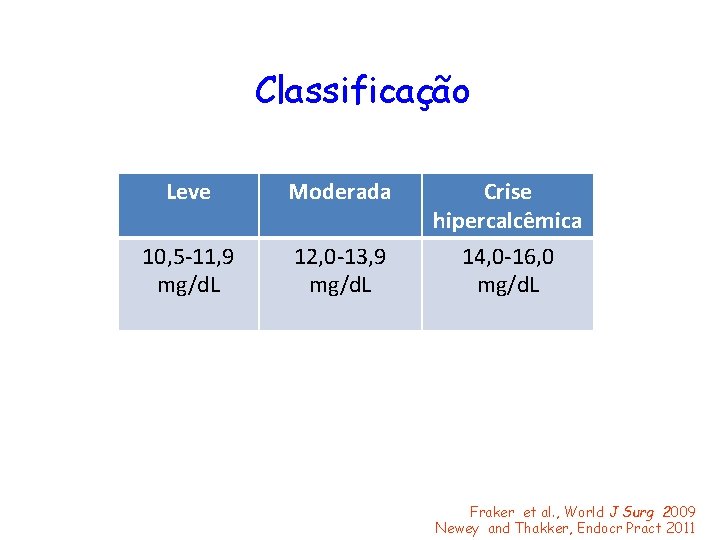
Classificação Leve Moderada Crise hipercalcêmica 10, 5 -11, 9 mg/d. L 12, 0 -13, 9 mg/d. L 14, 0 -16, 0 mg/d. L Fraker et al. , World J Surg 2009 Newey and Thakker, Endocr Pract 2011

Hipercalcemia da malignidade PTH-rp 20% Mestástase osteolíticas 80%

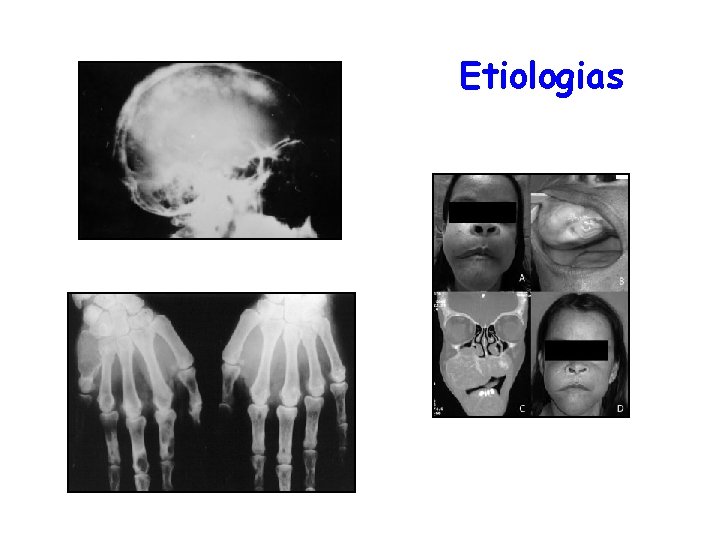
Etiologias

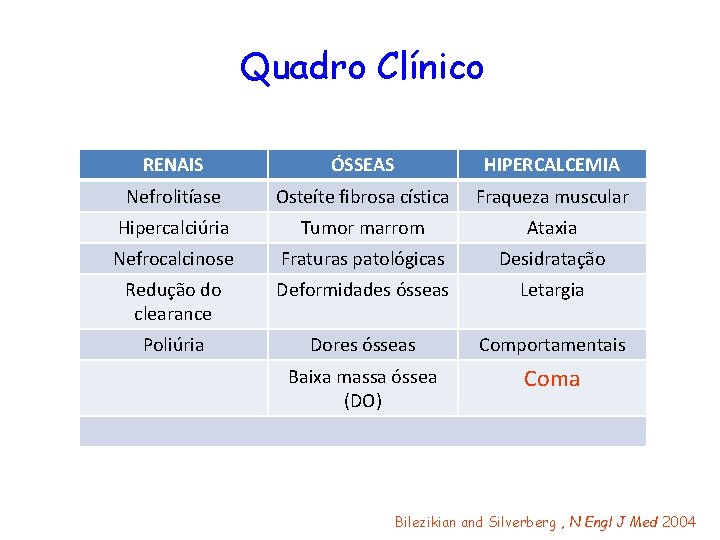
Quadro Clínico RENAIS ÓSSEAS HIPERCALCEMIA Nefrolitíase Osteíte fibrosa cística Fraqueza muscular Hipercalciúria Tumor marrom Ataxia Nefrocalcinose Fraturas patológicas Desidratação Redução do clearance Deformidades ósseas Letargia Poliúria Dores ósseas Comportamentais Baixa massa óssea (DO) Coma Bilezikian and Silverberg , N Engl J Med 2004

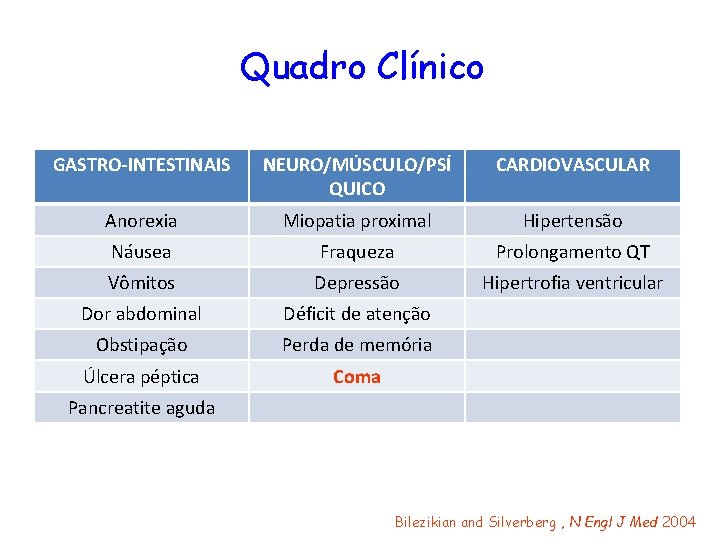
Quadro Clínico GASTRO-INTESTINAIS NEURO/MÚSCULO/PSÍ QUICO CARDIOVASCULAR Anorexia Miopatia proximal Hipertensão Náusea Fraqueza Prolongamento QT Vômitos Depressão Hipertrofia ventricular Dor abdominal Déficit de atenção Obstipação Perda de memória Úlcera péptica Coma Pancreatite aguda Bilezikian and Silverberg , N Engl J Med 2004

Tratamento n Expansão de volume com solução isotônica n Diurético de alça n suplementação com potássio e magnésio n Mobilização n Diminuição do aporte (cálcio/vitamina D) n Inibição da reabsorção – bifosfonato/pamidronato n Corticosteróides n doenças linfoproliferativas / sarcoidose n Diálise n Ressecção cirúrgica Wermers, J Bone Miner Res 2006

Obrigado!