ECG A BelhadjMostefa Mdecine Interne ECG normal lactivation

ECG A. Belhadj-Mostefa Médecine Interne

ECG normal : l’activation cardiaque normale • Cœur=organe automatique • Automatisme lié à des cellules spécialisées • Propagation d’une activité électrique activité contractile • L’ensemble de ces cellules = tissu nodal • Tissu nodal composé de ≠ structures anatomiques permettant la propagation de l’activité électrique des oreillettes vers les ventricules
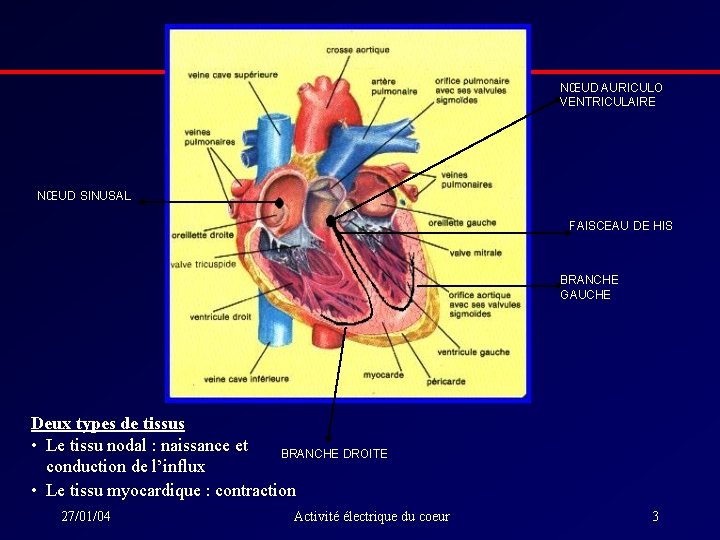
NŒUD AURICULO VENTRICULAIRE NŒUD SINUSAL FAISCEAU DE HIS BRANCHE GAUCHE Deux types de tissus • Le tissu nodal : naissance et BRANCHE DROITE conduction de l’influx • Le tissu myocardique : contraction 27/01/04 Activité électrique du coeur 3
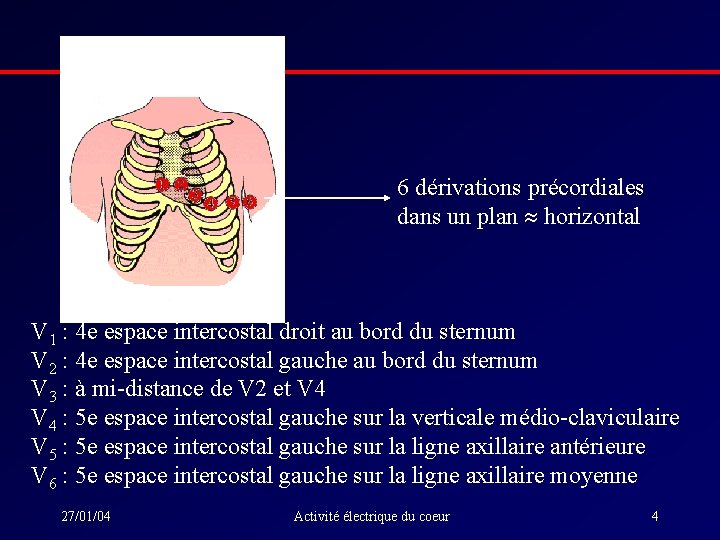
6 dérivations précordiales dans un plan horizontal V 1 : 4 e espace intercostal droit au bord du sternum V 2 : 4 e espace intercostal gauche au bord du sternum V 3 : à mi-distance de V 2 et V 4 : 5 e espace intercostal gauche sur la verticale médio-claviculaire V 5 : 5 e espace intercostal gauche sur la ligne axillaire antérieure V 6 : 5 e espace intercostal gauche sur la ligne axillaire moyenne 27/01/04 Activité électrique du coeur 4

ECG normal : Technique d’enregistrement 4 • Conditions d’enregistrement: – Électrodes placées en contact avec la peau avec un gel conducteur ou de l’eau – Patient couché sur le dos – Détendu éviter les contractions musculaires (parasites)

ECG normal : Lecture • l’enregistrement de l’activité électrique du cœur à partir des différentes dérivations (enregistre chacune « partie » du cœur). • Enregistre successivement : – dépolarisation auriculaire (L’onde P) – La repolarisation auriculaire (non vue) – Le ralentissement du NAV (l’espace PR) – La dépolarisation ventriculaire (Polyphasique = Complexe QRS) – La repolarisation ventriculaire (Le segment ST et l’onde T) – Le tout est suivi par un « repos » électrique = La ligne de base isoélectrique.
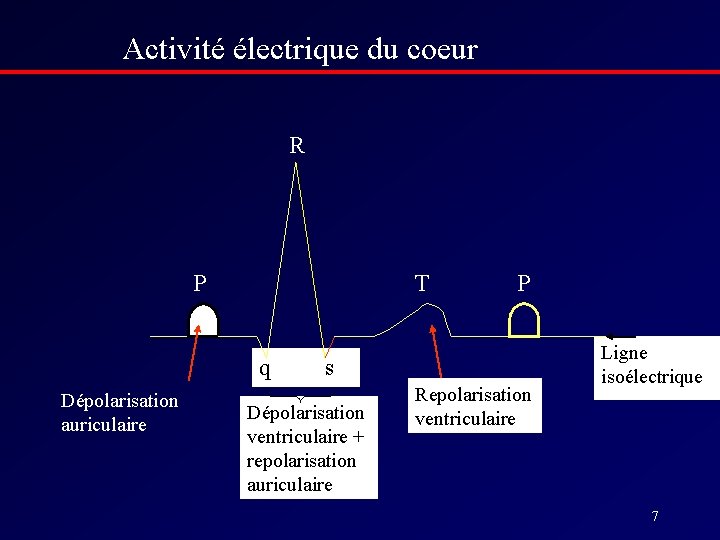
Activité électrique du coeur R P T q Dépolarisation auriculaire P s Dépolarisation ventriculaire + repolarisation auriculaire Repolarisation ventriculaire Ligne isoélectrique 7
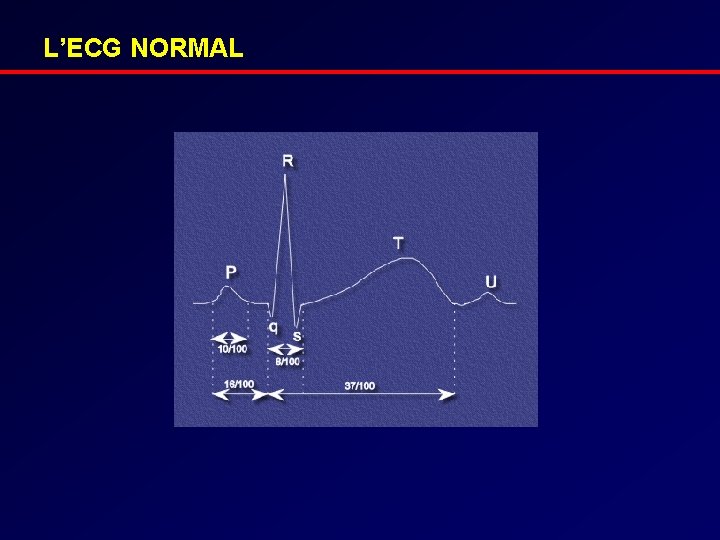
L’ECG NORMAL
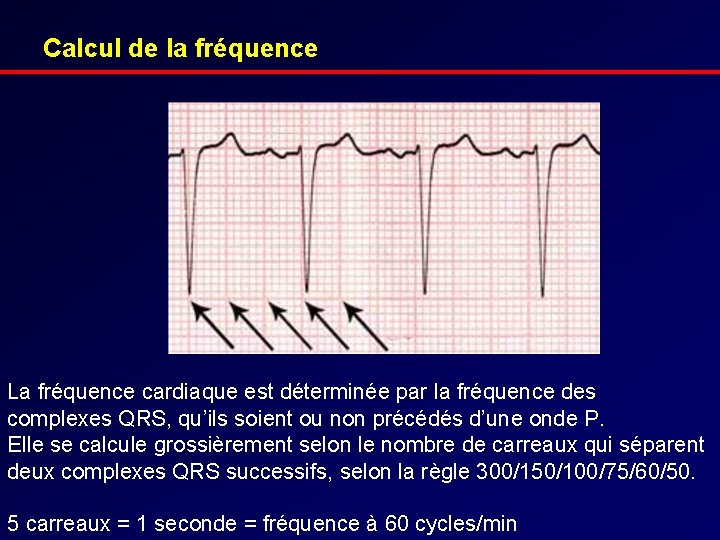
Calcul de la fréquence La fréquence cardiaque est déterminée par la fréquence des complexes QRS, qu’ils soient ou non précédés d’une onde P. Elle se calcule grossièrement selon le nombre de carreaux qui séparent deux complexes QRS successifs, selon la règle 300/150/100/75/60/50. 5 carreaux = 1 seconde = fréquence à 60 cycles/min
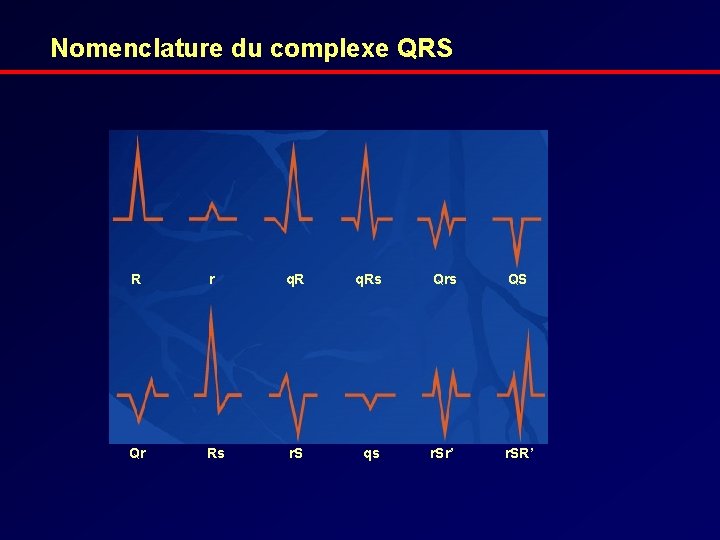
Nomenclature du complexe QRS R r q. Rs Qrs QS Qr Rs r. S qs r. Sr’ r. SR’
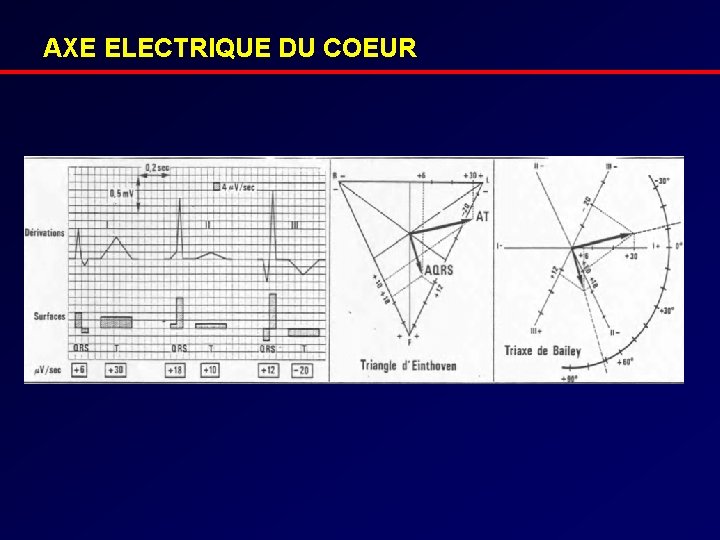
AXE ELECTRIQUE DU COEUR
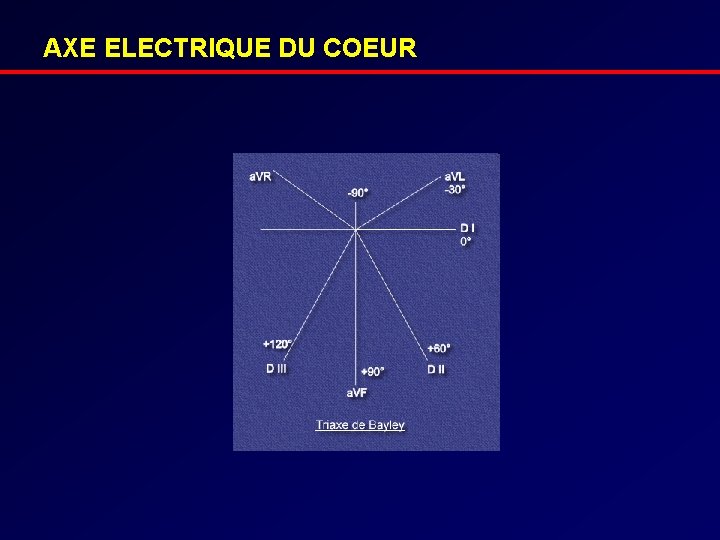
AXE ELECTRIQUE DU COEUR
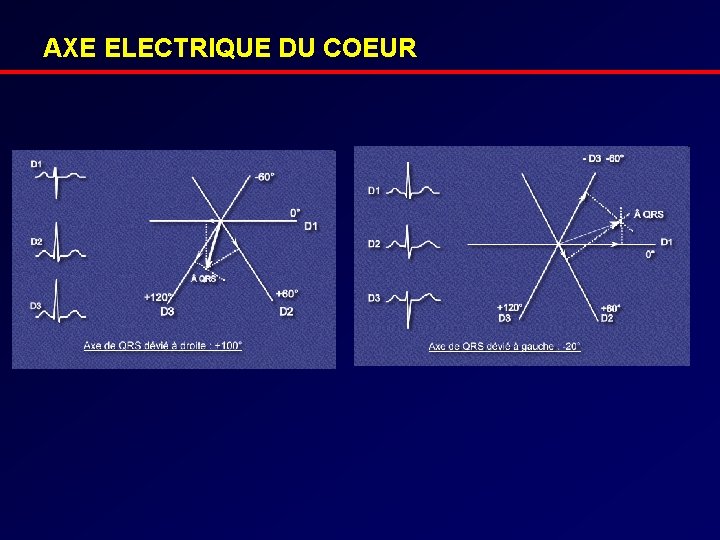
AXE ELECTRIQUE DU COEUR

ECG normal : Technique d’enregistrement 4 • Conditions d’enregistrement: – Électrodes placées en contact avec la peau avec un gel conducteur ou de l’eau – Patient couché sur le dos – Détendu éviter les contractions musculaires (parasites)

ECG normal : Lecture • l’enregistrement de l’activité électrique du cœur à partir des différentes dérivations (enregistre chacune « partie » du cœur). • Enregistre successivement : – – – dépolarisation auriculaire (L’onde P) La repolarisation auriculaire (non vue) Le ralentissement du NAV (l’espace PR) La dépolarisation ventriculaire (Polyphasique = Complexe QRS) La repolarisation ventriculaire (Le segment ST et l’onde T) Le tout est suivi par un « repos » électrique = La ligne de base isoélectrique.
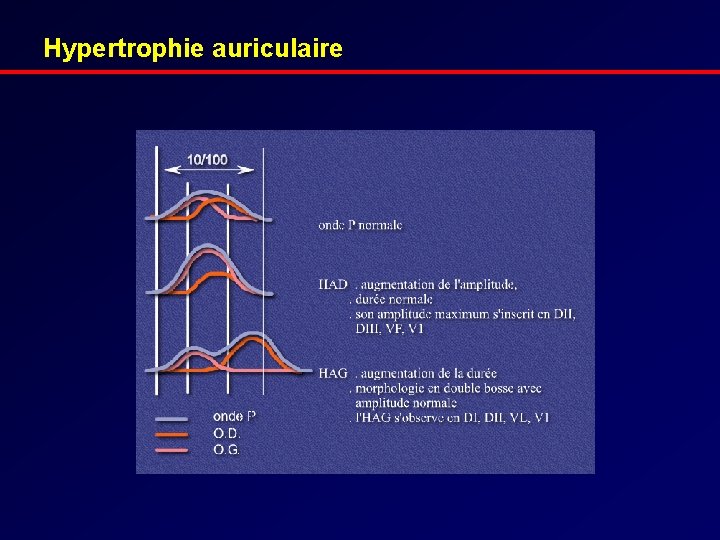
Hypertrophie auriculaire
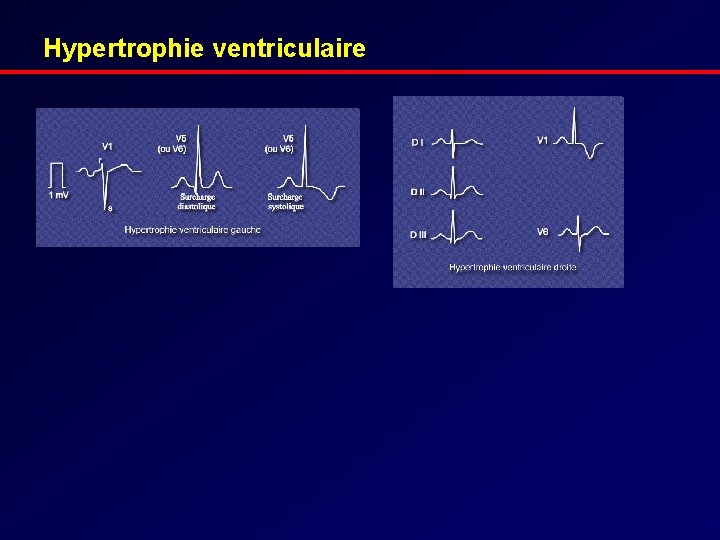
Hypertrophie ventriculaire
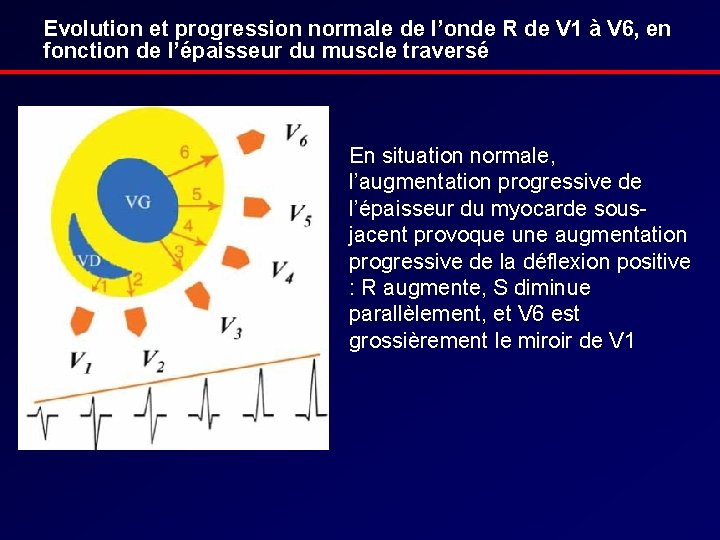
Evolution et progression normale de l’onde R de V 1 à V 6, en fonction de l’épaisseur du muscle traversé En situation normale, l’augmentation progressive de l’épaisseur du myocarde sousjacent provoque une augmentation progressive de la déflexion positive : R augmente, S diminue parallèlement, et V 6 est grossièrement le miroir de V 1
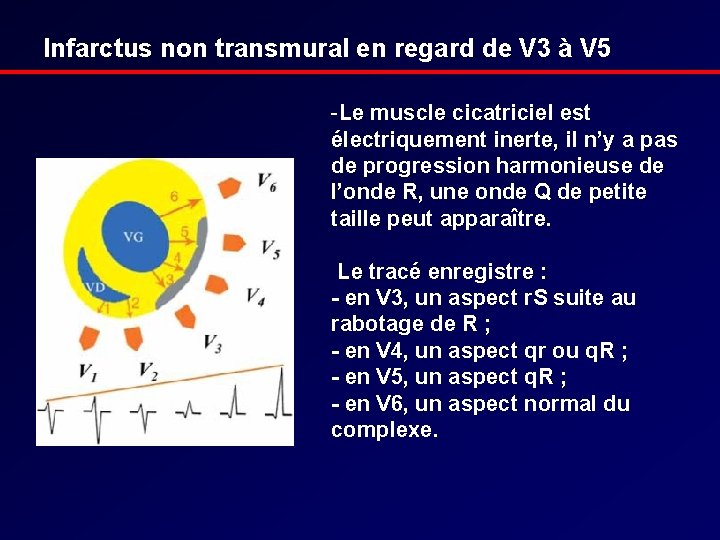
Infarctus non transmural en regard de V 3 à V 5 -Le muscle cicatriciel est électriquement inerte, il n’y a pas de progression harmonieuse de l’onde R, une onde Q de petite taille peut apparaître. Le tracé enregistre : - en V 3, un aspect r. S suite au rabotage de R ; - en V 4, un aspect qr ou q. R ; - en V 5, un aspect q. R ; - en V 6, un aspect normal du complexe.
Les 10 commandements d’un ECG normal I II III a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6 . 2
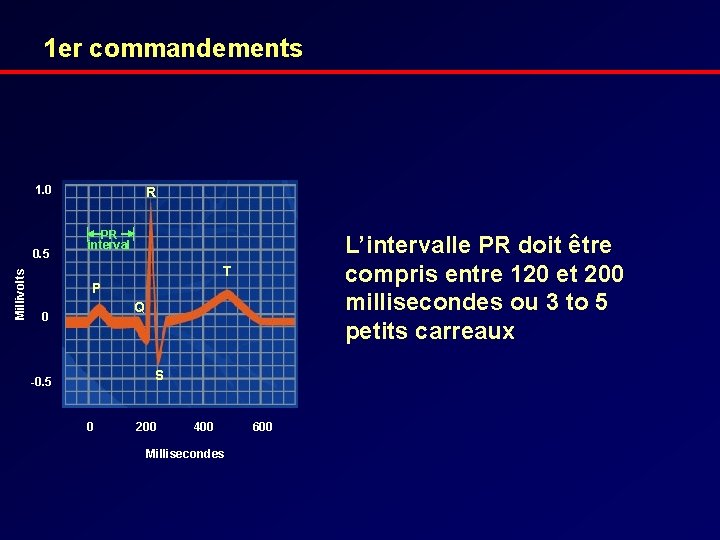
1 er commandements 1. 0 Millivolts 0. 5 R PR interval L’intervalle PR doit être compris entre 120 et 200 millisecondes ou 3 to 5 petits carreaux T P Q 0 S -0. 5 0 200 400 Millisecondes 600
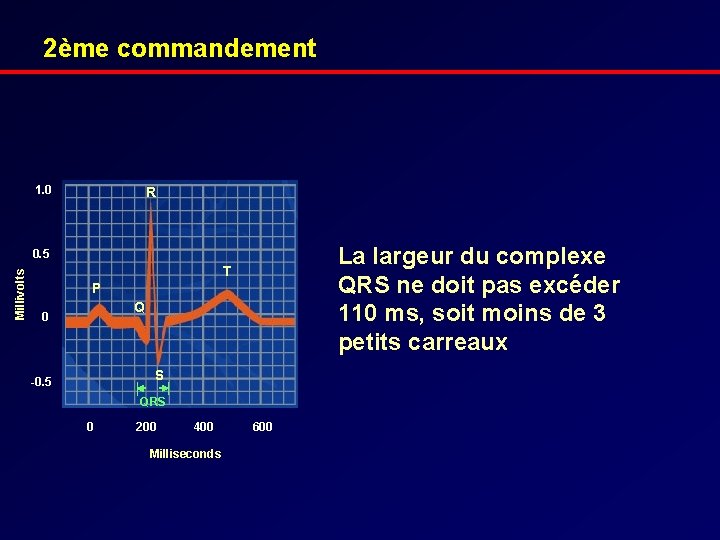
2ème commandement 1. 0 R La largeur du complexe QRS ne doit pas excéder 110 ms, soit moins de 3 petits carreaux Millivolts 0. 5 T P Q 0 S -0. 5 QRS 0 200 400 Milliseconds 600

3ème commandement I II III a. VR a. VL a. VF Le complexe QRS doit être dominant dans les dérivations D I et II

4ème commandement I II III a. VR a. VL a. VF Les ondes QRS et T tendent à avoir la même direction dans les dérivations standards

5ème commandement Toutes les ondes sont négatives P en av. R T Q S

6ème commandement V 1 V 2 V 3 V 4 V 5 V 6 Les ondes R dans les dérivations précordiales doivent croître de V 1 jusqu’à au moins V 4

7ème commandement I II III a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6 Le segment ST doit débuter de manière isoélectrique excepter en V 1 et V 2 où il peut être surélever
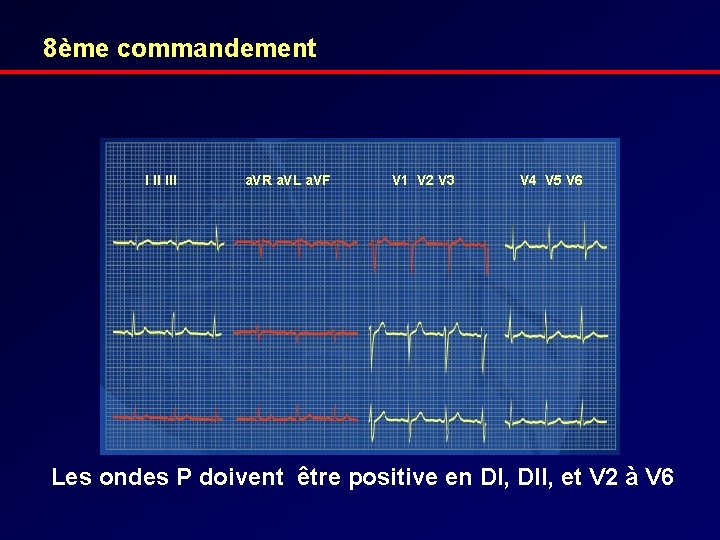
8ème commandement I II III a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6 Les ondes P doivent être positive en DI, DII, et V 2 à V 6
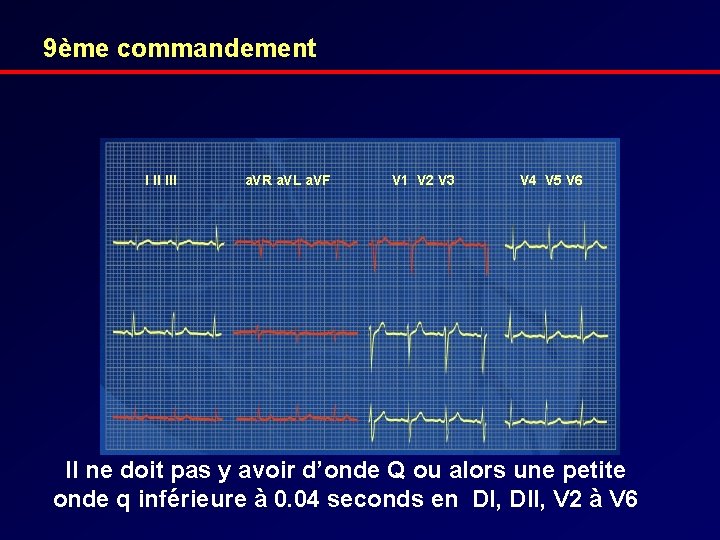
9ème commandement I II III a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6 Il ne doit pas y avoir d’onde Q ou alors une petite onde q inférieure à 0. 04 seconds en DI, DII, V 2 à V 6
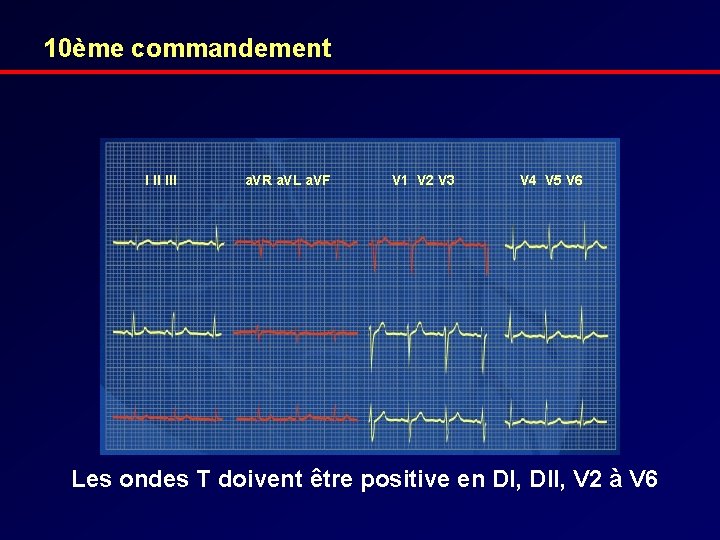
10ème commandement I II III a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6 Les ondes T doivent être positive en DI, DII, V 2 à V 6

Changements caractéristiques d’un IDM • • • Élévation du segment ST Sous élévation du segment ST dans les dérivations opposées à l’IDM Ondes Q pathologiques Ondes R diminuées d’amplitude Ondes T inversées

Élévation du segment ST • Survient précocemment R ST P Q • Survient dans les dérivations en face de l’infarctus • Une surélévation discrète de ST peut être normal en V 1 ou V 2

Ondes Q pathologiques • De durée minimale de 0. 04 secondes R ST P T Q • La profondeur doit excéder de 25% de l’onde R correspondante
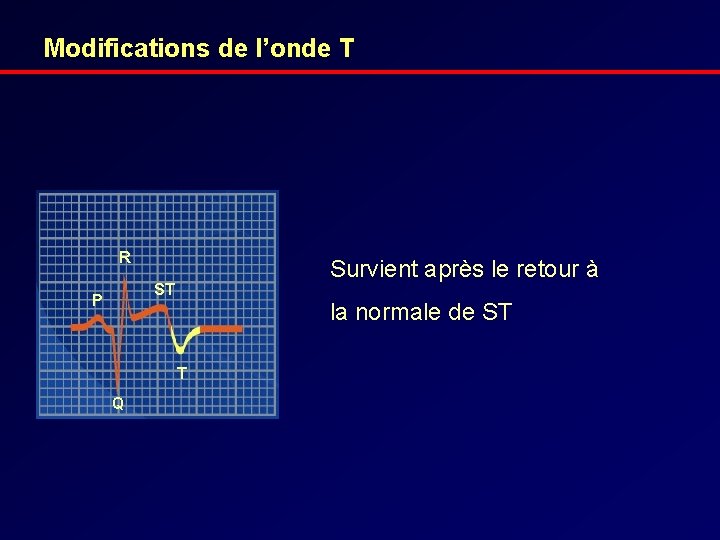
Modifications de l’onde T R Survient après le retour à ST P la normale de ST T Q
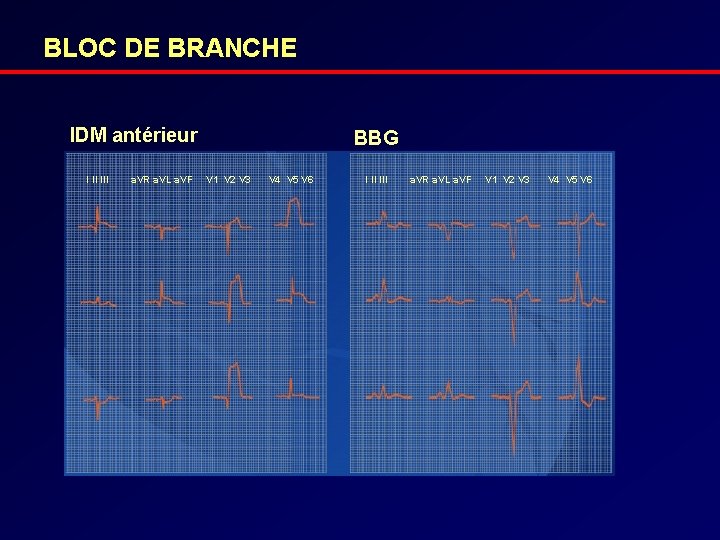
BLOC DE BRANCHE IDM antérieur I II III a. VR a. VL a. VF BBG V 1 V 2 V 3 V 4 V 5 V 6 I II III a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6

Sequence des modifications dans l’IDM R R T R ST ST P P P QS T Q 1 minute Q 1 heure Qq heures R ST P P T Q J 1 ST T P T Q Qq semaines Q 1 mois
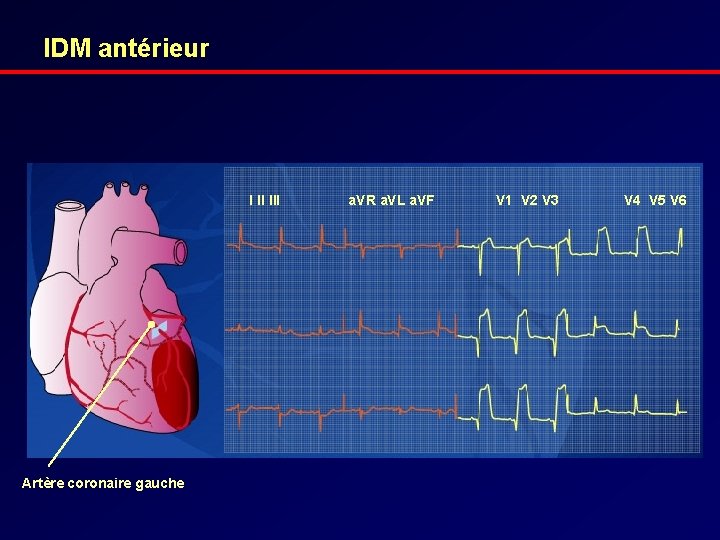
IDM antérieur I II III Artère coronaire gauche a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6
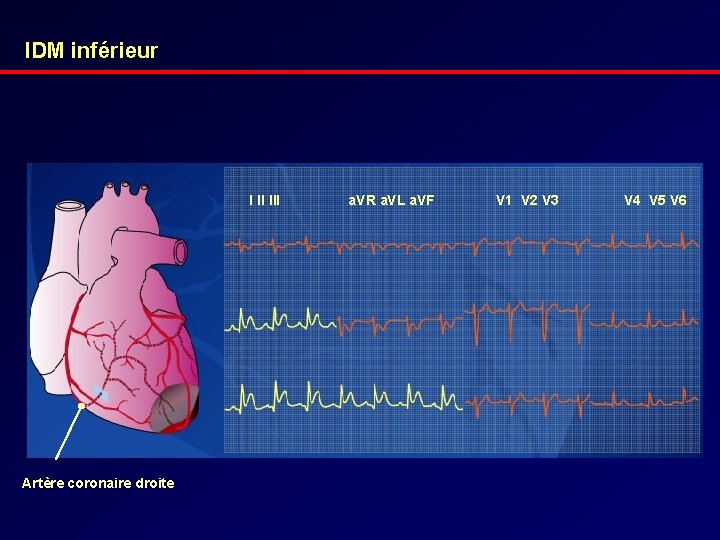
IDM inférieur I II III Artère coronaire droite a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6
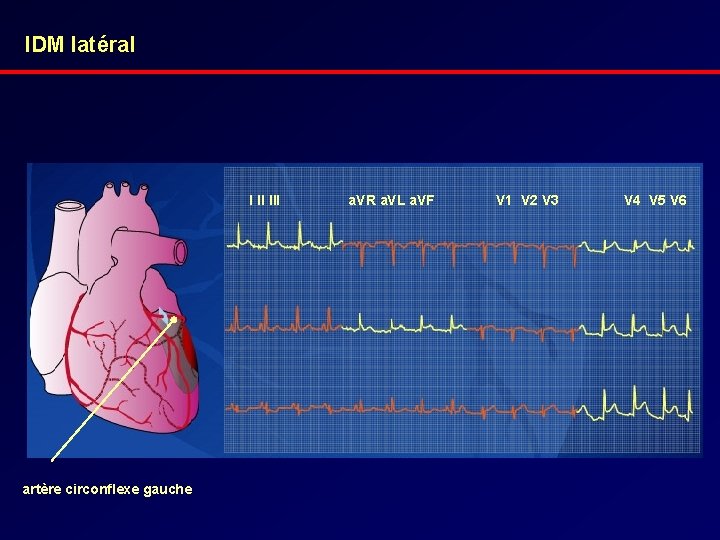
IDM latéral I II III artère circonflexe gauche a. VR a. VL a. VF V 1 V 2 V 3 V 4 V 5 V 6

I a. VR LATERAL a. VL II V 1 ANT POST V 2 V 4 ANT SEPTAL V 5 ANT V 3 III INFERIEUR a. VF V 6 LAT

Critères dg d’un IDM • • • Durée Q > 0. 04 seconds Profondeur Q > 25% de l’onde R Sus décalage ST dans les dérivations faisant face à l’IDM Sous décalage ST dans les dérivations opposées à l’IDM) T inversées et profondes dérivations adjacentes à l’IDM Arythmies cardiaques
- Slides: 41